Синяки при заборе крови у детей
Обновлено: 23.04.2024
Падения, удары приводят к синякам и ссадинам. Организм имеет мощную защиту на этот случай, останавливая кровотечение и рассасывая гематомы (синяки). Количество синяков связано с двигательной активностью. Проблемы возникают, если есть нарушения координации. Тогда даже простые упражнения и движения заканчиваются травмой и гематомой.
Чем сильнее удар, тем больше синяк
Если вы не можете связать удар и появление синяка, посмотрите на голени, там где заканчивается резинка носков. Если есть мелкие красные пятнышки, не пропадающие при надавливании, или синячки — повод обследоваться дальше.
Появление синячков даже при незначительной травме, на месте сдавления резинкой (от носков, трусов, пояса и т.д.) называют повышенной кровоточивостью (геморрагическим синдромом). Обратите внимание на такие жалобы, как частые носовые кровотечения, кровотечения из десен, длительные обильные менструации у девушек.
В легких случаях всегда "находится" объяснение: воспаление десен, гормональный дисбаланс, перенесенная инфекция и даже рассказы о том, что “в нашей семье у всех девочек обильные менструации”, “а у нашего папы тоже постоянно ноги в синяках” и т.п.
Но не все так безоблачно. Тяжелый геморрагический синдром нередко заканчивается массивным кровотечением, угрожающем жизни. Всё вышеперечисленное может быть проявлением заболеваний, объединенных в группу тромбоцитопатий — патологий тромбоцитов.
Что такое тромбоциты
Тромбоциты — маленькие кровяные пластинки, образующиеся в костном мозге. Их цель защищать стенки сосудов в случае повреждения. Умея слипаться друг с другом, тромбоциты формируют пробку на месте раны и не дают крови излиться из поврежденных сосудов. При некоторых врожденных или приобретенных заболеваниях образование тромбоцитов снижается и развивается тромбоцитопения (малое количество тромбоцитов в крови), в некоторых случаях тромбоциты рождаются с дефектами, что называют тромбоцитопатии.
Страдают форма и свойства тромбоцитов при многих заболеваниях: болезнях печени, цинге (дефицит витамина С), В12-дефицитной анемии, гипотиреозе (недостаточности функции щитовидной железы), из-за действия лекарственных средств (аспирин и группа нестероидных противовоспалительных препаратов, некоторые виды антибиотиков и другие).
Что искать в анализе крови
Общий анализ крови — первый анализ, который делают при подозрении на дефекты и снижение тромбоцитов. Обычно венозную кровь берут в пробирку с антикоагулянтом ЭДТА (фиолетовая крышка), который не дает крови сворачиваться и позволяет произвести подсчет клеток.
Автоматический анализатор крови определяет следующие параметры тромбоцитов:
- Тромбоциты, PLT — количество тромбоцитов в единице объема.
- Средний объем тромбоцитов, MPV отражает величину среднего объема тромбоцитов. Очень важный параметр в обнаружении тромбоцитопатии (мелкие, нормальные или крупные тромбоциты).
- Показатель распределения тромбоцитов по объему, PDW отражает какой процент тромбоцитов имеет отличный от основной массы объем.
- Тромбокрит, PCT — дополнительный тест, отражающий соотношение объема тромбоцитов и плазмы крови, зависит от их количества и объема.
Что такое “ручной подсчет” тромбоцитов?
Тромбоциты вредно ведут себя не только в организме, но и в пробирке с венозной кровью. Потому что они умеют склеиваться и образовывать небольшие клубки (конгломераты). Это приводит к ложной тромбоцитопении, к невозможности выявить дефектные тромбоциты в автоматическом анализаторе и т.д. Нередко общий анализ крови необходимо несколько раз повторить, произвести забор крови в пробирку с другим наполнителем, а также приготовить и окрасить мазок крови для “ручного подсчета” и визуальной оценки тромбоцитов под микроскопом. Сделать это, как и другие специфические тесты на свойства тромбоцитов, можно в лабораториях при гематологических центрах.
На что обратить внимание:
- Наличие кровотечения при прорезывании/смене или удалении зубов;
- Кровоточивость десен при чистке зубов;
- Наличие носовых кровотечений;
- Объем менструации у девушек;
- Кровотечения после оперативных вмешательств (удаление аденоидов, миндалин и других);
- Наличие у близких родственников сходных симптомов.
Первые анализы при чрезмерной кровоточивости
В нашей лаборатории Lab4U анализы можно сдать со скидкой до 50%, например, комплекc анализов Повышенная кровоточивость.
В соответствии с "Федеральные клинические рекомендации по диагностике и лечению тромбоцитопатий у детей и подростков". Общественная организация Национальное общество детских гематологов, онкологов; ФГБУ «ФНКЦ ДГОИ им. Дмитрия Рогачева» Минздрава России. – Москва, 2015.
Обычно о взятии крови может «рассказать» лишь маленькая точка в месте прокола. Однако в некоторых случаях «последствия» процедуры сложно не заметить. С чем может быть связано образование гематомы после взятия крови? И кто больше других рискует «получить» такой синяк?
1. Игнорирование рекомендаций после взятия
Лидирующие позиции по «образованию» синяков после анализов занимает слишком раннее разгибание руки и снятие давящей повязки.
Дело в том, что отсутствие давящего фактора до образования полноценного сгустка в сосуде, приводит к «подтеканию» крови под кожу и формированию синяка.
Поэтому по общепринятым рекомендациям, снимать повязку не следует в течение 0,5-1 часа после взятия, равно как и поднимать тяжести в течение нескольких часов.
2. Тонкость и хрупкость сосудов
Может показаться удивительным, но такая ситуация – совсем не редкость. И дело здесь не столько в генетических особенностях строения (хоть и это, безусловно, имеет значение), сколько в нарушении синтеза коллагеновых волокон и проницаемости сосудистой стенки.
В первом случае причиной могут быть возрастные изменения, дефицит эстрогенов, о втором - недостаток витаминов С и Р (рутин).
Кстати, данный авитаминоз обычно сопровождается еще и кровоточивостью десен, частыми носовыми кровотечениями и образованием синяков даже при незначительном воздействии. И люди, имеющие такие «симптомы» больше других рискуют «получить» гематому после взятия крови.
Наличие же сосудистой патологии, как правило, долгое время остается незаметным и часто является следствием уже имеющихся заболеваний. В группе повышенного риска по «образованию синяков» находятся люди с аутоиммунными заболеваниями и болезнями обмена (сахарный диабет, подагра и другие).
3. Нарушения свертываемости крови
Такая причина гематомы, очевидно, требует к себе внимания и лечения.
Непопулярно, но факт – большинство факторов свертывания (равно как и противосвертывающих) образуются именно в печени. Нарушение функции печени может приводить к недостаточному синтезу факторов свертывания.
Размеры гематомы, при этом, чаще достигают больших размеров, а кровотечение из раны долго не прекращается. Такая ситуация грозит развитием внутренних кровотечений, а наибольшее значение здесь имеет уровень:
- МНО
- протромбина,
- АЧТВ,
- фибриногена,
- антитромбина III.
Комплексно оценить свертывание крови можно также с помощью «Коагулограммы. Расширенной», позволяющей, помимо риска кровотечений, оценить и риск тромбообразования.
К легкой «синяковости» может приводить снижение тромбоцитов.
Эти клетки не связаны со здоровьем печени, однако чутко реагируют на множество препаратов (например, «желудочный» ранитидин, или противоэпитептический карбамазепин), а также различные инфекции (вирус Эпштейн-Барра, гепатит С и другие).
Угрозой кровотечения считается снижение показателя ниже отметки 50 х 10 9 , а проверить уровень тромбоцитов позволяет «обычный» общий анализ крови.
Таким образом, появление крупного синяка после взятия крови – вовсе не является вариантом нормы и требует внимания для исключения серьезных заболеваний, если эта ситуация повторяется.
Методика скарификационного метода взятия крови из пятки у новорожденных. Техника
Что необходимо для скарификационного метода взятия крови с пятки новорожденного?
1. Перчатки.
2. Устройство для согревания пяточной области (при необходимости).
3. Антисептик (тампоны с бетадином/солевым раствором или спиртом).
4. Подушечка или другие средства для защиты постельного белья.
5. Скарификационное устройство для пятки, размер которого зависит от возраста младенца.
6. Посуда для забора крови в зависимости от вида исследования:
а. Сепаратор для сыворотки.
б. Гематологические капиллярные трубки.
в. Капиллярная трубка для исследования газов капиллярной крови.
г. Фильтровальная бумага для метаболического скрининга новорожденных.
7. При необходимости капиллярные трубки для переливания крови в лабораторные пробирки.
8. Повязка или полоска марли.
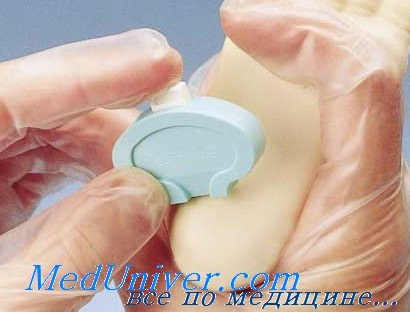
Меры предосторожности при скарификационном методе взятия крови с пятки новорожденного
1. Место скарификации:
а. Не следует использовать для скарификации самый край пятки. В этом месте пяточная кость расположена поверхностно, соответственно выше риск повреждения кости и развития остеомиелита.
б. Не следует использовать кончики пальцев кисти, стопы или мочку уха у детей.
2. Положение кисти:
а. Нельзя сдавливать пятку. Это приводит к усилению боли, уменьшению объема вытекающей крови и повышению гемолиза.
3. Сбор крови:
а. При использовании капиллярной трубочки для сбора крови обязательно проверяют наличие содержимого (например, антикоагулянтов), оценивают, могут ли такие вещества повлиять на результат лабораторного исследования. Трубочки с антикоагулянтом не применяют для метаболического скрининга новорожденных.
б. Ложкообразные инструменты для сбора крови с лабораторными мини-трубочками используют в качестве проводников для капелек крови в трубочку. Избегают повторного «зачерпывания» крови с поверхности стопы. Микросгустки, образующиеся в крови на коже, могут влиять на результат лабораторного исследования.
Методика скарификационного метода взятия крови с пятки новорожденного
1. Определить место, отдавая предпочтение наружным поверхностям пяточной области:
а. Необходимо менять место скарификации для профилактики кровоизлияний и повреждения кожи.
б. Подошвенную поверхность рекомендуется использовать в том случае, если предпочтительные области повреждены в результате частых скарификаций. Расстояние от кожи до надхрящницы пяточной кости составляет, как минимум, 3 мм у большинства доношенных новорожденных и у 91% недоношенных, родившихся на сроке 33-37 нед, и только у 60% недоношенных при сроке гестации менее 33 нед.
2. Рекомендуется приложить обогреватель для пятки или теплое полотенце на 5 мин и убрать непосредственно перед процедурой.
3. Успокоить ребенка путем легкого пеленания, использования соски-пустышки и введения концентрированного раствора сахарозы в целях обезболивания.
4. Подготовить автоматическое устройство, удаляя скрепку для высвобождения лезвия.
5. Надеть перчатки.
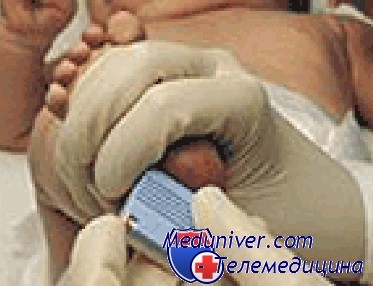
6. Протереть место скарификации бетадином, затем физиологическим раствором или спиртом.
7. Фиксировать кисть, укладывая пальцы на голень, а большой палец — на свод стопы для стабилизации положения конечности, сжимать голень по направлению к пятке.
8. Расположить автоматическое устройство.
9. Одновременно надавить на голень и свод стопы с противоположной стороны в целях получения капли крови.
10. Удалить первую каплю салфеткой.
11. Под действием капиллярных свойств наполнить первую капиллярную трубочку, удерживая ее горизонтально.
12. Перестать надавливать на голень для заполнения капилляров.
13. Каплям крови дать стечь в трубочку или наполнить капиллярную трубочку для переливания крови в пробирку.
14. Если кровь перестала течь, протереть место с помощью спиртовой салфетки, марли или очищающей салфетки, чтобы удалить сгустки; выждать, чтобы капилляры снова наполнились, и затем снова надавить на голень. Если кровь не течет, выбрать другое место и повторить процедуру или выполнить венепункцию.
15. После сбора образцов крови прижать место скарификации и покрыть его марлей или лейкопластырем.
16. Успокоить ребенка.
Требования к образцу крови при скарификационном методе взятия крови с пятки новорожденного
1. Вначале взять кровь для исследования газов крови, затем для общего анализа крови, затем образцы для биохимического и токсикологического исследования.
2. Образцы крови для исследования газового состава не должны содержать пузырьков воздуха:
а. Расположить трубочку горизонтально, так, чтобы кровь вытекала под действием капиллярных свойств и не происходило скопления пузырьков воздуха (что может повлиять на результат). На кончик трубочки надеть колпачок.
б. Кровь для исследования газового состава следует анализировать в течение 10 мин или хранить горизонтально на льду в течение часа, трубочку перед анализом следует перекатывать. При необходимости хранения и транспортировки образца крови для исследования газов для получения указаний рекомендуется связаться с лабораторией, в которой будет выполняться исследование.
3. В отламывающемся конце микротрубочки для гематологического исследования во время процесса сбора образца крови активируется антикоагулянт, который предотвращает образование сгустков.
4. При метаболическом скрининге новорожденных существуют особые указания по сбору крови:
а. Выполняют не ранее чем через 24-48 ч после рождения.
б. Избегают контакта между пальцами и фильтровальной бумагой, поскольку жиры с пальцев могут повлиять на результат.
в. Капают несколько капель на фильтровальную бумагу на расстоянии друг от друга. Держат новорожденного таким образом, чтобы разрез шел вниз для формирования большой капли крови. Капля должна упасть свободно в обозначенный кружок на фильтровальной бумаге. Повторяют для каждого круга.
г. Не используют капиллярные трубочки, которые содержат антикоагулянты или другие вещества (которые могут повлиять на лабораторный результат).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Осложнения установки периферического венозного катетера у детей и их профилактика
Осложнения установки периферического венозного катетера у детей:
1. Гематома — самое частое, но обычно незначительное осложнение. Ее можно устранить с помощью легкого надавливания рукой.
2. Спазм вены возникает редко и обычно разрешается самостоятельно.
3. Флебит остается наиболее частым значимым осложнением в результате использования периферических венозных катетеров. При возникновении флебита повышается риск развития местного инфекционного процесса. Введение гепаринизированных растворов (0,5 ЕД/мл) увеличивает время действия и снижает частоту осложнений, например флебита и эритемы. На частоту возникновения флебита также влияют материал, из которого изготовлен катетер, его размер и осмолярность вводимого раствора. При применении периферических катетеров для парентерального питания одновременное введение жировых эмульсий и гипертонических растворов для полного парентерального питания увеличивает срок использования вены.
4. Инфильтрация подкожных тканей раствором для внутривенного введения. К сожалению, это частое осложнение инфузионной терапии с использованием периферических вен. Для того чтобы снизить частоту данного осложнения, необходимы крайняя осмотрительность и отказ от внутривенного введения гиперосмолярных растворов:
а. Образование пузырей.
б. Глубокий некроз, при котором может потребоваться пересадка кожи.
в. Кальцинация подкожных тканей, вызванная инфильтрацией раствора, содержащего кальций. Следует отметить, что возможна незначительная транссудация в прилегающие ткани даже при аспирации крови из иглы или катетера.
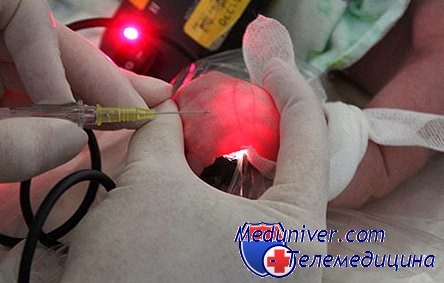
5. Инфекционные осложнения установки периферического венозного катетера у детей. Частота как флебита, так и инфекционных осложнений увеличивается при нахождении иглы в вене дольше 72 ч. Согласно опубликованным данным, отмечен рост инфекционных осложнений при использовании пленочных пластырей, но вопрос остается спорным. У взрослых инфекционные осложнения с лихорадкой чаще возникают при применении катетеров, изготовленных из тефлона или полиуретана, по сравнению с таковыми из поливинилхлорида или полиэтилена. Риск флебита у взрослых в результате использования полиуретановых катетеров примерно на 30% меньше, чем тефлоновых катетеров Barton et al. не смогли показать различий в частоте инфекционных осложнений при сравнении игл 25-го размера с тефлоновыми катетерами 24-го размера. Однако тефлоновые катетеры функционируют в три раза дольше, чем металлические иглы, при равном количестве осложнений.
6. Эмболизация сгустка крови при промывании с усилием.
7. Гипернатриемия, избыточное введение жидкости или гепарина новорожденному из-за неправильного промывания катетера или использования несоответствующего раствора; также электролитные нарушения, обусловленные неправильно выбранной скоростью введения инфузионных растворов.
8. Случайное введение в артерию, артериоспазм и возможный некроз тканей.
9. Ожог при установке периферического венозного катетера у детей:
а. Трансиллюминатором.
б. Компрессом, используемым для согревания конечности перед процедурой.
в. Длительным воздействием повидон-йода или изопропилового спирта на крайне незрелую кожу.
10. Воздушная эмболия.
11. Ишемия или гангрена нижней конечности, осложняющие инфузию в большую подкожную вену нижней конечности; механизм неясен.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

Обычно о взятии крови может «рассказать» лишь маленькая точка в месте прокола. Однако в некоторых случаях «последствия» процедуры сложно не заметить. С чем может быть связано образование гематомы после взятия крови? И кто больше других рискует «получить» такой синяк?
1. Игнорирование рекомендаций после взятия
Лидирующие позиции по «образованию» синяков после анализов занимает слишком раннее разгибание руки и снятие давящей повязки.
Дело в том, что отсутствие давящего фактора до образования полноценного сгустка в сосуде, приводит к «подтеканию» крови под кожу и формированию синяка.
Поэтому по общепринятым рекомендациям, снимать повязку не следует в течение 0,5-1 часа после взятия, равно как и поднимать тяжести в течение нескольких часов.
2. Тонкость и хрупкость сосудов
Может показаться удивительным, но такая ситуация – совсем не редкость. И дело здесь не столько в генетических особенностях строения (хоть и это, безусловно, имеет значение), сколько в нарушении синтеза коллагеновых волокон и проницаемости сосудистой стенки.
В первом случае причиной могут быть возрастные изменения, дефицит эстрогенов, о втором — недостаток витаминов С и Р (рутин).
Кстати, данный авитаминоз обычно сопровождается еще и кровоточивостью десен, частыми носовыми кровотечениями и образованием синяков даже при незначительном воздействии. И люди, имеющие такие «симптомы» больше других рискуют «получить» гематому после взятия крови.
Наличие же сосудистой патологии, как правило, долгое время остается незаметным и часто является следствием уже имеющихся заболеваний. В группе повышенного риска по «образованию синяков» находятся люди с аутоиммунными заболеваниями и болезнями обмена (сахарный диабет, подагра и другие).
3. Нарушения свертываемости крови
Такая причина гематомы, очевидно, требует к себе внимания и лечения.
Непопулярно, но факт – большинство факторов свертывания (равно как и противосвертывающих) образуются именно в печени. Нарушение функции печени может приводить к недостаточному синтезу факторов свертывания.
Размеры гематомы, при этом, чаще достигают больших размеров, а кровотечение из раны долго не прекращается. Такая ситуация грозит развитием внутренних кровотечений, а наибольшее значение здесь имеет уровень:
- МНО
- протромбина,
- АЧТВ,
- фибриногена,
- антитромбина III.
Комплексно оценить свертывание крови можно также с помощью «Коагулограммы. Расширенной», позволяющей, помимо риска кровотечений, оценить и риск тромбообразования.
К легкой «синяковости» может приводить снижение тромбоцитов.
Эти клетки не связаны со здоровьем печени, однако чутко реагируют на множество препаратов (например, «желудочный» ранитидин, или противоэпитептический карбамазепин), а также различные инфекции (вирус Эпштейн-Барра, гепатит С и другие).
Угрозой кровотечения считается снижение показателя ниже отметки 50 х 109, а проверить уровень тромбоцитов позволяет «обычный» общий анализ крови.
Таким образом, появление крупного синяка после взятия крови – вовсе не является вариантом нормы и требует внимания для исключения серьезных заболеваний, если эта ситуация повторяется.
Читайте также:

