Синяки при приеме прадаксы
Обновлено: 23.04.2024
Фибрилляция предсердий является самым частым нарушением сердечного ритма. Некоторые люди с данным заболеванием не ощущают каких-либо изменений в состоянии своего организма, болезнь в основном выявляется случайно при снятии ЭКГ. Другие же, наоборот, сразу начинают чувствовать, что сердечные сокращения становятся нерегулярными, иногда частыми или редкими. Подобные состояния можно описать как «трепетание» в грудной клетке.
Чем опасна фибрилляция предсердий?
При фибрилляции предсердий часть крови задерживается в сердце, поскольку предсердия сокращаются неэффективно, с недостаточной силой. «Застоявшаяся» кровь в сердце может привести к образованию тромба. Если тромб попадает из сердца в кровеносное русло, то с током крови он может достигнуть головного мозга и вызвать нарушение кровоснабжения, что приводит к возникновению инсульта.
Любой человек с фибрилляцией предсердий находится в группе риска возникновения инсульта. Однако у ряда пациентов этот риск еще выше. К этой группе относятся люди, перенесшие инсульт или транзиторное нарушение мозгового кровообращения, лица старше 75 лет, а также пациенты, страдающие артериальной гипертонией, сердечной недостаточностью, сахарным диабетом. Помните, что инсульт при фибрилляции предсердий может привести к серьёзным последствиям, таким как инвалидизация и смерть.
Профилактика образования тромбов
Прадакса снижает способность крови образовывать сгустки (тромбы), что позволяет уменьшить риск возникновения инсульта.
Памятка пациенту
Памятка врачу
- Необходимо строго соблюдать рекомендованный Вам режим дозирования
- Не требуется рутинный лабораторный контроль параметров свертываемости
- Принимать внутрь, независимо от приема пищи, запивая стаканом воды
- Старайтесь избегать пропуска приема препарата, поскольку это может привести к повышенному тромбообразованию
- Пропущенную дозу препарата Прадаксаможно принять в том случае, если до приема очередной дозы препарата остается 6 часов и более; если срок составил менее 6 часов, пропущенную дозу принимать не следует
- В случае пропуска отдельных доз не следует принимать двойную дозу препарата в очередной прием
- Решение о прекращении приема препарата принимает лечащий врач (возможен высокий риск тромбообразования при преждевременном прекращении лечения!)
- Продолжительность приема препарата определятся индивидуально с учетом множества факторов
- В случае развития кровотечения, не прекращающегося самостоятельно необходимо незамедлительно обратиться к врачу;
- Необходимо сообщать лечащему врачу о всех других принимаемых препаратов
- Обязательно сообщайте лечащему врачу о приеме Прадакса перед любыми хирургическими операциями и инвазивными процедурами
Подготовка к хирургическому лечению
Внимание! При любом виде хирургического лечения необходимо сообщить врачу о приеме препарата Прадакса (Дабигатрана этексилат)
Вмешательства, не требующие отмены препарата:
- Стоматологические услуги: удаление от 1 до 3 зубов; пародонтальные вмешательства; вскрытие абсцессов; зубопротезное моделирование;
- Оперативные вмешательства по поводу катаракты или глаукомы;
- Эндоскопия диагностическая;
- Малая поверхностная хирургия (вскрытие абсцессов, биопсия кожи или удаление кожной опухоли)
Когда необходимо обратиться к врачу?
При приеме антикоагулянтов (Прадакса) очень важно знать о возможных побочных эффектах.
Кровотечение – наиболее часто встречающий побочный эффект.
Необходимо обратиться к врачу в следующих случаях:
- Кровоподтеки, появляющиеся без видимых причин или при небольших травмах, носовые кровотечения, обильные кровотечения из десен, кровотечения при порезах, которые не останавливаются необычно длительное время.
- Более сильные, чем обычно, менструации, межменструальные кровотечения или кровянистые выделения из влагалища в менопаузе.
- Розовая или коричневая моча, кал с примесью крови или черный стул.
- Кровохарканье, рвота с кровью или рвота «кофейной гущей».
- Необъяснимая боль.
- Любые необъяснимые отеки или дискомфорт.
- Необъяснимая головная боль, головокружение и слабость.
Режим дозирования Прадакса (Дабигатрана этексилат)
Профилактика инсульта и системной тромбоэмболии пациентов с неклапанной фибрилляцией предсердий
Прадакса назначается в дозировке 150 мг 2 раза в день
Показания к редукции дозы до 110 мг 2 раза в день – возраст старше 80 лет
При клиренсе креатинина менее 30 мл/мин – замена препарата
Лечение острого тромбоза глубоких вен и/или ТЭЛА и профилактика смертельных исходов, вызываемых данными заболеваниями
Рекомендуется применение препарата Прадакса в суточной дозе 300 мг (1 капсула по 150 мг 2 раза/сутки) после парентерального лечения антикоагулянтом, проводящегося в течение, как минимум, 5 дней. Терапию следует продолжать до 6 месяцев.
Профилактика рецидивирующего тромбоза глубоких вен и/или ТЭЛА: Рекомендуется применение препарата Прадаксав суточной дозе 300 мг (150 мг 2 раза/сутки).
Режим дозирования Прадакса (Дабигатрана этексилат) при больших ортопедических операциях с целью профилактики венозных эмболий
(плановое эндопротезирование
тазобедренного или коленного сустава)
Рекомендованная доза 220 мг 1 раз в сутки. При умеренном нарушении функции почек (клиренс креатинина от 30 до 49 мл/мин), при одновременном применении с амиодароном, хинидином или верапамилом – 150 мг 1 раз в сутки.
Пропущенная доза
- Профилактика венозных тромбоэмболий у пациентов после ортопедических операций: рекомендуется принять обычную суточную дозу препарата Прадакса в обычное время на следующий день. В случае пропуска отдельных доз не следует принимать двойную дозу препарата.
- Профилактика инсульта, системных тромбоэмболий и снижение сердечно-сосудистой смертности у пациентов с фибрилляцией предсердий: пропущенную дозу препарата Прадакса можно принять в том случае, если до приема очередной дозы препарата остается 6 часов и более; если срок составил менее 6 часов — пропущенную дозу принимать не следует. В случае пропуска отдельных доз не следует принимать двойную дозу препарата.
- Лечение острого ТГВ и/или ТЭЛА и профилактика смертельных исходов, вызываемых этими заболеваниями: пропущенную дозу препарата Прадаксаможно принять в том случае, если до приема очередной дозы препарата остается 6 часов и более; если срок составил менее 6 часов, пропущенную дозу принимать не следует. В случае пропуска отдельных доз не следует принимать двойную дозу препарата.
- Профилактика рецидивирующего ТГВ и/или ТЭЛА и смертельных исходов, вызываемых этими заболеваниями: пропущенную дозу препарата Прадаксаможно принять в том случае, если до приема очередной дозы препарата остается 6 часов и более; если срок составил менее 6 часов, пропущенную дозу принимать не следует. В случае пропуска отдельных доз не следует принимать двойную дозу препарата.
Правила перехода
при смене антитроботической терапии
Дабигатрана этексилат (Прадакса) => Варфарин
Прекращение приема варфарина, начало приема дабигатрана при МНО < 2
Дабигатрана этексилат (Прадакса) => Варфарин
При клиренсе креатинина ≥ 50 мл/ мин время начала приема варфарина за 3 дня до прекращения приема дабигатрана.
При клиренсе креатинина от 30 до 49 мл/мин время начала приема варфарина за 2 дня до прекращения приема дабигатрана.
Парентеральные антикоагулянты => Дабигатрана этексилат (Прадакса)
Первая доза препарата Прадакса назначается вместо отменяемого антикоагулянта в интервале 0-2 часа перед сроком очередной инъекции
Дабигатрана этексилат (Прадакса) => парентеральные антикоагулянты
Что такое Прадакса (дабигатрана этексилат)?
Прадакса (дабигатрана этексилат) представляет собой новый антикоагулянт (препарат, разжижающий кровь). В РФ он одобрен для применения по следующим показаниям:
- для предотвращения инсульта (тромба в сосудах головного мозга) у пациентов с нарушением ритма сердца, которое носит название «мерцательная аритмия»
- для профилактики венозной тромбоэмболии при протезировании крупных суставов
Чем Прадакса (дабигатрана этексилат) отличается от варфарина?
И дабигатран, и варфарин являются антикоагулянтами, однако механизмы их действия различаются. Варфарин блокирует образование ряда факторов свертывания, а дабигатран блокирует один фактор свертывания. Далее в таблице приведены основные различия между этими препаратами:
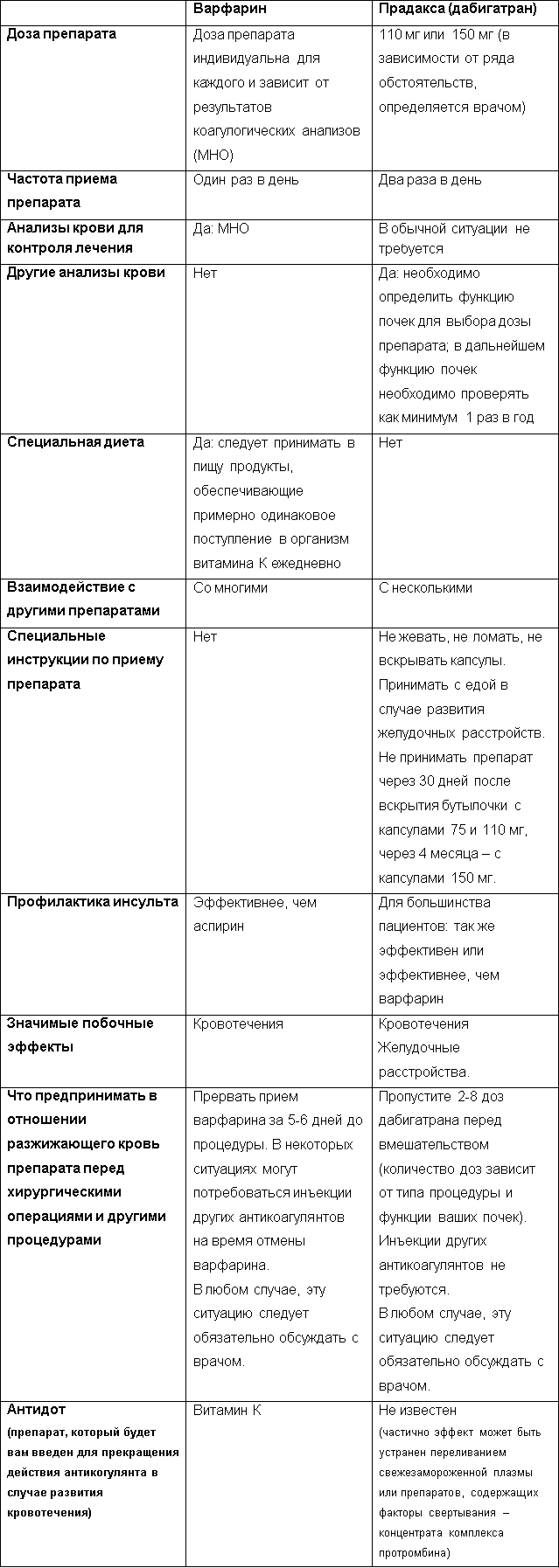
Кому следует принимать Прадаксу (дабигатрана этексилат)?
Дабигатран может быть предпочтительным антикоагулянтом для вас, если:
- вы страдаете заболеванием, при котором разрешен прием дабигатрана (мерцательная аритмия)
- на фоне приема варфарина МНО все время меняется и часто находится за пределами целевого диапазона
- вам затруднительно своевременно сдавать анализ крови для определения МНО
- ваши почки хорошо работают (у вас нет почечной патологии, нарушающей их функцию)
- вы аккуратно принимаете выписанные вам лекарства (вы редко пропускаете прием препаратов)
- вы не принимаете других лекарств, взаимодействующих с дабигатраном
- вы способны оплатить данный препарат.
Кому не следует принимать Прадаксу (дабигатрана этексилат)?
Возможно, дабигатрана этексилат не является лучшим выбором разжижающего кровь препарата для вас, если:
- значения МНО на фоне приема варфарина устойчиво находятся в целевом диапазоне
- у вас есть болезни почек
- известно, что вы страдаете заболеваниями желудка или тонкой кишки
- у вас есть заболевания печени
- вы не всегда вовремя принимаете свои лекарства
- этот препарат слишком дорог для вас.
Обсудите все имеющиеся у вас вопросы со своим лечащим врачом.
По материалам:
Patient Information for Pradaxa (Dabigatran etexilatе). The University of Utah Health Care’ Thrombosis Service. 2011.
Информация, представленная на данном сайте, не должна использоваться для самостоятельной диагностики и лечения и не может служить заменой очной консультации врача
Настоящий раздел предназначен исключительно для лиц, имеющих среднее и высшее медицинское образование, а также студентов медицинских ВУЗов.
Никакие из опубликованных материалов не могут служить заменой медицинскому осмотру и не должны быть использованы как руководство к лечению. Только врач, который имеет личный контакт с пациентом, знаком с его историей болезни и наблюдает за состоянием его здоровья, может рекомендовать тот или иной метод лечения. Информация на данном сайте или другие предоставляемые им услуги не могут служить основанием для диагностики или лечения без соответствующего участия врача.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом, фельдшером или студентом медицинского ВУЗа.
Sarah A. Spinler, Vincent J. Willey (Department of Pharmacy Practice and Pharmacy Administration, Philadelphia College of Pharmacy, University of the Sciences in Philadelphia, Philadelphia, PA) с поправками для российских пациентов.
Дабигатрана этексилат – препарат, назначаемый врачом с целью профилактики образования тромба. Этот препарат известен под торговым названием Прадакса (в Японии- Prazaxa, в Канаде – Pradax). Несмотря на то, что свертывание крови (коагуляция) с образованием тромба является нормальным процессом в организме, необходимым для остановки кровотечения, в некоторых ситуациях это может быть опасно. Дабигатран по механизму действия является противосвертывающим препаратом (антикоагулянтом). Другим примером антикоагулянта является варфарин.
Как работает дабигатран?
Свертывание крови с образованием тромба в сосуде – очень сложный многоступенчатый процесс. На каждом этапе принимают участие и вновь образуются вещества, который называются факторами свертывания. Один из финальных этапов образования тромба происходит с участием фактора свертывания, который называется тромбин. Дабигатран блокирует действие тромбина, тем самым прекращая образование тромба.
Советы по использованию дабигатрана
В нашей стране разрешено применение дабигатрана с целью профилактики инсульта и иных опасных тромботических осложнений у пациентов с так называемой «неклапанной» мерцательной аритмией, а также для профилактики венозных тромбоэмболий после эндопротезирования крупных суставов. Он доступен в капсулах в дозе 75мг, 110 мг и 150 мг (см. рисунок 1).
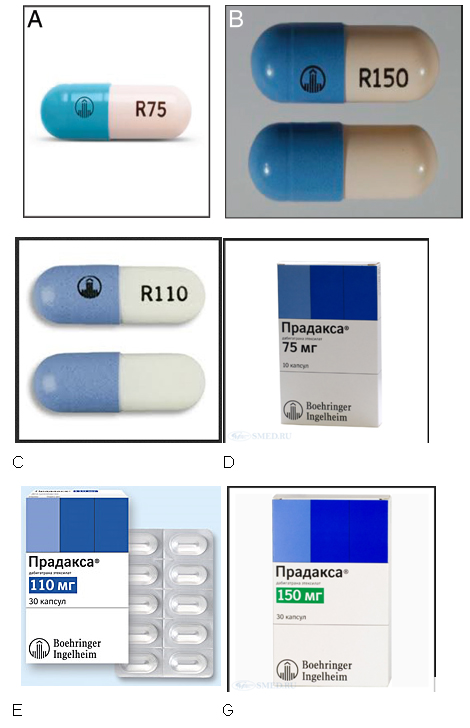
Рисунок 1. А. Капсулы дабигатрана 75 мг. В. Капсулы дабигатрана 150 мг. C. Капсулы дабигатрана 110 мг. D. Упаковка дабигатрана 75 мг. Е. Упаковка дабигатрана 110 мг. G. Упаковка дабигатрана 150 мг.
Врач может назначить дабигатран в дозе 110 мг 2 раза в день или 150 мг 2 раза в день в зависимости от ряда обстоятельств. Капсулы дабигатрана могут быть приняты как во время еды, так и вне связи с едой. Их следует проглатывать целиком. Капсулы не следует ломать или жевать, пеллеты, содержащиеся внутри капсулы, не следует высыпать в еду или питье.
Дабигатран следует принимать в соответствии с предписаниями врача. Нельзя отменять этот препарат самостоятельно без предварительного обсуждения с врачом, поскольку это может привести к повышению риска инсульта. Если вы пропустили 1 прием препарата, следует принять лекарство, как только вы вспомнили о нем. Однако если до следующего приема препарата осталось менее 6 часов, пропущенную дозу принимать не следует. Нельзя принимать двойную дозу дабигатрана одновременно.
Лекарство должно продаваться и затем храниться в оригинальной упаковке (бутылочки или блистеры с индивидуальной упаковкой каждой дозы), поскольку препарат чувствителен к влажности. Дабигатран следует хранить при комнатной температуре; нельзя пересыпать его в другие контейнеры (коробки или органайзеры для таблеток). После вскрытия упаковки (бутылочки) следует принять препарат в течение 60 дней, либо выбросить его (к коробкам с блистерами это не относится).
Различия между варфарином и дабигатраном
Несмотря на то, что оба эти препарата являются антикоагулянтами, между ними существуют большие различия. Дабигатран может быть использован только у пациентов с неклапанной мерцательной аритмией, а также для профилактики венозных тромбоэмболий после эндопротезирования крупных суставов, тогда как варфарин может быть назначен и при других тромботических состояниях – при наличии тромба в венах нижних конечностях или артериях легких, после обострения ишемической болезни сердца.
Прием варфарина предполагает регулярный (как минимум, 1 раз в месяц) лабораторный контроль с определением такого показателя, как протромбиновое время (чаще всего представляется в виде такого показателя, как международное нормализованное отношение, МНО). Врач подбирает дозу варфарина, ориентируясь на значение МНО. Поскольку дабигатран назначается в фиксированной дозе и его прием приводит к одинаковому эффекту, определение МНО не требуется. Доза дабигатрана зависит от функции почек, поэтому периодически все же может возникать необходимость в некоторых лабораторных тестах.
Варфарин взаимодействует с большим количеством других лекарственных препаратов, которые могут увеличивать или уменьшать его эффективность. Кроме того, изменения в диете (в частности, потребление разного количества продуктов, содержащих витамин К), может влиять на колебания МНО. Поэтому в случае приема варфарина крайне важно сообщать своему врачу, какие еще медикаменты вам назначены. Дабигатран взаимодействует с меньшим количеством лекарственных препаратов, однако все равно следует предупреждать своего врача обо всей сопутствующей терапии.
Противосвертывающее действие варфарина может быть прервано приемом витамина К (в виде таблеток или внутривенно), что может быть важно в случае высокого риска кровотечения или уже случившегося кровотечения. В настоящее время нет препарата, блокирующего действие дабигатрана. Однако дабигатран действует значительно короче (чаще всего выводится за 24 часа), чем варфарин (для его выведения может потребоваться несколько дней).
Клиническое испытание, в котором сравнивались эффективность и безопасность дабигатрана и варфарина, показало, что дабигатран в дозе 150 мг 2 раза в день на 34% эффективнее варфарина снижает риск инсульта при одинаковой частоте серьезных кровотечений. У пациентов, принимающих дабигатран 150 мг 2 раза в сутки, чаще в сравнении с пациентами на варфарине возникают разнообразные желудочные расстройства. Пациенты, принимающие дабигатран, чаще прекращают лечение по сравнению с принимающими варфарин.
Переход с дабигатрана на варфарин (и наоборот)
Если вы с вашим врачом примите решение о целесообразности перехода с одного антикоагулянта на другой, крайне важно точно выполнять инструкции врача. Если вы переходите с варфарина на дабигатран, ваш врач порекомендует вам прекратить прием варфарина, контролировать уровень МНО и начать прием дабигатрана при определенном значении МНО. Если вы переходите с дабигатрана на варфарин, врач порекомендует вам начать прием варфарина за 2-3 дня до прекращения дабигатрана (в зависимости от функции почек).
Побочные эффекты
Основной эффект, ассоциирующийся с приемом дабигатрана – кровотечение. Риск кровотечения выше в том случае, если вы ранее уже перенесли кровотечение, ваш возраст больше 75 лет, у вас имеются заболевания почек, вы страдаете язвой желудка или другими заболеваниями желудка и кишки, предрасполагающие к кровотечению, а также если вы принимаете другие медикаменты, повышающие риск кровотечения (таблица 1). Однако прежде чем отменять один из этих препаратов, следует посоветоваться с врачом. Необходимо незамедлительно сообщать своему врачу о любом необычном кровотечении (включая кровоточивость десен, носовое кровотечение, усиленное менструальное кровотечение, окрашивание мочи в розовый или красный цвет, стула – в красный или черный цвет, синяки, кровохарканье или рвоту с примесью крови). Необходимо сообщать также о выраженной длительной головной боли и головокружении.
Таблица 1. Наиболее распространенные лекарственные препараты, повышающие риск кровотечений.
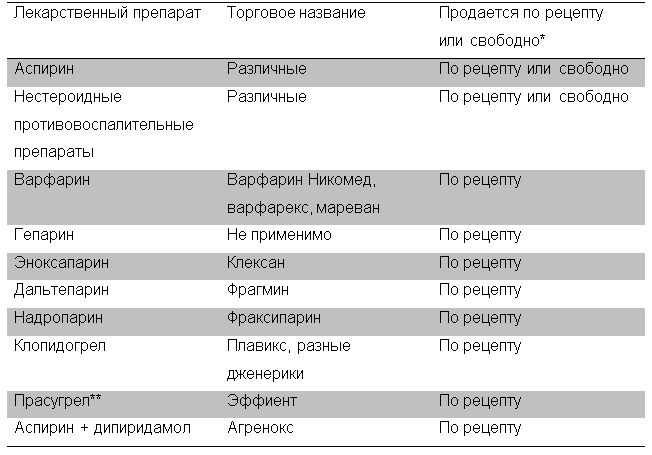
* - в РФ, к сожалению, сильнодействующие лекарственные препараты пока еще можно купить без рецепта.
** - в РФ прасугрел пока не является распространенным лекарственным препаратом.
Наиболее распространенные побочные эффекты связаны с желудочными расстройствами, такими как диспепсия (нарушение пищеварения в желудке, которое может проявляться чувством тяжести, отрыжкой, тошнотой) и боль в желудке.
В какой ситуации необходимо позвонить своему врачу?
Вы должны связаться со своим лечащим врачом или каким-либо еще образом немедленно обратиться за медицинской помощью в следующих ситуациях, связанных с кровотечениями:
- неожиданное или непрекращающееся кровотечение
- кровохарканье или рвота с примесью крови
- красный или черный стул
- выраженная постоянная головная боль, головокружение или слабость
- падение или травма головы
Дабигатран и ваш образ жизни
Учитывая, что дабигатран является антикоагулянтом, и его прием связан с повышенным риском кровотечений, следует быть осторожным во время любых занятий, которые могут привести к травме. Прекращение приема дабигатрана или пропуск дозы повышает риск инсульта. В таблице 2 перечислены важные аспекты того, как следует себя вести в отношении дабигатрана.
Таблица 2. Основные правила приема дабигатрана.

Беременность
По данным исследований на животных, дабигатран не повреждает плод, однако на беременных женщинах клинических испытаний не проводилось. В случае подтверждения беременности женщина должна немедленно связаться с врачом, чтобы обсудить потенциальную пользу или вред от продолжения приема дабигатрана.
Хирургические вмешательства, стоматологические процедуры и прочие медицинские манипуляции.
Необходимо сообщить врачу о том, что вы принимаете дабигатран в случае планирующейся операции, стоматологической процедуры или иного вмешательства, которое может быть связано с повышением риска кровотечения. Возможно, потребуется временно прервать прием дабигатрана.
Где можно получить дополнительную информацию
Внимательно читайте инструкции по применению, вложенные в упаковки препарата. Читайте инструкции каждый раз, как вскрываете новую упаковку – там может содержаться новая информация. Задайте интересующие вас вопросы своему врачу. Запишите вопросы заранее, готовясь к визиту.
По материалам:
S. A. Spinler, V. J. Willey. A Patient's Guide to Taking Dabigatran Etexilate. Circulation. 2011;124:e209-e211.
Перевод: н.с. отдела клинических проблем атеротромбоза НМИЦ Кардиологии Шахматова О.О.
Информация, представленная на данном сайте, не должна использоваться для самостоятельной диагностики и лечения и не может служить заменой очной консультации врача
Настоящий раздел предназначен исключительно для лиц, имеющих среднее и высшее медицинское образование, а также студентов медицинских ВУЗов.
Никакие из опубликованных материалов не могут служить заменой медицинскому осмотру и не должны быть использованы как руководство к лечению. Только врач, который имеет личный контакт с пациентом, знаком с его историей болезни и наблюдает за состоянием его здоровья, может рекомендовать тот или иной метод лечения. Информация на данном сайте или другие предоставляемые им услуги не могут служить основанием для диагностики или лечения без соответствующего участия врача.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом, фельдшером или студентом медицинского ВУЗа.
- Мерцательная аритмия представляет собой такое состояние, когда нормальная электрическая активность верхних камер сердца (предсердий) становится нерегулярной. Как следствие, сердце бьется неорганизованно, что проявляется нерегулярностью сердечных сокращений и снижением эффективности насосной функции сердца.
- Мерцательная аритмия является широко распространенным состоянием. У каждого четвертого человека старше 40 лет мерцательная аритмия развивается в течение их жизни.
Каковы симптомы мерцательной аритмии?
- У пациентов с мерцательной аритмией могут быть такие симптомы, как сердцебиение, одышка, дискомфорт или боль в грудной клетке, головокружение, утомляемость или потери сознания.
- Другие пациенты могут не иметь симптомов мерцательной аритмии вовсе, и это состояние выявляется в результате планового профилактического визита к врачу или обследования по поводу другого заболевания.
Почему пациенты с мерцательной аритмией нуждаются в разжижающей кровь терапии?
- Нерегулярность сердечных сокращений приводит к изменению тока крови. Это может привести к слипанию клеток крови и увеличению риска формирования тромба в верхней камере сердца (предсердии).
- Местом, куда чаще всего мигрирует тромб у пациентов с мерцательной аритмией, является головной мозг, что приводит к инсульту.
- Риск развития инсульта у пациентов с мерцательной аритмией в пять раз больше в сравнении с другими пациентами того же возраста без мерцательной аритмии.
- Прием препаратов, разжижающих кровь, снижает свертываемость крови и может уменьшать вероятность развития инсульта в будущем.
Что такое кровяной тромб?
- Кровяной тромб формируется путем слипания клеток крови и других субстанций с образованием плотной массы внутри сосуда, которая может блокировать ток крови.
- Формирование кровяного тромба в случае его образования в просвете сосуда (артерии или вены) и препятствования току крови приносит вред.
- У пациентов с мерцательной аритмией наиболее распространенной локализацией миграции тромбов является головной мозг. Медицинский термин, обозначающий тромб, препятствующий кровотоку в мозговом сосуде, - «церебральная эмболия», более широко известная как инсульт.
Существуют ли разновидности инсультов?
- Существует 2 типа инсульта.
- Если кровяной тромб блокирует ток крови в мозговой артерии, речь идет об ишемическом инсульте.
- Если кровь проникает в вещество головного мозга, развивается геморрагический инсульт.
- Если у пациента с мерцательной аритмией происходит инсульт, он, как правило, более тяжелый, чаще приводит к смерти и инвалидизации в сравнении с инсультами у пациентов без мерцательной аритмии.
- Каждый четвертый ишемический (тромботический) и каждый второй геморрагический (связанный с кровоизлиянием) инсульты приводят к смерти.
- Если пациент выжил после перенесенного инсульта, в некоторых случаях какие-либо остаточные явления отсутствуют, тогда как у остальных пациентов сохраняются такие проявления инвалидизации, как слабость в одной половине тела, проблемы с ходьбой, а также проблемы с речью. Степень инвалидизации после перенесенного инсульта может варьировать в значительной степени.
Каковы факторы риска развития инсульта у пациентов с мерцательной аритмией?
- Предшествующий инсульт (включая «микроинсульты», как называют обычно транзиторные ишемические атаки).
- Сердечная недостаточность (в настоящее время или в прошлом).
- Высокое артериальное давление (в случае отсутствия адекватного контроля с помощью медикаментов).
- Возраст (риск растет по мере его увеличения).
- Сахарный диабет.
- Сосудистая патология (ишемическая болезнь сердца, препятствия кровотоку с артериях ног («атеросклероз периферических артерий»)).
- Женский пол.
Одинаков ли риск развития инсульта у пациентов с мерцательной аритмией?
- Нет. Риск развития инсульта зависит от того, есть ли у вас перечисленные факторы риска инсульта (предшествующий инсульт или транзиторная ишемическая атака, высокое артериальное давление, сердечная недостаточность, пожилой возраст (65 лет и старше), сахарный диабет, сосудистая патология, женский пол) и в каком количестве эти факторы риска присутствуют.
- Как правило, чем больше факторов риска имеет пациент, тем больше вероятность развития инсульта.
Какие меры могут быть предприняты для снижения риска инсульта?
- Для снижения тромбообразования и уменьшения риска возникновения инсульта пациенты могут принимать разжижающие кровь препараты, такие как антикоагулянты и антиагреганты.
Какие разжижающие кровь препараты применяются при мерцательной аритмии?
- Варфарин
- Дабигатран (Прадакса)
- Ривароксабан (Ксарелто)
- Апиксабан (Эликвис)
Каковы основные свойства данных препаратов, разжижающих кровь?
Пероральные антикоагулянты (варфарин, дабигатран (Прадакса), ривароксабан (Ксарелто), апиксабан (Эликвис))
- Варфарин используется более 50 лет. Он является наиболее распространенным препаратом, разжижающим кровь, и также применяется в виде таблеток.
- Пациенты, принимающие варфарин, должны регулярно сдавать анализ крови для контроля эффективности разжижения крови (исследуется уровень международного нормализованного отношения (МНО)), чтобы быть уверенными, что кровь не слишком «жидкая» и не слишком «густая». Доза варфарина может меняться (увеличиваться или снижаться) для того, чтобы варфарин работал эффективно. В случае если вы принимаете варфарин, вам необходимо ознакомиться с двумя последними разделами этой памятки «Что такое МНО?» и «Какие факторы влияют на уровень МНО?».
- Дабигатран (Прадакса), Ривароксабан (Ксарелто) и Апиксабан (Эликвис) - новые препараты, разжижающие кровь, которые также принимаются в виде таблеток. Один из них может быть использован вместо варфарина, при этом не требуется регулярного контроля анализов крови. Препараты одобрены управлением по контролю за пищевыми продуктами и лекарственными препаратами США для профилактики инсульта у пациентов с мерцательной аритмией.
В каких случаях назначается лечение для профилактики инсульта у пациентов с мерцательной аритмией?
- Профилактическая терапия разжижающими кровь препаратами должна быть назначена большинству пациентов с мерцательной аритмией, имеющих один или несколько факторов риска инсульта (предшествующий инсульт или транзиторная ишемическая атака, высокое артериальное давление, сердечная недостаточность, возраст 65 лет и старше, сахарный диабет, сосудистая патология). Женщины имеют больший риск инсульта в сравнении с мужчинами, особенно в возрасте 65 лет и более.
- Пациенты, перенесшие в прошлом инсульт или транзиторную ишемическую атаку («микроинсульт»), должны получать разжижающую кровь терапию для профилактики повторного инсульта.
- Преимущества разжижающего кровь препарата (снижение риска инсульта) должны соотноситься с увеличением риска кровотечений на фоне приема этого лекарства.
Как я могу решить, какой из этих препаратов принимать в случае необходимости?
- Исследования показали, что прием всех перечисленных препаратов пациентами с мерцательной аритмией эффективен в сравнении с отсутствием такого лечения. Следует обсудить с вашим врачом, какой из этих препаратов выбрать.
- Решение о выборе наиболее подходящего вам конкретного препарата должно быть принято в рамках беседы с вашим врачом. Препарат должен быть выбран на основании вашего индивидуального риска инсульта и риска кровотечения на фоне приема данного препарата.
Каковы побочные эффекты приема препаратов, разжижающих кровь?
- Наиболее частым побочным эффектом разжижающих кровь препаратов является кровотечение. Чаще всего кровотечение небольшое, например, в виде синяка или носового кровотечения. У 1-2% пациентов, принимающих разжижающие кровь препараты, может развиться более тяжелое кровотечение, такое как желудочное кровотечение (рвота кровью) или кишечное кровотечение (кровь в стуле), которые могут требовать переливания крови и прерывания приема препаратов, разжижающих кровь.
- Наиболее серьезным побочным эффектом разжижающих кровь препаратов является кровотечением в мозг («геморрагический инсульт»).
- Другие проблемы, такие как головная боль, тошнота, желудочное расстройство, которые довольно часто возникают при приеме других препаратов, на фоне терапии разжижающими кровь препаратами возникают нечасто, поэтому в случае их появления в первую очередь стоит искать другие медицинские причины этих ощущений.
Буду ли я все время получать один и тот же препарат, разжижающий кровь. В одной и той же дозе?
- Ваша разжижающая кровь терапия может измениться со временем в случае изменения у вас риска развития инсульта. Например, это может произойти, когда вы станете старше или у вас появится риск развития большого кровотечения на фоне продолжающегося приема препарата, разжижающего кровь. Ваш доктор обсудит с вами и сделает необходимые изменения в вашей терапии в случае необходимости.
- Если вы с вашим врачом приняли решение о попытке восстановления нормального («синусового») ритма, ваш врач может выбрать применение контролируемого электрического разряда на область сердца («электрическая кардиоверсия») или специализированной процедуры, известной как катетерная аблация. Если вы предпочли кардиоверсию или аблацию, вы нуждаетесь в приеме антикоагулянтов как минимум в течение некоторого периода времени до и после процедуры с целью предотвращения формирования кровяного сгустка как следствия этой процедуры.
Как долго я должен принимать разжижающие кровь препараты?
- Как правило, пациенты с мерцательной аритмией принимают назначенные им разжижающие кровь препараты всю жизнь. В ряде случаев может быть необходимо прекратить прием разжижающих кровь препаратов. Если это произошло, ваш доктор пояснит для вас причины изменения терапии.
Следующие 2 секции предназначены для пациентов, принимающих варфарин.
Что такое МНО?
- МНО (международное нормализованное отношение) является мерой того, насколько быстро образуется тромб, и демонстрирует степень разжижения крови под действием варфарина.
- У пациентов, не принимающих антикоагулянты, уровень МНО составляет порядка 1,0. Для снижения риска инсульта при мерцательной аритмии, кровь должна быть более жидкой в 2-3 раза, чем в норме. Это означает, что кровь сворачивается с образованием тромба в 2-3 раза медленнее.
- Целевой уровень МНО у пациентов с мерцательной аритмией составляет от 2,0 до 3,0.
- Если кровь слишком густая (МНО менее 2,0), риск инсульта все еще высок.
- Если кровь слишком жидкая (МНО более 3,0), повышен риск кровотечения.
Что я могу делать, чтобы способствовать сохранению МНО в целевом диапазоне?
- Если вы принимаете алкоголь, обращайте внимание на то, чтобы еженедельно принимать небольшое его количество (не более 8* порций в неделю, за 3 и более дней).
* Порция — это 15 мл чистого спирта (пиво крепостью 4,5% - 0,33л, бокал вина крепостью 12% или 40 мл крепкого алкоголя)- примечание переводчика.
- Не забывайте обсуждать с вашим врачом каждое новое назначаемое вам лекарство, в том числе покупаемые вами безрецептурные медикаментозные средства (включая фитопрепараты и витамины).
- Постарайтесь поддерживать постоянный уровень витамина К в вашей пище. Этого можно достичь путем употребления более или менее сходной пищи, а также регулярным питанием.
Напоминаем, что данные материалы носят исключительно обучающий характер и не могут заменить консультации врача. Пожалуйста, посетите вашего врача в случае необходимости обсуждения проблем, описанных в данном руководстве.
Информация, представленная на данном сайте, не должна использоваться для самостоятельной диагностики и лечения и не может служить заменой очной консультации врача
Настоящий раздел предназначен исключительно для лиц, имеющих среднее и высшее медицинское образование, а также студентов медицинских ВУЗов.
Никакие из опубликованных материалов не могут служить заменой медицинскому осмотру и не должны быть использованы как руководство к лечению. Только врач, который имеет личный контакт с пациентом, знаком с его историей болезни и наблюдает за состоянием его здоровья, может рекомендовать тот или иной метод лечения. Информация на данном сайте или другие предоставляемые им услуги не могут служить основанием для диагностики или лечения без соответствующего участия врача.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом, фельдшером или студентом медицинского ВУЗа.

Разработчик сайтов, журналист, редактор, дизайнер, программист, копирайтер. Стаж работы — 25 лет. Область интересов: новейшие технологии в медицине, медицинский web-контент, профессиональное фото, видео, web-дизайн. Цели: максимально амбициозные.
- Запись опубликована: 31.10.2020
- Reading time: 3 минут чтения
В последнее время увеличивается количество пациентов, принимающих антикоагулянты. Эти препараты выписывают при венозном тромбозе, тромбоэмболии легочной артерии, некоторых аритмиях, например, фибрилляции предсердий, и после имплантации механического клапана сердца.
Виды антикоагулянтов
В амбулаторных условиях используются 3 основные группы препаратов:
- Препараты низкомолекулярных гепаринов (эноксапарин, далтепарин, надропарин) – в виде предварительно заполненных шприцев, вводимых подкожно;
- Пероральные препараты из группы антагонисты витамина К (аценокумарол, варфарин);
- Новые пероральные антикоагулянты (апиксабан, ривароксабан, эдоксабан, дабигатран).
При стационарном лечении также используются другие антикоагулянты, включая нефракционированный гепарин или фондапаринукс. Эти лекарства незначительно различаются по механизму действия, а также по способу приема. Однако все они благодаря своему влиянию на процессы свертывания крови предотвращают образование тромбов и закупорку кровеносных сосудов.
К сожалению, использование препаратов, нарушающих свертываемость крови, также чревато осложнениями. Во время лечения антикоагулянтами пациент подвержен риску кровотечения, как легкого, так и тяжелого, потенциально опасного для жизни. Кровотечения могут возникать спонтанно, при передозировке лекарством или после травмы.
Бывают ситуации, когда кровотечение после начала антикоагулянтной терапии является первым симптомом другого заболевания, например, рака пищеварительного тракта.
Следует подчеркнуть, что на действие препаратов из группы антагонистов витамина К влияет диета и применение других препаратов. Следовательно, если пациент, который регулярно принимает эти лекарства, заболевает, например, пневмонией, и ему требуются антибиотики или обезболивающие, может возникнуть кровотечение.
В случае препаратов низкомолекулярного гепарина и так называемых новых пероральных антикоагулянтов очень важно периодически оценивать функцию почек, чтобы определить правильную дозировку. Когда у пациента развивается почечная недостаточность, особенно в виде острого повреждения почек, риск кровотечения значительно увеличивается.

Виды антикоагулянтов
Как проявляется кровотечение после лечения антикоагулянтами
Осложнения кровотечения во время антикоагулянтной терапии могут широко варьироваться.
У пациента среди прочего может появиться:
- склонность к появлению синяков;
- носовое кровотечение;
- кровотечение из десен и слизистой оболочки рта;
- кровохарканье;
- желудочно-кишечное кровотечение в виде кровавой рвоты, крови в стуле, черного дегтеобразного стула;
- гематурия;
- кровотечение из половых путей;
- внутричерепное кровотечение, проявляющееся, например, сильной головной болью, рвотой, судорогами и другими неврологическими симптомами.
Что делать, если после лечения антикоагулянтами появятся симптомы кровотечения?
Любой, кто принимает антикоагулянты, должен знать, что у него есть риск развития кровотечения. В случае легких симптомов нарушения свертываемости крови, например, легкого кровотечения из носа или склонности к синякам, обратитесь к врачу. При появлении признаков обильного кровотечения вызовите скорую помощь или срочно отправляйтесь в больницу.
Как врач диагностирует кровотечение после антикоагулянтной терапии?
Врач ставит диагноз на основании анамнеза симптомов кровотечения и принимаемых лекарств. При осмотре пациента специалист может обнаружить наличие синяков, носовых кровотечений или слизистых оболочек. В случае подозрения на желудочно-кишечное кровотечение очень важно провести ректальное исследование, то есть через прямую кишку, с оценкой цвета стула (примесь яркой крови или черного стула).
Больному с активным кровотечением врач назначает лабораторные анализы крови, в том числе: морфологию и основные тесты системы свертывания (APTT, PT, INR). У пациентов после передозировки варфарином или аценокумаролом характерно повышение значения МНО. Обычно, в зависимости от конкретной ситуации и пациента, рекомендуется поддерживать МНО в пределах 2,0–4,0.
Для определения места кровотечения могут потребоваться специализированные обследования, например, эндоскопическое исследование желудочно-кишечного тракта – гастроскопия, ректоскопия, колоноскопия, компьютерная томография головы или брюшной полости.

Диагностика при кровотечении после антикоагулянтов
Как лечить кровотечение после антикоагулянтной терапии
Лечение зависит от места кровотечения и группы препаратов, которые принимает пациент.
- Легкое кровотечение, например, синяк, самоограничивающееся кровотечение из слизистых оболочек, требует только изменения дозировки лекарств под наблюдением врача.
- Более сильное кровотечение обычно требует госпитализации.
В случае передозировки аценокумаролом или варфарином врач может назначить пациенту препараты витамина К или введение замороженной плазмы, восстанавливающие нормальную свертываемость крови. Что касается новых пероральных антикоагулянтов, то пока есть только препарат, нейтрализующий действие дабигатрана. Он используется при опасном для жизни кровотечении, но все еще мало доступен.
Пациенту с кровотечением во время антикоагулянтной терапии врач может также предложить симптоматические препараты против кровотечения. Иногда также требуется переливание крови (при сильном кровотечении, вызывающем анемию).
В зависимости от типа кровотечения его также можно остановить напрямую, например, введя тампонаду пациенту с постоянным кровотечением из носа или поставив в желудок во время гастроскопии.
Можно ли полностью вылечить кровотечение после лечения антикоагулянтами?
Обычно кровотечение после соответствующего лечения останавливается. Но иногда оно бывает очень сильным или поражает жизненно важные органы, например, внутричерепное кровотечение, и поэтому может быть непосредственно опасным для жизни.
У некоторых пациентов кровотечение может возобновиться из-за других заболеваний, например, рака желудочно-кишечного тракта или мочевыводящих путей, или необходимости приема других лекарств, например, антитромбоцитарных препаратов, нестероидных противовоспалительных препаратов.
Что делать после лечения кровотечения антикоагулянтами
После стабилизации состояния пациента врач должен каждый раз проверять необходимость дальнейшего лечения антикоагулянтами. Иногда бывает необходимо изменить дозировку препарата или поменять препарат. Конкретные рекомендации по частоте посещений и осмотров дает лечащий врач в зависимости от текущего состояния пациента.
Что делать, чтобы избежать кровотечения после лечения антикоагулянтами?
Пациент, принимающий антикоагулянты, должен осознавать риск кровотечения и избегать любых травм или падений.
Учитывая возможные лекарственные взаимодействия, рекомендуется проконсультироваться с врачом перед приемом любого нового препарата, включая лекарства, отпускаемые без рецепта. Кроме того, необходимо проходить регулярные осмотры, сдавая анализы, например, МНО, креатинин, морфологию, в соответствии с предписаниями врача.
Пациенты, постоянно принимающие аценокумарол или варфарин, могут самостоятельно измерить МНО в домашних условиях с помощью устройства, аналогичного глюкометру. Таким образом можно свести к минимуму риск кровотечения, но полностью избежать этой проблемы нельзя.
Читайте также:

