Симптом дамского каблучка при волчанке
Обновлено: 04.05.2024
Системная красная волчанка (СКВ) – аутоиммунное заболевание, этиология которого остается неизвестной. Кожный синдром при СКВ зачастую имеет первостепенное диагностическое значение – поражение кожи в 20-30% случаев является самым ранним симптомом, а у 60-
Systemic lupus erythematosus: alertness in the practice of a dermatologist / M. M. Tlish, Zh. Yu. Naatyzh1, T. G. Kuznetsova, E. A. Chernenko /State Budgetary educational institution of higher professional education Kuban State Medical University of the Ministry of Healthcare of the Russian Federation, Krasnodar, Russia
Abstract. Systemic lupus erythematosus (SLE) is an autoimmune disease, the etiology of which remains unknown. Skin syndrome in SLE is often of paramount diagnostic value – skin lesion is the earliest symptom in 20-30% of cases, and in 60-70% it manifests itself at various stages of the course of the disease, which leads to the patient's primary referral to a dermatologist. Frequent diagnostic errors are due to the absence of clinical symptoms of systemic lesions in the presence of cutaneous manifestations of lupus erythematosus (LE). In this case, laboratory tests are an integral part of the algorithm for managing patients with LE at the stage of contacting a dermatologist. The most specific laboratory test is the determination of antinuclear antibodies by an indirect immunofluorescence reaction, referred to as antinuclear factor (ANF). An elevated ANF titer is included in the list of diagnostic criteria for SLE, its detection allows one to suggest a diagnosis of SLE and determine a further algorithm for the provision of medical care. The article presents two clinical cases illustrating that against the background of an isolated skin lesion and the absence of visible somatic pathology, abnormalities in immunological tests were identified. This made it possible to suspect the systemic course of the process at an early stage and refer patients to a rheumatologist's consultation, where the diagnosis of SLE was confirmed. For citation: Tlish M. M., Naatyzh Zh. Yu., Kuznetsova T. G., Chernenko E. A. Systemic lupus erythematosus: alertness in the practice of a dermatologist // Lechaschy Vrach. 2020; vol. 23 (11): 23-26. DOI: 110.26295/OS.2020.35.78.005
Согласно современным представлениям, системная красная волчанка (СКВ) – аутоиммунное заболевание неустановленной этиологии, характеризующееся гиперпродукцией органонеспецифических аутоантител с развитием иммуновоспалительного повреждения тканей внутренних органов [1]. Широкий ряд вырабатываемых аутоантител и их прямое или опосредованное воздействие на клеточные мишени обуславливают многообразие клинических проявлений при красной волчанке (КВ) [2]. СКВ может проявляться изолированным или сочетанным поражением систем и органов, включающим поражение кожи и слизистых оболочек (волчаночная бабочка, дискоидная эритема, фотосенсибилизация, алопеция, телеангиэктазии, сетчатое ливедо, язвы в полости рта), сердечно-сосудистой системы (перикардит, миокардит, эндокардит, коронарит), почек (волчаночный нефрит), центральной нервной системы (судороги, психоз), опорно-двигательного аппарата (артралгии, артриты), легких (плеврит, волчаночный пневмонит), гематологическими нарушениями (гемолитическая анемия, лейкопения, тромбоцитопения) и т. д. [3].
Ключевую роль в диагностике СКВ играет обнаружение клинических проявлений заболевания и данные лабораторной диагностики [3]. Кожный синдром при СКВ зачастую имеет первостепенное диагностическое значение – поражение кожи в 20-30% случаев является самым ранним симптомом, а у 60-70% проявляется на различных этапах течения болезни, что приводит к первичному обращению больного именно к дерматологу [4]. Поражения кожи при СКВ полиморфны и представлены различными изменениями – от незначительных телеангиэктазий до буллезных поражений [2]. Выделяют волчаночно-специфичные и волчаночно-неспецифичные поражения кожи, последние встречаются в несколько раз чаще. К волчаночно-специ-фичным относят различные проявления хронической, подострой и острой КВ [5]. Группа неспецифических поражений включает: фотосенсибилизацию, лейкоцитокластический и уртикарный васкулит, телеангиэктазии, сетчатое ливедо, злокачественный атрофический папулез и синдром Рейно [5]. Широкая вариабельность клинических проявлений кожного синдрома обуславливает необходимость проведения тщательного дифференциального диагноза [1].
Важным инструментом ранней диагностики системных заболеваний является обнаружение аутоантител с помощью лабораторных тестов [3]. Наиболее специ-фичными для СКВ являются антинуклеарные антитела (АНА) – это гетерогенная группа аутоантител к компонентам клеточного ядра, среди которых выделяют антитела к двуспиральной дезоксирибонуклеиновой кислоте (ДНК), гистонам, нуклеосомам, экстрагируемым ядерным антигенам, ядрышковым антигенам и другим клеточным структурам [6]. Стандартным методом обнаружения группы АНА является непрямая реакция иммунофлюоресценции (НРИФ) с использованием линии эпителиальных клеток аденокарциномы гортани человека (HЕp-2) [7]. Определение АНА методом НРИФ принято обозначать как антинуклеарный фактор (АНФ), содержание которого оценивается по максимальному выявленному титру в сыворотке крови, с указанием интенсивности и типа флюоресценции [8]. Количественное увеличение титра свыше 1:160 входит в перечень диагностических критериев СКВ согласно рекомендациям Американской коллегии ревматологов (American College of Rheumatology, ACR) и Европейской лиги борьбы с ревматизмом (European League Against Rheumatism, ULAR) и используется для оценки активности процесса, прогноза, так как является предиктором развития СКВ на доклинической стадии [8].
Длительное формирование патогномоничного клинического симптомокомплекса СКВ, отсутствие проведения необходимых лабораторных исследований и междисциплинарного взаимодействия являются причиной частых диагностических ошибок, приводящих к отсутствию своевременной противовоспалительной и иммуносупрессивной терапии у врача-ревматолога. Учитывая вышесказанное, считаем целесообразным привести собственные клинические наблюдения.
Клиническое наблюдение № 1
Больная М., 27 лет, считает себя больной с июля 2019 г., когда после длительного отдыха на побережье появились высыпания на коже лица. Обратилась к дерматологу по месту жительства, где был выставлен диагноз: «Розацеа, папулопустулезный подтип, среднетяжелое течение». Получала курсовое лечение (доксициклин, метронидазол гель). Видимого улучшения пациентка не отмечала, процесс на коже продолжал прогрессировать, в связи с чем обратилась на кафедру дерматовенерологии ФГБОУ ВО КубГМУ Минздрава России.
Данные со стороны других органов и систем: предъявляет жалобы на ноющие боли в мелких суставах кистей и коленных суставах, чувство утренней скованности. Соматически не обследована.
Объективно: кожный патологический процесс носит ограниченный симметричный характер, локализуется на коже крыльев носа, щек, подбородка. Представлен: эритематозные пятна, чешуйки, телеангиэктазии.
На коже лица (в области крыльев носа, щек, подбородка) расположены ярко-розовые эритематозные очаги, с четкими границами, слегка инфильтрированные, правильной округлой формы, диаметром 3-4 см, покрытые небольшим шелушением в центре очагов; в периферической зоне очагов визуализируются телеангиэктазии (рис. 1). Удаление чешуек сопровождается болезненностью (симптом Бенье–Мещерского).
.jpg)
Определена биодоза 20 секунд.
С предположительным диагнозом «Дискоидная красная волчанка?» больная была направлена на гистоморфологическое исследование кожи.
Результаты гистоморфологического исследования кожи из патологического очага на правой щеке: фолликулярный гиперкератоз; эпидермис с тенденцией к атрофии; вакуольная дистрофия клеток базального слоя. Под эпидермисом сосуды расширены. Во всех отделах дермы – густые диффузные и периваскулярные лимфогистиоцитарные инфильтраты с примесью нейтрофилов и плазмоцитов. Вокруг сально-волосяных фолликулов – густой лимфогистиоцитарный инфильтрат с примесью нейтрофилов, тучных клеток и фибробластов, проникающий в наружное эпителиальное влагалище. В дерме – участки мукоидного набухания коллагеновых волокон. Заключение: морфологическая картина может соответствовать красной волчанке.
Данные общеклинических исследований: общий и биохимический анализ крови – показатели в пределах нормы; общий анализ мочи – показатели в пределах нормы.
Настораживающими факторами в плане трансформации кожной формы в системный процесс у пациентки М. явились: дебют заболевания в молодом возрасте, длительная инсоляция в анамнезе, II фототип кожи, биодоза 20 секунд, наличие выраженного суставного синдрома.
Для исключения диагноза СКВ было проведено иммунологическое исследование:
- Антинуклеарный фактор на НЕр-2 клетках: 1:320 титр (норма менее 160); мелкогранулярный тип свечения.
- Антитела к двуспиральной ДНК (a-dsDNA) – 53 МЕ/мл (норма – менее 25 МЕ/мл).
- Анализ крови на антитела к фосфолипидам класса IgG (скрининг) – 10,13 МЕ/мл (референсные значения: до 10 МЕ/мл – не обнаружено).
- Анализ крови на антитела к фосфолипидам класса IgM (скрининг) – 12,68 МЕ/мл (референсные значения: до 10 МЕ/мл – не обнаружено).
С полученными данными больная направлена к ревматологу в Краевую клиническую больницу № 2, где был подтвержден диагноз СКВ. Больная взята на диспансерный учет ревматологом для определения дальнейшей тактики ведения и лечения.
Клиническое наблюдение № 2
Пациентка В., 66 лет, считает себя больной с апреля 2018 г., когда впервые появились высыпания на коже щек и подбородка. При сборе анамнеза установлено, что больная длительное время проживала в северном регионе и после переезда в Краснодарский край начала отмечать появление высыпаний. Самостоятельно использовала бетаметазон и декспантенол. Отмечала временное улучшение, но в весенне-летний период заболевание обострялось. Обратилась к дерматологу по месту жительства, где был выставлен диагноз «стероидпровоцированная розацеа» и назначено лечение (наружные и системные антибактериальные препараты, ангиопротекторы). Видимого улучшения не наблюдала, в связи с чем обратилась на кафедру дерматовенерологии ФГБОУ ВО КубГМУ МЗ РФ.
Объективно: кожный патологический процесс носит распространенный характер, локализован на коже лица, шеи. Представлен: пятна, телеангиэктазии, чешуйки.
На коже лица в области щек, левой околоушной области и шеи расположены отечные эритематозные очаги розовато-красного цвета, диаметром 2–3 см, преимущественно правильно-округлой формы с небольшим шелушением, визуализируются единичные телеангиэктазии. Удаление чешуек сопровождается болезненностью (симптом Бенье–Мещерского) (рис. 2).
.jpg)
С предварительным диагнозом «Дискоидная красная волчанка?» пациентка направлена на гистоморфологическое исследование.
Результаты гистоморфологического исследования кожи из патологического очага: на коже левой щеки – фолликулярный гиперкератоз; участки паракератоза; эпидермис местами атрофичен; вакуольная дистрофия клеток базального слоя эпидермиса; подэпидермальные пузыри. В сосочковом слое – отек, стенки сосудов утолщены. В дерме – густые очаговые и периваскулярные лимфогистиоцитарные инфильтраты с примесью нейтрофилов. Вокруг сально-волосяных фолликулов – густой лимфогистиоцитарный инфильтрат с примесью нейтрофилов, тучных клеток и фибробластов, проникающий в наружное эпителиальное влагалище. В дерме – участки мукоидного набухания коллагеновых волокон. Заключение: морфологическая картина больше соответствует красной волчанке.
Данные общеклинических исследований: в общем и биохимическом анализах крови выявлены следующие отклонения – лейкоциты 3,7 × 10 9 /л; холестерин 8,7 ммоль/л.
Учитывая длительность течения кожного патологического процесса, отсутствие результатов обследования смежных специалистов, для исключения диагноза СКВ было проведено иммунологическое исследование:
- Антинуклеарный фактор на НЕр-2 клетках: 12 560 титр (норма менее 160); крупногранулярный тип свечения.
- Антитела к двуспиральной ДНК (a-dsDNA) – 0,5 МЕ/мл (норма – менее 25 МЕ/мл).
- Анализ крови на антитела к фосфолипидам класса IgG (скрининг) 16,65 МЕ/мл (референсные значения: до 10 МЕ/мл – не обнаружено).
- Анализ крови на антитела к фосфолипидам класса IgM (скрининг) – 14,68 МЕ/мл (референсные значения до 10 МЕ/мл – не обнаружено).
С полученными результатами лабораторных исследований больная была направленна на консультацию к ревматологу в Краевую клиническую больницу № 2, где был установлен диагноз: «СКВ, хроническое течение, 1-й степени активности, с поражением кожи (эритема по типу «бабочки»), иммунологическими нарушениями (антинуклеарный фактор на НЕр-2 клетках, положительный анализ крови на антитела к фосфолипидам IgG, IgM)». Больную госпитализировали в ревматологическое отделение на стационарное лечение.
Таким образом, иммунологические исследования и их комплексный анализ являются неотъемлемой составляющей алгоритма ведения больных с КВ уже на этапе обращения к врачу-дерматологу и способствуют высокому качеству оказания медицинской помощи данному контингенту больных.
Литература/References
- Тлиш М. М., Наатыж Ж. Ю., Сычева Н. Л., Кузнецова Т. Г., Иризелян Г. А., Псавок Ф. А. Системная красная волчанка: междисциплинарный подход к диагностике // Российский журнал кожных и венерических болезней. 2016; 19 (3): 141-147. [Tlish M. M., Naatyzh Zh. Yu., Sycheva N. L., Kuznetsova T. G., Irizelyan G. A., Psavok F. A. Sistemnaya krasnaya volchanka: mezhdistsiplinarnyy podkhod k diagnostike [Systemic lupus erythematosus: an interdisciplinary approach to diagnosis] Rossiyskiy zhurnal kozhnykh i venericheskikh bolezney. 2016; 19 (3): pp. 141-147.]
- Мазуров В. И., ред. Диффузные болезни соединительной ткани: руководство для врачей. СПб: СпецЛит, 2009. 192 с. [Mazurov V. I., red. Diffuznyye bolezni soyedinitel'noy tkani: rukovodstvo dlya vrachey. [Diffuse connective tissue diseases: a guide for physicians.] SPb: SpetsLit, 2009. P. 192.]
- Насонов Е. Л., ред. Клинические рекомендации по ревматологии. 2-е изд., испр. и доп. М.: ГЭОТАРМедиа, 2010. 429 с. [Nasonov Ye. L., red. Klinicheskiye rekomendatsii po revmatologii. [Clinical practice guidelines to rheumatology.] 2-ye izd., ispr. i dop. M.: GEOTARMedia, 2010. P. 429.]
- Романова Н. В., Шилкина Н. П. Клинико-иммуноло-гическая характеристика кожного синдрома у больных красной волчанкой // Российский журнал кожных и венерических болезней. 2005; (4): 45-48. [Romanova N. V., Shilkina N. P. Kliniko-immuno-logicheskaya kharakteristika kozhnogo sindroma u bol'nykh krasnoy volchankoy [Clinical and immunological characteristics of skin syndrome in patients with lupus erythematosus] Rossiyskiy zhurnal kozhnykh i venericheskikh bolezney. 2005; (4): pp. 45-48.]
- Тлиш М. М., Наатыж Ж. Ю., Сычева Н. Л., Кузнецова Т. Г. Системная красная волчанка в практике дерматолога // Клиническая медицина. 2018; 96 (3): 277-281. [Tlish M. M., Naatyzh Zh. Yu., Sycheva N. L., Kuznetsova T. G. Sistemnaya krasnaya volchanka v praktike dermatologa [Systemic lupus erythematosus in the practice of a dermatologist] Klinicheskaya meditsina. 2018; 96 (3): pp. 277-281.]
- Клюквина Н. Г. Клиническое значение лабораторных нарушений при системной красной волчанке // Современная ревматология. 2014; (2): 41-47. [Klyukvina N. G. Klinicheskoye znacheniye laboratornykh narusheniy pri sistemnoy krasnoy volchanke [Clinical significance of laboratory disorders in systemic lupus erythematosus] Sovremennaya revmatologiya. 2014; (2): pp. 41-47.]
- Александрова Е. Н., Новиков А. А., Насонов Е. Л. Рекомендации по лабораторной диагностике ревматических заболеваний Общероссийской общественной организации «Ассоциация ревматологов России» – 2015 // Современная ревматология. 2015; 9 (4): 25-36. [Aleksandrova Ye. N., Novikov A. A., Nasonov Ye. L. Rekomendatsii po laboratornoy diagnostike revmaticheskikh zabolevaniy Obshcherossiyskoy obshchestvennoy organizatsii «Assotsiatsiya revmatologov Rossii» – 2015 [Recommendations for laboratory diagnostics of rheumatic diseases of the All-Russian public organization «Association of rheumatologists of Russia» – 2015] Sovremennaya revmatologiya. 2015; 9 (4): pp. 25-36.]
- Александрова Е. Н., Новиков А. А., Верижникова Ж. Г., Лукина Г. В. Современный взгляд на проблемы исследования антинуклеарных антител при системной красной волчанке (обзор литературы) // Клиническая лабораторная диагностика. 2018; 63 (6): 340-348. [Aleksandrova Ye. N., Novikov A. A., Verizhnikova Zh. G., Lukina G. V. Sovremennyy vzglyad na problemy issledovaniya antinuklearnykh antitel pri sistemnoy krasnoy volchanke (obzor literatury) [Modern view on the problems of studying antinuclear antibodies in systemic lupus erythematosus (literature review)] Klinicheskaya laboratornaya diagnostika. 2018; 63 (6): pp. 340-348.]
М. М. Тлиш, доктор медицинских наук, профессор
Ж. Ю. Наатыж 1 , кандидат медицинских наук
Т. Г. Кузнецова, кандидат медицинских наук
Е. А. Черненко
ФГБОУ ВО КубГМУ Минздрава России, Краснодар, Россия
Системная красная волчанка: настороженность в практике дерматолога/ М. М. Тлиш, Ж. Ю. Наатыж, Т. Г. Кузнецова, Е. А. Черненко
Для цитирования: Тлиш М. М., Наатыж Ж. Ю., Кузнецова Т. Г., Черненко Е. А. Системная красная волчанка: настороженность в практике дерматолога // Лечащий Врач. 2020; т. 23 (11), 23-26. DOI: 110.26295/OS.2020.35.78.005
Теги: аутоиммунное заболевание, кожный синдром, алгоритм лечения
а) Терминология:
1. Аббревиатура:
• Системная красная волчанка (СКВ)
2. Синонимы:
• Волчанка; красная волчанка
3. Определения:
• Аутоиммунное заболевание, характеризующееся воспалением многих систем органов
• Лекарственная волчанка: нечасто встречающееся осложнение при приеме нескольких, часто используемых лекарственных средств:
о Характеризуется развитием волчаночноподобного синдрома, появлением ANA в крови
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Неэрозивная исправимая деформация пальцев
о Остеопороз, высокая частота встречаемости остеонекроза (ОН)
• Локализация:
о Симметричное поражение
о Множество суставов
о Мелкие суставы кисти, колено, запястье, плечо
2. Рекомендации по визуализации:
• Лучший метод визуализации:
о МРТ для диагностики осложнений (ОН, септический артрит)
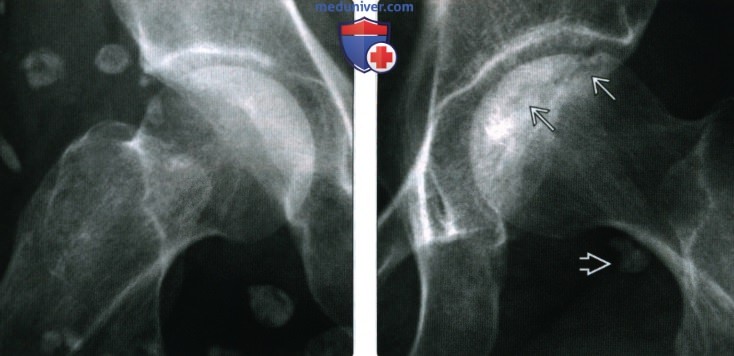
(Слева) Рентгенография в боковой проекции, укладка в положение лягушки: определяются множественные плотные кальцификаты мягких тканей шаровидной формы. В некоторых случаях у пациентов с СКВ, как и в этом случае, формируются кальцификаты мягких тканей; нижние конечности поражаются чаще, чем верхние.
(Справа) Рентгенография в боковой проекции, укладка в положение лягушки, этот же пациент: в области противоположного тазобедренного сустава определяется остеонекроз (ОН) головки бедренной кости в виде субхондрального перелома В Также наблюдается очаг кальцификации мягких тканей. Наличие ОН не является необычной находкой для пациентов с СКВ.
3. Рентгенография суставов при системной красной волчанке (СКВ):
• Подкожные ткани:
о Волчаночный васкулит с поражением кожи: изъязвление:
- Может наблюдаться сопутствующий остеолиз ногтевых бугорков
о Кальцификация (нечасто):
- Нижние конечности поражаются чаще, чем верхние
• Суставы:
о Наиболее часто: неэрозивные деформации суставов (5-40% случаев):
- Кисти, стопы
- Подвывих пястно-фаланговых и плюсне-фаланговых суставов
- Деформации пальцев по типу лебединой шеи или бутоньерки
- Деформации лучше всего визуализируются при рентгенографии кисти и стопы без опоры на кассету:
Рентгенография кисти выполняется в косой проекции по типу открытой книги, а не в ЗП проекции
- Деформации исправимы:
Редко прогрессируют в истинные контрактуры
- Подвывих атланто-аксиального сочленения отмечается в 10% случаев:
Более часто встречается у пациентов с неэрозивными деформациями суставов
о Артрит (часто развиваются симптомы полиартралгии; рентгенологические отклонения наблюдаются менее часто):
- Отек мягких тканей, околосуставная область
- Околосуставная остеопения
- В некоторых случаях встречаются истинные эрозии и сужение хряща
о ↑ риска септического артрита; выпот, деминерализация по ходу субхондральной кости
• Остеопороз:
о Остеопоротические переломы, особенно позвоночника
• Остеонекроз (6-40%):
о Остеонекроз часто развивается при СКВ, увеличивается частота встречаемости и появление очагов в менее характерной локализации:
- Не только головки бедренной и плечевой костей, но и мыщелки бедренной кости, верхняя суставная поверхность большеберцовой кости, ладьевидная кость, полулунная кость, таранная кость, плюсна
- Широкое распространение ОН в нехарактерной локализации говорит о том, что причиной является СКВ
о Аномальная плотность, субхондральный перелом
о Рано или поздно происходит коллапс и развитие остеоартрита
4. МРТ суставов при системной красной волчанке (СКВ):
• Подкожные ткани:
о Отек тканей: низкая интенсивность сигнала на Т1 ВИ, высокая на Т2 ВИ, контрастирование
о Редко наблюдаются кальцификаты, низкоинтенсивный или неоднородный сигнал при всех последовательностях, отек окружающих тканей при активном процессе
• Теносиновит (часто встречающееся поражение со стороны ОДА):
о Наиболее часто поражаются сухожилия сгибателей кисти
о Жидкость во влагалище сухожилия: усиление сигнала на Т2ВИ, контрастирование тканей вокруг жидкости
• Разрывы сухожилий:
о Могут быть связаны с терапией стероидными гормонами и/или волчаночным нефритом
о Часто поражаются крупные сухожилия (четырехглавая мышца, связка надколенника, ахиллово сухожилие)
о Признаки частичного разрыва по данным МРТ:
- Анормальная анатомия на поперечных срезах (утолщение или истончение)
- Аномально высокая интенсивность сигнала на Т2 ВИ в сухожилии
• Миозит (4%):
о Неспецифическая высокая интенсивность сигнала при использовании последовательностей, чувствительных к жидкости, особенно STIR с контрастированием
о Пациенты, страдающие СКВ с миозитом: ранняя диагностика, худший прогноз
о Может развиваться лекарственная миопатия
• Суставы:
о Артрит:
- Выпот
- Легкие эрозии, утрата хряща
о Септический артрит:
- Отек костного мозга
- Выпот; толстая, накапливающая контраст синовиальная оболочка, окружающая жидкость
- В суставе может наблюдаться детрит
• Остеонекроз:
о Инфаркты центрального отдела костного мозга и субхондральной области
о Ранняя стадия: отек костного мозга, выпот
о Поздняя стадия: типичный симптом двойной линии в области инфаркта кости
• Мозг: мелкие поражения белого вещества, атрофия
5. УЗИ суставов при системной красной волчанке (СКВ):
• Хорошо визуализируются признаки теносиновита
• Могут наблюдаться признаки синовита, эрозии на ранних стадиях
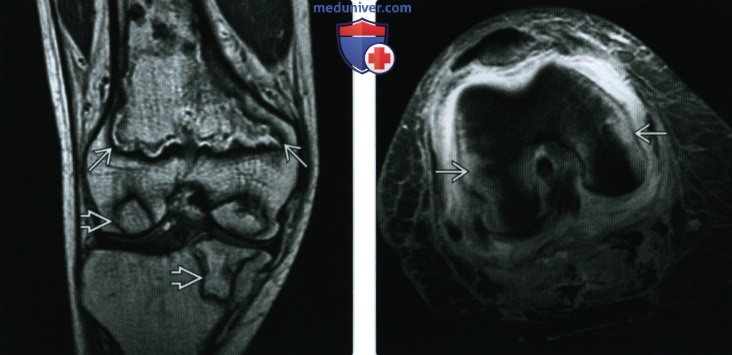
(Слева) МРТ Т1ВИ, корональный срез: в метафизах бедренной кости и субхондральной кости бедренной и большеберцовой костей определяются змеевидные рельефные аномалии с низкой интенсивностью сигнала. Инфаркт кости является часто встречающимся осложнением СКВ.
(Справа) МРТ, постконтрастное Т1ВИ, режим подавления сигнала от жира, аксиальный срез: у пациента с СКВ в анамнезе определяется контрастирование кости, более выраженное по сравнению с ожидаемым при неинфекционном синовите. При пункции сустава подтверждено наличие инфекции. У пациентов с СКВ имеется более высокий риск развития септического артрита по сравнению со здоровыми лицами.
в) Дифференциальная диагностика изменений суставов при системной красной волчанке (СКВ):
1. Ревматоидный артрит (РА):
• Подвывих, деформации кисти могут быть идентичны картине при СКВ
• Обычно при РА наблюдаются намного более выраженные краевые эрозии и деструкция хряща по сравнению с СКВ
• Редко при СКВ развивается настолько значительное эрозивное поражение, что полностью имитирует РА при визуализации
г) Патология:
1. Общая характеристика:
• Этиология:
о Аутоантитела взаимодействуют с компонентами клеточного ядра (ANA):
- Органы-мишени: отложение иммунных комплексов
о Лекарственная волчанка:
- Наиболее часто при использовании: прокаинамида, гидралазина, изониазида, квинидина, сульфалазина, хпорпромазина
• Генетика:
о Скорее всего возникает на фоне генетической предрасположенности:
- Монозиготные близнецы конкордантны по СКВ в 30% случаев; дизиготные - в 5%
- Скорее всего, играет роль влияние факторов среды (наиболее часто УФ-излучение)
о Некоторые аллели комплекса гистосовместимости (HLA-B8, DR2, DR3) связаны с ↑ риска СКВ
2. Классификационные критерии СКВ (ARC):
• Наличие в любой момент > 4 из ниже перечисленных критериев:
о Сыпь в виде бабочки
о Дискоидная сыпь
о Светочувствительность
о Язвы слизистой полости рта
о Артрит
о Серозит
о Почечная недостаточность [стойкая протеинурия (>0,5 г/д) или клеточные цилиндры]
о Неврологическая симптоматика (судороги или психоз)
о Гематологические расстройства (гемолитическая анемия, лейкопения, лимфопения, тромбоцитопения)
о Иммунологические расстройства (антитела к ДНК, анти-Sm антитела, наличие волчаночных клеток в препаратах)
о ANA
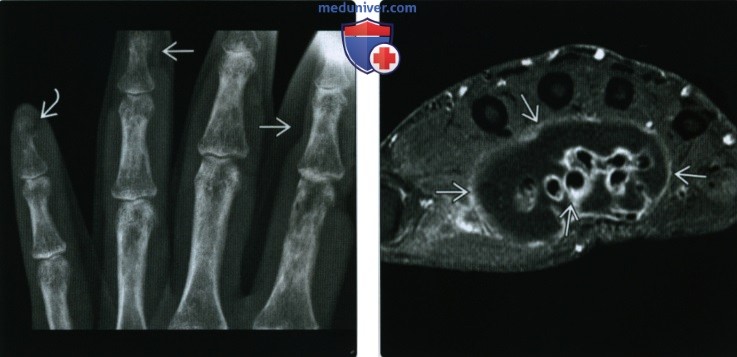
(Слева) Рентгенография в ЗП проекции: определяется конусообразное сужение и изъязвление по ходу дистальных отделов фаланг пальцев. Наблюдается ранняя стадия остеолиза ногтевых бугристостей, лучше всего видимая на пятом пальце. Такая картина характерна для васкулита, но в остальном неспецифична. У этот пациента выявлены волчаночный васкулит и сухая гангрена.
(Справа) МРТ, постконтрастное Т1ВИ, режим подавления сигнала от жира, аксиальный срез: во влагалище сухожилия визуализируется гипоинтенсивная жидкость, окруженная гиперинтенсивным ободком. Это типичная картина теносиновита и часто является первым визуализационным признаком СКВ.
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Поражение опорно-двигательного аппарата наблюдаются у 90% пациентов с СКВ:
- В большинстве случаев наблюдается артралгия (75-90%)
- Синовит встречается реже артралгий; нечасто возникают эрозии:
Антитела к ССР могут быть маркером более тяжелого поражения суставов при СКВ
- Миалгии (30-50%)
- Исправимые деформации суставов
- ОН при лечении стероидами высокими пролонгированными дозами; ОН, вероятно, связан и с самой СКВ
о Лекарственная волчанка: более легкая выраженность симптомов
• Другие признаки/симптомы:
о Аутоантитела:
- При лекарственной волчанке определяется меньшее число и другой набор антител
- ANA(+) определяются в одинаковых количествах и при СКВ, и при лекарственной волчанке
о Конституционные симптомы: лихорадка, недомогание, слабость, анорексия, потеря веса
о Плеврит и перикардит: как при СКВ, так и при лекарственной волчанке
о Нарушение функции почек, ЦНС при СКВ встречаются менее часто, чем при лекарственной волчанке:
- Часто встречается волчаночный нефрит; возможна значительная заболеваемость
- Часто встречаются разнообразные нейропсихиатрические проявления:
Аномалии мозга поданным МРТ наблюдаются у 25% пациентов с недавно диагностированной СКВ (очаговые образования или церебральная атрофия)
о Волчаночное поражение кожи:
- Сыпь по типу бабочки, язвы слизистой полости рта, светочувствительность, васкулитные поражения кожи
- При лекарственной волчанке встречаются нечасто
о Сосудистые поражения: встречаются часто:
- Гипертензия: предиктор ↓ выживаемости пациентов
- Атеросклероз сердечно-сосудистой системы
2. Демография:
• Возраст:
о Пик встречаемости: 15-40 лет
о Лекарственная волчанка: пациенты более старшего возраста
• Пол: Ж>М (10:1):
о Предрасположенность у лиц женского пола ↓ среди пациенток старшей возрастной группы
• Эпидемиология:
о 25-50 на 100000
о У пациентов африканского происхождения наблюдается более высокая встречаемость и более тяжелое течение
о ОН при СКВ может быть в некоторой степени связан с возрастом начала стероидной терапии:
- В одном исследовании при оценке пациентов на наличие ОН при СКВ с помощью МРТ в течение года было показано, что только у 6% пациентов детского возраста развивается ОН (у 49% подростков и 41% взрослых)
3. Течение и прогноз:
• Частота поражения органов-мишеней значительно варьирует, как и продолжительность жизни
• Наиболее часто наблюдается «пылающий» тип течения: рецидивирующее-ремиссионный
о У других пациентов симптомы наблюдаются постоянно
о У небольшого числа наблюдается длительный период затишья
• В 50% случаев развивается стойкое поражение как минимум одной системы органов
• У 80% выживаемость составляет 10 лет после постановки диагноза:
о Основной причиной смерти является ускоренное течение атеросклероза
• Относительно часто возникают оппортунистические инфекции
• По данным когортных исследований предполагается ↑ риска развития злокачественных новообразований
4. Лечение:
• Основывается на поражении специфического органа-мишени:
о Волчаночный нефрит: стероидные гормоны и цитотоксические вещества
о Артралгии: НПВС и гидроксихлорохин:
- При выраженных болях можно использовать схемы лечения РА
о Кортикостероиды широко используются при различных проявлениях СКВ
• Лекарственная волчанка: разрешается при отмене препарата, вызвавшего заболевания
е) Список использованной литературы:
1. Chiara Т et al: MRI pattern of arthritis in systemic lupus erythematosus: a comparative study with rheumatoid arthritis and healthy subjects. Skeletal Radiol. 44(2):261-6, 2015
2. Nakamura J et al: Age at time of corticosteroid administration is a risk factor for osteonecrosis in pediatric patients with systemic lupus erythematosus: A prospective magnetic resonance imaging study. Arthritis Rheum. 62(2):609-615, 2010
Дискоидная красная волчанка – это хроническое воспалительное аутоиммунное заболевание кожи, развивающееся на фоне фотосенсибилизации (повышенной чувствительности к свету). Клинические проявления включают эритему, рубцовую атрофию кожи, фолликулярный гиперкератоз, выпадение волос, поражение ногтей. Диагноз ставится на основании симптоматики, анамнестических данных, наличия волчаночных клеток в крови, иммунологических тестов и гистологического исследования биоптата кожи. В качестве лечения применяются синтетические противомалярийные препараты, топические глюкокортикоиды, системные ретиноиды, солнцезащитные средства.
МКБ-10
Общие сведения
Дискоидная красная волчанка (ДКВ), или рубцующийся эритематоз – заболевание, относящееся к диффузным болезням соединительной ткани (коллагенозам). Данная патология является наиболее частой формой кожной красной волчанки. Средняя распространенность рубцующегося эритематоза составляет 1:100 000 человек. Чаще страдают представители европеоидной расы. Начало болезни приходится на молодой возраст (от 20 до 40 лет). Заболеваемости дискоидной волчанкой больше подвержены лица женского пола (соотношение с мужчинами 3:1). В редких случаях (1-5%) ДКВ может перейти в системную красную волчанку (СКВ).

Причины ДКВ
Эритематоз протекает по типу аутоиммунной реакции, точная причина возникновения которой неизвестна. Важное значение в развитии заболевания имеет наследственная предрасположенность, о чем свидетельствует большая встречаемость дискоидной волчанки среди близких родственников. В ходе исследований была установлена ассоциация ДКВ с антигенами тканевой совместимости HLA A1, A3, A10, A11, A18, B7, B8. Наиболее серьезным провоцирующим действием обладает ультрафиолетовое излучение.
К факторам, способствующим возникновению дискоидной волчанки, относятся постоянная травматизация кожи, хронические инфекции в организме, наличие аллергических болезней, прием лекарственных препаратов, повышающих чувствительность кожи к ультрафиолету (сульфаниламидов, тетрациклина, фторхинолонов, гризеофульвина, нейролептиков). В группе повышенного риска находятся люди, чей род деятельности связан с длительным пребыванием на открытом воздухе (работники сельскохозяйственной промышленности, строители, рыбаки). Также в группу риска входят лица с 1 фототипом кожи (кельтским) – это люди с нежной, тонкой, иногда веснушчатой кожей, имеющие светлый или рыжий цвет волос.
Патогенез
При дискоидной красной волчанке наблюдается патогенетическое сходство с СКВ, однако патологические реакции ограничиваются кожными покровами. В основе заболевания лежит аутоиммунное воспаление. Под действием ультрафиолетовых лучей в совокупности с другими провоцирующими факторами в клетках кожи нарушаются процессы метилирования ДНК (механизма регуляции транскрипции генов). Это приводит к повышению экспрессии белков, индуцирующих апоптоз (запрограммированную клеточную гибель) - p53, Fas и Fas-лиганда и гамма-интерферона.
Т- и В-лимфоциты стимулируют синтез цитокинов и антител к компонентам клеточных ядер (нуклеиновым кислотам, нуклеосомам). Образующиеся иммунные комплексы оседают на эндотелии сосудов, вызывая их повреждение. Выработку аутоантител у генетически предрасположенных лиц также способны вызывать антигены некоторых вирусов (Эпштейна-Барр, цитомегаловирус, парвовирус 19), имеющие сходную молекулярную структуру с белками клеточных мембран. Дополнительным повреждающим агентом выступает индукция свободнорадикального окисления липидов. Результатом этих процессов является массивное воспаление и разрушение клеток кожи.
Классификация
Традиционно дискоидную красную волчанку подразделяют на очаговую и диссеминированную (распространенную) – эти формы различаются количеством очагов поражения кожи и их локализацией. Также при диссеминированной форме отмечается наличие общей симптоматики (слабости, повышения температуры тела, болей в суставах) и высокого риска трансформации в СКВ. Помимо перечисленных форм, в ревматологии выделяют следующие виды ДКВ:
- Глубокая. Характерны подкожные узлы с их последующей кальцификацией.
- Папилломатозная. Патологический процесс затрагивает волосистую часть головы и кожу кистей рук. Очаги имеют вид бородавок.
- Дисхромическая. Характерны депигментация центрального участка дискоидного очага и гиперпигментация периферической зоны.
- Телеангиэктатическая. Проявляется усиленным сосудистым рисунком очагов.
- Гиперкератотическая. Роговой слой эпидермиса выражено утолщен. Очаги напоминают кожный рог. Наиболее неблагоприятная форма. Рассматривается как начальная стадия рака.
- Центробежная эритема Биетта. Проявляется высыпаниями на спинке носа и щеках, имеющими «вид бабочки».
Симптомы ДКВ
Дискоидная красная волчанка характеризуется хроническим течением, рецидивы возникают в основном летом или весной, когда длина солнечного дня максимальна. Чаще всего поражаются участки тела, подвергающиеся длительному солнечному излучению. Тремя наиболее типичными симптомами считаются эритема, фолликулярный гиперкератоз и рубцовая атрофия кожи.
Эритематоз дебютирует с появления на коже розовых, слегка возвышающихся пятен (эритем) размером 1-2 см. Пятна не сопровождаются зудом, со временем увеличиваются, на их поверхности образуются серо-белые чешуйки. Попытка удалить чешуйки вызывает боль (симптом Бенье-Мещерского). Также при снятии чешуек на месте их прикрепления к волосяным фолликулам видны участки вдавления (симптом «дамского каблучка» или «канцелярской кнопки»). По мере прогрессирования в центре дискоидных очагов кожа атрофируется. Вокруг центра формируется фолликулярный гиперкератоз вследствие закупорки фолликулов чешуйками эпидермиса, имеющий вид «гусиной кожи», по периферии очагов – эритема, зоны усиления или ослабления пигментации. Часто на коже наружного слухового прохода образуются пробки в протоках сальных желез, при этом поверхность кожи по внешнему виду напоминает наперсток.
При локализации очагов на волосистой части головы практически всегда возникает алопеция, которая оставляет после себя рубцы. При диссеминированной дискоидной волчанке очаги располагаются на груди, спине, локтях, ладонях, подошвах, обычно не имеют признаков шелушения и атрофии. Иногда поражаются ногтевые пластины. Ногти приобретают желтый цвет, становятся ломкими, деформируются. Очень редко в патологический процесс вовлекается слизистая оболочка полости рта. Очаги склонны к эрозированию, что вызывает жжение и боли во время приема пищи.
Осложнения
Серьезные осложнения дискоидной красной волчанки возникают редко. Иногда развивается вторичный гландулярный хейлит (воспаление мелких слюнных желез красной каймы губ). Диссеминированная форма ДКВ в некоторых случаях переходит в СКВ – тяжелое системное заболевание соединительной ткани, поражающее суставы и практически все внутренние органы (сердце, почки, легкие и центральную нервную систему). СКВ характеризуется упорным течением, трудно поддается терапии и имеет высокий риск летального исхода. Также может произойти трансформации стойких очагов дискоидной волчанки в плоскоклеточный рак кожи (сквамозно-клеточную карциному).
Диагностика
Пациентов с данной патологией курируют врачи ревматологи и дерматологи. При постановке диагноза дискоидной волчанки учитывается фототип кожи. На первичной консультации уточняется профессия пациента, прием фотосенсибилизирующих лекарственных средств, наличие инфекционных или аллергических заболеваний, близких родственников с ДКВ. Для диагностики проводят следующие методы исследования:
- Общие лабораторные тесты. В клиническом анализе крови отмечается увеличение скорости оседания эритроцитов, снижение уровня лейкоцитов, тромбоцитов, при инфекционных и аллергических патологиях - высокий уровень нейтрофилов и эозинофилов. При диссеминированной ДКВ возможен ложноположительный результат анализа на сифилис.
- Специальные ревматологические тесты. Примерно у 40% пациентов ДКВ обнаруживаются антинуклеарные антитела (ANA) и антитела к нуклеопротеинам (анти-Ro/SS-A, анти-La/SS-B). Волчаночные (LE) клетки встречаются у 5-7% пациентов. При реакции иммунной флюоресценции выявляются отложения иммуноглобулинов (IgG/IgM) и комплемента (положительный тест волчаночной полоски). Последний тест может быть положительным и при других заболеваниях, поэтому не является специфичным.
- Гистологическое исследование биоптата кожи. Биопсия кожи - наиболее достоверный метод для постановки диагноза. Характерны следующие признаки – атрофия эпидермиса, утолщение рогового слоя эпидермиса в устьях волосяных фолликулов, разрушение волокон коллагена, отек дермы, отложения в ней гиалина, периваскулярный лимфоцитарный инфильтрат.
Важно отличать диссеминированную форму ДКВ от системной красной волчанки, требующей более агрессивной терапии. Помощь в диагностике СКВ оказывает определение антител к двуспиральной ДНК и экстрагируемым ядерным ангигенам в крови пациента. Также дискоидную красную волчанку дифференцируют с другими формами кожной волчанки (острая, подострая), ревматологическими (дерматомиозит), дерматологическими заболеваниями (красный плоский лишай, псориаз, себорейный дерматит, экзема, фотодерматозы, эозинофильная гранулема лица, ангиолюпоид Брока-Потрие).
Лечение ДКВ
В большинстве случаев пациенты проходят лечение амбулаторно, но при тяжелом течении может потребоваться госпитализация в отделение ревматологии или дерматологии. Важным моментом является исключение приема фотосенсибилизирующих медикаментов и лечение сопутствующих аллергических или инфекционных заболеваний. Рекомендуется носить закрытую одежду, применять солнцезащитные крема или мази, содержащие вещества, которые задерживают ультрафиолетовые лучи (мексорил, двуокись титана, оксид цинка).
Основное патогенетическое лечение включает антималярийные аминохинолиновые препараты (Гидроксихлорохин), топические глюкокортикостероиды (тГКС), производные витамина А - ретиноиды (Изотретиноин, Ацитретин). Ввиду частого развития ретинопатий на фоне приема гидроксихлорохина обязателен регулярный осмотр офтальмолога. В зависимости от локализации дискоидных очагов применяются тГКС разной активности. При расположении очагов только на коже лица используют тГКС слабой и средней степени активности (Гидрокортизона ацетат, Метилпреднизолон), при поражении кожи конечностей и туловища рекомендуются тГКС сильной активности (Бетаметазон, Триамцинолон). Если дискоидные очаги имеются на ладонях и подошвах, назначаются тГКС сверхвысокой активности (Клобетазон).
Для подавления свободнорадикального повреждения клеток кожи эффективны антиоксиданты (альфа-токоферол). При неэффективности стандартного лечения прибегают к средствам, обладающим выраженным иммуносупрессивным действием – Такролимус, Метотрексат, Азатиоприн.
Прогноз и профилактика
В подавляющем большинстве случаев дискоидная волчанка имеет благоприятное течение. При грамотном подборе терапии и соблюдении всех рекомендаций наступает стойкая ремиссия. Основную проблему представляет трансформация ДКВ в более тяжелые заболевания, имеющие достаточно высокий процент летальности – СКВ и плоскоклеточную карциному. Профилактика рецидивов дискоидной волчанки заключается в ограничении времени пребывания на солнце, ношении закрытой одежды, применении солнцезащитных препаратов, исключении приема лекарств, повышающих чувствительность кожных покровов к ультрафиолетовому излучению.
1. Федеральные клинические рекомендации. Дерматовенерология 2015: Болезни кожи. Инфекции, передаваемые половым путем. 2016.
3. Федеральные клинические рекомендации по ведению больных с поражениями кожи при красной волчанке/ Самцов А.В., Чикин В.В. - 2015.
Системная красная волчанка – хроническое системное заболевание, с наиболее выраженными проявлениями на коже; этиология красной волчанки не известна, но ее патогенез связан с нарушением аутоиммунных процессов, в результате чего вырабатываются антитела к здоровым клеткам организма. Заболеванию в большей степени подвержены женщины среднего возраста. Заболеваемость красной волчанкой не велика – 2-3 случая на тысячу человек населения. Лечение и диагностика системной красной волчанки осуществляются совместными усилиями ревматолога и дерматолога. Диагноз СКВ устанавливается на основании типичных клинических признаков, результатов лабораторных анализов.




Общие сведения
Системная красная волчанка – хроническое системное заболевание, с наиболее выраженными проявлениями на коже; этиология красной волчанки не известна, но ее патогенез связан с нарушением аутоиммунных процессов, в результате чего вырабатываются антитела к здоровым клеткам организма. Заболеванию в большей степени подвержены женщины среднего возраста. Заболеваемость красной волчанкой не велика – 2-3 случая на тысячу человек населения.
Развитие и предполагаемые причины системной красной волчанки
Точная этиология красной волчанки не установлена, но у большей части пациентов обнаружены антитела к вирусу Эпштейна-Барр, что подтверждает возможную вирусную природу заболевания. Особенности организма, вследствие которых вырабатываются аутоантитела, также наблюдаются почти у всех больных.
Гормональная природа красной волчанки не подтверждена, но гормональные нарушения ухудшают течение заболевания, хотя спровоцировать его возникновение не могут. Женщинам с диагностированной красной волчанкой не рекомендован прием пероральных контрацептивов. У людей, имеющих генетическую предрасположенность и у однояйцевых близнецов заболеваемость красной волчанкой выше, чем в остальных группах.
В основе патогенеза системной красной волчанки лежит нарушение иммунорегуляции, когда в качестве аутоантигенов выступают белковые компоненты клетки, прежде всего ДНК и в результате адгезии мишенью становятся даже те клетки, которые изначально были свободны от иммунных комплексов.
Клиническая картина системной красной волчанки

При красной волчанке поражается соединительная ткань, кожа и эпителий. Важным диагностическим признаком является симметричное поражение крупных суставов, и, если возникает деформация суставов, то за счет вовлечения связок и сухожилий, а не вследствие поражений эрозивного характера. Наблюдаются миалгии, плевриты, пневмониты.
Но наиболее яркие симптомы красной волчанки отмечаются на коже и именно по этим проявлениям в первую очередь и ставят диагноз.

На начальных стадиях заболевания красная волчанка характеризуется непрерывным течением с периодическими ремиссиями, но почти всегда переходит в системную форму. Чаще отмечается эритематозный дерматит на лице по типу бабочки – эритема на щеках, скулах и обязательно на спинке носа. Появляется гиперчувствительность к солнечному излучению – фотодерматозы обычно округлой формы, носят множественный характер. При красной волчанке особенностью фотодерматозов является наличие гиперемированного венчика, участка атрофии в центре и депигментации пораженной области. Отрубевидные чешуйки, которыми покрывается поверхность эритемы, плотно спаяны с кожей и попытки их отделить, очень болезненны. На стадии атрофии пораженных кожных покровов наблюдается формирование гладкой нежной алебастрово-белой поверхности, которая постепенно замещает эритематозные участки, начиная с середины и двигаясь к периферии.
У некоторых пациентов с красной волчанкой поражения распространяются на волосистую часть головы, вызывая полную или частичную алопецию. Если поражения затрагивают красную кайму губ и слизистую оболочку рта, то очаги поражения представляют собой синюшно-красные плотные бляшки, иногда с отрубевидными чешуйками сверху, их контуры имеют четкие границы, бляшки склонны к изъязвлениям и причиняют боль во время еды.
Красная волчанка имеет сезонное течение, и в осенне-летние периоды состояние кожи резко ухудшается из-за более интенсивного воздействия солнечного излучения.

При подостром течении красной волчанки наблюдаются псориазоподобные очаги по всему телу, ярко выражены телеангиэктазии, на коже нижних конечностей появляется сетчатое ливедио (древоподобный рисунок). Генерализованная или очаговая алопеция, крапивница и кожный зуд наблюдаются у всех пациентов с системной красной волчанкой.
Во всех органах, где имеется соединительная ткань, со временем начинаются патологические изменения. При красной волчанке поражаются все оболочки сердца, лоханки почек, желудочно-кишечный тракт и центральная нервная система.
Если помимо кожных проявлений пациентов мучают периодические головные боли, суставные боли без связи с травмами и погодными условиями, наблюдаются нарушения со стороны работы сердца и почек, то уже на основании опроса можно предположить о более глубоких и системных нарушениях и обследовать пациента на наличие красной волчанки. Резкая смена настроения от эйфоричного состояния до состояния агрессии тоже является характерным проявлением красной волчанки.
У больных красной волчанкой пожилого возраста кожные проявления, почечный и артралгический синдромы менее выражены, но чаще наблюдается синдром Шегрена – это аутоиммунное поражение соединительной ткани, проявляющееся гипосекрецией слюнных желез, сухостью и резью в глазах, светобоязнью.
Дети, с неонатальной формой красной волчанки, родившиеся от больных матерей, уже в младенческом периоде имеют эритематозную сыпь и анемию, поэтому следует проводить дифференциальный диагноз с атопическим дерматитом.
Диагностика системной красной волчанки
При подозрении на системную красную волчанку пациента направляют на консультацию ревматолога и дерматолога. Диагностируют красную волчанку по наличию проявлений в каждой симптоматической группе. Критерии для диагностики со стороны кожных покровов: эритема в форме бабочки, фотодерматит, дискоидная сыпь; со стороны суставов: симметричное поражение суставов, артралгии, синдром «жемчужных браслетов» на запястьях из-за деформации связочного аппарата; со стороны внутренних органов: различной локализации серозиты, в анализе мочи персистирующая протеинурия и цилиндрурия; со стороны центральной нервной системы: судороги, хорея, психозы и перемена настроения; со стороны функции кроветворения красная волчанка проявляется лейкопенией, тромбоцитопенией, лимфопенией.
Реакция Вассермана может быть ложноположительной, как и другие серологические исследования, что порой приводит к назначению неадекватного лечения. При развитии пневмонии проводят рентгенографию легких, при подозрении на плеврит - плевральную пункцию. Для диагностики состояния сердца - ЭКГ и эхокардиографию.
Лечение системной красной волчанки

Как правило, первоначальное лечение красной волчанки бывает неадекватным, так как ставятся ошибочные диагнозы фотодерматозов, экземы, себореи и сифилиса. И только при отсутствии эффективности назначенной терапии проводятся дополнительные обследования, в ходе которых и диагностируется красная волчанка. Полного излечения от этого заболевания добиться невозможно, но своевременная и корректно подобранная терапия позволяет добиться улучшения качества жизни пациента и избежать инвалидизации.
Пациентам с красной волчанкой нужно избегать прямых солнечных лучей, носить одежду, прикрывающую все тело, а на отрытые участки наносить крема с высоким защитным фильтром от ультрафиолета. На пораженные участки кожи наносят кортикостероидные мази, так как использование негормональных препаратов не приносит эффекта. Лечение необходимо проводить с перерывами, чтобы не развился гормонообусловленный дерматит.
В при неосложненных формах красной волчанки для устранения болевых ощущений в мышцах и суставах назначаются нестероидные противовоспалительные препараты, но с осторожностью следует принимать аспирин, так как он замедляет процесс свертывания крови. Обязателен прием глюкокортикостероидов, при этом дозы препаратов подбираются таким образом, чтобы при минимизации побочных эффектов защитить внутренние органы от поражений.
Метод, когда у пациента делают забор стволовых клеток, а потом проводят иммунодепрессивную терапию, после чего для восстановления иммунной системы вновь вводят стволовые клетки, эффективен даже в тяжелых и безнадежных формах красной волчанки. При такой терапии аутоиммунная агрессия в большинстве случаев прекращается, и состояние пациента с красной волчанкой улучшается.
Здоровый образ жизни, отказ от алкоголя и курения, адекватная физическая нагрузка, сбалансированное питание и психологический комфорт позволяют пациентам с красной волчанкой контролировать свое состояние и не допустить инвалидизации.
Авторы: Башкова И.Б. 1, 2 , Мадянов И.В. 1, 3
1 ФГБОУ ВО «ЧГУ им. И.Н. Ульянова», Чебоксары
2 ФГБУ «ФЦТОЭ» Минздрава России, (г. Чебоксары), Чебоксары, Россия
3 ГАУ ДПО «Институт усовершенствования врачей» Минздрава Чувашии, Чебоксары
Системная красная волчанка (СКВ) характеризуется широким спектром клинических проявлений, что диктует необходимость проведения тщательной дифференциальной диагностики СКВ с другими заболеваниями. Особое место при этом занимают свойственные СКВ поражения кожи. Иногда волчаночноподобные изменения кожи могут маскировать дебют других заболеваний, в т. ч. онкогематологических. Пример такого случая приведен в статье.
К ревматологу направлена женщина 40 лет, у которой дерматологом заподозрена СКВ. Из анамнеза известно, что 6 мес. назад во время отдыха в палаточном лагере простудилась. Через 1 мес. появились слизисто-гнойные выделения из носовых ходов, а чуть позже в носовой и ротовой полости — безболезненные язвочки. В последующем у пациентки развился отек правой молочной железы с диффузным уплотнением тканей и покраснением кожи, подобным рожистому воспалению. Наблюдалось умеренное увеличение переднешейных и подмышечных лимфоузлов. Больная была направлена на консультацию к онкологу-маммологу, который на основании ультразвукового и маммографического исследований диагноз «рак молочной железы» отверг и направил пациентку на консультацию к дерматологу. После проведенных исследований дерматолог на основании двустороннего поражения ткани молочной железы, наличия участков эритемы кожи в области туловища, незначительной гиперемии кожи в области щек, увеличения периферических регионарных лимфоузлов, язв слизистых оболочек полости рта и носа, выпадения волос, похудания за время болезни на 7 кг заподозрил у пациентки дебют СКВ. Рекомендованные ревматологом иммунологические исследования диагноз СКВ у пациентки не подтвердили, что явилось основанием для проведения биопсии молочной железы. Совокупность гистологических и иммуногистохимических данных, полученных при исследовании биопсийного материала, позволила диагностировать у пациентки первичную анапластическую крупноклеточную лимфому с поражением ткани молочной железы. В целом с момента первого обращения к врачу до постановки точного диагноза
прошло 6 мес.
Ключевые слова: системная красная волчанка, поражение кожи и слизистых, рак молочной железы, анапластическая крупноклеточная лимфома, диагностические ошибки.
Для цитирования: Башкова И.Б., Мадянов И.В. Волчаночноподобные дерматологические «маски» анапластической крупноклеточной лимфомы кожи. РМЖ. 2020;7:24-27.
Lupus-like dermatological “masks” of cutaneous anaplastic large-cell lymphoma
I.B. Bashkova 1,2 , I.V. Madyanov 1,3
1 I.N. Ulianov Chuvash State University, Cheboksary
2 Federal Center for Traumatology, Orthopedics and Arthroplasty, Cheboksary
3 “The Postgraduate Doctors’ Training Institute”, Cheboksary
The systemic lupus erythematosus (SLE) is characterized by a wide range of clinical manifestations, which dictates the need for thorough differential diagnosis of SLE with other diseases. A special place in this case is occupied by skin lesions peculiar to SLE. Sometimes cutaneous lupus-like changes can mask the onset of other diseases, including oncohematological ones. The article gives an example of such a case.
A 40-year-old female patient whose dermatologist suspected SLE was referred to a rheumatologist. From medical history, it was known that 6 months ago during rest in camping site she caught a cold. A month later, mucopurulent discharge from the nasal passages occurred. Later, painless ulcers appeared in the nasal and oral cavity. Subsequently, right mammary gland swelling with diffuse induration and skin redness, similar to erysipelas, occurred. There was a moderate increase in the antero-cervical and axillary lymph nodes. The patient was referred for consultation to an oncologist-mammologist, who rejected the diagnosis of breast cancer based on ultrasound and mammography results and referred the patient to a dermatologist for consultation. After the research, the dermatologist suspected the onset of SLE on the basis of bilateral lesions in breast tissue, cutaneous erythema on the trunk, mild cutaneous hyperemia on the cheeks, increase in peripheral regional lym ph nodes, ulcers of the mucous membranes in the oral and nasal cavity, hair loss, weight loss during the disease by 7 kg. The immunological tests recommended by the rheumatologist did not confirm SLE in the female patient, which was the reason for conducting a breast biopsy. The combination of histological and immunohistochemical data obtained during the study of the biopsy material made it possible to diagnose primary anaplastic large-cell lymphoma with breast tissue lesions in the patient. In general, it took 6 months from the first visit to the doctors to establish a precise diagnosis.
Keywords: systemic lupus erythematosus, cutaneous and mucosal lesions, breast cancer, anaplastic large-cell lymphoma, diagnostic errors.
For citation: Bashkova I.B., Madyanov I.V. Lupus-like dermatological “masks” of cutaneous anaplastic large-cell lymphoma. RMJ. 2020;7:24–27.
Введение
Системная красная волчанка (СКВ) — аутоиммунное ревматическое заболевание, характеризующееся широким спектром клинических проявлений и непредсказуемым течением, поражающее любые органы и системы [1]. Дебютировать СКВ может с необъяснимой лихорадки, быстрого похудания, поражения кожи, артралгий/артрита, синдрома Рейно, серозитов, почечной патологии, гематологических (анемия, лейкопения, тромбоцитопения) или психоневрологических (судороги или психоз) нарушений, рецидивирующих тромбозов [2].
Многообразие дебютов, клинических проявлений и вариантов течения нередко вызывает трудности дифференциальной диагностики СКВ с другими заболеваниями. По мнению Н.Г. Клюквиной, существует около 50 заболеваний, течение которых похоже на течение СКВ, особенно на начальных стадиях. Нужно проводить дифференциальную диагностику СКВ с другими ревматическими заболеваниями (ранний ревматоидный артрит, ювенильный хронический артрит, системные васкулиты, системная склеродермия, идиопатические воспалительные миопатии, первичный антифосфолипидный синдром, лекарственная волчанка, фибромиалгия), с инфекционными заболеваниями (болезнь Лайма, туберкулез, бактериальный эндокардит, менингиты, инфекционный мононуклеоз, ВИЧ-инфекция, сифилис, вирусные гепатиты, вирусные артриты), а также с воспалительными заболеваниями кишечника, идиопатической тромбоцитопенической пурпурой, гемолитической анемией, лимфопролиферативными опухолями, саркоидозом и паранеопластическим синдромом [3]. Таким образом, СКВ справедливо называют болезнью-«хамелеоном» или «великим имитатором».
Подтвердить или опровергнуть диагноз СКВ позволяет знание характерных особенностей клинической картины, а также гематологических и иммунологических нарушений при СКВ. И тем не менее даже этих знаний бывает недостаточно для своевременной диагностики СКВ. В отдельных случаях, наоборот, чрезвычайное «увлечение» диагнозом СКВ в силу многообразия ее клинических проявлений способно заметно затруднить своевременную диагностику других серьезных заболеваний, которые могут дебютировать волчаночоподобными проявлениями, в т. ч. со стороны кожи.
В качестве примера, демонстрирующего трудности постановки основного диагноза при наличии у пациента в дебюте волчаночноподобных поражений кожи, приводим клиническое наблюдение.
Клиническое наблюдение
Больная К., 40 лет, обратилась на консультацию к ревматологу с жалобами на заложенность носа, гнойные выделения из носовых ходов, появление безболезненных язвочек в полости рта, чувство «жжения» в правой половине лица, отечность и покраснение в сосково-ареолярной области молочных желез с обеих сторон, больше справа, покашливание по утрам, выпадение волос, похудание на 7 кг за 6 мес.
Из анамнеза известно, что полгода назад, в августе 2017 г., в течение нескольких дней отдыхала с семьей в палаточном лагере на берегу озера, где постоянно подвергалась укусам насекомых, от которых зудела кожа. Особого значения этому не придавала, использовала кремы для защиты кожи от укусов. К концу отдыха на природе пациентка отмечала катаральные явления в носоглотке («простудилась») с гастроинтестинальными проявлениями (вздутие живота, диарея), что предположительно можно было расценить как ротавирусную инфекцию. Через 1 мес. гастроинтестинальные явления возобновились в более легкой форме, но уже сопровождались заложенностью носа, слизисто-гнойными выделениями из носовых ходов, а чуть позже в полости носа появились язвочки, покрытые гнойными корочками. Через несколько дней безболезненные язвочки стали формироваться в ротовой полости. Обратилась к отоларингологу, который направил пациентку на компьютерную томографию (КТ) придаточных пазух носа. На основании клинических данных, в т. ч. результатов КТ (тотальное затемнение обеих верхнечелюстных пазух), отоларингологом был диагностирован двусторонний гнойный гайморит, по поводу которого пациентка получала цефтриаксон в дозе 1,0 г/сут на протяжении 10 дней. Эффект от антибактериальной терапии был незначительным.
В октябре 2017 г. впервые заметила небольшой участок эритемы в области соска правой молочной железы с последующим быстрым распространением эритемы на ареолярную область и появлением новых эритематозных очагов. При осмотре отмечался отек правой молочной железы с неоднородным бугристым уплотнением тканей в месте поражения и покраснением кожи груди с синюшным оттенком, подобным рожистому воспалению. На коже туловища, конечностей, левой молочной железы — рассеянные эритематозные элементы в диаметре до 2 см, вокруг ареолы левой железы — застойная гиперемия, местами с уплотнением (рис. 1). Также наблюдалось умеренное увеличение переднешейных, надключичных и подмышечных лимфоузлов. С подозрением на отечно-инфильтративную форму злокачественного новообразования молочной железы пациентка была отправлена на консультацию к онкологу-маммологу, который по результатам ультразвукового и маммографического исследований (отсутствие очаговых образований) отверг диагноз «рак молочной железы». Биопсия молочной железы не проводилась. Были рекомендованы неспецифическая антибактериальная терапия (комбинированный препарат амоксициллина и клавулановой кислоты) и консультация дерматолога.

В общем анализе крови на тот момент имели место нормохромная анемия (гемоглобин 105 г/л), лейкопения (3,4×10 9 /л), относительная лимфопения, СОЭ (по методу Панченкова) равнялось 26 мм/ч. Уровень С-реактивного белка (СРБ) составил 6 мг/л. Учитывая двустороннее поражение ткани молочной железы, наличие участков эритемы кожи в области туловища, незначительную гиперемию кожи в области щек, увеличение периферических регионарных лимфоузлов, язвы слизистых оболочек полости рта и носа, не купирующиеся антибиотиками, выпадение волос, похудание за время болезни на 7 кг, гематологические нарушения, у пациентки заподозрили дебют СКВ. При этом поражение кожи молочной железы расценивалось как соответствующее васкулиту кожи в рамках диффузного заболевания соединительной ткани. Поэтому дерматологом был выставлен диагноз «СКВ с поражением кожи», пациентке было рекомендовано обратиться к ревматологу.
В этой связи заметим, что в классификационных критериях СКВ (Systemic Lupus International Collaborating Clinics, SLICC) 2012 г. учитываются следующие варианты поражения кожи:
острое, активное поражение кожи:
токсический эпидермальный некроз;
подострая кожная волчанка (неиндурированные псориазоформные и/или круговые полициклические повреждения, которые проходят без образования рубцов, но с возможной поствоспалительной депигментацией или телеангиэктазиями);
хроническая кожная волчанка:
классическая дискоидная сыпь (локализованная и генерализованная);
гипертрофические (бородавчатые) поражения кожи;
поражение слизистых оболочек;
отечные эритематозные бляшки на туловище;
дискоидная красная волчанка по типу красного плоского лишая [1].
При консультации пациентки и ознакомлении со всеми имеющимися данными обследования, включая дерматологические поражения, нам для подтверждения диагноза СКВ необходимо было провести дополнительные исследования. Дело в том, что, согласно современным требованиям (классификационные критерии SLICC, 2012), для установления диагноза СКВ необходимо наличие четырех критериев, из которых должно быть не менее одного клинического проявления и одного иммунологического показателя. Таким образом, без иммунологического критерия, отсутствующего у больной на момент нашей консультации, диагноз СКВ был неправомочен. Поэтому пациентка в рамках диагностики системного ревматического исследования прошла соответствующие иммунологические исследования [1], результаты которых не подтвердили диагноз СКВ. В частности, оказались отрицательными антинуклеарные антитела, антитела к двуспиральной ДНК класса IgG (3,9 Ед/мл), Smith-антигену (0,1 Ед/мл), антинейтрофильные цитоплазматические антитела (0,1 Ед/мл), антифосфолипидные антитела. Не был повышен ревматоидный фактор (1 Ед/мл). С3-, С4-фракции комплемента оказались в пределах референсных значений, была отрицательной реакция Вассермана. Поэтому дальнейшие исследования были направлены на поиск других причин (патологий), объясняющих столь своеобразное клиническое течение заболевания у женщины.
Антитела к ВИЧ, тестируемые онкомаркеры (раково-эмбриональный антиген, СА 125, СА 15.3, СА 19.9, СА 72.4), маркеры парентеральных вирусных гепатитов не обнаружены. Диаскинтест ® — отрицательный. При проведении рентгенографии органов грудной клетки очагово-инфильтративных изменений в легочных полях не выявлено. Зафиксированы ультразвуковые признаки умеренного увеличения и диффузных изменений печени и селезенки без реакции внутрибрюшных лимфоузлов.
Для уточнения причины поражения кожи была проведена биопсия молочной железы. При гистологическом исследовании биопсийного материала определялась диффузная инфильтрация атипическими клетками с крупными гиперхромными эксцентрично расположенными ядрами и скудной цитоплазмой; поверхность кожи была очагово изъязвлена, в эпидермисе выявлялись признаки акантоза и гиперкератоза. Атипичные (крупные анапластические) клетки инфильтрировали эпидермис. При иммуногистохимическом исследовании в большинстве опухолевых клеток выявлена выраженная экспрессия антигенов CD30, CD4, CD3, а экспрессия антигенов CD5, CD8, CD20, ALK (киназа анапластической лимфомы) отсутствовала. Индекс пролиферативной активности Ki-67 составил 65% позитивных клеток опухолевого субстрата.
Совокупность полученных гистологических и иммуногистохимических данных соответствовала первичной кожной анапластической крупноклеточной лимфоме — одной из разновидностей злокачественных (неходжкинских) лимфом при раке молочной железы. Пациентка для дальнейшей курации была передана врачам-онкогематологам. Первым этапом лечения явилось проведение адъювантной химиотерапии — режим CHOP (циклофосфамид, доксорубицин, винкристин, преднизолон), не менее 6 курсов.
В связи с установленным диагнозом уместным будет заметить, что первичная анапластическая крупноклеточная лимфома с поражением ткани молочной железы встречается достаточно редко и составляет около 0,5% от всех новообразований молочной железы и 1,7–2,2% от всех экстранодальных неходжкинских лимфом [4]. Под «первичной» лимфомой подразумевается Т-клеточная лимфома кожи без вовлечения в патологический процесс внутренних органов.
Наиболее частой локализацией анапластической крупноклеточной лимфомы является кожа конечностей, далее в порядке убывания следует кожа головы и шеи, в редких случаях развивается поражение кожи над ареолярной областью [5]. Большинство задокументированных случаев развития анапластической крупноклеточной лимфомы связано с наличием имплантатов молочных желез [6–13]. Считается, что имплантат молочной железы является первичным фактором, инициирующим иммунный ответ. В результате длительной антигенной стимуляции происходит накопление множественных онкогенных мутаций в иммунокомпетентных клетках, что в свою очередь приводит к злокачественной трансформации реактивного процесса [6]. В вышеприведенном случае пациентка косметической/реконструктивной операции с установкой имплантатов в молочные железы не подвергалась.
Весьма интригующими применительно к описанному нами случаю выглядят наблюдения отдельных исследований, предполагающих провоцирующую роль в развитии первичной кожной анапластической крупноклеточной лимфомы такого фактора, как укус насекомых [14, 15]. В частности, L. Lamant et al. приводят пять клинических случаев развития этого грозного заболевания после укуса насекомых [15]. В нашем примере, как было отмечено в анамнезе, больная на отдыхе, после которого начались признаки манифестации заболевания, постоянно подвергалась укусам насекомых, от которых зудела кожа. Предполагается, что укусы насекомых через ряд «передаточных» звеньев, включающих увеличение притока в место укуса CD4 + Т-лимфоцитов, последовательно обусловливают экспрессию онкогенного белка слияния NPM-ALK, что создает предпосылки для неконтролируемой клеточной пролиферации [15].
Вероятно, трудностями верификации первичной кожной лимфомы в нашем случае явилось панникулитоподобное поражение кожи, реакция со стороны периферических лимфоузлов, сопутствующие конституциональные и гематологические нарушения, а также отсутствие своевременного проведения биопсии ткани молочной железы. Касаясь несколько запоздалой диагностики лимфомы кожи в описанном нами случае, следует отметить, что в доступной нам литературе мы нашли лишь единичные описания клинических наблюдений первичных кожных Т-клеточных лимфом, которые протекали под маской СКВ [16, 17].
Таким образом, волчаночноподобные дерматологические «маски» анапластической крупноклеточной лимфомы кожи встречаются нечасто. В то же время практикующему врачу о них следует знать, в т. ч. для того, чтобы своевременно проводить биопсию пораженных тканей сразу после исключения диагноза СКВ.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Читайте также:

