Шелушится и чешется кожа на животе при беременности
Обновлено: 25.04.2024
Процесс вынашивания ребенка сопровождается стремительной гормональной перестройкой. Одной из первых на изменения в организме будущей мамы реагирует кожа: на ней появляются высыпания, раздражение, растяжки и др.
Наиболее частой проблемой со стороны эпидермиса становится сухость (ксероз). Она может быть вызвана как дисбалансом гормонов и неправильным питанием, так и заболеваниями кожи и внутренних органов.
КАКИЕ КОЖНЫЕ ПРОБЛЕМЫ НАБДАЮТСЯ ВО ВРЕМЯ БЕРЕМЕННОСТИ
Во время вынашивания ребенка будущая мама может столкнуться с такими кожными проблемами, как:
- повышенная сухость;
- ощущение стянутости, особенно после мытья рук, умывания и принятия душа;
- повышенная чувствительность кожи, склонность к раздражению;
- шелушение;
- высыпания (акне, крапивница и др.);
- зуд;
- образование темных растяжек (стрий);
- гиперпигментация;
- покраснение, образование пятен различного размера и формы;
- в тяжелых случаях – растрескивание кожи, присоединение гнойной инфекции.
Ксероз и дерматит в большинстве случаев проявляются в первой половине беременности. Лишь у 25% пациенток первые симптомы развиваются после 26-ой недели гестации.
При диагностике врач обращает внимание на локализацию, окраску и форму сухих участков, сопутствующие признаки.
ПРИЧИНЫ СУХОСТИ КОЖИ У БЕРЕМЕННЫХ
Сухость эпидермиса развивается по нескольким механизмам:
- Повреждение водно-жировой мантии. Клетки ороговевшего слоя (корнеоциты) и жирные кислоты образуют барьер, который препятствует потере влаги, проникновению патогенов и токсинов. Если он поврежден из-за воспаления или постоянного воздействия агрессивных химикатов, то поверхностные слои кожи теряют воду.
- Нарушение процессов обновления кожи. При слишком быстром делении (пролиферации) клеток водно-липидный барьер не успевает сформироваться, что приводит к сухости, шелушению и развитию вторичных инфекций.
- Потеря способности к восстановлению защитного слоя. Скорость выделения кожного сала зависит от работы эндокринной и пищеварительной систем. При недостатке гормонов или «строительного материала» для защитной мантии эпидермис теряет способность удерживать влагу и становится чувствительным к воздействию среды.
Чрезмерно сухая кожа во время беременности может быть обусловлена следующими причинами:
- изменением соотношения эстрогенов и пролактина (гормональным дисбалансом, связанным с вынашиванием плода);
- псориазом;
- контактным или атопическим дерматитом (нейродермитом);
- инфекционными заболеваниями кожи;
- острым дефицитом питательных полезных веществ (витаминов А, В3, Е и Д, жирных кислот);
- нарушениями обмена веществ (сахарным диабетом беременных, гипотиреозом и др.);
- болезнями печени и почек;
- сбоями в работе желудочно-кишечного тракта.




При сильном токсикозе или отеках ксероз может развиться вследствие обезвоживания организма. Острее всего патология проявляется при низкой температуре и влажности воздуха.

Сухость эпидермиса на животе и бедрах может быть связана с возникновением растяжек. Из-за недостатка эластина кожа истончается и разрывается, что приводит к появлению зуда и шелушения.
К факторам риска возникновения сухости относят:
- тонкий, чувствительный тип кожи (часто – в сочетании со светлыми или рыжими волосами);
- диатез в анамнезе;
- наследственная склонность к атопическому дерматиту;
- ксероз при предыдущих беременностях;
- постоянное пребывание в кондиционированном помещении;
- использование агрессивных гигиенических средств, санитайзеров и др.;
- контакт с химическими реактивами или проживание в регионе с неблагоприятной экологической ситуацией.
Влияние беременности на уже развившийся нейродермит или псориаз непредсказуемо. Однако многие женщины отмечают, что во время вынашивания симптомы этих болезней проявлялись слабее. Это может быть обусловлено влиянием гормонов: эстрогены стимулируют выделение кожного сала, снимая сухость и шелушение, а прогестероны снижают реактивность иммунитета, что уменьшает интенсивность аутоиммунных и аллергических реакций.
С другой стороны, гормональные нарушения могут спровоцировать развитие более тяжелой формы псориаза и увеличивают риск грибковых заболеваний кожи.
ДИАГНОСТИКА ПРИЧИН КСЕРОЗА
Для выяснения причин ксероза необходимо обратиться к дерматологу. Дополнительно врач может назначить консультацию с эндокринологом, дерматовенерологом и аллергологом. Диагноз устанавливается на основании визуального осмотра, жалоб и анамнеза пациентки, а также результатов лабораторных анализов.
Для выяснения причин сухой кожи при беременности применяются следующие исследования:
- общий анализ крови, мочи;
- биохимия крови, почечные и печеночные пробы;
- иммуноферментный анализ на IgE;
- аллергологические пробы на определение пищевых, бытовых, растительных и других антигенов.
По показаниям назначаются УЗИ брюшной полости и почек, биопсия кожи, анализы на гликированный гемоглобин, уровень витаминов, антитела к паразитам и др.
КАК УХАЖИВАТЬ ЗА СУХОЙ КОЖЕЙ ВО ВРЕМЯ БЕРЕМЕННОСТИ
Правильный уход за кожей во время беременности позволяет уменьшить шелушение и зуд, убрать неприятное ощущение стянутости и предупредить развитие инфекции. Чтобы восстановить водно-липидный слой, нужно:
-
использовать увлажняющие и питательные кремы после каждого контакта с водой (мытья рук, принятия душа или ванны, бытовых занятий);
Для мытья волос также необходимо применять натуральные средства без ароматизаторов и агрессивных ПАВ.


Дезинфекторы для рук содержат спирты и сильные окислители, которые сушат кожу. Чтобы минимизировать негативное воздействие, нужно выбирать санитайзер с увлажняющими компонентами, наносить крем сразу после обеззараживания рук или пользоваться одноразовыми перчатками.

ПРОФИЛАКТИКА ПРОБЛЕМ С КОЖЕЙ
Чтобы снизить риск ксероза в период беременности, рекомендуется соблюдать ряд правил:
- не использовать для ухода за кожей щелочные и спиртосодержащие средства;
- при мытье посуды и других поверхностей защищать руки от воздействия бытовой химии;
- следить за гигиеной, менять белье не реже 1-2 раз в день;
- избегать ношения синтетических тканей и тесной одежды;
- очистить дом от пылевого клеща и других паразитов;
- пользоваться увлажнителем воздуха и гигрометром – прибором для измерения влажности;
- ограничить или исключить потребление кофе;
- употреблять не менее 30-40 мл воды на 1 кг массы тела (при отсутствии ограничений, связанных с отеками или нарушениями работы почек);
- при необходимости проходить санаторно-курортное лечение.
Если сухость кожи обусловлена нейродермитом, то необходимо также избегать стрессов, недосыпания и тяжелых физических нагрузок. Повышение концентрации кортизола – гормона стресса – считается одним из основных провокаторов обострения болезни.
Важную роль в профилактике псориаза и дерматита беременных играет и диета. При нейродермите в рацион будущей мамы включают источники ненасыщенных жиров и жирорастворимых витаминов. Также из меню убирают потенциальные аллергены (морепродукты, мед, пряности, копчености, консерванты и др.). При псориазе дерматологи рекомендуют придерживаться низкобелковой диеты, богатой свежими овощами и фруктами.
ЭФФЕКТИВНОЕ ЛЕЧЕНИЕ
Основной задачей при лечении ксероза является восстановление водно-липидного барьера. Для этой цели применяются эмоллиенты, или эмоленты. Компоненты, которые входят в их состав, можно разделить на несколько групп:
- гидрофильная или липофильная основа (натуральные масла, жиры, гели) – восстанавливают защитный слой, препятствуют потере воды и растрескиванию эпидермиса;
- увлажняющие ингредиенты (мочевина, глицерин, молочная кислота и др.) – удерживают влагу и доставляют ее в глубокие слои кожи;
- физиологические липиды (триглицериды, церамиды) – восстанавливают роговой слой и жировой барьер;
- противовоспалительные и вспомогательные вещества (аминокислоты, витамины и провитамины, антиоксиданты);
- технологические компоненты (эмульгаторы, натуральные консерванты и др.).
При псориазе, контактном и атопическом дерматите дополнительно назначаются другие средства:
- мази и системные препараты на основе глюкокортикоидов;
- антигистаминные средства;
- цитостатики;
- иммунодепрессанты;
- витаминные добавки;
- транквилизаторы, успокоительные препараты;
- антибиотики (при вторичной инфекции).
Во время беременности применяются только наиболее щадящие медикаментозные препараты. Системная гормональная терапия, цитостатики и некоторые антибиотики находятся под строгим запретом.
Безопасным и эффективным средством для лечения сухой и атопичной кожи является «Эмолиум». Эмоленты этой серии содержат натуральные растительные масла, триглицериды, витамины, аминокислоты и другие полезные компоненты, которые купируют воспаление и восстанавливают водно-жировой слой.
Увлажняющий комплекс состоит из мочевины и гиалуроновой кислоты. Первое вещество обеспечивает глубокое проникновение воды в кожу, а второе – удерживает ее на поверхности, препятствуя испарению.
В зависимости от выраженности симптомов будущая мама может выбрать базовую, специальную или триактивную линейку для ухода за кожей. Каждая из них включает крем и эмульсию для купания.
Беременность – это особый период в жизни женщины, во время которого все системы организма претерпевают различные изменения. Не является исключением и состояние кожи будущей матери. Многие начинают жаловаться на сухость, появление пятен и растяжек. Рассмотрим, почему шелушится кожа при беременности, влияют ли кожные заболевания на состояние плода и как можно предотвратить неприятные явления.
Почему шелушится кожа во время беременности
Причин сухости, шелушения, зуда и раздражения кожных покровов может быть много. Они связаны как с физиологическими изменениями, так и с патологиями. Чаще всего шелушится кожа на лице, руках, ногах, иногда на животе и бедрах, то есть в местах натяжения.
К причинам шелушения относятся:
- усиленная выработка женского гормона эстрогена;
- нарушения водно-липидного барьера;
- изменения в деятельности эндокринной системы;
- дефицит питательных веществ – витаминов и жирных кислот;
- несбалансированное питание;
- кожные заболевания – экзема, псориаз, микоз;
- дерматозы беременных – атопический, полиморфный дерматит;
- нарушения в работе желудочно-кишечного тракта.
К факторам, которые могут провоцировать шелушение, относятся наследственная предрасположенность, злоупотребление косметическими средствами, длительное пребывание в кондиционированном помещении, работа с вредными химическими соединениями, проживание в экологически неблагоприятном регионе.
Причинами развития атопического дерматита у беременных женщин могут быть гормональная перестройка и ослабление иммунитета. Отмечают, что заболевание носит наследственный характер, поэтому важна профилактика на стадии планирования беременности.
Некоторые будущие мамы страдают шелушением кожи между пальцами. Это явление может быть одним из признаков таких кожных заболеваний как псориаз, грибок, аллергия, экзема. Места шелушения обычно зудят, а вследствие расчесов появляются кровоточащие трещины. При их наличии усиливается риск попадания бактериальной инфекции. При микозе (грибке) также отмечают нарушение структуры ногтевых пластин: они становятся ломкими, желтеют и расслаиваются.
К причинам, при которых развивается шелушение кожи при беременности, также относится аллергия. Такие реакции возникают при контакте с пыльцой растений, шерстью животных, бытовой химией, некоторыми лекарственными средствами. В этом случае важно установить аллерген и максимально исключить его присутствие в жизни будущей матери.
Влияет ли такая кожа на плод
Повышенная сухость и шелушение кожи, вызванные естественными изменениями в деятельности организма, существенного вреда для здоровья будущего ребенка не представляют.


Атопический дерматит беременных, одна из главных причин шелушения, хорошо поддается лечению и обычно полностью проходит после родов. Он не представляет опасности для будущего младенца, но сохраняется риск появления этого же заболевания после рождения. Такая патология у новорожденных встречается в 5-10 % случаев.

Диагностика сухой кожи
Диагностирование патологии осуществляется на основании внешнего осмотра признаков, свидетельствующих о нарушениях нормального функционирования клеток кожи. К симптомам, помимо шелушения, относятся:
- чувство стягивания, усиливающееся после принятия душа или ванны;
- наличие болезненных трещин;
- покраснение и зуд;
- шершавость и сморщенность кожи.
Для точного определения причины шелушения назначают анализы крови, исследования гормонального фона. В некоторых случаях рекомендовано проведение биопсии высыпаний на коже.
Появление пятен с белыми чешуйками, которые сопровождаются болезненными ощущениями, сухостью и шелушением, является основанием для диагностики псориаза. Если есть основание подозревать наличие аллергии, назначают проведение проб.
Диагностику патологий кожных покровов, когда шелушится кожа при беременности, проводит врач-дерматолог. Он же назначает лечение.
Дерматозы беременных — это группа специфических кожных заболеваний, которые возникают при гестации и спонтанно разрешаются после родов. Проявляются зудом, уртикарными, папулезными, везикулярными, буллезными, пустулезными высыпаниями, изменением цвета кожи. Диагностируются на основании данных иммунограммы, РИФ, ИФА, результатов гистологического исследования биоптата, биохимического анализа крови, посева отделяемого или соскоба. Для лечения применяются противогистаминные препараты, мембраностабилизаторы, топические и системные глюкокортикостероиды, эмоленты.
МКБ-10
Общие сведения
К категории дерматозов беременных относят четыре заболевания с кожными симптомами, ассоциированные с гестационным периодом и лишь в редких случаях проявляющиеся после родов, — атопический дерматит, пемфигоид, полиморфный дерматоз, акушерский холестаз. Только у 20% пациенток с атопическим дерматитом характерные расстройства выявлялись до беременности. Патологии диагностируются у 1,5-3% беременных женщин, как правило, имеющих наследственную предрасположенность к аллергическим реакциям и аутоиммунным заболеваниям. Общим отличительными особенностями, позволяющими объединить гестационные дерматозы в одну группу, являются доброкачественное течение, связь с периодом беременности, наличие зуда в клинической картине.

Причины
Этиология специфических поражений кожи, выявляемых при беременности, изучена недостаточно. Большинство специалистов в сфере акушерства связывают их с физиологической гормональной и иммунной перестройкой в период гестации. Определенную провоцирующую роль играют изменения, происходящие в коже, — растяжение соединительнотканных волокон, активация эккриновых потовых желез. Непосредственными причинами дерматозов считаются:
- Повышение активностиTh2. Изменения иммунитета у беременных направлены на предотвращение отторжения плода. Во время вынашивания ребенка уменьшается выработка гуморальных антител, угнетается активность Т-хелперов 1-го типа (Th1). Относительное усиление активности Т-хелперов 2-го типа стимулирует образование аллерген-специфических Ig-антител и пролиферацию эозинофилов, что становится предпосылкой для формирования или обострения атопического дерматита.
- Повреждение соединительной ткани. Увеличение объема живота, вызванное ростом беременной матки, сопровождается растяжением кожи и повреждением соединительнотканных волокон. Фрагменты коллагена и эластина могут восприниматься клетками иммунной системы как аллергены, что приводит к развитию локальной аутоиммунной реакции с появлением кожной сыпи. Подобные нарушения чаще наблюдаются при многоплодной беременности, значительном увеличении веса.
- Наследственная предрасположенность. Основой большинства специфических дерматозов, диагностируемых у беременных, являются аутоиммунные процессы. Зачастую атопические кожные заболевания имеют семейный характер и возникают в результате генетически обусловленной аллергической реакции на человеческий лейкоцитарный антиген A31 (HLA-А31), гаптоген HLA-B8, плацентарный антиген, имеющий сходство с коллагеном базальной мембраны кожных покровов (BPAG2, BP180).
Патогенез
Предположительно механизм развития дерматозов беременных обусловлен нарушением иммунной реактивности с развитием реакций гиперчувствительности Th2-типа, активацией тучных клеток и базофилов, выделяющих медиаторы воспаления. У 70-80% пациенток в ответ на стимуляцию плацентарным антигеном, фрагментами соединительнотканных волокон, другими аутоантигенами усиливается пролиферация Т-лимфоцитов 2 типа. Th2-клетки активно синтезируют интерлейкины 4 и 13, которые стимулируют образование IgE. Под действием иммуноглобулинов Е дегранулируются тучные клетки и базофилы, активируются макрофаги, возникает эффект множественной сенсибилизации. Дополнительно под влиянием интерлейкинов 5 и 9 дифференцируются и пролиферируют эозинофилы, что усугубляет атопический ответ.
В 15-20% случаев реакция вызвана не гиперпродукцией IgE, а влиянием провоспалительных цитокинов, гистамина, серотонина, других факторов. Под действием медиаторов, поступающих в межклеточное пространство, кожные сосуды расширяются, развивается эритема, ткани отекают, инфильтрируются Т-хелперами-2. В зависимости от выраженности воспалительных изменений наблюдаются зуд, папулезная, везикулезная, пустулезная сыпь. Определенное значение в патогенезе гестационных дерматозов, особенно атопического дерматита, имеет дисбаланс вегетативной нервной системы, проявляющийся высокой активностью холинэргических и α-адренергических рецепторов на фоне угнетения β-адренорецепторов. У пациенток, страдающих акушерским холестазом, раздражение кожи вызвано усиленной экскрецией и накоплением желчных кислот.
Классификация
Систематизация форм расстройства учитывает этиологические факторы, особенности патофизиологических изменений, клиническую картину заболевания. Выделяют следующие типы дерматозов беременных, которые отличаются распространенностью, кожной симптоматикой, вероятностью осложненного течения:
- Атопический дерматит. Составляет более половины случаев поражения кожи при гестации. Обусловлен усиленным Th2-ответом. В 80% случаев впервые диагностируется при беременности и в последующем никак не проявляется. Может быть представлен экземой, пруриго (почесухой) или зудящим фолликулитом беременных. Обычно эти формы дерматита сопровождаются дискомфортом, но не представляют угрозы для течения беременности.
- Полиморфный дерматоз беременных. Вторая по распространенности кожная патология гестационного периода (заболеваемость составляет 0,41-0,83%). Чаще выявляется в 3-м триместре у пациенток с многоплодной беременностью и у женщин с большой прибавкой веса. Связана с аутоиммунным ответом на повреждение коллагеновых волокон. Характеризуется зудом, полиморфной сыпью. Не влияет на вероятность осложнений при гестации.
- Внутрипеченочный холестаз (зуд) беременных. Наследственное заболевание, возникающее у 0,1-0,8% больных с генетическими дефектами аллелей HLA-B8 и HLA-А31. Зуд беременных обычно развивается в последнем триместре беременности. Вероятнее всего, дерматологические симптомы являются результатом раздражающего воздействия желчных кислот, циркулирующих в коже. Из всех гестационных дерматозов наиболее опасен в плане осложнений.
- Пемфигоид (герпес) беременных. Редкая аутоиммунная патология, распространенность которой составляет 0,002-0,025%. Аллергеном служит плацентарный антиген, вызывающий перекрестную реакцию на коллаген базальной кожной мембраны. Проявляется зудом, уртикарной, везикулезной сыпью. Возможно осложненное течение беременности, наличие высыпаний у новорожденного, рецидив заболевания при повторных гестациях.
Симптомы дерматозов беременных
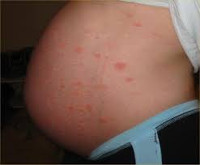
Общими признаками гестационных заболеваний кожи являются зуд разной интенсивности, сыпь, изменение цвета кожных покровов. Клиническая симптоматика определяется видом дерматоза. Атопический дерматит чаще выявляется у первородящих беременных в 1-2 триместрах, может повторяться при последующих гестациях. Зудящие экзематозные и папулезные высыпания обычно локализованы на лице, шее, сгибательных поверхностях верхних и нижних конечностей, ладонях и подошвах, реже распространяются на живот. При зудящем фолликулите — редко встречающемся варианте атопического дерматита — на верхней части спины, груди, руках, плечах, животе возникает угревая сыпь, представленная множественными папулами и пустулами размерами 2-4 мм, расположенными в основании волосяных фолликулов.
Признаки полиморфного дерматоза появляются у первородящих пациенток в III триместре, реже — после родов. Зудящие красные папулы, бляшки, пустулы вначале образуются на коже живота, в том числе над растяжками, после чего могут распространяться на грудь, плечи, ягодицы, бедра, однако практически никогда не поражают слизистые, кожу возле пупка, на лице, подошвах, ладонях. Диаметр отдельных элементов составляет 1-3 мм, возможно формирование сливных полициклических очагов.
Уртикарная, везикулезная, буллезная сыпь у беременных с пемфигоидом возникает на 4-7 месяце, изначально локализуется в околопупочной области, затем обнаруживается на груди, спине, конечностях. При повреждениях пузырьков и волдырей появляются эрозии, корки. Часто элементы высыпаний сгруппированы. С каждой последующей гестацией пемфигоидный дерматоз начинается раньше, сопровождается более выраженной симптоматикой.
Отличительными особенностями внутрипеченочного холестаза являются первичный характер интенсивного кожного зуда и пожелтение кожи, выявляемое у 10% беременных. Зудящие ощущения обычно возникают остро на ладонях, подошвах, постепенно распространяясь на живот, спину, другие части тела. Сыпь, как правило, вторичная, представлена расчесами (экскориациями), папулами. Чаще всего клинические признаки заболевания определяются в 3 триместре.
Осложнения
Вероятность осложненного течения зависит от вида заболевания. В большинстве случаев дерматозы беременных повторяются при следующих гестациях. Наиболее благоприятным является атопический дерматит, который не провоцирует развитие акушерских осложнений и не оказывает влияния на плод. Однако в отдаленном периоде дети, матери которых страдали этим дерматозом, более склонны к атопическим кожным заболеваниям. При полиморфном дерматозе возможно преждевременное рождение ребенка с маленькой массой. В связи с трансплацентарным переносом антител у 5-10% детей, выношенных женщинами с пемфигоидом беременных, выявляются транзиторная папулезная и буллезная сыпь.
При этом дерматозе также возрастает риск развития фетоплацентарной недостаточности, гипотрофии плода, преждевременных родов, послеродового тиреоидита и диффузного токсического зоба у пациентки, рецидива заболевания при приеме оральных контрацептивов и в период месячных. Зуд беременных может осложниться преждевременными родами, попаданием мекония в амниотическую жидкость, внутриутробным дистрессом, антенатальной гибелью плода вследствие токсического действия высоких концентраций желчных кислот. Из-за нарушения всасывания витамина К при внутрипеченочном холестазе чаще страдают процессы коагуляции, возникают послеродовые кровотечения.
Диагностика
Несмотря на выраженные клинические симптомы, постановка правильного диагноза при дерматозе беременных часто затруднена из-за неспецифичности высыпаний, которые могут наблюдаться при многих кожных болезнях. В пользу гестационного происхождения патологии свидетельствует ее возникновение в период беременности, отсутствие признаков микробного поражения, этапность развития элементов сыпи, их распространения по коже. В диагностическом плане наиболее информативны:
- Определение содержания антител. Для атопических дерматитов характерно повышение содержания IgE — специфического маркера аллергических реакций. При герпесе беременных в крови пациенток увеличивается содержание антител IgG4, у всех больных в ходе прямой иммунофлуоресценции определяется отложение комплемента 3 вдоль базальной мембраны, которое иногда сочетается с осаждением IgG. С помощью ИФА выявляются противоколлагеновые антитела, характерные для пемфигоида.
- Исследование биоптата кожи. Результаты гистологических исследований более показательны при пемфигоидном и полиморфном дерматозах. В обоих случаях наблюдается отек дермы, периваскулярное воспаление с инфильтрацией тканей лимфоцитами, эозинофилами, гистиоцитами. Для герпеса беременных патогномоничны субэпидермальные пузыри, для полиморфного дерматоза — эпидермальный спонгиоз. Патогистологические изменения при атопическом дерматите и зуде беременных менее специфичны.
- Биохимический анализ крови. Стандартным методом диагностики акушерского холестаза является исследование пигментного обмена. Из-за нарушенного оттока желчи в крови определяется высокий уровень желчных кислот. У 10-20% беременных с тяжелым течением дерматоза возрастает содержание билирубина. В 70% случаев увеличивается активность печеночных ферментов, особенно АЛТ и АСТ. При остальных гестационных дерматозах биохимические показатели крови обычно не нарушены.
Для исключения бактериального и грибкового поражения рекомендован посев соскоба или отделяемого высыпаний на микрофлору, люминесцентная диагностика. Дифференциальный диагноз осуществляется между различными видами гестационных дерматозов, исключаются чесотка, лекарственная токсидермия, диффузный нейродермит, герпетиформный дерматит Дюринга, себорея, акне, микробный фолликулит, экзема, гепатит и другие заболевания печени. К обследованию пациентки привлекается дерматолог, по показаниям — инфекционист, невропатолог, гастроэнтеролог, гепатолог, токсиколог.
Лечение дерматозов беременных
Возникновение гестационных поражений кожи обычно не становится препятствием для продолжения беременности. Хотя такие дерматозы сложно поддаются лечению из-за постоянного присутствия провоцирующих факторов, правильный подбор препаратов позволяет существенно уменьшить клиническую симптоматику. Схему лечения подбирают с учетом срока беременности, интенсивности зуда, вида и распространенности сыпи. Для медикаментозной терапии обычно используют:
- Антигистаминные препараты и мембраностабилизаторы. Благодаря блокированию гистаминовых рецепторов подавляют воспалительный процесс, уменьшают зуд и высыпания. Назначаются с осторожностью из-за возможного воздействия на плод, особенно в 1 триместре. Предпочтительны противогистаминные средства 2-3 поколения.
- Кортикостероиды. Из-за выраженного противовоспалительного действия эффективны всех гестационных дерматозах, кроме зуда беременных. Обычно применяются в виде топических форм. При тяжелом течении пемфигоида, полиморфного дерматоза, атопического дерматита допустимы короткие курсы системных глюкокортикоидов.
- Эмоленты. Используются в качестве вспомогательных средств для восстановления поврежденного эпидермиса. Увлажняют и смягчают кожу, восстанавливают межклеточные липидные структуры, ускоряют регенерацию. Большинство эмолентов не имеют противопоказаний для назначения беременным с дерматозами.
- Урсодезоксихолевая кислота. Назначается при лечении внутрипеченочного холестаза. Воздействует на кальций-зависимую α-протеинкиназу гепатоцитов, снижая концентрацию токсичных фракций желчных кислот. За счет конкурентного взаимодействия тормозит их всасывание в кишечнике. Усиливает отток желчи.
Беременность при гестационных дерматозах обычно завершается в срок естественными родами. Досрочное родоразрешение рекомендовано только при тяжелом акушерском холестазе с возникновением угрозы для плода. Роды стимулируются на сроках с высокими показателями выживаемости новорожденных. Кесарево сечение выполняется только при наличии акушерских показаний.
Прогноз и профилактика
Прогноз для матери и плода при дерматозах беременных обычно благоприятный. Выбор правильной тактики ведения гестации и мониторинг состояния ребенка позволяет избежать осложнений даже в сложных случаях холестаза. Специальные меры профилактики дерматозов отсутствуют. Пациенткам, перенесшим гестационное поражение кожи при предыдущей беременности, необходимо до 12-недельного срока стать на учет в женской консультации, регулярно наблюдаться у акушера-гинеколога и дерматолога, исключить контакты с пищевыми, производственными, бытовыми аллергенами, контролировать набор веса. Рекомендованы замена синтетического белья натуральным, тщательный гигиенический уход и увлажнение кожных покровов.
1. Дерматозы беременных/ Коробейникова Э.А., Чучкова М.В.// Здоровье, демография, экология финно-угорских народов. – 2011 - №2.
3. Взгляд на проблему специфических дерматозов беременных/ Хачикян Х.М., Карапетян Ш.В.// Клиническая дерматология и венерология.- 2014 - №6.
4. Специфичные для беременности дерматозы/ Уайт С., Филипс Р., Нэйл М., Келли Е.// Skin Therapy Letter – 2014 – 19 (№5).
Зуд кожи живота – это довольно распространенное явление у беременных женщин. Он может быть вызван различными причинами, как вполне безобидными физиологическими, так и довольно опасными. В их число входят изменения гормонального фона, аллергия или такие серьезные заболевания, как гепатит и холецистит и т.д. Если зуд вызван безобидными причинами, от него сравнительно легко избавиться. Но если зуд является симптомом опасной болезни, то помочь может только обращение к врачу, причем незамедлительное.

Причины по которым чешется живот
Женщины жалуются на зуд в животе, начиная с самого первого триместра и вплоть до родов. Итак, рассмотрим факторы, которые могут стать причиной того, из-за чего у беременной женщины может чесаться живот:
- С ростом матки на животе растягивается кожа, в результате чего он начинает чесаться. Чем кожа у женщины эластичней, тем меньше вероятность появления зуда. Очень часто зуд является признаком того, что скоро появятся растяжки. Растяжки – это красные либо розовые рубцы на коже живота. Такой цвет дают лопнувшие капилляры. Но часто случается и так, что зуд имеется, а растяжки потом не появляются. Это говорит о том, что у беременной женщины очень эластичная кожа;
- Аллергия. Во время беременности женский организм весьма чувствителен к аллергенам. И это даже в том случае, если до беременности аллергией женщина не страдала. В случае аллергии одежду следует носить только из натуральных тканей, а порошок для стирки не должен содержать фосфатов. Применение косметики нужно свести к минимуму. Разрешаются только те средства, которые не содержат отдушек и химических веществ. Зуд может стать реакцией на определенные косметические средства, несмотря на то, что до беременности женщина пользовалась ими без последствий;
- Гормональный фон. В момент наступления беременности случается гормональный взрыв. Поэтому зачастую зуд живота просто свидетельствует о гормональных изменениях. Некоторые девушки даже верят в такую примету – если чешется живот, значит наступила беременность;
- Дерматоз. В этом случае, кроме того что чешется живот появляется и сыпь. Причиной дерматоза может послужить потница, вирусные инфекции, авитаминоз, чесотка и уже упомянутая нами аллергия. Точный диагноз может поставить только врач;
- Серьезные заболевания внутренних органов (желчного пузыря, почек и печени). Иногда зуд может являться симптомом таких опаснейших болезней, как панкреатит, гепатит, гестоз, холецистит и холестаз.В данном случае к врачу следует обратиться незамедлительно. Если зуд обусловлен этими болезнями, то он проявляется на поздних сроках беременности, примерно с 38 недели. Если вовремя не обратиться к врачу, то здоровью будет нанесен серьезный ущерб. Помимо этого, вред может быть нанесен здоровью будущего малыша, вплоть до его гибели. Очень часто в таких случаях врачами стимулируются преждевременные роды. Делается это для того, чтобы малыш не погиб. Если зуд связан с нарушениями в работе печени, то он может выйти за пределы локализации в области живота и перейти на спину, грудь, ноги и руки. К ночи такой зуд усиливается и может перейти в жжение. В случае холестаза сильнее всего чешутся кисти рук и стопы. Холестаз чаще всего появляется у беременных женщин, имеющих предрасположенность к желчекаменной болезни, страдающих хроническим холециститом и перенесшим ранее гепатит А. Если возникло подозрение на заболевание печени, необходимо сделать соответствующие анализы (билирубин, АЛТ, АСТ, анализ крови на биохимию).
Что делать
Для начала нужно поставить в известность наблюдающего врача. После проведения необходимых исследований станет ясно, чем вызван этот зуд. То есть, является ли он обычным физиологическим явлением или же это симптом какой-либо патологии. Если второе, то женщина должна быть готова провести остаток беременности под наблюдением врачей, в больнице.
Чтобы повысить эластичность кожи и бороться с ее сухостью, беременная женщина обязательно должна применять увлажняющие масла и кремы. За кожей живота и бедер нужно ухаживать с самых ранних сроков беременности. Лучше всего для этого использовать многократно проверенное оливковое масло. Оно содержит достаточное количество витамина Е и антиоксидантов. Оливковое масло имеет в своем составе множество компонентов, необходимых для питания кожи. При применении масла 2 раза в день проблема зуда живота будет решена. Кроме того, будет предотвращено появление растяжек. В составе как крема, так и масла должны быть только натуральные компоненты. Они не должны содержать химических добавок и консервантов.
Женщина во время беременности должна одеваться в такую одежду, которая “дышит”. Например, хлопчатобумажную. В период беременности стирать одежду следует только такими порошками, которые не имеют в составе фосфатов. Нередки случаи непереносимости будущими мамами шерстяных и синтетических тканей. Поэтому не стоит носить раздражающую одежду. Например, синтетическое белье и белье, которое слишком плотно прилегает к телу.
Что касается еды, то нужно сократить количество продуктов, которые могут спровоцировать аллергическую реакцию. Это клубника, арахис, морепродукты, цитрусовые, шоколад. Вообще, не стоит много есть экзотических продуктов. Беременная женщина должна принимать специальные комплексы витаминов и минералов, ее рацион должен быть как можно более разнообразным и полноценным. Он должен состоять из круп, фруктов, овощей, птицы, рыбы, мяса и молочных продуктов. Из меню следует исключить жареную, соленую, острую и жирную пищу. Это улучшит функционирование печени. В рационе непременно должны присутствовать чернослив и курага.
Беременной женщине никак не стоит пренебрегать личной гигиеной. Она должна систематически менять белье и принимать душ. Душ необходимо принимать с гипоаллергенными средствами. Следует использовать только личное полотенце. Сиденья в уборных, расположенных в общественных местах, нужно прикрывать салфеткой.
Напоследок нужно отметить, что в большинстве случаев со временем живот перестает чесаться сам собой.
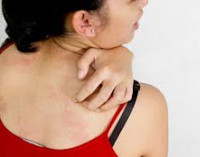
Зуд при беременности — это патологическое состояние, которое является симптомом различных заболеваний, возникших или обострившихся во время гестации. Проявляется ощущением болезненно-щекочущего раздражения кожи и слизистых, которое вызывает рефлекс чесания. Возможно наличие сыпи, других кожных симптомов, признаков поражения различных органов и систем. Диагностируется при помощи биохимических, иммунологических, гормональных, аллергологических, микробиологических исследований, ПЦР, РИФ, ИФА, УЗИ. Для патогенетического и симптоматического лечения зуда используют антигистаминные препараты, кортикостероиды, эмоленты, седативные фитосредства.
МКБ-10
Общие сведения

Причины
Специалисты в сферах акушерства называют множество факторов, способных спровоцировать возникновение зудящих ощущений у беременных. Зудом могут проявляться болезни, обострившиеся или возникшие в гестационном периоде, системные ответы организма на действие экзогенных агентов и эндогенных метаболитов. Наиболее распространенными причинами расстройства считаются:
- Кожные и грибковые заболевания. Зуд наблюдается при атопическом и контактном дерматите, дерматофитии, простом хроническом лишае, псориазе, себорее, экземе. Зудящие ощущения характерны для паразитарного поражения кожи — головного и лобкового педикулеза, чесотки. В холодное время года зуд сопровождает развитие ксероза. У многих пациенток эти расстройства выявляются еще до беременности, хотя заражение кожными паразитами или манифестация патологии возможны и в период гестации.
- Системные процессы. Зудом сопровождается эндогенная интоксикация естественными и патологическими метаболитами при некоторых формах онкопатологии (лимфоме Ходжкина, истинной полицитемии), болезнях печени с холестазом (вирусных гепатитах, желчнокаменной болезни, гепатозах), эндокринопатиях (сахарном диабете, гипертиреозе, гипотиреозе), железодефицитной анемии, терминальной почечной недостаточности при гломерулонефрите, пиелонефрите, гидронефрозе, нефролитиазе.
- Генитальные инфекции. Зачастую проявляются не кожным, а интимным зудом, возникающим из-за раздражения токсинами, и патологическими выделениями (белями). Симптом ярче выражен при кандидозе, генитальном герпесе, гарднереллезе, хламидиозе, гонорее. Снижение иммунитета и гормональная перестройка, характерные для беременности, часто приводят к развитию бактериального вагиноза, одним из признаков которого становится зуд в области гениталий.
- Урологические и проктологические болезни. Зуд в промежности вызывают не только интенсивные влагалищные бели, но и раздражение мочой при частом мочеиспускании у беременных с уретритом, циститом, пиелонефритом, патологические изменения, характерные для геморроя, анальных трещин, локальных перианальных дерматитов. Одной из причин анального зуда является энтеробиоз — глистная инвазия, при которой часть жизненного цикла паразита связана с поражением кожи возле ануса.
- Экзогенные воздействия. Влияние патологического агента может быть внешним (через кожу и слизистые оболочки) и внутренним (после всасывания в желудочно-кишечном тракте). В обоих случаях возможно развитие аллергической или токсической системной реакции с зудом разной интенсивности. Провоцирующими факторами чаще всего становятся лекарственные препараты (аспирин, антибиотики, анестетики), пищевые продукты, пыльца растений, шерсть животных, пыль, укусы насекомых.
- Неврологические и психические расстройства. Покалывание, парестезии, непостоянный интенсивный зуд, вызванные изменениями в периферической нервной системе, могут являться ранними признаками рассеянного склероза, предшествующими основной неврологической симптоматике. Нейрогенный зуд может быть последствием стресса, признаком постгерпетической невралгии, опухолей головного мозга. В редких случаях зудение проявляется в рамках тактильного галлюциноза.
- Дерматозы беременных. У 1,5-3,0% пациенток, как правило, имеющих наследственную предрасположенность, физиологические изменения при беременности (растяжение кожи с повреждением соединительной ткани, гиперэстрогения, перестройка иммунитета) провоцируют аллергическую реакцию или внутрипеченочный застой желчи. В результате развивается один из специфических гестационных зудящих дерматозов — атопический дерматит, пемфигоид, холестаз беременных.
Вероятными предпосылками для более частого появления зуда при различных болезнях у беременных являются повышение сухости кожи как следствие влияния прогестерона, физиологическое снижение иммунитета, направленное на сохранение гестации, растяжение и разрывы соединительнотканных волокон кожи с образованием аутоантигенов, нарушение естественной микрофлоры влагалища. Беременность также служит триггером для развития ряда заболеваний, сопровождающихся зудом, — гестационного диабета, послеродового аутоиммунного тиреоидита и др. Дополнительными факторами риска считаются ожирение, ношение синтетической одежды и белья, использование ароматизированных прокладок и раздражающих щелочных средств для ухода за кожей и гениталиями, несоблюдение правил личной гигиены, употребление острой пищи с приправами, специями.
Патогенез
Механизм возникновения зуда при беременности зависит от вызвавших его причин, однако ключевым звеном патогенеза во всех случаях является раздражение тех или иных участков афферентных путей, передающих нервные импульсы. Наиболее часто зуд возникает вследствие стимуляции периферических ноцирецепторов. Воздействие на рецепторный аппарат обычно оказывают медиаторы, образовавшиеся в ходе местной воспалительной, аллергической, аутоиммунной реакции, микробные токсины, метаболиты (желчные кислоты, азотистые соединения, глюкоза в высоких концентрациях), лекарственные препараты.
Возможно развитие зудящих ощущений вследствие повреждений, при которых воспалительная реакция носит вторичный характер, постоянных локальных воздействий (укусы насекомых, перемещение гельминтов, раздражение мочой, белями). Иногда патологическая афферентация, характерная для зуда, отмечается на фоне микроциркуляторных нарушений (например, при сахарном диабете), поражения чувствительных нервных волокон (при рассеянном склерозе). При объемных новообразованиях головного мозга, инсультах, невротических и психических расстройствах очаг патологической импульсации, субъективно воспринимаемой как зуд, локализуется в центральных отделах нервной системы.
Симптомы зуда при беременности
Основным признаком расстройства являются локальные или генерализованные зудящие ощущения различной интенсивности, от легкого покалывания и жжения до нестерпимого желания чесать или тереть кожу, слизистые. В зависимости от причин, на фоне которых возникло зудение, оно может быть постоянным или периодическим, служить единственным признаком заболевания или сопровождаться другими кожными проявлениями — покраснением, расчесами, макулезной, папулезной, везикулезной, пустулезной сыпью, шелушением. В целом клиническая картина отличается значительным полиморфизмом, определяется ведущей патологией, симптомом которой стал кожный или интимный зуд.
Осложнения
Болезни с интенсивным зудом могут осложняться вторичным инфицированием участков экскориаций. Вероятность развития акушерских осложнений зависит от влияния основного заболевания на беременность. Большинство кожных болезней, транзиторных аллергических реакций, дерматозов беременных вызывают дискомфорт и ухудшают качество жизни, но не представляют серьезной угрозы для женщины и плода. При тяжелом течении холестаза беременных, многих системных процессах повышается вероятность гестозов, самопроизвольного выкидыша, преждевременных родов, фетоплацентарной недостаточности, задержки развития плода, аномалий родовой деятельности, коагулопатических кровотечений, ДВС-синдрома. Возможными осложнениями инфекционных болезней, протекающих с зудом, являются хориоамнионит, внутриутробное инфицирование плода, послеродовые эндометриты, акушерский перитонит.
Диагностика
Основной задачей диагностического поиска при жалобах пациентки на зуд кожи, гениталий, перианальной области становится выявление причины, вызвавшей расстройство. Для постановки диагноза используется широкий спектр методов лабораторной и инструментальной диагностики, позволяющих определить состояние разных органов, систем, обнаружить биохимические маркеры заболевания. Кроме гинекологического осмотра, общих анализов крови и мочи при беременности рекомендованы:
- Биохимический анализ крови. Показательными для некоторых болезней являются данные об уровне глюкозы, желчных кислот, общего билирубина, холестерина, триглицеридов, сывороточного железа, мочевины, мочевой кислоты, креатинина, ферментов (АлТ, АсТ, ЩФ), составе белковых фракций крови.
- Гормональные исследования. Для исключения эндокринопатий, проявляющихся зудом кожи, слизистых используют индекс инсулинорезистентности, оценку содержания в крови инсулина, ТТГ, тироксина, трийодтиронина, тироксинсвязывающего глобулина. В ряде случаев определяют уровень половых гормонов.
- Исследование иммунного и аллергического статуса. Подтверждением атопического характера заболевания служит повышенная концентрация в крови IgE, гистамина. При некоторых расстройствах выявляются специфические маркеры аутоиммунных процессов (антитела к коллагену, АТ-ТПО, АТ рТТГ).
- Диагностика инфекций. Высокочувствительными методами выявления инфекционных болезней являются полимеразная цепная реакция, РИФ, ИФА. С их помощью можно обнаружить признаки генитального герпеса, кандидоза, хламидиоза, микоплазмоза, уреаплазмоза, других урогинекологических заболеваний.
- Посев отделяемого урогенитального тракта. Микробиологическое исследование позволяет не только определить возбудителя инфекционной болезни, но и оценить его чувствительность к антибактериальным препаратам. Метод особенно показан пациенткам с зудом вульвы, влагалища, мочеиспускательного канала.
При наличии элементов сыпи проводится анализ соскоба или отделяемого кожи. Для оценки морфологического состояния различных органов используют безопасную для плода ультразвуковую диагностику — УЗИ почек, печени, желчного пузыря, малого таза. В качестве дополнительных методов могут быть рекомендованы химико-токсикологические анализы, гистологическое исследование биоптатов, соскоб на энтеробиоз, анализ кала на яйца гельминтов. Дифференциальная диагностика обычно осуществляется между заболеваниями, при которых в период беременности возникает зуд. Кроме акушера-гинеколога и дерматолога по показаниям пациентку консультируют венеролог, инфекционист, эндокринолог, гастроэнтеролог, гепатолог и уролог.
Лечение зуда при беременности
При разработке тактики ведения пациентки с жалобами на зудящие ощущения учитывают влияние основного заболевания на гестацию. В большинстве случаев возможна пролонгация беременности до срока физиологических родов. Схема лечения определяется протоколом для соответствующего расстройства, может включать антибиотики, гормоны, противогрибковые, гормональные, антиконвульсивные препараты, средства из других фармакотерапевтических групп с учетом их возможного влияния на развитие плода. Для уменьшения или устранения зуда эффективна неспецифическая патогенетическая и симптоматическая терапия:
- Антигистаминные препараты. За счет блокады гистаминовых рецепторов уменьшается передача возбуждения по чувствительным С-волокнам, снижается выброс медиаторов тучными клетками. Подавление аллергической реакции позволяет существенно снизить интенсивность зуда или полностью его прекратить.
- Глюкокортикоиды. Локальное нанесение кортикостероидных мазей, кремов, эмульсий оказывает выраженный противозудный эффект. Местное лечение более результативно при ограниченных дерматитах и дерматозах. С учетом возможного воздействия на плод системные кортикостероиды при гестации применяют ограниченно.
- Эмоленты. Поскольку при беременности кожа становится более сухой, что усиливает зуд, ее увлажнение и смягчение оказывают положительный терапевтический эффект. Средства этой группы также позволяют ускорить восстановление поврежденного эпидермиса и липидных межклеточных структур кожи.
- Седативные фитопрепараты. Из-за взаимного влияния зуда и эмоциональных расстройств (плохого настроения, раздражительности), назначение успокоительных сборов дает возможность уменьшить интенсивность восприятия дискомфортных ощущений на уровне ЦНС. Седативная терапия также способствует нормализации нарушенного сна.
Пациентке советуют исключить из рациона продукты, усиливающие раздражение или способные вызывать аллергию, нормализовать питьевой режим, достаточно отдыхать, избегать стрессов. Обычно беременным с зудом рекомендуется естественное родоразрешение. Кесарево сечение выполняется лишь при наличии акушерских показаний.
Прогноз и профилактика
При отсутствии системных заболеваний исход беременности у женщин с зудом обычно благоприятный. Прогноз ухудшается при выявлении серьезных соматических болезней, эндокринопатий. С профилактической целью пациенткам, страдающим кожной и другой патологией, при планировании беременности необходимо учитывать рекомендации дерматолога и профильных специалистов. Беременным без сопутствующей патологии рекомендуется тщательно соблюдать правила личной гигиены, отказаться от синтетического белья, увлажнять кожу натуральными средствами, избегать ситуаций, в которых резко усиливается потоотделение — пребывания в душных помещениях, перегрева на солнце. Для стирки белья и одежды лучше применять бесфосфатные нейтральные стиральные порошки.
3. Некоторые особенности дерматозов беременных/ Кочергин Н., Никитина Е., Цыкин А.// Врач. – 2010 - №1.
4. Особенности клиники,диагностики и терапии кожных заболеваний у беременных: Автореферат диссертации / Никитина Е.А. – 2013.
Читайте также:

