Себорейный дерматит волосистой части головы при вич
Обновлено: 24.04.2024
• Лечение инфекции Malassezia при себореи противогрибковыми препаратами:
- Шампуни, содержащие кетоконазол, сульфид селена или цинка пиритион, активны против Malassezia и эффективны при лечении умеренно и значительно выраженной перхоти2.
- Шампунь с 2% кетоконазолом был более эффективен по сравнению с 1% цинк пиритион-содержащим шампунем при применении два раза в неделю. Кетоконазол приводил к улучшению в 73% случаев распространенной перхоти тяжелой степени по сравнению с 67% улучшения после применения 1% цинка пиритиопа в течение 4 недель.
- Шампунь с 1% циклопироксом эффективен и безопасен для лечения себорейного дерматита волосистой части кожи головы. Однако он выдается только по рецепту и очень дорогой.
- Крем, гель или эмульсия 2% кетоконазола безопасны и эффективны для лечения себорейного дерматита лица.
- Крем с 1% циклопироксом также является безопасным и эффективным средством лечения себорейного дерматита лица, по эффективности эквивалентным крему с 2% кетоконазолом.
- Тербинафин по 250 мг внутрь ежедневно в течение 4 недель эффективен при себорее средней и тяжелой степени.
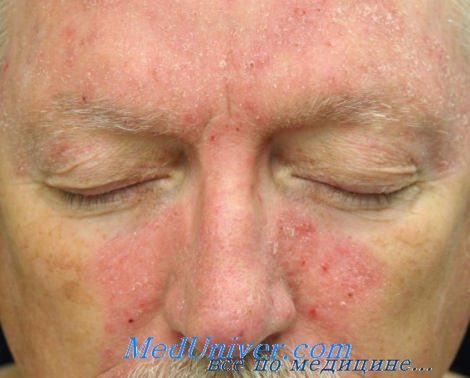
Себорейный дерматит
• Для лечения воспаления используются местные стероиды:
- Лосьоны или растворы предпочтительны для кожи с волосяным покровом, поскольку ими удобно и легко пользоваться.
- Крем или лосьон с 1% гидрокортизоном может применяться два раза в день на лицо, волосистую часть кожи головы или другие пораженные участки.
- Лосьон с 1% дезонидом безопасен и эффективен для кратковременного лечения себорейного дерматита лица. Это нефторированный стероид низкой и умеренной фармакологической активности, но более сильный, чем 1% гидрокортизон.
• Для себореи волосистой части кожи головы умеренной и тяжелой степени:
- 0,05% раствор флюоцинонида один раз в день.
- 0,05% клобетазол в виде шампуня, раствора, спрея или пены, эффективный, но дорогостоящий вариант лечения.
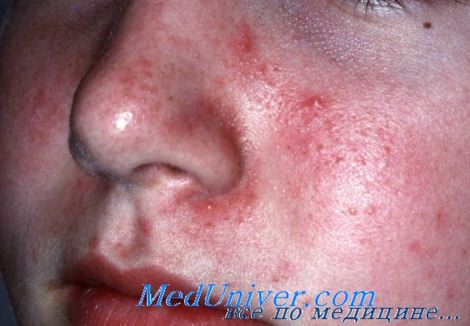
Себорейный дерматит
б) Другие методы лечения:
• Пимекролимус 1% крем является эффективным и хорошо переносимым методом лечения себорейного дерматита лица. В одном исследовании отмечено более выраженное жжение по сравнению с 0,1% кремом бетаметазона 17-валерата.
• Метронидазол гель продемонстрировал различную эффективность при лечении себорейного дерматита лица в двух исследованиях с небольшим количеством участников. В одном исследовании гель оказался эффективнее основы, а в другом статистически достоверной разницы эффективности геля по сравнению с плацебо выявлено не было.
• Шампунь с 5% маслом чайного дерева привел к улучшению у 41% пациентов по сравнению с 11% пациентов из группы получавших плацебо. Статистически значимое улучшение также наблюдалось при оценке общей площади поражения, показателей общего индекса тяжести, а также выраженности зуда и жирности, которые оценивались самими пациентами18.
• В одном небольшом рандомизированном исследовании с группой контроля применялись гомеопатические препараты, содержащие бромид калия, бромид натрия, сульфат никеля и хлорид натрия, что в течение К) недель привело к существенному улучшению по сравнению с плацебо.
в) Рекомендации пациентам с себорейным дерматитом. Для улучшения результатов лечения пациентам рекомендуется ежедневно мыть волосы и голову шампунями, содержащими противогрибковые средства. Некоторые пациенты опасаются, что слишком частое мытье волос приведет к «сухости» волосистой части кожи головы. Им необходимо разъяснить, что состояние шелушения и отслаивания не ухудшится, а улучшится при более частом мытье волос.
г) Наблюдение пациента врачом. Пациенты с длительно текущей и тяжелой себореей в большинстве случаев будут признательны за наблюдение. Более легкие случаи контролируются по мере необходимости.
Что такое перхоть? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ляшко Маргариты Анатольевны, дерматолога со стажем в 10 лет.
Над статьей доктора Ляшко Маргариты Анатольевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Перхоть (Dander) — это мелкие чешуйки на волосистой части головы, которые делают её внешний вид неопрятным. К аждый человек в своей жизни так или иначе сталкивается с этой проблемой [1] . Чешуйки перхоти образуются в результате ускоренного роста кератиноцитов (основных клеток эпидермиса) во время обновления клеток кожи.
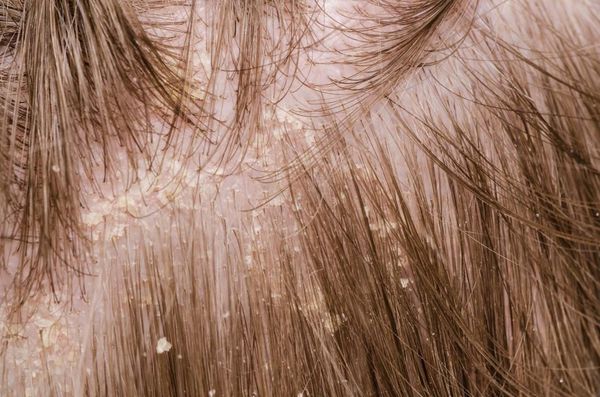
Перхоть не заразна, её появление не зависит от времени года. Основной причиной перхоти являются дрожжевые грибы Malassezia furfur (Pityrosporum ovale) [4] . Они входят в состав постоянной и временной микробиоты кожи большинства людей. Грибы могут проникать в эпидермис, дерму и волосяные луковицы [6] [7] . Их излюбленная локализация — участки, богатые кожным салом: грудь, спина, волосистая часть головы. Поскольку высокая плотность дрожжевых грибов не всегда сопровождается кожными симптомами, исследователи пришли к выводу, что патогенность присутствующих на коже Malassezia в большей степени зависит от их подтипа, чем от плотности распределения [8] .
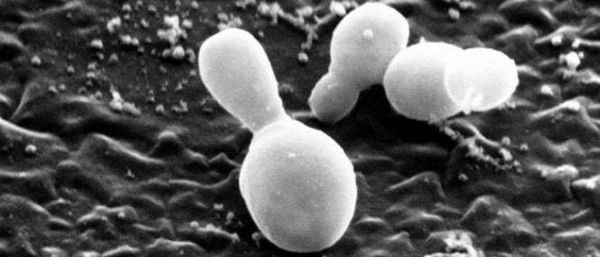
Предрасполагающие и провоцирующие факторы образования перхоти:
- Наследственность — наличие в семье родственников, страдавших себорейным дерматитом.
- Избыточная работа сальных желёз.
- Себорея — избыточное образование кожного сала, вызванное гормональными изменениями [1] .
- Поражения нервной системы — парез мимических мышц , параличи туловища, болезнь Паркинсона .
- Приём антипсихотических препаратов , таких как галоперидол , тиоридазин, тиопроперазин, сульпирид , хлорпротиксен, рисперидон . Однако их роль в образовании перхоти пока не доказана.
- Эмоциональные перегрузки — вызывают обострение перхоти [9] .
- Заболевания пищеварительного тракта — нарушение выработки ферментов, дисбактериоз кишечника .
- Авитаминозы — нехватка кисломолочных и молочных продуктов, а также еды, содержащей витамины А, В, С, Е, медь, кальций, цинк, селен.
- Конституциональные особенности — болезнь Иценко — Кушинга , сахарный диабет и др. [1] .
- Химическая и термическая обработка кожи головы — использование пенки, геля и лака для укладки волос, высушивание их феном, вытягивание горячими щипцами.
В редких случаях перхоть может возникнуть, если использовать шампуни с агрессивными поверхностно-активными веществами (л аурил- и лаурет сульфатами ), редко или слишком часто мыть и расчесывать волосы.
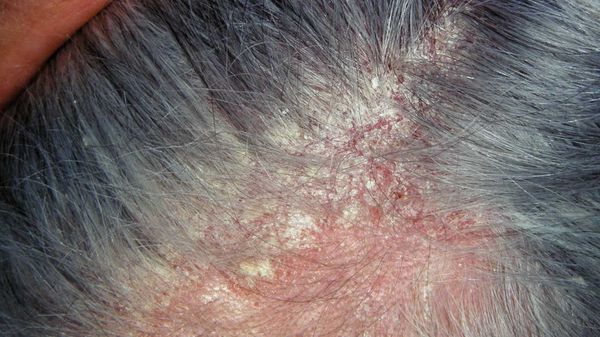
Перхоть — это синдром. Она является лёгким проявлением себорейного дерматита — хронического заболевания, при котором на лице, груди, спине и волосистой части головы возникают розовые или красные пятна с нечёткими границами, покрытые серебристыми чешуйками [10] . Условия, при которых перхоть может трансформироваться в себорейный дерматит, включают повышенную индивидуальную чувствительность кожи к компонентам жирных кислот, что проявляется разной степенью выраженности чешуйчатого дерматита [1] .
Причины перхоти у грудничков
- перхоть может появляться из-за нежной кожи и недоразвития сальных желез в первые месяцы жизни;
- у некоторых малышей перхоть выступает аллергической реакцией на продукты, которые ест кормящая мама;
- выбор "неподходящего" шампуня или других гигиенических средств.
Причины перхоти у подростков
Появление перхоти у подростков связано с усиленным образованием кожного сала из-за активной работы сальных желёз в пубертатный период.
Особенности возникновения у мужчин и женщин
У мужчин перхоть возникает чаще [9] . Это объясняется особенностями выработки кожного сала — себума. Так, влияние мужских половых гормонов чаще приводит к его избыточному выделению.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы перхоти
Так как перхоть является лёгким проявлением себорейного дерматита, она включает в себя признаки данного заболевания:
- жирный блес к и шелушение кожи головы;
- зуд и повышение чувствительности кожи;
- выпадение волос;
- обильное количество чешуек на волосах и одежде;
- появление красных пятен при ухудшении процесса [1] .
Чешуйки перхоти можно обнаружить на волосах. Как правило, они очень тонкие, полупрозрачные, при нормальном салоотделении — белого или бело-серого цвета. Иногда чешуйки образуют небольшие скопления на любом участке кожи головы .
Зачастую отмечается зуд и появляются пятна розового цвета с нечё ткими границами, которые покрыты тонкими хлопьями перхоти. Весь этот процесс может распространиться на участки кожи за пределами волосистой части головы.
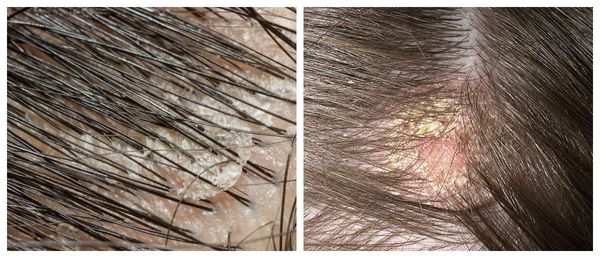
Перхоть распределяется на голове неравномерно. Количество чешуек увеличивается в местах сдавления кожи: под головными уборами и дужками очков, под волосами, собранными в пучок или косичку. Чешуйки перхоти легко осыпаются на плечи и одежду при расчёсывании волос и движении.
Патогенез перхоти
Ключевой фактор образования перхоти — гриб Malassezia globosa, генетически адаптированный к паразитированию на липидной (жирной) среде. Отсутствие способности синтезировать жирные кислоты, необходимые для жизнедеятельности, Malassezia globosa компенсирует выработкой большого количества липаз и фосфолипаз — ферментов, которые разлагают триглицериды кожного сала и способствуют получению необходимых жирных кислот. Изменения кожного покрова при перхоти провоцируют внеклеточные протеины, которые также секретирует Malassezia. Они взаимодействуют с кожей, тем самым приводя к развитию патологического процесса [1] .
Основными клетками эпидермиса кожи человека являются базальные кератиноциты. Физиологический цикл их развития длится около 25-30 дней. В случае возникновения патологического цикла они обновляются в разы быстрее — за 5-14 дней. При этом клетки не успевают терять воду, что приводит к их склеиванию и отшелушиванию в виде заметных бело-серых хлопьев. Эти хлопья и являются перхотью.
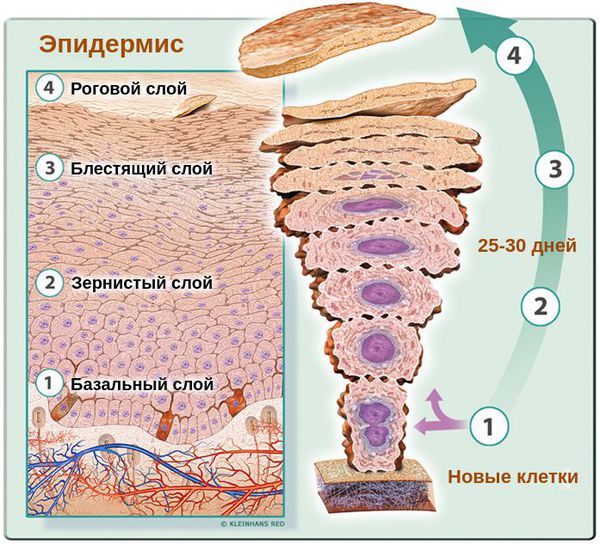
Как показывают исследования, при увеличении скорости обновления клеток в случае перхоти отсутствуют признаки усиленного роста клеток (гиперпролиферации) [2] . Это говорит о том, что повышение клеточной продукции скорее является следствием воспаления.
Верхний слой здорового эпидермиса, т. е. роговой слой представляет собой 25-35 плотно прилегающих друг к другу слоёв, состоящих из полностью кератинизированных (оформленных) корнеоцитов — плоских защитных чешуек. При развитии патологического процесса количество слоёв уменьшается максимум до 10-ти. При этом они, вместе с клетками в них, расположены хаотично [13] .
При перхоти корнеоциты отделяются друг от друга, соединения между клетками (десмосомы) становятся менее прочным или вовсе исчезают. Из-за этого между корнеоцитами появляется большое количество плотной салоподобной массы межклеточных липидов [11] [12] .
Классификация и стадии развития перхоти
Международная классификация болезни отн осит перхоть к себорейному дерматиту [14] .
Различают три вида себореи:
- Жирная себорея — возникает тогда, когда сальные железы выделяют избыточное количество кожного сала. Волосы и кожа с тановятся жирными и блестящими. В зависимости от консистенции кожного сала выделяют два типа жирной себореи :
- Густаясеборея — чешуйки перхоти, как правило, склеиваются друг с другом; волосы становятся грубыми, жёсткими; возникают чёрные угри — комедоны, при сдавлении которых выделяется густая сальная масса.
- Жидкаясеборея — кожа лоснится, напоминает апельсиновую корку из-за расширенных пор; жёлтые чешуйки перхоти плотно прилегают к коже, крепко сцеплены между собой; пряди волос склеиваются.
- Сухая себорея — возникает при плохом выделении кожного сала в результате высокой вязкости. Это приводит к сухости кожи головы, ломкости и истончению волос. Перхоть при этом легко отделяется от кожного покрова.
- Смешанная себорея — проявляется как совокупность жирной и сухой себореи. К примеру, на волосистой части головы имеются очаги сухой себореи, а на лице — жирной себореи [21][24] .

Осложнения перхоти
Перхоть — это доброкачественное состояние. При усиленной выработке кожного сала, недостатке цинка, первичном или вторичном иммунодефиците патогенные свойства грибов Malassezia globosa усиливаются. Это может привести к следующим осложнениям:
- Себопсориаз — доклиническая стадия псориаза. Проявляется шелушением волосистой части головы, бровей и образованием шелушащихся бляшек на туловище.
- Себорейный дерматит — хроническое воспаление кожи в себорейных зонах на фоне длительно существующей перхоти. У ВИЧ-инфицированных людей себорейный дерматит встречается чаще и протекает тяжелее, чем у других пациентов. Не поддающийся лечению себорейный дерматит — показание к обследованию на ВИЧ-инфекцию[22][23] .
- Выпадение волос. Перхоть опасна тем, что чешуйки перекрывают волосяным фолликулам доступ к кислороду. Из-за недостатка питания волосы ослабевают, истончаются, секутся, перестают расти, что способствует их постепенному выпадению. Иногда перхоть приводит к смерти волосяной луковицы, и тогда в зонах её локализации наступает облысение.
- Пиодермия — гнойные болезни кожи. В случае перхоти голова пациента постоянно чешется. Это чревато микротравмами и занесением в них стрептококковой и стафилококковой инфекции. Они в свою очередь приводят к появлению таких заболеваний, как фурункул, абсцесс, фолликулит, сикоз , импетиго.
- Атерома — киста сальной железы. Перхоть может заблокировать проток сальной железы, в результате чего выделяемый секрет будет скапливаться внутри неё. После разрешения атеромы на её месте появляется рубец.
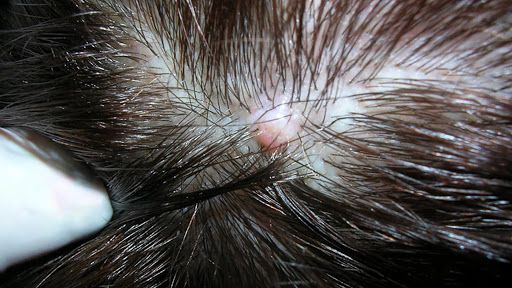
- Юношеские угри . Юношеские угри возникают при обильной выработке кожного сала, увеличении сальной железы и неконтролируемом отделении клеток кожи в устьях волосяных фолликулов. Всё это приводит к воспалительным реакциям в окружающих тканях [24][25] .
Помимо прочего, перхоть вызывает социальный и психологический дискомфорт. Возникнув на фоне стресса, она может усилить и без того подавленное состояние.
Диагностика перхоти
Диагноз себорейного дерматита основывается на данных клинической картины. При каких-либо сомнениях необходимо:
- Тщательно собрать анамнез, т. е. узнать детали заболевания: когда появились высыпания, с чем их связывает пациент и др.
- Выявить факторы риска развития себоре и.
- Сделать биохимический анализ крови, чтобы исключить другие заболевания: системную красную волчанку, системную склеродермию и др. При перхоти будет наблюдаться дефицит микро- и макроэлементов (белка, железа, цинка, меди).
- Выполнить анализ крови на сахар для исключения сахарного диабета.
- Провести анализ крови на гормоны щитовидной железы для исключения гипертиреоза и гипотиреоза .
- Исследовать состояние кожи и волос визуально и с помощью дерматоскопа. В случае перхоти на коже головы будут наблюдаться чешуйки белого, бело-серого или жёлтого цвета, иногда — пятна розового цвета.
- Проконсультироваться с гастроэнтерологом.

При сомнениях в постановке диагноза необходимо провести гистологическое исследование биоптата кожи — взять кусочек кожи с поражённого участка и определить под микроскопом наличие морфологических признаков, характерных для заболевания [14] .
Дифференциальная диагностика
Для правильного постановки диагноза и назначения лечения себорейных дерматит следует отличать от таких заболеваний, как псориаз, ирритантный дерматит, трихомикозы (поражение волос другими грибками), асбестовидный лишай .
Псориаз волосистой части головы сопровождается появлением розовых или красных пятен, чешуйчатых бляшек с чётко ограниченными краями. Диагноз облегчается в случае обнаружения бляшек на других участках кожи или типичных поражений ногтей.
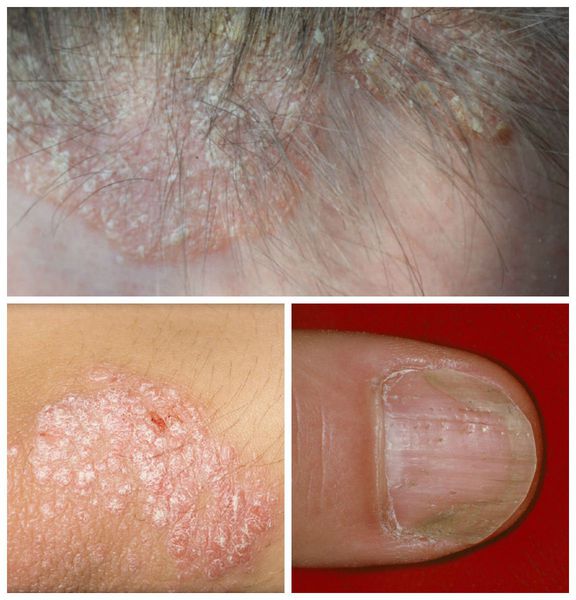
Ирритантный (раздражающий) дерматит возникает при попадании на кожу волосистой части головы кислоты или щёлочи. Характеризуется появлением сухих истончённых ломких чешуек, сопровождается симптомами жжения, покалывания и зуда. Данный дерматит встречается при использовании шампуня с сильными сурфактантами: лаурилсульфатом натрия, диэтаноламином, бензолами, парабенами, триклозаном. Все эти вещества хорошо пенятся, при этом нарушают pH кожи головы и вызывают раздражение. Также этот вид дерматита возможен при применении химических агентов во время укладки волос.
Трихомикозы , особенно инфекция, вызванная Trichophyton surans, могут напоминать перхоть. Обычно они возникают в детстве. Для них характерно наличие обломанных пеньков или выпадение волос в поражённой зоне, увеличение шейных и заушных лимфатических узлов.
Асбестовидный лишай не является дерматологической инфекцией. Он представляет собой большую массу волос, плотно склеенных белыми или желтоватыми чешуйками, часто в области макушки. Мнения многих авторов по поводу этого заболевания разнятся [1] .
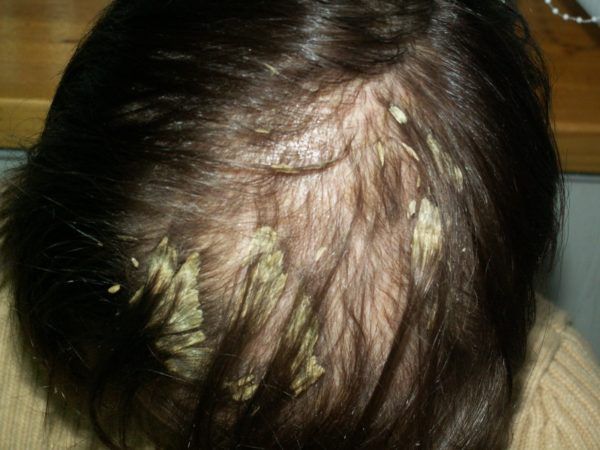
Лечение перхоти
Средства против перхоти включают вещества для удаления чешуек, снятия зуда и подавления грибов Malassezia. Так как развитию себореи способствует нарушение работы сальных желёз, её лечение предполагает уменьшение выделения кожного сала. Оно направлено внутрь кожи. Для этого в первую очередь назначают себорегулирующие маски или лосьоны на основе цинка, салициловой кислоты, гормональных компонентов. Их нужно выдерживать после нанесения 20-30 минут. Шампунь же только дополняет лечение. Он помогает смыть сальный секрет, покрывающий кожу головы.
Когда необходимо обращаться к врачу
Как избавиться от перхоти в домашних условиях
Вылечиться самостоятельно можно с помощью аптечных линеек шампуней, направленных на лечение перхоти.
Чем мыть голову от перхоти: шампуни и маски
Основными ингридиентами большинства шампуней и масок от перхоти являются салициловая кислота, сульфат селена, сера, пиритион цинка. Самым эффективным шампунем будет тот, в котором будут присутствовать два или три нижеперечисленных компонента:
В настоящее время на рынке представлены следующие препараты:
Все существующие лосьоны и шампуни против перхоти бывают:
- терапевтическими — продаются в аптеке;
- косметическими — продаются в обычных магазинах.
Терапевтические шампуни применяются строго по инструкции, как правило, не менее 1-2 раз в неделю. Косметические шампуни используются ежедневно или через день до тех пор, пока количество перхоти не уменьшится, после этого — 2-3 раза в неделю.
Чтобы действующее средство шампуня успело подействовать и помогло избавиться от перхоти, средство необходимо тщательно втирать в кожу головы, оставляя его минимум на пять минут. Если спустя 2-3 недели использования шампуня перхоть не исчезает, то следует обратиться к дерматологу-трихологу.
Во время лечения важно придерживаться сбалансированной диеты: стараться меньше есть сладкую, жирную пищу; чаще употреблять кисломолочные продукты, а также еду с большим содержанием клетчатки и витаминов. Это позволит нормализовать работу сальных желёз.
Чем снять зуд от перхоти
Избавиться от зуда поможет правильно подобранный шампунь по типу кожи головы. Своевременный и адекватный гигиенический уход за волосами с использованием шампуней, содержащих пиритион цинка, позволяет контролировать появление перхоти и уменьшить зуд.
Лекарства и аптечные средства от перхоти
Препаратов в форме таблеток для уменьшения перхоти не существует. Лечение проводится с помощью специальных шампуней, описанных выше.
Как быстро избавиться от перхоти
Лечение предполагает длительное использование косметических и лечебных средств, поэтому быстро избавиться от перхоти не получится.
Как избавиться от перхоти народными средствами
Методы нетрадиционной медицины не имеют доказанной эффективности, их действие непредсказуемо, поэтому они не могут быть рекомендованы для лечения.
Прогноз. Профилактика
Прогноз благоприятный. При правильно назначенном, адекватном лечении выздоровление наступает в большинстве случаев. Длительность терапии обычно составляет от трёх до шести недель. В дальнейшем можно пользоваться обычными косм етическими шампунями против перхоти. Рецидивы могут возникать при развитии или обострении болезней желудочно-кишечного тракта или других хронических заболеваний кожи [15] .
Полезные советы по уходу за волосами
Людям с жирным типом волос желательно регулярно мыть голову, а лучше — каждый день. Это позволит снизить вероятность возникновения перхоти. Также необходимо как можно реже использовать лаки, спреи, гели и другие средства для волос, так как они усиливают выделение кожного сала.
В рамках профилактики по возможности нужно избегать стрессовых состояний. Они негативно влияют не только на состояние волос и кожного покрова, но и весь организм. Также стоит обратить внимание на свой рацион: употреблять больше продуктов, содержащих цинк, полинасыщенные жиры и витамин B.
С большой осторожностью пациенты с себореей должны относиться к нанесению макияжа и использованию косметических средств. Они повышают чувствительность кожи, тем самым приводя к нарушению образования чешуек рогового слоя кожи [18] [19] [20] .
Цель исследования. Выявление клинических особенностей течения себорейного дерматита (СД) у ВИЧ-инфицированных больных в зависимости от стадии ВИЧ-инфекции, состояния иммунного статуса и уровня вирусной нагрузки.
Материалы и методы. Под наблюдением находился 401 больной СД: в основную группу вошли 198 (49,4%) ВИЧ-инфицированных, в группу сравнения – 203 (50,6%) ВИЧ-негативных больных. Для оценки выраженности симптомов СД определялся дерматологический индекс (PODSI/ИТПОД). Кроме общепринятых стандартных методов исследования определяли уровень РНК ВИЧ методом ПЦР на приборе ICYCLER (Австрия) с использованием тест-системы «АмплиСенс HIV-Monitor», (Центральный НИИ эпидемиологии Роспотребнадзора, Россия), количества субпопуляции CD3+-, CD4-+ и CD8+-лимфоцитов методом проточной цитометрии на приборе FACS Calibur (Becton Discenson, США).
Результаты. У 372 (92,7 %) пациентов дебют или обострение кожного заболевания наблюдались в сроки от 6 мес. до 3 лет до момента включения в исследование. Прогрессирование/обострение СД на стадии вторичных заболеваний отмечено у 140 (76,5%) больных основной группы. В 33,5% случаев процесс имел вялотекущее и непрерывно-рецидивирующее течение. Сочетание двух кожных патологий наблюдалось у 46,1% пациентов в обеих группах, при этом в основной группе сочетаемость составила 73,2%. У пациентов в стадии вторичных заболеваний на начало исследования наблюдался выраженный иммунодефицит (у 101 больного количество CD4+-лимфоцитов было менее 350 клеток/мл), при этом вирусная нагрузка составляла более 103 копий вируса РНК ВИЧ, у 71 больного отмечали умеренно-тяжелое и тяжелое течение СД, требующие постоянной медикаментозной терапии.
Заключение. Учитывая корреляционную связь интенсивности проявлений кожных элементов СД у ВИЧ-инфицированных больных с клинической стадией ВИЧ-инфекции, уровнем вирусной нагрузки и количеством CD4+-лимфоцитов, оценка количественной и качественной фиксации морфологических изменений кожи служит прогностическим критерием течения ВИЧ-инфекции.
Себорейный дерматит (СД) – хроническое рецидивирующее заболевание кожи, связанное с повышенной секрецией кожного сала и изменением его качественного состава, он является одним из самых распространенных дерматозов в мире [1]. N. Zander и соавт. при обследовании более 160 000 человек отметили встречаемость СД у 3,2% респондентов, при этом фиксировалось частое сочетание СД с другими поражениями кожи [2]. У взрослых эта патология кожи является хроническим часто рецидивирующим заболеванием и проявляется очагами покраснения, шелушащимися пятнами, наличием жирных или сухих чешуек на коже в областях с повышенным количеством сальных желез. Кожа лица у больных СД поражается в 90% случаев, кожа волосистой часть головы – в 70%, верхняя часть туловища – в 27%. У 1,5–2% больных отмечается поражение кожи конечностей [3–5].
У ВИЧ-инфицированных больных поражение кожных покровов и слизистых оболочек встречается примерно в 90% случаев, при этом СД встречается значительно чаще, чем другие дерматозы, и связано это с вовлечением ВИЧ в ведущие дермальные иммунные реакции. В связи с ростом продолжительности жизни ВИЧ-инфицированных больных при использования антиретровирусной терапии (АРТ), на первый план у этих пациентов выходит лечение сопутствующей патологии, а заболевания кожи являются самыми распространенными.
Важным звеном в оценке проявлений различных дерматозов у ВИЧ-инфицированных больных является их «стандартизация», которая позволит использовать «связывающие симптомы» для оценки тяжести течения ВИЧ-инфекции и назначать адекватную терапию [6–8]. Для понимания особенностей течения кожных заболеваний, оценки их влияния на состояние больных и рекомендаций по лечению в научной среде используется большое количество как общих, так и частных дерматологических индексов. Так, частный индекс тяжести периорального дерматита (ИТПОД), основанный на наличии и интенсивности проявления 3 симптомов – эритемы, папул и шелушения кожи – был предложен в 2006 г. A. Wollenberg и T. Oppel и используется для клинической оценки течения дерматоза у больных СД [9, 10].
Особый интерес представляет изучение течения у пациентов с ВИЧ-инфекцией СД, который встречается в 30–70% случаев, может регрессировать, появляться вновь, сочетаться с другими кожными заболеваниями, принимать упорное рецидивирующее течение. Многие исследователи указывают на клинические и морфологические особенност.
Среди большого числа проявлений ВИЧ-инфекции поражения кожи занимают особое место. Поражения кожи могут иметь важное диагностическое значение как для острой стадии болезни, так и для определения стадий вторичных заболеваний.
Among a large number of manifestations of HIV infection lesions occupy a special place. Skin lesions may have important diagnostic value for the diagnosis of acute stage of the disease, and to identify the stages of secondary diseases.
Заболеваемость ВИЧ-инфекцией (ВИЧ — вирус иммунодефицита человека) сохраняет тенденцию к неуклонному росту. Существенно увеличилось число больных с поздними стадиями ВИЧ-инфекции и наличием различных оппортунистических заболеваний, в частности поражений кожного покрова. Диагностика этих изменений нередко представляет большие трудности на догоспитальном уровне для врачей общего профиля, а также дерматологов и инфекционистов [1, 2].
Среди множества специфических проявлений ВИЧ-инфекции и оппортунистических заболеваний поражения кожи занимают особое место, т. к. уже с момента манифестации заболевания являются наиболее частым и ранним ее проявлением [1–3]. Вовлечение кожи в патологический процесс обусловлено как иммунодефицитом в целом, так и тем обстоятельством, что ВИЧ поражает не только Т-лимфоциты-хелперы, но и клетки Лангерганса, играющие важную роль в дермальных иммунных реакциях и, возможно, являющиеся местом первичной репликации ВИЧ в коже.
В 2011–2014 гг. в ИКБ № 2, куда госпитализируется более 80% ВИЧ-инфицированных больных в г. Москве, нами наблюдались 586 пациентов с различными кожными проявлениями, что составило 69% от общего числа госпитализированных (в 4-й стадии ВИЧ-инфекции — 88%). Их можно подразделить на 3 группы: кожные проявления при манифестации ВИЧ-инфекции, заболевания в стадии вторичных проявлений (4-я стадия) и поражения кожи, не связанные с ВИЧ-инфекцией. Поражения кожи могут иметь важное диагностическое значение. Часто на ранних стадиях развития болезни (уже через 3–4 недели после заражения) на коже больного может появиться острая экзантема (3-е место после мононуклеозоподобного синдрома и лимфаденопатии), состоящая из отдельных эритематозных пятен и папул [1, 4]. Пятнисто-папулезная сыпь — своеобразное поражение кожи у ВИЧ-инфицированных, которое до сих пор не получило определенного нозологического статуса. Сыпь имеет распространенный характер, обычно сопровождается легким зудом. Она локализуется в основном на верхней половине туловища, шее и лице; дистальные отделы конечностей поражаются редко. Папулезную сыпь рассматривают как проявление морфологической реакции кожи на инфицирование ВИЧ. Изменения на коже сопровождаются лихорадкой, изменениями на слизистых ротоглотки (чаще кандидоз полости рта). После стихания острой фазы (2–2,5 недели) пятна и папулы подвергаются спонтанному регрессу. Экзантема при острой ВИЧ-инфекции не отличается морфологической спецификой, поэтому в стационар больные чаще всего направляются с диагнозами: острая респираторная вирусная инфекция, токсикоаллергическая реакция, корь, краснуха. Надо отметить, что состояние иммунного статуса у этой категории больных не имеет существенных отклонений от нормы, а исследование крови на ВИЧ методом иммуноферментного анализа имеет сомнительные или отрицательные результаты, т. к. специфические антитела еще отсутствуют. В ранние сроки диагноз ВИЧ-инфекции может быть подтвержден только методом полимеразной цепной реакции. Серологические реакции на ВИЧ у этих больных становятся положительными позже, чаще через 6–12 недель от начала острой фазы болезни.
Экзантема, наблюдаемая в периоде сероконверсии, обусловлена самим вирусом иммунодефицита, все другие изменения кожи связаны с оппортунистическими заболеваниями, развивающимися на фоне иммунодефицита при снижении СД4+ менее 300 клеток. Этиологически можно выделить 3 основные группы кожных проявлений у больных ВИЧ/СПИД: неопластические, инфекционные (вирусные, грибковые, бактериальные, паразитарные) и дерматозы неясной этиологии. Первые две группы относятся к ВИЧ-индикаторным заболеваниям, так как все виды опухолей у больных ВИЧ/СПИД имеют вирусную этиологию и их формирование обусловлено тяжелым иммунодефицитом. Дерматозы неясной этиологии, возможно, обусловлены лекарственно-аутоиммунными поражениями, особенно при длительной антиретровирусной терапии (АРВТ) (в частности — Эпивиром) или специфической терапии оппортунистических заболеваний, не исключено и непосредственное воздействие ВИЧ на кожу. Самыми распространенными у больных СПИДом являются грибковые поражения кожи и слизистых. Наиболее часто наблюдаются кандидоз, руброфития, разноцветный лишай (81%) [5, 6]. Другие микозы встречаются значительно реже. Особенностями грибковых заболеваний при ВИЧ-инфекции являются: поражение лиц молодого возраста, особенно мужчин; быстрая генерализация с формированием обширных очагов, расположенных по всему кожному покрову; упорное течение; резистентность к проводимой терапии. Характерно сочетание поражения кожи и слизистых оболочек (полость рта, гениталии). Второе место среди поражений кожи занимает себорейный дерматит (68%). Как правило, у этих больных он протекает остро и тяжело. Вначале процесс локализуется только на лице (брови, усы, область рта), волосистой части головы и на разгибателях верхних конечностей. При развитии процесса на волосистой части головы можно обнаружить довольно сильное шелушение, напоминающее перхоть. Иногда при ВИЧ процесс может распространиться по всему кожному покрову в виде зудящих экзематозных бляшек. Такое распространение дерматита говорит о резко пониженном иммунитете и является плохим прогностическим признаком. Третье место по частоте занимают герпетические инфекции, в частности вирусы простого герпеса 1-го и 2-го типов и varicella zoster (28%) [7, 8]. Герпетические высыпания могут появиться на любом участке кожи и слизистых оболочек, но чаще они возникают на губах, половых органах или в перианальной области. Высыпания часто трансформируются в крупные, болезненные, долго не заживающие язвы. Нередко клинические проявления герпеса напоминают ветряную оспу или импетиго. Помимо поражения кожи и слизистых оболочек, при ВИЧ-инфекции у больных часто развивается герпетический проктит, который проявляется в виде болезненной отечной эритемы в перианальной области. Опоясывающий лишай при условии возникновения его у лиц молодого возраста из группы риска, отсутствии провоцирующих заболеваний и иммуносупрессивной терапии служит индикатором ВИЧ-инфекции. Пузырьковые высыпания сопровождаются сильными болями, оставляют рубцы, рецидивируют, что не наблюдается у лиц без иммунного дефицита. Наиболее характерным дерматологическим неопластическим проявлением ВИЧ-инфекции остается саркома Капоши, вызванная вирусом простого герпеса 6-го типа [9, 10]. Надо отметить, что ее частота снизилась с 40% у мужчин со СПИДом в 1980–90 гг. до 9% начиная с 2000 г. Основными клиническими особенностями саркомы Капоши является то, что у большинства больных заболевание развивается в возрасте до 35 лет; очаги поражения на коже носят распространенный характер; склонность к быстрой генерализации процесса (в первую очередь поражаются легкие, желудочно-кишечный тракт, лимфоузлы и слизистая оболочка полости рта); высокая смертность в течение короткого времени без лечения. Появление на коже различных пятен синюшного или розового цвета, бляшек или папул у лиц молодого возраста обязательно должно насторожить лечащего врача в отношении ВИЧ-инфекции и требует обязательного проведения гистологического исследования биоптата кожи для исключения саркомы Капоши. В поздних стадиях болезни кожные элементы (розеолы, папулы, пятна) становятся многочисленными, инфильтрируются, могут изъязвляться. Обильные кожные проявления практически всегда сопровождаются выраженным лимфостазом, поражением суставов, с развитием контрактур. Примером прямой зависимости поражения кожи от ВИЧ-инфекции может служить папилломавирусная инфекция кожи и слизистых оболочек (10%) [11, 12]. У ВИЧ-инфицированных больных изменения на коже имеют необычный вид, поражают нетипичные места, многочисленные, имеют участки распада в центре папул, сливаются и после хирургического удаления практически всегда рецидивируют. Эти элементы появляются преимущественно на лице, а также в области гениталий и могут быть крупными (гигантский моллюск), напоминать рак кожи, остроконечные кондиломы, обычные вульгарные бородавки и кератоакантомы.
У трети ВИЧ-инфицированных в течение нескольких недель от начала лечения различных оппортунистических инфекций этиотропными препаратами, а также АРВТ появлялась распространенная зудящая сыпь в виде эритематозных пятен и папул, что расценивалось как медикаментозная токсикоаллергическая реакция. Нами наблюдались и более тяжелые медикаментозные реакции, в частности синдром Стивенса–Джонсона и токсический эпидермальный некролиз.
Таким образом, несмотря на то, что клинических вариантов дерматологических проявлений ВИЧ-инфекции довольно много, такие поражения кожи, как саркома Капоши, стойкий кандидоз кожи и слизистой оболочки полости рта, часто рецидивирующий простой и опоясывающий герпес, себорейный дерматит, контагиозный моллюск, «волосатая» лейкоплакия языка и вульгарные бородавки, следует отнести к наиболее характерным и диагностически значимым маркерам ВИЧ-инфекции, особенно если они протекают на фоне общих симптомов — лихорадки, лимфаденопатии, слабости, диареи, потери массы тела. Следует отметить, что в динамике болезни различные поражения кожи могут регрессировать, появляться вновь, сменять одно другим, давать разнообразные сочетания.
Учитывая все вышеизложенное, больным ВИЧ-инфекцией с поражениями кожи и слизистых оболочек необходимо постоянное наблюдение врача-дерматолога. Для достижения положительного эффекта от проводимого лечения необходимы более продолжительные курсы терапии кожных заболеваний и максимальные дозы используемых препаратов, а после излечения — прием показанных препаратов профилактически. Помимо терапии кожных заболеваний больным ВИЧ-инфекцией показано назначение АРВТ. Диагностика кожных проявлений имеет важное практическое значение, так как способствует более раннему установлению диагноза ВИЧ-инфекции, своевременному назначению АРВТ, улучшению качества и продолжительности жизни пациента.
Литература
- Бартлетт Дж., Галант Дж., Фам П., Мазус А. И. Клинические аспекты ВИЧ-инфекции. М.: Гранат. 2013. 590 с.
- ВИЧ-инфекция и СПИД/Под ред. В, В. Покровского. 2-е изд., перераб. и доп. М.: ГЭОТАР-медиа, 2010. 192 с. (Серия «Клинические рекомендации»).
- Motswaledi M. H., Visser W. The spectrum of HIV-associated infective and inflammatory dermatoses in pigmented skin // Dermatol Clin. 2014; 32 (2): 211–225. doi: 10.1016/j. det.2013.12.006. Epub 2014 Jan 22.
- Rane S. R., Agrawal P. B., Kadgi N. V., Jadhav M. V., Puranik S. C. Histopathological study of cutaneous manifestations in HIV and AIDS patients // Int J Dermatol. 2014; 53 (6): 746–751. doi: 10.1111/ijd.12298. Epub 2013 Dec 10. PMID: 24320966.
- Zacharia A., Khan M. F., Hull A. E., Sasapu A., Leroy M. A., Maffei J. T., Shakashiro A., Lopez F. A. A. Сase of disseminated cryptococcosis with skin manifestations in a patient with newly diagnosed HIV // J La State Med Soc. 2013; 165 (3): 171–174.
- Mischnik A., Klein S., Tintelnot K., Zimmermann S., Rickerts V. Cryptococcosis: case reports, epidemiology and treatment options // Dtsch Med Wochenschr. 2013 Jul 16; 138 (30): 1533–8. doi: 10.1055/s-0033–1343285.
- Ngouana T. K., Krasteva D., Drakulovski P., Toghueo R. K., Kouanfack C., Ambe A., Reynes J., Delaporte E., Boyom F. F., Mallié M., Bertout S. Investigation of minor species Candida africana, Candida stellatoidea and Candida dubliniensis in the Candida albicans complex among Yaoundé (Cameroon) HIVinfected patients // Mycoses. 2014, Oct 7. doi: 10.1111/myc.12266.
- Barnabas R. V., Celum C. Infectious Co-factors in HIV-1 transmission Herpes Simplex Virus type-2 and HIV-1: New Insights and interventions // Curr. HIV Res. Apr 2012; 10 (3): 228–237.
- Gouveia A. I., Borges-Costa J., Soares-Almeida L., Sacramento-Marques M., Kutzner H. Herpes simplex virus and cytomegalovirus co-infection presenting as exuberant genital ulcer in a woman infected with human immunodeficiency virus // Clin Exp Dermatol. 2014, Sep 23.
- Gbabe O. F., Okwundu C. I., Dedicoat M., Freeman E. E. Treatment of severe or progressive Kaposi’s sarcoma in HIV-infected adults // Cochrane Database Syst Rev. 2014, Aug 13; 8: CD003256.
- Duggan S. T., Keating G. M. Pegylated liposomal doxorubicin: a review of its use in metastatic breast cancer, ovarian cancer, multiple myeloma and AIDS-related Kaposi’s sarcoma // Drugs. 2011, Dec 24; 71 (18): 2531–2558.
- Hu Y., Qian H. Z., Sun J., Gao L., Yin L., Li X., Xiao D., Li D., Sun X., Ruan Y. et al. Anal human papillomavirus infection among HIV-infected and uninfected men who have sex with men in Beijing // J Acquir Immune Defic Syndr. 2013, Sep 1; 64 (1): 103–114.
- Videla S., Darwich L., Cañadas M. P., Coll J., Piñol M., García-Cuyás F., Molina-Lopez R. A., Cobarsi P., Clotet B., Sirera G. et al. Natural history of human papillomavirus infections involving anal, penile, and oral sites among HIV-positive men // Sex Transm Dis. 2013, Jan; 40 (1): 3–10.
М. В. Нагибина* , 1 , кандидат медицинских наук
Н. Н. Мартынова**, кандидат медицинских наук
О. А. Преснякова**
Е. Т. Вдовина**
Б. М. Груздев***, кандидат медицинских наук
* ГБОУ ВПО МГМСУ им. А. И. Евдокимова МЗ РФ, Москва
** ГБУЗ ИКБ № 2, Москва
*** МГЦ СПИД, Москва

Атопический дерматит - воспалительное заболевание кожи, имеющее хроническое течение и аллергическую природу развития. Многие считают атопический дерматит детским заболеванием, однако, это не так. Довольно часто заболевание проявляется и во взрослом возрасте.
Дерматит – общее название для воспалительных кожных заболеваний разного происхождения. Патология способна поражать разные участки тела, но чаще всего затрагивает кожу рук, ног и лица. Дерматит – это синдром, выражающийся в развитии воспаления при столкновении с раздражителем. Заболевание проявляется жжением, зудом, патологическими изменениями кожного покрова. Выяснить причину дерматита и получить эффективное лечение вы можете в Поликлинике Отрадное. Запишитесь по телефону или через форму на сайте в удобное для вас время!
Классификация дерматита
Все дерматиты можно условно разделить на 2 большие группы:
- Простой дерматит (также его называют искусственный или артефициальный) возникает как реакция на облигатные раздражители – вещества или явления, которые способны вызвать поражение кожи у любого человека. К ним относят химические вещества, трение, вещества, ядовитые растения и т.д. Воспалительная реакция развивается из-за непосредственного повреждения кожного покрова.
- Аллергический дерматит возникает из-за воздействия факультативных раздражителей. Такие вещества являются раздражителями не для всех, а лишь для лиц, имеющих к ним индивидуальную повышенную чувствительность. Это могут быть парфюмерия, косметика, бытовая химия и т.д. Когда такие раздражители попадают на кожу и соединяются с ее белками, возникает реакция иммунной системы и, как следствие, кожные проявления.
По характеру возникновения дерматит бывает двух видов:
При контактном дерматите кожная реакция возникает при непосредственном соприкосновении кожи с раздражителем. Контактным путем способен развиваться как простой, так и аллергический дерматит.
Токсидермия – это токсико-аллергический дерматит, при котором раздражитель сначала попадает внутрь организма через пищеварительный тракт, инъекции или дыхательные пути (продукты питания, химические вещества, лекарственные препараты), а затем возникает аллергическая кожная реакция. Кожные проявления способны развиваться как через несколько часов после попадания вещества внутрь, так и через несколько месяцев.
Причины дерматита
Простой контактный дерматит может быть вызван физическими и химическими факторами:
Физические факторы бывают:
- Механические: трение или давление.
- Термические: воздействие слишком высоких или низких температур, вследствие которых возникают ожоги или обморожения.
- Связанные с излучением: инфракрасные, ультрафиолетовые, радиоактивные лучи.
К химическим раздражителям относят:
Аллергический контактный дерматит тоже вызывается химическими раздражителями, но, как уже говорилось, эти вещества вызывают патологическую кожную реакцию не у всех пациентов. К таким факторам можно отнести:
- Полимеры.
- Инсектициды.
- Стиральные порошки и прочую бытовую химию.
- Парфюмерию и косметические средства.
- Соки «безобидных» для другие людей растений: алоэ, чеснока, герани.
Токсидермия развивается при попадании в организм следующих веществ:
- Лекарственных препаратов: барбитуратов, антибиотиков, фурацилина, анальгетиков, сульфаниламидов.
- Продуктов питания: пищи с консервантами, яиц, орехов, фруктов (особенно экзотических), шоколада, грибов, кофе.
- Химических веществ: никеля, хрома, ртути, кобальта.
Симптомы дерматита
Для разных видов дерматитов характерны «свои» симптомы, однако существуют признаки, одинаковые для всех типов этого заболевания:
- Покраснение кожи.
- Повышение местной температуры на участках поражения, отеки.
- Зуд, жжение, умеренные боли.
- Высыпания на коже (как правило, небольшие или крупные пузыри).
- Корочки или чешуйки на местах заживших высыпаний.
Особенности течения разных видов дерматитов
Выделяют следующие виды контактного простого дерматита:
- Острый контактный дерматит возникает стремительно, сопровождается жжением, болью, зудом и развивается в 3 стадии:
- Эритрематозная – возникают отеки и покраснения.
- Везикулезная – помимо отеков, формируются пузырьки или большие пузыри, которые затем подсыхают с образованием корочек или вскрываются, сменяясь мокнущими эрозиями.
- Некротическая – ткани распадаются, возникают язвы, после заживления которых остаются рубцы.
- Хронический контактный дерматит развивается под постоянным слабым воздействием раздражителей. Для этой формы характерны длительное покраснение кожных покровов, возникновение инфильтратов, трещин, ороговение и в некоторых случаях атрофия кожи.
- Аллергический контактный дерматит характеризуется возникновением на коже эритемы (специфическим покраснением кожи, развивающимся вследствие расширения капилляров в дермальном слое, а также пузырьков, которые, вскрываясь, превращаются в мокнущие эрозии, а затем засыхают чешуйками и корочками. Когда корочки отпадают, на их месте остаются розово-синие пятна, проходящие через какое-то время.
К тяжелым видам дерматита относится токсидермия. Болезнь развивается в 3 стадии:
- Легкая – общее состояние пациента не страдает или меняется незначительно, патология проявляется одиночными очагами воспаления, несильной крапивницей, зудом.
- Средняя – часто сопровождается повышением температуры тела, может возникнуть отек Квинке, иногда развиваются поражения внутренних органов, на коже проявляется крапивница с множественными волдырями.
- Тяжелая – сильные высыпания, часто возникают осложнения в виде системной красной волчанки, сывороточной болезни, узелкового периартериита. Иногда, если пациент не получает медицинской помощи, тяжелая степень токсидермии приводит к летальному исходу.
Часто токсидермия развивается как реакция организма на медикаментозные препараты. Существует несколько видов лекарственной патологии:
- Фиксированная – в период обострений развивается на одних и тех же участках кожи, проявляется также зудом и жжением, вызывается, как правило, приемом сульфаниламидов, ремиссия наступает примерно через 3 недели.
- Крапивница – на коже возникают пузыри разных размеров, распространяются на лицо и все тело. Раздражителями могут выступать новокаин, пенициллин, анальгетики, тетрациклин, эритромицин.
- Синдром Лайела – развивается после приема медикаментов (чаще всего сульфаниламидов), проявляется сначала кожной сыпью, как при кори, затем сменяется крупными плоскими пузырями с серозным или серозно-геморрагическим содержимым. Сопровождается повышением температуры тела, головной болью, слабостью и ухудшением общего самочувствия.
- Бромодерма – возникает после длительного приема препаратов брома, характеризуется высыпаниями разного характера: угреподобными, везикулезными, бородавчатыми, эритрематозными и т.д.
- Йододерма – обусловлена непереносимостью препаратов йода, представляет собой опухолевидное образование, развивается из узелка небольших размеров.
Существуют также виды дерматитов, возникающие вследствие воздействия внешних и внутренних факторов. К ним относятся себорейный и атопический дерматит. Первый возникает вследствие нарушения процесса выработки кожного сала и размножения в этом секрете бактерий. Второй обусловлен генетической предрасположенностью, нарушениями местного и системного иммунитета, воздействием аллергенов.
Диагностика дерматита
Для диагностики заболевания нужно обратиться к дерматологу, может также возникнуть потребность в помощи аллерголога. Сначала врач собирает анамнез, проводит осмотр. В некоторых случаях поставить диагноз и назначить лечение можно уже на данном этапе. Если же информации недостаточно, назначаются следующие диагностические процедуры:
Лечение дерматита
Лечение любой разновидности дерматита начинается с выявления и устранения раздражителя, так как в противном случае терапия будет иметь мало смысла: приступы заболевания будут повторяться. Если полностью ликвидировать провоцирующий фактор невозможно, то контакты с ним сводят к минимуму.
Для снятия острых проявлений и облегчения состояния назначают местные препараты (мази, гели или кремы):
- Противовоспалительные.
- Увлажняющие, питающие.
- Противозудные.
- Антисептические.
- Противоотечные.
- Эпителизирующие.
- Ранозаживляющие.
А качестве местных средств также используются присыпки и аппликации. В некоторых сложных случаях могут понадобиться гормоносодержащие средства.
Также комплексная терапия включает в себя:
- Прием сорбентов (особенно при токсидермиях) – для детоксикации организма и повышения эффективности лечения.
- Применение специальных косметических средств, не раздражающих кожу.
- Антигистаминные препараты (при наличии аллергии).
- Седативные средства (если кожная реакция была спровоцирована стрессом).
- Диету.
Диета при дерматите преследует 2 основных цели:
- Ускорение регенерации кожных покровов.
- Исключение потенциальных раздражителей.
Необходимо отказаться от следующих видов пищи:
- Сладостей и сдобной выпечки.
- Жареных, острых, копченых, маринованных, соленых продуктов.
- Фаст-фуда.
- Сои.
- Яиц.
- Шоколада и кофе.
- Меда.
- Орехов.
- Красных ягод.
- Цитрусовых.
- Грибов.
- Свеклы.
- Моркови.
- Помидоров.
С осторожностью, в ограниченных количествах употреблять:
- Крахмалистые овощи (картофель, кукурузу).
- Персики и абрикосы.
- Гречку.
- Баранину.
- Зеленый перец.
Основой рациона должны стать:
- Нежирное мясо: индейка, кролик, говядина, постная свинина.
- Овощи: кабачки, капуста, патиссоны, репа.
- Каши на воде: рисовая, пшенная, гречневая, кукурузная, перловая, овсяная.
- Фрукты и ягоды, богатые клетчаткой: зеленые яблоки, крыжовник, арбуз, смородина, сливы, груши.
- Рыба с высоким содержанием жирных кислот омега-3: лосось, сельдь, сардины, анчоусы.
- Козье молоко.
- Кисломолочные продукты без ароматизаторов и прочих синтетических добавок.
- До 30 г растительного масла в день (оливкового, подсолнечного).
Также в список разрешенных продуктов входит морская капуста, если вы ее любите, то можно себя не ограничивать. Пить рекомендуется натуральный чай, свежевыжатые фруктовые и овощные соки (в умеренных количествах), морсы, много чистой воды.
Пациентов с тяжелыми формами дерматита желательно госпитализировать. Назначают кортикостероиды местно и перорально, лечебные аппликации. Также осуществляют вскрытие волдырей в стерильных условиях.
Профилактика дерматита
В качестве профилактики рекомендуется исключить из рациона потенциальные аллергены, устранить из своей жизни раздражители (как облигатные, так и факультативные). Если вы вынуждены контактировать с ними по роду деятельности, важно тщательно соблюдать технику безопасности.
Необходимо своевременно устранять инфекции. Принимать антибиотики и другие препараты, способные вызвать дерматит, следует только по назначению врача, строго соблюдая дозировки.
Читайте также:

