С какими заболеваниями необходимо дифференцировать дерматозы беременных
Обновлено: 15.04.2024
ГОУ ВПО Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого
ГБОУ ВПО "Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого" Минздрава России, 660099, Красноярск, Российская Федерация
Медицинский колледж Университета министерства обороны, г. Аддис-Абеба;
Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого
НУЗ «Дорожная клиническая больница на станции Красноярск, поликлиника №1», Красноярск, Россия, 660021
Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого
КГБУЗ «Красноярская межрайонная клиническая больница скорой медицинской помощи им. Н.С. Карповича», Красноярск, Россия, 660062
КГБУЗ «Красноярская межрайонная клиническая больница скорой медицинской помощи им. Н.С. Карповича», Красноярск, Россия, 660062
Журнал: Клиническая дерматология и венерология. 2016;15(2): 25‑28
ГОУ ВПО Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого
Представлен обзор литературы по этиологии, патогенезу, клиническим проявлениям пемфигоида беременных. Клиническая картина данного заболевания вариабельна, что приводит к диагностическим ошибкам. Представляет интерес также поражение плода и новорожденного при пемфигоиде беременных. Приведен клинический случай тяжелой формы заболевания в сочетании с пневмонией у женщины со сроком беременности 29 нед.
ГОУ ВПО Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого
ГБОУ ВПО "Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого" Минздрава России, 660099, Красноярск, Российская Федерация
Медицинский колледж Университета министерства обороны, г. Аддис-Абеба;
Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого
НУЗ «Дорожная клиническая больница на станции Красноярск, поликлиника №1», Красноярск, Россия, 660021
Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого
КГБУЗ «Красноярская межрайонная клиническая больница скорой медицинской помощи им. Н.С. Карповича», Красноярск, Россия, 660062
КГБУЗ «Красноярская межрайонная клиническая больница скорой медицинской помощи им. Н.С. Карповича», Красноярск, Россия, 660062
Пемфигоид беременных — редкое аутоиммунное заболевание с образованием пузырей на коже, наблюдающееся во время беременности и послеродовом периоде, либо при наличии трофобластической ткани [1—3]. Дерматоз имеет много синонимов: герпес беременных (Реке), пузырчатка беременных (Martius, 1829), зудящая пузырчатка (Chausit, 1852), кольцевидный буллезный герпес (Wilson, 1867), истерическая пузырчатка (Hebra, 1868), гестационный герпес (Milton, 1872), полиморфный дерматит беременных (Allen, 1889), гестационный пемфигоид (Holmes и Dlack, 1982), из-за чего возникает путаница с диагнозом и пониманием сути заболевания. В МКБ X пересмотра нет пемфигуса беременных, но есть герпес беременных. Пемфигоид беременных встречается с частотой 1 случай заболевания на 50 000 беременностей [1, 4]. При пемфигоиде беременных циркулирующие аутоантитела, связывающиеся с антигенами кожи, перекрестно реагируют с базальными мембранами хорионического эпителия и амниона, иммунные комплексы откладываются в плаценте [5]. Заболевание ассоциируется с наличием антигенов гистосовместимости HLI — DR3 и DR4, которые являются антигенами главного комплекса гистосовместимости 2-го класса [1]. Их образуют антиген-презентирующие клетки — макрофаги, дендритные клетки и В-лимфоциты. Они могут появляться на активированных Т-лимфоцитах, а также на эпителиальных и эндотелиальных клетках, активированных γ-интерфероном [6]. Пемфигоид беременных инициируется IgG в зоне базальной мембраны, приводящим к формированию отложения комплемента С3 вдоль дермоэпидермального сочленения [1, 2, 7]. Аутоантитела редко обнаруживаются методом прямой иммунофлюоресценции, хотя у большинства пациентов непрямая иммунофлюоресценция с добавлением комплемента выявляет циркулирующие IgG. Иногда развитие пемфигоида беременных связывают с опухолью трофобласта — пузырным заносом и хориокарциномой [2].
Пемфигоид беременных может развиваться на любом сроке беременности, начиная с 9-й недели и в течение 1-й недели послеродового периода, но чаще наблюдается во II и III триместрах [1, 4]. Обострение заболевания в послеродовом периоде наблюдается в 14—25% случаев и часто имеет «взрывное» начало [2]. Рецидивы пемфигоида беременных нередко случаются во время менструаций. Как минимум, у 25% больных регистрируются обострения в период приема пероральных контрацептивов [1, 2, 4].
Клиническая картина пемфигоида беременных включает эритематозные, уртикарные элементы, которые могут иметь кольцевидную, мишеневидную или полициклическую форму. Через несколько дней или недель на их поверхности или по периферии образуются сгруппированные везикулы, пузыри, пустулы. Пузыри могут образовываться на внешне неизмененной коже; они обычно напряженные и содержат серозную жидкость. У 90% пациенток сыпь сначала ограничена пупочной областью, распространяясь затем на остальные отделы живота, лицо, бедра, ладони и подошвы. Слизистые оболочки рта не поражаются, симптом Никольского отрицательный [1, 2, 4, 7].
Примерно в 5—10% случаев пемфигоида беременных наблюдается поражение кожи у новорожденных [1]. Обычно оно проявляется в виде преходящей уртикарной и везикулезной сыпи, которая спонтанно исчезает в течение 3 нед. Пемфигоид беременных у новорожденных обусловлен пассивным переносом через плаценту матери аутоантител класса IgG к базальной мембране. Эти антитела можно выявить в крови из пуповинной вены и в коже новорожденного. Вопрос о том, способствует ли гестационный пемфигоид беременных развитию осложнений у новорожденных и повышает ли летальность, остается открытым [1, 2, 4].
Пемфигоид беременных следует дифференцировать с полиморфной сыпью беременных, вульгарной пузырчаткой, буллезным пемфигоидом, герпетиформным дерматитом Дюринга, линейным дерматитом, буллезными высыпаниями при системной красной волчанке, контактным дерматитом, токсикодермией, крапивницей, многоформной экссудативной эритемой, ветряной оспой [1, 2, 4, 7].
Цель лечения больных пемфигоидом беременных — облегчить зуд, воспрепятствовать образованию пузырей и эрозий, присоединению вторичной инфекции, способствовать заживлению эрозий. При легком течении можно ограничиться местным применением глюкокортикостероидных (ГКС) и антигистаминных препаратов. Если купировать процесс не удалось, проводят системную терапию ГКС: так, назначение преднизолона в дозе 40 мг/сут дает хороший результат [1—4]. При неэффективности рассматривают вопрос о назначении плазмафереза. Беременность не затрудняет выполнение плазмафереза, который занял достойное место в лечении матери при резус-конфликте и позволяет удалить из крови антирезусные антитела. Для лечения тяжелых форм пемфигоида беременных применяют госерилин, аналог гонадолиберина, который вызывает химическую овариэктомию и приводит к полной ремиссии [2].
Если матери во время беременности проводилась системная терапия ГКС, то ребенок нуждается в наблюдении неонатологом в связи с возможностью надпочечниковой недостаточности [1].
Приводим собственное наблюдение.
Больная И., 22 лет, беременность 29 нед. Заболела 05.08.14, когда на коже появились высыпания, сопровождающиеся чувством жжения, умеренным зудом в местах поражения. 15.08.14 больная обратилась к дерматологу по месту жительства. При осмотре выявлена отечная эритема на коже живота, внутренних поверхностях плеч, бедер. При дополнительной беседе выяснено, что пациентка принимала ундевит, хофитол по назначению акушера-гинеколога. Дерматологом был поставлен диагноз: токсикодермия, назначено амбулаторное лечение. На фоне лечения сыпь продолжала распространяться; жжение и зуд в очагах поражения усилились. 18.08.14 больная направлена на госпитализацию в кожно-венерологический диспансер Минусинска с диагнозом: острая токсикодермия, беременность 29 нед.
На момент госпитализации состояние больной средней степени тяжести за счет распространенности кожного процесса. Движения в мелких суставах кистей ограничены из-за отечности ладоней. Локальный статус: процесс носит распространенный характер с локализацией на коже внутренних поверхностей бедер, плеч, предплечий, живота, поясницы и крестца, на коже ладоней. Высыпания симметричные, представлены множественными отечными эритематозно-сквамозными пятнами и незначительно инфильтрированными бляшками. На коже ладоней отечная эритема. В отделении исключался диагноз ветряной оспы; больная оставалась диагностически неясной.
19.08.14 состояние больной ухудшилось. Поднялась температура до 38 °C, появились свежие высыпания на коже груди, верхних конечностей, живота, сопровождающиеся интенсивным зудом; уртикарные элементы разного размера с пупковидным вдавлением в центре, папуло-везикулы; по периферии имеющихся эритематозных очагов — мелкие везикулы, склонные к группировке. Инфекционной службой была заподозрена генерализованная герпетическая инфекция (экзема Капоши); больную перевели в инфекционное отделение Красноярской больницы скорой медицинской помощи.
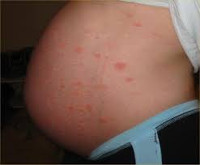
При поступлении экзема Капоши была исключена, рекомендована консультация дерматолога. Осмотр дерматолога: процесс носит распространенный характер с преимущественной локализацией на коже живота, верхних и нижних конечностей, коже стоп, ладоней, лица. Сыпь полиморфна; морфологические элементы представлены эритематозно-уртикарными высыпаниями полициклической и мишеневидной формы, склонных к слиянию с образованием обширных очагов поражения. На этом фоне наблюдаются эксфолиация рогового слоя и множественные герпетиформно расположенные субкорнеальные пустулы до 1 мм в диаметре, единичные эрозии (рис. 1, 2, 3). Диагноз: пемфигоид беременных.

Рис. 1. Больная И. Диагноз: пемфигоид беременных. На коже живота, бедер эритематозно-уртикарные высыпания полициклической и мишеневидной формы, склонные к слиянию; множественные, герпетиформно расположенные пустулы.

Рис. 2. Больная И. На коже живота, бедер герпетиформно расположенные пустулы.

Рис. 3. Больная И. На коже живота эритематозно-уртикарные высыпания полициклической и мишеневидной формы, склонные к слиянию.
Рекомендовано лечение: преднизолон внутривенно в дозе 90 мг, наружно мазь мометазон 2 раза в день, раствор фукорцина. На фоне проводимой терапии пустулы регрессировали, эритематозно-уртикарные элементы побледнели.
28.08.14 пациентка пожаловалась на боли в грудной клетке, преимущественно на вдохе, кашель, одышку; температура субфебрильная. На коже живота, бедер, в области локтевых, коленных, голеностопных суставов появились пузыри с прозрачным содержимым; симптом Никольского отрицательный (рис. 4, 5). На рентгенограмме грудной клетки выявлена правосторонняя пневмония. Больная продолжила лечение в условиях стационара инфекционного отделения: проведена регидратация внутривенно капельно; цефтриаксон 2,0 внутривенно 24—28.08.14, инванз 1,0 внутривенно 28.08—03.09.14, сумамед 0,5 внутривенно 28.08—01.09.14; преднизолон внутривенно 90 мг 24—26.08.14; 60 мг 27.08—29.08.14; преднизолон внутрь 40 мг/сут 30.08—04.09.14 с последующим снижением дозы и полной отменой. Местно мазь унидерм 2 раза в день; на эрозии — фукорцин. Лечение согласовано с клиническим фармакологом. На фоне лечения состояние больной улучшилось, пневмония разрешилась, кожные высыпания регрессировали.

Рис. 4. Больная И. На коже живота пузыри с прозрачным содержимым.

Рис. 5. Больная И. На коже голеностопных суставов пузыри с прозрачным содержимым.
Таким образом, буллезный пемфигоид беременных — тяжелый дерматоз, вызывающий трудности в дифференциальной диагностике у практических врачей и требующий пристального наблюдения больных дерматологами, акушерами-гинекологами и терапевтами.
Дерматозы беременных — это группа специфических кожных заболеваний, которые возникают при гестации и спонтанно разрешаются после родов. Проявляются зудом, уртикарными, папулезными, везикулярными, буллезными, пустулезными высыпаниями, изменением цвета кожи. Диагностируются на основании данных иммунограммы, РИФ, ИФА, результатов гистологического исследования биоптата, биохимического анализа крови, посева отделяемого или соскоба. Для лечения применяются противогистаминные препараты, мембраностабилизаторы, топические и системные глюкокортикостероиды, эмоленты.
МКБ-10
Общие сведения
К категории дерматозов беременных относят четыре заболевания с кожными симптомами, ассоциированные с гестационным периодом и лишь в редких случаях проявляющиеся после родов, — атопический дерматит, пемфигоид, полиморфный дерматоз, акушерский холестаз. Только у 20% пациенток с атопическим дерматитом характерные расстройства выявлялись до беременности. Патологии диагностируются у 1,5-3% беременных женщин, как правило, имеющих наследственную предрасположенность к аллергическим реакциям и аутоиммунным заболеваниям. Общим отличительными особенностями, позволяющими объединить гестационные дерматозы в одну группу, являются доброкачественное течение, связь с периодом беременности, наличие зуда в клинической картине.

Причины
Этиология специфических поражений кожи, выявляемых при беременности, изучена недостаточно. Большинство специалистов в сфере акушерства связывают их с физиологической гормональной и иммунной перестройкой в период гестации. Определенную провоцирующую роль играют изменения, происходящие в коже, — растяжение соединительнотканных волокон, активация эккриновых потовых желез. Непосредственными причинами дерматозов считаются:
- Повышение активностиTh2. Изменения иммунитета у беременных направлены на предотвращение отторжения плода. Во время вынашивания ребенка уменьшается выработка гуморальных антител, угнетается активность Т-хелперов 1-го типа (Th1). Относительное усиление активности Т-хелперов 2-го типа стимулирует образование аллерген-специфических Ig-антител и пролиферацию эозинофилов, что становится предпосылкой для формирования или обострения атопического дерматита.
- Повреждение соединительной ткани. Увеличение объема живота, вызванное ростом беременной матки, сопровождается растяжением кожи и повреждением соединительнотканных волокон. Фрагменты коллагена и эластина могут восприниматься клетками иммунной системы как аллергены, что приводит к развитию локальной аутоиммунной реакции с появлением кожной сыпи. Подобные нарушения чаще наблюдаются при многоплодной беременности, значительном увеличении веса.
- Наследственная предрасположенность. Основой большинства специфических дерматозов, диагностируемых у беременных, являются аутоиммунные процессы. Зачастую атопические кожные заболевания имеют семейный характер и возникают в результате генетически обусловленной аллергической реакции на человеческий лейкоцитарный антиген A31 (HLA-А31), гаптоген HLA-B8, плацентарный антиген, имеющий сходство с коллагеном базальной мембраны кожных покровов (BPAG2, BP180).
Патогенез
Предположительно механизм развития дерматозов беременных обусловлен нарушением иммунной реактивности с развитием реакций гиперчувствительности Th2-типа, активацией тучных клеток и базофилов, выделяющих медиаторы воспаления. У 70-80% пациенток в ответ на стимуляцию плацентарным антигеном, фрагментами соединительнотканных волокон, другими аутоантигенами усиливается пролиферация Т-лимфоцитов 2 типа. Th2-клетки активно синтезируют интерлейкины 4 и 13, которые стимулируют образование IgE. Под действием иммуноглобулинов Е дегранулируются тучные клетки и базофилы, активируются макрофаги, возникает эффект множественной сенсибилизации. Дополнительно под влиянием интерлейкинов 5 и 9 дифференцируются и пролиферируют эозинофилы, что усугубляет атопический ответ.
В 15-20% случаев реакция вызвана не гиперпродукцией IgE, а влиянием провоспалительных цитокинов, гистамина, серотонина, других факторов. Под действием медиаторов, поступающих в межклеточное пространство, кожные сосуды расширяются, развивается эритема, ткани отекают, инфильтрируются Т-хелперами-2. В зависимости от выраженности воспалительных изменений наблюдаются зуд, папулезная, везикулезная, пустулезная сыпь. Определенное значение в патогенезе гестационных дерматозов, особенно атопического дерматита, имеет дисбаланс вегетативной нервной системы, проявляющийся высокой активностью холинэргических и α-адренергических рецепторов на фоне угнетения β-адренорецепторов. У пациенток, страдающих акушерским холестазом, раздражение кожи вызвано усиленной экскрецией и накоплением желчных кислот.
Классификация
Систематизация форм расстройства учитывает этиологические факторы, особенности патофизиологических изменений, клиническую картину заболевания. Выделяют следующие типы дерматозов беременных, которые отличаются распространенностью, кожной симптоматикой, вероятностью осложненного течения:
- Атопический дерматит. Составляет более половины случаев поражения кожи при гестации. Обусловлен усиленным Th2-ответом. В 80% случаев впервые диагностируется при беременности и в последующем никак не проявляется. Может быть представлен экземой, пруриго (почесухой) или зудящим фолликулитом беременных. Обычно эти формы дерматита сопровождаются дискомфортом, но не представляют угрозы для течения беременности.
- Полиморфный дерматоз беременных. Вторая по распространенности кожная патология гестационного периода (заболеваемость составляет 0,41-0,83%). Чаще выявляется в 3-м триместре у пациенток с многоплодной беременностью и у женщин с большой прибавкой веса. Связана с аутоиммунным ответом на повреждение коллагеновых волокон. Характеризуется зудом, полиморфной сыпью. Не влияет на вероятность осложнений при гестации.
- Внутрипеченочный холестаз (зуд) беременных. Наследственное заболевание, возникающее у 0,1-0,8% больных с генетическими дефектами аллелей HLA-B8 и HLA-А31. Зуд беременных обычно развивается в последнем триместре беременности. Вероятнее всего, дерматологические симптомы являются результатом раздражающего воздействия желчных кислот, циркулирующих в коже. Из всех гестационных дерматозов наиболее опасен в плане осложнений.
- Пемфигоид (герпес) беременных. Редкая аутоиммунная патология, распространенность которой составляет 0,002-0,025%. Аллергеном служит плацентарный антиген, вызывающий перекрестную реакцию на коллаген базальной кожной мембраны. Проявляется зудом, уртикарной, везикулезной сыпью. Возможно осложненное течение беременности, наличие высыпаний у новорожденного, рецидив заболевания при повторных гестациях.
Симптомы дерматозов беременных
Общими признаками гестационных заболеваний кожи являются зуд разной интенсивности, сыпь, изменение цвета кожных покровов. Клиническая симптоматика определяется видом дерматоза. Атопический дерматит чаще выявляется у первородящих беременных в 1-2 триместрах, может повторяться при последующих гестациях. Зудящие экзематозные и папулезные высыпания обычно локализованы на лице, шее, сгибательных поверхностях верхних и нижних конечностей, ладонях и подошвах, реже распространяются на живот. При зудящем фолликулите — редко встречающемся варианте атопического дерматита — на верхней части спины, груди, руках, плечах, животе возникает угревая сыпь, представленная множественными папулами и пустулами размерами 2-4 мм, расположенными в основании волосяных фолликулов.
Признаки полиморфного дерматоза появляются у первородящих пациенток в III триместре, реже — после родов. Зудящие красные папулы, бляшки, пустулы вначале образуются на коже живота, в том числе над растяжками, после чего могут распространяться на грудь, плечи, ягодицы, бедра, однако практически никогда не поражают слизистые, кожу возле пупка, на лице, подошвах, ладонях. Диаметр отдельных элементов составляет 1-3 мм, возможно формирование сливных полициклических очагов.
Уртикарная, везикулезная, буллезная сыпь у беременных с пемфигоидом возникает на 4-7 месяце, изначально локализуется в околопупочной области, затем обнаруживается на груди, спине, конечностях. При повреждениях пузырьков и волдырей появляются эрозии, корки. Часто элементы высыпаний сгруппированы. С каждой последующей гестацией пемфигоидный дерматоз начинается раньше, сопровождается более выраженной симптоматикой.
Отличительными особенностями внутрипеченочного холестаза являются первичный характер интенсивного кожного зуда и пожелтение кожи, выявляемое у 10% беременных. Зудящие ощущения обычно возникают остро на ладонях, подошвах, постепенно распространяясь на живот, спину, другие части тела. Сыпь, как правило, вторичная, представлена расчесами (экскориациями), папулами. Чаще всего клинические признаки заболевания определяются в 3 триместре.
Осложнения
Вероятность осложненного течения зависит от вида заболевания. В большинстве случаев дерматозы беременных повторяются при следующих гестациях. Наиболее благоприятным является атопический дерматит, который не провоцирует развитие акушерских осложнений и не оказывает влияния на плод. Однако в отдаленном периоде дети, матери которых страдали этим дерматозом, более склонны к атопическим кожным заболеваниям. При полиморфном дерматозе возможно преждевременное рождение ребенка с маленькой массой. В связи с трансплацентарным переносом антител у 5-10% детей, выношенных женщинами с пемфигоидом беременных, выявляются транзиторная папулезная и буллезная сыпь.
При этом дерматозе также возрастает риск развития фетоплацентарной недостаточности, гипотрофии плода, преждевременных родов, послеродового тиреоидита и диффузного токсического зоба у пациентки, рецидива заболевания при приеме оральных контрацептивов и в период месячных. Зуд беременных может осложниться преждевременными родами, попаданием мекония в амниотическую жидкость, внутриутробным дистрессом, антенатальной гибелью плода вследствие токсического действия высоких концентраций желчных кислот. Из-за нарушения всасывания витамина К при внутрипеченочном холестазе чаще страдают процессы коагуляции, возникают послеродовые кровотечения.
Диагностика
Несмотря на выраженные клинические симптомы, постановка правильного диагноза при дерматозе беременных часто затруднена из-за неспецифичности высыпаний, которые могут наблюдаться при многих кожных болезнях. В пользу гестационного происхождения патологии свидетельствует ее возникновение в период беременности, отсутствие признаков микробного поражения, этапность развития элементов сыпи, их распространения по коже. В диагностическом плане наиболее информативны:
- Определение содержания антител. Для атопических дерматитов характерно повышение содержания IgE — специфического маркера аллергических реакций. При герпесе беременных в крови пациенток увеличивается содержание антител IgG4, у всех больных в ходе прямой иммунофлуоресценции определяется отложение комплемента 3 вдоль базальной мембраны, которое иногда сочетается с осаждением IgG. С помощью ИФА выявляются противоколлагеновые антитела, характерные для пемфигоида.
- Исследование биоптата кожи. Результаты гистологических исследований более показательны при пемфигоидном и полиморфном дерматозах. В обоих случаях наблюдается отек дермы, периваскулярное воспаление с инфильтрацией тканей лимфоцитами, эозинофилами, гистиоцитами. Для герпеса беременных патогномоничны субэпидермальные пузыри, для полиморфного дерматоза — эпидермальный спонгиоз. Патогистологические изменения при атопическом дерматите и зуде беременных менее специфичны.
- Биохимический анализ крови. Стандартным методом диагностики акушерского холестаза является исследование пигментного обмена. Из-за нарушенного оттока желчи в крови определяется высокий уровень желчных кислот. У 10-20% беременных с тяжелым течением дерматоза возрастает содержание билирубина. В 70% случаев увеличивается активность печеночных ферментов, особенно АЛТ и АСТ. При остальных гестационных дерматозах биохимические показатели крови обычно не нарушены.
Для исключения бактериального и грибкового поражения рекомендован посев соскоба или отделяемого высыпаний на микрофлору, люминесцентная диагностика. Дифференциальный диагноз осуществляется между различными видами гестационных дерматозов, исключаются чесотка, лекарственная токсидермия, диффузный нейродермит, герпетиформный дерматит Дюринга, себорея, акне, микробный фолликулит, экзема, гепатит и другие заболевания печени. К обследованию пациентки привлекается дерматолог, по показаниям — инфекционист, невропатолог, гастроэнтеролог, гепатолог, токсиколог.
Лечение дерматозов беременных
Возникновение гестационных поражений кожи обычно не становится препятствием для продолжения беременности. Хотя такие дерматозы сложно поддаются лечению из-за постоянного присутствия провоцирующих факторов, правильный подбор препаратов позволяет существенно уменьшить клиническую симптоматику. Схему лечения подбирают с учетом срока беременности, интенсивности зуда, вида и распространенности сыпи. Для медикаментозной терапии обычно используют:
- Антигистаминные препараты и мембраностабилизаторы. Благодаря блокированию гистаминовых рецепторов подавляют воспалительный процесс, уменьшают зуд и высыпания. Назначаются с осторожностью из-за возможного воздействия на плод, особенно в 1 триместре. Предпочтительны противогистаминные средства 2-3 поколения.
- Кортикостероиды. Из-за выраженного противовоспалительного действия эффективны всех гестационных дерматозах, кроме зуда беременных. Обычно применяются в виде топических форм. При тяжелом течении пемфигоида, полиморфного дерматоза, атопического дерматита допустимы короткие курсы системных глюкокортикоидов.
- Эмоленты. Используются в качестве вспомогательных средств для восстановления поврежденного эпидермиса. Увлажняют и смягчают кожу, восстанавливают межклеточные липидные структуры, ускоряют регенерацию. Большинство эмолентов не имеют противопоказаний для назначения беременным с дерматозами.
- Урсодезоксихолевая кислота. Назначается при лечении внутрипеченочного холестаза. Воздействует на кальций-зависимую α-протеинкиназу гепатоцитов, снижая концентрацию токсичных фракций желчных кислот. За счет конкурентного взаимодействия тормозит их всасывание в кишечнике. Усиливает отток желчи.
Беременность при гестационных дерматозах обычно завершается в срок естественными родами. Досрочное родоразрешение рекомендовано только при тяжелом акушерском холестазе с возникновением угрозы для плода. Роды стимулируются на сроках с высокими показателями выживаемости новорожденных. Кесарево сечение выполняется только при наличии акушерских показаний.
Прогноз и профилактика
Прогноз для матери и плода при дерматозах беременных обычно благоприятный. Выбор правильной тактики ведения гестации и мониторинг состояния ребенка позволяет избежать осложнений даже в сложных случаях холестаза. Специальные меры профилактики дерматозов отсутствуют. Пациенткам, перенесшим гестационное поражение кожи при предыдущей беременности, необходимо до 12-недельного срока стать на учет в женской консультации, регулярно наблюдаться у акушера-гинеколога и дерматолога, исключить контакты с пищевыми, производственными, бытовыми аллергенами, контролировать набор веса. Рекомендованы замена синтетического белья натуральным, тщательный гигиенический уход и увлажнение кожных покровов.
1. Дерматозы беременных/ Коробейникова Э.А., Чучкова М.В.// Здоровье, демография, экология финно-угорских народов. – 2011 - №2.
3. Взгляд на проблему специфических дерматозов беременных/ Хачикян Х.М., Карапетян Ш.В.// Клиническая дерматология и венерология.- 2014 - №6.
4. Специфичные для беременности дерматозы/ Уайт С., Филипс Р., Нэйл М., Келли Е.// Skin Therapy Letter – 2014 – 19 (№5).
Нефропатия беременных – клиническая форма позднего токсикоза, включающая в типичных случаях триаду симптомов: отеки, артериальную гипертензию и протеинурию. Иногда нефропатия беременных проявляется двумя названными симптомами; редко, при моносимптомном течении – одним (гипертензией или протеинурией). Диагностика нефропатии беременных основывается на обнаружении явных и скрытых отеков, повышенного АД, белка в моче в III триместре беременности. Лечение нефропатии беременных проводится в акушерском стационаре и включает назначение охранительного режима, диеты, гипотензивных, диуретических, седативных средств.
Общие сведения
К позднему токсикозу беременности (гестозу) относятся патологические состояния, возникающие во второй половине гестации и проходящие после прерывания беременности или родов. К поздним токсикозам гинекология относит водянку, нефропатию беременных, преэклампсию и эклампсию, которые одновременно являются стадиями одного патологического процесса. Обычно поздний токсикоз начинается с водянки (отеков), затем может переходить в нефропатию беременных, преэклампсию и эклампсию. Переход одной формы токсикоза в другую может быть постепенным, с усугублением симптоматики, или очень быстрым, молниеносным.
Различают первичную нефропатию, развившуюся у беременных с неотягощенным соматическим анамнезом, и сочетанный поздний токсикоз, возникающий на фоне ранее существовавших пиелонефрита, гломерулонефрита, гипертонической болезни, пороков сердца (вторичная нефропатия беременных). Среди факторов перинатальной детской и материнской смертности нефропатия беременных является одной из главных причин. Частота развития нефропатии беременных по данным различных исследований колеблется в диапазоне 2,2-15,0%.
Причины нефропатии беременных
Считается, что возникновение нефропатии связано с несостоятельностью адаптационных механизмов организма беременной к своему новому состоянию. Нефропатия беременных характеризуется генерализованным спазмом артериол, изменением гемодинамики, увеличением сосудистой проницаемости, снижением ОЦК, нарушением микроциркуляции жизненно важных органов, что приводит к гипоксии, расстройствам метаболизма, в первую очередь, нарушению водно-солевого и белкового обмена.
Существует несколько гипотез, объясняющих причины развития нефропатии беременных. Одна из теорий в качестве решающего фактора выдвигает момент накопления в ишемизированной плаценте и матке вредных продуктов обмена. Среди токсических метаболитов присутствуют антигены, вызывающие образование комплексов антиген-антитело с их последующим оседанием в почках и повреждением почечных клубочков. Кроме того, плацента начинает продуцировать вещества-вазопрессоры, которые приводят к распространенному спазму артериол. Не исключается, что поступающие из ишемизированной плаценты в общий кровоток тромбопластины, провоцируют развитие ДВС-синдрома, сопровождающегося повторными тромбоэмболиями сосудов почек и легких.
Другая теория развития нефропатии беременных основывается на гипотезе о нарушении гормонального баланса. Продукты метаболизма, накапливающиеся в ишемизированной плаценте и матке, стимулируют выработку простагландинов и вазоконстрикторов, гормонов надпочечников (альдостерона, катехоламинов), синтез почками гормона ренина и его экстраренальную продукцию самой маткой и плацентой.
Существенная роль в развитии нефропатии беременных отводится иммунологическим конфликтам между организмами матери и плода с образованием ЦИК, включающих IgG, IgM, фракцию С3-комплемента. На этом фоне в организме беременной вырабатываются биологически активные вещества - ацетилхолин, гистамин, серотонин и др.
В возникновения нефропатии беременных важным моментом служит нарушение функции ЦНС, о чем свидетельствуют изменения ЭЭГ головного мозга, отмечаемые еще до развития симптомов токсикоза. Нефропатия беременных чаще развивается при первой беременности, многоплодии. Гипертоническая болезнь, ожирение, пороки сердца, сахарный диабет, ранее перенесенные пиелонефрит и гломерулонефрит предрасполагают к развитию нефропатии беременных.
Циркуляторные нарушения, развивающиеся в почках, приводят к задержке жидкости и натрия в тканях (отекам), появлению белка в моче (протеинурии), а избыточный выброс ренина в кровь - к устойчивому сосудистому спазму и повышению АД. При нефропатии беременных также страдают миокард, печень, сосуды головного мозга. Вследствие нарушения плацентарного кровообращения может развиваться гипотрофия и гипоксия плода.
Симптомы нефропатии беременных
Нефропатия беременных развивается, как правило, после 20-й недели беременности. Ее возникновению предшествует водянка беременных, характеризующаяся появлением скрытых и явных стойких отеков при нормальном АД и отсутствии белка в моче. При неблагоприятном развитии водянка переходит в следующую стадию токсикоза – нефропатию беременных.
Постоянным признаком нефропатии беременных служит прогрессирующая артериальная гипертензия с увеличением сначала диастолического, а затем и систолического АД. Через 3-6 недель после выявления гипертензии нарастает протеинурия. Выраженность отеков варьирует от небольшой пастозности рук и лица до обширной отечности всего тела. По степени выраженности симптомов различают 3 степени тяжести нефропатии беременных.
При I степени АД не выше 150/90 мм рт. ст.; протеинурия составляет до 1 г/л; отмечаются отеки на нижних конечностях. II степень нефропатии беременных характеризуется повышением АД до 170/110 мм рт. ст. (с пульсовой разницей не менее 40); протеинурией до 3 г/л, появлением гиалиновых цилиндров в моче; отеками на нижних конечностях и в области передней брюшной стенки; диурезом не менее 40 мл в час. При III степени нефропатии беременных АД увеличивается более 170/110 мм рт. ст. (с пульсовой амплитудой менее 40); протеинурия превышает 3 г/л, в моче обнаруживаются зернистые цилиндры; отеки становятся генерализованными; диурез снижается менее 40 мл за час.
Также при нефропатии беременных отмечается жажда, головокружение, плохой сон, слабость, одышка, диспепсия, метеоризм, ухудшение зрения, боли в пояснице. При поражении печени возникают боли в правом подреберье, увеличение размеров печени, иногда появляется желтуха. В случае поражения миокарда отмечается развитие ишемической миокардиопатии.
При раннем начале и длительном течении нефропатии беременных больше вероятности ее перехода в следующие стадии – преэклампсию и эклампсию. Нефропатия беременных может привести к самопроизвольному прерыванию беременности, задержке развития плода, преждевременной отслойке плаценты, гипоксии или асфиксии плода, преждевременным и осложненным родам (аномалиям родовой деятельности, кровотечениям).
Диагностика нефропатии беременных
Нефропатию беременных выявляет наблюдающий женщину гинеколог по характерным симптомам. При этом классическая триада нефропатии встречается лишь у 50-60% беременных, у остальных возможно наличие одного или двух признаков.
Распознаванию нефропатии беременных способствует грамотное ведение беременности с регулярным измерением АД, динамическим контролем прибавки массы тела, определением объема диуреза, исследованием общего анализа мочи. Для уточнения состояния плаценты и плода производится допплерография маточно-плацентарного кровотока, кардиотокография, фонокардиография плода, акушерское УЗИ. При исследовании глазного дна у женщин с нефропатией беременных обнаруживаются признаки сужения артерий и расширения вен.
Нефропатию беременных дифференцируют с пиелонефритом, гломерулонефритом, симптоматическими гипертензиями, опухолями надпочечников (феохромоцитомой, синдромом Конна). К диагностике нефропатии беременных могут привлекаться специалисты окулист, нефролог, эндокринолог, невролог, кардиолог. Дополнительно может потребоваться проведение УЗИ почек и надпочечников, ЭКГ, биохимического исследования крови и мочи, коагулограммы, бакпосева мочи, определение гормонов (ренина, альдостерона, катехоламинов).
Лечение нефропатии беременных
При нефропатии требуется стационарное лечение; при I и II степени – в общем отделении патологии беременных, при III степени - в ОРИТ. В стационаре проводится тщательный мониторинг АД, содержания электролитов, функции почек.
Обязательным условием лечения является соблюдение лечебно-охранительных мер: постельного режима, полноценного отдыха и сна, приема седативных препаратов. Диета при нефропатии беременных заключается в ограничении суточного потребления соли до 1,5-2,5 г, жидкости - до 1 л, жиров. В суточном пищевом рационе должно присутствовать достаточное количество белка, фруктов, овощей, продуктов, богатых калием и углеводами. Еженедельно проводятся разгрузочные дни (кефирные, сухофруктовые творожные и др.).
Медикаментозная терапия направлена на снятие ангиоспазма, нормализацию микро- и макрогемодинамики, возмещение потери белка. При нефропатии беременных препаратами первого ряда являются спазмолитики (папаверин, платифиллин, дротаверин), гипотензивные средства (магнезии сульфат), диуретики, препараты калия, антиагреганты (дипиридамол), белковые препараты (плазма, альбумин) и др. Инфузионная терапия при нефропатии беременных проводится под контролем ОЦК, диуреза, гематокрита, электролитов. При нефропатии беременных могут назначаться сеансы гирудотерапии, оксигенобаротерапии. При неэффективности консервативного лечения нефропатии (в течение1-2 недель при I ст. и 1-2 суток при III ст.) беременной требуется ургентное родоразрешение.
Прогноз при нефропатии беременных
При соблюдении режима и адекватности терапии нефропатия беременных обычно поддается излечению. В случае купирования явлений нефропатии беременность удается сохранить. В процессе родов требуется мониторинг состояния плода и роженицы, тщательное обезболивание, профилактика гипоксии плода. В последующем необходимо обследование новорожденного на предмет внутриутробной гипоксии, интенсивное наблюдение неонатолога. После родов у женщины исчезают отеки, гипертензия, протеинурия, восстанавливается работа почек.
Раннее появление и упорное течение нефропатии беременных прогностически неблагоприятно для плода и матери. Стойкие формы нефропатии нередко переходят в преэклампсию и эклампсию, которые могут закончиться внутриутробной гибелью плода и смертью беременной.
Профилактика нефропатии беременных
Во время ведения беременности необходимо систематическое наблюдение за АД, прибавкой массы тела, выделительной функцией почек беременной, своевременное выявление и купирование начальных проявлений токсикоза. Беременные с экстрагенитальной патологией, служащей фоном для развития нефропатии, нуждаются в особо тщательном наблюдении акушера-гинеколога.
Токсикоз беременных – патологические состояния, связанные с беременностью, осложняющие ее течение и прекращающиеся после окончания гестации. По времени возникновения различают ранние и поздние токсикозы беременных. Ранний токсикоз беременных сопровождается гиперсаливацией (слюнотечением), тошнотой, рвотой. Диагностика раннего токсикоза основывается на жалобах беременной; степень тяжести устанавливается на основании исследования биохимических показателей крови, мочи. Лечение раннего токсикоза беременных включает назначение охранительного режима, диеты, противорвотных и седативных средств, инфузионной терапии, физиотерапии.

Общие сведения
Понятие «токсикоз беременных» включает обширную группу гестационных осложнений, связанных с развитием плодного яйца и исчезающих после прерывания беременности или родов. Развитие токсикоза беременных связано с нарушением адаптивных процессов организма женщины к беременности. Токсикозы беременных выражаются различными расстройствами нейрогуморальной регуляции: нарушениями функционирования вегетативной и центральной нервной системы, эндокринной и сердечно-сосудистой систем, процессов обмена и иммунного ответа.

Причины
Возникновение раннего токсикоза беременных этиологически и патогенетически обусловлено процессами развития плодного яйца в матке. Существует множество теоретических обоснований данного состояния: выделяют токсическую, нейрорефлекторную, гормональную, психогенную, иммунологическую гипотезы, объясняющие развитие раннего токсикоза беременных. Согласно токсической теории, возникновения патологических симптомов токсикоза вызвано отравлением материнского организма токсическими продуктами, вырабатываемыми плодным яйцом или образующимися при нарушении обменных процессов.
По мнению сторонников нейрорефлекторной теории, развитие раннего токсикоза беременных связано с раздражением растущим плодом рецепторов эндометрия, что, в свою очередь сопровождается повышением возбудимости подкорковых структур, где располагаются рвотный и обонятельный центры, а также зоны, осуществляющие регуляцию деятельности пищеварения, кровообращения, дыхания, секреции и т.д. В ответ на это раздражение возникает целый каскад различных вегетативных реакций организма - тошнота, рвота, тахикардия, слюнотечение, бледность кожи вследствие спазма сосудов и др. К концу первого триместра организм беременной адаптируется к подобным раздражениям, вследствие чего исчезают и проявления раннего токсикоза.
Гормональная теория объясняет возникновение токсикоза беременных повышенной выработкой хорионального гонадотропина, способствующего разрастанию и укреплению ворсин хориона, развитию желтого тела беременности в яичниках. После 12-13 недели гестации концентрация ХГЧ в периферической крови начинает уменьшаться.
С точки зрения психогенной теории, развитию раннего токсикоза беременных более подвержены эмоциональные, впечатлительные женщины, у которых нарушено соотношение процессов торможения и возбуждения. У этих женщин токсикоз может развиваться на фоне переживаний, связанных с беременностью. Иммунологическая теория основывается на взглядах, что плодное яйцо для беременной является чужеродным по антигенному составу организмом, в ответ на который у женщины вырабатываются антитела, которые и вызывают токсикоз. Все эти теории в определенной степени правомерны и взаимодополняют друг друга.
Кроме того, известно, что наиболее тяжело ранний токсикоз беременных протекает у женщин с отягощенным соматическим статусом (нефритом, гипертонической болезнью, гастритом, язвенной болезнью, колитом, ожирением), переутомлением, нервно-психическими травмами, нерациональным питанием, вредными привычками. Токсикоз чаще развивается у беременных, перенесших в прошлом аборты, хронические воспаления гениталий (эндометриты, цервициты, аднекситы). У этих женщин еще до беременности имеет место нарушение адаптации, которое усугубляется с началом гестации. Женщины с выраженной антиперистальтикой пищевода, нарушением глотательного рефлекса, повышенной активностью рвотного центра, также предрасположены к развитию раннего токсикоза беременных.
Классификация
Акушерство и гинекология выделяют ранний токсикоз беременных, поздний (гестоз), а также редкие формы токсикозов. Под ранним токсикозом беременных понимают гестационные осложнения, развивающиеся в первом триместре (с первых дней до 21-13 недель беременности); под поздним токсикозом – нарушения, возникающие в третьем триместре (с 26-27 недели до окончания гестации).
К формам раннего токсикоза беременных относятся рвота (легкая, умеренная, чрезмерная), птиализм (гиперсаливация). Поздний токсикоз может протекать в форме водянки беременных, нефропатии, преэклампсии и эклампсии. К числу редких клинических форм токсикоза принадлежат дерматозы беременных, желтуха, бронхиальная астма, тетания, остеомаляция, которые могут развиваться на любом сроке гестации.
Симптомы раннего токсикоза беременных
По различным данным, ранний токсикоз возникает у 50-60% беременных. Начало проявлений чаще развивается на 5-6 неделе гестации. Наиболее характерными признаками являются подташнивание, рвота, повышенное слюноотделение, резкое изменение вкусовых и обонятельных восприятий, потеря аппетита, вялость, сонливость. Объективно при токсикозе беременных определяется снижение веса, гипотония, тахикардия, появление в моче ацетона, нарастание в крови азотемии, электролитных нарушений. С учетом выраженности рвоты выделяют несколько степеней раннего токсикоза беременных: легкую, умеренную и чрезмерную.
Легкая степень токсикоза беременных (невротическая) характеризуется рвотой до 5 раз в сутки, удовлетворительным общим состоянием. Отмечается выраженность вкусовых и обонятельных извращений, непереносимость запахов, в т. ч. пищи. Сон и аппетит женщины обычно не страдают. Может отмечаться потеря массы не более 2 кг в неделю, незначительная тахикардия (до 90 уд. в мин.), гипотония (110-100/60 мм рт. ст.). Анализы мочи и крови остаются в пределах нормы.
При умеренной (токсической) степени токсикоза беременных наблюдается постоянная тошнота, частота возникновения рвоты в сутки составляет до 10 раз, жидкость и пища удерживаются незначительно. Ухудшается общее самочувствие, снижается аппетит, нарушается сон. Беременная может терять в массе от 3 до 5 кг в неделю. Объективно выявляется субфебрилитет, тахикардия (90—100 уд. в мин.), гипотония (100-90/60-50 мм рт. ст.), присутствие ацетона в моче.
При наиболее тяжелой форме токсикоза беременных – чрезмерной, неукротимой рвоте (дистрофическая стадия) развиваются тяжелые полиорганные нарушения. Характерна мучительная рвота до 20 и более раз в сутки, отсутствие аппетита, невозможность удержания жидкости и пищи в желудке, нарушение сна. Состояние женщины апатичное, могут беспокоить миалгии. Прогрессирует потеря массы тела, достигая 7-15 кг.
Объективно выявляются признаки обезвоживания: сухие кожные покровы с желтушной окраской, снижение тургора тканей. Нередко появляются петехии на коже, кровоизлияния в конъюнктиву вследствие нарушения свертывания и постоянного напряжения. Определяется учащение пульса до 120 уд. в минуту, аритмия, гипотония (до 80/40 мм рт. ст.). В моче – кетонурия, альбуминурия, цилиндрурия; развивается олигоурия или анурия. В периферической крови увеличивается концентрация билирубина, креатинина, мочевины, выявляются нарушения водно-солевого и белкового обмена, КЩС.
Птиализм (слюнотечение) может являться самостоятельной формой токсикоза беременных или наблюдаться вместе с рвотой. При выраженной степени слюнотечения беременная за сутки может терять до 1 л жидкости, что приводит к дегидратации организма, гипопротеинемии, психологическому дискомфорту.
К редким формам раннего токсикоза беременных причисляют дерматозы, которые чаще протекают по типу кожного зуда. Зуд при беременности может быть локальным (в области вульвы) или распространяться на все тело. Выраженный и постоянный зуд кожи сопровождается бессонницей, раздражительностью. Для исключения других причин кожного зуда следует обследовать пациентку на сахарный диабет, грибковые заболевания, трихомоноз, аллергические заболевания, глистную инвазию. Редко дерматозы при беременности проявляются в виде герпеса, экземы, герпетиформного импетиго.
Тетания при токсикозах беременных развивается на фоне нарушения обмена кальция. Проявляется тетания судорогами мышц и нередко возникает на фоне гипопаратиреоза. Пациентки с ранним токсикозом нуждаются в повышенном контроле гинеколога в процессе ведения беременности, поскольку впоследствии у них нередко развивается гестоз.
Диагностика
Диагноз раннего токсикоза беременных устанавливается с учетом жалоб, объективных данных, результатов дополнительных исследований. Проведение осмотра на кресле и УЗИ позволяет удостовериться в наличии плодного яйца в матке, определить срок гестации, проследить развитие плода.
У беременных с признаками токсикоза производится исследование клинического анализа крови, биохимических показателей (общего белка и фракций, фибриногена, ферментов печени, электролитов, КОС), общего анализа мочи. Показано измерение суточного диуреза, контроль пульса, ЭКГ и АД, подсчет частоты рвоты.
Лечение раннего токсикоза беременных
Легкая форма токсикоза беременных не требует госпитализации; при умеренной и чрезмерной рвоте необходимо лечение в стационаре. В легких случаях беременной рекомендуется соблюдение психологического и физического покоя, прием седативных препаратов (валерианы, пустырника), витаминов, противорвотных средств (церукала). Питание беременной с токсикозом должно быть дробным, легко усваиваемым, небольшими порциями. При повышенном слюноотделении полезно полоскание рта фиторастворами с дубящими свойствами (настоями ромашки, мяты, шалфея).
При умеренном токсикозе беременных в стационаре проводится инфузионная терапия – парентеральное введение солевых растворов, глюкозы, белковых препаратов, гепатопротекторов, витаминов. С целью купирования рвоты по показаниям назначаются нейролептические препараты (хлорпромазин, дроперидол). Хороший эффект наблюдается от проведения физиотерапевтических процедур (электросна, эндоназального электрофореза, гальванизации, фитотерапии, ароматерапии), иглоукалывания.
Лечение выраженного токсикоза беременных проводится в палатах интенсивной терапии под контролем лабораторных и гемодинамических показателей. Терапия включает в себя инфузию растворов в объеме до 3 л, введение нейролептиков, гепатопротекторов, противорвотных средств, постановку питательных клизм. Тяжелая степень токсикоза беременных представляет опасность для женщины и плода. При несвоевременности или неэффективности лечения может наступить кома и гибель больной. Поэтому при злокачественной форме раннего токсикоза показано прерывание беременности.
Прогноз и профилактика раннего токсикоза беременных
На фоне раннего токсикоза беременных может возникнуть тяжелая дегидратация, полиорганная недостаточность с нарушением функций печени, сердца и почек. Смертельно опасным осложнением может стать развитие желтой атрофии печени. У пациенток с тяжелым токсикозом нередко происходит самопроизвольное прерывание беременности. В большинстве случаев проявления раннего токсикоза беременных стихают к 12-13 неделе гестации. При затяжном течении раннего токсикоза необходимо исключить сочетанную (гепатит, панкреатит) и акушерскую патологию (пузырный занос, гепатоз).
Профилактике токсикозов способствует ответственная подготовка женщины к беременности, включающая своевременную терапию хронической патологии, ведение здорового образа жизни, отказ от абортов и др.
Ереванский государственный медицинский университет им. Мхитара Гераци, Ереван, Республика Армения, 0025
Ереванский государственный медицинский университет им. Мхитара Гераци, Ереван, Республика Армения, 0025
Взгляд на проблему специфических дерматозов беременных (часть первая)
Журнал: Клиническая дерматология и венерология. 2014;12(6): 82‑86
Хачикян Х.М., Карапетян Ш.В. Взгляд на проблему специфических дерматозов беременных (часть первая). Клиническая дерматология и венерология. 2014;12(6):82‑86.
Khachikian KhM, Karapetian ShV. A view of the problem of pregnancy-specific skin dermatoses. Part I. Klinicheskaya Dermatologiya i Venerologiya. 2014;12(6):82‑86. (In Russ.).
Ереванский государственный медицинский университет им. Мхитара Гераци, Ереван, Республика Армения, 0025
Иммунологическая и гуморальная перестройка организма в период беременности проявляется физиологическими изменениями кожи, обострением или регрессом не ассоциированных с гестацией хронических дерматозов и развитием ассоциированных с ней (специфические дерматозы беременности). В лекции представлены этиология, патогенез, клинические особенности, диагностика и лечение двух из четырех основных заболеваний последней группы герпеса беременности и полиморфного дерматоза беременности (полиморфная сыпь беременности). Рекомендовано совместное ведение таких больных дерматовенерологом, акушером-гинекологом, а при необходимости - психотерапевтом, педиатром и т.д.
Ереванский государственный медицинский университет им. Мхитара Гераци, Ереван, Республика Армения, 0025
Ереванский государственный медицинский университет им. Мхитара Гераци, Ереван, Республика Армения, 0025
Гормональные, иммунные, обменные, сосудистые и иные сдвиги, сопутствующие беременности, могут проявляться физиологическими изменениями кожи, развитием ассоциированных с беременностью (ДАБ) и не ассоциированных с ней дерматозов (ДНБ), специфическими дерматозами беременных и неспецифическими.
Физиологические изменения кожи
Особенно во второй половине беременности под действием гиперэстроген- и гиперпрогестеронемии в базальном слое эпидермиса нарушается пигментообразование, приводя в разных участках кожи (половые органы, область сосков молочных желез, передняя линия живота) к образованию мелазмы, хлоазмы и т.д.
Изменения сосочкового слоя дермы (субэпидермальная часть) проявляются нарушением деятельности пилосебационного комплекса (гиперсеборея, диффузная алопеция, редко - гирсутизм), а изменения в сетчатом слое (надгиподермальная часть) - гипергидрозом, онихолизом. Изменяется также эластичность кожи (стрии беременности), развиваются сосудистые изменения (эритема ладоней, паукообразная ангиома, гемангиомы, варикозный синдром) 4.
Не ассоциированные с беременностью дерматозы
С целью предотвращения иммунологического конфликта между матерью и плодом происходят изменения (нарушение баланса физиологически активных веществ, в том числе цитокинов, клеточных, гуморальных и иных факторов и т.д.), в результате которых ДНБ (более 30% всех дерматозов беременности) обостряются, другие, напротив, регрессируют. Например, при доминировании Th 1 -иммунного ответа (Th 1 -ассоциированные заболевания, например, псориаз) состояние больной улучшается, а после беременности обостряется. При доминировании же Th 2 -иммунного ответа (Th 2 -ассоциированные заболевания, например, герпетиформное импетиго, красная волчанка) состояние больной, напротив, ухудшается, иногда генерализуется [1, 5].
Ассоциированные с беременностью дерматозы
ДАБ обусловлены исключительно беременностью и развиваются только во время гестации и/или в послеродовом периоде. Качество жизни беременных значительно снижается, ограничивается жизнедеятельность (до инвалидизации), ухудшается здоровье, а во многих случаях жизнь плода подвергается значительному риску, следовательно, раннее диагностирование, разработка и контроль современных лечебных подходов, осуществляемых в дородовом и послеродовом периодах, продолжают сохранять свою актуальность (большие трудности возникают особенно в I триместре, до окончания органогенеза). Относительная редкость ДАБ, изменчивость клинической картины, отсутствие специфических тестов диагностики не способствуют надлежащей диагностике и патогенетически обоснованному лечению [2, 3, 6-12].
Исторический обзор
Среди ДАБ первым был описан герпес беременных (ГБ, Дж.Л. Мильтон, 1872), затем пруриго беременных Бенье (Е. Бенье, 1904), который в течение многих лет выполнял роль «спасательного круга»: любое кожное заболевание, кроме ГБ, диагностировалось как пруриго беременных Бенье 16.
Позднее, в 1979 г., была описана полиморфная сыпь беременных (ПСБ, син.: токсемическая сыпь беременных, токсическая эритема беременных), затем пруригинозный фолликулит беременных и внутрипеченочный холестаз беременных. Пруриго беременных Бенье, пруригинозный фолликулит беременных и атопический дерматит были объединены в группу «Атопическая сыпь беременных», так как главные клинические и патогистологические признаки их были идентичны 21.
Современная классификация специфических дерматозов беременности
В настоящее время в группу специфических дерматозов беременных включены:
1) ГБ (пемфигоид беременных, pemphigoid gestationis);
2) ПСБ (polymorphic eruption of pregnancy);
3) внутрипеченочный холестаз беременных (intrahepatic cholestasis of pregnancy);
4) атопическая сыпь беременных (atopic eruption of pregnancy).
Герпес беременных
ГБ (herpes gestationis) - редко встречающийся (интенсивный показатель 0,002-0,058) буллезный дерматоз (группа аутоиммунных субэпидермальных буллезных дерматозов), ассоциированный с беременностью. Клиническая характеристика (везикулезно-буллезные элементы), патогистологические особенности (периваскулярный и интерстициальный воспалительный процесс с эозинофильным инфильтратом и вакуольными изменениями) и иммуноморфологическая картина (линейные отложения C3-компонента комплемента и анти-БПАГ-2-IgG-антител, расположенных вдоль дермоэпидермального соединения) ГБ и буллезного пемфигоида примерно идентичны (он называется также пемфигоид беременных, pemphigoid gestationis). ГБ наблюдается в течение всей беременности, но чаще всего во II-III триместре и реже в послеродовые дни, и при каждой следующей беременности имеет тенденцию к рецидиву [13-15, 26-30].
Впервые ГБ описан Дж.Л. Мильтоном в 1872 г. [13, 15, 26].
Патогенез. При ГБ мишенью циркулирующих антител (подкласс IgG-1) становятся так называемый тенон-коллагеновый (NC16A) домен (пузырообразование) БПАГ-2 (антиген буллезного пемфигоида-2; гликопротеин гемидесмосом дермоэпидермального соединения базального слоя эпидермиса с молекулярным весом в 180 кD), антигены хорионного и амнионного эпителия плаценты класса МНС-II (экспрессия приводит к аллогенной иммунной реакции с матриксными антигенами плаценты), а также антигены HLA-DR3 и HLA-DR4 [1, 14, 29, 31].
Клиника. В пребуллезном периоде развития ГБ общее состояние больной без видимой причины ухудшается, повышается температура, беспокоит зуд, жжение, боли. Через несколько дней в периумбиликальной области появляются эритематозно-отечные папулы. Процесс быстро распространяется на весь живот, грудь и сгибательные поверхности конечностей (лицо и слизистые оболочки редко поражаются).
В буллезном периоде развития ГБ в клинической картине начинают преобладать герпетиформно расположенные полостные (серозное содержимое со временем становится серозно-геморрагическим, серозно-гнойным), а также эритематозно-отечные и уртикарные элементы, мишенеобразные папулы (в центре преобладают темные, а по периферии - светлые тона; характерен истинный и ложный полиморфизм), которые имитируют такие болезни кожи, как герпетиформный дерматит Дюринга, многоформную экссудативную эритему, буллезный пемфигоид Левера (БПЛ) [13, 16, 29-33].
Течение ГБ - чередование периодов обострения и ремиссии. В последнем триместре беременности состояние больной улучшается (особенно при раннем начале процесса), однако во время родов в 75% случаев снова резко ухудшается. В первые недели после родов или после прерывания беременности клинические манифестации спонтанно ослабевают и повторяются во время каждой последующей беременности (возможны также во время менструального цикла, применения гормональных контрацептивов) [26, 29, 30, 34].
Лабораторная диагностика
Микроскопическое исследование. В сыворотке крови и пузырной жидкости выявляется эозинофилия. В мазках-отпечатках акантолитические клетки Тцанка отсутствуют [33].
Гистологическое исследование. Выраженность патогистологических изменений (периваскулярный и интерстициальный дерматит с эозинофилами и вакуольной дегенерацией) предопределена стадией развития и степенью тяжести болезни.
Пребуллезный период заболевания характеризуется отеком наружного и среднего слоев дермы, периваскулярным воспалительным инфильтратом (лимфоциты, гистиоциты, эозинофилы), а буллезный период - образованием субэпидермальных пузырей (вакуольные изменения в области lamina lucida дермоэпидермального соединения) с эозинофильным инфильтратом [27, 29].
Иммуноморфологические методы исследования. При прямой реакции иммунофлюоресценции (РИФ) в очаге поражения и перифокально, вдоль дермоэпидермального соединения выявляются линейные отложения С3-компонента комплемента (100%) и IgG-антител против БПАГ-2 (30%) [27, 29, 33, 35].
При непрямой РИФ в сыворотке крови больных выявляются циркулирующие IgG-антитела, уровень которых коррелирует со степенью активности процесса [27, 33, 35].
Дифференциальный диагноз
Субкорнеальный пустулез Снеддона-Уилкинсона (СПСУ), в отличие от ГБ, развивается как у мужчин, так и у женщин. При СПСУ процесс располагается субкорнеально, характерными являются фликтены, спонгиоформные пустулы, субкорнеальные пузыри и пузырьки, тогда как при ГБ процесс располагается субэпидермально и преобладают уртикарные, герпетиформные элементы.
СПСУ патогистологически характеризуется спонгиозом и вакуолизацией, а ГБ - явлениями периваскулярного и интерстициального воспаления с эозинофильным инфильтратом и вакуольной дистрофией [14].
БПЛ в отличие от ГБ развивается у пожилых людей и характеризуется возникновением не только экзантемы, но и энантемы, что при ГБ является исключительным явлением [32].
БПЛ гистологически характеризуется однокамерными субэпидермальными пузырями, а иммунопатологически - наличием циркулирующих IgG-антител к БПАГ-1, БПАГ-2 (соответственно гликопротеины с молекулярной массой в 230 кДа и 180 кДа) и линейным отложениям IgG-антител и С3-компонента комплемента (при ГБ речь идет только о БПАГ-2) [14, 27, 29].
Лечение
Лечение ГБ симптоматическое и зависит от стадии и тяжести болезни. Оно имеет цель контролировать зуд и препятствовать образованию пузырей.
Если в пребуллезной стадии местного кортикостероидного и антигистаминного лечения обычно бывает достаточно, то при среднетяжелых и тяжелых формах (стадия образования пузырей) системная кортикотерапия становится необходимой (препарат выбора - преднизолон в дозе 0,5-1 мг/кг/сут, что при беременности безопасно). Параллельно с улучшением состояния здоровья беременной доза кортикостероидов снижается, а с целью предотвращения обострения ГБ в конце беременности и во время родов, наоборот, повышается. В литературе 39 в качестве альтернативных методов лечения отмечаются также иммуноферезис, иммуноадсорбция, внутривенная иммуноглобулинотерапия (защита организма от апоптоза, индуцированного антителами) и другие методы.
Течение и прогноз
Плод обычно рождается здоровым, однако возможны преждевременные роды или задержка внутриутробного развития плода (обусловлено степенью тяжести болезни, ранним образованием пузырей, в меньшей мере кортикотерапией, как отмечали раньше) [34]. Возможны незначительные изменения на коже ребенка (в результате пассивной передачи антител от матери плоду), в течение нескольких недель самопроизвольно исчезают [27].
Полиморфная сыпь беременных
ПСБ (зудящиеся уртикарные папулы и бляшки, позднее - пруриго беременности, pruritic urticarial papules and plaques of pregnancy) - доброкачественное воспалительное заболевание, предположительно наследственного генеза (семейный отягощенный анамнез), которое развивается, как правило, в III триместре первой беременности (чаще на 36-39-й неделе) или редко в течение первых 2 нед после родов. Оно характеризуется сильным зудом и возникновением полиморфных элементов на коже живота (эритема, уртикарные, нефолликулярные папулы, пузырьки, бляшки), которые имитируют разные заболевания. После родов ПСБ быстро проходит и в отличие от ГБ при последующих беременностях не повторяется [4, 42-46].
ПСБ после атопической сыпи беременных наиболее часто встречающийся специфический дерматоз (частота заболеваемости 0,5-0,62%) [4, 46, 47].
ПСБ в 1979 г. впервые описал Т. Лоули [48].
Этиология и патогенез
ПСБ полностью не изучены. Возможно, возникновение болезни в конце беременности обусловлено натяжением (максимальное повреждение волокон соединительной ткани, приобретение признаков антигенности, стимуляция иммунного воспаления и т.д.) мышц живота и кожи (соединительнотканные структуры) в этот период [43, 45].
Процесс чаще развивается у полных женщин, при крупном плоде (макросомии) или многоплодной беременности (гормональные факторы). Болезнь с преэклампсией или ГБ не сочетается.
Данных, свидетельствующих об аутоиммунном процессе при ПСБ, нет.
Клиника
ПСБ начинается с кожи живота, преимущественно в области стрий беременности (в отличие от ГБ периумбиликальная зона не поражается) [4, 12, 46]. Возникают зудящие полиморфные морфологические элементы (эритема, уртикарные, нефолликулярные папулы, пузырьки), которые, соединяясь между собой, образуют бляшки [28, 49]. У 50% больных процесс распространяется на другие участки тела и становится более полиморфным (образуются новые пузырьки диаметром 1-2 мм, диффузная, не уртикарная эритема). Явления регрессируют только через 4-6 нед (независимо от родов) [4, 42, 44-46].
Как и во время ГБ, лицо, ладони, подошвы и слизистые оболочки больных не поражаются [45].
Лабораторная диагностика
Гормональные исследования. В сыворотке крови значения хорионгонадотропина и эстрадиола находятся в пределах нормы, а уровень кортизола понижен.
Патогистологическое исследование. Патогистологические изменения не специфичны. В раннем периоде развития заболевания основные изменения наблюдаются в дерме (отек, периваскулярный воспалительный инфильтрат, преимущественно состоящие из лимфоцитов, гистиоцитов, эозинофилов), тогда как в позднем периоде доминируют изменения в эпидермисе (спонгиоз, гиперкератоз, паракератоз).
Иммуноморфологические методы исследования. Результаты прямой РИФ (в области пораженной кожи и перифокально) и непрямой РИФ (в сыворотке крови) отрицательны.
Дифференциальная диагностика
Заболевание необходимо отличать от других дерматозов беременности (уртикарная форма ГБ, ПБ, ВПХБ), также от многоформной экссудативной эритемы [44].
Лечение
Применяются увлажняющие средства, умеренно активные наружные кортикостероидные препараты, примочки, ванны с отваром овсяной соломы и другие. В тяжелых случаях рекомендуются также средства прямого (фексофенадин) и непрямого (гидроксизин - один из первых антигистаминных препаратов с седативным, анксиолитическим, М-холинолитическим и противорвотным действием) антигистаминного действия, системная кортикотерапия (преднизолон в суточной дозе 40-60 мг в течение нескольких дней, c постепенным снижением дозы) и др. 45.
Течение и прогноз
Здоровье матери вскоре восстанавливается. Процесс во время следующих беременностей не повторяется. Здоровью плода опасность не угрожает [4, 45, 47].
Читайте также:

