Рубцы на коже при беременности
Обновлено: 22.04.2024
Покраснение кожи пациента. Меланоз и рубцы кожи
Красная окраска кожи может быть индивидуальной особенностью поверхностного расположения и развития артериальной сосудистой сети и в быту считается признаком хорошего здоровья, хотя это не всегда так. Красная окраска кожи (лицо, шея, руки) возникает при длительном воздействии солнца, ветра, холода у строителей, сельхоз-работников, моряков. Кратковременное покраснение кожи отмечается при эмоциональных реакциях — стыд, смущение, гнев, волнение, а также при физической нагрузке, воздействии высокой окружающей температуры, алкоголя, опия, атропина, угарного газа. Красная окраска кожи наблюдается при лихорадке, эритремии, гипертензии, ультрафиолетовом облучении.
Локальное покраснение возможно при механическом, химическом, радиационном воздействии на кожу, при локальном воспалении, системной волчанке и др.
На окраску кожи существенно влияет содержание в ней пигмента меланина, что зависит от расы, национальности, региона проживания, солнечного и ультрафиолетового облучения, характера профессии. При осмотре врач обращает внимание на выраженность пигментации, ее равномерность, локализацию наибольшей или наименьшей пигментации. Осматривается вся поверхность кожи, в том числе и интимные места, сравниваются симметричные участки кожи.
У здоровых людей пигмент распределяется равномерно, лишь половые органы и соски могут быть более интенсивно окрашены. Также интенсивная окрашенность может наблюдаться на лице, шее, кистях рук у лиц, много времени пребывающих на солнце. Повышенная пигментация называется меланозом, отсутствие пигментации — альбинизмом.

Меланоз может быть физиологическим — врожденным и приобретенным при интенсивном солнечном или ультрафиолетовом облучении, в том числе и лечебно-профилактическом. При врожденном меланозе окраска всего тела равномерная, при приобретенном — на местах облучения, закрытые части тела такой окраски не имеют. Приобретенный меланоз может быть патологическим: при гормональных расстройствах (надпочечники, гипофиз, щитовидная железа, гипоталамус), а также при беременности (хлоазмы), при хронической почечной недостаточности, циррозе печени, кахексии, при контакте с УФ и рентгеновскими лучами, некоторыми химическими соединениями (соединения мышьяка, серебра, висмута).
У здорового может быть очаговое скопление пигмента на лице, плечах, руках в виде веснушек, либо невуса — родимого пятна. Родимые пятна бывают единичными, иногда их количество достигает сотни, размер колеблется от 2 мм до нескольких сантиметров и более (гигантский невус), а окраска от черной до синей и голубой.
Рубцы на теле здорового человека встречаются часто, они представляют собой очаговое разрастание соединительной ткани, замещающей дефект кожи, возникший при ее повреждении или патологическом процессе (ожог, травма, операция, свищ). Свежие рубцы розовые, далее они бледнеют и уплотняются вследствие уменьшения количества сосудов в рубце и увеличения соединительно-тканевых элементов. Рубцы бывают в виде полос, звезд, полей различной величины и формы.
Послеоперационные рубцы чаще линейные. По локализации рубца можно предположить его происхождение, что имеет существенное диагностическое значение. Например, прямой рубец в правой подвздошной области остается после аппендэктомии, рубец от мечевидного отростка до пупка — после операций, связанных с язвой желудка и двенадцатиперстной кишки, рубец от пупка до лона — после гинекологических операций, рубцы на шее и в подчелюстной области свидетельствуют о перенесенном туберкулезе или нагноении лимфатических узлов. Обширные рубцы неправильной формы бывают после ожогов.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Беременность – это незабываемый и ни с чем не сравнимый период. Внутри женщины зарождается и развивается новая жизнь. Процесс вынашивания ребенка несет за собой ряд естественных изменений. Одними из них являются растяжки.
Предотвратить их появление во время беременности гораздо проще, чем избавиться от них после.
Услуги Expert Clinics
Можно вернуть нормальную форму груди без операции, используя метод подтяжки молочных желез с помощью мезонитей.
Что такое растяжки

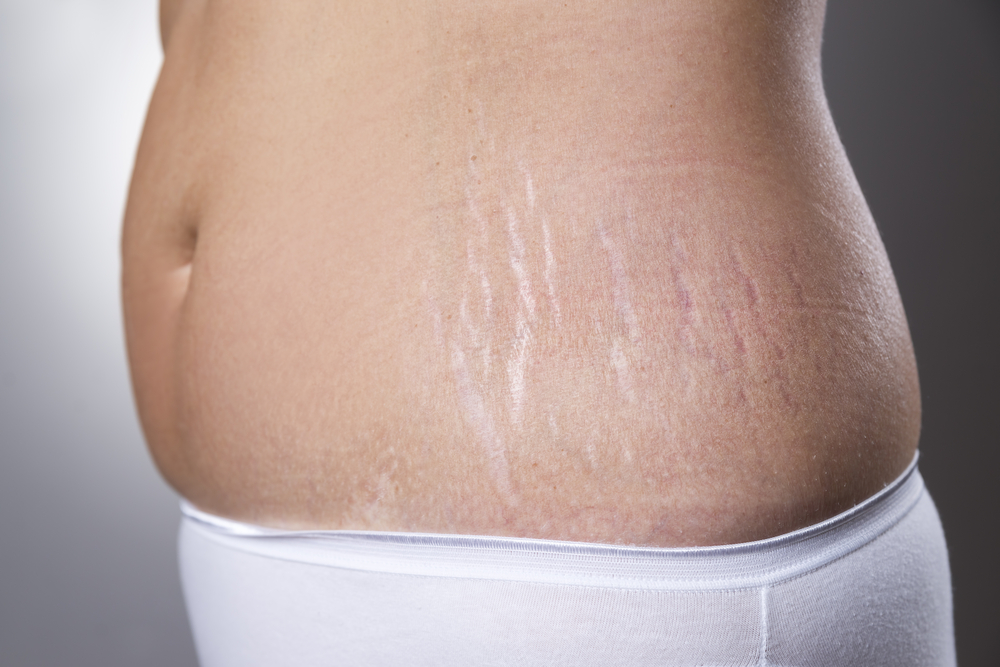
Растяжки (или по-научному – «стрии») — это атрофические рубцы на коже в виде полосок различной длины и ширины. В зависимости от свежести появления, они могут быть разного цвета, от белого до ярко-красного. Чаще всего локализуются в местах наибольшей растяжимости кожи (ягодицах, животе, груди, спине).
Стрии являются результатом внутренних микроразрывов кожи. На этих участках не образуются пигментные пятна и не растут волосы. Они не опасны для здоровья, а являются лишь небольшим косметическим дефектом. Во время беременности чаще всего они появляются во втором триместре в области живота, бёдер, ягодиц, а во время лактации – на груди.
Основные причины появления растяжек
Корень появления растяжек кроется в повышенном содержании прогестерона. Он является одним из главных гормонов беременности. Помогая плодному яйцу прикрепиться к маточным стенкам, он предотвращает самопроизвольное прерывание беременности, контролирует интенсивность сокращений матки, т.е. делает всё возможное для правильного развития плода.
Однако на состояние кожи прогестерон влияет отрицательно – он тормозит синтез коллагена в фибробластах соединительной ткани. Этот факт мешает коже приспособиться к увеличению объемов тела женщины. Поэтому волокна эластина и коллагена разрываются, а в подкожной клетчатке образуются микротравмы. Так на месте растяжения и появляются растяжки.
К основным причинам возникновения растяжек относятся:
- Генетика. Склонность к возникновению растяжек, как и особенности строения кожи, передаются нам по наследству. Поэтому, если ближайшие родственники по женской линии имели во время беременности стрии, то с большой вероятностью они будут и у вас.
- Гормональный дисбаланс. Повышение кортизола, прогестерона, эстрогена приводит к уменьшению количества аминокислот, необходимых для синтеза эластина и коллагена.
- Возраст. Изучение беременных женщин на протяжении нескольких лет показало, что вероятность появления растяжек снижается у пациенток старше 30 лет.
- Резкий рост объёмов тела (особенно в последнем триместре).
Факторы риска при беременности

Стрии появляются у большинства беременных женщин, однако на их количество и глубину могут повлиять:
• Ожирение / Повышенная склонность к целлюлиту.
• Резкое увеличение живота из-за многоводия.
• Слабость мышц брюшного пресса.
• Недостаточное увлажнение кожи.
Как предотвратить появления растяжек

Для поддержания упругости кожи во время беременности поможет ряд профилактических рекомендаций:
Коррекция питания. Придерживаясь общих принципов здорового питания, вы обеспечите себе наилучшую диету для беременных. Важно, чтобы ваш рацион был богат пищей из 5 основных групп:
1) Белковые продукты (птица, мясо, рыба, яица). Они обеспечат организм важными элементами, к которым относятся магний, белок, железо, витамины группы В. Также белковые продукты оказывают незаменимое воздействие на образование нового коллагена в глубоких слоях кожи.
2) Жиры (орехи, лосось, оливковое масло, авокадо, тофу, семена чиа). Полезные жиры снижают угрозу невынашивания и депрессивных состояний, нормализуют процессы свертывания крови, замедляют процессы старения.
3) Овощи, фрукты, зелень. Это незаменимые источники антиоксидантов, содержащие витамин С, пищевую клетчатку, фолиевую кислоту.
4) Злаковые (рис, овёс, пшено). Одни из главных поставщиков полезных углеводов, которые содержат ниацин, тиамин, клетчатку.
5) Молочные продукты (кефир, молоко, йогурты) послужат вам источниками кальция, белка и рибофлавина.
А вот сказать «прощай!» стоит продуктам с высоким гликемическим индексом, а также пище, приводящей к целлюлиту (консервы, сладкая газировка, хлебобулочные и мучные изделия, маргарин, пицца, суши, полуфабрикаты).
Защищайте кожу от ультрафиолетового излучения.
Ей и так приходится несладко из-за подавления прогестероном коллагена. А если к этому подключатся и УФ-лучи, то кожа будет пересыхать в два раза быстрее.
Поддерживайте эластичность кожи с помощью кремов и масел.
Они отлично увлажняют кожу и будут препятствовать появлению новых растяжек. Выбирайте средства, содержащие витамин С, гиалуроновую кислоту, масло жожоба, витамина А, Е. Наносите крема сразу же после душа, уделяя особое внимание зону декольте, живота, ягодицам, бёдрам.
Ношение специальных бандажей тоже будет предупреждать перерастяжение кожи. А во время лактации поддерживать грудь смогут специальные бюстгальтеры.
Занимайтесь физическими упражнениями.
Даже лёгкие нагрузки внесут большой вклад в здоровое состояние вашей кожи. Сейчас фитнес-залы предлагают широкий ассортимент занятий для беременных на любой вкус: йога, стретчинг, пилатес, плавание.
Регулярные тренировки помогут сохранить форму, легче восстановиться после родов, снижают риски отёков, укрепляют мышца таза, спины, живота и улучшают общее состояние.
Любой женщине важна забота о себе, а во время беременности она должна быть особенно трепетной.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для Вашего здоровья!
Профилактика растяжек во время беременности
Беременность – это незабываемый и ни с чем не сравнимый период. Внутри женщины зарождается и развивается новая жизнь. Процесс вынашивания ребенка несет за собой ряд естественных изменений. Одними из них являются растяжки. Предотвратить их появление во время беременности гораздо проще, чем избавиться от них после. Услуги Expert Clinics Послеродовое восстановление Послеродовой период может оказаться таким же сложным временем, как и сама беременность. Послеродовое восстановление Подтяжка живота без операции Новейшие медицинские изобретения, позволяющие вернуть красоту тела без операции. Подтяжка живота без операции Подтяжка груди мезонитями Можно вернуть нормальную форму груди без операции, используя метод подтяжки молочных желез с помощью мезонитей. Подтяжка груди мезонитями Перезвоните мне Что такое растяжки Растяжки (или по-научному – «стрии») — это атрофические рубцы на коже в виде полосок различной длины и ширины. В зависимости от свежести появления, они могут быть разного цвета, от белого до ярко-красного. Чаще всего локализуются в местах наибольшей растяжимости кожи (ягодицах, животе, груди, спине). Стрии являются результатом внутренних микроразрывов кожи. На этих участках не образуются пигментные пятна и не растут волосы. Они не опасны для здоровья, а являются лишь небольшим косметическим дефектом. Во время беременности чаще всего они появляются во втором триместре в области живота, бёдер, ягодиц, а во время лактации – на груди. Основные причины появления растяжек Корень появления растяжек кроется в повышенном содержании прогестерона. Он является одним из главных гормонов беременности. Помогая плодному яйцу прикрепиться к маточным стенкам, он предотвращает самопроизвольное прерывание беременности, контролирует интенсивность сокращений матки, т.е. делает всё возможное для правильного развития плода. Однако на состояние кожи прогестерон влияет отрицательно – он тормозит синтез коллагена в фибробластах соединительной ткани. Этот факт мешает коже приспособиться к увеличению объемов тела женщины. Поэтому волокна эластина и коллагена разрываются, а в подкожной клетчатке образуются микротравмы. Так на месте растяжения и появляются растяжки. К основным причинам возникновения растяжек относятся: - Генетика. Склонность к возникновению растяжек, как и особенности строения кожи, передаются нам по наследству. Поэтому, если ближайшие родственники по женской линии имели во время беременности стрии, то с большой вероятностью они будут и у вас. - Гормональный дисбаланс. Повышение кортизола, прогестерона, эстрогена приводит к уменьшению количества аминокислот, необходимых для синтеза эластина и коллагена. - Возраст. Изучение беременных женщин на протяжении нескольких лет показало, что вероятность появления растяжек снижается у пациенток старше 30 лет. - Резкий рост объёмов тела (особенно в последнем триместре). Факторы риска при беременности Стрии появляются у большинства беременных женщин, однако на их количество и глубину могут повлиять: • Крупный плод. • Многоплодная беременность. • Ожирение / Повышенная склонность к целлюлиту. • Резкое увеличение живота из-за многоводия. • Слабость мышц брюшного пресса. • Недостаточное увлажнение кожи. • Эндокринные расстройства. Как предотвратить появления растяжек Для поддержания упругости кожи во время беременности поможет ряд профилактических рекомендаций: Коррекция питания. Придерживаясь общих принципов здорового питания, вы обеспечите себе наилучшую диету для беременных. Важно, чтобы ваш рацион был богат пищей из 5 основных групп: 1) Белковые продукты (птица, мясо, рыба, яица). Они обеспечат организм важными элементами, к которым относятся магний, белок, железо, витамины группы В. Также белковые продукты оказывают незаменимое воздействие на образование нового коллагена в глубоких слоях кожи. 2) Жиры (орехи, лосось, оливковое масло, авокадо, тофу, семена чиа). Полезные жиры снижают угрозу невынашивания и депрессивных состояний, нормализуют процессы свертывания крови, замедляют процессы старения. 3) Овощи, фрукты, зелень. Это незаменимые источники антиоксидантов, содержащие витамин С, пищевую клетчатку, фолиевую кислоту. 4) Злаковые (рис, овёс, пшено). Одни из главных поставщиков полезных углеводов, которые содержат ниацин, тиамин, клетчатку. 5) Молочные продукты (кефир, молоко, йогурты) послужат вам источниками кальция, белка и рибофлавина. А вот сказать «прощай!» стоит продуктам с высоким гликемическим индексом, а также пище, приводящей к целлюлиту (консервы, сладкая газировка, хлебобулочные и мучные изделия, маргарин, пицца, суши, полуфабрикаты). Защищайте кожу от ультрафиолетового излучения. Ей и так приходится несладко из-за подавления прогестероном коллагена. А если к этому подключатся и УФ-лучи, то кожа будет пересыхать в два раза быстрее. Поддерживайте эластичность кожи с помощью кремов и масел. Они отлично увлажняют кожу и будут препятствовать появлению новых растяжек. Выбирайте средства, содержащие витамин С, гиалуроновую кислоту, масло жожоба, витамина А, Е. Наносите крема сразу же после душа, уделяя особое внимание зону декольте, живота, ягодицам, бёдрам. Ношение специальных бандажей тоже будет предупреждать перерастяжение кожи. А во время лактации поддерживать грудь смогут специальные бюстгальтеры. Занимайтесь физическими упражнениями. Даже лёгкие нагрузки внесут большой вклад в здоровое состояние вашей кожи. Сейчас фитнес-залы предлагают широкий ассортимент занятий для беременных на любой вкус: йога, стретчинг, пилатес, плавание. Регулярные тренировки помогут сохранить форму, легче восстановиться после родов, снижают риски отёков, укрепляют мышца таза, спины, живота и улучшают общее состояние. Любой женщине важна забота о себе, а во время беременности она должна быть особенно трепетной. Записаться на консультацию
Растяжки при беременности — это специфические атрофические изменения кожи, вызванные деструкцией соединительной ткани под влиянием факторов гестации. Имеют вид мягких синюшно-багровых полос, расположенных параллельно или радиально на кожных покровах груди, живота. Диагностируются в ходе осмотра, при необходимости исследуется уровень гормонов в крови и гистологическое строение биоптата из области дефекта. Эффективн ого лечения при беременности не предложено. Ведущей является профилактика с коррекцией диеты, назначением мультивитаминных комплексов, снижением нагрузки на кожу, улучшением процессов микроциркуляции.
МКБ-10
Общие сведения
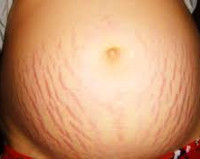
Растяжки (стрии, линейная атрофия кожи, полосовидная атрофодермия) возникают при беременности у 50-90% пациенток. Такие атрофические изменения отнесены к категории вторичных физиологических. Хотя упоминания о растяжках беременных найдены в древнеегипетских папирусах, полосовидную атрофию впервые детально описал в XVIII веке знаменитый немецкий анатом, профессор повивального искусства Иоганн Редерер. Последующие исследования дерматологов Фердинанда Гебры и Морица Капоши подтвердили, что ведущую роль в развитии расстройства играют изменения на уровне глубоких слоев кожи и подкожной клетчатки. В настоящее время специалисты в сфере гинекологии рассматривают стрии беременных не как заболевание, а как косметический дефект.

Причины
Этиология возникновения стрий при гестации окончательно не установлена. Предположительно причиной их образования является повышенная нагрузка на наследственно несостоятельные соединительнотканные волокна. Дефект достоверно чаще выявляется при наличии анамнестических данных о появлении гестационных растяжек у родственниц беременной. Предпосылкой для формирования стрий могут быть субклинические формы дисплазии соединительной ткани, вызванной нарушением синтеза коллагена, его избыточной деградацией, изменением соотношения между различными коллагенами с преобладанием менее прочных волокон III-IV типов, аналогичными аномалиями эластина. В период беременности возникают дополнительные факторы, способствующие образованию растяжек:
- Гормональная перестройка. К концу гестационного срока уровень кортизола физиологически повышается с 200-230 до 850-1140 нмоль/л. Являясь глюкокортикоидом, гормон тормозит пролиферацию фибробластов и секрецию ими коллагеновых волокон. Аналогичным, хоть и менее выраженным эффектом обладает прогестерон, содержание которого к 34-40 неделям беременности возрастает более чем в 10 раз. При повышении концентрации эстрогена в клетках кожи уменьшается количество аминокислот, необходимых для синтеза коллагена и эластина.
- Механическое растяжение кожи. Растяжки чаще появляются на животе и груди. Рост плода способствуют увеличению окружности живота. Особенно заметно этот показатель изменяется с 16-18 недели гестационного срока. Под давлением растущей матки кожа живота избыточно растягивается, что сопровождается разрывом ослабленных соединительнотканных волокон. Вероятность возникновения стрий возрастает при многоводии и многоплодии. Увеличение объема груди связано с развитием альвеолярной ткани, а после родов — с процессом лактации.
Определенную роль в формировании растяжек играет лишний вес при беременности. Ожирение, при котором увеличивается объем подкожной жировой клетчатки, способствует более сильному натяжению и повреждению соединительнотканных волокон. Кроме того, жировая ткань активно участвует в синтезе эстрогена, усиливая действие гормона на кожу беременной.
Патогенез
Механизм образования растяжек при беременности связан с дисбалансом процессов синтеза и деградации волокон соединительной ткани дермы. Под влияние глюкокортикостероидов и прогестинов угнетается синтез эластина и коллагена фибробластами, однако при этом сохраняется способность фиброкластов производить коллагеназу и эластазу. В условиях относительного дефицита аминокислот, вызванного эстрогеновым эффектом, это ослабляет сетчатый слой дермы. В результате снижается прочность и эластичность кожи, при ее механическом растяжении разрываются коллагеновые и эластиновые волокна, формируются дефекты. Поскольку продукты деградации фибриллярных белков оказывают фиброгенный эффект, деструкция сменяется процессами организации и склерозирования с образованием рубцовой ткани.
В зоне повреждения возникает реакция, напоминающая воспалительную – паретически расширяются сосуды, вокруг которых начинается лимфоцитарная инфильтрация. Для замещения дефекта фибробласты производят соединительнотканные волокна, но их микроархитектоника под растяжкой нарушена — коллагеновые фибриллы располагаются пучками параллельно эпидермису, перемешиваясь с большим количеством незрелого эластина. В последующем в области стрии уменьшается количество сосудов, фибробластов, преобладает фиброзная ткань. В центре очага практически полностью отсутствуют эластиновые фибриллы, по периферии они расположены в виде завитков и плотных комков. Эпидермис и дерма утончаются, что характерно для атрофии.
Симптомы растяжек при беременности
Характерный признак полосовидной атрофодермии при гестации — появление на брюшной стенке, груди синюшно-багровых линейных полос. Свежие стрии обычно образуются с 25 недели беременности, хотя могут возникнуть и на более ранних сроках особенно при резком увеличении объема живота. Мягкие полосы проходят радиально или параллельно друг другу вровень с остальной кожей, значительно реже имеют выпуклый рельеф. Ширина растяжек обычно составляет от 1 до 5 мм, длина — от 0,8 до 10 см. После беременности по мере старения поврежденный участок постепенно светлеет, приобретает белесоватый, белесовато-желтый, белесовато-голубой, перламутровый оттенок. Растяжки не покрываются загаром. Их рельеф со временем становится втянутым («западающим»). Какие-либо субъективные ощущения при неосложненном течении линейной атрофии кожи обычно отсутствуют.
Осложнения
Растяжки в подавляющем большинстве случаев не представляют какой-либо опасности для матери или плода, хотя их появление при беременности может послужить толчком к формированию комплекса неполноценности. В 0,41-0,83% случаев деструкция белковых фибрилл, происходящая при образовании стрии, провоцирует аутоиммунный ответ с развитием в 3-м семестре гестации полиморфного дерматоза беременных, сопровождающегося появлением зудящих элементов сыпи. Отдаленным последствием растяжек, возникших при беременности, является стойкий необратимый косметический дефект, способный вызвать невроз, субдепрессию, навязчивые состояния.
Диагностика
При образовании характерных багрово-синюшных полос на коже груди и живота во второй половине беременности и отсутствии другой симптоматики постановка диагноза обычно не представляет каких-либо сложностей. Более тщательное обследование требуется в тех случаях, когда можно заподозрить наличие эндокринной патологии или начало неопластических процессов. План обследования включает:
- Определение уровня гормонов. Растяжки чаще формируются при повышенном содержании кортизола, АКТГ, соматотропного гормона, нарушении продукции тироксина и трийодтиронина. У некоторых беременных в крови отмечается избыточная концентрация эстрадиола, прогестерона.
- Исследование биоптата кожи. Характерна деформация эластиновых фибрилл в среднем и глубоком слоях дермы: присутствуют обрывки эластина, отдельные волокна утолщены, утончены, скручены, сплетены между собой. Вокруг сосудов выявляется инфильтрация разной интенсивности.
При подозрении на эндокринно-активные опухоли дополнительно назначается исследование гипоталамо-гипофизарной области, щитовидной железы, надпочечников. Полосовидную атрофию кожи дифференцируют с анетодермией, патомимией, линейной склеродермией, келоидными рубцами, гиперкортицизмом, болезнью Иценко-Кушинга, диэнцефальным синдромом Марфана, идиопатической атрофодермией Пазини-Пьерини, синдромом Лоренса-Муна-Барде-Бидля. К диагностическому поиску могут привлекаться дерматолог, эндокринолог, невропатолог, нейрохирург, онколог.
Профилактика растяжек при беременности
Эффективных методов лечения свежих стрий в период гестации не предложено. На выбор метода родоразрешения наличие растяжек не влияет, беременность обычно завершают естественными родами, при выявлении акушерских и экстрагенитальных противопоказаний выполняют кесарево сечение. Основные усилия акушера-гинеколога и беременной направлены на профилактику появления стрий. Особое внимание уделяют женщинам с отягощенной наследственностью, эндокринными расстройствами, полосовидной атрофодермией вследствие ожирения или пубертатных изменений. Для снижения вероятности возникновения растяжек рекомендованы:
Процедуры эстетической косметологии, позволяющие сделать растяжки менее заметными, назначают после завершения беременности. Они максимально эффективны в борьбе со свежими стриями, существующими не дольше 6 месяцев. Чаще всего используют мезотерапию, лазерную шлифовку, химический пилинг, электрофорез или фонофорез с коллагеном, гиалуроновой кислотой, ферментотерапию, космецевтические средства. При значительном изменении кожного рельефа возможно проведение пластических операций, контурной пластики, инъекций препаратов на основе гиалуроновой кислоты.
2. Профилактика растяжек во время беременности и послеродового периода: Автореферат диссертации/ Шаталова С.Т. – 2005.
4. Стрии живота: современный взгляд на решение проблемы/ Калашникова Н.// Kosmetik international. – 2011 - №5.
Келоидный рубец – это ограниченное доброкачественное разрастание соединительной ткани, чаще возникающее после травм, термических и химических ожогов кожи, акне. Клиническая картина характеризуется образованием плотного, красного рубцового валика, наличие которого иногда сопровождается зудом, жжением, локальным повышением температуры. Диагностика основывается на клинической картине, анамнезе заболевания и дифференциации с гипертрофическими рубцами. Лечение келоидов включает глюкокортикоиды в различных формах, крио- и лазеротерапию, массаж, компрессионные повязки, интерфероны, хирургическое иссечение.
МКБ-10
Общие сведения
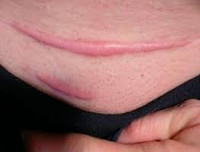
Келоидный рубец – одна из разновидностей патологических рубцов, относится к группе псевдоопухолевых фиброматозов. Из всех видов рубцов келоид занимает второе место по распространённости (после гипертрофического рубца) среди европейцев и первое место среди населения южно-африканских стран. Точных статистических данных нет. Это связано с низким количеством обращений пациентов к врачу при отсутствии прогрессивного разрастания и выраженной клинической картины. К образованию келоидных рубцов более склонны мужчины, что связано с повышенной частотой получения травм, а также лица с гормональными нарушениями.

Причины
Этиологические факторы возникновения келоидов разнообразны. Основными причинами являются хирургические вмешательства, ожоги, однако триггером возникновения рубца у предрасположенных лиц может послужить даже микротравма. Развитию келоидов также способствуют некоторые кожные заболевания (прежде всего, акне), протекающие с воспалением глубоких слоев кожи и грубым рубцеванием. Нередко рубцовая ткань формируется в местах инъекций, татуировок, пирсинга, особенно в случае их осложнения нагноительным процессом. Среди предрасполагающих факторов наибольшее значение играют:
Патогенез
Механизм келоидного рубцевания достоверно не установлен, однако известно, что келоид является результатом нарушения процесса нормальной регенерации кожи. Для келоидного рубца характерно разрастание плотной соединительной ткани шире первоначальных границ раны. По всей видимости, это обусловлено избыточной выработкой фибробластами коллагена I типа и его чрезмерным сосредоточением в зоне рубца. При патоморфологическом исследовании в рубцовой ткани обнаруживаются широкие гиалинизированные пучки коллагена тускло-розового цвета. Существует ряд исследований, которые доказывают наличие взаимосвязи нервно–эндокринной нарушений и частоты возникновения келоидных рубцов. В норме по мере созревания рубцовой ткани происходит уменьшение ангиогенеза, но в келоидах идет постоянное образование неососудов, что обусловливает их гиперемию.
Классификация
Все рубцы разделяют на нормотрофические, гипертрофические, атрофические и келоидные. Для первых трёх типов характерно стадийное формирование, светлый цвет при окончательной трансформации (цвет нормальной кожи), положительный и хороший ответ на терапию. Келоидный рубец отличается от остальных патогенезом, быстрым и неконтролируемым ростом, трудностями в лечении. В клинической дерматологии келоиды делятся на:
- Истинные (спонтанные). Образуются без видимых причин, однако, считается, что им может предшествовать микротравма, разрешившиеся гнойничковые высыпания. Излюбленная локализация – лицо и грудь. Истинные келоиды часто имеют причудливую форму с ветвящимися отростками, отходящими от основного рубца.
- Ложные (рубцовые). Возникают на месте поврежденной кожи после операций, порезов, ожогов, фурункулов, акне. Не имеют определенной локализации. Форма ложных рубцов линейная, кожа над ними склонная к изъязвлению.
- Келоидный фолликулит (келоид акне). Встречается у мужчин. Представляет собой фолликулярный дерматит волосистой части головы. Высыпания (папулы и пустулы) обычно располагаются в области затылка.
По стадии развития келоиды подразделяются на активные (растущие) и неактивные. Активный келоид находится в процессе роста и вызывает такие симптомы, как зуд, иногда переходящую в боль, онемение, гиперемию. Неактивный келоид не растёт и не беспокоит. По сроку давности рубцы классифицируют на молодые и старые. Молодым рубцам менее 5 лет, они имеют красный цвет и блестящую поверхность. Старые рубцы старше пяти лет, их окраска приближается к цвету кожи, а поверхность неровная.
Симптомы келоидных рубцов
В области предшествующей травмы или спонтанно возникает чётко ограниченное, плотное, бугристое разрастание келоидной ткани. Рубец синюшно-красного цвета, толстый, зудящий. Покрывающая келоид кожа атрофически истончена, не содержит потовых и сальных желёз, волосяных фолликулов и пигментных клеток, т. е. этот участок кожи никогда не загорает, на нем не растут волосы. Иногда наблюдаются телеангиэктатически расширенные сосуды.
Келоиды отличаются неудержимым ростом и распространением на здоровые участки кожи. Их рост начинается после 10–12 недели заживления, площадь распространения рубцовой ткани намного больше, чем полученная рана. Спонтанные келоиды особенно часто локализуются на лице шее, верхней части туловища, в частности, в области грудины. Наиболее типичные жалобы пациентов с келоидами ‒ неприятные ощущения в области рубца: боль при надавливании, повышенная чувствительность к различным раздражителям, назойливый зуд, иногда переходящий в невропатическую боль.
Осложнения
По мере увеличения глубины и размера рубца возрастает вероятность развития системных нарушений из-за гипертрофии соединительной ткани. На месте некоторых ран впоследствии образуются выраженные контрактуры, имеющие значительные функциональные и эстетические последствия. При наличии предрасположенности к патологическому рубцеванию на месте удаленного келоидного рубца может образовываться новый келоид, который быстро увеличивается в размерах и занимает ещё большую площадь.
Диагностика
Постановка диагноза не представляет особых трудностей и опирается на клинику и анамнез заболевания. Из базовых лабораторных данных исследуют гормональный статус и липидный профиль, которые могут быть изменены. Келоидные рубцы следует отличать от гипертрофических: последние обычно толстые, плотные, белые, с бугристой поверхностью, нередко с поперечными трещинами, возникаю при отсутствии генетической предрасположенности после травм или операций, в отличие от келоидных, не выходят за пределы первичного дефекта. Важным отличием гипертрофических рубцов является их отклик на лечение: хирургическая эксцизия даёт стойкий удовлетворительный косметический результат.
Лечение келоидных рубцов
Келоиды трудно поддаются терапии. Для того чтобы определить глубину, распространённость и способ лечения, необходима консультация хирурга и дерматолога. Грамотный план действий, включающий правильный выбор терапевтической тактики, учет предрасполагающих этиофакторов и эмоциональную поддержку, способствует оптимальным результатам. В отношении келоидов используются следующие виды лечения:
- Местная медикаментозная терапия. До образования корки на рубце можно использовать заживляющие мази и крема на основе пантенола. После формирования келоида в течение нескольких недель или месяцев наносится силиконовый крем или накладывается силиконовый пластырь. Силикон создаёт воздухопроницаемую мембрану, которая благоприятна для регенерации кожи. В случае свежих келоидов достигнуть ремиссии можно, применяя местно глюкокортикоиды либо в форме мазей под окклюзией, либо (что эффективнее) в форме внутриочаговых инъекций кристаллической суспензии.
- Физические методы. Широко используемым безопасным и безболезненным методом является лазерная шлифовка рубца. Лазерная терапия уменьшает размер рубца, снимает красноту и предотвращает повторный рост. При удобном анатомическом расположении келоида можно достичь некоторого регресса с помощью компрессионной повязки. Криотерапия используется только при лечении небольших рубцов на закрытых участках тела, поскольку достаточно болезненна и вызывает депигментацию кожи. Лечение жидким азотом проводится в несколько циклов (до 5 сеансов), чаще применяется в комбинации с другими методами.
- Массаж рубца. Ограниченные плотные келоидные тяжи можно размягчить регулярным массажем. Наиболее актуален данный вид лечения в районе суставов: как только рубец становится стабильным (через 3-4 недели), необходимо противодействовать укорачиванию рубцовой ткани массажем. Не используется в случае инфицирования и при прогрессивном росте рубца (более 1 см в неделю).
- Хирургическое лечение. От хирургических вмешательств рекомендуется воздержаться, после иссечения рубца чаще всего следует образование нового келоида, особенно, если во время операции затрагивают здоровую ткань. Поэтому следует проводить только частичные эксцизии, а затем инъекции глюкокортикоидов или криотерапию, иногда рентгеновское облучение.
- Особые методы лечения. В дерматологии лечение интерферонами и лучевой терапией используют в редких случаях из-за системного воздействия на организм. Несмотря на то, что при применении интерферона келоид уменьшается в размере, нет сведений о продолжительности эффекта. Лучевая терапия используется исключительно при крайней необходимости, т. к. увеличивает риск возникновения злокачественных новообразований.
Прогноз и профилактика
Прогноз зависит от объёма и местоположения рубца, состояния организма (наличия патологий со стороны эндокринной и нервной системы), предрасположенности к распространению, быстрой диагностики и грамотной комбинации различных видов терапии. Профилактика включает в себя предотвращение ожогов, грамотное и раннее лечение угревой болезни, щадящие хирургические разрезы, возможное ограничение инъекций и пирсинга. При наличии данной патологии у родственников стоит исключать вышеперечисленные факторы и защищать себя от всевозможных микротравм, которые могут послужить пусковыми механизмами в развитии рубцов келоидного типа.
1. Профилактика и лечение келоидных рубцов/ Левин И.И., Саркисян В.М.// Здоровье и образование в XXI веке. – 2007 - №12.
2. Федеральные клинические рекомендации по ведению больных с келоидными и гипертрофическими рубцами. – 2015.
3. Профилактика и лечение патологических рубцов в хирургической практике/ Черняков А.В. // Русский медицинский журнал. – 2017 - №28.
Лучевые признаки беременности в рубце после кесарева сечения
а) Терминология:
• Беременность, развивающаяся в области рубца после кесарева сечения
б) Лучевая диагностика:
• Эксцентрически расположенное плодное яйцо в миометрии передней стенки в области рубца после кесарева сечения
• Пустая полость матки и нормальный цервикальный канал
• При ЦДК вокруг плодного яйца может выявляться заметный перитрофобластический кровоток
(Слева) При ТАУЗИ видно плодное яйцо в нижней части миометрия передней стенки.
(Справа) При более детальном осмотре с помощью ТВУЗИ визуализируется плодное яйцо, эксцентрически расположенное в области рубца после кесарева сечения, и тонкий слой гипоэхогенного миометрия. В полости матки выявляется децидуализированный эндометрий. Плодное яйцо, имплантировано над внутренним зевом, что позволяет отличить данное состояние от шеечной беременности. (Слева) При ТВУЗИ видна ткань тро-фобласта в области рубца В без заметного плодного яйца, что затрудняет постановку диагноза; однако обратите внимание на наличие истончения миометрия и гиперэхогенной жидкости в малом тазу. Повторное исследование уровня β-ХГЧ через короткий промежуток времени показало увеличение его концентрации, что существенно дополнило диагностическую картину. В подобных случаях необходим тщательный мониторинг клинической ситуации.
(Справа) Плодное яйцо растет сквозь миометрий передней стенки в сторону мочевого пузыря. Плодное яйцо находится вне полости матки. Курсорами указан желточный мешок.
в) Дифференциальная диагностика:
• Выступающая киста на рубце после кесарева сечения:
о Кистозное жидкостное образование в области рубца
• Шеечная беременность
г) Патологоанатомические особенности:
• 2 типа беременности в рубце после кесарева сечения:
о Глубокая имплантация в дефекте с последующим разрывом и жизнеугрожающим кровотечением
о Имплантация на рубце с ростом в полость матки; изредка может привести к рождению живого ребенка:
- Высокий риск патологического плотного прикрепления плаценты
д) Клинические особенности:
• Риск увеличивается с ростом частоты оперативных родоразрешений:
о Большинство беременностей в рубце после кесарева сечения происходит у пациенток с двумя или более оперативными родоразрешениями в анамнезе
• Цель лечения - сохранение фертильности в будущем:
о Предпочтение отдается медикаментозному лечению
о Местное введение метотрексата или хлорида калия ± системное введение метотрексата
• Следует избегать раздельного расширения шейки матки и выскабливания:
о Может привести к неполному удалению образования и массивному кровотечению
е) Особенности диагностики:
• В области рубца после кесарева сечения поищите плодное яйцо с перитрофобластическим кровотоком и истончение или отсутствие миометрия передней стенки
• Выступающая киста на рубце после кесарева сечения может имитировать эктопическое плодное яйцо на ранних сроках; необходимо тщательное наблюдение
Редактор: Искандер Милевски. Дата обновления публикации: 14.9.2021
Читайте также:

