Родинка шпица что это
Обновлено: 29.04.2024
Невус диспластический - атипичный
Синонимы: невус атипичный, атипичное родимое пятно, невус Кларка. В настоящее время термин «атипичные меланоцитарные невусы» может использоваться для характеристики нескольких различных нозологических форм меланоцитарных новообразований. К ним относятся простые атипичные (диспластические) невусы, атипичные невусы Шпиц, а также атипичные невусы особых локализаций (генитальные, акральные и другие). В связи с этим целесообразно применять термин «невусы диспластические». Кроме того, в современных публикациях и в практической деятельности у клиницистов и патоморфологов преимущественно используется термин «невус диспластический».
Определение. Приобретенное пигментное образование, характеризующееся повышенным риском малигнизации вследствие сохранения пролиферативной активности незрелых меланоцитов в эпидермисе и атипизмом клеток различной степени выраженности.
Историческая справка. В 1978 г. W.H.Clark и соавторы впервые выявили, что в семьях с высоким риском развития меланомы некоторые индивидуумы имеют клинически атипичные родимые пятна. Термин «диспластический невус» впервые предложен M.H.Greene с соавторами в 1980 г.. В 1992 г. согласительной конференцией Национального института здоровья США предложен термин «атипичный невус». В Международной гистологической классификации опухолей кожи 2006 г. данная нозологическая форма определена как «невус диспластический».
Частота. Предполагается, что от 2 до 8% людей имеют один или более диспластических невусов, по другим данным — от 5 до 20%. Данные невусы встречаются практически у всех больных с семейной меланомой и у 30—50% пациентов со спорадической меланомой.
Этиология и патогенез точно неизвестны. Считается, что развитию диспластического невуса способствует инсоляция, тем не менее их часто обнаруживают на участках тела, всегда скрытых от солнечных лучей, например на коже волосистой части головы и в промежности. Многие диспластические невусы образуются на месте сложного невоклеточного невуса (изредка — на месте пограничного). Диспластические невусы могут быть единичными или множественными, в последнем случае устанавливается диагноз синдрома диспластических невусов. Данный синдром подразделяется на две формы: наследственную, при которой у пациентов имеются хромосомные мутации, и ненаследственную.
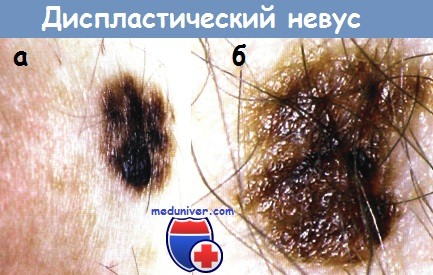
а - Диспластический невус у 40-летней женщины в области груди.
Помимо двух облигатных у невуса имеются еще три других клинических признака дисплазии: возвышающийся папулезный компонент; нечеткие, размытые границы, переходящие в окружающую нормальную кожу; неравномерно пестрая окраска с оттенками черного и коричневого.
Проводилась дифференциальная диагностика с меланомой. Кроме того, невус находится в проекции молочной линии. Невусы с таким расположением, несмотря на гистологические признаки дисплазии, характеризуются доброкачественным течением.
Невус с пятью клиническими признаками дисплазии целесообразно иссечь и выполнить гистологическое исследование.
б - Диспластический невус. Диагноз установлен по четырем клиническим признакам.
Два облигатных признака: размеры не менее 5 мм и наличие плоского компонента.
Два других клинических признака дисплазии: нечеткие, размытые границы, которые переходят в окружающую нормальную кожу, и неравномерно пестрая окраска невуса с оттенками черного и коричневого.
Возраст и пол. Диспластические невусы при рождении отсутствуют; иногда могут возникать в раннем детстве, начиная с 2 лет, но чаще — незадолго до или во время полового созревания. Обычные меланоцитарные невусы перестают появляться, как правило, после 30 лет. Диспластические невусы продолжают возникать и в более позднем возрасте, изредка до глубокой старости. Пол значения не имеет.
Элементы сыпи. Пятно с отдельным слегка приподнятым (как правило, в центре) над уровнем кожи участком. Размеры образования обычно больше приобретенных невоклеточных невусов и составляют не менее 5 мм (как правило, больше 6 мм). Форма может быть круглой, овальной или причудливой и неправильной с изрезанными краями. Границы неправильные и размытые, постепенно переходящие в окружающую нормальную кожу. При наличии центрального папулезного компонента данные невусы сравнивают по виду с яичницей-глазуньей. Однако необходимо иметь в виду, что невусы по типу «яичницы» у детей преимущественно являются клинико-морфологическими вариантом обычных родинок. При возникновении таких невусов у людей после 30 лет они расцениваются как диспластические.
Цвет. Универсально черная окраска или неравномерная и пестрая с наличием разнообразных оттенков черного, коричневого, рыжеватого и светло-красного.
Пальпация. Нередко ощущается едва приподнятый над уровнем кожи один из участков невуса.
Локализация. Обычно туловище, руки и голени, тыльная поверхность стоп, ягодицы, реже — лицо.
Гистология. В эпидермисе акантоз, дисплазия и пролиферация меланоцитов, в дерме лимфоплазмоцитарные инфильтраты. В зависимости от состояния меланоцитов выделяют три степени их дисплазии. При I степени в базальном слое эпидермиса меланоциты с незначительной атипией располагаются «цепочкой». При II степени меланоциты с незначительной атипией образуют скопления в акантотических тяжах эпидермиса в виде ласточкиных гнезд, медовых сот. При III степени меланоциты со значительной атипией расположены диффузно в базальном и шиповатом слоях эпидермиса. В отличие от меланомы при диспластическом невусе отсутствует инвазия в поверхностные слои эпидермиса.
Диагноз ставят по клиническим и гистологическим признакам. Диагноз «диспластический невус или невус с клиническими признаками дисплазии» устанавливается только при наличии четырех клинических признаков. Из них два обязательных: размеры образования не менее 5 мм и присутствие в элементе плоского компонента. При отсутствии этих двух клинических признаков данный диагноз не может быть установлен. После определения этих двух облигатных клинических признаков выбирают еще два из четырех: пятно с возвышающимся папулезным компонентом; причудливая, неправильная форма с изрезанными краями; нечеткие, размытые границы, которые переходят в окружающую нормальную кожу; универсально черная окраска (но не такая интенсивная, как при меланоме) или неравномерно пестрая с оттенками черного, коричневого, рыжеватого и светло-красного.
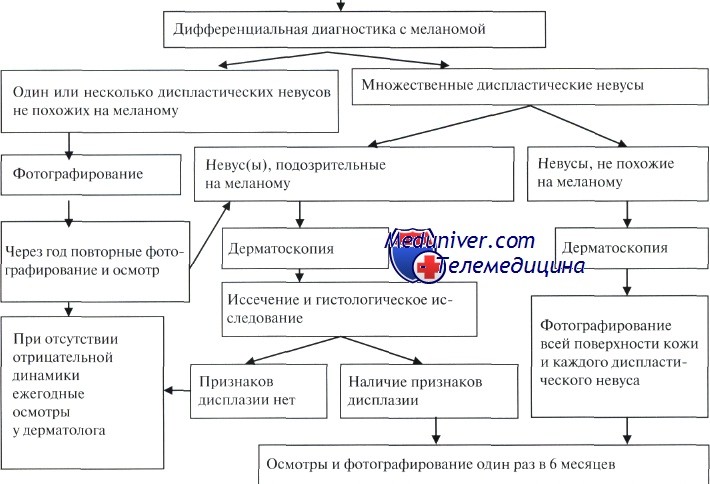
При наличии множественных диспластических невусов на одном из этапов наблюдения может понадобиться проведение иссечения какого-либо из этих образований для получения гистологической верификации.
Материал для проведения гистологического исследования берется в соответствии со следующими правилами: вырезать только фиксированный материал, предпочтительно — острым глазным скальпелем; направление линии вырезки должно совпадать с наименьшим размером кожного лоскута; вырезать для исследования центральный участок пятна, оставляя по краям «горбушки», которые тоже нужно исследовать; при наличии на фоне пятна бляшки вырезать в направлении, оптимальном для ее изучения.
Дифференцируют по клиническим признакам с приобретенным и врожденным невоклеточными невусами, поверхностно распространяющейся меланомой, злокачественным лентиго.
Поверхностно распространяющуюся меланому клинически очень трудно отличить от диспластического невуса. Подозрительные на меланому образования лучше иссекать и выполнять гистологическое исследование.
Злокачественное лентиго в начале своего развития имеет схожие клинические характеристики с диспластическим невусом. Однако чаще всего очаги поражения при меланозе Дюбрея располагаются на открытых участках кожного покрова. Кроме того, последние, как правило, имеют размеры от 3 до 20 см и более, что для диспластического невуса нехарактерно.
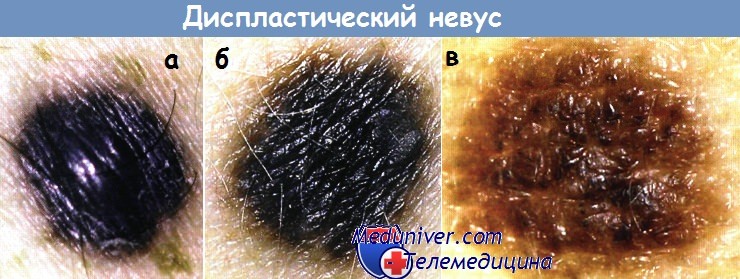
а - Диспластический невус черной окраски в виде пятна, в центре которого папулезный компонент.
В данном невусе помимо двух облигатных определяются еще два других клинических признака дисплазии: возвышающийся папулезный компонент и универсально черная окраска.
б - Диспластический невус у пациента 29 лет. Невус существовал с раннего детства.
Причина удаления невуса — появление узелка на поверхности образования и усиление черного оттенка в окраски.
в - Диспластический невус, который удалили с помощью иссечения.
Течение и прогноз. Диспластический невус может быть стабильным, трансформироваться в поверхностно распространяющуюся меланому или регрессировать.
Большинство диспластических невусов не являются неизбежными предшественниками меланомы. На фоне диспластического невуса меланома развивается лишь в 9% случаев. Она по клиническим, гистологическим и биологическим проявлениям отличается от известных форм меланомы и некоторыми авторами рассматривается как «минимальная меланома». Другие исследователи опухоль с подобными изменениями называют «меланома in situ», при этом авторы указывают на благоприятный прогноз и практически 100%-ную выживаемость больных. Прогноз зависит от времени возникновения диспластических невусов. Появление и существование этих невусов у молодых пациентов не является тревожным симптомом; они, как правило, в меланому не трансформируются. Возникновение диспластических невусов в возрасте 40—50 лет можно рассматривать как аномальное явление и требует тщательного наблюдения за такими пациентами.
Клинические признаки ранней стадии развития меланомы в пределах диспластического невуса обозначаются как «синдром малых признаков» минимальной меланомы: появление субъективных ощущений в области пятна в виде зуда, чувства распирания, неудобства; возникновение на фоне пятна одного или нескольких бляшковидных образований, слегка выступающих над уровнем кожи; поверхность над бляшками гладкая, блестящая, с потерей кожного рисунка; изменение интенсивности окрашивания бляшек по сравнению с пятном; появление припухлого розоватого венчика вокруг пигментного пятна. При гистологическом исследовании минимальной меланомы на фоне диспластического невуса обнаруживается следующая картина.
В области бляшек в утолщенном эпидермисе атипичные полиморфные меланоциты с крупными гиперхромными ядрами неправильно-округлой формы (эпителиоидно-клеточный вариант строения меланомы), иногда обнаруживается веретеноклеточный вариант меланомы. Клетки располагаются диффузно и небольшими скоплениями и, что особенно важно для дифференциальной диагностики с диспластическим невусом, распространяются по всей толще эпидермиса, вплоть до рогового слоя. Инвазивного роста в дерму не выявляется — базальная мембрана эпидермиса определяется четко (I уровень инвазии по Кларку). В то же время в некоторых случаях на отдельных участках минимальной меланомы дермоэпидермальная граница становится размытой, гомогенная розоватая полоска конденсированного коллагена в субэпидермальном отделе не определяется.
В этой зоне обнаруживается обильный лимфоплазмоцитарный полосовидный инфильтрат. Это является следствием разрушительного действия фермента коллагеназы, активно продуцируемой злокачественными меланоцитами, на соединительнотканные структуры дермы. В подобных случаях сложно разграничить I и II уровни инвазии меланомы, поэтому обозначают уровень инвазии как I—II.
У диспластического невуса может быть благоприятное инволюционное развитие. В этом случае меланоциты имеют тенденцию проникать сквозь базальную мембрану эпидермиса в дерму (как при простом меланоцитарном невусе), трансформируясь при этом в невусные клетки. По данным некоторых авторов, такие наблюдения составляют 30% случаев от всех диспластических невусов. При этом после гистологического исследования выставлялся диагноз диспластического невуса с формированием структур внутридермального невуса.
При синдроме диспластических невусов прогноз неблагоприятный, меланома у пациентов с этим заболеванием развивается значительно чаще.
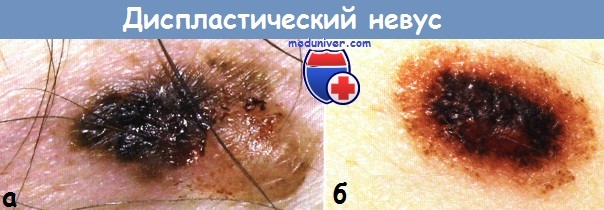
а - Диспластический невус у пациента 62 лет.
С детства существовал меланоцитарный невус в области боковой поверхности туловища справа, который со временем потерял пигмент, 6 месяцев назад рядом с беспигментным узелком появилось пигментированное пятно.
При первичном осмотре проводилась дифференциальная диагностика между диспластическим невусом и поверхностно распространяющейся меланомой.
Цитология материала из плоского пигментированного компонента — меланоцитарный невус с атипией отдельных клеток,
гистология — меланоцитарный невус с признаками очаговой меланотической дисплазии средней степени выраженности.
б - Диспластический невус у девушки 32 лет.
Иссечение, гистология — центральная часть опухоли состоит из доброкачественного сложного невуса,
а периферическая — из диспластического лентигинозного меланоцитарного компонента.
Лечение. Все диспластические невусы удалять не рекомендуется, так как большинство из них со временем уменьшаются в размере, или разрешаются, или трансформируются в дермальные меланоцитарные невусы. Показано тщательное наблюдение с фотографированием и измерением размеров диспластических невусов, а также профилактические осмотры у опытного дерматолога каждые 12 месяцев и при возникновении признаков, подозрительных на меланому. Иссекают изменяющиеся или подозрительные невусы у пациентов независимо от пола, а также нестабильные диспластические невусы у женщин перед беременностью.
Это обусловлено тем, что у специалистов и пациентов существует мнение о возможных изменениях в невусах при беременности и лактации. Иссечение проводят с последующим обязательным гистологическим исследованием. Может потребоваться удаление образований, постоянно подвергающихся травматизации или расположенных в месте, связанном с высоким риском малигнизации. Кроме того, удаляют невусы, если они труднодоступны для осмотра (слизистые оболочки, аногенитальная область и др.). При иссечении диспластического невуса отступают от краев образования не менее чем на 0,5 см. Если клинические признаки дисплазии у невуса выражены, то лучше отступить от краев на 1 см. Это обусловлено тем, что по клиническим признакам пигментное образование похоже на диспластический невус, а по результатам гистологического исследования иногда определяют меланому с толщиной опухоли до 1 мм.
При обнаружении диспластического невуса пациент нуждается в регулярных осмотрах, частоту которых определяет врач. Осматривается все тело, включая кожу головы и места, скрытые нижним бельем. Необходимо объяснять важность защиты кожного покрова от УФО и самоконтроля за имеющимися и новыми пигментными образованиями. При приеме пациентов с диспластическими невусами врачу следует придерживаться схемы ниже.
1) Выявление четырех клинических признаков дисплазии, на основании которых можно установить диагноз диспластического невуса.
Два облигатных признака:
— размеры не менее 5 мм;
— присутствие в элементе плоского компонента.
Далее производится выбор двух других признаков из нижеперечисленных:
— характер элемента (пятно с возвышающимся папулезным компонентом);
— форма (причудливая, неправильная с изрезанными краями);
— границы (нечеткие, размытые, которые переходят в окружающую нормальную кожу);
— окраска универсально черная (но не такая интенсивная, как при меланоме) или неравномерно пестрая с оттенками черного, коричневого, рыжеватого и светло-красного.
2) Дифференциальная диагностика с вариантами обычных приобретенных невусов (плоские поражения и поражения с плоской периферией и слегка возвышающимся центральным компонентом). Появившиеся невусы такой формы в детском и подростковом возрасте, как правило, являются обычными, а в возрасте после 30 — диспластическими.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
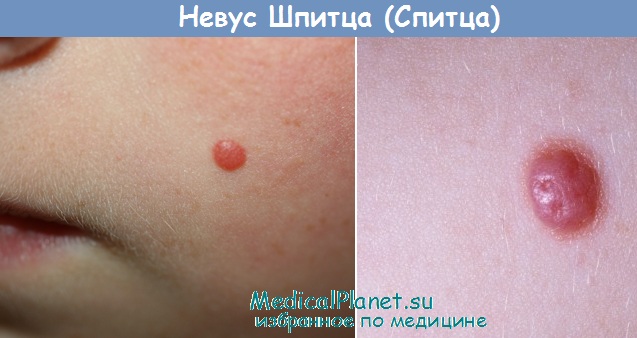
Невус Шпиц (Спитц)
Синонимы: атипичный веретеноклеточный невус, невус ювенильный, меланома доброкачественная юношеская, невус Спитц, невус Аллена—Шпиц.
Определение. Доброкачественное быстрорастущее образование, которое относится к ве-ретеноклеточным и эпителиоидно-клеточным невусам.
Этиология и патогенез невуса Шпиц. Повышенная частота возникновения у детей, а также в период беременности и пубертатного периода указывает на роль гормонального влияния.
Частота. Заболеваемость невусами Шпиц оценивается в диапазоне от 1,4 до 1,66 на 100 тыс. человек (включая все возрастные группы).
Возраст и пол невуса Шпиц. Возникает преимущественно у детей и подростков. Половых предпочтений нет. Около трети больных — дети до 10 лет, еще около трети — лица в возрасте 10—20 лет. Средний возраст, по данным авторов, которые проводили исследования на большой выборке пациентов, составил 30,2 лет (возрастной диапазон от 3 до 77 лет). Однако за пределами четвертого и пятого десятилетий жизни невус Шпиц встречается в единичных случаях.
Элементы сыпи. Образование представляет собой небольшой одиночный куполообразный безволосый узел, размерами, как правило, менее 1 см в диаметре. Встречаются очаги от 2 мм до 2 см (средний диаметр — 8 мм). Поверхность опухоли гладкая, иногда бородавчатая или папилломатозная. В окружающей коже могут быть телеангиэктазии. В редких случаях возможно изъязвление. Опухоль, как правило, единичная, в 1—2% случаев — множественная. Множественные очаги возникают чаще у детей в возрасте до 5 лет. Существует классификация множественной формы невуса Шпиц, которая выделяет четыре типа.
Первый тип является диссеминированным (очаги разбросаны на разных участках кожного покрова). При втором типе невусы Шпиц сгруппированы на неизмененной коже, при третьем — на гипопигментированном участке, при четвертом — на гиперпигментированном участке коже. До 2008 г. описано всего 20 случаев возникновения множественных невусов Шпиц, сгруппированных на гиперпигментированном участке кожи.
Цвет обычно розово-красный (при обильной васкуляризации) или желто-коричневый, реже — красно-коричневый, темно-коричневый. Также окраска может быть неравномерной.
Пальпация. Плотная консистенция.
Локализация любая. У детей и подростков в 42% случаев обнаруживается на голове. Чаше опухоль располагается на лице, реже — на туловище, конечностях.
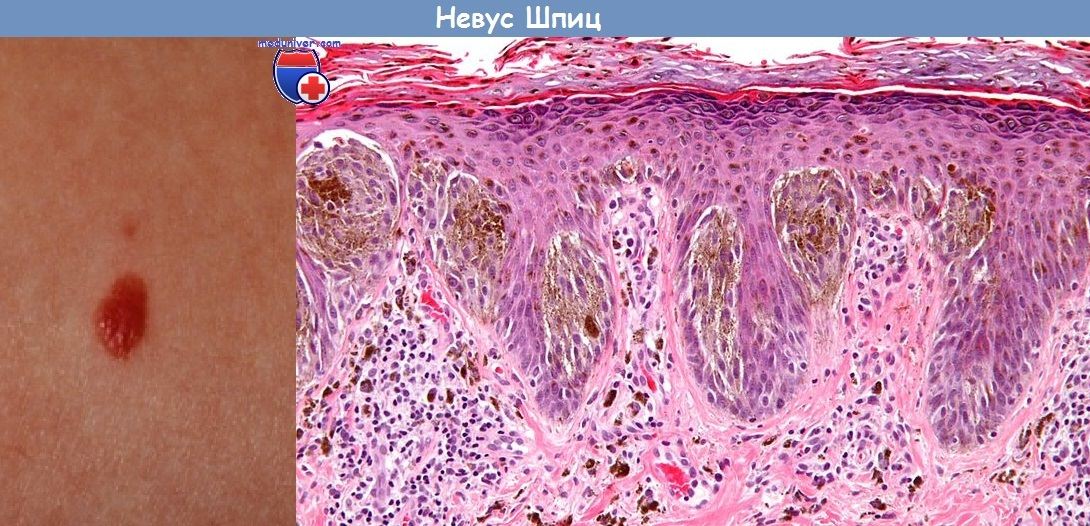
Гистология невуса Шпиц. Гистологически невус может быть пограничным (9,5%), смешанным (66%) и внутридермальным (24,5%). Преимущественно невусные клетки веретенообразные (54,5%), но могут быть эпителиоидными (21%), а в 24,5% случаев встречается комбинированный тип. Невусные клетки располагаются главным образом ограниченными гнездами. В строме очень часто наблюдаются отек и телеангиэктазии. Меланин во многих случаях или практически отсутствует, или его очень мало. Иногда встречаются митозы и воспалительные инфильтраты. В эпителиоидных клетках часто обнаруживают много крупных, гиперхромных ядер.
В 80% биопсий в базальном слое также встречаются коалесцирующие (слипающиеся) эозинофильные частицы (тельца Камино). Также встречается выраженная десмопластическая реакция стромы (десмопластический невус Шпиц), которая может симулировать инвазивный рост в дерму и вызвать трудности у патоморфологов в дифференциальной диагностике с меланомой.
Диагноз ставят на основании данных гистологического исследования. По клиническим признакам диагноз установить трудно. Однако быстро выросшее куполообразное образование у ребенка позволяет предположить невус Шпиц. Кроме того, гистологическая картина настолько напоминает меланому, что отличить эти два образования может только опытный морфолог. Существуют дифференциально-диагностические критерии, помогающие решить эту задачу. Для невуса Шпиц характерны следующие признаки: четкие границы (может наблюдаться при узловой меланоме); слабовыраженный полиморфизм клеток большей части опухоли; относительная симметричность (может быть при меланоме); множественные тельца Камино (могут быть при меланоме); рост в виде тяжей и отдельных клеток по нижнему краю опухоли; наличие как веретеновидных, так и эпителиоидных клеток; отсутствие атипичных митозов, а также митозов в глубоких участках опухоли; отсутствие изъязвления (не исключает меланому). Критерии, которые более всего характерны для меланомы, следующие: изъязвление, глубокое распространение (особенно подкожный жир), большой размер (более 1 см), большая клеточная плотность, утрата созревания, глубокие митозы (более 3 митозов в нижней трети), высокая митотическая активность (менее 4—6 на 1 мм2), аномальные митозы и выраженная ядерная атипия.
Дифференциальная диагностика невуса Шпиц. Чаще приходится дифференцировать с телеангиэктатической гранулемой и гемангиомой. Это обусловлено тем, что невус Шпиц обычно не содержит пигмент меланин. Также дифференцируют с ювенильной ксантогранулемой, контагиозным моллюском, мастоцитомой, вульгарной бородавкой, дерматофибромой, келоидом, внутридермальным меланоцитарным приобретенным невусом, диспластическим невусом, узловой меланомой.
Течение и прогноз невуса Шпиц. Характеризуется внезапным появлением. Вначале растет быстро, затем уплощается и остается годами без изменения. Может достигать размеров более 1 см. Некоторые образования могут претерпевать морфологическую трансформацию и превращаться в дермальные меланоцитарные невусы. Может трансформироваться в меланому.
Это зависит от гормональных и возрастных факторов. Риск злокачественного перерождения наступает с половой зрелостью. Злокачественное перерождение наблюдается редко. Развитие меланомы на фоне опухоли Шпиц не выше, чем на фоне меланоцитарного смешанного невуса. Однако в настоящее время в современных публикациях в зависимости прежде всего от патоморфологических признаков, а также клинических, выражающихся в течении и прогнозе, выделяют три вида шпицподобных поражений: классический и атипичный невус (опухоль) Шпиц, а также шпицподобная меланома. Термин «атипичная опухоль Шпиц» впервые стал встречаться в зарубежных публикациях с середины 70-х годов XX века, где были продемонстрированы случаи, отличающиеся от обычных невусов Шпиц.
У шести пациентов клетки невуса Шпиц были выявлены в регионарных лимфатических узлах («метастатический невус Шпиц»). По заключению авторов, у больных не было дальнейшего прогрессирования заболевания, но длительное наблюдение за пациентами не осуществлялось. Атипичные формы невуса Шпиц вызывают затруднение в диагностике у патоморфологов. Такие новообразования требуют тщательного наблюдения, так как нельзя исключить опухолевой прогрессии в данных невусах. Классический невус Шпиц обнаруживается в 47,2% случаев и чаще локализуется в области нижних конечностей (30,8%), головы и шеи (19,1%), спины (17,6%), верхних конечностей (17,6%).
Атипичный невус Шпиц выявляется в 52,82% случаев и чаще располагается в области нижних конечностей (40,8%), верхних конечностей (22,4%), головы и шеи (18,4%), спины (15,8%). Все эти пациенты имели средний период наблюдения 109 месяцев (9,1 лет; с временным диапазоном от 1 до 206 месяцев). Помимо пациентов с классическими и атипичными невусами Шпиц авторы среди обследуемых 157 человек наблюдали 10 больных со шпицподобной меланомой и 3 пациентов с меланомой, развившейся на фоне невуса Шпиц.
Лечение невуса Шпиц. Существует мнение, что при классической клинической картине и типичном анамнезе лечение не нужно. Однако чаще новообразование иссекают до окончания пубертата. Расстояние от края невуса до границ резекции не менее 10 мм. При неполном иссечении вероятность рецидива составляет 10—15%. В послеоперационном периоде целесообразно динамическое наблюдение до 1 года.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Меланома шпицподобная
Шпицподобными меланомами в настоящее время называют злокачественные меланоцитарные опухоли, которые по своим патоморфологическим признакам имеют поразительное сходство с невусами Шпиц. Впервые публикации о таких поражениях появились в конце 70-х годов XX века.
Диагноз «шпицподобные меланомы» устанавливается крайне редко и, как правило, ретроспективно у молодых людей после прогрессирования метастатической опухоли Шпиц. Некоторые атипичные формы невуса Шпиц могут давать метастазы в регионарные лимфатические узлы без последующего развития опухолевой прогрессии.
В отличие от них шпицподобные меланомы, видимо, имеют агрессивный потенциал для распространения опухолевого процесса за пределы регионарных лимфатических узлов. Однако существует мнение об отрицании существования нозологической формы «шпицподобная меланома». Авторы утверждают, что существуют невус Шпиц и меланома.
Считается, что шпицподобные опухоли у детей являются доброкачественными, а у людей после 30—40 лет — злокачественными. Такой подход в некоторых случаях приводит к гипердиагностике меланомы у пациентов после 30 лет, которым могут быть применены неадекватные агрессивные методы лечения. С другой стороны, пациенты в детском возрасте будут иметь ложное и необоснованное заключение о доброкачественности процесса.
В настоящее время в этих случаях может применяться термин «меланоцитарные опухоли с неопределенным злокачественным потенциалом».


Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
- Вернуться в оглавление раздела "Дерматология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Юношеская меланома – это доброкачественное новообразование, вид смешанного невуса, появляющийся в первые годы жизни или в подростковом возрасте и протекающий бессимптомно. Представляет собой папулу розово-красного или желто-коричневого цвета с четкими границами и различной консистенцией. Располагается чаще на лице, реже на коже конечностей, на начальных этапах быстро растет, затем рост прекращается. Юношеская меланома диагностируется на основании результатов гистологического исследования, выявляющего характерные для образования признаки и исключающего более опасные для жизни опухоли. Лечение хирургическое, проводится иссечение невуса, обычно при помощи лазера.
МКБ-10
Общие сведения
Юношеская меланома не является опухолью. Еще в начале XX века она была названа так из-за клинической картины и морфологического строения, очень близкого к злокачественной меланоме. Однако в 1948 году американский патоморфолог Софи Шпиц определила невусную структуру образования, чем объясняется второе его название – невус Шпица (Спитца). Общий уровень заболеваемости составляет около 1,5 случаев на 100 000 человек все возрастных групп. Наблюдается в большинстве случаев у детей 3-15 лет. Реже встречается у подростков старшего возраста и взрослых, у 10% пациентов имеется с рождения.
Как и все виды комбинированных невусов, является доброкачественным образованием. Случаи малигнизации редки, однако в последние годы увеличивается число атипичных форм с нехарактерными морфологическими признаками и локализацией, чаще встречаются множественные невусы Шпица (1-2% от общего числа случаев). Атипичные новообразования с большей вероятностью могут перерождаться в меланому, что обеспечивает рост актуальности юношеской меланомы в педиатрии. Наряду с этим меняется и тактика лечения, которое становится более радикальным. Хирургические техники также совершенствуются.

Причины
Этиология образования неизвестна. Определенная роль отводится генетической предрасположенности, однако в семьях детей с юношеской меланомой нечасто выявляются случаи аналогичных опухолей и подобных образований. Предполагается также гормональное влияние, на что указывает возраст наиболее частого появления невуса (при рождении, в первые годы жизни либо в пубертате). В остальном происхождение меланомы остается неясным.
Патоморфология
Морфологически образование является смешанным невусом, состоящим чаще из веретеновидных клеток, реже из эпителиоидных. Иногда оба типа клеток встречаются одновременно. Невус может располагаться на границе с дермой либо интрадермально.
Для юношеской меланомы характерно веретеновидноклеточное строение, при этом клетки располагаются вертикальными рядами. Реже невус представлен эпителиоидными клетками, имеющими множество ядер с характерной локализацией вблизи клеточной мембраны, а не по центру. Сами клетки могут иметь лишь незначительную степень атипизма. Митотические процессы не наблюдаются, в отличие от злокачественных неоплазий, в которых отмечается активное деление клеток. При этом границы образования четко дифференцируются. При диаскопии юношеская меланома просвечивается точно так же, как и здоровые слои кожи.
Классификация
Выделяют 4 клинических варианта новообразования, которые различаются не только по морфологической структуре, но и по степени опасности злокачественного перерождения, которая к последнему типу становится максимальной:
- Малопигментированная опухоль мягкоэластической консистенции розового или светло-коричневого цвета, исчезающего при диаскопии.
- Малопигментированная опухоль плотной консистенции (фиброматозный тип, иногда с телеангиэктазиями).
- Пигментированное новообразование с гладкой, реже – шелушащейся поверхностью.
- Множественные элементы красновато-коричневатого цвета на фоне пятен типа «кофе с молоком».
Симптомы юношеской меланомы
Образование появляется внезапно и начинает быстро расти. После достижения максимального размера (до 10 мм) рост прекращается. Типичная локализация – кожа головы и лица, реже встречается на конечностях. Юношеская меланома практически всегда является единичной, случаи множественных невусов составляют около 2%. Образование имеет мягкоэластическую или плотную консистенцию, цвет обычно розово-красный или желто-коричневый, реже наблюдаются более темные оттенки вплоть до темно-коричневого и даже черного. Юношеская меланома всегда гладкая, без оволосения, слегка выступает над поверхностью кожи, имеет четкие границы. При несоответствии перечисленным признакам необходимо уточнять диагноз и исключать малигнизацию.
Диагностика
Клиническая диагностика затруднена в связи с большим морфологическим сходством с меланомой и множеством других образований. Педиатр может заподозрить доброкачественную юношескую меланому на основании возраста ребенка, размеров неоплазии до 10 мм, четких границ и отсутствия изъязвления. Однако даже эти признаки не позволяют полностью исключить злокачественную меланому. Для этого необходимо проведение гистологического исследования с определением клеточного состава невуса, а также конкретных особенностей клеток.
Лечение юношеской меланомы
Специалисты продолжают дискутировать по вопросам терапии. С одной стороны, малигнизация происходит достаточно редко, поэтому необходимыми мерами могут считаться лишь регулярное наблюдение и гистологическое исследование. С другой стороны, современные методы хирургии позволяют легко избавиться от юношеской меланомы.
Рекомендуется удалять меланому до наступления пубертатного возраста, поскольку именно в этот период отмечается самый высокий процент озлокачествления образований. Операция проводится хирургическим лазером. Обязательными условиями являются широкое иссечение меланомы с отступом от измененной ткани на 10 мм с каждой стороны. В этом случае рецидивирования не происходит. Прогноз благоприятный.
Пятнистый невус обычно появляется в детском возрасте, однако сообщается о возникновении его в детском и подростковом возрасте. Распространенность среди лиц европейской расы составляет 2-3%.
Этиология и патогенез пятнистого невуса такие же, как и при распространенном приобретенном меланоцитарном невусе. Описаны семейные случаи.Ультрафиолетовое облучение не имеет патогенетического значения. Сегментарная или зостериформная локализация предполагает системные аномалии.
Локализованная форма
Очаги могут локализоваться в любом месте, но чаще всего в области груди и на верхних конечностях.По размеру различают:
- маленькие - менее 1, 5 см
- средние - 1, 5-20 см
- гигантские - более 20 см
Сегментная форма
 Характеризуется крупными очагами с резким ограничением по сегментам туловища.Может встречаться с различной частотой при нейрофиброматозе I типа |
Зостерформный пятнистый невус
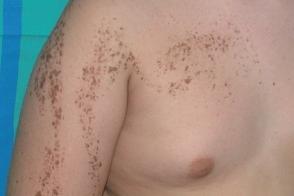 Очаги линейной формы расположены по линиям Блашко.В большинстве случаев отмечается отсутствие фонового пятна "кофе с молоком" |
Системная форма (синдром папулезного пятнистого невуса)
Сочетание пятнистого невуса с системными и местными аномалиями
- Наличие пятнистого невуса
- Сегментарная или зостерформная форма
- Папулезный субтип
- Аномалии нервной, костно-мышечной системы на стороне поражения (чаще парезы, параличи, гипертрофия и атрофия мышц)
- Отсутствие эпидермального невуса и невуса сальных желез
Комбинированный пятнистый невус
Сочетание пятнистого невуса с другими невусами и заболеваниями кожи.
Меланома из пятнистого невуса
Течение заболевания
Пятнистый невус персистирует неопределенно долгое время. Если невус присутствовал с рождения, то с возрастом он может увеличиваться в размерах.
Диагноз устанавливают клинически. Слабо видимое фоновое пятно можно обнаружить при осмотре очага лампой Вуда.
Сам пятнистый пигментный очаг имеет гистологические признаки простого лентиго, а мелкие пятна и папулы обычно представляют собой пограничные, сложные невусы или , редко, диспластические невусы или невусы Шпитц.
- Невус сгруппированный ограниченный (отсутствие фонового пятна)
- Врожденный меланоцитарный невус
- Невус Беккера (локальный гипертрихоз)
Риск развития злокачественной меланомы кожи требует периодического контроля (с фотодокументацией исходного состояния), особенно в случае врожденных или крупных очагов. Изменения в клинической картине или атипичные характеристики требуют гистологической оценки состояния. В таком случае необходима полная хирургическая эксцизия с наложением швов.
Читайте также:

