Ревматолог лечит ли кожные заболевания
Обновлено: 24.04.2024
Иммунная система - это «вооруженные силы» организма. А знаете ли вы, что иногда она по разным (во многом и сегодня непонятным причинам) «ополчается» на собственный организм как на «чужака»? Что при этом происходит? Какие органы и ткани попадают под «прицел» иммунитета? И, наконец, какой доктор способен разобраться и повлиять на эту ситуацию?
За ответами на эти и другие вопросы мы отправились на прием к врачу-ревматологу ООО «Клиника Эксперт Тверь» Масюкову Семёну Андреевичу.
- Семён Андреевич, кто такой ревматолог и лечение каких органов входит в компетенцию врача этой специальности?
Это специалист, занимающийся лечением так называемых иммуновоспалительных заболеваний. Они возникают из-за сбоя иммунной системы, при котором она перестает «узнавать» свои клетки и ткани, и начинает атаковать их. Эти патологии еще называют аутоиммунными.
Что же лечит ревматолог? Это такие недуги, как ревматоидный артрит, системная красная волчанка, болезнь Бехтерева, склеродермия, синдром Шегрена, системные васкулиты.
Кроме того, ревматологи занимаются некоторыми ортопедическими болезнями - суставными, сухожильно-связочными, мышечными.
Если говорить об органах, которые мы лечим, то здесь проще назвать тот, который аутоиммунным процессом не затрагивается. Всё потому, что аутоиммунные заболевания - это недуги системные, т.е. поражения органов обычно множественные. Например, при ревматоидном артрите, помимо суставов, в патологический процесс могут вовлекаться почки, сосуды, сердце. При системной красной волчанке - почки, сердце, нервная система.
- Когда появилась ревматология, как наука, и как она развивалась в нашей стране?
История развития ревматологии в нашей стране относится примерно к середине XX столетия. Корифеем этого направления медицины считается академик Валентина Насонова (в ее честь назван НИИ ревматологии в Москве).
В начале ревматология шла рука об руку с кардиологией, так как наиболее распространенным недугом была острая ревматическая лихорадка (ранее - ревматизм) с вовлечением в процесс сердца. Ближе к концу 90-х годов, в связи с развитием антибиотикотерапии, этот диагноз практически полностью исчез. В связи с этим происходит постепенное разделение кардиологии и ревматологии. Центральное место в лечебной работе стали занимать специфические патологии опорно-двигательного аппарата (о некоторых из них я говорил ранее).
Уже в 90-х годах начинается более тесное сотрудничество с мировыми ревматологическими организациями. На сегодняшний день в своей практике мы используем практически те же самые протоколы, что и наши зарубежные коллеги. Современная ревматология - это оформившаяся самостоятельная научно-практическая область медицины. На данном этапе идет расширение сферы ее интересов на ряд заболеваний, в развитии которых иммуннопатологические механизмы также могут иметь существенное значение.
- При каких симптомах необходимо обращаться к ревматологу?
Прежде всего, это суставные проявления: боли в суставах (при нагрузке или в покое), их припухание, изменение формы, покраснение кожи над ними, уменьшение объема движений. Другие жалобы и проявления могут включать общую слабость и слабость в конечностях; беспричинную длительную лихорадку, потерю веса; кожные высыпания и другие, их много.
- Для того, чтобы прийти на приём к врачу этой специальности, необходимо направление другого врача или пациент может самостоятельно принять решение обратиться за медицинской помощью к ревматологу?
На практике чаще человек попадает к ревматологу по направлению другого доктора, однако он может обратиться и сразу. В последнем случае консультация нередко заканчивается исключением нашей патологии и дальнейшим лечением пациента у врачей другого профиля.
- Чем отличается детский и взрослый ревматолог?
Принципиальная разница - разный возрастной контингент. Спектр заболеваний практически тот же, однако у детей они могут протекать более активно, требовать более частого стационарного лечения.
- Как проходит первичный приём у ревматолога и необходимо ли к нему подготовиться? Может, нужно сдать какие-то анализы?
Больной подробно опрашивается доктором. Уточняются все нюансы имеющегося у пациента состояния, за продолжительный период времени (многие годы). Далее больной полностью осматривается. На этом этапе устанавливается предварительный диагноз, который затем подтверждается, либо исключается на основании лабораторно-инструментальных методов исследования.
Если ревматолог находится недалеко и вы физически в состоянии посетить его более одного раза, то сначала целесообразно показаться ему, а потом сдавать назначенные анализы. Когда такого доктора поблизости нет, т.е. к нему нужно достаточно далеко ехать, то имеет смысл приехать на прием с некоторым набором уже готовых анализов. Среди них: клинический анализ крови с лейкоцитарной формулой, С-реактивный белок (количественное определение), ревмофактор (количественное определение), мочевая кислота (количественное определение).
Если речь идет о болях в суставе, желательно сделать либо УЗИ, либо рентгенограмму сустава. Если есть возможность, лучше пройти оба исследования.
При наличии МРТ, вместо УЗИ и рентгена, можно сделать магнитно-резонансную томографию суставов.
Рекомендуется взять с собой амбулаторную карту и результаты всех обследований, которые были сделаны за последние годы.
- Семён Андреевич, сейчас широко говорят о том, что медицина должна быть превентивной. Какую роль в этом движении к здоровью может сыграть ревматолог? Врача этой специальности посещают для профилактики?
Если говорить о собственно иммуновоспалительных, системных ревматических заболеваниях, то специфической профилактики для них нет. Определенное значение имеет генетическая предрасположенность. Однако есть факторы, которые, с одной стороны, увеличивают риск возникновения того или иного ревматического заболевания, а с другой, на них все же можно влиять. Это наличие в организме острых и хронических воспалительных процессов (вплоть до кариеса). Поэтому своевременное лечение и, по возможности, ликвидация таких очагов снижают риск развития «наших» патологий. Другие факторы: переохлаждение или перегревание, стресс, курение.
Если речь идет об ортопедических патологиях (например, артрозах, то здесь важное значение имеют сбалансированное питание, адекватный уровень физических нагрузок, контроль массы тела.
- И совершенно противоположный вопрос – что нужно сделать для того, чтобы никогда не стать пациентом ревматологического отделения клиники?
На современном этапе развития медицинской науки полностью застраховаться от возникновения ревматического заболевания невозможно.
Также, вам, вероятно, будет интересно:
Масюков Семён Андреевич
Выпускник лечебного факультета Тверской государственной медицинской академии (в настоящее время - медицинский университет) 2010 года.
С 2010 по 2012 гг. году прошел клиническую ординатуру по специальности «Терапия», в 2013 - первичную переподготовку по специальности «Ревматология».
Окончил аспирантуру. Соискатель ученой степени кандитата медицинских наук.
С 2014 года работает на должности врача-терапевта и ревматолога в ООО «Клиника Эксперт Тверь».
Другие статьи по теме
Визиты к гинекологу должны быть регулярными. Однако часто женщины избегают их, потому. «Милочка, вам давно родить пора»: как не должен говорить гинеколог
Человек ест, чтобы жить. И если питание нарушено, здоровье и жизнь оказываются. Ликбез по врачебным специальностям. Кому поможет диетолог?
У врачей разных специальностей свои, специфические методы работы с пациентами. А что. Хорошо ли работают ваши органы? Идём к врачу функциональной диагностики
Врач-ревматолог занимается диагностикой, лечением и профилактикой заболеваний суставов, изучает нарушения опорно-двигательного аппарата и патологии инфекционной, аутоиммунной и воспалительной природы. Ведущие ревматологи Москвы работают в Юсуповской больнице. Они углубленно занимаются проблемами суставов и сосудов, а также заболеваниями сердца, связанными с ревматологическими процессами в организме. Хороший ревматолог решает следующие вопросы:
Применяет наиболее современные методики инструментальной и лабораторной диагностики ревматологических заболеваний;
Подбирает высокоэффективное лечение;
Разрабатывает индивидуальные меры профилактики, направленные на устранение патологии соединительной ткани.
Найти хорошего ревматолога в Москве нелегко. Специалисты Юсуповской больницы досконально изучили все фундаментальные основы медицины и разбираются во всевозможных сложных клинических ситуациях. Ревматология включает в себя широкий спектр многих заболеваний, проявление которых достаточно разнообразно. Специалист в этой сфере обязан отлично разбираться в кардиологии, почечных заболеваниях, иммунологии и болезнях крови.

Запись к врачу
Записаться к ревматологу необходимо при наличии следующих проявлений болезни:
Ограничения подвижности, болезненности в суставах;
Отечности кожи и температуры над ними;
Болевых ощущений в позвоночнике;
Мышечной и суставной боли;
Изменения рельефа и покраснения кожных покровов.
Чтобы визит к врачу произошел в удобное для вас время, запишитесь к ревматологу через интернет. Консультанты call-центра помогут в выборе время и подробно расскажут, как добраться до Юсуповской больницы.
Как проходит консультация
Консультация ревматолога в Москве начинается с выяснения жалоб, анамнеза заболевания и жизни, объективного обследования, в процессе которого осматривается пораженный участок, устанавливается степень двигательных нарушений путем проведения функциональных проб.
Учитывая схожую симптоматику большинства патологий опорно-двигательного аппарата, для более точной постановки диагноза врач- ревматолог в своей практике использует комплексное обследование. Для исключения ошибки врачи Юсуповской больницы применяют лабораторные и инструментальные методы диагностики. Назначается анализ крови для определения уровня С-реактивного белка, ревматоидного фактора, мочевой кислоты и т. д. Из инструментальных методов врачи используют рентгенографию, ультразвуковое исследование, магнитно-резонансную томографию и компьютерную томографию. Ревматологи Юсуповской больницы индивидуально подбирают оптимальную схему терапии, применяя разнообразные подходы к лечению заболевания в зависимости от общего состояния пациента.
Специалисты в лечении ревматологических заболеваний применяют антибактериальные, нестероидные противовоспалительные средства, анальгетики, цитостатики, проводят гормональную инъекционную терапию. Такой комплексный подход позволяет значительно уменьшить активность воспалительного процесса, замедлить прогрессирование заболевания и предупредить появление возможных осложнений.

Что лечит ревматолог
- Артриты (начиная от плечевого сустава и заканчивая суставами пальцев ног);
- Ревматизм (может являться осложнением перенесённого гриппа или простуды);
- Остеопороз;
- Подагра.
Серьезную опасность для пациентов представляют собой далеко зашедшие ревматические болезни, развитие которых неотъемлемо сопровождается осложнениями. Когда в патологический процесс вовлекаются все опорные соединительные ткани (хрящи, кости, связки) пациент сталкивается с такими глобальными проблемами, как ограничение подвижности тела в пораженных зонах или инвалидностью.
Если пациент попал на приём к врачу-ревматологу с осложненной формой заболевания, то специалист не всегда сможет вылечить его. Ревматологи Юсуповской больницы проводят терапию, направленную на уменьшение выраженности симптомов заболевания и предотвращение осложнений, удлинение периода между обострениями болезни. Усиленная терапия способна улучшить работоспособность составов, вернуть пациенту возможность самостоятельно передвигаться по дому и улице, не прибегая к посторонней помощи.
- Инфекционный артрит;
- Ревматоидный артрит;
- Остеоартрит;
- Синдром Рейтера или реактивный артрит;
- Идиопатический ювенильный артрит;
- Болезнь Бехтерева или анкилозирующий спондилоартрит;
- Фоновые артриты кишечных воспалений;
- Другие виды артритов;
- Болезнь Стилла;
- Подагра и псевдоподагра.
- Ревматологи лечат также диффузные заболевания соединительной ткани:
- Болезнь Шегрена;
- Красную волчанку;
- Дерматомиозит;
- Системную склеродермию.
- Ревматическая полимиалгия;
- Острая форма ревматической лихорадки;
- Рецидивирующий полихондрит;
- Болезнь Бехчета;
- Фибромиалгия;
- Остеопороз.
- Гиперэозинофильный ангиит;
- Микроскопический васкулит;
- Пурпуру Шенлейн-Геноха;
- Аортоартериит;
- Артериит Хортона;
- Узелковый полиартериит;
- Болезнь Кавасаки;
- Васкулит криоглобулинемический;
- Антифосфолипидный синдром;
- Неспецифический васкулит.
Диагностика
Как показывает практика, на прием к врачу-ревматологу пациент попадает не напрямую, а по направлению от смежных специалистов. Учитывая тот факт, что ревматология тесно связана с другими направлениями медицины, симптоматика ревматологических заболеваний очень схожа с проявлениями других болезней. В первую очередь, это инфекционные, кардиологические, онкологические и гематологические заболевания.
Первый этап инструментальной диагностики ревматологических заболеваний – рентгенография. В качестве дополнительных методов ревматологи используют МРТ (магнитно-резонансную томографию) и КТ (компьютерную томографию). МРТ – метод, с помощью которого врач послойно сканирует тело больного благодаря магнитному полю и радиоволнам. Снимки МРТ помогают уточнить состояние мягких тканей, окружающих пораженный участок. Применяется для уточнения диагноза и дальнейшей тактики лечения при ревматических заболеваниях межпозвоночных дисков, нервных волокон и связок. КТ (компьютерная томография) производится рентгеновскими лучами, которые предоставляют сведения о физических свойствах поражённого органа.
В Юсуповской больнице ревматологи применяют современный метод диагностики— денситометрию. Он заключается в тщательном изучении особенностей плотности костной ткани. Такой метод играет важную роль в диагностике остеопороза. Также стандартно делается общий анализ крови, который позволяет выяснить воспалительный процесс в организме или же другие специфические признаки воспалительного процесса.
Специалисты Юсуповской больницы выполняют рекомендации, утверждённые главным ревматологом России, международные протоколы. Они для диагностики и лечения пациентов применяют новейшую аппаратуру ведущих европейских производителей, инновационные схемы лечение современными препаратами в соответствии с действующими протоколами. Хороший ревматолог – это и терапевт, и нефролог, и кардиолог. Аутоиммунные болезни могут поражать нервную, эндокринную систему, пищеварительный тракт. Поэтому в Юсуповской больнице в лечебном процессе принимают участие смежные специалисты.
Вы ищете врача-ревматолога в Москве и не знаете, к кому записаться на консультацию? В Юсуповской больнице каждому пациенту проводят комплексное обследование. Это первый шаг на пути к выздоровлению. Благодаря индивидуальному подходу к лечению каждого пациента врачам Юсуповской больницы удается добиться замечательных, стойких результатов. Записаться к ревматологу в Москве на прием или консультацию можно по телефону контакт-центра Юсуповской больницы.
Системные заболевания в организме человека с вовлечением ряда органов и систем требуют лечения у узких специалистов. Именно они распознают природу болезни по специфическим симптомам и жалобам пациента и смогут назначить комплексную эффективную терапию. Ревматология стала самостоятельной отраслью медицины чуть более полувека назад.
Кто такой ревматолог?
Специалист внутренней медицины, врач-ревматолог занимается диагностикой и лечением заболевания соединительной ткани и кардиальных патологий. Иными словами, в поле его зрения попадают заболевания суставов, почек, сердца, легких и кожи, не связанные с воспалениями микробного характера. В его ведении аутоиммунные процессы.
Современная медицина насчитывает порядка 200 болезней, изучением, профилактикой и лечением которых занимается ревматолог. Условно их объединяют в 6 больших групп:
- кардиальные патологии;
- системные заболевания соединительной ткани;
- васкулиты;
- болезни суставов верхних и нижних конечностей;
- заболевания осевого скелета;
- фоновые нарушения иммунной системы.
В компетенции ревматолога находятся серьезные проблемы со здоровьем, часто носящие хронических рецидивирующий характер и беспокоящие пациента длительный период времени.
С какими симптомами обращаются к ревматологу
Есть определенный перечень симптомов, которые говорят о системных нарушениях в работе организма и служат поводом срочно обратиться к ревматологу. При любой степени выраженности этих симптомов визит к специалисту планируют в ближайшее время.
- боль, скованность и хруст в суставах;
- ломота в теле;
- воспаление, припухлость в области сустава, кожа на ощупь горячая;
- усиление боли в конечностях при нагрузке;
- скованность в теле после сна и отдыха;
- сыпь на коже;
- повышение температуры тела;
- частые носовые кровотечения;
- одышка и боли в грудной клетке; , нарушения ритма;
- отеки.
Системные нарушения чаще проявляются комплексом симптомов от боли и скованности в суставах до выраженных нарушений в показателях биохимии крови. Врачу общей практики в таком случае сложно правильно поставить диагноз, поэтому самым грамотным решением является направление пациента к узкому специалисту.
Чаще всего врач-ревматолог осуществляет терапию следующих заболеваний:
- остеопороз;
- артрит;
- ревматоидный артрит, в том числе юношеский;
- подагра;
- системные васкулиты;
- фибромиалгия;
- ревматизм;
- бурсит;
- системная красная волчанка;
- остеоартроз;
- ревматические пороки сердца;
- болезнь Бехтерева и Рейно;
- склеродермия;
- артропатия и др.
Данные заболевания могут проявляться сезонно, иметь длительный смазанный период течения или наступать остро в холодную пору года, после перенесенной инфекции или вследствие тяжелых физических нагрузок. В любом случае важна правильная постановка диагноза и комплексная терапия. Системные болезни требуют длительной терапии с целым комплексом препаратов и, возможно, с подключением в работу специалистов других областей.
Запишитесь к ревматологу самостоятельно
Не всегда нужно ждать направления терапевта к узкому специалисту. Записаться на консультацию к ревматологу важно при появлении следующих симптомов:
Профилактический осмотр ревматолога нужен после перенесенной урогенитальной инфекции у мужчин и женщин, после стрептококковой ангины у детей и подростков, если у близким родственников диагностирован ревматизм или другие системные заболевания соединительной ткани.
Заболеваниями суставов по статистике страдает 40% населения земли. И все это — следствие невнимательного отношения к здоровью, недолеченные инфекции и позднее обращение к врачу. При отсутствии лечения и стремительном течении ряда болезней человек может стать инвалидом уже через 5 лет. Не откладываете посещение ревматолога, если есть подозрительные симптомы или плохая наследственность.
Ревматология является специализацией внутренней медицины, занимающейся диагностикой и терапией групп заболеваний, проявляющихся в системном/локальном поражении соединительных тканей костно-мышечной системы человеческого организма.
Ревматолог – это врач, который занимается изучением этиологии и патогенеза заболеваний соединительной ткани, а также проводит диагностику этих заболеваний и в последующем проводит терапию и профилактику рецидивов таких болезней. Что лечит ревматолог, и с какими симптомами обращаться к нему?
Для начала давайте разберемся, какие заболевания входят в компетенцию ревматолога.
ЧТО ЛЕЧИТ РЕВМАТОЛОГ
На сегодняшний день, список ревматологических заболеваний достаточно большой (свыше 200 болезней), однако, существует условная классификация ревматологических недугов.
- Системные заболевания, сопровождающиеся поражением соединительных тканей;
- Болезни, возникающие на фоне патологического нарушения функционирования иммунной системы;
- Болезни суставов костной основы груди, позвоночника и черепа (осевого скелета);
- Болезни суставов верхних и нижних конечностей, а также их пояса (добавочный скелет);
- Системные васкулиты;
- Кардиальная патология.
КОГДА СЛЕДУЕТ ОБРАТИТЬСЯ К РЕВМАТОЛОГУ
Существует несколько симптомов, при появлении которых обращаться к данному специалисту необходимо в кратчайшие сроки.
- Суставы сильно скрепят (трещат);
- Отмечается наличие ломота в костном скелете;
- Отмечается наличие воспаления в области суставов;
- Болевой синдром в области суставов, мышечных тканей, костей присутствующий длительное время без каких-либо причин;
- Низкая подвижность суставов, сопровождающаяся неприятными ощущениями, включая боль. При нагрузках болевые ощущения усиливаются;
- Скованность в теле, особенно после ночного сна;
Симптомом ревматологических заболеваний может быть повышение температуры, появление кожной сыпи, головокружение и другие. Вообще симптомов системных заболеваний значительно больше, но, как правило, с ними обращаются первоначально к терапевту, а врач уже в последующем направляет к ревматологу.
Существуют также ситуации, при наличии которых следует обращаться к ревматологу в качестве профилактики.
- Если среди близких родственников кто-либо болел/болеет болезнью Либмана-Сакса, ревматоидным артритом, системным васкулитом или системной склеродермией;
- Если имеют место частые инфекционные заболевания, ангина;
- Имеет место длительное и беспричинное повышение температуры тела;
- Отмечается резкое снижение массы тела без наличия каких-либо существенных причин;
СОВЕТЫ РЕВМАТОЛОГА
Любой человек знает, что самое лучшее лечение заболевания – максимальное снижение вероятности его возникновения. Многие ревматологические болезни можно предупредить, если соблюдать советы, приведенные ниже.
Подагра – это болезнь, связанная с нарушением обмена веществ, при которой ураты (соли мочевой кислоты) накапливаются в суставах. Подагру еще во времена Гиппократа называли «болезнью королей», так как неумеренность в еде и спиртном могли позволить себе только знатные люди.
array(6) < ["ID"]=>string(5) "29154" ["WIDTH"]=> int(620) ["HEIGHT"]=> int(650) ["SRC"]=> string(74) "/upload/sprint.editor/355/img-1653227876-8784-164-podagra-i-genetika-1.jpg" ["ORIGIN_SRC"]=> string(74) "/upload/sprint.editor/355/img-1653227876-8784-164-podagra-i-genetika-1.jpg" ["DESCRIPTION"]=> string(0) "" >
По статистике, в России подагрой болеет каждый 3 человек из 1000. Чаще всего этому заболеванию подвержены мужчины, достигшие 40 лет. Женщины тоже болеют подагрой, но, как правило, после менопаузы. По сути, подагра является одной из разновидностей патологий костно-суставной системы, причиной которой является отложение солей.
Заболевание влияет на все суставы, начиная от суставов пальцев рук до суставов пальцев ног.
Основной причиной возникновения подагры является злоупотребление либо едой (мясом, копченостями, субпродуктами (печенью, почками), бобами, рыбно-соленой пищей, фасолью, шоколадом), либо спиртными напитками. Причиной могут также являться:
- Отягощённая наследственность;
- Характер питания;
- Повышение уровня мочевой кислоты в крови.
К группе риска относятся люди, имеющие:
Заболевание желудочно-кишечного тракта
Люди с малоподвижным образом жизни
Во время течения заболевания происходит накапливание производных мочевой кислоты (кристаллы уратов) в суставах, тканях, органах и других системах организма. Нарушение целостности сустава (частичное или полное разрушение) происходит из-за того, что урат кристаллизуется и откладывается в виде мелких частичек.
Большое содержание мочевой кислоты в организме человека происходит по нескольким причинам:
- Абсолютно здоровые почки не выводят огромное количество мочевой кислоты;
- Мочевая кислота выбрасывается в нормальном количестве, но почки не могут её вывести из организма.
В Юсуповской больнице оказывают современную и эффективную медицинскую помощь пациентам со всеми ревматическими болезнями, в том числе и пациентам с подагрой. В больнице работают квалифицированные ревматологи с многолетним опытом клинической работы. В Юсуповской больнице проводят качественную лабораторную диагностику и инновационные инструментальные методы исследования (ультразвуковая диагностика, магнитно-резонансная томография, компьютерная томография и прочие), которые позволяют распознать развитие ревматических заболевания на ранних стадиях.
array(6) < ["ID"]=>string(5) "29155" ["WIDTH"]=> int(1110) ["HEIGHT"]=> int(737) ["SRC"]=> string(62) "/upload/sprint.editor/08b/img-1653228004-5651-300-dsc-5751.jpg" ["ORIGIN_SRC"]=> string(62) "/upload/sprint.editor/08b/img-1653228004-5651-300-dsc-5751.jpg" ["DESCRIPTION"]=> string(0) "" >
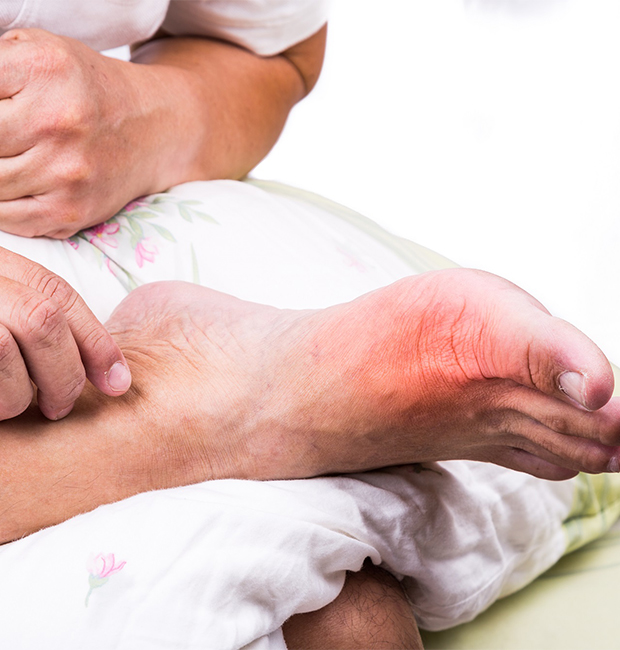
Что такое подагра у мужчин на ногах?
Подагра, как правило, имеет хроническое течение, поэтому полностью излечить её практически невозможно. Данное заболевание проявляется чаще на ногах. У мужчин подагра характеризуется следующими симптомами:
- Острая боль в суставах, усиливающаяся в утреннее время;
- Покраснение и отечность первого пальца;
- Скованность в конечностях;
- Ограничение подвижности;
- Подъем артериального давления;
- Повышение температуры тела;
- Чувство жара;
- Потеря аппетита;
- Частая смена настроения.
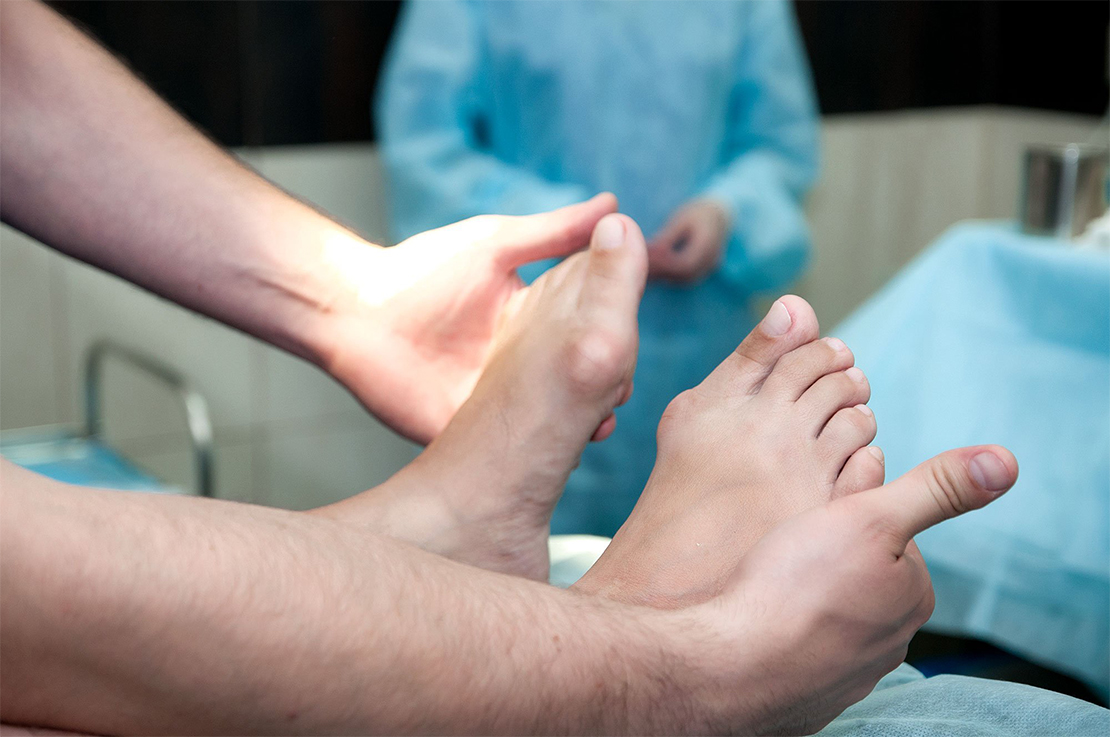
array(6) < ["ID"]=>string(5) "29156" ["WIDTH"]=> int(1024) ["HEIGHT"]=> int(642) ["SRC"]=> string(86) "/upload/sprint.editor/c8b/img-1653228036-6491-840-c951616eaba0dad11d051ca79e3a3b53.jpg" ["ORIGIN_SRC"]=> string(86) "/upload/sprint.editor/c8b/img-1653228036-6491-840-c951616eaba0dad11d051ca79e3a3b53.jpg" ["DESCRIPTION"]=> string(0) "" >
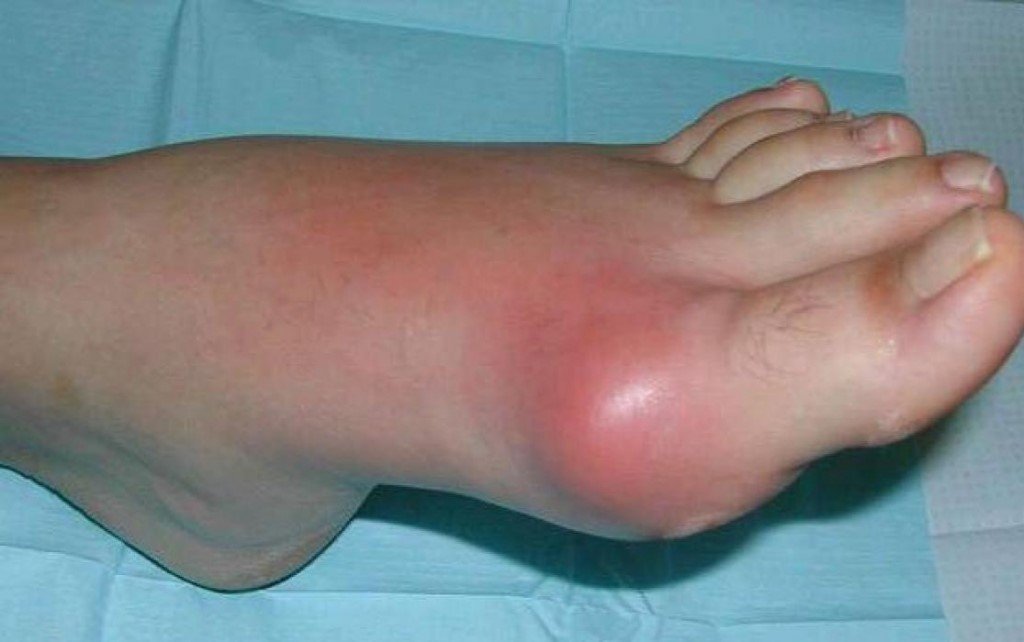
Помимо того, что больных беспокоит сильнейшая боль, во время приступа сустав начинает распухать, краснеть, кожа в этой области становится ярко-красной или багряной, теплой или горячей на ощупь. Даже незначительное прикосновение к воспаленному месту или минимальное движение в суставе причиняют невыносимую боль. После нескольких дней мучительной боли (3-4 дня) симптомы резко прекращаются, будто ничего и не было.
Однако спустя определенное количество времени боль также внезапно возобновляется. Причем, если в начале интервалы между приступами были достаточно длительными (от одного месяца до года), а сами атаки подагрического артрита непродолжительные, то со временем клиническая картина меняется в худшую сторону. Атаки становятся более длительными, а интервалы между ними более короткими.
В конце концов, наступает такой момент, когда боль в суставах имеет постоянный характер, а светлые промежутки между приступами практически исчезают. Данное состояние носит название «подагрический статус», или хронический подагрический артрит. При хроническом подагрическом артрите наступает разрушение суставного хряща, а в рядом расположенных костях образуются специфические дефекты — «пробойники», представляющие собой полость, заполненную микрокристаллами урата натрия.

array(6) < ["ID"]=>string(5) "29157" ["WIDTH"]=> int(300) ["HEIGHT"]=> int(289) ["SRC"]=> string(86) "/upload/sprint.editor/c47/img-1653228123-8194-474-8d257c9f016d4951efb7ba4865ec874f.jpg" ["ORIGIN_SRC"]=> string(86) "/upload/sprint.editor/c47/img-1653228123-8194-474-8d257c9f016d4951efb7ba4865ec874f.jpg" ["DESCRIPTION"]=> string(0) "" >
На фото симптом «пробойника» на кости первого пальца ноги
Кристаллы урата натрия могут также накапливаться под кожей, образовывая белесоватые твердые узелки (тофусы), которые заполнены кашицеобразной массой. Такие тофусы часто образуются вокруг пораженного сустава.
Фото: тофусы вокруг суставов пальцев ног
В особенно запущенных ситуациях подагра может дать осложнения на почки, так как в них тоже могут откладываться ураты, что приводит к мочекаменной болезни, а иногда и к пиелонефриту (воспалению почек).
У мужчин подагра встречается гораздо чаще и в более раннем возрасте, по сравнению с женщинами. Мужская половина человечества подвержена этой патологии уже к 40 годам.
Что такое подагра у женщин на ногах?
Под воздействием провоцирующих факторов у женщин нарушаются естественные процессы выделения мочевой кислоты и поступления ее в организм, уровень мочевины в крови при этом значительно повышается. Это объясняется недостаточной выработкой эстрогенов, которая в женском организме начинается в период менопаузы. Поэтому подагрой чаще всего болеют женщины после 50 лет при остром дефиците полового гормона и патологиях эндокринной системы. Основными симптомами являются:
- Образование тофусов (накопление уратов в суставных тканях);
- Нефролитиаз (скопление мочевины в почках с последующим образованием конкрементов);
- Подагрическая (уратная) нефропатия.
Остались вопросы? Мы вам перезвоним
Мы с радостью проконсультируем вас и ответим на все интересующие вопросы.
Как вылечить подагру на ногах в Москве?
Чем лечить подагру на ногах знают врачи-ревматологи Юсуповской больницы. В борьбе с острыми воспалениями суставов врачи Юсуповской больницы применяют сразу несколько фармакологических групп:
- Нестероидные противовоспалительные средства (такие как Ибупрофен, Индометацин, Диклофенак);
- Урикозурические препараты (с целью снижения содержания мочевой кислоты) - Антуран, Бутадион, Кетазон;
- Кортикостероиды (Преднизолон, Дексаметазон, Триамцинолон).
Уколы при подагре на ногах используются для купирования болевого синдрома. Выбор препарата при этом зависит от состояния здоровья пациента и особенности болевого порога человека, который определяет непосредственно врач.
В качестве вспомогательной терапии подагры ревматологи рекомендуют ежедневно на ночь наносить йодную сетку на пораженные участки. Таким образом можно уменьшить очаги воспаления, ускорить процесс ремиссии и ослабить приступ боли. Для усиления эффекта необходимо в йод добавить аспирин, и готовым составом регулярно смазывать пораженные суставы.
В Юсуповской больнице активно применяются физиотерапевтические методы лечения, которые эффективно снимают воспаление, сокращают число атак, предотвращают застойные явления уратов натрия и восстанавливают пораженные ткани суставов. С этой целью в больнице имеется:
- Электрофорез;
- Фонофорез;
- Ультрафонофорез;
- Тепловые процедуры;
- Магнитотерапия;
- Амплипульс;
- Ультразвук.
Врачи Юсуповской больницы подберут индивидуальную программу правильного питания, которая будет исключать продукты, провоцирующие возникновение подагрического приступа. Ревматологи больницы распишут лечебную физкультуру с целью возобновления прежней подвижности суставов, нормализации кровообращения и обменных процессов в организме, а также укрепления мышечного аппарата пациента.
Если у Вас подагра большого пальца ноги и Вы нуждаетесь в лечении, обращайтесь за помощью к специалистам Юсуповской больницы. Врачи проведут полное обследование, которое будет включать в себя:
Общий анализ крови
Общий анализ мочи
Анализ крови на мочевую кислоту
Исследование внутрисуставной жидкости (синовиальной)
Анализ крови на печеночные и почечные пробы, триглицериды, холестерин
Рентген-диагностика воспаленных суставов
Ревматологи Юсуповской больницы на протяжении многих лет успешно занимаются лечением подагры на ногах у жителей России. В больнице имеется современное оборудование и вежливый медперсонал, который обеспечит комфортное пребывание в стационаре. Записаться на прием и консультацию можно по телефону.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Ревматология. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг..
- Багирова, Г. Г. Избранные лекции по ревматологии / Г.Г. Багирова. - М.: Медицина, 2011. - 256 c.
- Сигидин, Я. А. Биологическая терапия в ревматологии / Я.А. Сигидин, Г.В. Лукина. - М.: Практическая медицина, 2015. - 304 c.
Профильные специалисты
Заведующая терапевтическим отделением. Врач-терапевт, кардиолог, онколог.
Читайте также:

