Региональный лимфаденит при сифилисе
Обновлено: 19.04.2024
Лимфатические узлы представляют собой биологические фильтры.
Они обеспечивают защиту внутренней среды организма от чужеродных соединений и различных микроорганизмов.
Лимфоузлы являются органами иммунной системы.

Через эти структуры по лимфатическим сосудам проходит лимфа, которая затем попадает в венозную кровь.
Увеличение лимфоузлов является свидетельством патологии.
В случае развития инфекционной патологии сифилиса, в воспалительный процесс вовлекаются регионарные лимфоузлы, которые затем увеличиваются.
Почему увеличиваются лимфоузлы при сифилисе?
Сифилис – патология, возбудитель которой (специфическая бактерия бледная трепонема) передается в основном половым путем.
Первичной локализацией жизнедеятельности трепонемы паллидум являются слизистые оболочки половых органов.
Затем возбудитель может распространяться по всему организму с током лимфы (лимфогенный путь).
Лимфатические узлы частично задерживают и обезвреживают патогенные микроорганизмы и их продукты жизнедеятельности.
А сами при этом воспаляются и увеличиваются в размерах.

Вторичный сифилис – период сифилиса, возникающий через 2-3 месяца после заражения или через 7 недель после первичного.

Воспаление лимфоузлов
при сифилисе рассказывает
подполковник медицинской службы,
врач Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| Микрореакция на сифилис качественно (RPR) | 1 д. | 500.00 руб. |
Какие лимфоузлы при сифилисе воспаляются?
Распространение бледной трепонемы и продуктов жизнедеятельности бактерий происходит преимущественно с током лимфы.
Поэтому воспалительный процесс затрагивает регионарные лимфоузлы.
В которые собирается лимфа от определенных участков тела, являющихся входными воротами инфекции.
Особенности увеличенных лимфоузлов при сифилисе
При сифилисе лимфатические узлы приобретают большой размер из-за инфекции.
Такое воспаление иначе называют сифилитическим бубоном.
Размер воспаленных лимфоузлов, в отдельных случаях, может достигать 3-4 см в диаметре.
При отсутствии дополнительных инфекций, кожа над бубоном имеет телесный цвет.
Покраснение кожи и ее воспаление указывает на вторичную инфекцию.
Повышается ли температура и есть ли болезненность в лимфоузлах при сифилисе?
Характерными особенностями сифилитических лимфоузлов является их безболезненность.
При пальпации они подвижны, не спаяны между собой и имеют тестоватую консистенцию.
Где воспаляются лимфоузлы при сифилисе?
В основном воспаление лимфоузлов при сифилисе затрагивает регионарные структуры иммунной системы.
Собирающие лимфу от органов мочевыделительной, половой системы и тканей области таза.
Первичное сифилитическое образование в виде кратерообразного изъязвления может возникнуть на слизистой наружных половых органов у мужчины или женщины.
Тогда воспаляются паховые лимфоузлы.
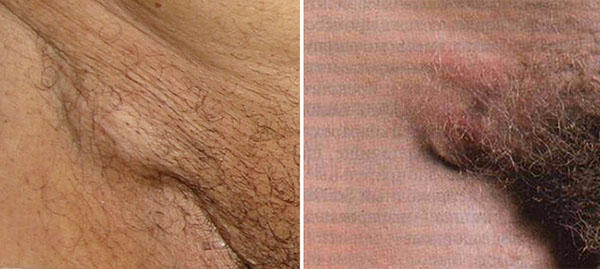
В случае расположения твердого шанкра на шейке матки у женщин, увеличиваются лимфоузлы малого таза.
Также возможно развитие лимфаденита (воспалительная реакция с увеличением лимфоузла в размерах) с нетипичной локализацией:
- Увеличение шейных и подчелюстных лимфоузлов бывает при развитии твердого шанкра на нижней или верхней губе, миндалинах.
- Локтевой и подмышечный лимфаденит – результат формирования твердого шанкра или первичной сифиломы на коже пальцев рук.
- Поражение окологрудинных и подмышечных лимфоузлов возникает при развитии первичного сифилиса в области грудных желез.
- Лимфаденит с поражением подъязычных лимфатических узлов имеет место при сифилитическом инфекционном процессе в слизистой оболочке языка.
- Предушные лимфоузлы воспаляются в случае локализации первичной сифиломы в области век и наружного угла глаза.

Нетипичная локализация увеличенных лимфатических узлов при сифилисе встречается нечасто.
Это связано с редким инфицированием контактно-бытовым путем.
При условии наличия микротравм кожи и слизистых, а также их контакта с жизнеспособными бледными трепонемами.
Или заражением после незащищенного орального секса.
Лимфоузлы при сифилисе: осложнения
Часто можно услышать вопрос: нагнаиваются ли лимфоузлы при сифилисе?
При обычном, неосложненном течении болезни, нагноения не развиваются.
Лимфоузлы могут иметь увеличенный размер, но не болят и не воспаляются.
Гнойный процесс может указывать на присоединение вторичной инфекции и выраженное ослабление иммунитета.
В частности, это может быть осложнением ВИЧ-инфекции, при высокой вирусной нагрузке и малом количестве иммунных клеток.
Можно ли удалить лимфоузел, если он не проходит при лечении сифилиса?
Иссечение и удаление лимфатических узлов требует четких показаний для проведения операции.
После начала лечения, лимфоузлы должны уменьшиться до нормальных размеров.
Это происходит при достоверном уничтожении бактерий.
Если лимфоузел не уменьшился, это указывает на несостоятельность лечения или другие патологические процессы.
Это могут быть вторичные инфекции или новообразования.
В случае гнойных осложнений или отмирания тканей, лимфоузлы подлежат оперативному удалению.
Увеличение лимфоузлов при сифилисе – диагностика
Первичное заключение о лимфадените, являющегося следствием развития сифилиса, врач делает на основании других клинических признаков.
А именно – появления твердого шанкра на коже или слизистых оболочках соответствующей локализации.
Если были выявлены увеличенные лимфоузлы при сифилисе, обязательно проводится дополнительная лабораторная серологическая диагностика.
Помните! Изолированное увеличение регионарных лимфоузлов не является четким диагностическим критерием.
При подозрении на сифилитическую инфекцию, назначаются скрининговые тесты.
Чаще всего используется анализ RPR.
Это нетрепонемный тест для определения антител, который пришел на смену реакции Вассермана.
Положительный RPR не является окончательным подтверждением диагноза.
Это исследование имеет ряд особенностей и может показать ложноположительный результат.
Причинами для этого могут быть:
- Инфекционные болезни любой этиологии;
- Инфаркт миокарда;
- Недавняя вакцинация;
- Туберкулез;
- Аутоиммунные заболевания.
При получении положительных результатов RPR, назначаются специфические трепонемные тесты.
Такие анализы обнаруживают непосредственно возбудителя.
При подтверждении результатов скрининга трепонемным исследованием, ставится диагноз «сифилис».
Могут ли быть увеличены лимфоузлы, а сифилис в крови не выявиться?
Да, такая ситуация возможна.
Нетрепонемные тесты реагируют на наличие в крови антител к возбудителю.
Иммунный ответ на бледную трепонему вырабатывается по прошествии некоторого времени.
Сроки формирования антител для всех индивидуальные.
При высоком уровне иммунитета и при недавнем курсе антибиотиков, организм может дать иммунный ответ с запозданием.
При этом скрининговый тест покажет ложное отсутствие заболевания.
Трепонемные тесты выявят инфекцию, даже в случае задержки выработки антител.
Лимфоузлы могут увеличиваться и при других болезнях:
- Инфекции;
- Болезни крови;
- Аутоиммунные патологии;
- Онкология.
Клинический и биохимический анализы крови, иммунограмма при лечении лимфоузлов, обязательные исследования.
Они необходимы, чтобы уточнить общее состояние организма.
Особенно такие исследования важны при, нарушении иммунитета и наличии сопутствующих заболеваний.
Сифилис: какой врач лечит и куда обратиться?
Лечением сифилиса занимается венеролог.
Лечение патологии начинается с установления диагноза.
При подозрении на сифилис, следует обратиться в венерологическую клинику или районный КВД.
Если после результатов анализов ставится диагноз «сифилис», врач планирует тактику лечения.
Как правило, сифилис, особенно на ранних стадиях, не требует лечения в больничных условиях.
Пациент может лечиться амбулаторно, при условии соблюдения правил эпидемической безопасности.
Важно внимательно следить за наличием индивидуальных средств гигиены, и столовых приборов.
Это связано с возможностью передачи сифилиса бытовым путем.
При амбулаторном лечении инъекционными антибиотиками пациент приходит на инъекции в процедурный кабинет.
Существуют пролонгированные формы пенициллинов, которые действуют длительно.
Если доктор назначает частое введение антибиотиков, на этот период пациента могут госпитализировать.
Больничное лечение сифилиса проводится в инфекционных стационарах.
Терапия сифилиса требует регулярного контроля качества лечения.
Штаммы бледной трепонемы могут быть устойчивы к различным антибактериальным препаратам.
Если контрольные анализы не фиксируют снижения титров, врач меняет антибиотик.
Почему лимфоузлы увеличиваются при начале лечения – еще один частый вопрос.
Чтобы препарат начал работать, требуется определенный промежуток времени.
До того, как лекарственное средство накопится в организме, инфекция продолжает влиять на органы.
Это вызывает увеличение лимфатических узлов на фоне терапии.
При правильно подобранных антибиотиках, размер лимфоузлов вскоре начнет уменьшаться.
Сифилис: дифференциальная диагностика.
Как отличить сифилитические бубоны от увеличения узлов при других болезнях?
Несмотря на то, что сифилитические лимфоузлы имеют ряд особенностей, на их основании диагноз не ставится.
Регионарный лимфаденит может возникнуть при любых воспалительных процессах.
Его причиной могут стать аутоиммунные инфекции и онкологические новообразования.
Основной метод дифдиагностики: лабораторные исследования.
Субъективные способы обследования (осмотр и пальпация) не могут установить причину увеличения лимфоузлов.
Профилактика сифилиса
Основным методом профилактики сифилиса является упорядоченная половая жизнь.
Использование презервативов снижает риск инфицирования, но не дает 100% гарантии.
Причиной этому является то, что больше всего бледных трепонем находится в области сифилом.
Они могут располагаться не только на гениталиях.
Поэтому, при сифиломе во рту, заражение может произойти даже во время поцелуя.
Люди, которые ведут половую жизнь, должны раз в полгода сдавать профилактические анализы.
Это важно еще и по той причине, что первичные симптомы сифилиса могут быть малозаметными.
Увеличение лимфоузлов в паху может возникнуть, даже если твердый шанкр незаметен.
Поэтому при таких симптомах лучше сдать анализ и убедиться в отсутствии заболевания.
Важно! В Российской Федерации предусмотрена уголовная ответственность за преднамеренное заражение половыми инфекциями.
Оно имеет силу даже при согласии здорового партнера на риск.
При выявлении диагноза, на все время лечения, необходимо прекратить сексуальную жизнь.
Это касается любых форм сексуальных контактов, включая те, которые происходят без защиты.
Если инфицированный человек лечится амбулаторно, он должен оградить от заболевания свое окружение.
Для этого необходимо использовать отдельную посуду и средства гигиены.
Лица, которые контактировали с пациентом, при выявлении у него инфекции, должны сдать анализы на сифилис.
Важно после обнаружения проблемы, поставить в известность сексуальных партнеров.
Инфекция долгое время может себя не проявлять.
Людям, которые вступали в сексуальный контакт с зараженным, необходимо пройти профилактическое лечение.
Это следует сделать даже при отрицательных скрининговых тестов на сифилис.
При подозрении на сифилис обращайтесь к автору этой статьи –венерологу в Москве с 15 летним опытом работы.
Твердый шанкр возникает как одно из первых проявлений сифилиса после заражения.
Среднее время появления твердого шанкра составляет 31 день. Однако его образование может наблюдаться от 10 до 90 дней от момента полового акта.
Большинство случаев сифилиса (около 60 %) протекает в настоящее время без образования твердого шанкра.
Подобное высыпание появляется в месте контакта с больным. Это могут быть половые органы, задний проход, ротовая полость и любое другое место контакта.
Как выглядит твердый шанкр
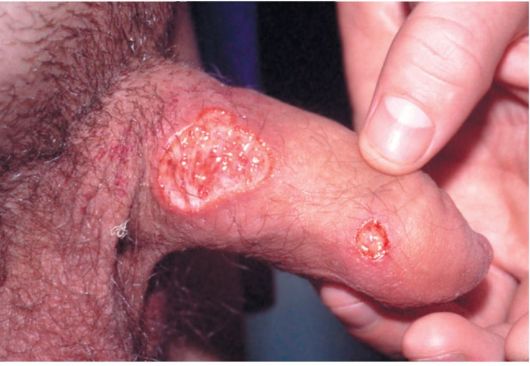
- I. Начинается образование высыпания с красного воспалительного пятна.
- II. Постепенно в течение нескольких дней пятно уплотняется, на поверхности его появляются эрозии или язвы.
- III. Сформировавшийся шанкр у мужчин и женщин выглядит как округлая эрозия или поверхностная язва с четкими границами.
- IV. Дно язвы блестящее, мясо-красного цвета.
При ощупывании высыпания в основании эрозии определяется уплотнение, по характеристике сходное с хрящом ушной раковины.
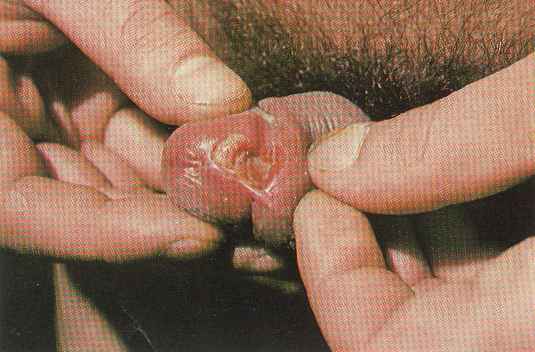
Отсюда и произошло название – твердый шанкр.
Характерно отсутствие болезненности.
Размеры твердого шанкра в среднем 7-8 мм, однако, они могут колебаться от 1-2 мм до 2-3 см.

Твердый шанкр при сифилисе.
Рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| Микрореакция на сифилис качественно (RPR) | 1 д. | 500.00 руб. |
Твердый шанкр у женщин
Сложно диагностировать твердый шанкр у женщин в области шейки матки.
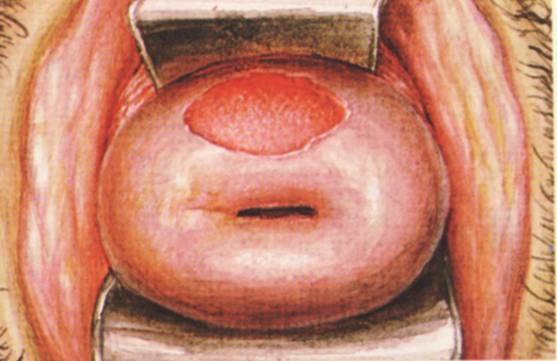
В отличии от эрозии он резко отграничен, покрыт сероватым налетом.
Твердый шанкр в области ануса имеет щелевидную форму. Уплотнение высыпания гораздо слабее, чем на других участках.
Кроме того шанкр в области ануса отличается болезненностью, усиливающейся при дефекации.
Твердый шанкр у мужчин
Твердый шанкр у мужчин располагается чаще всего в области:
- Головки члена
- Крайней плоти
- Тела полового члена
- Кожи лобка, куда не достигает презерватив
Твердый шанкр на теле
Для сифилиса характерно большое количество видов проявлений.
Без своевременного лечения шанкр способен исчезать, но через некоторое время вновь появляется.
Окрас образований при этом изменится.
Если сифилома появилась на открытых участках тела, шанкр подсыхает и покрывается коркой.
Язва может появиться и на пальце.
Характеризуется сильными болями и тяжелым течением.
Твердый шанкр на лице и голове
Для начальной стадии характерно появление на лице твёрдого шанкра.
Такие изъязвления образуются на губах.
Шанкр может быть единичным или двойным.
На волосяной части головы появляются высыпания с последующим выпадением волос.
Твердый шанкр: атипичные формы
На сегодняшний день атипичные формы встречаются достаточно редко.
Но их следует изучить, так как их сложно диагностировать.
Выделяют несколько атипичных видов сифилом:
- Шанкр панариций;
- Шанкр-амигдалит;
- Индуративный отек.
Рассмотрим каждый из этих разновидностей подробнее.
Шанкр-панариций чаще всего образуется на ногте или пальцах рук.
Характеризуется увеличением флангов с буро-красным оттенком, проявляются сильные болезненные ощущения.
Язва имеет неровные края.
Увеличиваются локтевые лимфоузлы, становятся уплотненными, при этом нет болевых ощущений.
Шанкр –амигдалит появляется в виде эрозий на миндалине.
Язва имеет овальный вид, края ровные, красного оттенка.
С одной стороны, увеличиваются шейные и подчелюстные лимфатические узлы.
Характерно болезненное глотание, увеличение температуры тела и изменения голоса.
Индуративный отек появляется на месте больших и малых половых губ, без признаков боли.
Происходит уплотнение и отек пораженных тканей.
Окрас при этом темно-красный иногда может иметь синюшный оттенок.
Остается в течение нескольких недель и достаточно медленно сходит.
Припухание паховых лимфатических узлов – паховый лимфаденит
Через 7-10 дней после появления твердого шанкра возникает припухание паховых лимфатических узлов – паховый лимфаденит.
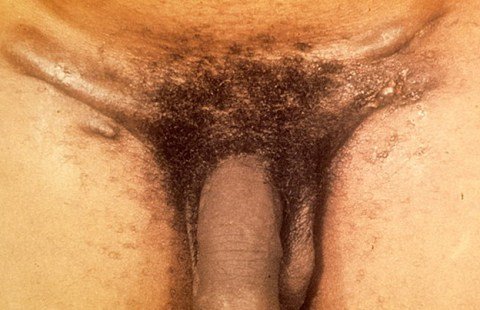
Лимфоузлы увеличиваются до размера горошины или сливы.
При ощупывании они остаются безболезненны.
При лечении припухание лимфатических узлов сохраняется значительно дольше твердого шанкра.
При подозрении на твердый шанкр нужно сдать комплекс анализов на сифилис. Ни в коем случае не сдавайте РВ или любой другой один анализ. Это может быть ложноотрицательный результат.
Лимфаденит: паховый, в области шеи
Лимфаденит в области шеи характеризуется болезненностью при ощупывании.
Можно отметить увеличение лимфатических узлов.
Его проявления зависят от причин, которые способствовали его развитию.
Основной причиной является поражение инфекционными агентами.
Для лимфаденита характерно увеличение лимфатических узлов с двух сторон.
Лимфаденит при сифилисе: дифференциальная диагностика
Увеличение лимфоузлов характерно не только для сифилиса.
Может наблюдаться при следующих заболеваниях:
- Токсоплазмоз;
- Мононуклеоз инфекционный;
- Вторичный сифилис;
- Инфильтративных поражений.
Помните! Шейный лимфаденит категорически запрещено лечить самостоятельно.
Если развивается гнойный лимфаденит, то проводят хирургическое лечение.
Шанкр в области ануса
Причиной для формирования шанкра в анальной области служит сексуальный контакт с зараженным партнером.
Часто подобный вид встречается у гомосексуалистов мужчин.
Следует дифференцировать от геморроя.
При появлении шанкра в области анального отверстия, будут увеличиваться лимфатические узлы, расположенные в области малого таза.
Сроки исчезновения шанкра при лечении
Главным принципом лечения является уничтожение причины болезни, бледной трепонемы.
В ходе терапии восстанавливают ткани, которые были поражены, повышают иммунную систему человека.
Дальнейшее лечение направлено на то, чтобы не допустить осложнений.
Лечение проводится в стационаре или амбулаторно.
Если у одного партнера выявили признаки сифилиса, то профилактические осмотры назначаются всем лицам, которые вступали в контакт с больным.
Схема лечения шанкра зависит от степени тяжести и места, где он расположен.
Ведущим препаратом в терапии является антибиотик.
Каждый день вводят пенициллиновые препараты внутримышечно.
Дозы подбирают для каждого пациента отдельно, под контролем полученных результатов анализов.
Однократное введение препарата назначается для профилактики.
Совместно с антибактериальными, назначаются повышающие иммунитет средства.
Шанкр смазывают средствами, в состав которых входит дезинфицирующая мазь.
При расположении язвы во рту следует полоскать антибактериальными растворами.
Если сифилис начали лечить на начальных стадиях, то наступает полное выздоровление.
Тяжелые случаи могут требовать более длительного лечения.
В таких случаях, устанавливают диспансерный контроль
Если у ВАС есть подозрение на сифилис или любые проявление похожие на сифилис, обращайтесь к автору этой статьи – венерологу с 15 летним стажем.
В этой статье расскажем, какие признаки сифилиса обнаруживают самостоятельно, что делать, когда вы обнаружили симптомы этой инфекции.
Сифилис – заболевание передаваемое половым или бытовым путем.
И хотя сегодня болезнь не поражает целые страны, как в средневековой Европе, периодические вспышки роста заболеваемости продолжают отмечаться.
Заболевание протекает в три стадии.
Для каждой имеются свои признаки, которые опытный венеролог без труда определит при первичном осмотре пациента.
Признаки сифилиса у женщин обычно обнаруживаются гинекологом.

Помните! Период, от попадания микроорганизма, в организм инфицированного, до первичного признака может занять до полугода.
Считается, что в этот период больной не заразен.
Во время приема антибактериальных препаратов инкубационный период увеличивается.
Результаты исследований на сифилис в этот период отрицательны.
Признаки сифилиса у мужчин
Признаки сифилиса у мужчин чаще замечаются самим пациентом.
Для спорных же случаев и подтверждения диагноза существует несложная лабораторная диагностика, которую можно пройти в нашем платном КВД одновременно с приемом врача-специалиста.
Первые признаки сифилиса
По истечению инкубационного периода появляются первые признаки сифилиса.
С момента заражения до проявлений первичного сифилиса обычно проходит порядка 40 дней.
Первый признак сифилиса – это язвочка лакированного вида с четкими очертаниями и плотными краями, называемая твердым шанкром.
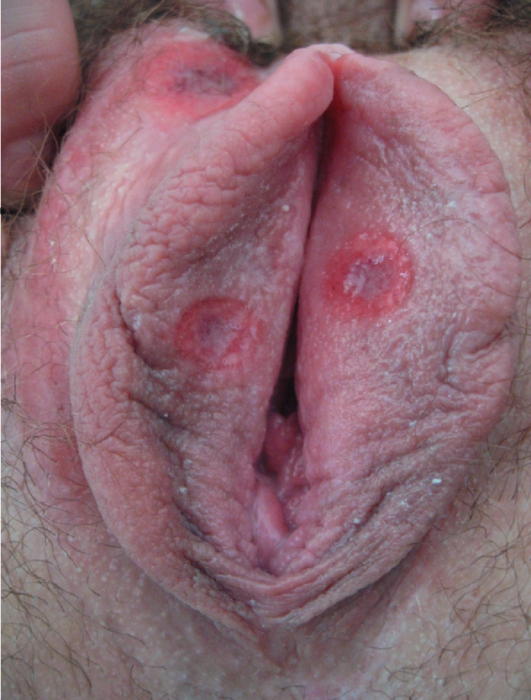
Дефект появляется на месте проникновения возбудителя болезни (бледной трепонемы).
Чаще всего поражается та часть тела, которая соприкасалась с источником инфекции.
Язва не болит и не чешется.
Так как язвочка безболезненна, на нее часто не обращают внимания.
В этот период человек заразен.
В зоне первичного аффекта находится большое количество, трепонем.
При расположении на половых губах или в глотке шанкр может окружаться отеком.
Через месяц шанкр исчезает с образованием шрама.
Заболевание продолжает прогрессировать.
В конце первого периода, возможно проявление симптомов общей интоксикации – болезненность в мышцах и суставах, головные боли и недомогание.
Признаки сифилиса: паховый лимфаденит
Реагируют близлежащие к язве лимфоузлы (увеличиваются в размерах и оставаясь безболезненными).
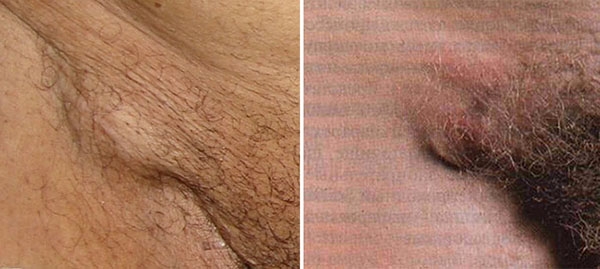
После того, как инфицируются лимфатические узлы, бактерия разносится по всем органам.
Помните! Безболезненное увеличение лимфатических узлов - это первичный признак проявления заболевания.
При первичных проявлениях болезни человек заразен для своих половых партнеров и в меньшей степени для тех, кто пользуется с ним общими бытовыми принадлежностями.
Признаки вторичного сифилиса
По истечению 10 – 11 недель на коже можно увидеть возникновение сифилитической сыпи, без проявления какого-либо дискомфорта.
Спустя две недели сыпь проходит.
Второй этап развития сифилиса характерен для бытового заражения.
Признаки могут появляться и исчезать на протяжении нескольких лет.
Важно! РВ, кардиолипиновый тест и схожие анализы в этот период будут положительны.
Воспаление лимфоузлов при сифилисе встречается на всех стадиях заболевания.
Наиболее выражено воспалительный процесс протекает на первом этапе заболевания. Это проявление болезни называется сифилитическим бубоном и является одним из диагностических критериев.
Помните! Увеличенные лимфоузлы при сифилисе – следствие размножения в них возбудителя.
Бледная трепонема проникает в лимфатическую систему через слизистые оболочки или кожу. Когда бактерии оказываются в лимфоузлах, иммунные клетки организма начинают подавлять их рост и размножение. Лимфатический узел увеличивается в размерах, а внутри него развивается воспалительный процесс.
Как выглядит увеличение лимфоузлов при сифилисе?
Сифилитический бубон появляется через 1 - 1,5 недели после образования твердого шанкра. Лимфоузлы значительно увеличиваются и могут достигать размеров грецкого ореха. Воспалившийся лимфатический узел имеет шарообразную форму.
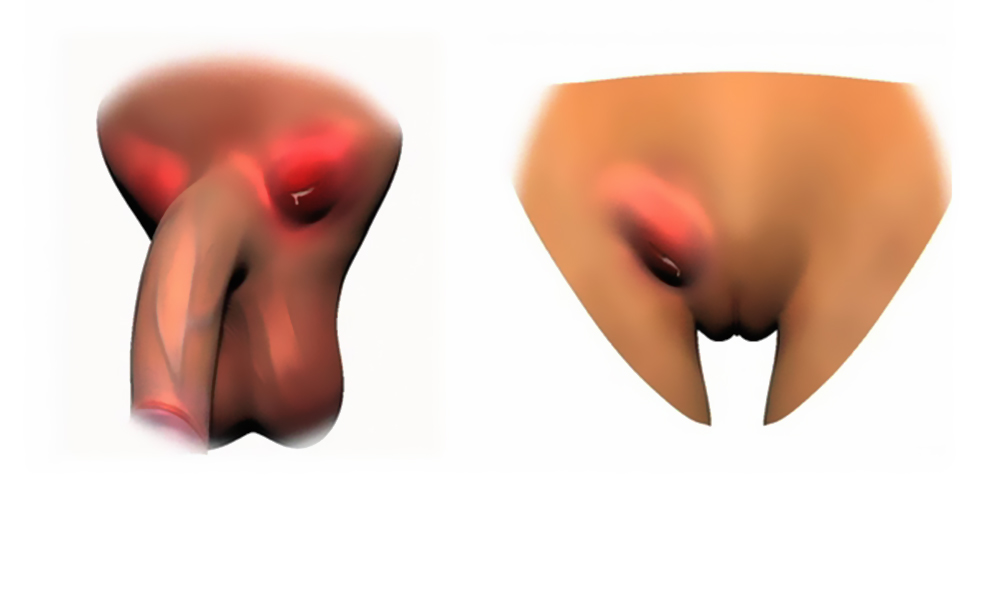
Образование плотное и пальпация не вызывает болевых ощущений. Воспаленный лимфоузел свободно перемещается под кожей и не сливается с другими лимфатическими узлами.
Важно! Кожа над сифилитическим бубоном в норме не меняет цвета.
При ослабленном иммунитете и в случае вторичной инфекции воспаление лимфоузлов может протекать с воспалением. Кожа над лимфатическими узлами становится болезненной и воспаляется вплоть до образования свищей.
Воспаление лимфоузлов часто сопровождается сифилитическим лимфангитом.
Это инфекционное воспаление лимфатических сосудов. Под кожей возле воспаленного лимфоузла можно нащупать плотный на ощупь подвижный тяж.
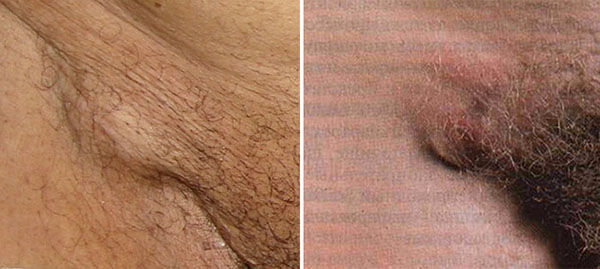
Какие лимфоузлы при сифилисе становятся увеличенными?
При развитии инфекции воспаляются узлы, которые расположены наиболее близко к входным воротам. Самую большую величину имеют лимфатические узлы возле твердого шанкра.
Чаще всего наблюдают следующие локализации сифилитического бубона:
- Паховые лимфоузлы – при шанкре в области гениталий
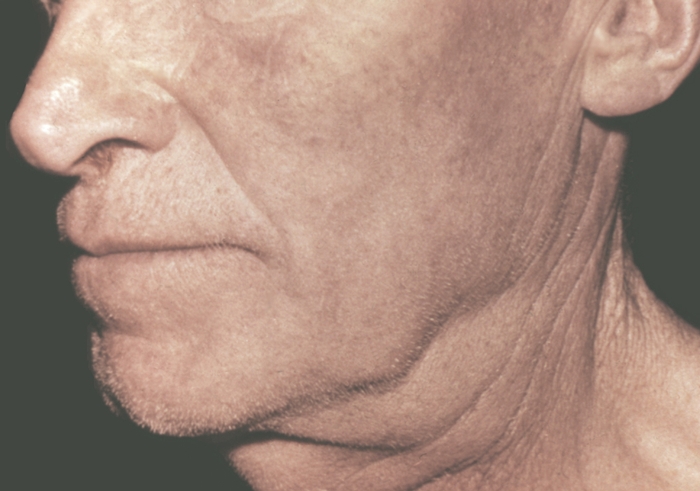
- Подчелюстные и шейные – если шанкр расположен во рту или горле
- Подъязычные лимфоузлы воспаляются при первичной сифиломе языка
- При шанкре-панариции воспаляются локтевые и подмышечные лимфоузлы
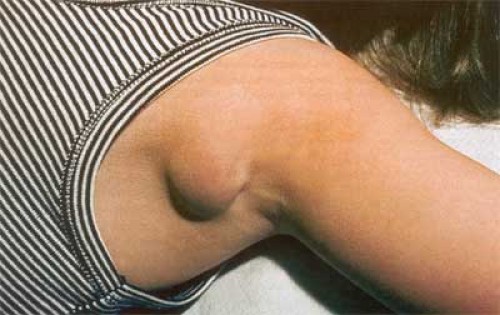
Последние годы часто наблюдаются и атипичные шанкры. Первичные сифиломы в этом случае очень маленькие и незаметные. Важно знать, где воспаляются лимфоузлы при сифилисе – это поможет заподозрить заболевание.
Вторичный сифилис характеризуется множественными воспалениями лимфатических узлов.
Бледные трепонемы интенсивно распространяются по организму и могут поразить любые лимфоузлы. Лимфоузлы при сифилисе: особенности воспаления в третичном периоде
Специфическое увеличение лимфоузлов на третьей стадии болезни встречается относительно редко. Процесс протекает с образованием воспалительного узла. Ткани лимфоузла начинают распадаться, на их месте формируется глубокая язва. Дно и стенки изъязвления покрыты некротическим налетом омертвевших тканей. Язва трудно заживает и оставляет после себя значительный косметический дефект.

Важно! Третичный сифилис сопровождается сильным снижением уровня иммунитета.
На этом этапе заболевания, воспаление в лимфатических узлах может стихать. Это не является признаком выздоровления, а, наоборот, указывает на тяжесть болезни.
Увеличение лимфатических узлов, в любом случае, свидетельствует о наличии в организме патологии.
Если вы обнаружили у себя такой симптом – обратитесь за консультацией к врачам нашей клиники. При подозрении на сифилитическое воспаление лимфоузлов, следует проконсультироваться у венеролога.
При подозрении на сифилис обращайтесь к грамотным венерологам нашего медицинского центра.
Лимфаденит – это неспецифическое или специфическое воспалительное поражение лимфоузлов. Лимфаденит характеризуется местной болезненностью и увеличением лимфатических узлов, головной болью, недомоганием, слабостью, повышением температуры тела. Диагностика лимфаденита проводится с помощью сбора анамнеза и физикального обследования; этиология уточняется путем биопсии измененного лимфоузла. Лечение лимфаденита осуществляется с учетом выделенного возбудителя и включает антибиотикотерапию, физиотерапию. При формировании абсцесса или аденофлегмоны производится их вскрытие и дренирование.
МКБ-10
Общие сведения
Воспалительная реакция лимфоузлов при лимфадените – это барьерная функция лимфатической системы, которая ограничивает распространение инфекции по организму. Обычно лимфаденит возникает как осложнение первичного воспаления какой-либо локализации. Инфекционные возбудители (микроорганизмы и их токсины) проникают в регионарные лимфоузлы с током лимфы, которая оттекает из первичного гнойного очага. Иногда к моменту развития лимфаденита первичный очаг уже ликвидируется и может оставаться нераспознанным. В других случаях лимфаденит возникает при непосредственном проникновении инфекции в лимфатическую сеть через поврежденную кожу или слизистую.
Лечением лимфаденита занимаются сосудистые хирурги, в частности, специалисты в области флебологии и лимфологии. При лимфадените чаще происходит поражение подчелюстных, шейных, подмышечных, реже - подколенных, локтевых, паховые лимфоузлов. Встречается воспаление глубоких лимфоузлов (тазовых, подвздошных).
Причины лимфаденита
Возбудителями неспецифического лимфаденита обычно выступает гноеродная флора - стафилококки и стрептококки, а также выделяемые ими токсины и продукты тканевого распада, которые проникают в лимфоузлы лимфогенным, гематогенным или контактным путем. Первичным очагом при неспецифическом лимфадените могут являться гнойные раны, панариции, фурункулы, карбункулы, флегмоны, рожистое воспаление, трофические язвы, тромбофлебит, кариес, остеомиелит. Местные воспалительные процессы чаще сопровождаются регионарным лимфаденитом.
Лимфаденит у детей часто бывает связан с воспалительными процессами ЛОР-органов (гриппом, отитом, хроническим тонзиллитом, ангиной), детскими инфекциями (скарлатиной, дифтерией, паротитом), а также кожными заболеваниями (пиодермией, экссудативным диатезом, инфицированной экземой и др.). Причиной специфического лимфаденита являются возбудители туберкулеза, сифилиса, гонореи, актиномикоза, чумы, сибирской язвы, туляремии и др. инфекций.
Классификация
По течению лимфаденит бывает острым и хроническим. Острый лимфаденит проходит в своем развитии 3 фазы – катаральную, гиперпластическую и гнойную.
Начальные патологические процессы при лимфадените характеризуются застойной гиперемией кожи над увеличенным лимфоузлом, расширением синусов и слущиванием их эндотелия. Далее следуют явления экссудации и серозного пропитывания паренхимы узла, лейкоцитарной инфильтрации и пролиферации лимфоидной ткани. Эти структурные изменения соответствуют катаральной и гиперпластической стадиям лимфаденита с локализацией патологических процессов в пределах капсулы лимфоузла. При неблагоприятном дальнейшем развитии наступает гнойное расплавление лимфоузла с образованием инкапсулированного абсцесса или прорывом инфицированного содержимого в окружающую клетчатку – развитием паралимфаденита и аденофлегмоны. Особой тяжестью течения отличается ихорозный лимфаденит, возникающий при гнилостном распаде лимфоузлов.
Реже встречаются фибринозный лимфаденит, характеризующийся обильной экссудацией и выпадением фибрина, и некротический лимфаденит, развивающийся вследствие быстрого и обширного омертвения лимфоузла. Также выделяют особую форму лимфаденита – геморрагическую, характеризующуюся имбибицией (пропитыванием) лимфоузла кровью при сибирской язве или чуме.
При простой и гиперпластической форме лимфаденит может принимать хроническое течение. При лимфадените в воспаление может вовлекаться одиночный лимфоузел, или несколько расположенных рядом лимфатических узлов. В зависимости от этиологии и возбудителя различают специфические и неспецифические лимфадениты.
Симптомы лимфаденита
Острый неспецифический процесс манифестирует с болезненности регионарных лимфоузлов и увеличения их размеров. При катаральной и гиперпластической форме увеличенные узлы легко можно прощупать, их болезненность незначительна, общие нарушения слабо выражены или отсутствуют. Лимфаденит нередко протекает с вовлечением лимфатических сосудов – лимфангитом.
В случае нагноения узел становится плотным и болезненным, развивается общая интоксикация – лихорадка, потеря аппетита, слабость, головная боль. Нарастают местные явления - гиперемия и отек в области пораженного узла, контуры лимфоузла становятся нечеткими за счет периаденита. Больной вынужден щадить пораженную область, поскольку при движениях боли усиливаются. Довольно скоро наступает гнойное расплавление лимфатического узла и в области инфильтрата становится заметна флюктуация.
Если сформировавшийся абсцесс не вскрыть вовремя, может произойти прорыв гноя наружу или в окружающие ткани. В последнем случае развивается аденофлегмона, которая характеризуется разлитым плотным и болезненным инфильтратом с отдельными участками размягчения. При гнилостной форме лимфаденита при пальпации узла ощущается газовая крепитация (похрустывание). При деструктивных процессах прогрессируют общие нарушения – нарастает лихорадка, тахикардия, интоксикация.
Лимфаденит у детей протекает бурно с высокой температурой, недомоганием, потерей аппетита, нарушением сна. Возможными тяжелыми осложнениями может стать генерализация инфекции с развитием сепсиса.
При хроническом неспецифическом лимфадените лимфоузлы увеличенные, малоболезненные, плотные, не спаяны с окружающими тканями. Исходом хронического лимфаденита становится сморщивание узлов вследствие замещения лимфоидной ткани соединительной. Иногда разрастание соединительной ткани вызывает расстройство лимфообращения: отеки, лимфостаз, слоновость.
Для специфического гонорейного лимфаденита типичны увеличение и резкая болезненность паховых лимфоузлов. Туберкулезный лимфаденит протекает с высокой температурой, выраженной интоксикацией, периаденитом, нередко некротическими изменениями узлов. Лимфаденит при сифилисе характеризуется односторонним умеренным увеличением цепочки лимфоузлов, их неспаянностью между собой и с кожей. При сифилитическом лимфадените никогда не происходит нагноения лимфоузлов.
Осложнения
Осложнениями гнойного лимфаденита могут стать тромбофлебит, лимфатические свищи, септикопиемия. Прорыв гноя из трахеобронхиальных лимфоузлов в бронхи или пищевод приводит к образованию бронхопульмональных или пищеводных свищей, медиастиниту. Развитие лимфаденита может явиться исходной точкой для распространенных гнойных процессов – аденофлегмоны и сепсиса. Исходом хронического лимфаденита может стать рубцевание лимфоузла с соединительнотканным замещением лимфоидной ткани. В некоторых случаях может развиваться нарушение лимфооттока и лимфедема.
Диагностика
Распознавание острого неспецифического лимфаденита поверхностной локализации незатруднительно. При этом учитывается анамнез и совокупность клинических проявлений. Сложнее диагностируются осложненные формы лимфаденита, протекающие с периаденитом и аденофлегмоной, вовлечением клетчатки средостения и забрюшинного пространства. Во всех случаях необходимо установление первичного гнойного очага. Дифференциальную диагностику острого лимфаденита проводят с остеомиелитом, флегмоной, нагноившейся атеромой и др.
При хроническом лимфадените, как правило, требуется проведение пункционной биопсии лимфатического узла или его иссечения с гистологическим анализом. Это необходимо для различения хронической формы лимфаденита и системных заболеваний (саркоидоза), лимфогрануломатоза, лейкоза, метастатического поражения лимфоузлов при раковых опухолях и др.
Диагностика специфических лимфаденитов опирается на комплекс клинико-лабораторных данных. Для выявления туберкулеза проводятся туберкулиновые пробы Манту и Пирке. При микроскопическом исследовании пунктата обнаруживаются гигантские клетки Пирогова-Лангганса. В ходе рентгенографии грудной клетки могут выявляться туберкулезные очаги в легких; при исследовании мягких тканей шеи, подчелюстной, подмышечной, паховой зоны на снимках определяются кальцинаты в виде плотных теней.
При сифилитическом лимфадените в пунктате обнаруживаются бледные трепонемы. К диагностике специфических лимфаденитов привлекаются специалисты-фтизиатры, венерологи, инфекционисты. При необходимости пациентам с лимфаденитом выполняется УЗДГ лимфатических сосудов, КТ, МРТ пораженных сегментов, лимфосцинтиграфия, рентгеноконтрастная лимфография.
Лечение лимфаденита
Катаральный и гиперпластический острый лимфаденит лечится консервативно. Необходимо создание покоя для области поражения, проведение адекватной антибиотикотерапии на основании чувствительности микробной флоры, УВЧ-терапии, витаминотерапии. При гнойном процессе показано вскрытие гнойного лимфаденита, аденофлегмоны, дренирование и санация очага по принципам ведения гнойных ран. Назначается активная дезинтоксикационная и антибактериальная терапия.
При хроническом неспецифическом лимфадените требуется устранение основного заболевания, поддерживающего воспаление в лимфоузлах. Специфические лимфадениты лечатся с учетом этиологического агента и первичного процесса (сифилиса, гонореи, туберкулеза, актиномикоза и др.).
Прогноз и профилактика
Своевременное этиотропное лечение лимфаденита позволяет избежать распространения и генерализации процесса. Профилактика лимфаденитов требует предупреждения микротравм, инфицирования ран и ссадин, потертостей кожи. Также необходимо своевременное лечение очагов инфекции (ангины, кариеса зубов), вскрытие гнойных образований (панарициев, фурункулов).
1. Лимфадениты, лимфангоиты, лимфоаденопатии челюстно-лицевой области: учеб.-метод. пособие/ Н.Н. Черченко. – 2007.
3. Лечение острых лимфаденитов шеи в детской хирургической практике: Автореферат диссертации/ Джабарова Е.В. - 2012.
4. Оптимизация диагностики и лечения лимфаденита лица и шеи у детей: Автореферат диссертации/ Анохина И.В. - 2013.
Читайте также:

