Разновидностью чего является центробежная эритема биетта
Обновлено: 24.04.2024
Кольцевидная центробежная эритема Дарье. Синдром Хоуэлл-Эванса.
Кольцевидная центробежная эритема Дарье в большинстве случаев не связана с раком и лишь иногда ассоциируется с миелопролиферативными заболеваниями. В качестве паранеопластического процесса наблюдается, как правило, у больных в возрасте старше 50 лет, с одинаковой частотой у мужчин и женщин.
Кольцевидная центробежная эритема Дарье развивается остро, но длится много месяцев и даже лет (до 33 лет), начинаясь с появления шелушащихся отечных пятен желтовато-розового или красного цвета. В дальнейшем процесс проявляется множеством эритематозных элементов кольцевидной формы с уртикарным краем и более бледным центром. Центральная часть очага плоская, гладкая, диаметром 1-2 см, постепенно приобретает ливидный, а затем буроватый цвет. В результате периферического роста элемент достигает диаметра 15 см; отдельные кольца могут сливаться с образованием дуг, гирлянд или фестончатых элементов. Продолжительность существования фестончатых элементов составляет 2-3 нед, после чего они исчезают, оставляя застойно-бурую пигментацию. Однако вскоре рядом появляются новые кольцевидные элементы. Излюбленная локализация — туловише и проксимальные отделы конечностей, реже — лицо, шея, губы, ягодицы. Субъективные ощущения, как правило, отсутствуют, хотя могут отмечаться зуд и жжение различной интенсивности.
Клинические разновидности эритемы Дарье:
• шелушащаяся форма эритемы Дарье, отличающаяся шелушением наружного края очагов в виде тонкой белой каймы;
• везикулезная форма эритемы Дарье с периодическим появлением быстро проходящих везикул по краям элементов;
• простая гирляндообразная эритема Jadassohn, отличающаяся короткими сроками существования пятен (от нескольких часов до нескольких дней);
• стойкая микрогирляндообразная эритема с мелкими (до 1 см в диаметре) элементами. При гистологическом исследовании в эпидермисе обнаруживаются дискератоз с образованием круглых тел и зерен, надбазальный акантолиз, приводящий к появлению лакун в виде маленьких внутриэпидермальных щелей (между базальными и нижними рядами клеток шиповатого слоя). Иногда в эпидермисе видны пузырьки, обычно заполненные сморщенными клетками, среди которых имеются зерна.
Гиперкератоз при эритеме Дарье приводит к формированию роговых пробок. Выводные протоки потовых желез на всем протяжении эпидермиса и дермы резко расширены, целостность их стенок в отдельных местах нарушена, вследствие чего их просветы сообщаются с расщелинами между базальными и шиповатыми клетками эпидермиса. Последние, составляя боковые стенки лакун, имеют пикнотические ядра, которые окрашиваются менее интенсивно на ДНКи РНК, чем ядра клеток базального слоя. Цитоплазма их вакуолизирована, с нечеткими границами. Между отдельными клетками видны светлые промежутки, обусловленные потерей межклеточных связей. Круглые тела, формирующиеся из клеток шиповатого слоя, имеют три зоны: в центральной зоне они гомогенны, базофильны и окружены светлым ободком слабоокрашивающейся цитоплазмы, в периферической зоне находится базофильный дискератотический материал в виде оболочки. Круглые тела и зерна в небольшом количестве встречаются в зернистом слое, который и представлен 4-5 рядами клеток, увеличенных в размере и содержащих кератогиалиновые гранулы, интенсивно окрашивающиеся на ДНК, РНК и гликопротеиды. На уровне нижних рядов клеток зернистого слоя видны единичные клетки, в которых при окраске на ДНК выявляется ядерное вещество, рассеянное внутри клетки в виде «ядерной пыли». В клетках рогового слоя могут быть паракератоз и гиперкератоз.
Цитоплазма базальных клеток при эритеме Дарье вакуолизирована, интенсивно окрашивается на РНК и гликопротеиды. Граница между эпидермисом и дермой четкая. В поверхностных слоях дермы обнаруживаются небольшие неспецифические инфильтраты: в средней и нижней частях имеются зоны, состоящие из мелких мононуклеарных клеток, расположенных периваскулярно, а не перифолликулярно.
Дифференциальный диагноз эритемы Дарье проводится в первую очередь с многоформной экссудативной эритемой, располагающейся преимущественно на разгибательных поверхностях дистальных отделов конечностей, лице, шее, слизистых оболочках рта. Для этого заболевания характерны полиморфизм и более быстрый эксцентричный рост кольцевидных элементов, наличие общих явлений с повышением температуры тела, недомоганием, головной болью и др., выявление при гистологическом исследовании отека, везикуляции и инфильтратов в виде отдельных тяжей.
Кольцевидные уртикарные элементы хронической крапивницы не имеют эксцентричного роста и стойкости, присущей кольцевидной центробежной эритеме Дарье. Гирляндообразная мигрирующая эритема Гаммеля отличается множественностью элементов, образующих при слиянии гирляндообразные очаги. Кольцевидная гранулема отличается локализацией в дистальных отделах конечностей, области суставов, не столь интенсивным эксцентричным и воспалительным характером элементов, периферическая кайма элемента кольцевидной гранулемы состоит из отдельных круглых, блестящих, розовых узелков. При гистологическом исследовании элемента кольцевидной гранулемы выявляются околососудистые очаги дегенерации коллагена с некрозом, отложения муцина, окруженные инфильтратом из фибробла-стов, лимфоидных клеток, гистиоцитов, единичных гигантских клеток.
Везикулезную форму кольцевидной центробежной эритемы Дарье следует также отличать от герпетиформного дермата Дюринга, характеризующегося сгруппированностью и полиморфизмом элементов, наличием интенсивного зуда, эозинофилией крови, положительной пробой с иодидом калия, а также обнаружением линейных депозитов IgA в зоне базальной мембраны и в сосочках дермы при прямом иммунофлюоресцентном исследовании. Кроме того, дифференциальный диагноз проводится с саркоидозом, кольцевидной ревматической эритемой Лендорфа—Лейнера, системной красной волчанкой.
Течение эпитемы Дарье хроническое, рецидивирующее.
Успешное лечение злокачественного процесса приводит к разрешению высыпаний эритемы Дарье.
Синдром Хоуэлл-Эванса
Синдром Хоуэлл-Эванса — генетически детерминируемая разновидность врожденной кератодермии ладоней и подошв, в 95% случаев к возрасту 65 лет ассоциирующаяся с раком пищевода, значительно реже ассоциируется с раком легкого. Тип наследования — аутосомно-доминантный. Ген синдрома располагается в 17q24 Описаны спорадические случаи синдрома.
Кольцевидная эритема – поражение кожи различной этиологии, проявляющееся эритематозными высыпаниями различной (чаще всего кольцевидной) формы на кожных покровах туловища, нижних и верхних конечностей. Характеризуется длительным течением, тяжело поддается лечению. Диагностика кольцевидной эритемы основана на изучении анамнеза, данных осмотра и результатах различных серологических исследований, проводимых для исключения инфекционных заболеваний. Этиотропное лечение отсутствует, обычно осуществляют десенсибилизирующую терапию, применяют антибиотики и витаминные препараты. В ряде случаев высыпания исчезают при устранении провоцирующей патологии.
Общие сведения
Кольцевидная эритема (стойкая кольцевидная эритема, эритема Дарье, длительно протекающая эритема) – группа кожных заболеваний со сходными проявлениями – формированием кольцевидных и бесформенных эритематозных высыпаний. Одну из форм этого состояния в 1916 году описал французский дерматолог Ж. Дарье, в настоящий момент она носит название кольцевидной центробежной эритемы Дарье. Помимо этого типа заболевания существует еще несколько разновидностей патологии, различающихся между собой по возрасту развития, этиологии и клиническим проявлениям. Различные типы кольцевидной эритемы могут возникать у детей, подростков или лиц преклонного возраста. Большинство разновидностей эритемы одинаково часто диагностируются у мужчин и женщин, эритема Дарье в несколько раз чаще встречается у представителей мужского пола.

Причины кольцевидной эритемы
Этиология и патогенез кольцевидной эритемы во многих случаях остаются неясными, имеются лишь предположении о влиянии тех или иных факторов. Ревматическая форма патологии обусловлена ревматическим поражением суставов, однако причина возникновения кожных проявлений пока не установлена. Мигрирующая кольцевидная эритема, чаще выявляемая у детей и подростков, вероятно, связана с различными вирусными и бактериальными инфекциями.
Наибольшее количество вопросов вызывает этиология кольцевидной эритемы Дарье. Развитие этой формы заболевания, предположительно, может быть обусловлено грибковой инфекцией кожи, аутоиммунными процессами и приемом некоторых лекарственных средств. Кроме того, эритема Дарье нередко возникает на фоне различных гельминтозов, что также свидетельствует в пользу аутоиммунного характера заболевания. Описано множество случаев появления кольцевидной эритемы на фоне тонзиллита, других воспалительных процессов, эндокринных расстройств и нарушений гормонального фона. Онкологи отмечают, что иногда кольцевидная эритема является частью паранеопластического синдрома. Таким образом, это состояние представляет собой особую форму реактивного дерматоза различной этиологии.
Симптомы кольцевидного дерматоза
Помимо выделения перечисленных выше форм кольцевидной эритемы (ревматической, мигрирующей, Дарье), в практической дерматологии существует классификация, составленная с учетом особенностей клинического течения, которое при общих чертах различается по характеру высыпаний, продолжительности и другим характеристикам. В настоящий момент выделяют четыре клинические формы кольцевидной эритемы. Первым симптомом всех форм является образование на поверхности кожи пятен красного цвета, иногда с кожным зудом. В последующем течение каждой формы приобретает свои характерные черты.
Шелушащаяся кольцевидная эритема чаще развивается при гельминтозах и паранеопластическом синдроме. Участок покраснения со временем начинает шелушиться, в центре выявляется незначительная пигментация кожи, покраснение становится менее выраженным. Рост образования продолжается по периферии, размер патологических очагов достигает 15-20 сантиметров. Изменения центральной части выражены слабо, что в сочетании с периферическим ростом приводит к возникновению характерных образований причудливой формы. Длительность существования очага может составлять несколько месяцев, после разрешения высыпаний кожа остается пигментированной. Часто образуются новые пятна и участки кольцевидной эритемы, при многолетнем рецидивирующем течении заболевания на теле больного выявляются причудливые узоры из участков эритемы и зон гиперпигментации.
Везикулярная кольцевидная эритема имеет неясную этиологию, обычно возникает на фоне сниженного иммунитета и эндокринных расстройств. Еще на стадии красного пятна по краям очага появляются небольшие пузырьки, наполненные серозной жидкостью. В дальнейшем, как и при шелушащейся кольцевидной эритеме, наблюдается периферический рост патологического очага с формированием участка гиперпигментации в центре. В процессе роста по краям очага постоянно образуются и исчезают небольшие везикулы. Течение данной формы кольцевидной эритемы хроническое рецидивирующее, высыпания могут исчезать через несколько недель или месяцев, сменяясь развитием новых очагов.
Простая кольцевидная эритема возникает при аллергии на продукты питания или лекарственные средства. Является наиболее легким вариантом заболевания, характеризуется достаточно быстрой трансформацией пятен в кольцевидные структуры. Шелушения кожи или образования везикул не происходит, единственным проявлением заболевания становится покраснение. Кольцевидные структуры бесследно разрешаются через несколько дней или даже часов после образования.
Стойкая кольцевидная эритема имеет неясную этиологию, сопровождается формированием небольших пятен и колец диаметром до 1-го сантиметра. Иногда в зоне поражения возникают везикулы или участки шелушения. Характерно длительное течение.
В литературе также описаны такие формы кольцевидной эритемы, как телеангиэктатическая, уплотненная и пурпурозная. Из-за незначительной распространенности (менее сотни случаев) некоторые дерматологи полагают, что указанных форм кольцевидной эритемы не существует, а описанные изменения являются другими кожными заболеваниями с формированием кольцевидных структур. Вопрос относительно справедливости такого мнения на сегодняшний день остается дискуссионным.
Диагностика кольцевидной эритемы
Диагноз «кольцевидная эритема» основывается на данных анамнеза и результатах дерматологического осмотра. В спорных случаях производят биопсию кожи в области патологических очагов. При осмотре дерматолога определяются эритематозные высыпания различных форм и размеров, часто в виде причудливых замкнутых линий и полос. В зависимости от формы кольцевидной эритемы наряду с покраснением кожи может наблюдаться шелушение, образование папул или везикул.
При изучении анамнеза пациента нередко выявляются заболевания, спровоцировавшие развитие данной формы реактивного дерматоза. Возможны глистная инвазия, микозы кожи, злокачественные новообразования, воспаление элементов полости рта и верхних дыхательных путей. При отсутствии перечисленных заболеваний больному могут быть назначены лабораторные и инструментальные исследования для оценки состояния различных органов и систем и определения причин развития кольцевидной эритемы. Особенно внимательно следует отнестись к возможности онкологического поражения, поскольку кольцевидная эритема иногда является проявлением паранеопластического синдрома.
Изменения в общем анализе крови при кольцевидной эритеме имеют неспецифический характер и, в основном, способствуют установлению природы провоцирующего фактора. Например, эозинофилия может свидетельствовать о глистной инвазии или аллергии, лейкоцитоз – об остром или хроническом воспалении. Достаточно часто при кольцевидной эритеме обнаруживается диспротеинемия – нарушение соотношения между отдельными фракциями белков плазмы. При гистологическом исследовании кожи обычно выявляется неизменный эпидермис с отеком и выраженной лейкоцитарной инфильтрацией дермы. Гистоиммунофлуоресцентный анализ подтверждает накопление иммуноглобулинов класса G у базальной мембраны эпидермиса. Дифференциальный диагноз кольцевидной эритемы проводят с себорейной экземой, кольцевидной гранулемой и сифилитической розеолой.
Лечение кольцевидной эритемы
Этиотропное лечение кольцевидной эритемы отсутствует, однако успешная терапия провоцирующего заболевания может значительно уменьшить проявления данного состояния. В зависимости от выявленной патологии проводят лечение микозов кожи, тонзиллита и заболеваний желудочно-кишечного тракта. При необходимости осуществляют санацию полости рта. В процессе лечения основного заболевания используют антибиотики, противоглистные средства и другие препараты. При наличии злокачественного новообразования план терапии определяют в зависимости от локализации, распространенности и вида неоплазии.
Наряду с лечением основного заболевания при кольцевидной эритеме проводят десенсибилизирующую терапию. Используют антигистаминные средства (цетиризин, хлоропирамин), хлорид кальция и тиосульфат натрия. Для нормализации обмена веществ пациентам назначают витаминотерапию, особенно витамины С, А и Е. Больным показана гипоаллергенная диета с увеличением количества углеводов в рационе. В тяжелых случаях для уменьшения воспалительных явлений применяют кортикостероиды (преднизолон). Местно наносят противозудные мази, при наличии везикул используют антисептические средства для предотвращения вторичной инфекции.
Прогноз и профилактика кольцевидной эритемы
В целом прогноз благоприятный. Данное состояние не угрожает жизни больного и при установлении причины развития в ряде случаев поддается полному излечению. При кольцевидной эритеме невыясненной этиологии прогноз ухудшается, поскольку специалисты могут только проводить симптоматическую терапию и осуществлять лечение выявленных заболеваний, возможно никак не связанных с поражением кожи. Иногда после интенсивной десенсибилизирующей терапии кольцевидная эритема постепенно исчезает, но через некоторое время возникает снова. В подобных случаях рекомендуется постоянно соблюдать гипоаллергенную диету, периодически принимать витамины и антигистаминные средства.
Профилактика заключается в своевременном лечении воспалительных заболеваний дыхательных путей, регулярной санации полости рта и предотвращении глистной инвазии. Больные кольцевидной эритемой должны регулярно посещать дерматолога даже в период ремиссии. В особо тяжелых случаях требуется постановка на диспансерный учет.
Интегументная красная волчанка – разновидность эритематоза с кожными проявлениями и фоточувствительностью. Клинически характеризуется высыпанием пятен с дальнейшей трансформацией в атрофическое рубцевание через стадию гиперкератоза. Провоцирующим фактором является инсоляция. Диагностируют интегументную форму заболевания на основании анамнеза и типичной клинической картины. Для подтверждения диагноза используют микроскопию соскоба с элемента, гистологию, иммунологическое тестирование крови. Терапия включает коррекцию сопутствующей патологии, комплекс противовоспалительных средств, витаминотерапию. Пациенты нуждаются в пожизненном врачебном наблюдении.
Общие сведения
Интегументная красная волчанка – локальная разновидность поражения кожи при системном коллагенозе (СКВ), известна дерматологам более века. В 1828 году французский врач Биетт описал её под видом центробежной эритемы, но опубликовал эти сведения его ученик Казенава в 1833 году. Австрийский дерматолог Гебра в 1845 году отметил, что большинство конгестивных (застойных) дерматозов на лице имеют форму «бабочки», а в 1851 году Казенава предложил ввести в обиход термин «lupus erythematosus» – «красная волчанка» для разграничения туберкулёза кожи и проявлений коллагеноза. Своё название патология получила из-за того, что высыпания на коже, по мнению специалистов, напоминали укусы голодных волков.
В 1872 году венгерский дерматолог Капоши связал кожные высыпания с поражениями внутренних органов, разделив все проявления СКВ на дискоидные и диссеминированные. В последующие 20 лет (с 1875 по 1895 годы) один за другим дерматологи Капоши, Хатчинсон и Ослер предложили теории этиопатогенеза интегументной красной волчанки, указав на инсоляцию в качестве основной причины развития патологии. Актуальность проблемы обусловлена способностью поражения кожи трансформироваться в системную разновидность коллагеноза с возможностью летального исхода.

Причины интегументной красной волчанки
Причины возникновения патологического процесса до конца не изучены. Триггером интегументной красной волчанки дерматологии считают вирус. Косвенно это доказывает нахождение в соскобах с поражённой кожи образований, содержавших вирусоподобное ДНК. Провоцирующими моментами называют очаги фокальной инфекции, гиперинсоляцию, перепады температуры, травматизацию кожи, нерациональный приём медикаментов. Некоторые дерматологи рассматривают интегументную красную волчанку как семейную патологию (более чем в 1% случаев отмечается наличие этого заболевания в семейном анамнезе). Выявлен даже ген наследственной предрасположенности – HLA BD/DR, способный спровоцировать болезнь, однако достоверные подтверждения этой теории пока отсутствуют. Признанным механизмом развития интегументной красной волчанки сегодня считается аутоиммунный. В ответ на внедрение в кожу повреждающего антигена активируется иммунная система организма. Отличительной особенностью иммунного ответа при интегументной красной волчанке является его аутоиммунный характер.
По неясным до конца причинам часть чужеродных антигенов внедряется в структуры соединительной ткани, вызывая выработку особенных аутоантител, сенсибилизируя дерму. Аутоантитела в большинстве своём антинуклеарные, ассоциированные с нуклеиновыми кислотами и белками в ядре клеток, что используется для точной диагностики интегументной красной волчанки. Параллельно происходит повреждение кератиноцитов и лимфоцитов, продуцирующих биологически активные медиаторы воспаления, образуются циркулирующие иммунные комплексы. Они повреждают мембраны клеток кожи, усиливая воспаление. Нарушается клеточный иммунитет, отмечается диспропорция между Т и В лимфоцитами. Количество Т-киллеров и Т-супрессоров уменьшается, популяция В-лимфоцитов стремительно увеличивается. В крови появляется иммуноглобулин LE, а вслед за ним LE-клетки, специфичные для патологии. На коже возникает ярко-розовая эритематозная сыпь.
Классификация интегументной красной волчанки
Чаще всего кожный эритематоз делят на несколько вариантов по характеру первичных элементов. Различают:
1. Дискоидный эритематоз – наиболее распространённый вид интегументной красной волчанки, характеризующийся локальными изменениями на коже, ассоциированностью с климатическими условиями. К нему относятся:
- эритематозная форма, отличительной чертой которой является высыпание бледно-розовых пятен на фоне отёчной кожи с тенденцией к периферическому росту;
- инфильтративная (гиперкератотическая) форма, проявляющаяся образованием шелушащихся очагов инфильтрации и гиперкератоза с положительным феноменом Мещерского;
- атрофическая форма, характеризующаяся центральной алебастровой дистрофией с образованием рубца.
2. Центробежную эритему Биетта, которая проявляется образованием поверхностного яркого пятна на коже лица.
3. Диссеминированный эритематоз, отличительной чертой которого является множественность очагов с тенденцией к распространению по всему покрову кожи.
4. Эритематоз Капоши-Ирганга – самую редкую глубокую разновидность интегументной красной волчанки, характеризующуюся образованием специфических подвижных образований (люпус-панникулитов) и лишенную возможности к трансформации в системный процесс.
В настоящее время в дерматологии существует ещё одна классификация интегументной красной волчанки. По атипичным клиническим проявлениям выделяют:
- Пигментную интегументную красную волчанку, при которой вокруг образовавшегося очага возникают бурые эритемы.
- Гиперкератотическую интегументную красную волчанку с обильным («известковым») шелушением.
- Опухолевую интегументную красную волчанку, при которой в очаге гиперкератоза появляются лиловые отёчные бляшки.
- Себорейную интегументную красную волчанку, характеризующуюся возникновением первичных элементов на фоне себорейного поражения кожи.
- Мутилирующую интегументную красную волчанку, при которой происходит атрофическое «растворение» соединительной ткани кончика носа и ушной раковины.
- Пемфигоидную интегументную красную волчанку, характеризующуюся образованием булл в очагах воспаления.
Симптомы интегументной красной волчанки
Дебютирует эритематоз высыпаниями розовых пятен с чёткими границами на фоне слегка отечной дермы. Почти сразу в центре эритем появляются белесые чешуйки с шипами на внутренней стороне, врастающими в волосяные фолликулы и создающими явления гиперкератоза. Попытка убрать чешуйки вызывает болевые ощущения (симптом Мещерского). Со временем с центра начинается белая атрофия кожи. Образуется типичный дискоидный очаг – асбестовый атрофичный центр с блестящим рубцом и вал глубокого гиперкератоза на фоне инфильтрации с алым ободком по периферии. Локализация специфична, форма напоминает бабочку, раскрывшую крылья от спинки носа к щекам. Интегументная красная волчанка распространяется со временем на область декольте, голову, шею, слизистые. На красной кайме губ появляются эрозии.
Реже возникает эритема, характеризующаяся только гиперемией, разлитой по лицу в форме бабочки. Дерма не инфильтрируется, не атрофируется, очаги не имеют тенденции к распространению (эритема Биетта). Достигая определённого размера, эритема стабилизируется, при этом возможна трансформация поражения в системную разновидность красной волчанки. Если очаги волчаночной гиперемии или волчаночные диски множатся, начинают распространяться по всему кожному покрову, то заболевание трансформируется в диссеминированную кожную волчанку.
Редко, в основном – после травмирования кожных покровов регистрируются случаи глубокой формы интегументной красной волчанки (эритематоз Капоши-Ирганга). При данной форме наряду со всеми типичными симптомами выявляется образование узлов под дермой (люпус-панникулитов). Узлы внутри изъязвляются и атрофируются, плотные, отграничены от окружающих тканей. Отличительной чертой этой разновидности интегументной красной волчанки является её неспособность к перерождению в системную красную волчанку при выраженной тенденции к озлокачествлению. Локализуется преимущественно на верхних конечностях и голове.
Диагностика и лечение интегументной красной волчанки
Клинический диагноз патологии обычно не представляет затруднений. Дерматологи используют результаты микроскопии и гистологии, иммунное тестирование (ИФА). Для определения устойчивости и выраженности воспаления микроскопируют скарификат эпидермиса. Электронная микроскопия выявляет вирусоподобные включения, подтверждающие вирусную природу интегументной красной волчанки. Специфические иммуноглобулины М и G обнаруживают методом ИФА в составе аутоиммунных комплексов. ИФА используют и для определения антиядерных антител. Дифференцировку интегументной красной волчанки проводят с себореей, псориазом, угревой сыпью, сухой экземой.
Терапия заболевания комплексная. Начинают с коррекции сопутствующей патологии, подключают хинолины, витамины, противовоспалительные средства. Наружно показаны гормональные мази. В случае резистентности используют разрушение узлов жидким азотом. Подозрение на трансформацию процесса является показанием для госпитализации пациента. Весной и летом требуются солнцезащитные кремы. Диспансеризация проводится пожизненно. Прогноз при своевременной адекватной терапии и отсутствии признаков трансформации в системную форму патологии благоприятный для жизни. При появлении симптомов системной красной волчанки прогноз ухудшается.
Дискоидная красная волчанка – это хроническое воспалительное аутоиммунное заболевание кожи, развивающееся на фоне фотосенсибилизации (повышенной чувствительности к свету). Клинические проявления включают эритему, рубцовую атрофию кожи, фолликулярный гиперкератоз, выпадение волос, поражение ногтей. Диагноз ставится на основании симптоматики, анамнестических данных, наличия волчаночных клеток в крови, иммунологических тестов и гистологического исследования биоптата кожи. В качестве лечения применяются синтетические противомалярийные препараты, топические глюкокортикоиды, системные ретиноиды, солнцезащитные средства.
МКБ-10
Общие сведения
Дискоидная красная волчанка (ДКВ), или рубцующийся эритематоз – заболевание, относящееся к диффузным болезням соединительной ткани (коллагенозам). Данная патология является наиболее частой формой кожной красной волчанки. Средняя распространенность рубцующегося эритематоза составляет 1:100 000 человек. Чаще страдают представители европеоидной расы. Начало болезни приходится на молодой возраст (от 20 до 40 лет). Заболеваемости дискоидной волчанкой больше подвержены лица женского пола (соотношение с мужчинами 3:1). В редких случаях (1-5%) ДКВ может перейти в системную красную волчанку (СКВ).

Причины ДКВ
Эритематоз протекает по типу аутоиммунной реакции, точная причина возникновения которой неизвестна. Важное значение в развитии заболевания имеет наследственная предрасположенность, о чем свидетельствует большая встречаемость дискоидной волчанки среди близких родственников. В ходе исследований была установлена ассоциация ДКВ с антигенами тканевой совместимости HLA A1, A3, A10, A11, A18, B7, B8. Наиболее серьезным провоцирующим действием обладает ультрафиолетовое излучение.
К факторам, способствующим возникновению дискоидной волчанки, относятся постоянная травматизация кожи, хронические инфекции в организме, наличие аллергических болезней, прием лекарственных препаратов, повышающих чувствительность кожи к ультрафиолету (сульфаниламидов, тетрациклина, фторхинолонов, гризеофульвина, нейролептиков). В группе повышенного риска находятся люди, чей род деятельности связан с длительным пребыванием на открытом воздухе (работники сельскохозяйственной промышленности, строители, рыбаки). Также в группу риска входят лица с 1 фототипом кожи (кельтским) – это люди с нежной, тонкой, иногда веснушчатой кожей, имеющие светлый или рыжий цвет волос.
Патогенез
При дискоидной красной волчанке наблюдается патогенетическое сходство с СКВ, однако патологические реакции ограничиваются кожными покровами. В основе заболевания лежит аутоиммунное воспаление. Под действием ультрафиолетовых лучей в совокупности с другими провоцирующими факторами в клетках кожи нарушаются процессы метилирования ДНК (механизма регуляции транскрипции генов). Это приводит к повышению экспрессии белков, индуцирующих апоптоз (запрограммированную клеточную гибель) - p53, Fas и Fas-лиганда и гамма-интерферона.
Т- и В-лимфоциты стимулируют синтез цитокинов и антител к компонентам клеточных ядер (нуклеиновым кислотам, нуклеосомам). Образующиеся иммунные комплексы оседают на эндотелии сосудов, вызывая их повреждение. Выработку аутоантител у генетически предрасположенных лиц также способны вызывать антигены некоторых вирусов (Эпштейна-Барр, цитомегаловирус, парвовирус 19), имеющие сходную молекулярную структуру с белками клеточных мембран. Дополнительным повреждающим агентом выступает индукция свободнорадикального окисления липидов. Результатом этих процессов является массивное воспаление и разрушение клеток кожи.
Классификация
Традиционно дискоидную красную волчанку подразделяют на очаговую и диссеминированную (распространенную) – эти формы различаются количеством очагов поражения кожи и их локализацией. Также при диссеминированной форме отмечается наличие общей симптоматики (слабости, повышения температуры тела, болей в суставах) и высокого риска трансформации в СКВ. Помимо перечисленных форм, в ревматологии выделяют следующие виды ДКВ:
- Глубокая. Характерны подкожные узлы с их последующей кальцификацией.
- Папилломатозная. Патологический процесс затрагивает волосистую часть головы и кожу кистей рук. Очаги имеют вид бородавок.
- Дисхромическая. Характерны депигментация центрального участка дискоидного очага и гиперпигментация периферической зоны.
- Телеангиэктатическая. Проявляется усиленным сосудистым рисунком очагов.
- Гиперкератотическая. Роговой слой эпидермиса выражено утолщен. Очаги напоминают кожный рог. Наиболее неблагоприятная форма. Рассматривается как начальная стадия рака.
- Центробежная эритема Биетта. Проявляется высыпаниями на спинке носа и щеках, имеющими «вид бабочки».
Симптомы ДКВ
Дискоидная красная волчанка характеризуется хроническим течением, рецидивы возникают в основном летом или весной, когда длина солнечного дня максимальна. Чаще всего поражаются участки тела, подвергающиеся длительному солнечному излучению. Тремя наиболее типичными симптомами считаются эритема, фолликулярный гиперкератоз и рубцовая атрофия кожи.
Эритематоз дебютирует с появления на коже розовых, слегка возвышающихся пятен (эритем) размером 1-2 см. Пятна не сопровождаются зудом, со временем увеличиваются, на их поверхности образуются серо-белые чешуйки. Попытка удалить чешуйки вызывает боль (симптом Бенье-Мещерского). Также при снятии чешуек на месте их прикрепления к волосяным фолликулам видны участки вдавления (симптом «дамского каблучка» или «канцелярской кнопки»). По мере прогрессирования в центре дискоидных очагов кожа атрофируется. Вокруг центра формируется фолликулярный гиперкератоз вследствие закупорки фолликулов чешуйками эпидермиса, имеющий вид «гусиной кожи», по периферии очагов – эритема, зоны усиления или ослабления пигментации. Часто на коже наружного слухового прохода образуются пробки в протоках сальных желез, при этом поверхность кожи по внешнему виду напоминает наперсток.
При локализации очагов на волосистой части головы практически всегда возникает алопеция, которая оставляет после себя рубцы. При диссеминированной дискоидной волчанке очаги располагаются на груди, спине, локтях, ладонях, подошвах, обычно не имеют признаков шелушения и атрофии. Иногда поражаются ногтевые пластины. Ногти приобретают желтый цвет, становятся ломкими, деформируются. Очень редко в патологический процесс вовлекается слизистая оболочка полости рта. Очаги склонны к эрозированию, что вызывает жжение и боли во время приема пищи.
Осложнения
Серьезные осложнения дискоидной красной волчанки возникают редко. Иногда развивается вторичный гландулярный хейлит (воспаление мелких слюнных желез красной каймы губ). Диссеминированная форма ДКВ в некоторых случаях переходит в СКВ – тяжелое системное заболевание соединительной ткани, поражающее суставы и практически все внутренние органы (сердце, почки, легкие и центральную нервную систему). СКВ характеризуется упорным течением, трудно поддается терапии и имеет высокий риск летального исхода. Также может произойти трансформации стойких очагов дискоидной волчанки в плоскоклеточный рак кожи (сквамозно-клеточную карциному).
Диагностика
Пациентов с данной патологией курируют врачи ревматологи и дерматологи. При постановке диагноза дискоидной волчанки учитывается фототип кожи. На первичной консультации уточняется профессия пациента, прием фотосенсибилизирующих лекарственных средств, наличие инфекционных или аллергических заболеваний, близких родственников с ДКВ. Для диагностики проводят следующие методы исследования:
- Общие лабораторные тесты. В клиническом анализе крови отмечается увеличение скорости оседания эритроцитов, снижение уровня лейкоцитов, тромбоцитов, при инфекционных и аллергических патологиях - высокий уровень нейтрофилов и эозинофилов. При диссеминированной ДКВ возможен ложноположительный результат анализа на сифилис.
- Специальные ревматологические тесты. Примерно у 40% пациентов ДКВ обнаруживаются антинуклеарные антитела (ANA) и антитела к нуклеопротеинам (анти-Ro/SS-A, анти-La/SS-B). Волчаночные (LE) клетки встречаются у 5-7% пациентов. При реакции иммунной флюоресценции выявляются отложения иммуноглобулинов (IgG/IgM) и комплемента (положительный тест волчаночной полоски). Последний тест может быть положительным и при других заболеваниях, поэтому не является специфичным.
- Гистологическое исследование биоптата кожи. Биопсия кожи - наиболее достоверный метод для постановки диагноза. Характерны следующие признаки – атрофия эпидермиса, утолщение рогового слоя эпидермиса в устьях волосяных фолликулов, разрушение волокон коллагена, отек дермы, отложения в ней гиалина, периваскулярный лимфоцитарный инфильтрат.
Важно отличать диссеминированную форму ДКВ от системной красной волчанки, требующей более агрессивной терапии. Помощь в диагностике СКВ оказывает определение антител к двуспиральной ДНК и экстрагируемым ядерным ангигенам в крови пациента. Также дискоидную красную волчанку дифференцируют с другими формами кожной волчанки (острая, подострая), ревматологическими (дерматомиозит), дерматологическими заболеваниями (красный плоский лишай, псориаз, себорейный дерматит, экзема, фотодерматозы, эозинофильная гранулема лица, ангиолюпоид Брока-Потрие).
Лечение ДКВ
В большинстве случаев пациенты проходят лечение амбулаторно, но при тяжелом течении может потребоваться госпитализация в отделение ревматологии или дерматологии. Важным моментом является исключение приема фотосенсибилизирующих медикаментов и лечение сопутствующих аллергических или инфекционных заболеваний. Рекомендуется носить закрытую одежду, применять солнцезащитные крема или мази, содержащие вещества, которые задерживают ультрафиолетовые лучи (мексорил, двуокись титана, оксид цинка).
Основное патогенетическое лечение включает антималярийные аминохинолиновые препараты (Гидроксихлорохин), топические глюкокортикостероиды (тГКС), производные витамина А - ретиноиды (Изотретиноин, Ацитретин). Ввиду частого развития ретинопатий на фоне приема гидроксихлорохина обязателен регулярный осмотр офтальмолога. В зависимости от локализации дискоидных очагов применяются тГКС разной активности. При расположении очагов только на коже лица используют тГКС слабой и средней степени активности (Гидрокортизона ацетат, Метилпреднизолон), при поражении кожи конечностей и туловища рекомендуются тГКС сильной активности (Бетаметазон, Триамцинолон). Если дискоидные очаги имеются на ладонях и подошвах, назначаются тГКС сверхвысокой активности (Клобетазон).
Для подавления свободнорадикального повреждения клеток кожи эффективны антиоксиданты (альфа-токоферол). При неэффективности стандартного лечения прибегают к средствам, обладающим выраженным иммуносупрессивным действием – Такролимус, Метотрексат, Азатиоприн.
Прогноз и профилактика
В подавляющем большинстве случаев дискоидная волчанка имеет благоприятное течение. При грамотном подборе терапии и соблюдении всех рекомендаций наступает стойкая ремиссия. Основную проблему представляет трансформация ДКВ в более тяжелые заболевания, имеющие достаточно высокий процент летальности – СКВ и плоскоклеточную карциному. Профилактика рецидивов дискоидной волчанки заключается в ограничении времени пребывания на солнце, ношении закрытой одежды, применении солнцезащитных препаратов, исключении приема лекарств, повышающих чувствительность кожных покровов к ультрафиолетовому излучению.
1. Федеральные клинические рекомендации. Дерматовенерология 2015: Болезни кожи. Инфекции, передаваемые половым путем. 2016.
3. Федеральные клинические рекомендации по ведению больных с поражениями кожи при красной волчанке/ Самцов А.В., Чикин В.В. - 2015.
Эритема кольцевидная центробежная (ЭКЦ) - изучаем заболевание с клиническими примерами
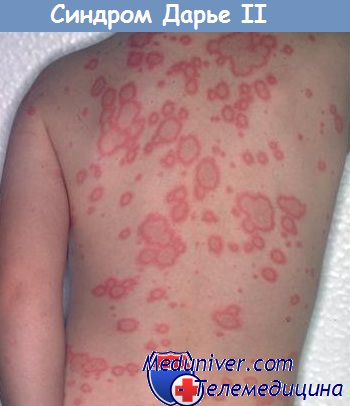
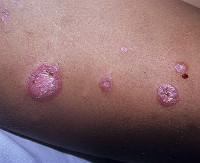
а) Пример из истории болезни. 57-летний сельскохозяйственный рабочий обратился к врачу с жалобами на зудящие кольцевидные высыпания красного цвета, которые появлялись и исчезали у него в течение 13 лет. При осмотре на животе, голенях и руках выявлена эритематозная кольцевидная сыпь. На рисунке ниже представлены типичные периферические чешуйки эритемы кольцевидной центробежной (ЭКЦ). Анализ с КОН на наличие элементов гриба оказался отрицательным, и пациенту был установлен диагноз ЭКЦ.
С недавних пор, чтобы подсушить высыпания и уменьшить зуд, пациент стал использовать растворитель для краски. Поскольку местные стероиды в прошлом оказались неэффективны, пациенту предложено применять место мазь с кальципотриолом и прекратить использовать растворитель.
ЭКЦ с распространенными эритематозными кольцами на туловище и голенях у 57-летнего мужчины ЭКЦ со сливающимися кольцами на бедре. Стрелкой указано периферическое шелушение, которое проявляется линией белых чешуек в пределах эритематозного края
б) Эпидемиология:
• ЭКЦ представляет собой воспалительное заболевание кожи с характерными медленно мигрирующими кольцевидными или фигурными эритематозными очагами.
• Заболевание может встречаться в любом возрасте. Средний возраст начала заболевания составляет 39,7 лет, предпочтений по полу не выявлено.
• Средняя продолжительность заболевания составляет 2,8 лет, но оно может длиться от четырех недель до 34 лет.
г) Клиника:
• Заболевание проявляется крупными шелушащимися эритематозными бляшками, которые возникают в виде папул и распространяются по периферии с разрешением в центре, образуя линию белых шелушащихся чешуек в пределах границы очага. Границы очага уплотненные, ширина их варьирует от 4 до 6 мм.
• Зуд отмечается часто, но возникает не всегда.
• Обычно очаги прогрессируют медленно, однако могут увеличиваться на 2-5 мм в день.
• При микроскопическом исследовании биоптата выявляется паракератоз и спонгиоз эпидермиса, а также плотный лимфогистиоцитарный периваскулярный инфильтрат с очаговой экстравазацией эритроцитов в сосочковом слое дермы.
д) Типичное расположение:
• Очаги обычно наблюдаются на нижних конечностях, чаще на бедрах, но могут располагаться на туловище и лице.
е) Анализы при эритеме кольцевидной центробежной (ЭКЦ):
• Специальные лабораторные тесты для диагностики ЭКЦ не требуются, однако можно провести лабораторные исследования для исключения других распространенных заболеваний, в частности с КОН на наличие грибковой инфекции гладкой кожи или кандидоза кожи. Если пациент находился в эндемическом районе болезни Лайма, требуется исследование на боррелии.
• Если диагноз неясен, выполняется биопсия с окрашиванием полученного материала по Шиффу для выявления грибковых элементов. Биопсия облегчает дифференциальную диагностику с другими заболеваниями, такими как псориаз, кожная красная волчанка, саркоидоз.
ж) Дифференциальная диагностика эритемы кольцевидной центробежной (ЭКЦ):
• Для розового лишая характерны эритематозные бляшки на туловище и нижних конечностях, однако эти бляшки обычно имеют воротничковое шелушение, и в типичных случаях вначале появляется «материнская бляшка». Классические бляшки локализуются на спине с характерным распределением по типу «рождественской елки» и, в отличие от ЭКЦ, персистируют только 6-8 недель.
• Дерматофития гладкой кожи представлена одним или несколькими участками кольцевидных бляшек, вызванных грибковой инфекцией. Красные шелушащиеся кольца дерматофитии гладкой кожи часто напоминают ЭКЦ, однако эритема при дерматофитии находится внутри кольца, а шелушение - снаружи. Это противоречит признаку белой линии шелушащихся чешуек внутри границ эритемы при ЭКЦ. Тест с КОН позволяет выявить разветвленные гифы с септами. При дерматофитии гладкой кожи эффективно лечение противогрибковыми препаратами. На рисунке выше представлен случай ЭКЦ, принятый несколькими врачами за дерматофитию гладкой кожи.
• Псориатические бляшки могут быть кольцевидными, но не имеют белой линии чешуек внутри эритемы, характерной для ЭКЦ. Псориаз поддается лечению местными стероидами.
• Мигрирующая эритема, которая наблюдается при болезни Лайма, представляет собой крупные кольцевидные высыпание с разрешением в центре. Красное кольцо при мигрирующей эритеме обычно гладкое, без чешуек, которые наблюдаются при ЭКЦ. У пациентов, как правило, выявляются другие признаки инфекции, положительные антитела и, иногда, в анамнезе - укус клеща.
• Кольцевидные или папуло-сквамозные бляшки с чешуйками или без них иногда наблюдаются при красной кожной волчанке, при этом очаги расположены на участках кожи, открытых воздействию солнца.
У пациентов с волчанкой часто отмечаются другие симптомы и положительные антинуклеарные антитела.
• Саркоидоз может проявляться уплотненными кольцевидными папулами и бляшками, чаще всего расположенными на лице, кроме того, могут отмечаться другие системные признаки этого заболевания. Саркоидоз эффективно лечится системными кортикостероидами.
и) Консультирование:
• ЭКЦ не является контагиозным или злокачественным заболеванием.
• Несмотря на проводимое лечение, заболевание может рецидивировать, однако не угрожает жизни и ограничено поражением кожи.
Читайте также:

