Раздражение уретры при беременности
Обновлено: 25.04.2024
Инфекции мочевыводящих путей занимают третье место среди заболеваний, сопровождающих беременность, после анемий и сердечно-сосудистой патологии.
Среди них выделяют инфекции нижних (уретрит и цистит) и верхних мочевыводящих путей (пиелонефрит). Чем опасен уретрит при беременности, каковы его основные симптомы и как правильно нужно подходить к лечению данной патологии, рассмотрим далее.
1. Что такое уретрит?
Уретрит – это инфекционно-воспалительное заболевание, сопровождающееся поражением стенок мочеиспускательного канала.
Достаточно часто в период вынашивания воспаление мочеиспускательного канала возникает не изолированно, а сопровождается вульвовагинитом или цервицитом.
При этом возрастает опасность не только осложнений беременности в виде внутриутробного инфицирования плода и плодных оболочек, но и ее неблагоприятного исхода (самопроизвольный выкидыш, преждевременные роды).
2. Предрасполагающие факторы
Не только гормональная система претерпевает большие изменения во время беременности, меняются и анатомия и физиология мочеполовой системы. Эти изменения способствуют возникновению инфекционно-воспалительных процессов не только в мочевыделительной системе.
К таким факторам относят:
- 1 Снижение тонуса мочеточников, особенно справа (действие прогестерона);
- 2 Увеличение частоты пузырно-мочеточникового рефлюкса;
- 3 Повышение рН мочи, глюкозурия;
- 4 Ослабление сфинктера уретры (особенно в конце беременности);
- 5 Транзиторный иммунодефицит, повышение концентрации глюкокортикоидов.
Важной особенностью воспалительных заболеваний во время беременности является то, что их исход опасен не только для матери, но и для плода.
Факторами, предрасполагающими к возникновению уретрита у беременной, относятся также:
- 1 Воспалительные заболевания половых органов;
- 2 Аномалии расположения уретры;
- 3 Аллергические реакции, в том числе на продукты питания;
- 4 Травмы уретры, например при введении инородных тел, катетера и др.;
- 5 Нарушения проходимости мочеиспускательного канала (стриктуры, рак и тому подобное);
- 6 Кристаллурия и постоянное раздражение слизистой оболочки кристаллами в моче;
- 7 Переохлаждения;
- 8 Чрезмерное употребление острой пищи и газированных напитков и др.
То есть, причин, способствующих развитию уретрита, великое множество, и не всегда возможно выявить одну единственную, спровоцировавшую заболевание.
Так или иначе, все они являются факторами, которые создают благоприятную среду для развития факультативной или патогенной флоры.
3. Основные возбудители
В литературе встречается деление уретритов на:
- 1 Инфекционные уретриты;
- 2 Неинфекционные уретриты.
По нашему мнению, это неактуальная классификация, так как неинфекционный уретрит быстро становится инфекционным после присоединения вторичной инфекции.
Более логичным является деление уретритов на специфические и неспецифические.
- 1 Неспецифические уретриты - их причиной служит условно-патогенная неспецифическая флора (кишечная палочка, протей, стафилококки, стрептококки, энтерококки, клебсиеллы и др.). Эти микроорганизмы в норме обитают во влагалище, кишечнике, на кожных покровах.
- 2 Возбудителями специфических уретритов являются хламидии, гонококки, трихомонады и другие микроорганизмы, вызывающие ЗППП. Специфические уретриты можно условно разделить на гонококковые и негонококковые.
Такая классификация полезна в определении тактики ведения беременной. Неспецифические уретриты не разделяют у беременных с циститами и ведут как инфекцию нижних мочевыводящих путей. Уретриты на фоне ЗППП требуют иной тактики и наблюдения пациентки.
Наиболее частой причиной специфических уретритов являются микоплазмы M. genitalium, гонококки и хламидии.
4. Неспецифические уретриты
Именно на долю условно-патогенной флоры приходится подавляющее большинство инфекций мочевыводящих путей в период беременности. Нет точных эпидемиологических данных о частоте уретрита у беременных, так как воспалительный процесс, как правило, быстро развивается и в мочевом пузыре (цистит).
Далее рассмотрим наиболее частые возбудители неспецифических уретритов.
4.1. Кишечная палочка
Данный микроорганизм обнаруживается в 80% случаев всех уретритов у беременных, является представителем нормальной флоры, колонизирующей парауретральную область.
Это бактериальный комменсал, то есть микроорганизм, не представляющий в норме опасности для организма и живущий с ним в симбиозе.
При уретритах уропатогенная кишечная палочка приобретает дополнительные вирулентные свойства, благодаря которым возможно развитие заболевания.
К ним относятся:
- 1 Появление фимбрий и пилей, благодаря которым происходит прикрепление (адгезия) бактерий к эпителию мочеиспускательного канала;
- 2 Приобретение жгутиков, благодаря которым микроорганизм проникает в вышерасположенные органы мочеполового тракта, даже в отсутствие рефлюкса или обструкции;
- 3 Формирование бактериальных биопленок, благодаря которым уропатогенная кишечная палочка становится недоступной для воздействия факторов иммунитета макроорганизма.
Все эти условия, в совокупности с состоянием естественной иммуносупрессии, способствуют развитию воспалительного процесса в стенке уретры и мочевого пузыря.
4.2. Микоплазмы и уреаплазмы
А именно, Mycoplasma hominis, Ureaplasma urealyticum, Ureaplasma parvum и др. Также считаются в последние годы составляющей нормальной факультативной флоры, но в крайне малых количествах (выявляется у 5-30% женщин).
Эти микроорганизмы передаются половым путем. При беременности же не исключено их избыточное размножение, расселение.
Микоплазмы относятся к бактериям, не имеющим клеточной стенки, несущим в себе как ДНК, так и РНК. Свои патогенные свойства микоплазмы осуществляют за счет факторов патогенности: адгезинов, эндотоксинов, экзотоксинов, антигенов, ферментов агрессии (фосфолипаза А, нейраминидаза, РНКаза, ДНКаза, аминопептидаза, протеаза).
Уреаплазма обнаруживается в составе нормальной флоры у 60% сексуально активных женщин. До 1998 года уреаплазмоз считался инфекцией с половым путем передачи.
Это вопрос оставался спорным, так как уреаплазмы обнаруживались и у здоровых женщин, без каких-либо клинических проявлений. На данный момент этот микроорганизм относят к минорной составляющей факультативной флоры женщины.
Уреаплазмы – это бактерии без клеточной стенки, внутриклеточные паразиты, относящиеся к семейству микоплазм. В отличие от микоплазмы хоминис, уреаплазмы обладают свойством расщеплять мочевину до аммиака. Этот процесс лежит в основе формирования уратного нефролитиаза и мочекаменной болезни.
Роль микоплазмы хоминис и уреаплазм в возникновении воспалительных заболеваний половых органов и мочевыводящей системы должна быть изучена более глубоко. По всей вероятности данные микроорганизмы способствуют хронизации уретрита, цистита, вульвовагинита и цервицита, обеспечивают частые рецидивы этих заболеваний, что значительно снижает качество жизни пациентов.
5. Специфические уретриты
В развитии специфических уретритов лежит инфицирование до или во время беременности возбудителями инфекций, передающихся половым путем. К ним относятся микоплазмы M. genitalium, хламидии, гонококки и трихомонады.
5.1. Гонококки
Возбудителем гонореи является грамотрицательным диплококк Neisseria gonorrhoeae. При попадании в мочеполовые пути он вызывает бурную воспалительную реакцию, способную распространяться на вышележащие органы мочеполовой системы.
Воспалительный процесс сопровождается образованием клеточного инфильтрата с последующим замещением его соединительной тканью.
Гонококковый уретрит у беременных протекает не изолированно, а в совокупности с кольпитом и цервицитом.
5.2. Трихомонады
Возбудителем урогенитального трихомониаза является Trichomonas vaginalis, одноклеточный простейший микроорганизм, имеющий 3-5 жгутиков.
Инфицирование возможно не только при половом контакте, но и через грязное постельное белье, полотенце, сидение унитаза, мочалки (контактно-бытовой путь).
Трихомонады могут служить резервуаром для других патогенных микроорганизмов, что усугубляет течение и терапию инфекционного процесса.
5.3. Хламидии
Ведущую роль в возникновении уретрита и других заболеваний урогенитального тракта играет микроорганизм Chlamidia trachomatis.
Хламидии – внутриклеточные паразиты, не способные самостоятельно генерировать энергию, для этих целей они используют энергетический потенциал клетки-хозяина.
Их жизненный цикл состоит из 2 этапов (форм):
- элементарные тельца – неактивная инфекционная форма, которая передается от одного хозяина к другому, приспособленная к выживанию во внешней среде;
- ретикулярные тельца – активная репродуктивная форма, расположенная внутриклеточно.
Chlamidia trachomatis не обнаруживается в организме в норме. Заражение при незащищенном половом контакте (в том числе анальном и оральном).
Хламидийная инфекция часто протекает бессимптомно или малосимптомно.
При хламидиозе у беременной на ранних сроках возможен выкидыш, в более поздние сроки – внутриутробное инфицирование и гибель плода, преждевременные роды, осложнения у новорожденного (например, хламидийная пневмония, конъюнктивит, сепсис и др.).
6. Симптомы заболевания
Симптомы уретрита при беременности не сильно отличаются от таковых у других категорий пациентов.
К основным клиническим проявлениям относят:
- 1 Болезненность, рези и жжение при мочеиспускании;
- 2 Частые позывы на мочеиспускание (истинные и ложные);
- 3 Появление характерных выделений из уретры: слизистых (неспецифические уретриты), гнойных (гонорея), более заметных в утренние часы;
- 4 Чувство неполного опорожнения мочевого пузыря;
- 5 Дискомфорт и боли в нижней части живота;
- 6 Покраснение (гиперемия) слизистой оболочки наружного отверстия мочеиспускательного канала, часто сопровождающаяся отеком. При уретритах на фоне ЗППП эти симптомы более выражены.
Следует помнить, что во время беременности воспаление уретры довольно быстро переходит в цистит, а затем и в пиелонефрит.
Уретрит часто сочетается с воспалительными заболеваниями половых органов в виду их близкого расположения и высокой вероятности обсеменения.
Во время беременности клиническая картина может быть стертой, при этом общее состояние пациентки не нарушается, беспокоят только локальные симптомы.
7. Возможные осложнения беременности и родов
Уретрит в сочетании с циститом у беременной могут приводить к следующим осложнениям:
- 1 Самопроизвольные выкидыши на ранних сроках;
- 2 Неразвивающаяся беременность;
- 3 Патология прикрепления плаценты;
- 4 Плацентарная недостаточность;
- 5 Гипотрофия плода;
- 6 Пороки развития плода;
- 7 Инфицирование плода и плодных оболочек;
- 8 Гестоз;
- 9 Преждевременное излитие околоплодных вод;
- 10 Преждевременные роды;
- 11 Антенатальная (внутриутробная) гибель плода на любых сроках;
- 12 Развитие пиелонефрита у матери с возможной генерализацией инфекции при угнетенном иммунном статусе.
Риск осложнений намного выше при уретрите на фоне ЗППП. Неспецифические уретриты опасны распространением инфекции выше, возникновением гестационного пиелонефрита и уросепсиса.
8. Методы диагностики
Заподозрить уретрит сама беременная, а затем и ее лечащий врач могут на основании жалоб и симптомов, анамнеза и визуального осмотра. Для подтверждения диагноза используются лабораторные и инструментальные методы диагностики.
8.1. Общий анализ мочи
Для анализа используется утренняя порция мочи, в которой возможно повышение содержания лейкоцитов (лейкоцитурия), бактерий (бактериурия), слизи.
8.2. Микроскопия мазка из уретры
Это рутинный метод, экономически выгодный, клинически достаточно достоверный, хотя и не для всех видов инфекций, способных вызвать уретрит во время беременности.
При микроскопии мазка легко обнаруживаются гонококки и трихомонады, являющиеся причиной специфического уретрита.
На неспецифическую природу уретрита могут указывать «маркеры» воспалительной реакции – более 10 лейкоцитов и 10 эпителиальных клеток в поле зрения, изменение характера флоры (преобладают кокковые формы), наличие слизи.
Мазок из уретры у женщин берется, как правило, во время гинекологического осмотра на кресле путем осторожного введения в уретру специального аппликатора на длину не более 4 см. Выводят аппликатор вращательными движениями, для лучшего сбора материала. Полученный субстрат наносят на предметное стекло, сушат, окрашивают и рассматривают в микроскоп.
8.3. Бактериологическое исследование
При бактериологическом исследовании (бакпосеве) выявляется патогенная флора, вызвавшая заболевание, одновременно оценивается ее чувствительность к антибактериальным препаратам.
Забирается материал для исследования точно также, как для простой микроскопии, но с обязательным соблюдением стерильности. После забора полученный материал одним из способов сеют на питательную среду.
После этого чашки Петри помещают в термостат на 72 часа. По прошествии времени оценивают рост флоры с определением чувствительности к антибиотикам.
Недостатком этого метода является длительность, которая не позволяет оперативно назначить адекватную терапию. Достоверный результат может быть выдан лишь спустя 72 часа после забора материала. Как правило, к этому времени антибактериальная терапия уже назначается беременной эмпирически.
8.4. Серологические реакции
Серологические реакции при уретритах используются достаточно редко, обычно при хламидийной или микоплазменной инфекции. Используются простой и твердофазный иммуноферментный анализ (ИФА), реакция иммунофлюоресценции (РИФ) и реже другие виды реакций. Принцип этих реакций основан на взаимодействии антиген-антитело.
Чаще используют ИФА (ELISA) для выявления разных классов антител, которые вырабатывает организм человека в ответ на инфекцию. Это помогает в диагностике остроты инфекционного процесса.
8.5. ПЦР-диагностика
Основана на обнаружении ДНК бактерий в мазке, отделяемом или другом субстрате, их амплификации (увеличении числа их копий) для верификации подозреваемого возбудителя.
Это наиболее достоверный метод исследования, хотя и достаточно дорогой. С его помощью упрощается диагностика половых инфекций (микоплазмы, уреаплазмы, хламидии, трихомонады, гонококки).
При подозрении на специфический уретрит у беременной желательно выполнить простую микроскопию мазка из уретры и исключить половые инфекции методом ПЦР. Два этих метода позволят выбрать правильную тактику лечения.
9. Препараты для лечения
Ответственным моментом является подбор терапии уретрита у беременной. Важно учесть все возможные риски как для женщины, так и для плода.
Как правило, лечение половых инфекций и назначение антибактериальных препаратов проводят по прошествии 16 недель гестации, когда уже сформирована плацента и завершен эмбриогенез. Это позволяет избежать формирования различных пороков развития у плода.
Лечение неспецифического уретрита (цистита) проводят на любом сроке беременности, это необходимо для предотвращения гестационного пиелонефрита и уросепсиса.
Выбор антибактериального препарата зависит от вида возбудителя уретрита. У беременных спектр антибактериальных препаратов ограничен и текущим статусом.
В таблице ниже приведены основные схемы применения антибиотиков для лечения уретрита в период беременности.
Таблица 1 - Схемы лечения уретритов при беременности в зависимости от этиологии заболевания. Источники - клинические рекомендации РФ и CDC. Для просмотра кликните по таблице
Для облегчения местных симптомов возможна обработка наружных половых органов и области уретры готовыми, аптечными растворами фурациллина, мирамистина, хлоргексидина. Можно использовать и чуть теплые (37 градусов) ванночки с отваром ромашки.
Важно запомнить, что антисептики в лечении уретрита при беременности имеют второстепенное (вспомогательное) значение.
Симптоматическое лечение уретрита включает:
- 1 Спазмолитики (Но-шпа, Папаверин) уменьшают выраженность болей и дискомфорта при мочеиспускании;
- 2 Растительные уросептики (Канефрон, Фитолизин, Цистон) способствуют нормализации кислотности мочи, увеличивают объем диуреза. Это также облегчает симптоматику заболевания.
10. Контроль эффективности терапии
Успешность проводимой терапии оценивается через 72 часа. Если пациентка отмечает стихание местных симптомов, улучшение самочувствия, лечение продолжают до окончания курса. Если улучшения не наблюдается, терапию необходимо пересмотреть.
Выздоровление подтверждается лабораторными методами.
- 1 ОАМ должен быть нормальным.
- 2 Микроскопию мазка выполняют через 14 дней после окончания курса терапии.
- ПЦР и ИФА на половые инфекции не выполняют раньше, чем через 1 месяц после курса антибиотиков.
Для подтверждения эрадикации возбудителя при специфических уретритах необходимы три отрицательных результата анализов (трех материалов, взятых с интервалом в 14 дней).
После выздоровления возможно проведение терапии, направленной на восстановление влагалищной флоры («Лактгель», «Лактожиналь», "Вагилак" курсом в 14 дней). Однако, полноценных клинических исследований по этому поводу не проводилось.

Период беременности характеризуется гормональными перестройками в организме женщины, а также снижением иммунной защиты организма, в силу чего примерно у тридцати процентов беременных на разных триместрах диагностируется инфекционный уретрит.
Поскольку организм вынашивающей ребенка женщины становится более уязвим ко всякого рода неблагоприятным факторам, даже присутствующая в мочеполовых органах «нормальная» микрофлора может стать причиной воспалений из-за:
- переохлаждения тела;
- не соблюдения питьевого режима, допускающего обезвоживание;
- пренебрежения правилами личной гигиены;
- наличия гинекологических заболеваний;
- сбоев в нормальном функционировании мочевыводящей системы, ее анатомических дефектов (врожденного или приобретенного свойства);
- постоянного переутомления и нервных перегрузок;
- неправильной диеты в виде злоупотребления соленым, пряным и острым.
Пациентка может быть заражена венерическими болезнями, как до беременности, так и во время нее. Такие заболевания также провоцируют воспалительные процессы в уретре.
Кроме патогенной микрофлоры, воспаление мочеиспускательного канала беременной женщины могут вызывать такие провоцирующие обстоятельства, как:
- аллергические реакции на лекарства и средства гигиены, которыми обрабатывается область промежности;
- различного рода дисбалансы естественной микрофлоры;
- травмами уретры при медицинских манипуляциях (введение катетера, цитоскопическое исследование), а также при выходе из мочевого пузыря камней и крупного песка;
- сдавливание канала растущим плодом.
Данные причины приводят в дальнейшем к инфицированию пораженной слизистой патогенными организмами.
В любом случае уретрит у женщин при беременности приводит к воспалительным процессам слизистой оболочки, выстилающей внутреннюю поверхность мочеиспускательного канала, который у женщины составляет в длину около двух сантиметров.
Уретрит у ожидающих малыша женщин особенно опасен осложнениями, представляющими опасность как для самой будущей матери, так и для ее ребенка. При обнаружении малейших признаков воспаления следует незамедлительно обратиться за медицинской помощью.
Симптомы и особенности уретрита при беременности
В целом, признаки воспалительных процессов в уретре беременной практически ничем не отличаются от обычного протекания болезни у небеременной женщины.
Первоначально уретрит обычно не тревожит больную, поскольку его симптомы отсутствуют, либо весьма малозначительны.
Однако при регулярном гинекологическом осмотре возможность раннего диагностирования болезни увеличивается.
Пациентка на более поздних стадиях развития патологического процесса может у себя отмечать:
- гиперемию и отек слизистых наружных половых органов;
- частые позывы к мочеиспусканию;
- разной степени интенсивности боли и жжение при мочеиспускании, которые, в отличие от цистита, не прекращаются и после эвакуации мочи из пузыря;
- наличие помутнения первых порций мочи из-за присутствия лейкоцитов и гноя;
- выделения из уретры гноя, слизи и кровянистых жидкостей (характер выделений находится в взаимосвязи с причиной воспаления).
У будущей матери степень интенсивности симптоматики может резко усиливаться, приводя к особой болезненности и сильному дискомфорту.

Как лечат уретрит при беременности в клинике
Как правило, уретрит у беременных отличается своим особым подходом в лечении, который зависит от таких важных индивидуальных показателей заболевания, как:
- форма его протекания (хроническая или острая);
- вид заболевания (инфекционный или не связанный с патогенными микроорганизмами);
- степень тяжести патологии.
Тем не менее, уретрит у беременных лечение имеет комплексное, основанное на таких мероприятиях, как:
- повышение сопротивляемости организма к инфекциям, иммунотерапия;
- медикаментозная терапия, с преимущественным приемом безопасных для внутриутробного развития плода консервативных антибиотиков;
- применение препаратов локального действия на источник воспаления, - мази, спринцевания, компрессы, суппозитории и т.п.
Все эти меры направлены на восстановление поврежденной слизистой канала, нормализации собственной микрофлоры и усилении естественного иммунитета.
Все лекарственные средства, их дозировку и сочетание назначает исключительно лечащий врач, ориентируясь на результаты лабораторных исследований и индивидуальных особенностей пациентки! Самолечение уретрита может вызвать неблагоприятные последствия для здоровья матери и ребенка, поскольку инфекция легко попадает в околоплодные воды и заражает эмбрион.
Дополнительно урологом могут быть рекомендованы такие лечебные процедуры, как:
- физиотерапия и местные прогревания;
- спринцевания фотосредствами (отвары и экстракты лекарственных трав, таких, как ромашка, липа и т.п.);
- особая диета, исключающая острую и пряную пищу, а также основанная на щадящей термической обработке и сниженном количестве соли.
Кроме того, для улучшения состояния и ускорения выздоровления беременной рекомендованы:
- отсутствие физических нагрузок и переутомлений;
- избегание стрессовых ситуаций;
- исключение переохлаждений.
Рекомендации для профилактики
Чтобы предотвратить уретрит при беременности, лечение лучше заменить на профилактику заболевания, направленную на минимизацию его провоцирующих факторов.
Поскольку во время вынашивания плода организм, что называется, функционирует на пределе своих сил, в это время усилия должны быть направлены на поддержание естественного иммунитета и сопротивляемости к инфекционным возбудителям.
Женщине рекомендован специальный рацион питания, предусматривающий обилие:
- свежих, в ом числе, листовых овощей;
- кислых натуральных соков и ягодно-фруктовых морсов.
Кроме того, беременная обязана обезопасить себя от:
- переохлаждений и переутомлений;
- волнений и стрессов;
- случайных незащищенных половых связей;
- несбалансированного питания.
Очень важно соблюдать правила личной гигиены, а также щадящий режим труда и отдыха.
Уретрит — это инфекционный воспалительный процесс в мочеиспускательном канале (уретре). Причиной заболевания обычно являются половые инфекции, но при беременности дела обстоят несколько иначе и природа уретрита во время вынашивания плода неинфекционная. Часто к уретриту приводит увеличенное давление стремительно растущей матки на мочевыводящий канал, а также осколки камней, двигающиеся через уретру.
В некоторых случаях провоцирующим фактором воспаления уретры бывают микроорганизмы, обитающие в уретре и влагалище, — хламидии и уреаплазмы. До наступления беременности они могут не давать о себе знать, но уже на раннем сроке вынашивания начинают свое интенсивное размножение и проникают из мочеиспускательного канала в матку и околоплодные воды, серьезно инфицируя плод.
Стоимость сопровождения беременности при уретрите
- 3 500 Р Первичная консультация акушера-гинеколога + УЗИ
- 125 000 Р Контракт на ведение беременности
- 136 000 Р Контракт на ведение многоплодной или осложненной беременности
Расчет стоимости лечения Все цены
Симптомы уретрита при беременности
При беременности воспалительный процесс распространяется значительно быстрее, поэтому признаки уретрита более выраженные. Итак, если вы заметите следующие симптомы, срочно обратитесь к доктору:
- болевые ощущения, жжение и зуд во время мочеиспускания;
- примесь гнойных выделений в моче;
- покраснение наружных половых органов.
Специалисты

акушер-гинеколог, кандидат медицинских наук

врач акушер-гинеколог высшей категории
Лечение уретрита при беременности
Как при любом заболевании, связанном с воспалительными процессами, уретрит лечится с помощью антибактериальный препаратов. Необходимо обязательно обратиться к доктору для назначения правильных антибиотиков, безвредных для ребенка. Но лечение не ограничивается только антибактериальной терапией, беременным назначают препараты местного действия.
В качестве профилактики и дополнительной поддержки организма рекомендуют пить натуральные кислые соки и морсы, а также употреблять больше листовых овощей. Чаще всего с воспалением мочеиспускательного канала направляют в стационар, так как беременная женщина должна находиться под тщательным присмотром специалистов из-за опасности болезни для плода.
Доверьте планирование и ведение беременности опытным врачам-гинекологам Медицинского женского центра, и мы поможем предупредить множество осложнений беременности.
Что такое уретрит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Барашикова Дмитрия Викторовича, уролога со стажем в 20 лет.
Над статьей доктора Барашикова Дмитрия Викторовича работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Уретрит (urethritis, греч. urethra — мочеиспускательный канал, -itis — воспалительный ответ) — воспалительный процесс в стенке мочеиспускательного канала [1] .
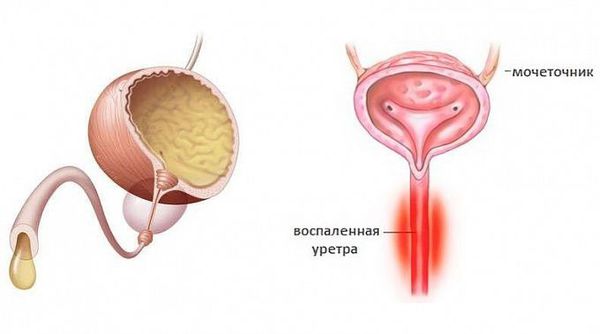
Уретриты могут иметь гонорейную природу и негонорейную. Негонококковый уретрит является распространенным заболеванием — ежегодно во всём мире регистрируют около 50 млн. случаев. По статистике в США и Великобритании заболеваемость негонококковым уретритом значительно превышает заболеваемость гонококковым уретритом, одна из причин — лабораторные анализы стали лучше выявлять заболевание [1] . Среди самых распространённых причин возникновения негонококковых уретритов называют хламидийную инфекцию.
Болезнь протекает в острой и хронической форме. Установлено, что острый уретрит чаще вызван сочетанием бактерий Chlamydia trachomatis и Ureaplasma urealyticum (у 45,4 % пациентов), подострый — Chlamydia trachomatis (у 66,7 %) [2] .
Наиболее частый путь передачи — половой, реже воспалительный процесс инициируется условно-патогенной флорой. Уретрит может быть вызван бактериями, грибками или вирусами (например, вирусом герпеса).
Причины уретрита
Гораздо реже уретрит инициируется сопутствующими заболеваниями, воздействием агрессивных веществ (спермицидных лубрикантов, спиртосодержащих растворов) или травмами.
Предрасполагающими факторами для развития уретрита могут служить:
- переохлаждение;
- травма (микротравма во время полового акта) половых органов;
- сопутствующие заболевания (сахарный диабет, мочекаменная болезнь, аутоимунные заболевания, дисбиоз влагалища);
- снижение общего иммунитета, изменение гормонального статуса (менопауза);
- оперативные вмешательства и манипуляции (например цистоскопия — эндоскопическое исследование мочевого пузыря, катетеризация, бужирование уретры);
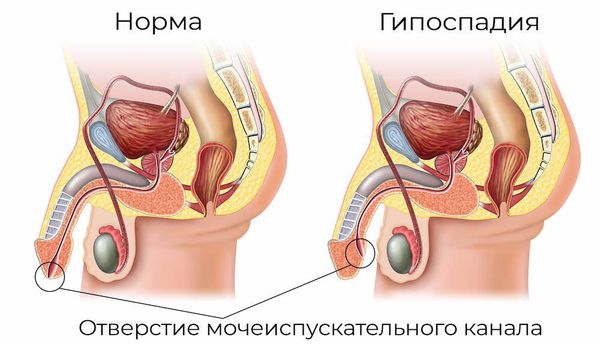
- аномалии развития половых органов: гипоспадия — это генетическое нарушение, при которой наружное отверстие уретры располагается в нетипичном месте (передней стенке влагалища или на теле полового члена);
- несоблюдение личной гигиены;
- употребление в больших количествах острого, кислого, солёного и алкоголя;
- малоподвижный образ жизни, сидячая работа.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы уретрита
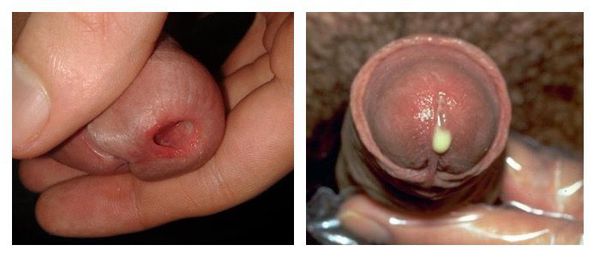
Выраженность клинических симптомов зависит от стадии воспалительного процесса. Как правило, в острую стадию имеются жжение, "резь" или зуд в начале мочеиспускания, выделения из наружного отверстия мочеиспускательного канала.
При визуальном осмотре выявляют гиперемию, отёк слизистой оболочки в области наружного отверстия мочеиспускательного канала, обильное слизистое или гнойное отделяемое, при пальпации мочеиспускательного канала наблюдаются болезненные ощущения [3] . В дальнейшем гиперемия, отёк и выделения из уретры уменьшаются, становятся незначительным, либо прекращаются. При сохранении симптомов заболевание переходит в хроническую форму спустя два месяца.
Уретрит у мужчин
У мужчин клиническая картина ярко выражена, нередко сочетается с затруднением мочеиспускания.
Уретрит у женщин
У женщин заболевание чаще всего проявляется симптомами острого цистита: частыми, болезненными мочеиспусканиями и болью внизу живота. Женщины более часто страдают клинически выраженными симптомами уретрита по сравнению с мужчинами, что связано с анатомическими особенностями строения мочеполовой системы — короткая уретра (около 1 см) и близкое расположение анального отверстия. Учитывая строение уретры, уретрит у женщин чаще приводит к развитию восходящей инфекции и может стать причиной бесплодия.
У достаточно большого количества пациентов уретрит изначально протекает со стёртыми проявлениями (торпидная или вялотекущая форма). Пациенты предъявляют жалобы лишь на скудное отделяемое из уретры по утрам на нижнем белье. В некоторых случаях возможно "склеивание" и незначительная гиперемия наружного отверстия уретры, разбрызгивание мочи при мочеиспускании. Цвет и прозрачность мочи обычно не меняется.
При торпидных уретритах воспалительный синдром достаточно часто не ограничивается передней уретрой, а распространяется на задний отдел, предстательную железу и шейку мочевого пузыря.
Тотальный уретрит характеризуется частыми, императивными позывами к мочеиспусканию, болью внизу живота и промежности. Нередко имеется примесь крови в моче, либо примесь гнойного отделяемого. Воспалительная реакция в остром периоде длится от нескольких дней до трёх недель.
Патогенез уретрита
У мужчин микрофлора уретры остается постоянной на протяжении всей жизни. Её представляют стафилококки, дифтероиды, диплококки, палочки и анаэробы (пептококки, бактероиды, энтеробактерии и клостридии). Микроорганизмы заселяют лишь первые несколько сантиметров мочеиспускательного канала — на остальном протяжении он почти стерилен. Реакция в канале нейтрально-щелочная.
В норме у женщин микрофлора уретры представлена теми же бактериями, что у мужчин, но в большем количестве. В небольшом количестве в уретре присутствуют лактобацилы и кишечная палочка. Бактерии свободно размножаются, не вызывая при этом воспаления. В медицине этот процесс называется колонизацией.
От первоночальной колонизации уретры зависит устойчивость слизистой к воспалительным процессам. Если баланс микрофлоры нарушен, она может стать одной из факторов развития уретрита или привести к хроническому течению болезни [15] .
Различные инфекционные агенты, попадая на слизистую оболочку мочеиспускательного канала, адгезируются (сцепляются с поверхностью) и вызывают локальную воспалительную реакцию, либо персистируют (присутствуют в неактивном состоянии) в ней продолжительное время без клинических признаков уретрита.
Классификация и стадии развития уретрита
Уретрит подразделяется по своей этиологии на:
- Гоноррейный уретрит.
- Негоноррейный:
- инфекционный, в том числе бактериальный уретрит (бактериальный-патогенная и условно-патогенная флора, например хламидийный уретрит, а также вирусный, спирохетный, кандидомикотический уретрит, амебный, микоплазменный, трихомонадный уретрит);
- неинфекционный (посттравматический, аллергический, аутоимунный) [4] .
По Международной классификации болезней МКБ-10 к уретриту и уретральному синдрому также относятся:
- уретральный абсцесс (абсцесс железы Купера, железы Литтре);
- неспецифический уретрит (негонококковый, невенерический);
- другие уретриты (уретральный меатит, язва наружного отверстия уретры, постменопаузальный уретрит).
Классификация по локализации воспалительного процесса достаточно условная.
По глубине (степени) поражения выделяют следующие виды уретритов (преимущественно у мужчин):
- передний уретрит (передняя уретра, висячий отдел);
- задний уретрит (простатический отдел уретры);
- тотальный уретрит (поражение уретры на всем протяжении).
По клиническому течению выделяют уретриты:
- острый;
- хронический;
- торпидный.
Осложнения уретрита
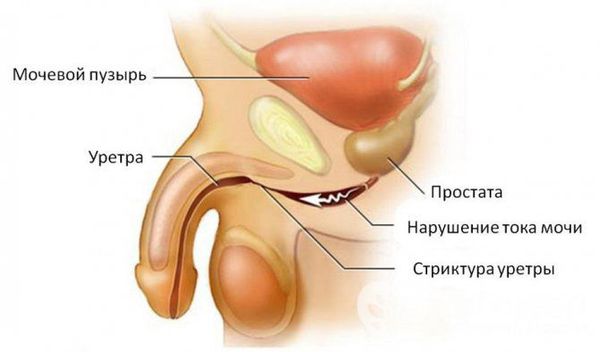
При отсутствии адекватной терапии активный процесс переходит в хроническую форму с периодическими эпизодами обострения. Это, в свою очередь, может привести к рубцовой деформации (стриктуре) уретры на любых уровнях, к развитию баланопостита (воспаление головки полового члена), простатита, везикулита, орхоэпидидимита (воспаления яичка с придатком) и воспалительных заболеваний верхних мочевыводящих путей (пиелонефрита) [5] . В случае развития пиелонефрита к симптомам может присоединиться гипертермия (повышение температуры тела), озноб, усиление боли и общая слабость.
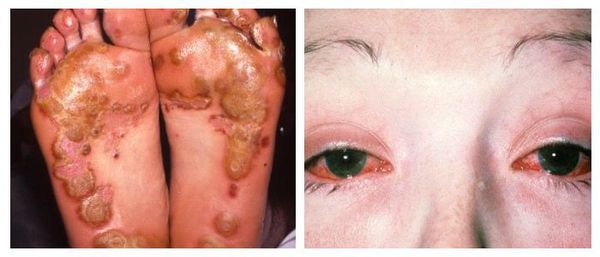
Наиболее тяжёлым осложнением уретрита, вызванного хламидийной инфекцией, является синдром Рейтера — реактивный артрит (или негнойное воспаление суставов) в сочетании с конъюнктивитом (воспалительным процессом конъюнктивы, тонкой прозрачной ткани, выстилающей внутреннюю поверхность века и видимую часть склеры) [6] .
Диагностика уретрита
Рекомендации Центра Контроля Заболеваемости (CDC) и Европейской Ассоциации урологов на сегодняшний день являются наиболее авторитетными и регулярно обновляющимися клиническими рекомендациями по диагностике и лечению инфекций урогенитального тракта [7] [8] .
Симптомы уретрита могут быть схожими с симптомами других заболеваний мочеполовой системы, поэтому очень важно провести дифференциальную диагностику. В этом помогает правильно и тщательно собранный анамнез, жалобы пациента, лабораторная и инструментальная диагностика [3] .
Первоначально проводится стандартный осмотр и сбор анамнеза. Во время беседы врач должен выяснить, что именно беспокоит пациента, когда возникли первые симптомы, был ли в недавнем времени незащищенный половой акт, назначалось ли ранее лечение по поводу ИППП, имеются ли хронические заболевания.
После этого проводится гинекологический осмотр у женщин для исключения воспалительных заболеваний половой сферы, при отсутствии последних — обследование у уролога. Врач оценивает состояния мочеиспускательного канала, выявляет наличие выделений (гнойных или слизистых). Параллельно осматривается кожный покров промежности и наружные половые органы на наличие гиперемии (покраснения), налёта и высыпаний. Всем пациенткам для подтверждения диагноза дистопии наружного отверстия уретры выполняется пальцевое исследование влагалища. Оно позволяет выявить уретро-гименальные спайки, приводящие к интравагинальному смещению и зиянию наружного отверстия уретры при половом акте, что способствует повторному инфицированию нижних мочевыводящих путей и механической травме наружного отверстия уретры [9] .
После осмотра и у мужчин, и у женщин производится забор мазков из уретры для микроскопии и бактериологического исследования с целью выявления возбудителя болезни [10] . Также исследуют общий анализ мочи, а также анализ мочи по Нечипоренко на наличие лейкоцитов, бактерий и кристаллов солей.
Проведение 3-х стаканной пробы мочи позволяет косвенно определить уровень распространенности воспалительного процесса. Оценивается количество лейкоцитов в поле зрения:
- в первой порции — соответствует уретриту;
- во второй порции — циститу, простатиту (у мужчин);
- в третьей порции — воспалению верхних мочевыводящих путей (пиелонефрит).
Бактериологическое исследование (посев) отделяемого из уретры позволяет выявить патогенную и условно-патогенную микрофлору, ее титр (концентрацию) и чувствительность к антибиотикам. Диагностически значимым титром у женщин является 10х4, у мужчин — 10х3 КОЕ/мл.
Серологический метод – определение антител (иммуноглобулинов класса G, M и А) в венозной крови пациента к наиболее распространенным возбудителям уретрита. Используется как вспомогательный метод.
ПЦР – методика исследования отделяемого из уретры, крови или мочи, а также иных биологических жидкостей посредством полимеразной цепной реакции, с целью обнаружения в них определенных возбудителей.
Приемуществом метода является высокая чувствительность. Вероятность ложноотрицательного ответа ничтожно мала, а вероятность ложноположительного ответа составляет менее 1 %.
Существуют специально разработанные диагностические комплексы [11] . К ним относятся исследования "Андрофлор" у мужчин и "Фемофлор" у женщин, которые включают в себя наиболее полную и комплексную этиологическую диагностику острых и хронических заболеваний и оценку микробиоценоза урогенитального тракта.
Наряду с лабораторными исследованиями, немаловажную роль играет проведение специфических исследований, таких как уретроцистоскопия или уретрография. В первом случае в мочеиспускательный канал вводят цистоскоп, с помощью которого визуализируют слизистую оболочку уретры, мочевого пузыря. При уретрографии диагностика проводится с использованием рентгеноконтрастного вещества и выполнения серии снимков для оценки проходимости и наличия патологических процессов в уретре.
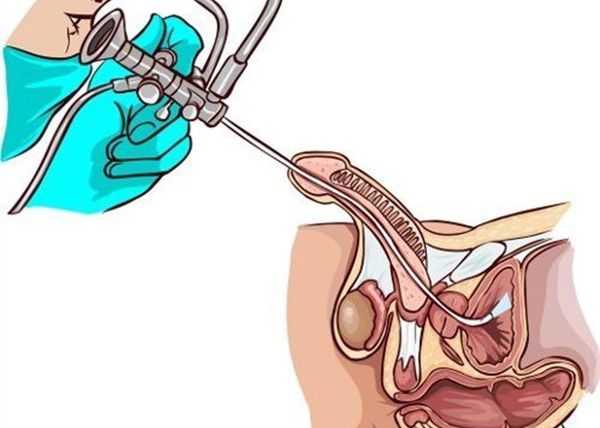
Для исключения органических изменений и дифференциальной диагностики с другими заболеваниями, выполняется ультразвуковое исследование органов малого таза и верхних мочевых путей (мочевого пузыря, матки, придатков, простаты и семенных пузырьков, почек).
Лечение уретрита
В случае обнаружения у себя симптомов уретрита, необходимо обратиться к квалифицированному специалисту: урологу, гинекологу либо дерматовенерологу.
Чем лечить уретрит
Лечение уретрита — медикаментозное. Терапия зависит от типа уретрита и направлена на устранение его причины. При гоноррейном уретрите необходима консультация дерматовенеролога с последующей антибактериальной терапией и контролем излеченности пациента и его полового партнера.
Основные препараты для лечения уретрита — это антибиотики. Лечение мужчин, ведущих половую жизнь, как правило, включает в себя инъекции цефтриаксона для лечения гонореи и пероральный приём азитромицина для лечения хламидиоза. Если обследование исключает гонорею и хламидиоз, то может применяться антибиотик триметоприм или фторхинолон (например, ципрофлоксацин). У женщин лечение такое же, как и лечение цистита. Для лечения инфекции, вызванной вирусом простого герпеса, могут потребоваться противовирусные препараты.
При негоноррейных бактериальных и грибковых уретритах основным методом является назначение антибактериальной и антимикотической терапии после верификации диагноза и определения чувствительности микрофлоры к антибиотикам (мазок, ПЦР диагностика, исключение гинекологических заболеваний и других воспалительных процессов, имеющих сходную клиническую картину).
В некоторых случаях возможно назначение эмпирической терапии, основанной на опыте лечения и частоте выявляемости возбудителя, обычно при недостатке точных данных. Сначала назначается препарат, а в дальнейшем врач оценивает, насколько он эффективен.
Параллельно базовой терапии пациенту назначают препараты, стимулирующие общий и местный иммунный ответ. Также применяют препараты для стимуляции местного иммунитета и профиллактики рецидивов. Доказана высокая эффективность препарата Уро-Ваксом при негонококковых бактериальных уретритах, вызванных E. coli.
Для купирования внезапных и непреодолимых позывов к мочеиспусканию применяют ингибиторы М-холинорецепторов (солифенацин), селективные агонисты бета3-адренорецепторов (мирабегрон) и блокаторы альфа-адренорецепторов (тамсулозин). Механизм действия данных препаратов направлен на расслабление гладкомышечных клеток (снятие спазма) в строме простаты, шейке и мышечной оболочке мочевого пузыря.
Дополнительным методом является физиотерапия, действие которой направлено на уменьшение воспалительного, болевого синдрома, улучшение микроциркуляции в тканях [12] .
Физиотерапия при уретрите
В современных рекомендациях Европейской ассоциации урологов и публикациях в качественных научных журналах физиотерапия для лечения уретртита не упоминается. Это говорит о том, что эффективность физиопроцедур не доказана и их можно использовать только в дополнение к основному лечению.
Фитотерапия при уретрите
Фитотерапия может облегчить симптомы уретрита на этапе диагностики и в комплексе с верно подобранным антибиотиком. Однако нет убедительных доказательств о её влиянии на уропатогены в отличие от антибактериальных препаратов, которые являются основой лечения. В рекомендации Европейской ассоциации урологов фитотерапия не входит.
Прогноз. Профилактика
Своевременное лечение бактериального уретрита и соблюдение рекомендаций гарантирует полное выздоровление. После санированного (пролеченного) бактериального уретрита возможно реинфицирование (повторное заражение) при незащищенных половых актах с инфицированным партнером. Поэтому при уретритах, вызванных ИППП, для профилактики рецидивов лечение обязательно должен проходить и половой партнёр.
Учитывая распространенность и многогранность клинической картины уретрита, а также риск развития осложнений, для профилактики рекомендуется придерживаться определенных правил поведения:
- Барьерный метод контрацепции с непостоянным половым партнером (при выявлении патогенной микрофлоры рекомендуется обследование полового партнёра).
- Соблюдение личной гигиены: для женщин — вытирать интимную зону, начиная спереди и по направлению назад. Использование мыла может привести к дисбалансу полезных бактерий, что может вызвать присоединение инфекции. Мужчинам во время принятия душа необходимо сдвигать крайнюю плоть и тщательно обрабатывать головку полового члена.
- Адекватная физическая активность, укрепление иммунитета.
- Правильное питание.
- Своевременное лечение сопутствующих заболеваний, регулярные осмотры специалистов (1-2 раза в год у гинеколога или уролога).
- При появлении даже незначительных симптомов необходимо обратиться к урологу либо гинекологу. Перед этим важно исключить самостоятельный прием препаратов, так как это сгладит клиническую картину и затруднит диагностику [12] .
За дополнение статьи благодарим Александра Комарова — уролога, научного редактора портала « ПроБолезни » .
Что такое вагинальный кандидоз (молочница)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сосниной Анастасии Сергеевны, гинеколога со стажем в 15 лет.
Над статьей доктора Сосниной Анастасии Сергеевны работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Вагинальный кандидоз (кандидозный вагинит) — поражение слизистой оболочки влагалища дрожжеподобными грибами рода Candida. В быту эту болезнь называют молочницей .
Краткое содержание статьи — в видео:
Candida — это условно-патогенные микроорганизмы, факультативные анаэробы (организмы, способные жить как в присутствии кислорода, так и без него). Они обладают тропизмом — направлением роста на клетки богатые гликогеном, в частности клетки слизистой оболочки влагалища. Самый распространённый вид возбудителя, который встречается в 70—90 % случаев, — Candida albicans.
В последние годы растёт заболеваемость кандидозом, вызванным другими представителями рода Candida. Наиболее часто выявляются:
- С. glabrata (15 %);
- C. dubliniensis (6 %);
- C. tropicalis (3—5 %);
- C. parapsilosis (3 %);
- C. krucei (1—3 %).
Распространение новых видов микроорганизмов связано в первую очередь с бесконтрольным самолечением пациенток, приводящем к возрастающей устойчивости грибов к препаратам [3] [4] .
Частота кандидозного вагинита среди инфекционных заболеваний влагалища и вульвы составляет 30—45 %. Патология занимает второе место среди всех инфекционных заболеваний влагалища и является крайне распространённым поводом для обращения женщин за медицинской помощью. По данным J. S. Bingham (1999):
- к 25 годам около 50 % женщин репродуктивного возраста сталкивались с хотя бы одним диагностированным врачом эпизодом вагинального кандидоза;
- к началу периода менопаузы — около 75 % [17] .
Кандидозный вагинит редко наблюдается в постменопаузе, за исключением тех пациенток, которые получают гормональную заместительную терапию.
Предрасполагающими факторами заболевания являются:
- Механические — ношение синтетического белья, первый половой контакт, травматическое повреждение тканей влагалища, длительное применение внутриматочной спирали.
- Физиологические — беременность, менструация.
- Эндокринные — гипотиреоз, сахарный диабет.
- Иммунодефицитные состояния.
- Ятрогенные (приём антибиотиков, кортикостероидов, иммуносупрессоров, лучевая терапия, химиотерапия, онкологические заболевания, оральные контрацептивы).
- Прочие (авитаминоз, аллергические заболевания, хронические патологии гениталий и желудочно-кишечного тракта).
Заболевание, как правило, не передаётся половым путём, но установлено, что оно связано с характером половых контактов: анально-вагинальным и орогенитальным. Также не исключается вероятность развития кандидозного баланопостита у половых партнёров пациенток с вагинальным кандидозом.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вагинального кандидоза
Основные симптомы при вагинальном кандидозе:
- жжение и зуд в области влагалища и вульвы;
- творожистые выделения из влагалища;
- расстройства мочеиспускания;
- боль при половом акте.
Зуд может усиливаться после водных процедур, полового акта, ночью во время сна и в период менструации [1] .
В целом симптомы вагинального кандидоза нарастают перед менструацией. При беременности проявление болезни также усугубляется, это связано со снижением иммунитета у беременных женщин.
Объективные признаки вагинального кандидоза:
- отёк и гипермия слизистой оболочки влагалища и наружных половых органов;
- белые или зеленовато-белые наложения на стенках влагалища;
- покраснение слизистой влагалища.
При осложнённом кандидозе на коже наружных половых органов появляются везикулы — пузырьки, возвышающиеся над уровнем кожи или слизистой и заполненные прозрачным или мутным содержимым, которые могут вскрываться и образовывать эрозии. При вагинальном кандидозе также могут наблюдаться трещины слизистой вульвы, задней спайки и перианальной области [2] .
Патогенез вагинального кандидоза
Грибы рода Candida относятся к условно-патогенной микрофлоре, которая присутствует как в окружающей среде, так и на поверхности кожных покровов и слизистых оболочках здорового человека (в полости рта, кишечнике, влагалище). При снижении защитных сил организма возможно повышение адгезивных свойств (способности прилипать) грибов с прикреплением их к клеткам эпителия влагалища, колонизацией слизистой оболочки и развитием воспалительной реакции [7] .
Вагинальный кандидоз зачастую затрагивает только поверхностные слои эпителия влагалища без проникновения возбудителя в более глубокие слои слизистой оболочки. Однако в редких случаях эпителиальный барьер преодолевается и происходит инвазия в подлежащую ткань с последующей гематогенной диссеминацией (распространением возбудителя инфекции из первичного очага заболевания по всему органу или организму посредством кровотока) [8] [9] .
Основные этапы патогенеза:
- Адгезия (прилипание) грибов на слизистой и колонизация.
- Инвазия (проникновение) в эпителий.
- Преодоление эпителиального барьера.
- Проникновение в соединительную ткань.
- Преодоление защитных механизмов ткани.
- Попадание в сосуды.
- Гематогенная диссеминация.
При вагинальном кандидозе воспаление происходит в верхних слоях эпителия влагалища. Причина состоит в том, что поддерживается динамическое равновесие между грибом, который не может проникнуть в более глубокие слои, и организмом, который сдерживает его распространение. Соответственно инфекция может долго развиваться в одном месте, проявляясь творожистыми выделениями из влагалища. Обострение заболевания происходит при сдвиге равновесия между развитием грибов и защитными силами организма.
Классификация и стадии развития вагинального кандидоза
Согласно национальным клиническим рекомендациям [18] , выделяют две формы вагинального кандидоза:
- острую — до трёх обострений в год;
- хроническую (рецидивирующую) — не менее четырёх обострений в год.
По классификации, предложенной D.A. Eschenbach, вагинальный кандидоз подразделяют на два типа:
У женщин различают три формы заболевания:
- вагинит (воспаление влагалища); (воспаление влагалища и вульвы); (воспаление шейки матки).
У мужчин выделяют:
- баланит (воспаление головки полового члена);
- баланопостит (воспаление крайней плоти и головки полового члена); (воспаление мочеиспускательного канала).
Для острой формы вагинального кандидоза характерны выраженные симптомы: обильные выделения из влагалища, жжение и зуд во влагалище и наружных половых органах. На фоне таких симптомов нередко снижается трудоспособность пациентки и развиваются неврозы. Острая форма вагинального кандидоза встречается наиболее часто и формируется в результате увеличения количества грибов рода Candida во влагалище на фоне снижения иммунитета пациентки.
Рецидивирующий вагинальный кандидоз — встречается у 10—15 % женщин репродуктивного возраста и проявляется четырьмя и более обострениями за год [11] .
Неосложнённая форма заболевания предполагает впервые выявленный или возникающий менее четырёх раз в год вагинальный кандидоз с умеренными проявлениями вагинита у пациенток без сопутствующих факторов риска (сахарный диабет, приём глюкокортикоидов, цитостатиков и др.).
При осложнённом вагинальном кандидозе наблюдаются яркие объективные симптомы: покраснение, отёк, образование язв, трещин слизистых оболочек и кожи перианальной области. Также характерны рецидивы четыре и более раз в год. Заболевание часто возникает на фоне сахарного диабета, ВИЧ-инфекции, терапии глюкокортикоидами и цитостатиками. Возбудителем заболевания в данном случае являются как C. albicans, так и другие грибы рода Candida.
Осложнения вагинального кандидоза
К осложнениям вагинального кандидоза у женщин относятся:
- стеноз влагалища;
- воспалительные патологии органов малого таза — сальпингит, оофорит и другие;
- заболевания мочевыделительной системы — цистит, уретрит[2] .
Стеноз влагалища развивается при воспалении стенок влагалища. При этом просвет влагалища сужается, а стенки влагалища становятся плохо растяжимы. Пациентки испытывают боль при половом акте.
Сальпингит — инфекционно-воспалительное заболевание фаллопиевой (маточной) трубы. Возникает при переходе инфекции восходящим путем из влагалища, не исключен также и гематогенный путь передачи. Сальпингит чаще всего протекает в сочетании с оофоритом — воспалением яичника. Поражение может быть как односторонним, так и двусторонним. Пациентки испытывают боль в области придатков, внизу живота слева или справа, повышается температура тела, возникает общее недомогание, слабость, а иногда и тошнота со рвотой. При несвоевременном лечении данного осложнения высок риск бесплодия, наступления внематочной беременности, возникновения спаечного процесса, приводящего к оперативному вмешательству, инфицированию органов брюшины и малого таза. Сальпингит особенно опасен в случаях, когда с кандидозом сочетаются другие инфекции [1] .
Уретрит — воспаление слизистой мочеиспускательного канала. Проявляется болезненным мочеиспусканием, чувством жжения в области уретры, выделением с мочой крови или гноя, дискомфортом при соприкосновении с бельём, слипанием краёв уретры, покраснением области вокруг мочеиспускательного канала.
Цистит — воспаление мочевого пузыря. Патология возникает при попадании возбудителя восходящим путём через уретру в мочевой пузырь. Симптомы цистита схожи с симптомами уретрита, однако есть некоторые отличия: частые позывы к мочеиспусканию при небольшом количестве мочи, чувство неполного опорожнения мочевого пузыря, боль, резь в конце мочеиспускания, помутнение мочи, повышение температуры тела, боли внизу живота.
На фоне вагинального кандидоза возрастает частота осложнений при беременности, а также увеличивается риск инфицирования плода.
Кандидоз плода может вызвать его внутриутробную гибель или приводить к преждевременным родам. После родов у женщин возможно развитие кандидозного эндометрита — воспалительного процесса в тканях, выстилающих внутреннюю полость матки.
Диагностика вагинального кандидоза
Диагностика вагинального кандидоза основывается на характерных жалобах пациентки, данных анамнеза, клинических проявлениях, выявленных при гинекологическом осмотре. В зеркалах видна гиперемия, отёк слизистой, белые налёты на стенках влагалища.
Независимо от этих признаков, подтверждение диагноза должно основываться на лабораторных данных:
- Микроскопия мазков вагинального отделяемого — позволяет выявить споры и мицелий гриба.
- Культуральный метод — посев влагалищного содержимого на искусственные питательные среды. Метод определяет количество, видовую принадлежность, чувствительность к противогрибковым препаратам, а также характер и степень заселения другими микроорганизмами. Культуральный метод дополняет микроскопию.
- Серологическая диагностика (РСК). Определяет антитела против антигенов грибов рода Candida. Такая диагностика имеет значение при генерализации процесса.
- Молекулярно-биологические методы. Направлены на обнаружение специфических фрагментов ДНК Candida spp. Применяют метод полимеразной цепной реакции (ПЦР).
- Иммунофлюоресцентная диагностика (Candida Sure Test) проводится в случае рецидивирующего течения вагинального кандидоза [15] .
К дополнительным методам диагностики относятся: изучение микробиоценоза кишечника, обследование на инфекции, передаваемые половым путём, внутривенный тест на толерантность к глюкозе [16] .
Дифференциальную диагностику проводят со следующими заболеваниями:
- генитальным герпесом; ;
- аэробным вагинитом;
- кожными заболеваниями (экземой, красным плоским лишаём, склеродермией, болезнью Бехчета и др.).
Лечение вагинального кандидоза
Показаниями к назначению терапии вагинального кандидоза являются жалобы пациентки, клинические проявления и лабораторное подтверждение наличия грибов рода Candida. Лечение не требуется при обнаружении грибов без каких-либо клинических проявлений (кандидозоносительство). Это правило обусловлено тем, что грибы рода Candida могут содержаться в небольшом количестве во влагалище и являются частью нормальной микрофлоры, если их количество не превышает пороговое значение 10 4 .
Механизм действия противогрибковых препаратов — нарушение синтеза эргостерола (вещества в составе клеточных мембран грибов), что приводит к образованию дефектов в мембране микроорганизма. В зависимости от дозы антимикотики проявляют фунгистатическое (замедление роста) или фунгицидное (полное уничтожение) действие [15] .
Существуют различные группы препаратов для лечения вагинального кандидоза:
- антибиотики (пимафуцин, амфотерицин В, нистатин, леворин);
- имидазолы (клотримазол, сертаконазол, кетоконазол, гино-певарил, миконазол);
- триазолы (итраконазол, флуконазол);
- комбинированные препараты ("Тержинан", "Полижинакс", "Пимафукорт", "Клион Д", "Макмирор комплекс");
- препараты разных групп (флуцитозин, гризеофульвин, дафнеджин, нитрофунгин, йодат поливинилпирролидон).
Лечение подбирается гинекологом индивидуально для каждой пациентки, учитывая клиническую картину, форму заболевания и степень выраженности симптомов. Но важно отметить, что при лечении молочницы при беременности флуконазол противопоказан, так как он может негативно повлиять на развитие плода [19] [20] .
При лечении острых форм вагинального кандидоза назначают местное лечение. Препарат не всасывается в системный кровоток, а действует в области влагалища и слизистой. Примеры схем лечения:
-
150 мг в виде вагинальных свечей один раз в сутки в течение трёх дней; один аппликатор крема на ночь вагинально в течение трёх дней; одна свеча на ночь один раз в сутки в течение восьми дней; одна таблетка на ночь в течение 10 дней.
При хроническом кандидозе наряду с местным лечением применяют системные антимикотики:
-
150 мг один раз внутрь; 200 мг внутрь два раза с интервалом 12 часов в течение одного дня или 200 мг в сутки в течение трёх дней.
При рецидивирующей форме заболевания (более четырёх эпизодов в год) применяют схему:
-
150 мг внутрь три раза с интервалом 72 часа в 1,4 и 7 день лечения.
Для купирования рецидивов препарат применяют в дозировке 150 мг один раз в неделю в течение шести месяцев.
В последние годы всё больше исследуется способность C. albicans формировать биоплёнки — вещества на поверхности колонии микроорганизмов, которые служат барьером для проникновения лекарственных средств и обеспечивают выживание. Основным полисахаридом, определяющим развитие резистентности к антибиотикам, является глюкан. Его рассматривают как одну из причин формирования резистентности к антимикотическим препаратам. Этим объясняется отсутствие эффекта при лечении у некоторых больных. Таким пациенткам можно порекомендовать препарат фентиконазол 600 мг в сутки с интервалом в три дня. Лекарство отличается от других способностью преодолевать биоплёнки, тем самым повышая эффективность лечения при резистентности к другим препаратам.
Прогноз. Профилактика
При своевременном обращении пациентки к врачу, лабораторном обследовании и отсутствии самолечения прогноз благоприятный. Самолечение опасно из-за риска рецидива заболевания, его хронизации и возникновения резистентности к препарату, неверно выбранному пациенткой или при неадекватной дозе.
Чтобы повысить эффективность терапии пациентки должны следовать схеме лечения, индивидуально назначенной гинекологом. Во время лечения и диспансерного наблюдения необходимо соблюдать половой покой или применять барьерные методы контрацепции. Повторно обратиться к врачу для контроля анализов следует через 7-10 дней [12] .
Читайте также:

