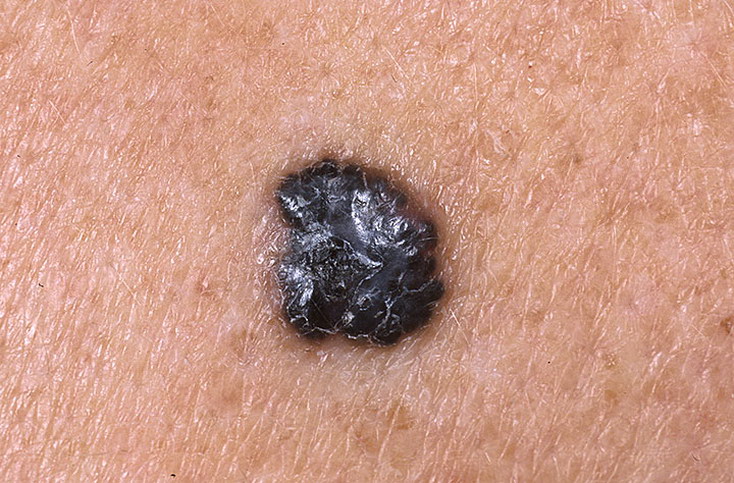
Рак кожи при повреждении родинки
Обновлено: 23.04.2024
На то, что стоит обратиться к врачу по поводу подозрительной «родинки», указывает 5 особенностей её внешнего вида:
- она асимметрична
- у неё неровные края
- её диаметр больше 6 мм
- она окрашена в несколько цветов
- она растёт
На английском запомнить это сочетание проще: ABCDE — asymmetry, border, color, diameter, evolution – асимметрия, граница, цвет, диаметр, рост. Если вы обнаружили у себя такое образование, для начала найдите хорошего дерматолога или онколога. Ни в коем случае не обращайтесь в косметические салоны, где «родинку» вам скорее всего просто удалят и даже не заподозрят рак.
Дерматолог или онколог узнает, как изменялось образование со временем, были ли солнечные ожоги, не болел ли кто-то в семье раком кожи и т. д. Врач также проведёт осмотр с помощью дерматоскопа (разновидность микроскопа). Благодаря этому доктор может заподозрить рак или же убедиться в том, что никаких патологических изменений нет.
Меланома — это злокачественная опухоль кожи (реже — слизистых оболочек), которая развивается из клеток, синтезирующих пигмент меланин. Иногда её также называют "рак кожи", хотя это не совсем верно. Часто меланома развивается из черных или темно-коричневых родинок (невусов) и пигментных пятен под влиянием лучей ультрафиолета. До 5% всех меланом образуются из пигментных клеток сетчатки и других элементов глаза. У людей со светлой кожей, которые легко обгорают на солнце, риск образования меланомы намного выше, чем у смуглых от природы людей.
Что произойдёт, если у вас заподозрили меланому?
Под местной анестезией врач вырезает новообразование, зашивает рану и направляет ткань на гистологическое исследование.
Если «родинка» находится на лице, пальце или на другом месте, где такое иссечение может привести к физическому или психологическому дискомфорту, то возможно удаление только части образования (есть разные виды таких биопсий). Если на гистологическом исследовании подтверждается, что это меланома — необходимо провести повторную операцию, чтобы удалить ещё больше тканей, окружавших новообразование: в них могут быть опухолевые клетки.
Сколько именно кожи придётся иссечь, зависит от толщины опухоли. По британским нормам, если толщина меланомы 1–2 мм, то при второй операции иссекается 1–2 см кожи. Если 2–4 мм, то 2–3 см. Если больше 4 мм, то 3 см. Американские онкологи считают, что в последних двух случаях хватит и 2 см. После этой операции в тот же день или на следующий человек обычно может идти домой. Но иногда дело осложняется тем, что вырезается слишком много кожи, поэтому врач может взять лоскут с другого участка тела пациента и вшить его туда, где была опухоль.

Стадирование и выбор тактики лечения
Чтобы определиться с тактикой лечения, нужно установить стадию меланомы. При этом учитывается толщина опухоли, были ли на ней язвочки, скорость митоза (количество делящихся клеток), есть ли раковые клетки в близлежащих лимфоузлах, есть ли удалённые метастазы (раковые клетки не только в близлежащих лимфоузлах). Чтобы это определить, нужно учесть результаты осмотра и гистологического исследования, проведённого на первом этапе, сделать рентгенограмму и некоторые анализы крови. Также может потребоваться компьютерная томография.
Если обнаруживается увеличенный лимфоузел — его удаляют и исследуют на предмет наличия опухолевых клеток. В остальных случаях обычно проводят биопсию (по сути, удаление) сторожевого лимфоузла (первого на пути тока лимфы) под местной анестезией. Когда толщина опухоли меньше 1 мм, нет изъязвления и скорость митоза низкая, в этом нет необходимости. Чтобы понять, какой узел сторожевой, используют краситель и радиоактивный препарат. Их вводят в область опухоли и с помощью специального датчика, а также во время операции смотрят, куда эти вещества уносятся лимфой и где скапливаются. Такая процедура называется лимфосцинтиграфией.
Если в сторожевом лимфоузле обнаруживаются раковые клетки (микрометастазы, которые не видны на ультразвуковом исследовании или на томограмме), другие лимфоузлы, находящиеся близко к опухоли, удаляются. К сожалению, это может вызвать боль, которая иногда проходит довольно долго. Если лимфоузлы удалили на внутренней стороне руки, то может появиться скованность в плече. Если в паху или подмышке, то существует риск развития отёка ноги или руки (лимфедема). Чтобы контролировать такое состояние, нужно выполнять определённые упражнения, делать массаж и носить рукав или чулок из компрессионного трикотажа.
Меланома кожи - одна из наиболее злокачественных опухолей человека, зачастую, с непредсказуемым течением. На тему меланомы в сети сейчас можно найти огромное количество "статей". Подавляющее большинство из них не имеют автора, огромное количество написано людьми без медицинского образования. Чтение таких материалов может привести неподготовленного человека к неврозу.

Очень часто в интернете я отвечаю на вопросы, которые связанны с тем или иным признаком меланомы. Чаще всего люди находят у себя один из симптомов и ставят себе смертельный диагноз. Главное, что я хочу сказать в этой статье - один единственный признак меланомы, сам по себе, ещё не является поводом для паники и подозрений в отношении этого заболевания.

Записывайтесь на вебинар "Канцерогены в косметике: правда, ложь и. маркетинг"
16 признаков меланомы
Теперь необходимо привести все признаки, по которым неопытный человек может заподозрить у себя меланому.
Список, который приведён в книге одного из крупнейших специалистов в этой области - Валентина Вадимовича Анисимова "Меланома кожи (ч.2)", представляется мне наиболее полным:
- горизонтальный рост невуса
- вертикальный рост невуса над окружающими тканями
- появление асимметрии или неправильности очертаний (фестончатости) краев невуса, т. е. изменение его формы.
- полное или частичное (неравномерное) изменение окраски невуса, появление участков так называемой связанной депигментации.
- появление чувства зуда и жжения в области невуса.
- изъязвление эпидермиса над невусом.
- мокнутие поверхности пигментного невуса.
- кровоточивость с его поверхности.
- выпадение волосяного покрова на поверхности невуса.
- воспаление в области невуса и в окружающих его тканях.
- шелушение поверхности невуса с образованием сухих „корочек”.
- появление мелких точечных узелков на поверхности невуса.
- возникновение дочерних пигментированных или розоватых образований (сателлитов) в коже вокруг невуса. 14) изменение консистенции невуса, определяемое пальпаторно, т. е. его размягчение или разрыхление.
- появление блестящей глянцевой поверхности невуса.
- исчезновение кожного рисунка на поверхности невуса.
Теперь, когда мы перечислили 16 признаков меланомы я попробую показать, как работает этот список.
Думаю, что если Вы не в первый раз читаете о меланоме в интернете, Вы уже нашли у себя один из симптомов.
К счастью, в большинстве случаев, их должно быть несколько, либо скорость изменений должна быть высокой. Теперь мы подробно разберём их все:
Признак 1 "горизонтальный рост невуса"
Почти у любого человека почти все родинки хоть немного увеличиваются в течение жизни. Неужели меланома у всех? Думаю нет.
В то же время, если точно родинка увеличилась на несколько миллиметров за несколько месяцев - нужно срочно показать её онкологу.
Признаки 2 и 12 - "вертикальный рост невуса над окружающими тканями", "появление мелких точечных узелков на поверхности невуса"
Очень часто люди в панике спрашивают у меня: "Моя родинка растёт в высоту и на ней появляются наросты! Я умираю. ". Если всё выглядит как на картинке ниже - нужно срочно показаться онкологу - это, скорее всего, меланома.
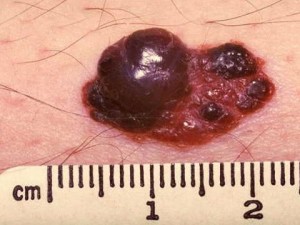
В то же время существует отдельный вид образований кожи - папилломатозные невусы. Ещё их иногда называют бородавчатыми. Нередко на их поверхности возникают небольшие папилломатозные узелки, которые человек без опыта может легко отнести к признаку №2 или №12. На фото ниже - типичный пример вполне доброкачественной родинки с появившимися узелками на поверхности:

Более детально о росте и увеличении родинок я рассказываю в этой статье
Признак 3 - "появление асимметрии или неправильности очертаний невуса".
Если невус стал асимметричным по двум осям, весь его край стал фестончатым или стал напоминать береговую линию на географической карте - самое время сходить к онкологу.

Однако, если приглядеться к любой родинке на теле с помощью увеличительного стекла даже небольшой силы - Вы не найдёте идеальных окружностей или ровных линий. Ни в одном невусе пигмент не распределяется 100% равномерно.

О родинках с неровными краями подробнее можно прочитать здесь
Признак 4 "неравномерное изменение окраски невуса (родинки), появление участков так называемой связанной депигментации"
Для меланомы характерно неравномерное распределение пигмента. Если это меланома, депигментация (более светлый участок) будет такой же неправильной формы, как и сама родинка:

У доброкачественного невуса (родинки) в норме тоже может быть неравномерное распределение пигмента, однако выражено оно будет не так сильно:

Депигментация может окружать родинку. Чаще всего это встречается у гало-невусов:

Более подробно я разбираю родинки с неравномерной окраской в отдельной статье
Признак 5 - "появление зуда и жжения в области невуса"
Да, действительно зуд и жжение могут быть признаками меланомы. Однако, чесаться может любой участок тела, в том числе и абсолютно доброкачественная родинка. При отсутствии других признаков - все опасения беспочвенны.

Более подробно об этом признаке можно прочитать в этой статье
Признаки 6 и 7 - "изъязвление эпидермиса над невусом", "мокнутие на поверхности невуса"
По моему опыту, изъязвление появляется в основном у меланом на поздних стадиях, когда особых сомнений в диагнозе уже нет. Более актуален этот симптом, на мой взгляд, для базальноклеточного рака кожи (базалиомы). Это заболевание значительно менее грозное, от него люди умирают крайне редко.

Для доброкачественной родинки изъязвлённая поверхность и мокнутие тоже возможны - сразу после травматизации:

Признак 8 - "кровоточивость с поверхности невуса".
Да, действительно одной из частых особенностей меланомы является спонтанная кровоточивость без предшествующей травмы родинки. Даже один этот признак заставит любого онколога серьёзно усомниться в доброкачественности родинки.

Однако, в моей практике несколько раз попадался достаточно редкий вид новообразований кожи - пиогенная гранулёма. Эти образования возникают очень быстро, кровоточат, однако, при этом являются на 100% доброкачественными:
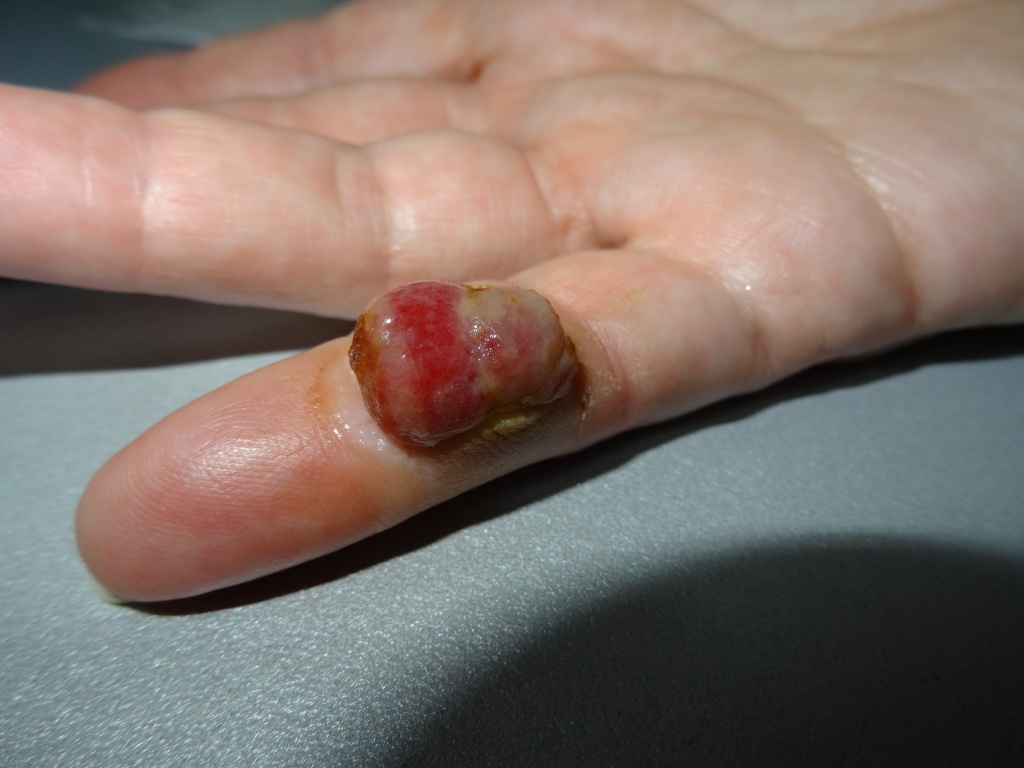
Признак 9 - "выпадение волосяного покрова на поверхности невуса".
Этот признак может говорить о том, что родинка стала злокачественной. Если родинка 5 мм или больше и с её поверхности исчезло одновременно несколько волос и они не думают появляться. Более того, если та же родинка начала расти и выросла в 2 раза за 2 месяца - это уже 2 тревожных сигнала одновременно и такую родинку стоит, не откладывая, показать онкологу.
Кроме этого, я должен отметить, что в моей практике один раз встретилась меланома, поверхность которой была покрыта волосами.

Вместе с тем, существует огромное количество родинок, поверхность которых не покрыта волосами и при этом они являются полностью доброкачественными. Также часто люди паникуют, если из родинки рос один волос и он вдруг выпал. Пожалуйста, не отчаивайтесь - он должен появиться не позже, чем через 2-3 недели.

О волосяном покрове на родинках я написал эту статью
Признак 10 - "воспаление в области невуса и окружающих его тканях"
Покраснение, отёчность тканей вокруг родинки может быть следствием прорастания клеток меланомы в окружающую кожу.

Однако, необходимо помнить, что в случае воспаления сальной железы, которая находится под родинкой или рядом с ней, могут образовываться "прыщики". Если такой очаг воспаления располагается рядом с родинкой, Вы увидите симптомы воспаления - покраснение и болезненность. Как отличить "прыщик" от признака меланомы? Очень просто - подождать 1-2 недели и он должен пройти сам.

Воспаление родинки - нередкое явление. Его я разбираю в этой статье
Признак 11 - "шелушение на поверхности невуса с образованием сухих корочек"
Да, поверхность меланомы (или базалиомы) может быть покрыта корочками, которые образуются из-за мокнутия или кровоточивости. И это действительно тревожный признак.
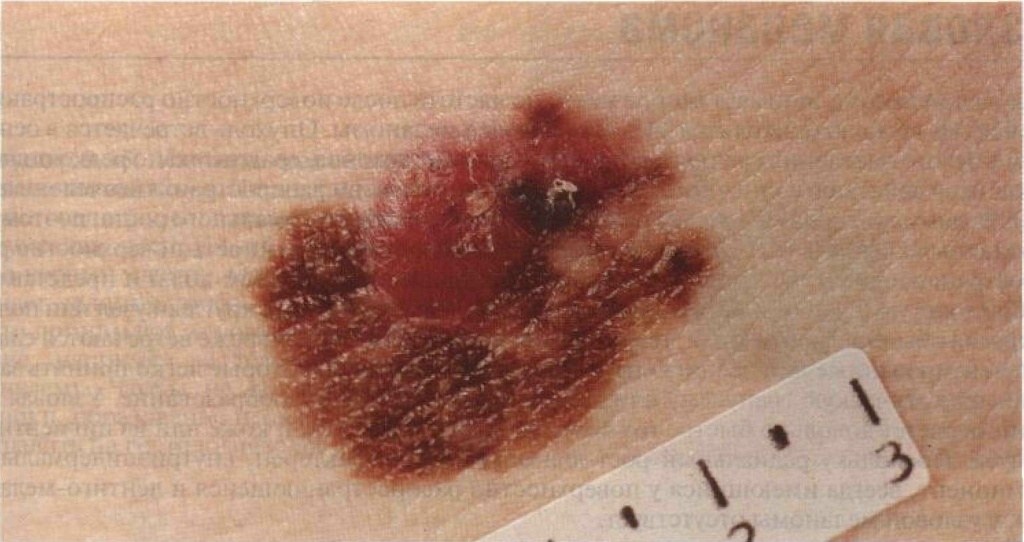
В то же время существует ещё один вид новообразований - кератопапилломы (кератомы). На поверхности таких образований регулярно появляются корочки, которые затем отваливаются.
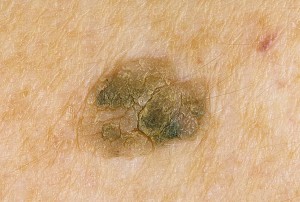
Признак 13 "возникновение дочерних пигментированных или розоватых образований (сателлитов) в коже вокруг невуса"
На поздних стадиях меланома может давать внутрикожные метастазы, которые проявляются в виде образований чёрного цвета вокруг первичного опухолевого очага.
Вместе с тем, очень часто люди принимают за этот симптом обычное появление новой родинки рядом с уже существующей. В этом, в подавляющем большинстве случаев нет ничего страшного:

Признак 14 - "изменение консистенции невуса, определяемое пальпаторно, т. е. его размягчение или разрыхление"
К сожалению, не могу прокомментировать этот признак. Все меланомы, которые встречались в моей практике были достаточно плотными и ни один из пациентов не отмечал размягчения.
Признак 15 - "появление блестящей глянцевой поверхности невуса"
Клетки меланомы особым образом преломляют и отражают лучи света. Следствием этого может быть появление глянцевой поверхности у родинки.

Одновременно с этим существует отдельная разновидность кожных новообразований - голубые невусы. Эти родинки очень часто имеют глянцевую поверхность и являются при этом абсолютно доброкачественными:

Признак 16 - "исчезновение кожного рисунка на поверхности невуса"
Чаще всего на поверхности меланомы нет кожного рисунка. Это связано с тем, что клетки опухоли утрачивают свои обычные функции и занимаются только одним - постоянным делением. В результате, после перерождения родинки кожный рисунок исчезает.
В то же время существует огромное количество доброкачественных родинок, на поверхности которых нет кожного рисунка:

Не вижу смысла в дальнейшем детальном разборе всех признаков. Все они могут быть трактованы двояко - как в пользу меланомы, так и в пользу доброкачественных изменений. Только наличие сразу двух признаков или быстрое наступлений изменений может указывать на злокачественность родинки.
Думаю, что мне удалось наглядно показать Вам, что каждый из этих признаков по отдельности не может однозначно говорить о меланоме.
Коротко о главном:
Не впадайте в панику, если после прочтения страшилок в интернете нашли у себя признак меланомы! Скорее всего, всё хорошо.
Наличие только одного из 16 симптомов с очень маленькой вероятностью будет говорить о злокачественности родинки. Каждый из них по отдельности может встречаться у доброкачественных новообразований.
Если симптом развился в течение нескольких месяцев - нужно обязательно показаться онкологу.
Вероятность меланомы очень высока, если признаков больше одного - в этом случае обязательно покажитесь онкологу. К этому врачу также стоит прийти, если у Вас остались хотя бы малейшие сомнения в том, что Ваша родинка доброкачественная.
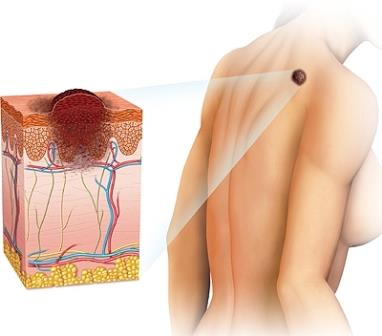
По подсчетам специалистов, родинки (или невусы) на теле встречаются почти у 100% взрослого населения Земли. Обычно родинки имеют доброкачественную природу и не несут вреда здоровью. Но под действием некоторых факторов безобидное пигментное пятнышко может переродиться в рак кожи или меланому. Это одни из наиболее коварных злокачественных опухолей кожи. Нередко пациенты не обращают внимания на первые симптомы и обращаются к врачу на поздней стадии, когда изменения становятся необратимыми. Если опасную родинку не удалить вовремя и не принять меры, меланома быстро прорастает вглубь кожи. Её клетки активно делятся и формируют метастазы, которые по кровеносной системе разносятся в другие органы – печень, легкие, надпочечники, головной мозг и другие.
Даже безобидные родинки могут стать источником смертельной опасности
Чаще всего меланома возникает в клетках пограничных или эпидермо-дермальных родинок. Злокачественному перерождению подвергаются клетки, образующие пигмент кожи – меланоциты. Чаще всего рак кожи и меланома встречаются у людей в возрасте 50-60лет, но в последние годы отмечены случаи заболеваний даже у маленьких детей. Особенно часто злокачественные процессы возникают в тканях родинок, которые постоянно сдавливаются или травмируются (бритвой, бюстгальтером, поясом одежды и т.п.). Такие невусы желательно удалять в профилактических целях.
Меланома у женщин встречается чаще, чем у мужчин
Как не пропустить начало процесса перерождения родинки в рак кожи или меланому?
Следует помнить, что любая родинка (невус) на теле является потенциальной площадкой для появления злокачественных опухолей, им нужно уделять пристальное внимание. Невусы необходимо постоянно «держать под контролем» – отслеживать любые изменения формы, цвета, структуры, размера и т.д.
Возможные симптомы начала перерождения родинки в меланому:
- Заметный рост невуса – равномерный или ассиметричный;
- Изменение пигментации – родинка становится темнее или светлее;
- Возникновение чувства зуда или жжения;
- Появление корочек и трещин на поверхности родинки;
- Кровоточивость невуса без травматизации;
- Покраснение участка кожи вокруг невуса, появление высыпаний.
Меланома на ранней стадии может быть очень похожа на родинку

Есть ли способ предотвратить развитие рака кожи или меланомы на месте родинки?
При появлении любых подозрительных симптомов следует записаться на консультацию к профессиональному онкологу-дерматологу. Специалист проводит осмотр при помощи специального аппарата – дерматоскопа. При необходимости врач назначит цитологическое исследование тканей родинки, что позволяет получить объективные данные о природе новообразования. После осмотра специалист может порекомендовать удалить родинку на современном оборудовании. При обращении к онкодерматологу на ранних стадиях меланомы вероятность выздоровления близка к 100%.
Профессиональный онколог-дерматолог приглашает на консультацию всех, кто имеет «проблемные» родинки и стремится свести к минимуму риск злокачественного перерождения невусов. При наличии показаний родинка удаляется щадящим и малотравматичным методом радиоволновой хирургии с обязательным гистологическим исследованием полученного материала. Если анализ показал наличие измененных клеток – назначается хирургическое лечение, позволяющее остановить процесс развития раковой опухоли в самом начале.
Родинка начала разрастаться, зудеть или менять окраску – не теряйте времени на сомнения и обсуждение проблем со знакомыми или на форумах. Не давайте меланоме ни одного шанса, запишитесь на консультацию к онкодерматологу!
В Сети огромное количество материала о раке кожи. К сожалению, информация, которая представлена не в виде научных статей и не на сайтах дерматоонкологов, не выдерживает никакой критики.
В этой статье я отвечу на многие животрепещущие вопросы: «как распознать у себя рак кожи?», «опасен ли рак кожи?», «какие варианты лечения рака кожи существуют?» и другие.
Виды рака кожи
Существует 3 вида часто встречающихся злокачественных опухолей кожи. Они различаются как по частоте заболеваемости (т. е. шансу заболеть), так и по степени опасности для жизни – базалиома, плоскоклеточный рак и меланома.
Меланома – одна из редких и опасных опухолей кожи. Она составляет всего 4 % от общего количества злокачественных образований кожи, но является причиной почти 80 % смертей при этой локализации. О меланоме можно подробно прочитать здесь.

Записывайтесь на вебинар "Канцерогены в косметике: правда, ложь и. маркетинг"
Базальноклеточный рак кожи
Базалиома – самый частый, но вместе с тем и наиболее безопасный вид рака кожи. Смерть от базалиомы возможна только в очень запущенных случаях или при агрессивных формах (базосквамозной) опухоли. Благоприятное течение базалиомы обусловлено тем, что она практически никогда не дает метастазов (всего 0,5 % случаев).
Симптомы и признаки
Наиболее часто базалиома возникает на коже носа, чуть реже на лице и значительно реже – на остальных частях тела.
Пик заболеваемости приходится на возраст старше 40 лет. Самой молодой пациентке, которой по гистологии установили диагноз базалиома, было 39 лет.
То, как выглядит базальноклеточный рак кожи, зависит от формы:
- Узловая форма (синоним нодулярная). Опухоль представлена в форме узелка. Отличить ее от других образований кожи можно по увеличенному количеству сосудов на поверхности, восковидному блеску и мелким серо-голубым включениям. Все эти признаки видны на фото.
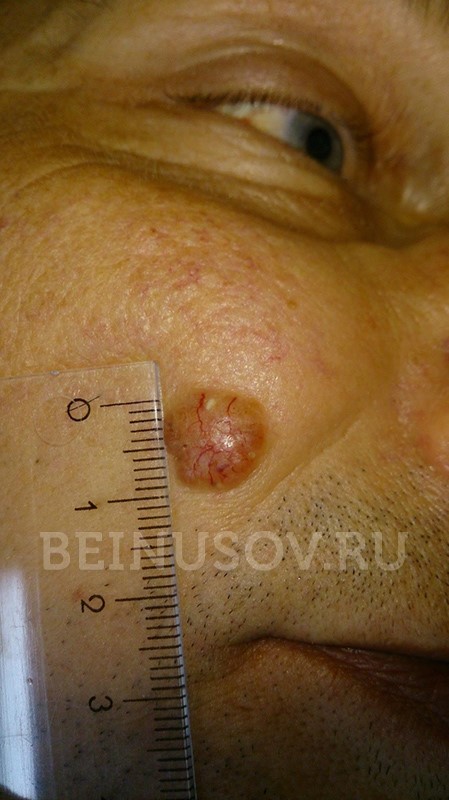
Узловая форма базалиомы
Кроме того, на поверхности узловой базалиомы может быть еще один характерный признак – изъязвление.
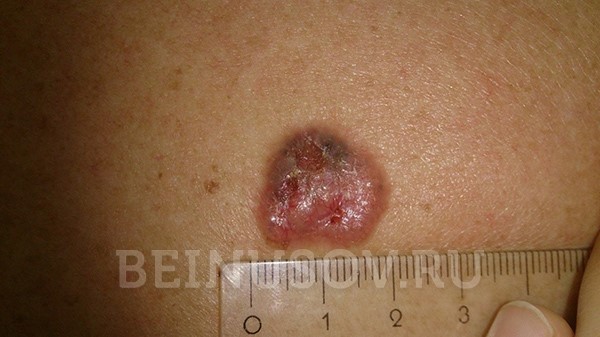
Узловая базалиома с изъязвлением
- Поверхностная форма базалиомы в большинстве случаев представлена в виде участка покраснения на коже. Возможны также элементы шелушения и уже упоминавшийся выше восковидный блеск.
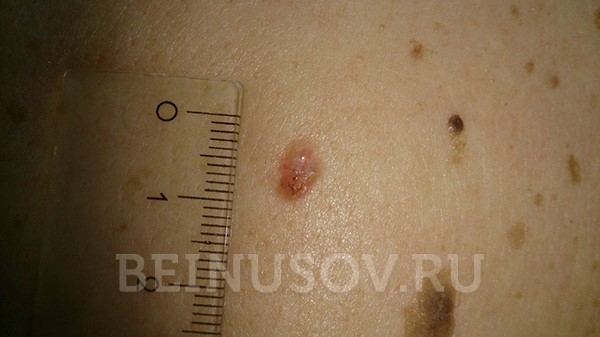
Поверхностная форма базалиомы
- Склеродермоподобная форма базалиомы – очень редкая и часто представляет трудности в диагностике. Она характеризуется более светлым и более твердым в сравнении с окружающей кожей уплотнением.
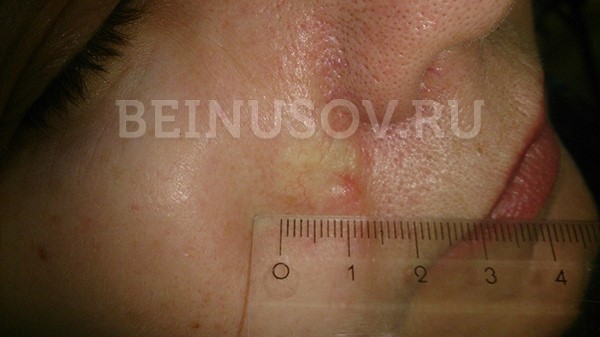
Склеродермоподобная форма базалиомы
- Пигментная форма базалиомы составляет очень малую часть от общего числа этих опухолей. Ее отличает большое количество пигмента. В связи с этим базалиому часто принимают за меланому при осмотре без дерматоскопа.
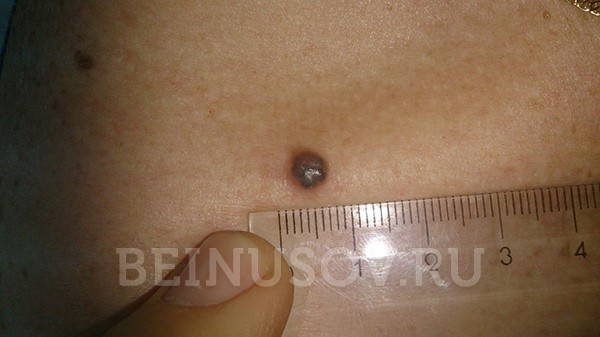
Пигментная форма базалиомы
- Язвенная форма базалиомы может достигать очень больших размеров и в запущенных случаях практически не поддается лечению.
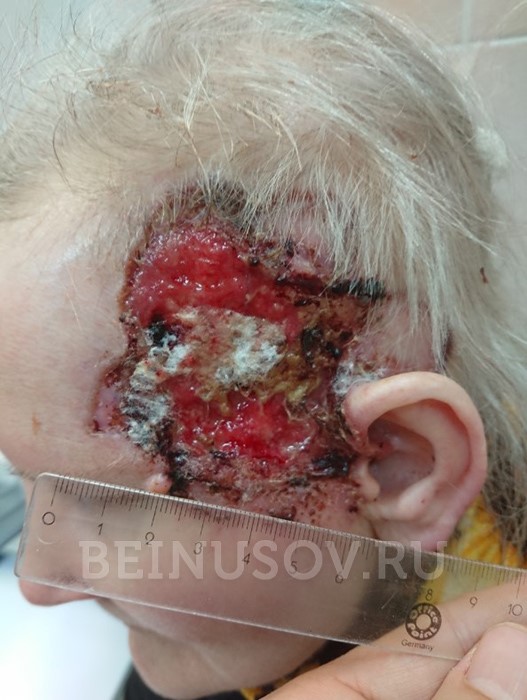
Язвенная форма базалиомы
Фото в начальной стадии
К сожалению, базальноклеточный рак кожи крайне сложно диагностировать на ранних стадиях, т. е. при минимальных размерах. Вот несколько фотографий:
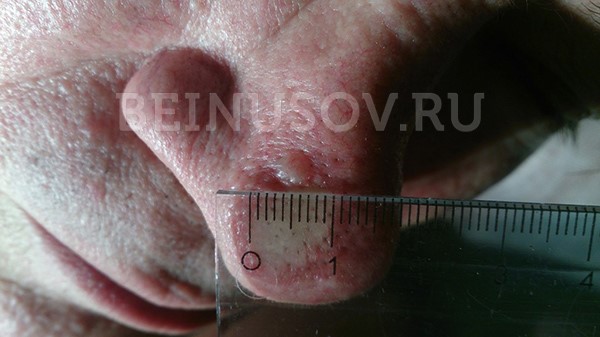
Базалиома кожи носа, узловая форма, размер 5 мм
Базалиома, узловая форма, 3 мм в диаметре
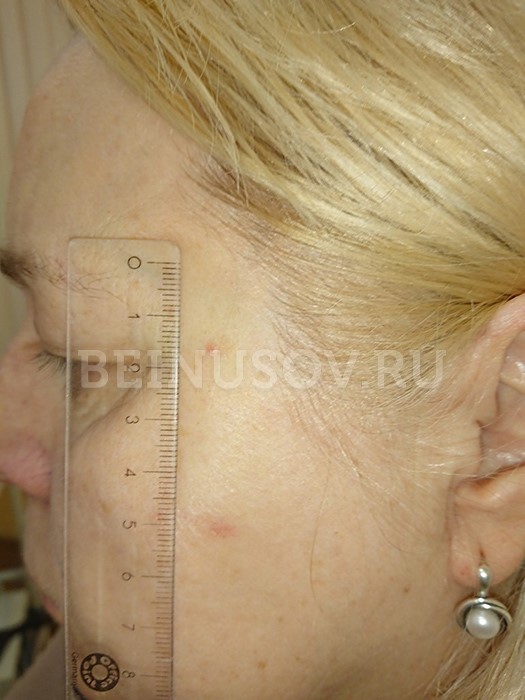
Узловая базалиома височной области, диаметр 2 мм
Диагностика базалиомы на ранних стадиях, при маленьких размерах опухоли, может представлять значительные трудности. Только сочетание комплексного осмотра всей кожи, тщательного выяснения истории существования образования и дерматоскопии поможет в установке диагноза базалиома на ранней стадии.
Базалиомы с высоким и низким риском рецидива (NCCN, 2018)
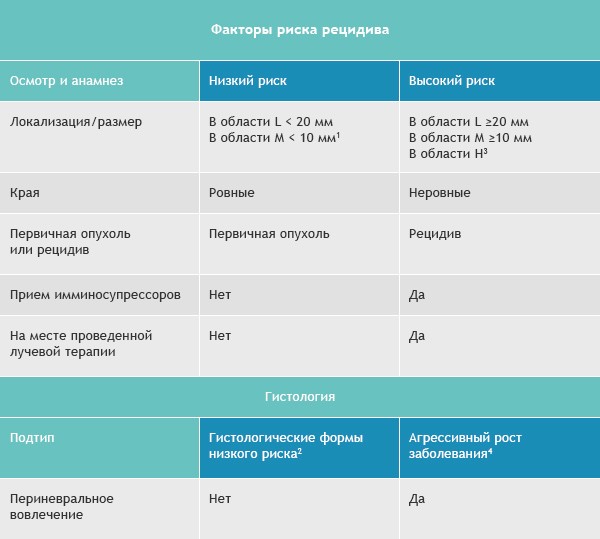
Область H: маска лица (включая веки, брови, кожа вокруг глаз, нос, губы [кожа и красная кайма губ], подбородок, нижняя челюсть, кожа/борозды перед и за ушной раковиной, виски, уши), гениталии, ладони и ступни.
Область M: щеки, лоб, волосистая часть головы, шея и голени
Область L: туловище и конечности (исключая голени, ладони, ступни, ногтевые части и лодыжки)
Примечания
- Локализация вне зависимости от размера может быть признаком высокого риска
- Гистологические формы низкого риска: узловая (нодулярная), поверхностная, кератотическая, пилоидная, с дифференцировкой в сторону придатков кожи, фиброэпителиома Пинкуса
- Область H означает высокий риск вне зависимости от размера
- Морфеаподобный, базосквамозный (метатипический), склерозирующий, смешанный инфильтративный, микронодулярный в любой части опухоли
Для присвоения опухоли статуса «высокий риск рецидива» достаточно только одного из факторов из правого или левого столбца.
Лечение базалиомы
Основной целью лечения базальноклеточного рака является полное удаление опухоли с максимальным сохранением косметических свойств и функций тех частей тела, где развилось это новообразование.
Как правило, наилучший результат обеспечивается хирургическими методами. Однако желание сохранить функциональность и косметические свойства может привести к выбору лучевой терапии в качестве основного метода лечения.
В зависимости от степени риска рецидива (см. выше) подход к лечению базалиомы может различаться.
У пациентов с поверхностной формой базалиомы и низким риском рецидива, когда хирургия или лучевая терапия противопоказаны или неприменимы, могут быть использованы следующие методы лечения:
- 5-фторурациловая мазь;
- мазь «Имиквимод» («Алдара», «Кераворт»);
- фотодинамическая терапия;
- криодеструкция.
Микрографическая хирургия по Mohs может быть рекомендована пациентам с высоким риском рецидива.
Химиотерапия при базалиоме включает препараты-ингибиторы сигнального пути hedgehog – висмодегиб (эриведж) и сонидегиб (одомзо). Эти препараты могут помочь в случае, когда хирургические методы, как и лучевая терапия, неприменимы или противопоказаны.
Что нужно знать о базалиоме?
- В подавляющем большинстве случаев базалиома не представляет угрозы для жизни.
- Если при гистологическом исследовании удаленного образования получен ответ базальноклеточный рак – ничего страшного в этом нет. Важно убедиться, что образование удалено полностью – обязательно проконсультируйтесь с онкологом.
- Если после удаления базалиомы в гистологическом исследовании есть фраза «в крае резекции опухолевые клетки» или что-то похожее – необходимо дальнейшее лечение с целью полного удаления опухоли.
- Настоятельно не рекомендую удалять базалиому без гистологического исследования, т. к. даже очень типично выглядящее образование может быть вовсе не тем, чем кажется на первый взгляд.
- Базалиому нужно лечить. Наблюдение – плохой вариант при подобном диагнозе. Лечение запущенных форм (см. фото язвенной формы) крайне трудное и дорогостоящее.
- Если у вас уже удалили базалиому, необходимо регулярно проходить осмотр всей кожи у онколога с целью возможного выявления еще одной такой опухоли.
- Вероятность метастазирования у метатипического (базосквамозного) гистологического типа выше, чем у остальных видов.
Плоскоклеточный рак
Встречается реже, чем базалиома, второй по частоте вид рака кожи и имеет чуть менее благоприятный прогноз. Однако необходимо отметить, что течение заболевания значительно менее злокачественное, чем при меланоме.
Метастазы возникают относительно редко – в среднем в 16 % случаев [1]. У больных плоскоклеточным раком кожи размером менее 2 см 5-летняя выживаемость составляет около 90 %, при больших размерах и прорастании опухоли в подлежащие ткани – менее 50 % [1].
Может возникать на любых участках тела, в том числе на гениталиях и на слизистых, однако наиболее часто – в местах, подверженных попаданию солнечных лучей.
Симптомы и признаки
То, как выглядит плоскоклеточный рак кожи, зависит во многом от клинической формы заболевания.
Ороговевающая форма – возвышение или ровная поверхность, покрытая роговыми чешуйками, которые могут нарастать и отваливаться. При повреждении может кровоточить.
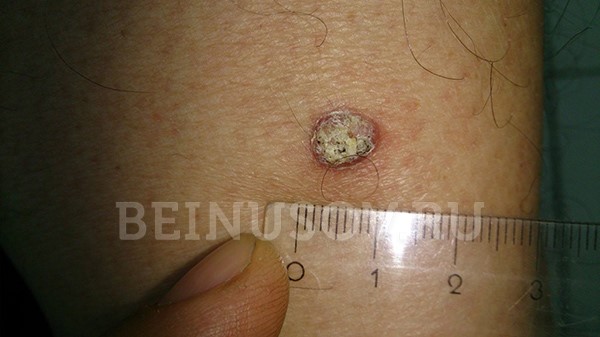
Ороговевающая форма плоскоклеточного рака кожи
Необходимо помнить, что под маской кожного рога может скрываться именно ороговевающая форма плоскоклеточного рака. В связи с этим подобные образования всегда стоит удалять только с гистологическим исследованием:

Кожный рог следует удалять с гистологией – под его маской может скрываться ороговевающая форма плоскоклеточного рака
Неороговевающая эндофитная форма (растущая в направлении окружающих тканей). Чаще всего выглядит как длительно не заживающая рана или язва, которая может со временем углубляться и расширяться.
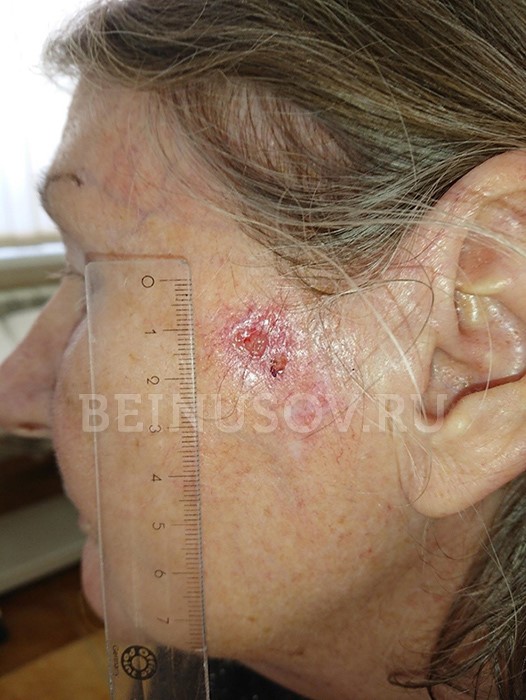
Неороговевающая эндофитная форма плоскоклеточного рака кожи
Экзофитная неороговевающая форма плоскоклеточного рака кожи выглядит как узел, возвышающийся над уровнем кожи. Поверхность узла может быть эрозирована или мокнуть.
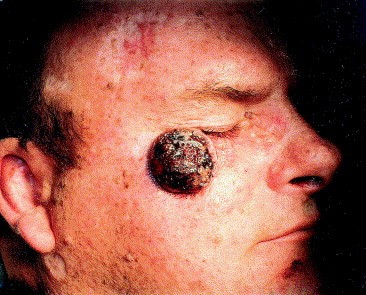
Экзофитная неороговевающая форма плоскоклеточного рака кожи
Фото в начальной стадии
Под начальной стадией плоскоклеточного рака понимается состояние, когда злокачественный процесс ограничен эпидермисом – самым верхним слоем кожи. Обозначается в диагнозе как in situ или внутриэпидермальный плоскоклеточный рак. Это заболевание не представляет опасности для жизни, если удалено полностью.
Существует 2 формы этой фазы заболевания:
Болезнь Боуэна
Чаще всего представлена одиночными плоскими бляшками, с четкими границами, асимметричной формой, неровными краями. Размер достигает 7–8 мм. Образование может постепенно увеличиваться, на поверхности часто отмечается шелушение либо образование корочек.
Цвет красный или коричневый, располагается на любых участках тела. [3]
От себя добавлю, что в моей практике гистологически подтвержденная болезнь Боуэна встретилась всего один раз. Выглядела как небольшое (3 х 4 х 3 мм) телесного цвета уплотнение с гладкой поверхностью на коже ствола полового члена у мужчины 43 лет.

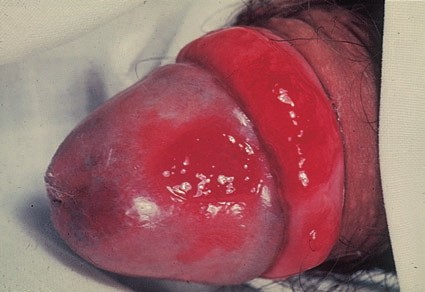
Эритроплазия Кейра
Вторая форма рака кожи начальной стадии, которая развивается наиболее часто на коже крайней плоти полового члена или головке. Значительно реже заболевание поражает женские наружные половые органы.
Наиболее частый внешний вид эритроплазии Кейра – ярко-красное пятно с четкими границами, влажной блестящей поверхностью [3].
Лечение плоскоклеточного рака кожи (NCCN, 2018)
Как и в случае с базалиомой, для плоскоклеточной карциномы выделяют группы высокого и низкого рисков рецидивирования и метастазирования.
Область H: маска лица (включая веки, брови, кожа вокруг глаз, нос, губы [кожа и красная кайма губ], подбородок, нижняя челюсть, кожа/борозды перед и за ушной раковиной, виски, уши), гениталии, ладони и ступни.
Область M: щеки, лоб, волосистая часть головы, шея и голени
Область L: туловище и конечности (исключая голени, ладони, ступни, ногтевые части и лодыжки)
Примечания
- Ободок гиперемии должен быть учитываться при измерении размера.
- Эксцизионная биопсия более предпочтительна, чем инцизионная.
- Модифицированное измерение толщины по Бреслоу должно исключать паракератоз и «корочку», должно проводиться от основания язвы, если таковая имеется.
- Локализация независимо от размеров может быть признаком высокого риска.
- Область H подразумевает высокий риск вне зависимости от размера.
Основные принципы и методы лечения при плоскоклеточном раке – такие же, как и при базалиоме.
Основная цель – сохранить функциональность и косметические качества. Наиболее эффективным принято считать хирургический метод – удаление опухоли с захватом 4–6 мм здоровых тканей при низком риске рецидивирования и метастазирования. Для опухолей с высоким риском рекомендована микрографическая хирургия по Mohs либо иссечение в более широких границах, чем при низком риске.
Лучевая терапия применима в случаях, когда другие методы не могут быть использованы. При химиотерапии плоскоклеточного рака могут применяться препараты платины (цисплатин, карбоплатин), а также ингибиторы EGFR (цетуксимаб).
Как не заболеть раком кожи? Чего избегать?
Солнечный свет. Наиболее доказанной причиной появления обоих видов рака кожи, впрочем, как и меланомы, является воздействие солнечного света. Если вы любите бывать в жарких странах, у вас светлые волосы и кожа или ваша работа связана с длительным пребыванием на солнце – стоит серьезно озаботиться защитой от ультрафиолета.
Предраковые заболевания кожи – следующий фактор, который может предшествовать развитию плоскоклеточной формы: актинические (солнечные) кератоз и хейлит, лейкоплакия, папилломавирусная инфекция слизистых оболочек и гениталий. Этот вид опухоли может развиться также на фоне рубцовых изменений после ожогов или лучевой терапии.
Контакт с канцерогенами
Различные химические вещества могут приводить к развитию рака кожи: мышьяк и нефтепродукты.
Ослабленная иммунная система. Люди, принимающие иммуносупрессоры после трансплантации органов, или носители ВИЧ-инфекции имеют повышенный риск развития рака кожи плоскоклеточного типа.
Резюме
Рак кожи в подавляющем большинстве случаев – не смертельное заболевание. На ранних стадиях он лечится вполне успешно, в арсенале врачей много разных методов. В случае агрессивных форм или длительного течения без лечения рак кожи может представлять опасность для жизни.
Родинки — доброкачественные новообразования, которые есть на коже у любого человека. Их количество, расположение и размеры бывают самыми разными. Интересно, что на теле у новорожденного невозможно найти ни одной родинки (исключение составляют врожденные меланоцитарные невусы), а к совершеннолетию их количество обычно достигает от 10 до 40, и с возрастом может увеличиваться.
На врачебном языке родинки называются пигментными невусами. Они относятся к доброкачественным новообразованиям и чаще всего не опасны. Под микроскопом они представляют собой скопления клеток-меланоцитов, вырабатывающих пигмент меланин. «Злым двойником» пигментного невуса является меланома — это очень агрессивная злокачественная опухоль, которая быстро прорастает в окружающие ткани, метастазирует, и на поздних стадиях с ней очень сложно бороться.
В определенных ситуациях родинки могут стать фактором риска развития меланомы:
- если у человека на теле больше 100 пигментных невусов;
- если присутствуют диспластические невусы — по сравнению с обычными они более крупные (более 0,6 см), неправильной формы, имеют неравномерную окраску;
- синдром семейных атипичных невусов — наследственное заболевание, при котором на коже находится множество диспластических невусов;
- врожденные меланоцитарные невусы (те, что присутствуют с рождения) превращаются в меланому в течение жизни в 0–5% случаев.
Вопреки распространенному заблуждению, меланомы далеко не всегда развиваются из доброкачественных невусов. В 70–80% случаев они возникают de novo, то есть в тех местах, где раньше была неизмененная кожа. И только 20–30% меланом — это бывшие родинки. Почему происходит такая трансформация, до конца не понятно. Ученые продолжают искать возможные причины и факторы риска.
К слову, существуют мутации, общие для меланом и пигментных невусов. Например, в клетках невусов в 68% случаев встречается мутация V600E в онкогене BRAF, которая приводит к усилению клеточной пролиферации.
Многие люди интуитивно воспринимают родинки, особенно большие, как нечто не совсем правильное, то, чего в норме не должно быть, и стараются их лишний раз не трогать. Часто можно услышать, что травмировать пигментный невус ни в коем случае нельзя — иначе он превратится в злокачественную опухоль. Об этом говорят и многие врачи. Попытаемся разобраться, насколько оправданы такие опасения, и что удалось выяснить во время научных исследований.
Мнение ученых
Наиболее распространенными злокачественными опухолями кожи являются базальноклеточный и плоскоклеточный рак. С ними уже давно всё понятно: доказано, что вероятность возникновения этих новообразований повышена в тех местах, где есть рубцы от сильных ожогов, хронические воспалительные процессы. Травма способствует развитию рака кожи, это один из признанных факторов риска. Однако, важно понимать, что, хотя риски и повышаются, они по-прежнему остаются очень невысокими. Если вы сильно обварили руку кипятком, и у вас остались рубцы, это вовсе не означает, что спустя годы у вас обязательно возникнет злокачественная опухоль.
В случае с меланомой таких однозначных доказательств нет. Еще в прошлом столетии было проведено несколько исследований. В одних из них описываются случаи, когда меланома возникала после травмы родинки или даже «чистой» кожи. В других научных работах такой связи обнаружено не было. Ученые вообще не склонны делать поспешных выводов, они руководствуются принципом post hoc ergo propter hoc — «после не значит вследствие». Если после травмы кожи, — однократной или повторяющейся, — на том самом месте вскоре появилась меланома, это вовсе не означает, что первое повлекло за собой второе. Есть и альтернативные объяснения:
- Возможно, злокачественная опухоль уже была, а травма просто заставила обратить на нее внимание.
- Возможно, травма ускорила рост уже существовавшей злокачественной опухоли.
Рассмотрим еще одну возможную ситуацию. Пациент приходит к врачу, чтобы удалить родинку, и доктор удовлетворяет его желание. Спустя некоторое время родинка вырастает снова, ее удаляют повторно, и биопсия показывает, что это меланома. Спровоцировала ли первая операция озлокачествление? На этот вопрос невозможно дать однозначного ответа. Может быть, у пациента изначально была меланома, и в первый раз ее удалили не полностью. Может быть, озлокачествление произошло позже, а операция тут ни при чем.
В 2000 году ученые их Ульмского университета (Германия) провели опрос среди 369 пациентов, у которых была диагностирована меланома. 337 участников исследования сказали, что у них появлению злокачественной опухоли не предшествовали никакие травмы. 22 участника сообщили, что ранее у них была однократная травма кожи в месте, где возникла злокачественная опухоль, а 10 участников сообщили о хроническом повреждении кожи. Проведя анализ, авторы работы пришли к выводу, что, по-видимому, ни острые, ни хронические травмы кожи не стоит рассматривать как причинные факторы развития меланомы.
В 2002 году ученые из Национального онкологического центра в Софии (Болгария) провели исследование «случай-контроль», во время которого проанкетировали 156 пациентов с меланомой и 156 здоровых людей. Авторы заключили, что травма доброкачественных пигментных новообразований связана с несколько повышенным риском развития меланомы, однако, эта связь не является статистически значимой.
Особый интерес для ученых представляет связь травм с развитием подногтевых меланом, которые возникают под ногтевой пластинкой. В данном случае не так высока роль главного фактора риска развития меланомы — ультрафиолетового излучения. Многие ученые сомневаются, что УФ-лучи могут проникать через ногтевые пластинки настолько сильно, чтобы повреждать ДНК кожи и приводить к озлокачествлению. В 2002 году врачи из отделения дерматологии Тюбингенского университета (Германия) решили оценить роль механических травм и для этого проанализировали данные 732 пациентов. Многие пациенты отмечали, что развитию опухоли предшествовала травма пальцев кисти или стопы, однако, не удалось оценить, была ли реальная связь. Авторы работы предполагают, что травма заставляет обратить внимание на меланому либо каким-то образом способствует ее росту. Надо отметить, что подногтевую меланому вообще довольно сложно диагностировать, врачи часто выявляют их уже на поздних стадиях. Травмы пальцев рук и ног — отнюдь не редкое явление, особенно у людей, которые занимаются физическим трудом или спортом. В то же время, подногтевая меланома встречается редко, у европейцев она составляет 2–3% от всех кожных меланом.
Повод для опасения
Современные учёные находят всё больше сходств между процессами, которые происходят при хронических повреждениях тканей и в злокачественных опухолях. На самом деле эта идея не нова. Еще немецкий патологоанатом Рудольф Вирхов, живший в позапрошлом веке, называл рак «незаживающей раной». Когда происходит поражение тканей в результате механической травмы или воспаления, в ней начинаются активные процессы регенерации. В очаг поражения устремляются определенные типы лейкоцитов. Они выделяют биологически активные вещества, которые заставляют клетки активно размножаться. В клетках временно «включаются» гены, которые в норме работать не должны. И это может способствовать развитию злокачественной опухоли. Например, установлена роль хронического воспалительного процесса в развитии рака желудка, кишечника.
Возможно, именно эта концепция способна объяснить, почему у 20–30% пациентов меланома развивается из пигментных невусов. Согласно теории «незаживающей раны», родинки могут озлокачествляться не только из-за дефектов в ДНК клеток-меланоцитов, но и из-за процессов, происходящих в окружающих тканях. А эти процессы, в свою очередь, могут быть результатом воспаления или травмы.

В 2015 году команда ученых из Великобритании и Дании провела эксперимент на рыбках данио-рерио и получила весьма интересные результаты. У этих рыбок, как и у людей, может развиться меланома, их иммунная система работает примерно так же, и за их прозрачными личинками удобно наблюдать. В течение нескольких месяцев каждые две недели исследователи отрезали у рыбок хвостовой плавник в одном и том же месте. И эти повторяющиеся травмы увеличили скорость развития злокачественных опухолей.
Это исследование не доказывает, что случайно поврежденная родинка у человека превратится в меланому, но допускает такую возможность. Доктор Филипп Нитхаммер из Мемориального онкологического центра имени Слоуна-Кеттеринга (США) отмечает некоторые слабые стороны исследования европейских коллег:
- Хотя результаты эксперимента над данио-рерио и выглядят очень убедительно, их нельзя полностью экстраполировать на человека.
- Вмешательство ученых в ходе эксперимента слишком далеко от реальной жизни. Исследователи много раз отрезали у рыбок плавник в одном и том же месте. Вряд ли человек станет так же раз за разом сковыривать одну и ту же родинку. Хотя, в некоторых случаях похожие повторяющиеся травмы могут иметь место — например, во время бритья у мужчин, если родинка находится на лице.
- Непонятно, может ли однократная травма привести к тому же эффекту, что и повторяющаяся. Такой вероятности исключать нельзя, но и доказательств пока нет.
Итак, пока врачи и ученые не могут точно сказать, способна ли механическая травма родинки привести к развитию меланомы. Чтобы получить однозначный ответ, нужно провести дополнительные исследования. Пока можно дать лишь один совет: родинки на всякий случай лучше не трогать. Невусы, которые постоянно трутся об одежду или повреждаются во время бритья, вероятно, стоит удалить — хотя никто и не может утверждать, что постоянное травмирование повышает риск их озлокачествления.
Читайте также:

