Пятно на теле от подкожного кровоизлияния как результат удара или ушиба синяк
Обновлено: 28.04.2024
Кровоподтёки — скопление крови в подкожножировой клетчатке, между слоями тканей или в полостях тела, которое образуется из-за разрыва или растяжения сосудов и внутреннего кровотечения. В первые часы после появления синяки окрашены в багрово-красный цвет, затем становятся сине-фиолетовыми, а в течение дальнейших 5-6 дней меняют цвет на зеленовато-жёлтый.
Чаще всего кровоподтёки появляются после травм, когда сосуды растягиваются или разрываются из-за механического воздействия. Реже сопровождают заболевания печени, возрастные изменения в организме, кашель или рвоту, патологическую реакцию на лекарства. Если синяки крупные, появляются вдалеке от места травматизации или без причины, стоит немедленно обратиться к врачу.
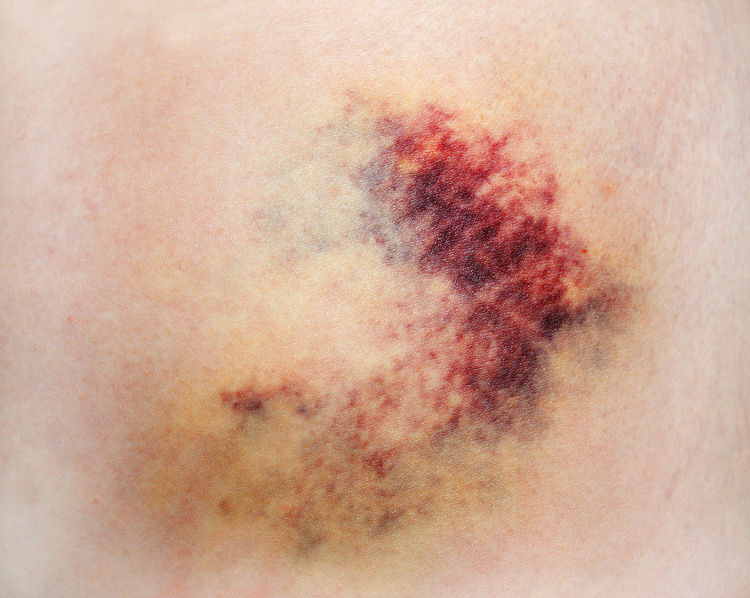
Причины кровоподтёков
- Ушибы и другие травмы, при которых появляется болезненный кровоподтёк, не опасный для жизни и не требующий специального лечения;
- переломы и трещины костей с появлением кровоизлияний далеко от места травматизации;
- сенильная пурпура — возрастные подкожные кровоизлияния, которые возникают без видимых причин и связаны со снижением эластичности и прочности стенок кровеносных сосудов;
- заболевания печени, при которых синяки многочисленные, носят рецидивирующий характер и могут сопровождаться нарушениями свертываемости крови;
- сильный кашель или рвота, при которых мелкие кровеносные сосуды на лице, слизистой оболочке губ и конъюнктуре век переживают резкий скачок давления и травмируются;
- реакция на лекарственные препараты с появлением мелких безболезненных синяков.
Гораздо реже кровоподтёки бывают связан со следующими причинами:
- синдромом аутоэритроцитной сенсибилизации, когда по телу появляются болезненные розово-красные кровоподтёки;
- заболеваниями соединительной ткани, например, системной красной волчанкой;
- васкулитами, то есть воспалительными процессами в стенках кровеносных сосудов;
- дефектами тромбоцитов;
- поражениями костного мозга из-за цистоскопической терапии, при онкологических новообразованиях;
- врождёнными аномалиями свертываемости крови;
- острым дефицитом витаминов С и К.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Типы кровоподтёков
Врачи разделяют кровоподтёки на виды по нескольким классификациям:
Классификация по Солохину-Бедрину
- В этой системе кровоподтёки классифицируют по пяти основным критериям:
- происхождение — травматическое и патологическое, связанное с заболеваниями тканей и внутренних органов;
- место образования — местные и отдаленные синяки, как при симптоме очков при переломе носа;
- время появления — раннее, позднее, очень позднее;
- глубина расположения — поверхностные кровоподтёки на коже, глубокие и очень глубокие, с локализацией в поднадкостничной области;
- форма — округлые, овальные, линейные, прямоугольные и другие синяки.
Классификация месту и размеру кровоизлияния
- Собственно кровоподтёки — локализуются в подкожножировой клетчатке, появляются при воздействии травмирующего тупого предмета или при растяжении, например, от медицинских банок;
- гематомы — образуются между слоями тканей или в полостях тела, где скапливается кровь из разорванных сосудов;
- петехии — возникают при разрывах мелких сосудов и представляют собой точечные кровоизлияния внутри кожи или эпителия.
Методы диагностики
Врач записывает жалобы пациента, проводит осмотр и уточняет, при каких обстоятельствах произошла травма сосудов и появился кровоподтёк. При травматическом происхождении синяка доктор оказывает первую помощь, а если причины кровоподтёка не удается установить сразу — назначает дополнительные обследования.
В клинике ЦМРТ проводят комплексную диагностику и рекомендуют пациентам сдать анализы крови и мочи, пройти инструментальные исследования:
Гематома — опухоль, подразумевающая скопление кровеносных телец. Происходит при разрыве сосудистых каналов и кровоизлиянии. Размеры могут быть разные. Некоторые гематомы создают давление на стенки внутренние органы, что приводит к нарушениям в работе организма. Известное название гематомы — синяк. При небольшом размере поражения медицинская помощь не требуется. Обширный характер гематомы требует консультации врача.
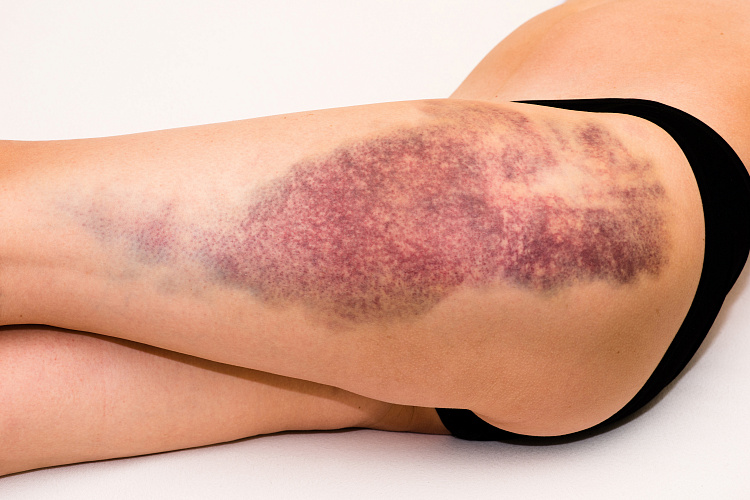
Причины гематом
Чаще синяк развивается после физического повреждения сосудистых каналов, например при ушибе, ударе или растяжении. Кровеносные каналы разрываются, провоцируют излияние. Гематома может прогрессировать после употребления некоторых лекарств. Врачи выделяют следующие причины возникновения синяка:
- трещины в верхней области желудочного тракта, появляются при частых приступах рвота и переедании, употреблении спиртных напитков;
- болезнь кроветворной системы злокачественного характера;
- атеросклеротическое поражение сосудов, подразумевает образование в каналах холестериновых бляшек;
- васкулит геморрагического типа, характеризуется поражением капилляров и сосудов;
- гематома внутри мышечных тканей прогрессирует после укола;
- несоответствие головки ребенка и родовых путей беременной женщины;
- кесарево сечение;
- болезни сосудов;
- пониженная свертываемость кровеносных телец;
- скачки артериального давления после хирургического лечения;
- увеличенная проницаемость сосудистых каналов.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Типы гематом
Гематому классифицируют по разным признакам. В зависимости от характера симптомов выделяют следующие виды:
- ограниченная гематома, в центре более мягкая, по краям имеет плотную структуру;
- осумкованная гематома, не требует вмешательства врачей при небольших размерах, исчезает самостоятельно. Характеризуется скоплением большого сгустка кровеносных телец внутри;
- диффузная гематома, характеризуется быстрыми темпами роста, требуется быстро вскрыть повреждение для обнаружения травмированного сосуда.
В зависимости от вида крови, которая вытекает из канала, выделяют следующие виды:
- артериальная гематома, характеризуется красным оттенком травмы, имеет широкую площадь поражения;
- венозная гематома, подразумевает излияние венозной крови, кожный покров принимает сине-фиолетовый оттенок;
- смешанная гематома, характеризуется поражение артериального и венозного канала, оттенок кожного покрова принимает красно-фиолетовый оттенок.
При поражении всех слоев сосудистого канала врачи отмечают пульсацию. В зависимости от расположения синяка выделяют следующие виды:
- подкожные, гематома развивается под кожей после физического воздействия или при заболевании сосудов;
- подслизистые, прогрессируют в слизистой оболочке;
- ретрохориальные, синяки развиваются при беременности в процессе отслойки яйца;
- внутримышечные, прогрессируют при серьезных физических повреждениях, развиваются внутри мышц;
- подфасциальные, развиваются при поражении соединительной ткани оболочки, которая покрывает нервные окончания, сосуды и внутренние органы;
- субсерозные, поражают внутренние органы, чаще диагностируют гематому в легких или брюшной полости.
Наиболее опасные — гематомы головного мозга. Характеризуются сложностью лечения и серьезными осложнениями. Выделяют несколько видов гематом мозга:
- внутримозговые, характеризуются накоплением кровеносных телец внутри мозга;
- внутрижелудочковые, гематома развивается внутри мозгового желудочка;
- субдуральные, сгустки крови образуются под оболочкой головного мозга;
- субарахноидальные, кровяные сгустки образуются между мозговой оболочкой и арахноидальном листком;
- эпидуральные, развиваются при переломах височной кости, подразумевают прогрессирование гематомы между внутренней областью черепа и твердой оболочкой мозга.
Методы диагностики
Для исследования поверхностного повреждения врач проводит визуальный осмотр. При необходимости используют пальпацию для определения болезненности, отечности, повышенной местной температуры. Для диагностирования серьезных повреждений используют инструментальные методы обследования. Рентген применяют для обнаружения субсерозных гематом. Процедура проводится в 2 проекциях. Компьютерную томографию и МРТ используют при внутричерепных гематомах, данные процедуры определяют локализацию и характер синяка. Ультразвуковое исследование применяют для изучения структур при внутреннем кровотечении. Эхоэнцефалограмма оценивает давление на череп, врачи используют процедуру для обнаружение заболевания головного мозга. Люмбальную пункцию применяют для изучения жидкости спинного мозга, процедура позволяет обнаружить субарахноидальную гематому. В сети клиник ЦМРТ используют следующие методы диагностики:
Гематома – сгусток крови, образованный под кожным покровом. Она имеет красно-синий оттенок и небольшую припухлость. Возникает гематома при получении ушиба вследствие удара тупым предметом. Он вызывает разрыв кровеносных сосудов, что приводит к кровоизлиянию. Вылечить небольшую гематому можно самостоятельно дома, так как опасности она не несет. Крупное образование оказывает сильное давление на кровеносные сосуды и нарушение кровообращения. Кровоток замедляется в несколько раз и представляет особую угрозу. Чтобы избежать нежелательных последствий, необходимо обратиться к врачу.

Причины возникновения
Гематома возникает при ушибе 2 степени. Это связано с разрывом мышечной ткани, повреждением капилляров. Для травмы характерна резкая боль и ухудшение общего состояния пострадавшего.Функциональная способность поврежденной конечности заметно изменена, наблюдается частичная ограниченность подвижности.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Виды гематом
По типу локализации образования бывают 3 видов:
- подкожные;
- подфасциальные;
- межмышечные.
По типу кровоизлияния различают такие гематомы:
- артериальные;
- венозные;
- смешанные.
По клинической картине образования бывают 4 видов:
- диффузные;
- ограниченные;
- осумкованные;
- пульсирующие.
По состоянию излившейся крови различают следующие гематомы:
- свежие;
- свернувшиеся;
- лизированные.
Свежие образования можно обнаружить в первые часы или сутки после травмы, свернувшиеся – спустя пару дней, лизированные – через 2-3 недели. Сроки могут варьироваться в зависимости от размера гематомы, процесса свертывания и других факторов. При попадании инфекции происходит инфицирование и впоследствии нагноение.
О чем говорит гематома после ушиба
Гематома сопровождается болевыми ощущениями, появлением отека и припухлости, нарушением мышечной функциональности. Также изменяется цвет кожи в месте повреждения и повышается температура. Если произошел неполный разрыв крупных артерий, может возникать пульсация.
Что делать?
При появлении гематомы необходимо приложить на нее лед, затем наложить давящую повязку. Холодный компресс в первые минуты после получения травмы помогает предотвратить кровоизлияние сосудов и сократит площадь самой гематомы. Спустя 5-6 дней врач назначает тепловые процедуры. Они не только снимают болевой синдром, но и блокируют раздражающие процессы в пораженной области. Постепенно гематома изменит цвет до желто-зеленого. Во время лечения следует ограничить физическую активность и снизить нагрузку на поврежденную часть тела.
Когда нужно обращаться к врачу? К какому врачу?
К врачу следует обращаться при наличии следующих симптомов:
- обширная гематома;
- сильный отек;
- повреждение кости или сустава;
- гематома локализована на голове, животе или рядом с глазом;
- гематома самостоятельно не проходит более 14 дней.
Лечением ушибов занимается хирург или травматолог. Для постановки диагноза врач проводит визуальный осмотр и ориентируется на клинические признаки. Гематомы внутренних органов можно обнаружить с помощью компьютерной томографии или МРТ.

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Шантырь Виктор Викторович

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Барктабасов Самат Тургунбекович

Яровский Ярослав Иванович

Славин Дмитрий Вячеславович

Громов Алексей Вячеславович
Как лечить?
Если у пациента стабильное состояние, то понадобится только медикаментозное лечение. В некоторых случаях не обойтись без хирургического вмешательства. Рекомендуется не массировать ушиб и воздержаться от приема алкоголя. Это может привести к расширению сосудов и усилению кровообращения, что ухудшит состояние больного.
Хирургическое лечение
При хирургическом вмешательстве врач проводит вскрытие гематомы, затем перевязывает кровоточащий сосуд или накладывает сосудистый шов. При отсутствии дополнительных осложнений гематома имеет благоприятный прогноз.
Консервативная терапия
Для ускорения оттока венозной жидкости и улучшения кровотока разрешается легкими движениями массировать место ушиба, но не в первые сутки получения травмы. В результате кровяные сгустки быстрее рассасываются, а гематома уменьшается. Полезно выполнять изотонические упражнения при ушибе. Их суть заключается в сокращении и расслаблении мышц поврежденного участка с умеренной скоростью. После занятия гимнастикой следует принять лежачее положение, расслабиться, а травмированное место разместить на возвышении. Такая мера необходима для правильной циркуляции крови и предотвращения увеличения гематомы в размерах.
Из физиопроцедур эффективными считаются лазеротерапия, магнитотерапия и УВЧ-терапия.
Важно во время лечения гематомы правильно составить рацион питания. В меню следует включить продукты, содержащие белок. К ним относятся яйца, куриная грудка, индейка, рыба и творог. Обязательно в рационе должны присутствовать продукты, обогащенные витаминами группы B. При нехватке в организме витамина B12 образуются обширные гематомы, развивается анемия и нарушается процесс свертываемости крови. Для устранения заметных гематом нужно употреблять продукты, содержащие витамин K.
Гематома мягких тканей – это полость, образовавшаяся в результате травмы и заполненная кровью или сгустками. Возникает при излитии крови в ткани из поврежденного сосуда. Представляет собой плотное или флуктуирующее опухолевидное образование, болезненное при пальпации, сопровождающееся отеком и изменением цвета кожи. При глубоком расположении проявляется нарушением формы и локальным увеличением объема пораженного участка. Патология диагностируется на основании жалоб, данных анамнеза и внешнего осмотра. В сомнительных случаях назначается ультрасонография. Лечение – местные консервативные мероприятия, в тяжелых случаях показано вскрытие, дренирование.
МКБ-10


Общие сведения
Гематома мягких тканей – распространенное патологическое состояние в современной травматологии. Может выявляться в области конечностей, лица или туловища, быть небольшой или обширной, располагаться подкожно, внутримышечно, подфасциально, под слизистой оболочкой. Мелкие поверхностные гематомы чаще обнаруживаются в области пальцев рук, обширные скопления крови – в зоне нижних конечностей (голени и бедра). Небольшие образования нередко рассасываются самостоятельно. При попадании инфекции наблюдается нагноение. Патология диагностируется у всех групп населения, отмечается некоторое преобладание людей с высоким уровнем физической активности (детей, молодых мужчин).
Причины
Гематомы могут обнаруживаться при любых видах травматических повреждений (автодорожных, производственных, падениях с высоты и пр.), но наиболее распространенной причиной их образования является бытовая травма. Патология обычно возникает после прямого удара при ушибе, может формироваться вследствие интенсивного сдавления, разрыва сосуда при переломах, вывихах и других повреждениях. Предрасполагающими факторами, увеличивающими вероятность развития данного состояния, являются заболевания, сопровождающиеся нарушениями со стороны свертывающей системы крови и повышенной хрупкостью сосудистой стенки.
Патогенез
В основе механизма формирования гематомы мягких тканей лежит разрыв кровеносного сосуда без наличия раны, реже – при небольшой ране (обычно колотой). Интенсивное локальное травматическое воздействие при ушибе, повреждение костным отломком, резкое противоестественное смещение одних анатомических структур относительно других при переломе или вывихе становится причиной нарушения целостности сосудистой стенки. Кровь под давлением вытекает и «раздвигает» ткани, формируя полость.
Часть крови пропитывает ткани, поэтому в дальнейшем наблюдаются цикличные изменения цвета кожных покровов, обусловленные распадом эритроцитов с образованием гематоидина и гематосидерина. Вначале место повреждения становится багровым или багрово-синюшным, позже приобретает зеленоватый, а затем желтоватый оттенок. При глубоких гематомах цвет кожи может оставаться неизмененным.
В последующем гематома либо рассасывается, либо длительно сохраняется, претерпевая ряд последовательных изменений, завершающихся рубцеванием. При вскрытии свежих образований кровь алая, вязкая, густая, иногда желеобразная, что объясняется активностью факторов свертывания. Позже в полости обнаруживаются либо старые сгустки, либо темная жидкая лизированная кровь. При опорожнении застарелых гематом сгустки могут быть твердыми, образовывать цельную массу, плохо отделяться от окружающих тканей, что связано с начавшимся процессом рубцевания и перерождения в фиброзную ткань. Инфицированные полости заполнены серозным или гнойным содержимым.
Классификация
Систематизация осуществляется по нескольким признакам. Целью деления на группы является оценка тяжести патологии, выбор лечебной тактики, определение необходимости проведения хирургического вмешательства и наиболее вероятного прогноза. В клинической практике различают следующие виды гематом:
- По локализации. Гематомы могут быть расположены под кожей, в подслизистом слое, под фасцией, в толще мышечной ткани. Наиболее крупные полости локализуются внутри мышц или подфасциально (между мышцей и фасцией), что обусловлено богатым кровоснабжением и эластичностью скелетной мускулатуры.
- По состоянию сосуда. Пульсирующие гематомы формируются при повреждении сосуда большого калибра, отличаются отсутствием тромба в зоне повреждения, возможностью свободного движения крови из полости образования в полость сосуда и обратно. Непульсирующие гематомы обнаруживаются при нарушении целостности мелких и средних сосудов, дефект стенки которых быстро закрывается тромбом.
- По состоянию излившейся крови. Несвернувшиеся (свежие) гематомы выявляются в первые часы или дни после травмы, свернувшиеся – спустя несколько суток, лизированные (заполненные старой кровью, неспособной к свертыванию) – через несколько недель. Указанные сроки могут колебаться в зависимости от активности факторов свертывания, размера образования и иных обстоятельств. При проникновении инфекции наблюдается инфицирование, позже – нагноение.
- По отношению к тканям. При развитии диффузных гематом процесс пропитывания тканей кровью преобладает над процессом их «раздвигания», полость небольшая или отсутствует. При формировании ограниченных образований ткани пропитаны незначительно, основная масса излившейся крови находится в полости. Осумкованные гематомы определяются в отдаленные сроки, характеризуются наличием слоя плотной соединительной ткани, отделяющей полость от окружающих структур.
- По степени тяжести. Легкие гематомы возникают примерно через сутки после травматического эксцесса, чаще рассасываются самостоятельно. Образования средней тяжести формируются в течение 3-5 часов, требуют проведения консервативных или оперативных мероприятий. Тяжелые повреждения диагностируются через 1-2 часа после травмы, являются показанием для вскрытия и дренирования.

КТ ОГК. Гиперденсное скопление крови в толще мышечного массива грудной стенки справа, окруженное зоной отека.
Симптомы
Первыми проявлениями патологии становятся боль и местный отек. Характерным отличием гематомы от других травм мягких тканей на ранней стадии является более выраженная ограниченность припухлости, отсутствие постепенного перехода от отечных структур к неизмененным. В последующие часы отек начинает распространяться. Болезненность усиливается, движения ограничиваются из-за боли. Пациенты предъявляют жалобы на ощущение давления или напряжения в пораженной зоне. При поверхностном расположении гематомы кожа становится синюшно-багровой. При глубокой локализации полости может выявляться локальная гиперемия кожных покровов, иногда цвет кожи не изменяется.
При пальпации на начальном этапе флуктуация обычно отсутствует, определяется уплотнение и резкая болезненность. После формирования ограниченной полости, содержащей жидкую кровь, выявляется положительный симптом зыбления. Вначале пораженная область при ощупывании напряженная, после спадания отека плотность тканей может снижаться. При благоприятном течении припухлость постепенно уменьшается в размере и исчезает, при неблагоприятном – сохраняется в течение длительного времени, вызывает болезненность при движениях.
Осложнения
Основным возможным негативным последствием гематомы мягких тканей является ее нагноение с образованием абсцесса. Осложнение чаще обнаруживается при сопутствующих повреждениях кожных покровов. При попадании инфекционных агентов в полость образования болевой синдром усиливается, отмечается локальная гиперемия и гипертермия, присоединяются симптомы общей интоксикации. В отдельных случаях возможно распространение гнойного процесса с формированием флегмоны или развитием сепсиса.
Диагностика
Диагностика осуществляется врачом-травматологом. При отсутствии признаков поражения костей и суставов дополнительные исследования обычно не требуются, диагноз выставляется с учетом данных анамнеза (наличие свежей травмы с характерным механизмом), жалоб больного и результатов физикального обследования. При глубоко расположенных гематомах для оценки тяжести повреждения и дифференцировки с ушибом может назначаться УЗИ мягких тканей. При сопутствующем поражении твердых структур выполняется рентгенография соответствующего сегмента. Кроме ушиба дифференциальную диагностику иногда приходится проводить с переломами, надрывами связок и мышц, реже – с синдромом позиционного сдавления, острым миозитом, ишемией при тромбозе сосуда мелкого или среднего калибра и некоторыми другими состояниями, сопровождающимися плотным локальным отеком.

Лечение гематомы мягких тканей
Лечение обычно осуществляется амбулаторно, тактика определяется тяжестью процесса и временем с момента травмы. При свежих повреждениях конечности придают возвышенное положение, прикладывают холод (грелку с холодной водой, пакеты со льдом, завернутые в полотенце), накладывают давящую повязку для уменьшения кровотечения. После организации небольших образований назначают УВЧ, применяют теплые грелки для ускорения рассасывания. Небольшие поверхностно расположенные гематомы вскрывают в условиях травмпункта. При крупных и глубоких полостях, появлении признаков инфицирования показана госпитализация в травматологическое отделение, вскрытие и дренирование на фоне антибиотикотерапии. При неинфицированных гематомах после вскрытия рекомендовано тугое бинтование для устранения полости и ускорения заживления.
Прогноз и профилактика
Прогноз обычно благоприятный. Большинство гематом рассасывается самостоятельно в течение 2-3 недель. Средний срок нетрудоспособности после вскрытия полости составляет около 2 недель, исходом становится полное выздоровление. При отсутствии лечебных мероприятий возможно образование массива фиброзной ткани (рубца) с формированием внешнего дефекта. При наличии инфекции сроки лечения и прогноз могут колебаться, зависят от тяжести процесса. Профилактика включает предотвращение травм и раннее обращение за медицинской помощью при получении повреждений.
Синяком или кровоподтеком называют гематому, расположенную в подкожно-жировой клетчатке, то есть под кожей, которая проявляется синюшным или багрово-синим пятном на коже сразу после кровоизлияния. По прошествии времени синяк начинает «цвести», приобретает зеленоватую, а потом желтоватую окраску. При скоплении под кожей значительного количества крови возможно образование на месте гематомы припухлости или шишки. У женщин появляются синяки без причины чаще, чем у мужчин.
Мелкие кровоподтеки часто расположены в районе пальцев рук, крупные кровоизлияния, как правило, располагаются на ногах (бедра, голени).

Почему возникают синяки на теле?
Появление кровоподтеков на теле без воздействия внешних причин обусловлено следующими факторами:
- Недостаток витаминов. «Беспричинное» появление геморрагий на теле может быть обусловлено нехваткой витаминов С, РР, К. Аскорбиновая и никотиновая кислоты обеспечивают эластичность сосудистых стенок, а при их недостатке сосуды становятся хрупкими и ломкими. Витамин К участвует в коагуляции, то есть свертываемости крови, при его нехватке увеличивается кровоточивость, что приводит к появлению подкожных гематом, казалось бы, даже от дуновения ветерка.
- Возраст. Чем старше становится человек, тем сильнее изнашивается его организм. Синяки у пожилых людей связаны со снижением эластичности стенок сосудов, от чего они легко лопаются даже при небольшой физической нагрузке, что ведет к образованию кровоподтеков под кожей. Кроме того, с возрастом истончается подкожно-жировой слой, который несколько смягчает действие внешних факторов (удары, травмы).
- Варикозное расширение вен. При этом заболевании вены расширяются, стенки их становятся тонкими, а, следовательно, хрупкими. В любой момент, даже от небольшого воздействия (например, хождение на невысоких каблуках) вена или вены могут лопнуть, что сопровождается не только появлением синяков, но и образованием сосудистой сеточки и петехиальной сыпи, обусловленными разрывами капилляров. При постоянном образовании синяков при варикозе необходимо обратиться к флебологу, который порекомендует консервативное или оперативное лечение.
- Болезни печени. Печень не только обезвреживает токсины, но и вырабатывает белки, обеспечивающие свертываемость крови (фибриноген, протромбин). При развитии печеночной патологии (различные гепатиты, цирроз) орган не справляется со своими функциями, что сопровождается повышенной кровоточивостью (например, из носа) и формированием подкожных гематом. Кроме склонности к образованию синяков печеночные заболевания характеризуются снижением или отсутствием аппетита, тошнотой, возможной рвотой, болями в правом подреберье.
- Гормональные расстройства. Это наиболее частая причина синяков на теле у женщин. Склонность к образованию кровоподтеков наблюдается при дефиците эстрогенов, например, в пременопаузу или в предменструальный период. Также спровоцировать возникновение синих пятен на теле может прием гормональных препаратов (комбинированных контрацептивов, глюкокортикоидов). Отдельно стоит сказать про синяки при беременности, которые обусловлены гестационной тромбоцитопенией (недостаток тромбоцитов) и наблюдаются в 4 – 10% всех беременностей.
- Сахарный диабет. Заболевание характеризуется не только повышением сахара в крови и связанными с этим симптомами, но и постоянным формированием кровоподтеков на коже. При этой патологии расстраиваются все виды обмена веществ, ухудшается кровоснабжение, повышается свертываемость крови, снижается эластичность сосудистых стенок, что сопровождается появлением синяков на теле просто так.
- Прием лекарств. Лечение некоторыми лекарственными препаратами, которые «разжижают» кровь (группа НПВС, например, аспирин или антикоагулянты), может сопровождаться появлением синяков на теле без ударов.
- Васкулиты. При воспалении стенок сосудов повышается их проницаемость и хрупкость. Васкулиты бывают первичными, которые обусловлены расстройством иммунной реактивности и вызываются инфекционными агентами, и вторичными, возникающими как осложнение основного заболевания (скарлатина, воспаление мозговых оболочек, опухоль и прочее).
- Злокачественные процессы крови. Различные лейкозы, миелолейкозы нередко сопровождаются формированием не только подкожных гематом, но и гематомами во внутренних органах, мышцах. Кроме того, лечение любого рака ведет к снижению тромбоцитов в крови, что проявляется появлением множественных кровоподтеков на теле.
- Аутоиммунная патология. Например, системная красная волчанка, которая характеризуется снижением прочности соединительной ткани всех систем организма, включая кровеносную. Соединительная ткань, защищающая сосуды, не обеспечивает их должной безопасности, поэтому кровоподтеки на коже образуются при малейшем надавливании на нее.
- Болезни крови. Нарушение свертываемости крови (например, гемофилия), дефицит тромбоцитов или их дефекты сопровождаются образованием многочисленных синяков и петехиальной сыпи. Также многочисленные подкожные геморрагии наблюдаются при некоторых анемиях.
- Опухоли гипофиза, коры надпочечников. Характеризуются повышенным синтезом гормонов, что ведет к истончению кожи, ее легкой травматизации и проявляется многочисленными синяками и петехиями.
Синяки на теле без причины: диагностика
При регулярно возникающих кровоподтеках на теле и петехиальной сыпи, даже при отсутствии другой симптоматики, следует как можно скорее обратиться к врачу. Это может быть врач общей практики или участковый терапевт. Он соберет анамнез с жалобами, проведет общий осмотр и решит, нужна ли консультация какого-либо узкого специалиста (дерматолог, невролог, флеболог, эндокринолог, кардиолог и другие). По показаниям специалист назначит следующие методы обследования:
- УЗИ печени и органов брюшной полости, включая селезенку. Метод позволит выявить патологию печени, пищеварительного тракта, селезенки (в ней разрушаются эритроциты).
- УЗИ суставов. Назначается при подозрении на патологию суставов.
- Эхокардиография. Рекомендуется при подозрении на инфекционный эндокардит.
- МРТ, КТ головного мозга. Назначается при подозрении на опухоль гипофиза.
- УЗИ почек и надпочечников. Позволяет выявить почечную патологию, гиперплазию или опухоль надпочечников.
«Беспричинные» синяки: какие анализы сдать:
- общие анализы крови и мочи для выявления возможных заболеваний крови и мочевыделительной системы;
- коагулограмму для установления повышенной либо сниженной свертываемости крови;
- анализ крови на печеночные ферменты, биохимию (билирубин, белки, мочевину, креатинин, сахар и другие показатели) позволяет оценить функцию печени, заподозрить патологию внутренних органов, сахарный диабет;
- кровь на маркеры аутоиммунных патологий (ревматоидный фактор, С-реактивный белок, волчаночные антитела и прочее) при подозрении на аутоиммунное поражение соединительной ткани;
- кровь на антитела к фосфолипидам назначается беременным для исключения антифосфолипидного синдрома;
- мазки из мочеполового тракта для исключения половых инфекций (микоплазмоз, уреаплазмоз, гонорея) при которых возможно появление петехиальных геморрагий на теле, особенно в области суставов.
Раннее обращение за медицинской помощью и прохождение обследования при регулярном появлении кровоподтеков на теле позволит выявить серьезную патологию либо, при ее отсутствии, скорректировать назначенное ранее лечение. В качестве профилактики развития геморрагического синдрома рекомендуется отказаться от вредных привычек, нормализовать рацион питания, избегать как гиподинамии, так и чрезмерных физических нагрузок, а также не принимать солнечные ванны, не загорать в солярии, не посещать баню и сауну.
Текст: Анна Созинова

врач (оперирующий) акушер-гинеколог (аднексэктомия, вылущивание кисты яичника, тубэктомия, резекция яичника, надвлагалищная ампутация матки, кесарево сечение, в том числе кесарево сечение по Stark), кольпоскопия, гистероскопия, заболевания молочной железы. Автор материалов о медицине и здоровье.
Читайте также:

