Пятно как ожог после бритья
Обновлено: 19.04.2024
Ни одна женщина не застрахована от появления чувства дискомфорта в интимной зоне. Это ощущение может присутствовать совсем недолго и быть сравнительно легким, но иногда оно способно серьезно ухудшить качество жизни и негативно отразиться на общем самочувствии.
В таких случаях важно определить причину дискомфорта, чтобы точно знать, как убрать раздражение в интимной зоне.
Когда может появиться раздражение в интимной зоне
Причиной раздражения в интимной зоне могут стать самые разные обстоятельства. Даже привычные действия, которые на первый взгляд не несут в себе никакого риска, способны привести к появлению чувства дискомфорта. Наиболее распространенные случаи, когда женщина может испытывать раздражение в самой деликатной зоне:
- после бритья. Удаление нежелательных волос с помощью бритвы часто приводит к микротравмам. Такие ранки становятся входными воротами для болезнетворных возбудителей, и в результате инфицирования развивается раздражение. Особенную опасность в этом плане представляет станок с затупленными лезвиями. В этом случае вероятность возникновения порезов и инфицирования существенно возрастает.
Еще один фактор риска, относящийся к бритью, – использование неподходящего средства, облегчающего удаление нежелательных волос (например, мыла или геля для душа); - после интимной близости. Интимная близость в некоторых случаях сама по себе становится причиной раздражения вследствие травмирования слизистой оболочки этой деликатной зоны. Но наиболее часто раздражение развивается при недостаточном выделении смазки и сухости слизистой, при использовании лубрикантов с ароматизаторами или если применяются средства контрацепции (свечи, вагинальные таблетки, презервативы с ароматизированным лубрикантом и пр.), к которым у женщины повышенная индивидуальная чувствительность или есть аллергия;
- после приема антибиотиков. Во многих случаях невозможно обойтись без антибактериальной терапии. Но эти препараты не умеют различать вредные и полезные бактерии и с одинаковой силой наносят удар и по первым, и по вторым. Однако для женского здоровья очень важную роль играет микрофлора интимной зоны, которая состоит из множества видов полезных бактерий. При снижении их количества в составе микрофлоры начинают преобладать другие микроорганизмы, в частности грибы кандида, которые способны спровоцировать воспаление и сильный дискомфорт в интимной зоне.
Как убрать раздражение
При появлении признаков раздражения в интимной зоне (жжение, зуд, боль) следует обратиться к врачу. Только специалист и только на основании результатов обследования сможет выявить причину этих симптомов и назначить лечение, если в нем есть необходимость. До визита к врачу можно предпринять самостоятельные действия по облегчению дискомфорта, например наложить умеренный холод на интимную область. Охлажденная влажная ткань, приложенная к деликатной зоне, может помочь облегчить раздражение. Перед использованием компресса следует провести интимную гигиену. Вода должна быть приятно прохладной, а банное мыло или другие средства, не предназначенные для интимной зоны, следует исключить.
Тантум® Роза при раздражении в интимной зоне
Одновременно с лечением, которое назначил врач, по его рекомендации можно использовать Тантум® Роза. Этот препарат может помочь облегчить проявления раздражения и улучшить общее самочувствие женщины. Уже через 20 минут 1 после применения Тантум® Роза наблюдается снижение боли, зуда и жжения, а после трехкратного использования препарата 1 состояние интимной зоны значительно улучшается. Особенностью Тантум® Роза является то, что препарат оказывает воздействие только на болезнетворные микроорганизмы и никак не влияет на здоровых представителей микрофлоры интимной зоны 2 . Это положительно сказывается на ее составе и позволяет снизить активность патогенных микробов. Тантум® Роза может применяться женщинами любого возраста и во время беременности и кормления грудью 3 , когда здоровье нуждается в особо бережном отношении.

Есть люди, которые боятся лазерной эпиляции – причем, не столько самой процедуры, сколько возможных последствий. Наверняка все так или иначе слышали эти страшные истории от знакомых или даже знакомых знакомых – мол, после эпиляции все обгорело и отвалилось. С медицинской точки зрения этого произойти не может вовсе, но почему вообще возникают такие истории?
В основном – из-за обычного незнания. Люди не знают, что представляет собой лазерная эпиляция, почему она признана медицинским сообществом как один из самых надежных методов удаления волос, и почему риск возникновения побочных эффектов после лазера минимален.

С другой стороны не отстает реклама. Большинство людей прекрасно знают, что реклама приукрашивает практически все, что сказанное или показанное в рекламе нужно смело делить на два, в том числе и ожидаемый эффект – так называемая рекламная слепота, когда любая предложенная услуга кажется подделкой или обманкой.
О том, почему все же безопасна реклама, и почему устарели многие давние методы депиляции, мы сегодня и поговорим.
Почему осложнения маловероятны
Прежде всего, подчеркнем сразу: удалять волосяной покров в клинике и под контролем врача гораздо, гораздо безопаснее, чем дома и в ванной. Тело наше устроено не так просто, и изменить в нем что-то, даже такую, казалось бы, мелочь, как волосы – сложно. Так что после домашних процедур риск побочных эффектов всегда остается куда выше, но к этому мы вернемся чуть позже.
Еще один важный нюанс: врачи в профессиональной клинике – это совсем не то же самое, что косметологи в рядовом салоне красоты. Это люди, имеющие медицинское образование, прошедшие обучение по работе с лазерным аппаратом, разбирающиеся в особенностях организма человека, постоянно поддерживающие свою квалификацию и способные индивидуально провести процедуру с учетом всех возможных последствий. Вы можете уточнять у врача, какие применяются настройки лазерного аппарата, какая система охлаждения, какое используется обезболивающее средство. Дерматолог всегда объяснит вам, ответит на все ваши вопросы и учтет ваши особенности – тип вашей кожи или, например, пониженный болевой порог, при котором нужны специальные настройки. Дома или в обычном салоне красоты никакие особенности кожи с медицинской точки зрения, конечно, не учитываются.
Более того, сам лазер – это специализированный медицинский аппарат, разработанный для выполнения конкретных косметологических целей и задач: удаления волос без причинения вреда коже за счет того, что лазерный луч «видит» только определенный тип пигмента.

Как результат – побочные эффекты после лазерной эпиляции возможны только в двух случаях:
изначально, еще до проведения процедуры, не были выявлены противопоказания, в том числе и незначительные, но способные помешать эпиляции;
не соблюдались предписанные врачом правила ухода за кожей после эпиляции.
Что на самом деле может считаться побочным эффектом лазерной эпиляции, и как этого избежать?
Возможна ли пигментация после лазерной эпиляции?
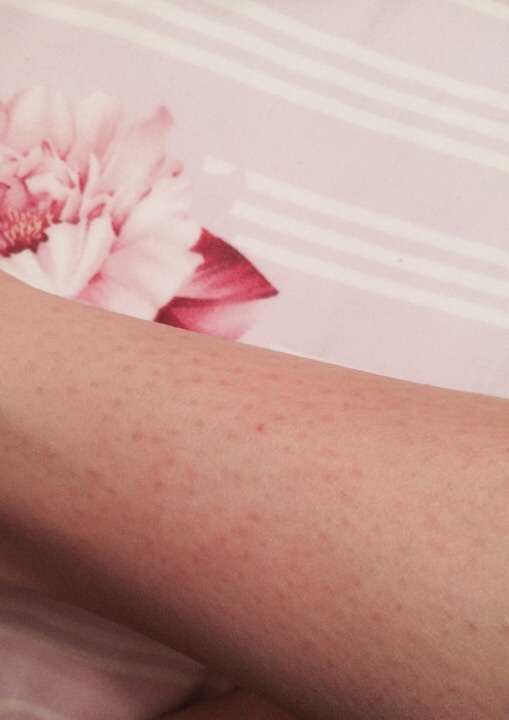
Это не новость и не миф, и всегда на предварительной консультации врач об этом предупреждает: после лазерной эпиляции нельзя выходить на открытое, жаркое солнце, под интенсивный ультрафиолет, без плотного слоя защитного крема. В особенности это касается, конечно, зон на лице (над верхней губой, на висках, на подбородке у мужчин). При попадании прямых солнечных лучей в верхних слоях кожи, обработанных лазером, начинает быстро вырабатываться меланин – темный пигмент, не позволяющий нам перегреваться или обгорать. Вот и получаются темные пятна после лазерной эпиляции.
Избежать этого очень просто: придерживаться правил ухода за кожей, о которых обязательно расскажет врач-косметолог на приеме. Не оголять на солнце проэпилированный участок кожи, избегать выхода на улицу в часы высокой солнечной активности, не загорать на пляже – примерно 2-3 недели после процедуры. Идеальный вариант – пройти курс эпиляции в осеннее-зимний сезон, когда солнце, особенно в наших широтах, минимально, а до летних отпусков как раз есть возможность провести сразу несколько процедур эпиляции, и не думать о них больше совсем.

Важно: если у вас планируется поездка в жаркие, солнечные страны, во избежание пигментации пройдите курс удаления волос за 1-2 месяца до этого. И обязательно захватите с собой крем с высоким SPF-фильтром!
В целом, риск обзавестись пигментными пятнами после эпиляции зависит полностью от того, как именно вы соблюдаете рекомендации врача по уходу.
Возможны ли ожоги после лазерной эпиляции?
Заполучить ожоги из-за лазера достаточно трудно, поскольку настраивается он очень точно. Лазерная энергия очень узконаправленна, проникает под кожу на глубину не более 2-3 миллиметров, и действует не дольше нескольких секунд. Этого обычно хватает, чтобы лазерный луч успел «растворить» волосяной фолликул, не повредив при этом самой коже.
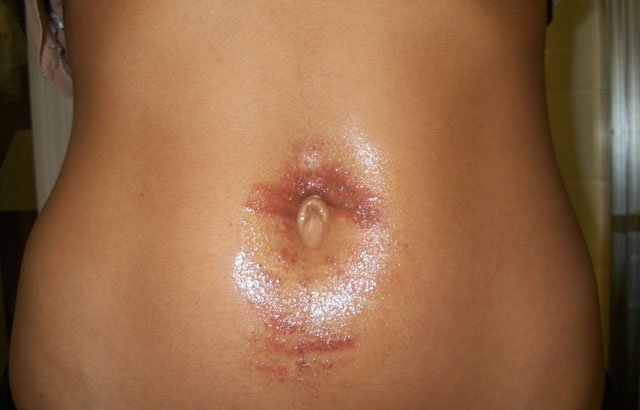
Однако сбривать волосы перед лазерной эпиляцией советуют вовсе не случайно. Если длина волоска над кожей составляет больше 1-2 миллиметров, лазерная энергия может понапрасну распределиться по стержню волоса, не достигнув корня. А если при этом увеличить мощность лазера – возрастает опасность болезненности самой процедуры и термического ожога после нее.
Тем не менее, и этого очень легко избежать: даже если вы не успели по каким-либо обстоятельствам сбрить волоски накануне процедуры, при эпиляции на диодном лазере можно сделать это непосредственно в кабинете врача, такая услуга в наших клиниках тоже имеется. Кроме того, на всех видах лазеров используются системы охлаждения – либо специальная насадка, либо охлаждающий гель, защищающий кожу от перегрева.
Что делать при ощущении жжения и покраснениях?
Использовать Пантенол спрей или пену. На время лечения кожи не надевать обтягивающую одежду и избегать появления на открытом солнце.
Возможны ли черные точки после лазерной эпиляции?

Так называемые черные точки – это остатки уже сожженных лазером, нежизнеспособных волосков. Как правило, эта проблема больше присуща пациентам-мужчинам, поскольку у них более густой и жесткий волосяной покров – практически щетина, которая может оказаться более устойчивой к лазерному воздействию.
Проблем или болевых ощущений такие черные точки не доставляют, более того – сгоревшие волоски выпадают сами в течение 1-2 недель, так что паниковать по этому поводу не стоит. Однако если хочется ускорить их исчезновение, через 3-5 дней (не раньше!) после процедуры можно провести пилинг или маску на основе бадяги. Такой состав воздействует на верхние слои кожи, и после этого «застрявшие» в коже волоски выпадут сами.
Возможны ли другие побочные эффекты?
Родинки после лазерной эпиляции появиться не могут вообще, поскольку обрабатывать лазером участок кожи с родинкой запрещено, и врачи этого делать не должны. Есть маленький риск, но все-таки риск перерождения доброкачественного новообразования, которым, по сути, является родинка, в злокачественное.
А вообще оставлять родинки, какими бы они ни были, не рекомендуется. Все их лучше всего удалить, и самый надежный при этом способ – это, опять же, лазер. Только не тот, который используется при эпиляции – другой, с другими настройками и другой системой (удаление волос производится современным диодным аппаратом Midepi, а лазерное удаление родинок – хирургическим фракционным лазером Cosmo Pulse II). Такой способ самый безопасный, поскольку родинка удаляется бесконтактно, бескровно, без риска заражения, мгновенно «запекается» и очень быстро заживает.

Прыщи после лазерной эпиляции также не могут появиться: целостность кожи при процедуре не повреждается, проникновения под кожу не происходит, занести загрязнения или бактерии попросту нечем. Поэтому их появление на обработанном лазером участке, скорее всего, не связано непосредственно с самим лазером, а имеет какие-то иные причины. Тем не менее, еще раз обратим внимание на то, что на коже с порезами, ссадинами и ранами лазерная эпиляция также не проводится.
Насколько велик риск побочных эффектов после лазерной эпиляции? Опыт проведения лазерной эпиляции на сотнях пациенток свидетельствует о том, что риски очень и очень малы, и возможны только в тех случаях, если не соблюдались правила ухода за кожей после процедуры, или же если к эпиляции изначально имелись противопоказания. Именно поэтому перед эпиляцией рекомендуется проконсультироваться с врачом, рассказать обо всех нюансах своего организма, возможных заболеваниях, приеме лекарств, наличии родинок или воспалений – врач сам спросит обо всем, что может быть важно для проведения процедуры.
Что по другую сторону? Последствия депиляции воском, бритвой, шугарингом
Восковая депиляция считается самой травматичной – и не просто так. Ожоги из-за горячего воска, большое количество вросших волос, появляющихся из-за повреждения кожи – практически неизбежный побочный эффект такого метода удаления волос. Подкожный рост вросшего волоса приводит к фолликулиту – воспалению волосяной фолликулы, а если попадет инфекция – то и к нагноению. Избавиться от этого счастья без рубцов практически невозможно.

Быть может, несколько лет назад, до появления более прогрессивных методов удаления волос, восковая депиляция и считалась эффективной процедурой, но те времена давно прошли. Рисков от нее гораздо больше, чем эффекта, да и повторять восковое удаление волос нужно раз в 2-3 недели, а такая частота лишь увеличивает вероятность раздражений, ожогов и отеков – особенно на чувствительной коже.
Сахарная депиляция – ближайшая к восковой процедура, только используется при этом специальная сахарная паста, выдергивающая волоски. Ожоги, отеки и шелушения кожи при этом – тоже не редкость, как и образование мелких гнойничковых узелков. Кроме того, покраснения, и иногда достаточно долгие, и вероятность гиперпигментации при попадении на солнце вполне могут быть и при шугаринге, и при восковом удалении волос.
Также вероятность врастания волоса высока при бритье – микроцарапины кожи, которые оставляет бритва, являются, ко всему прочему, еще и «открытой дверью» для бактерий и загрязнений, а значит, только увеличивают риск заражения и воспаления кожи.
Если коротко собрать все возможные негативные эффекты от разных видов удаления волос, выглядеть это будет примерно так:
Воск: раздражение, ожоги, отеки, вросшие волосы, риск гиперпигментации и образования корочек и рубцов, необходимость частого повторения (раз в 2 недели).
Шугаринг: раздражение, ожоги, отеки, риск рубчиков, корочек и гиперпигментации, необходимость частого повторения (раз в 2 недели).
Бритье: раздражение, корочки, вросшие волосы, повторять процедуру надо раз в 4-5 дней.
Удаление волос нитью: отеки, раздражение, вросшие волосы, вероятность образования рубцов, повторение – раз в 2 недели.
Фотоэпиляция: корочки, рубчики, ожоги, отеки, вероятность гиперпигментации. Повторять необходимо раз в год.
Электроэпиляция: раздражение, корочки, рубчики, отеки, ожоги, возможность гиперпигментации, индивидуальная непереносимость электрического тока.
Даже сейчас, если вбить в поисковик запросы по побочным эффектам, жалобы на ожоги, прыщи, вросшие волосы и пигментацию после воска, шугаринга и бритья примерно в тридцать пять раз превышают жалобы на лазерную эпиляцию!
По сравнению с этим лазерная эпиляция, которая всегда проводится под контролем врача, с предварительным сбором анамнеза и консультацией, с использованием охлаждения и обезболивания при необходимости, с минимальными рисками побочных эффектов и осложнений – это гораздо более эффективная процедура. Которая к тому же может за несколько сеансов вовсе избавить от всех волос, после чего они вовсе не будут расти больше.
Профессиональные врачи-дерматологи с большим опытом работы, современное оборудование, постоянная система скидок и акций, проверенная безопасность – вот те причины, по которым наши пациенты выбирают лазерную эпиляцию.

Кожа является самым большим органом человека и самым чувствительным к изменениям в организме. При сбоях в работе внутренних органов или при неблагоприятном воздействии на организм кожа реагирует высыпаниями. Относиться к такому симптому надо серьезно. Следует, не откладывая посетить врача.
Важно узнать, имеет ли сыпь инфекционную или аллергическую природу. То и другое требует своевременного лечения, а иногда и изоляции больного, если болезнь заразна. Наша клиника предлагает услуги опытных специалистов, а также достаточную базу для современных, точных лабораторных и диагностических исследований.
- К какому врачу необходимо обратиться при кожной сыпи?
- Заразна ли кожная сыпь?
- Какая диета необходима при кожной сыпи?
- Какая необходима диагностика при кожной сыпи?
- Чем опасна кожная сыпь?
- Почему необходимо сдавать анализы при кожной сыпи?
- О каких заболеваниях говорит кожная сыпь?
- Какое обследование необходимо при кожной сыпи?
- Какая кожная сыпь является опасной?
- Как отличить аллергическую сыпь от инфекционной
- Как избавиться от сыпи на коже?
- Как избавиться от зуда при кожной сыпи?
- Какие органы поражаются при кожной сыпи?
- Как подготовиться к приему дерматолога?
- Как провериться на кожные заболевания?
- Какие болезни лечит дерматолог?
- Какие анализы необходимо сдать у дерматолога?
- Какую диагностику может провести дерматолог в клинике?
- Куда обратиться с кожным заболеванием?
Виды аллергической сыпи
Аллергическая реакция появляется на попадание в организм какого-либо внешнего или внутреннего аллергена. Обычно выражается в виде высыпаний и зуда. Организм человека бросает все силы на нейтрализацию аллергена. Сосуды расширяются, кожа краснеет и воспаляется, появляется отек. Надо немедленно вызывать скорую помощь.
Иногда аллергия протекает в более легкой форме. Основные виды аллергических высыпаний:
- Крапивница. Она может выражаться в виде средних и больших волдырей. Они иногда сливаются друг с другом. Волдыри матового цвета, а по краям розовая каемка.
- Атопический дерматит. Кожа зудит, сухая и раздраженная. Это реакция на растения, животных, некоторые виды пищи, на духи и дезодоранты, бытовую химию, крема и пыль, на лекарственные препараты.
- Контактный дерматит. Появляются пузырьки на теле, кожа краснеет, зудит. Высыпания локализуются там, куда попал аллерген, как реакция на косметику, синтетическую одежду, медикаменты.
- Экзема. Она чаще локализуется на руках и на лице. Это многочисленные точечные высыпания с серозной жидкостью. Вызывают сильный зуд. Это может быть из-за стресса, нарушения эндокринной системы, обмена веществ, реакция на пищу, косметику, бытовую химию.
Есть еще токсикодермия, нейродермит, синдром Лейелла и так далее. Опытный врач-дерматолог или аллерголог помогут определить диагноз и назначить соответствующее лечение.
- Высыпания на коже
- Вызов дерматолога на дом
- Зуд в уретре
- Кожный зуд
- Кожная сыпь
- Профилактика случайных половых связей
- Новообразования кожи
- Пиодермия
- Розовый лишай
- Стрептодермия
- Чесотка
- Шелушение кожи
- Грибковые инфекции
- Кожная инфекция
- Гной на коже
- Пузыри на коже
- Папилломы на крайней плоти
- Венерические болезни
- Строение кожи
Сыпь при инфекционных заболеваниях
Сыпь при инфекционных заболеваниях сопровождается увеличением лимфоузлов, слабостью, утомляемостью, тошнотой и диареей, высокой температурой. Форма и локализация высыпаний зависит от вида инфекции, вызвавшей эту сыпь.
Болезни, сопровождающиеся кожными высыпаниями:
- Корь. Высыпания в виде папул появляются на 3-4 сутки за ушами, в области переносицы. И очень быстро сыпь распространяется на все лицо. Затем она переходит на верх спины, грудь, в последнюю очередь – на стопы и кисти рук.
- Краснуха. Сыпь мелкопятнистая, бледно-розовая. Локализуется на коже ягодиц в сгибах локтей и колен. На вторые сутки покрывает поверхность тела и конечностей.
- Скарлатина. Высыпания сплошные в виде покраснения из точек красного цвета. Сначала сыпь яркая, потом бледнеет и затем становится коричневатой. Сначала покрывается лицо, потом шея, грудь, верх спины. А потом – на бедрах и предплечьях.
- Ветряная оспа. Очень заразное заболевание с появлением везикул на волосистой части головы, в паховой области, на по всему телу, кроме ладоней и стоп.
- Герпес. Сыпь мелкая с жидкостью внутри. Очень болезненная. Образуется чаще на слизистой губ, на носу, половых органах. Сопровождается зудом и жжением.
Есть много других инфекционных заболеваний с сыпью на теле. Среди них менингит, мононуклеоз, пневмония. Протекает болезнь с явными симптомами общей интоксикации организма.
- Диагностика кожных заболеваний
- Диагностика кожных заболеваний на дому
- Диагностика аллергических заболеваний кожи
- Диагностика бактериальных заболеваний кожи
- Диагностика вирусных заболеваний кожи
- Диагностика заболеваний волос
- Диагностика заболеваний ногтей
- Диагностика новообразований на коже
- Соскоб с кожи
- Пузыри на коже
- Дерматоскопия
- Анализы на демодекс
- Диагностика половых инфекций
- Анализы на грибы
- Соскоб с кожи
Главные отличия аллергической и инфекционной сыпи
При внешней схожести аллергическая сыпь и инфекционная имеют свои особенности.

Аллергическая сыпь появляется на лице и руках, редко по всему телу. Инфекционная – на любой поверхности тела.
Сыпь при аллергии возникает внезапно, когда попадает аллерген. Инфекционная сыпь появляется поэтапно, сначала в одном, потом в другом месте.
У аллергических высыпаний нет четкой формы, края размыты. Инфекционная сыпь чаще имеет четкие формы.
Инфекционная сыпь, как правило, проявится, спустя время и у кого-то из членов семьи, так как она заразна. Аллергия не заразна.
- Лечение сыпи на коже
- Сыпь у женщин
- Сыпь у мужчин
- Сыпь у подростков
- Сыпь при беременности
- Диагностика кожной сыпи
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.

Абаева Юлиана Генриховна
Стоимость приема - 2700 р.
Абакарова Севиля Абакаровна
Стоимость приема - 2000 р.
Абачева Маида Ферезуллаевна
Стоимость приема - 2600 р.
Абдуллаева Ульвия Абдуллаевна
Стоимость приема - 13164 р.
Абдурахмонова Гульчехра Баротовна
Стоимость приема - 1900 р.
Абрамова Екатерина Игоревна
Стоимость приема - 2000 р.
Абрамова Светлана Николаевна
Стоимость приема - 3320 р.
Абросимова Валерия Сергеевна
Стоимость приема - 1534 р.
Авакян Назели Аваговна
Стоимость приема - 2000 р.
Аванесян Гаяне Юрьевна
Стоимость приема - 2000 р.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бляшки на коже: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Бляшка – это патологический элемент с четкими краями, который возвышается над поверхностью кожи или сливается с ней, размером более 5 мм.
В дерматологии выделяют множество разновидностей бляшек - около 70 болезней протекают с образованием этих элементов, что делает бляшку одним из самых часто встречающихся высыпаний.
Разновидности бляшек
По форме бляшки бывают круглыми, овальными и неправильной формы. Со временем форма, поверхность и внешний вид этого элемента могут изменяться.
По причине возникновения бляшки могут быть как проявлением заболеваний кожи, так и симптомом болезней внутренних органов и систем (аутоиммунные реакции, болезни печени, онкологические процессы, аллергические реакции).
Бляшки бывают сухими, гладкими, красными, коричневыми, серо-белыми и пр.
Возможные причины появления бляшек
Сухие бляшки на коже у взрослых могут быть проявлением следующих заболеваний:
- Грибковое поражение кожи, сопровождающееся бляшками с выраженным зудом.
- Аллергические реакции характеризуются появлением на коже гладких сухих бляшек, пятен розового цвета, волдырей, которые сильно зудят и доставляют выраженный дискомфорт. Могут развиваться как при контакте кожи с аллергеном, так и при попадании его на слизистые (например, при крапивнице, поллинозе, пищевой и контактной аллергии).
- Псориаз – хроническое неинфекционное заболевание кожи, при котором образуются шелушащиеся сухие бляшки на локтях, коленях, волосистой части головы, склонные к слиянию и сопровождающиеся слабовыраженным зудом.
- Сухие бляшки формируются на коже, если она длительное время подвергается стрессовым воздействиям с потерей своих защитных функций.
- Заболевания пищеварительного тракта, сопровождающиеся синдромом мальабсорбции (нарушением всасывания витаминов и микроэлементов в тонкой кишке), хронические заболевания печени и других органов, при которых в дерме накапливаются вещества, в норме в ней не присутствующие, также ведут к появлению сухих бляшек.
- Солнечная кератома – предраковое состояние, для которого характерно наличие на коже множества светло-сероватых бляшек.
- Лекарственная токсидермия – аллергическая реакция, сопровождающаяся появлением на коже элементов в виде бляшек. В тяжелых случаях может развиться синдром Лайелла или Стивенса–Джонсона - токсического эпидермального некролиза.
- Дерматит Дюринга (герпетиформный) – хроническое заболевание кожи без установленной этиологии, для которого характерно рецидивирующее появление на коже сыпи различной морфологии, сопровождающейся сильным кожным зудом и жжением.
- Грибовидный микоз – первичная Т-клеточная лимфома кожи, злокачественное лимфоидное поражение, в первую очередь кожи. На коже появляются чешущиеся красные бляшки, напоминающие экзему. На начальных стадиях хорошо поддаются лечению гормональными мазями, однако само заболевание требует более сложной терапии.
- У детей появление красных пятен и бляшек на коже чаще всего связано с аллергической реакцией на пищевые продукты.
- Невус Беккера – аномалия развития дермы, когда на коже появляются темные бляшки с неровной поверхностью, на которых со временем могут начать расти волосы.
- Пигментный невус – «родимое пятно», может возвышаться над кожей, имеет коричневую или темную окраску.
- Меланома – самая злокачественная опухоль кожи, характеризующаяся стремительным метастазированием. Развивается преимущественно из невусов и родинок. При изменении характера поверхности, границ родинки, увеличении ее размеров, появлении кровоточивости необходимо незамедлительно обратиться к дерматологу или онкологу для исключения развития меланомы.
- Базальноклеточный рак кожи чаще локализуется на голове, лице, шее, не метастазирует, характеризуется медленным ростом.
- Сенильная кератома встречается у людей пожилого возраста, развивается, вероятнее всего, из-за недостатка витаминов, обилия потребляемых животных жиров, чувствительности кожи к ультрафиолету вследствие нарушения ее защитных функций. Типичная локализация – лицо, шея, открытые участки тела.
- Себорейная кератома – желтоватая бляшка на коже, которая со временем трансформируется в темно-коричневый нарост, который склонен шелушиться, сильно зудеть, покрываться трещинами, кровоточить и может служить входными воротами для инфекции.
При образовании на коже бляшек необходимо обратиться к дерматологу для установления причин появления данного элемента сыпи.
Диагностика и обследования при появлении бляшек
Для диагностики грибкового поражения кожи используется соскоб с пораженного участка для последующего микроскопического изучения.
Развитие аллергической реакции требует обращения за медицинской помощью для выявления аллергена, назначения антигистаминных, иногда – гормональных препаратов. В клинических случаях аллергии наряду с кожными пробами проводят анализы с использованием различных наборов распространенных аллергенов и триггеров: панель на респираторные аллергены, на пищевые аллергены и на их сочетание.
Синонимы: Комплексная панель тестов на респираторные аллергены; Respiratory allergens panel, Allergen respiratory profile, Allergy testing. Краткое описание исследования «Панель респираторные аллергены» Панель респираторные аллергены домашняя пыль (кле.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Депигментация кожи - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Депигментация – это нарушение обмена меланина, при котором появляются участки неравномерно окрашенной кожи.
Меланин – это пигментное вещество, содержащееся в клетках кожи (меланоцитах), которое защищает организм от воздействия ультрафиолетовых лучей.
Основная проблема людей, страдающих депигментацией, – психологический дискомфорт, связанный с видом и локализацией белых пятен. Однако при выраженном недостатке меланина даже небольшое воздействие солнечных лучей может привести к ожогам.
Меланин придает окраску волосам, коже, радужной оболочке глаз. Различают ахромию – полное отсутствие меланина в коже и гипохромию – уменьшение количества меланина в меланоцитах.
Депигментация может быть врожденной. В таком случае речь идет об альбинизме, при котором меланин практически отсутствует в клетках кожи, ее производных и в радужной оболочке глаз.

Например, депигментация участков кожи после травм, термических и химических ожогов. Витилиго является еще одной разновидностью потери цвета кожи. Витилиго – это заболевание, которое характеризуется появлением участков депигментации разных форм и размеров. Они могут быть как единичными, так и множественными, чаще молочно-белого цвета. Очаги могут возникнуть на любом участке кожи, но чаще локализуются на коже век, периорбитальных областях, шее, в подмышечных впадинах, в области суставов. У части пациентов отмечают обесцвечивание волос в зонах депигментации. Редко появление пятен сопровождается зудом и шелушением.

Приобретенные депигментированные пятна в течение жизни могут оставаться одного размера, могут увеличиваться и сливаться друг с другом, некоторые могут исчезать, при этом появляются новые на других участках тела.
Чаще всего причиной депигментированных пятен на коже являются наследственные нарушения пигментного обмена.
К ненаследственным факторам возникновения белых пятен относятся: эндокринологические нарушения, аутоиммунные поражения, различные дерматологические заболевания, длительная стероидная терапия, посттравматическая депигментация, воспалительные процессы, дефицит железа и витамина В 12 .
Депигментация может быть единственным симптомом, а может быть следствием перенесенного кожного заболевания или травмы.
- альбинизм;
- витилиго;
- псориаз;
- аллергические реакции кожи;
- системные заболевания (например, системная красная волчанка);
- депигментация при меланоме;
- поствоспалительная депигментация;
- грибковые заболевания кожи;
- депигментация на фоне приема некоторых лекарственных препаратов.
При обнаружении участков кожи с недостаточным окрашиванием следует проконсультироваться с дерматологом. Депигментации могут сопутствовать различные неврологические нарушения, в таком случае потребуется консультация невролога и терапевта ( педиатра , если нарушения пигментации кожи возникли в детском и подростковом возрасте). По показаниям назначают консультации других специалистов.
В зависимости от типа нарушения пигментации и сопутствующих симптомов врач может назначить различные методы обследования.
Иногда достаточно визуального осмотра дерматологом и использования лампы Вуда (люминисцентной). Лампа необходима для дифференциальной диагностики депигментации с грибковыми поражениями кожного покрова. При дерматологических заболеваниях проводят соскоб с кожи.
Исследование используется в диагностике грибковых заболеваний кожи и ногтей. Особенности инфекции. Грибковые заболевания (микозы) кожи и ногтей – заразные заболевания, передающиеся от человека к человеку. Передача инфекции может произойти при непосредственном контакте с активным о.
При подозрении на более тяжелую патологию врач может назначить биопсию депигментированных участков кожи с гистологическим и цитологическим исследованием, когда изучают структуру кожи, определяют количество меланоцитов на участке гипопигментации, проводят поиск патологических элементов кожи.
При наличии показаний может быть назначен анализ крови для оценки гормонального фона. Исследуют уровень гормонов в крови: адренокортикотропного гормона (АКТГ) , тироксина – Т4 , трийодтиронина – Т3 , тиреотропного гормона – ТТГ , определяют в сыворотке крови уровень антител к тиреопероксидазе и антител к тиреоглобулину . Для поиска сопутствующей патологии исследуют уровень глюкозы крови натощак, функцию печени и почек (печеночных ферментов – АЛТ , АСТ , уровень билирубина , белка крови , уровень креатинина , мочевины ), проводят клинический анализ крови для исключения анемической гипопигментации. Для выявления сопутствующей аутоиммунной патологии целесообразно исследование на содержание в сыворотке крови антинуклеарных антител , антител к париетальным клеткам желудка .
Возможно назначение компьютерной томографии и магнитно-резонансной томографии для поиска опухолевидных образований головного мозга, приведших к нарушению пигментного обмена.
Безопасное и информативное сканирование структур головного мозга для диагностики его патологий.
При подозрении на аллергическую природу нарушения пигментации кожи проводят тесты для выявления аллергии и типа аллергена .
При сочетании депигментации с кожными новообразованиями требуется осмотр дерматологом для исключения злокачественного перерождения опухолей.
Целью лечения депигментированных пятен является улучшение качества жизни и психологического комфорта пациента.
Часто эти люди страдают из-за особенностей внешности и несоответствия стандартам красоты. Для решения этой проблемы необходимо замедлить прогрессирование заболевания или уменьшить активность патологического процесса. С этой целью при витилиго используют топические (местные, наружные) медикаментозные средства. В случае отсутствия эффекта назначают ультрафиолетовую терапию или облучение ультрафиолетовым эксимерным светом. Взрослым пациентам при неэффективности терапии могут назначить ПУВА-терапию с применением фотосенсибилизатора. При этом на тело наносят специальный препарат и затем проводят длинноволновое ультрафиолетовое облучение. Комплексная терапия помогает восстановить пигментацию в очагах витилиго и уменьшить площадь депигментированных участков.
На сегодняшний день эффективных методов терапии альбинизма не существует. Людям с этой патологией необходимо контролировать состояние кожи и зрения. Необходимо защищать кожу от солнечных ожогов и соблюдать рекомендации офтальмолога по защите глаз от солнечных лучей. Если депигментированные пятна возникли вследствие грибковой инфекции (например, лишая), необходимо провести полную дезинфекцию помещения и предметов, находящихся в пользовании больного, соблюдать правила гигиены. Врач в этом случае может назначить антимикотики (противогрибковые препараты), которые сокращают срок лечения и предотвращают рецидив.
При аллергической природе депигментации исключают аллерген, назначают гипоаллергенную диету и используют местные препараты для лечения кожной аллергии.
Лечение депигментации – долгий и кропотливый процесс.
Правильную терапию может назначить только дерматолог. Самостоятельное лечение чаще всего неэффективно, т. к. без определения истинной причины появления белых пятен на коже невозможно подобрать верную тактику лечения.
Динамику изменения формы и размера пятен можно фиксировать с помощью фотографирования. Оценку цвета и размеров пятен проводит лечащий врач. Во избежание возникновения депигментации, при солнечной погоде для защиты кожи следует использовать специальные крема с показателями фотозащиты SPF (Sun Protection Factor) от 30 и выше.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Читайте также:

