Пятна как засосы у ребенка
Обновлено: 01.05.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бляшки на коже: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Бляшка – это патологический элемент с четкими краями, который возвышается над поверхностью кожи или сливается с ней, размером более 5 мм.
В дерматологии выделяют множество разновидностей бляшек - около 70 болезней протекают с образованием этих элементов, что делает бляшку одним из самых часто встречающихся высыпаний.
Разновидности бляшек
По форме бляшки бывают круглыми, овальными и неправильной формы. Со временем форма, поверхность и внешний вид этого элемента могут изменяться.
По причине возникновения бляшки могут быть как проявлением заболеваний кожи, так и симптомом болезней внутренних органов и систем (аутоиммунные реакции, болезни печени, онкологические процессы, аллергические реакции).
Бляшки бывают сухими, гладкими, красными, коричневыми, серо-белыми и пр.
Возможные причины появления бляшек
Сухие бляшки на коже у взрослых могут быть проявлением следующих заболеваний:
- Грибковое поражение кожи, сопровождающееся бляшками с выраженным зудом.
- Аллергические реакции характеризуются появлением на коже гладких сухих бляшек, пятен розового цвета, волдырей, которые сильно зудят и доставляют выраженный дискомфорт. Могут развиваться как при контакте кожи с аллергеном, так и при попадании его на слизистые (например, при крапивнице, поллинозе, пищевой и контактной аллергии).
- Псориаз – хроническое неинфекционное заболевание кожи, при котором образуются шелушащиеся сухие бляшки на локтях, коленях, волосистой части головы, склонные к слиянию и сопровождающиеся слабовыраженным зудом.
- Сухие бляшки формируются на коже, если она длительное время подвергается стрессовым воздействиям с потерей своих защитных функций.
- Заболевания пищеварительного тракта, сопровождающиеся синдромом мальабсорбции (нарушением всасывания витаминов и микроэлементов в тонкой кишке), хронические заболевания печени и других органов, при которых в дерме накапливаются вещества, в норме в ней не присутствующие, также ведут к появлению сухих бляшек.
- Солнечная кератома – предраковое состояние, для которого характерно наличие на коже множества светло-сероватых бляшек.
- Лекарственная токсидермия – аллергическая реакция, сопровождающаяся появлением на коже элементов в виде бляшек. В тяжелых случаях может развиться синдром Лайелла или Стивенса–Джонсона - токсического эпидермального некролиза.
- Дерматит Дюринга (герпетиформный) – хроническое заболевание кожи без установленной этиологии, для которого характерно рецидивирующее появление на коже сыпи различной морфологии, сопровождающейся сильным кожным зудом и жжением.
- Грибовидный микоз – первичная Т-клеточная лимфома кожи, злокачественное лимфоидное поражение, в первую очередь кожи. На коже появляются чешущиеся красные бляшки, напоминающие экзему. На начальных стадиях хорошо поддаются лечению гормональными мазями, однако само заболевание требует более сложной терапии.
- У детей появление красных пятен и бляшек на коже чаще всего связано с аллергической реакцией на пищевые продукты.
- Невус Беккера – аномалия развития дермы, когда на коже появляются темные бляшки с неровной поверхностью, на которых со временем могут начать расти волосы.
- Пигментный невус – «родимое пятно», может возвышаться над кожей, имеет коричневую или темную окраску.
- Меланома – самая злокачественная опухоль кожи, характеризующаяся стремительным метастазированием. Развивается преимущественно из невусов и родинок. При изменении характера поверхности, границ родинки, увеличении ее размеров, появлении кровоточивости необходимо незамедлительно обратиться к дерматологу или онкологу для исключения развития меланомы.
- Базальноклеточный рак кожи чаще локализуется на голове, лице, шее, не метастазирует, характеризуется медленным ростом.
- Сенильная кератома встречается у людей пожилого возраста, развивается, вероятнее всего, из-за недостатка витаминов, обилия потребляемых животных жиров, чувствительности кожи к ультрафиолету вследствие нарушения ее защитных функций. Типичная локализация – лицо, шея, открытые участки тела.
- Себорейная кератома – желтоватая бляшка на коже, которая со временем трансформируется в темно-коричневый нарост, который склонен шелушиться, сильно зудеть, покрываться трещинами, кровоточить и может служить входными воротами для инфекции.
При образовании на коже бляшек необходимо обратиться к дерматологу для установления причин появления данного элемента сыпи.
Диагностика и обследования при появлении бляшек
Для диагностики грибкового поражения кожи используется соскоб с пораженного участка для последующего микроскопического изучения.
Развитие аллергической реакции требует обращения за медицинской помощью для выявления аллергена, назначения антигистаминных, иногда – гормональных препаратов. В клинических случаях аллергии наряду с кожными пробами проводят анализы с использованием различных наборов распространенных аллергенов и триггеров: панель на респираторные аллергены, на пищевые аллергены и на их сочетание.
Синонимы: Комплексная панель тестов на респираторные аллергены; Respiratory allergens panel, Allergen respiratory profile, Allergy testing. Краткое описание исследования «Панель респираторные аллергены» Панель респираторные аллергены домашняя пыль (кле.
Внесосудистая и внутрисосудистая пурпуры у ребенка
Кровоизлияние в кожу может быть безопасным явлением при незначительной травме или первым признаком угрожающего жизни заболевания. Ранняя диагностика и, при необходимости, лечение требуют от врача умения идентифицировать и внимательно обследовать любого пациента с пурпурой.
Кожную геморрагию можно отличить от гиперемии, которая возникает в результате усиленного кровотока по расширенным сосудам, по неспособности участка геморрагии бледнеть при надавливании на его поверхность (диаскопия).
Диаскопию можно продемонстрировать, растянув кожу между большим и указательным пальцами или нажав на нее стеклянным или пластмассовым предметным стеклом. Точечные участки геморрагии называются петехиями; крупные, сливающиеся бляшки обозначают как экхимозы. Причиной пурпуры может быть состояние самих сосудов, а также внесосудистые и внутрисосудистые явления.
Внесосудистая пурпура
Травма является самой распространенной причиной внесосудистой пурпуры у детей. Размеры не бледнеющих при нажатии лиловых пятен, вызванных случайной травмой, варьируют от нескольких миллиметров до многих сантиметров в диаметре. Эти пятна обычно расположены над костными выступами, например, на коленях, локтях, разгибательных поверхностях голеней, на лбу, носу и подбородке.
Петехии редко наблюдаются у практически здоровых детей, хотя они могут появиться на лице и груди после сильного кашля или рвоты.
Наличие пурпуры на защищенных или закрытых местах, таких как ягодицы, спина, гениталии, верхняя часть бедер и верхняя часть рук, предполагает возможность неслучайной травмы. В некоторых случаях форма кровоподтека указывает на предмет, применявшийся для нанесения травмы.
Рубцы, актиническое повреждение, пищевые дефициты, наследственные заболевания коллагена и эластической ткани, а также другие факторы уменьшают прочность кожи и могут усилить риск вызываемых внесосудистыми явлениями кровоподтеков даже после незначительной травмы.
Внутрисосудистая пурпура
Внутрисосудистая пурпура возникает в результате любого заболевания, в ходе которого нарушается нормальная коагуляция. Петехии и экхимозы развиваются на коже, может наблюдаться кровоточивость слизистых оболочек, а в тяжелых случаях кровотечение может произойти в почках, ЖКТ и ЦНС.
Причинами могут быть аутоиммунная тромбоцитопеническая пурпура (АТП), острая лейкемия, апластическая анемия, сепсис и дефициты фактора свертываемости крови.
Внутрисосудистая пурпура.
Ребенок с острой лимфоцитарной лейкемией с кровоподтеками различных размеров, которые типично наблюдаются при низком количестве тромбоцитов. Синдром Элерса-Данло.
У ребенка наблюдается ряд классических признаков заболевания, к которым относятся (а) повышенная склонность к кровоподтекам,
(б) гиперэластичность кожи и (в) гиперрастяжимость суставов.
У отца ребенка (г) множественные обширные атрофические лиловые рубцы на коленях накопились за многие годы в результате травм.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Розовый лишай - причина появления красных пятен на коже. Заразный ли розовый лишай?
Розовый лишай - распространенное кожное заболевание, сопровождающийся появлением шелушащихся красных пятен на коже. Другие наименования этого заболевания болезнь Жибера и розеола шелушащаяся.
Причина возникновения розового лишая неизвестна, предполагается вирусная природа заболевания. Нередко оно развивается после переохлаждения организма, перенесенной простуды и инфекции. В группе риска люди с ослабленным иммунитетом, у них заболевание может возникать повторно. Иногда причиной развития розоцеи может быть постоянное мытьё тела жесткими мочалками и мылом, а также очищение скрабами. Пересушенная и раздраженная кожа лишается природной защиты и становится легкой мишенью для проникновения различных микроорганизмов. Чаще всего диагностируют болезнь весной и осенью, а болеют ею молодые люди в возрасте 20-35 лет намного чаще, чем люди зрелого возраста.
Сначала на коже появляется одно крупное округлое пятно розового цвета диаметром около 2 см и более. Ее называют материнской бляшкой, через 1-2 недели после ее появления на коже возникает сыпь, представляющая собой множественные розовые пятна диаметром до 1 см. Центральная часть материнской бляшки постепенно начинает шелушиться и приобретает желтоватый оттенок. В целом, отличительным признаком розового лишая является красная кайма по краям пятен и шелушение в центре, отчего пятна приобретают сходство с медальоном. Отдельные пятна не сливаются между собой. Чаще всего появляются пятна на спине, плечах и боковых поверхностях туловища.
Как правило, больных розовым лишаем ничего кроме небольшого зуда не беспокоит. Продолжительность заболевания - 1-1,5 месяца, после чего высыпания сами по себе бесследно исчезают. При постоянных раздражениях кожи частым мытьем с мылом, использования мазей, содержащих серу, тальк и деготь, а также при наличии аллергической реакций и повышенной потливости высыпания могут оставаться значительно дольше.
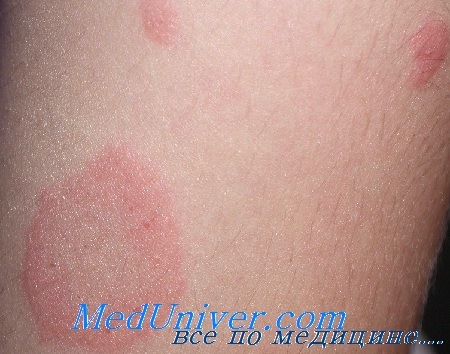
Диагноз розовый лишай устанавливает дерматолог после визуального осмотра, а проходить специальные исследования не требуется. Врач может взять с кожи соскоб, но, как правило, грамотный специалист определяет заболевание визуально. В 1860 году доктор Жибер, фамилию которого носит болезнь, выдвинул предположение о том, что розовый лишай не требует специальной терапии и способна исчезнуть самостоятельно. Этого подхода дерматологи придерживаются и по сей день - если не лечить розовый лишай, он пройдет сам по себе через 2-3 месяца.
Если же зуд сильный и больной не хочет ждать столько времени, можно принять меры, ускоряющие протекание болезни. Для этого рекомендуется принимать ванну и мыться в душе как можно реже, при этом нельзя использовать моющие средства. Необходимо стараться избегать контакта пятен с водой, чтобы не допустить большего распространения сыпи. В период заболевания также нельзя загорать и носить синтетическую одежду.
Применять мази и пасты самостоятельно не следует, их должен назначать врач. Для снятия сильного зуда применяются противоаллергические и противовоспалительные крема и мази, а в сложных ситуациях может назначаться приём препаратов группы антигистаминов, например, Супрастин и Тавигил.
При лечении розового лишая наиболее эффективной признана мазь Гидрокортизон, который содержит гормоны надпочечников, также можно наружно обработать сыпи, применяя мази Лоринден A, Синалар и Флуцинар. Редко при неправильном лечении и у больных со сниженным иммунитетом может наблюдаться осложненное течение заболевания с повышением температуры. В этом случае врач назначает дополнительно антибиотики и жаропонижающие препараты.
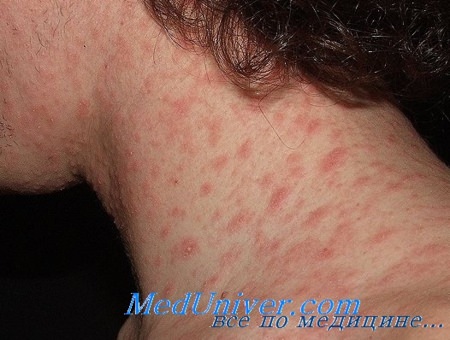
Если заболевание возвращается вновь, а назначенные врачом таблетки и мази дают лишь временный эффект, для улучшения общего состояния при розеоле шелушащейся и снятия проявлений интоксикации рекомендуется придерживаться специальной диеты, а для очищения организма от токсинов следует принять 4 таблетки активированного угля за полчаса до еды. Хороший эффект при лечении розового лишая дает и применение водно-взбалтываемых смесей, так называемых болтушек. Известная всем болтушка, которую можно купить в аптеке - Циндол. Приготовить болтушку можно и самостоятельно в домашних условиях.
Часто рецепт приготовления болтушки заключается в перемешивании салициловой кислоты, оксида цинка, крахмала, талька и глицерина. Но купить эти компоненты и приготовить смесь, точно соблюдая пропорции, бывает довольно сложно. Наш рецепт более простой, но не менее эффективный. Купите в аптеке детскую присыпку "Гальманин" и бутылочку глицерина. В этой присыпке уже содержатся все необходимые компоненты в нужных пропорциях, а вам остается только добавить в "Гальманин" глицерин в таком количестве, чтобы получить пастообразную массу. Намажьте ею розовые пятна лишая утром и вечером ежедневно до тех пор, пока пятна не исчезнут. Лечение розового лишая домашней болтушкой обойдется вам в сущие копейки.
"Заразный или нет розовый лишай?" - этот вопрос интересует всех, кто контактировал с больным этой болезнью. К сожалению, однозначного мнения на этот счет у врачей дерматологов нет. Вообще по своему характеру лишай - заразная болезнь. В ходе изучения причин розового лишая Жибера некоторые исследователи выдвинули теорию, что провоцируют появление красных пятен на коже вирусы и бактерии, в частности вирусы герпеса и стрептококки.
Они дают толчок развитию недуга, а затем затихают, но кожа уже начинает реагировать на их активность аллергической реакцией. Поэтому некоторые дерматологи утверждают, что розовый лишай может передаваться даже при кратковременных контактах с больным человеком. Замечено, что переносчиками болезни Жибера могут быть вши и клопы. Место их укуса превращается в большое пятно, которое врачи называют материнской бляшкой, а затем пятен становится множество.
- Вернуться в оглавление раздела "Профилактика заболеваний"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Засос на шеи - чем замазать, чтобы его не было видно? Чем замаскировать засос?
Засос, оставленный на шее после поцелуя, многие люди считают признаком разврата и неуважения к партнеру. Однако некоторые об этом не знают или умышленно оставляют на видном месте тела партнера засос, чтобы другие видели, что он не свободен. Ведь держится засос на коже 7-10 дней, а это значит, в этот период даже заядлый бабник не отважится флиртовать с другими девушками, чтобы не дать им понять, что он еще недавно проводил время с другой дамой.
Следы от засоса обычно обнаруживают только на следующий день, когда уже гематома "расцвела" и стала заметной. Поэтому многих людей засос ставит в неловкое положение, им приходится утром краснеть перед членами семьи, а на работе или учебном заведении стать объектом насмешек и расспросов коллег или сверстников.
Демонстрировать засос прилюдно - дурной тон. Вызывать вопросы у любопытных собеседников и наносить вред собственной репутации, лучше не стоит. Поэтому важно знать способы, как замаскировать засос и сделать его незаметным:
1. Одежда и макияж. Если засос красуется на шеи, то в прохладное время года его можно спрятать, надев свитер с высоким горлом или прикрыв шею шарфом. Летом спрятать засос под одеждой сложнее, поэтому мужчинам придется приклеить засос лейкопластырем, как будто он неосторожно порезался во время бритья, а женщинам замазать засос специальными косметическими средствами, предназначенными для маскировки синяка или темных кругов под глазами.
К таким средствам относятся корректоры и консилеры, которые сегодня представлены в магазинах в различных вариациях - в виде карандашей с плотной текстурой и жидких гелеобразных средств. Если засос имеет темно-коричневый цвет, корректор или консилер следует выбрать фиолетового или сиренево-голубого оттенка. Чтобы скрыть засос пурпурно-красного цвета надо купить корректор зеленого цвета. В сочетании с покрасневшим цветом кожи он даст бежевый цвет. Поверх маскирующего средства наноситься тональный крем или пудра, цвет которых должен быть одного тона с вашей кожей или на тон светлее.
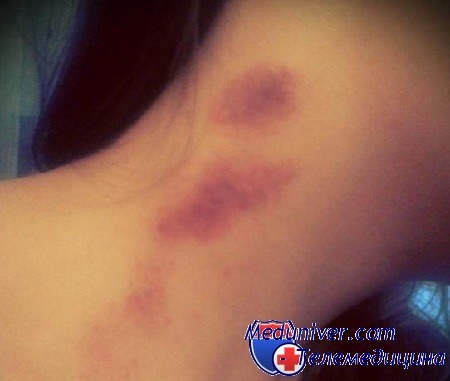
2. Мази и крема от синяков. Засос - это такая же гематома, как синяк, появившийся после удара. Причины появления засоса и синяка одинаковые - это повреждение мягких тканей и кровоподтек, вызванный нарушением стенок мелких капилляров. Ускорить заживление засоса можно с помощью различных кремов и гелей, предназначенных для лечения синяков. Они продаются в аптеках и обладают отличным рассасывающим и заживляющим эффектом. К таким препаратам относятся гепариновая мазь, гели "Троксевазин", "Антисиняк" и " Синяк-офф", мазь "Долобене", "Бодяга" и "Лиотон-гель".
3. Средства народной медицины. Народная медицина также располагает множеством рецептов приготовления средств, помогающих избавиться от злосчастного засоса в домашних условиях. Эффективность данных способов научно не доказана, но все они помогают ускорить рассасывание гематомы и ослабить интенсивность кровоподтека. Вот самые популярные из них:
- потереть засос зубчиком очищенного чеснока или кусочком лука. После этой процедуры поврежденный участок кожи будет немного пощипывать, но это не больно, можно стерпеть.
- покройте засос толстым слоем зубной пасты белого цвета и спустя 5 минут смойте ее.
- половинку сырого картофеля наложите к засосу или натрите картофель на терке и сделайте компресс. Держать компресс на пораженном участке следует 20-30 минут.
- сделайте компресс из пищевой соды и воды, а затем приложите его на засос.
- о пользе йодной сеточки для ускорения синяков всем известно, но пользоваться йодом надо очень осторожно. Он может пожечь пораженный участок и усугубить проблему.
- настой алоэ обладает противовоспалительным и заживляющим раны действием. Спиртовую настойку алоэ можно наложить на засос в виде компресса, а свежие листья, нарезав так, чтобы из него сочился сок.
- хорошо помогают убрать следы засоса и капустные листья. Приложите их к поврежденному участку кожи на 20 минут, если следы засоса не прошли, повторите процедуру несколько раз.
- налейте в чашку одну столовую ложку 9% уксуса, разбавьте его тремя столовыми ложками воды, перемешайте и сделайте компресс. Наложите компресс на засос и держите его 10 минут.
- все лекарственные растения, применяющиеся для заживления ран, позволяют избавиться от засоса. Это подорожник, шалфей, ромашка, мята, лопух и другие. Все они помогают ускорить рассасывание гематом.
Засос, как любое заболевание, лучше не допустить, чем лечить. Объясните партнеру, что вы не из тех, кто с гордостью выставляет напоказ следы страстных поцелуев, чтобы демонстрировать окружающим свою востребованность у противоположного пола. Он должен знать, что последствия страстных поцелуев вызывают у вас одни расстройства и попросите его впредь не омрачать радость свиданий следами засосов на шеи.
Видео о том как быстрее убрать синяк
- Рекомендуем посетить раздел статей посвященных пигментным пятнам кожи "//meduniver.com/Medical/Dermat/statii_po_pigmentnim_piatnam_kogi.html"
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Петехиальная сыпь: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Петехиальная сыпь связана с разрывом внутрикожных сосудов и может возникать из-за сбоя в работе многих систем организма (иммунная система, кроветворная), при длительном приеме некоторых лекарственных препаратов, при инфекционных заболеваниях (сепсис, тиф, скарлатина и др.), а также при физическом воздействии на кожу из-за которого возникает повреждение внутрикожных сосудов (при ношении слишком тесной одежды из грубой ткани, при физической травме кожи).
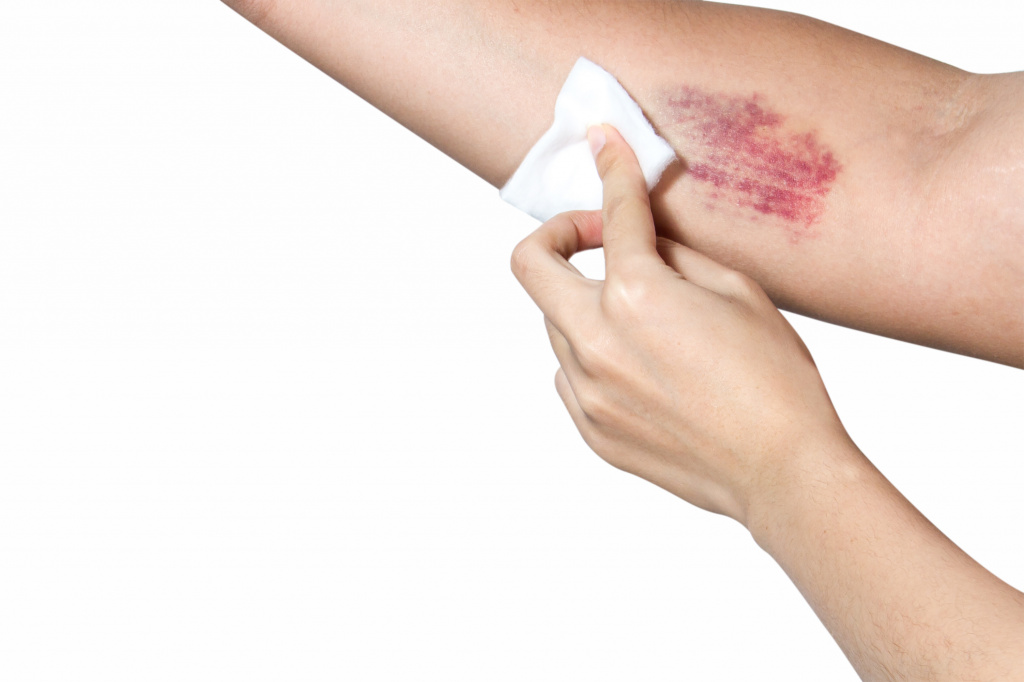
По сути, петехии – это выход крови из внутрикожных капилляров в межтканевое пространство в результате травмы сосуда или из-за изменения свойств крови.
Чаще всего петехиальные элементы плоские, размером не более 3 мм, могут быть фиолетового, пурпурного, красного цвета, над поверхностью не возвышаются, не пальпируются, не исчезают при надавливании или растягивании кожи, бывают единичными или множественными.
- Травма кожи при ударе — основная причина появления петехий у здоровых людей. В полости рта петехии могут появиться после употребления слишком твердой пищи.
- Грубое воздействие на кожу (например, при наложении жгута), ношение тесной одежды и обуви.
- В послеродовом периоде у матери и ребенка возможно появление петехиальной сыпи из-за травм кожи во время родов.
- Сильный плач (чаще у детей), неукротимая рвота или кашель – причина появления единичных петехий в области глаз, рта, шеи.
Чаще всего петехии появляются вследствие уменьшения количества тромбоцитов (элементов крови, ответственных за ее свертывание) в результате каких-либо состояний (или заболеваний), а также из-за снижения свертываемости крови как проявление некоторых болезней или действия определенных лекарственных препаратов.
Прием антикоагулянтов. При нарушениях ритма сердца, в комплексной терапии ишемической болезни сердца, в постинсультном периоде, при склонности к тромбообразованию и при других заболеваниях пациентам назначают препараты, разжижающие кровь (антикоагулянты и/или антиагреганты). На фоне приема таких препаратов происходит изменение реологических («текучих») свойств крови без изменения количества тромбоцитов. Назначение антикоагулянтов и антиагрегантов требует контроля работы системы свертывания. Исследование, которое отражает основные этапы процесса свертывания крови в организме называется коагулограмма (гемостазиограмма). В зависимости от того, к какой группе относится препарат «разжижающий кровь», контролировать нужно разные звенья коагулограммы. Периодичность контроля, коррекцию принимаемой дозы препарата и рекомендации по изменению образа жизни, прежде всего питания, вам даст лечащий врач.
Синонимы: Гемостазиограмма. Coagulation studies (coagulation profile, coag panel, coagulogram). Краткая характеристика исследования «Гемостазиограмма (коагулограмма) расширенная» Коагуляционное звено гемостаза: Протромбин (протромбиновое время, протромбин (по Квику).

- Некоторые аутоиммунные заболевания, такие как системная красная волчанка, тромбоцитопеническая пурпура, склеродермия и многие другие, сопровождаются появлением на коже петехий. Связано это чаще всего со специфическим поражением сосудов разного калибра. Помимо кожных проявлений для этой группы болезней характерны различные поражения суставов с нарушением их функции, лихорадка, миалгии (мышечная боль), невынашивание беременности, бесплодие.
- Инфекционные заболевания, такие как тиф, скарлатина, инфекционный мононуклеоз, менингит, а также некоторые инфекции, передаваемые половым путем, могут сопровождаться появлением петехий. При инфекционном эндокардите и сепсисе также возможно появление петехиальной сыпи. При гонорее петехии обычно локализуются на коже в области крупных суставов и сопровождаются клиникой воспаления мочеполового тракта.
- При наличии новообразований в гипофизе или коре надпочечников, сопровождающихся повышением уровня гормонов, кожа истончается, легко травмируется, появляются багровые растяжки (стрии) на животе, бедрах, а также петехии, которые чаще всего локализующиеся на коже голеней.
- Недостаточное поступление в организм витаминов С и К ведет к нарушению проницаемости сосудистой стенки капилляров, в результате чего кровь может попасть в межтканевое пространство, появляются петехии, беспричинные синяки различных размеров.
- Во время и после проведения химио- и лучевой терапии возможно появление петехиальной сыпи, что объясняется снижением уровня тромбоцитов на фоне введения токсичных лекарств или воздействием ионизирующего излучения на ткани.
- Изменения кожи, мышц, развитие побочных симптомов при наличии онкологических заболеваний называют паранеопластическими процессами. Их развитие связано с реакцией организма на рост опухоли и часто сопровождается появлением сыпи различного характера, необъяснимых изменений кожи и мышц (дерматомиозит), слабости, снижения аппетита, похудения, быстрой утомляемости, длительным повышением температуры тела.
При появлении обширных участков кожной сыпи, неважно, сопровождаются они другими симптомами или нет, необходимо немедленное обращение к врачу.
Первичное обращение может быть к врачу общей практики, терапевту или дерматологу. По характеру кожных проявлений, наличию тех или иных симптомов врач решит, нужна ли консультация более узкого специалиста, и определит объем необходимых анализов и обследований, а также назначит терапию.
Диагностика при появлении петехий на коже
При приеме антикоагулянтов помимо оценки функции самой свертывающей системы крови - Гемостазиограмма (коагулограмма), скрининг;
Синонимы: Гемостазиограмма, коагулограмма. Coagulation studies (coagulation profile, coag panel, coagulogram). Краткая характеристика исследования «Гемостазиограмма (коагулограмма), скрининг» Включает следующие показатели: Протромбин (протромбиновое время, протромбин (по Квику), МН.
Читайте также:

