Прыщи с белым содержимым что это
Обновлено: 24.04.2024
Неправильное питание, плохая экология, авитаминоз, гормональный сбой и ряд других факторов существенно продлевают срок активности сальных желез, увеличивая вероятность появления угревой болезни (акне) у людей разных возрастов.
Наиболее распространенные места для высыпаний – лицо, грудь и спина.
При этом характер и внешний вид акне может быть различным. Рассмотрим подробнее, как бывают виды и в чем особенность каждого из них.
Нормальный волосяной фолликул
Больше про акне на лице:
Комедоны
Комедон представляет собой волосяной фолликул, который стал забиваться кожным салом и мертвыми клетками кожи. Бывают микрокомедоны, закрытые и открытые комедоны.
Закрытые комедоны – это белые угри диаметром около 0,5-2 мм, не имеющие свободного контакта с поверхностью кожи (воспалительные процессы не выражены). При сдавливании содержимое проблемно выделяется. Они часто воспаляются с образованием прыщей.
Закрытые комедоны развиваются в открытые комедоны за счет увеличения объема кожного сала. При открытых комедонах (черных угрей) устья волосяных фолликулов расширены.
Черный цвет появляется за счет продукта окисления тирозина (меланина). В случае сдавливании содержимое с легкостью выделяется из открытых комедонов.
Папулы
Папулы – это плотные образования розоватого или красноватого оттенка на коже в виде плоских или конусообразных прыщей. По сути, папулы являются результатом воспаления сальной пробки. Прикасаться к ним больно. Опасность заключается в том, что гной сосредоточен в глубоких слоях эпидермиса. Это затрудняет лечение, может стать причиной появления рубцов.
Пустулы
Пустулы – другая разновидность воспаленного прыща. Визуально они напоминают жировики, вокруг бугра отмечено покраснение. Диаметр пустул – 2-5мм.
Пустула может появляться из папулы. Главное отличие – выход гноя наружу (в виде белой точки). Сдирать или выдавливать их опасно, поскольку могут остаться шрамы или развиться темные пятна.
Посмотрите на свой прыщ изнутри
Молниеносные угри
Молниеносные угри – редкая, но тяжелая форма угревой болезни, которая характеризуется резким началом, появлением язвенно-некротических элементов. Участки поражения обширны, затрагивают не только лицо, но и тело. При такой патологии требуется незамедлительная помощь врача.
Узловатокистозные угри
Узловатокистозные угри – разновидность патологии, которая проявляется появлением на лице и теле глубоких инфильтративных элементов или гнойных полостей. Очаги поражения могут затрагивать даже нехарактерные для прыщей участки, к примеру, кожу живота и нижних конечностей. У многих людей узловатокистозные угри сопровождаются появлением гипертрофических и келоидных рубцов.
Инверсные угри
Инверсные угри – форма акне, возникающая после окончания полового созревания за счет функционирования апокриновых желез. Такие угри сопровождаются развитием вторичного воспалительного процесса в апокриновых железах с формированием и вскрытием подкожных инфильтратов в подмышечных впадинах, в области промежности и пупка.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Акне: причины появления, симптомы, диагностика и способы лечения.
Определение
Акне (аcne vulgaris) чаще называют угрями. Это хроническое рецидивирующее воспалительное заболевание кожи, проявляющееся открытыми или закрытыми комедонами, папулами, пустулами, кистами.
Комедоны - невоспалительные мелкие узелки белого или черного цвета, которые создают ощущение неровного рельефа кожи, проявление скопления кожного сала и кератина в волосяном фолликуле.
Папулы (узелки) - бесполостные образования, выступающие над уровнем кожи, плотной или мягкой консистенции.
Пустулы - полостные элементы сыпи, возникающие в результате гнойного процесса.
Причины появления акне
Акне - один из самых распространенных дерматозов. Пик заболеваемости приходится на возраст 15-18 лет (юношеские угри), причем склонны к акне как юноши, так и девушки. Позднее акне (акне тарда) преобладает у женщин.
Выделяют несколько основных факторов, влияющих на развитие угревой сыпи: фолликулярный гиперкератоз, гипертрофия сальных желез, микробная колонизация и воспалительный процесс.
Триггером является генетически обусловленное увеличение количества андрогенов в организме и/или повышенная чувствительность рецепторов клеток сальных желез к производным тестостерона. В результате избыточной продукции кожного сала (себума) возникает гиперкератоз, способствующий образованию пробки в устье фолликулов. Это приводит к скоплению в нижней части фолликула кератиновых масс, избытка кожного сала и различных бактерий. Затем последовательно происходит расширение верхней части волосяного фолликула и образование микрокомедона. Микрокомедон, содержащий кератин, кожное сало и бактерии, продолжает расширяться, стенка фолликула разрывается, и начинается воспалительный процесс. Повышенная секреция себума приводит к росту микроорганизмов (Propionibacterium acnes, Staphylococcus epidermidis, грибов рода Pityrosporum).
Среди причин развития акне нередко называют снижение числа лактобактерий в желудочно-кишечном тракте, приводящее к увеличению уровня липидов в крови.
Кроме того, замечено, что акне чаще страдают люди, в рационе питания которых много продуктов, богатых жирами и быстрыми углеводами.
- Юношеские угри:
- Угри взрослых:
- Угри детского возраста:
- Угри, вызванные экзогенными причинами.
- Угри, вызванные механическими факторами.
- Акнеформные высыпания.
- легкие формы течения акне;
- средние формы течения акне;
- тяжелые формы течения акне.
- Открытые комедоны выглядят как плотные высыпания поверхностного типа, обычно серого или черного цвета, который придает им окислительная реакция их содержимого с кислородом.
- Закрытые комендоны, подкожные прыщи (милиумы) имеют вид белых бугорков или точек, похожих на маленькие крупинки проса. Скопившееся кожное сало не имеет выхода наружу, что приводит к болезненному воспалению. Закрытые комедоны чаще превращаются в классические красные прыщи.
- Папулы (красные прыщи) представляют собой воспалившиеся комедоны без явного гнойного содержания. Имеют вид мелких красных или розовых шариков, выступающих над поверхностью кожи, белой головки нет. Если папула сформировалась на месте открытого комедона, то сквозь кожу часто можно разглядеть темную пробку.
- Пустулы – это инфицированные папулы или, проще говоря, прыщи с гнойным содержимым и белой головкой, окруженные воспаленной кожей. Они появляются, когда помимо кожного сала и бактерий в поры попадают омертвевшие клетки кожи. По форме пустулы бывают конусообразными, плоскими или сферическими. Их цвет может варьировать от белого до желтого или зеленого.
- Физиологические изменения гормонального статуса: половое созревание, вторая фаза менструального цикла, беременность, лактация, менопауза.
- Заболевания эндокринной системы: синдром поликистозных яичников, гипотиреоз, опухоли эндокринных желез.
- Утолщение рогового слоя эпидермиса (гиперкератоз), когда мертвые клетки эпидермиса не отшелушиваются, а остаются на коже, закупоривая сальные железы.
- Заболевания печени и вызванная ими интоксикация.
- Неправильное питание и авитаминоз:
- Преобладание в рационе быстрых углеводов (фастфуда, хлебобулочных изделий, жареной, жирной пищи) провоцирует повышение уровня глюкозы в крови и резкий выброс инсулина, что, в свою очередь, влияет на повышение уровня тестостерона.
- Избыток омега-6 жирных кислот может усугубить воспалительные процессы в коже (такие явления могут наблюдаться при употреблении большого количества рыбы и птицы, выращенной на комбикормах).
- Злоупотребление молочными продуктами, подсолнечным, арахисовым, соевым маслами и маргарином нередко вызывает гиперфункцию сальных желез.
- Дефицит цинка, витаминов А и Е, Омега-3 жирных кислот.
Заболевания желудочно-кишечного тракта, нарушение моторики и перистальтики кишечника, частые запоры способствуют интоксикации и появлению прыщей.
При наличии высыпаний на коже следует обратиться к врачам-дерматологам и косметологам. Однако часто лечение требует комплексного подхода, подразумевающего терапию заболевания, симптомом которого стали прыщи. В таком случае необходимы консультации гинеколога , эндокринолога , гастроэнтеролога , аллерголога , психоневролога.
Диагностика и обследования при появлении прыщей
Прыщи и их локализация являются своеобразным мессенджером, передающим информацию о нарушениях работы органов или систем. Чаще всего прыщи возникают в так называемой Т-зоне (лоб, нос, подбородок) – здесь сальные железы наиболее активны, а поры – расширены. Но нередко прыщи встречаются и на щеках, скулах (U-зоне). Это обусловлено разными причинами и состоянием организма. Составлена специальная карта-путеводитель «Виды прыщей и что они означают». Так, средняя часть лба соответствует нижнему отделу пищеварительного тракта, тонкому кишечнику и мочевому пузырю, область возле ушных раковин – почкам, веки и область вокруг глаз – печени, височная область – желчному пузырю, средняя треть лица, скулы – легким, подбородок – желудку, органам малого таза, нос – поджелудочной железе и сердцу, а нижняя часть щек и нижняя челюсть – нижним отделам ЖКТ.
![Карта.jpg]()
Диагностика начинается с тщательного осмотра кожи, сбора анамнеза (сведений о перенесенных болезнях, операциях, хронических заболеваниях, наследственности) и установления связи между высыпаниями и образом жизни, питанием, привычками.Если природа заболевания неочевидна, назначаются лабораторные исследования.
-
Клинический анализ крови.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Атерома: причины появления, симптомы, диагностика и способы лечения.
Определение
Атерома – это киста (патологическая полость) сальной железы, возникающая в результате затруднения или полного прекращения оттока секрета (кожного сала) из железы. Сальные железы относятся к железам наружной секреции и располагаются практически на всех участках кожного покрова, за исключением ладоней, подошв и тыльной стороны стоп. Производимый ими секрет входит в состав водно-липидной мантии кожи. Если проток железы закупоривается, то секрет начинает в нем накапливаться, растягивает его с образованием полости, выстланной эпидермисом и содержащей продукты секреции сальной железы, кристаллы холестерина, ороговевшие клетки эпидермиса и детрит (продукты распада) – это и есть атерома.
Атеромы встречаются у 5-10% населения, преимущественно образуются в возрасте 20-30 лет, с одинаковой частотой у мужчин и у женщин.
Причины возникновения атером
Атерома возникает в результате нарушения работы сальных желез, что проявляется повышенной выработкой кожного сала и закупоркой протока. К этому предрасполагает ряд факторов: повышенное потоотделение, недостаточная гигиена, узость протоков сальных желез, индивидуально обусловленная высокая вязкость кожного сала, хроническая травматизация кожи, гормональные нарушения, обморожения и ожоги. Влияет на развитие атеромы и наследственный фактор.
Классификация заболевания
Выделяют истинные и ложные кисты. Истинные сальные кисты являются наследственно-обусловленным заболеванием и встречаются крайне редко. Они развиваются в результате генетического дефекта, влияющего на формирование железы. Обычно такие кисты встречаются у новорожденных и имеют небольшие размеры. Ложные кисты – это собственно атеромы, возникшие из-за нарушения оттока секрета сальной железы.Симптомы атеромы
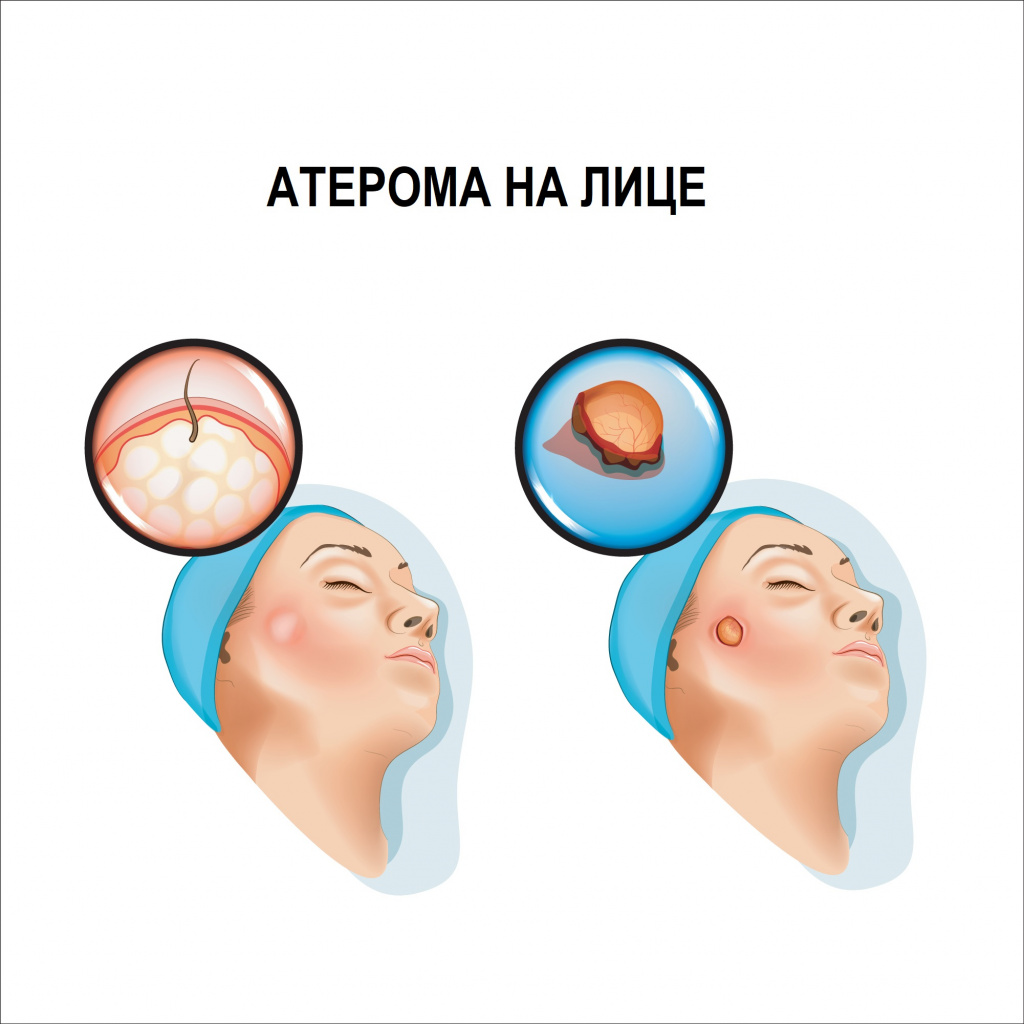
Атеромы чаще всего возникают на участках тела, где много сальных желез, например, на волосистой части головы, лице, шее, в межлопаточном пространстве.
![Атерома на лице.jpg]()
Атерома представляет собой подвижное образование округлой или слегка вытянутой формы, плотной или эластичной консистенции, покрытое неизмененной кожей. Характерным признаком атеромы, отличающим ее от других образований, является наличие точечной втянутости кожи (кратера) в области выводного протока железы и спаянность кожи с оболочкой кисты в этом же месте. Иногда посередине атеромы есть отверстие, через которое выделяется ее содержимое – творожистые массы с неприятным запахом.
Размер атеромы может варьировать от горошины до куриного яйца и даже больше, достигая 10 см. Атерома всегда возвышается над уровнем кожи, увеличивается медленно, обычно безболезненна.
Диагностика атеромы
Для постановки диагноза врач проводит клинический осмотр, в отдельных случаях может потребоваться ультразвуковое исследование.
Исследование мягких тканей для выявления патологических изменений и диагностики новообразований.
Белые угри (милиумы, просянки, ретенционные кисты) – мелкие плотные подкожные узелки белого или желтоватого цвета, выпуклые, с четкими границами. Милиум представляет собой небольшую полость под верхним слоем кожи, заполненную слоями кератина и кожным салом. Это своеобразные эпидермальные кисты диаметром 1-2 мм.
Выглядят милиумы как плотные белесоватые «прыщики», очень напоминающие просяное зернышко. Это доброкачественное образование. Они не болят и, если их не травмировать, не воспаляются. Излюбленная локализация белых угрей – те области, где эпидермис особенно тонок: вокруг глаз, на веках, в T-зоне. Высыпания развиваются медленно, не вызывают никаких неприятных ощущений.
Важно отличать милиумы от закрытых комедонов. Комедоны образуются в результате закупорки волосяных фолликулов или выводного протока сальной железы. Милиумы (ретенционные кисты) образуются в верхнем слое эпидемиса отдельно от волосяных луковиц, потовых и сальных желез и их протоков, капсула кисты содержит не кожный жир, а ороговевшие эпителиальные клетки. Поэтому их невозможно удалить как комедоны. Чтобы не занести под кожу инфекцию, милиумы должен лечить врач-дерматолог.
Причины появления белых угрей
Милиумы могут иногда появится у новорожденных – когда сальные железы, образованные еще на 3 месяце внутриутробной жизни, начинают активно функционировать. Через время, когда активность этих кожных желез снижается, белые угри самопроизвольно исчезают.
Второй пик появления милиумов приходится на подростковый возраст, в период гормональной перестройки организма, при которой количество кожного сала повышается. Милиумы возникают, если нарушается процесс его выведения.
У взрослых милиумы могут появиться в любом возрасте. Их причинами являются:
- себорея – повышенная секреция сальных желез;
- гиперандрогения (повышенное количество мужских гормонов);
- гормональный дисбаланс (в подростковом возрасте, в период менопаузы, при эндокринных нарушениях и заболеваниях);
- нарушение работы вегетативной нервной системы,
- гиперчувствительность рецепторов сальных желез к гормональной стимуляции;
- нарушение баланса жирных кислот в секрете сальных желез из-за неправильного питания (избыточное употребление жирных, богатых холестерином, копченых или острых продуктов);
- нарушение работы желчного пузыря и желчевыводящих путей;
- травмирование кожи;
- прием препаратов, сушащих кожу;
- кожные заболевания: пемфигоид, кожная порфирия, буллезный эпидермолиз, туберкулезная волчанка;
- применение некачественной декоративной косметики.
В зависимости от преобладающих причин милиумы бывают:
- Первичными: возникают внезапно, располагаются преимущественно на лице. Для их возникновения должна быть или генетическая предрасположенность, или особое состояние кожи;
- Вторичными: являются признаками некоторых кожных заболеваний, возникают при травмировании кожной поверхности. Чаще всего вторичные милиумы возникают у молодых женщин.
Как избавится от милиумов
Лечение милиумов – это удаление уже появившихся белых угрей и профилактка появления новых. Стоит заметить, что эти образования могут исчезнуть самостоятельно в результате естественной смены кожных слоев, но нередко они сохраняются в течение многих лет. В таких случаях стоит обязательно обратится к врачу.
Удаление милиумов на лице
Методы удаления милиумов возможны разные, выбор делает врач. Основные методы удаления милиумов следующие:
- Кюретаж. Под местной анестезией делается прокол кожи над белым угрем, после чего он вслепую выскабливается специальной ложечкой с острыми краями – кюреткой.
- Лазерное удаление. Под местной анестезией проводится воздействие лазером – особой энергией, которая, касаясь кожи, преобразуется в тепловую. Таким образом, кожа, покрывающая содержимое кисты, а потом и само оно, выпариваются с помощью высокой температуры. На месте удаленных тканей образуется сухая корочка, которая отпадает сама.
- Удаление электрокоагулятором. В этом случае на милиум воздействует ток, который удаляет содержимое кисты высокой температурой. Если белый угорь расположен глубоко, может потребоваться дополнительная обработка кюреткой.
- Удаление скальпелем. Под местной анестезий над самой высокой точкой милиума делается разрез, и через него убирается содержимое полости. Чаще всего этот метод совмещается с электролизным, которым обрабатывается стенка этой кисты – во избежание рецидива.
- Удаление радиоволнами: содержимое милиума и его стенка обрабатываются током высокой частоты. В результате образуется ранка, которая заживает с образованием небольшого шрама.
Все эти методы устраняют милиумы, но не предупреждают их появление на других местах.
Укажите, что Вы хотели бы улучшить в своей внешности и мы предложим Вам индивидуальную программу омоложения и ухода
Почему нельзя удалять милиумы самостоятельно?
Просто выдавить милиумы невозможно: у них отсутствует ход, соединяющий содержимое кисты с поверхностью кожи. Поэтому удалить эти ретенционные кисты можно, только если их проколоть: над самой верхушкой кисты сделать прокол и через него удалить кератиново-сальную массу. Такое грубое воздействие может травмировать базальную мембрану – границу между эпидермисом и дермой, и в результате образуется рубец.
Самостоятельное устранение белых угрей чревато занесением в них инфекции: вместе с кончиком иглы в полость попадают бактерии. Человек начинает давить проколотый милиум и, когда он его отпускает, отрицательное давление засасывает попавшие бактерии еще глубже. Так они даже могут попасть в кровь, инфицировав ее.
Таким образом, осложнениями самостоятельных попыток убрать милиумы становятся:
- фолликулит;
- абсцесс в месте милиума;
- карбункул;
- лимфаденит;
- лимфангоит;
- сепсис.
Белые угри на веках – особая осторожность
Веки – это участки с очень тонкой кожей, но при этом имеющие очень большое количество сосудов. Поскольку белый угорь в домашних условиях можно удалить только после прокалывания и дальнейшего сильного механического воздействия, то это почти всегда будет осложняться появлением экхимозов (синяков) и кровоподтеков. В некоторых случаях так может развиться отек века. А если не рассчитать силу введения иглы, можно проколоть веко насквозь и поранить глазное яблоко.
В домашних условиях очень легко занести в область века инфекцию. Из-за обильного кровоснабжения бактерии разносятся по большой площади и становятся причиной абсцесса века – заболевания, которое требует довольно длительного лечения в отделении глазной хирургии.
Бактериальные скопления нередко «обосновываются» в нескольких синусах, и могут быть занесены в вены головного мозга – в тех местах, где они впадают в синусы. Это может привести к распространению инфекции на мягкую мозговую оболочку, то есть – к менингиту. А если гнойный тромб расплавится и сможет оторваться от стенки синуса, то он сможет начать двигаться по кровотоку. Так может возникнуть абсцесс легкого.
Разнесение же бактерий по кровотоку может привести к сепсису, а он, в свою очередь – к серьезному повреждению одного или нескольких внутренних органов.
Следовательно, самостоятельно удалять милиумы на веках очень и очень опасно. Избавляться от этих кистозных образований нужно в клинике, пройдя лечение у грамотного и опытного специалиста.
Лечение милиумов в клинике ROSH
Клинику Рош отличает комплексный подход к лечению милиумов. Это дает нам возможность гарантировать, что при соблюдении всех наших рекомендаций Вы не только избавитесь от этих белых угрей, но они не возникнут у Вас и в дальнейшем.
Начинается лечение милиумов в клинике Рош с того, что Вы сдаете анализ крови под названием «липидограмма». Он позволяет доктору узнать о состоянии жирового (липидного) обмена на данный момент. На основании липидограммы специалист дает рекомендации, как скорректировать метаболизм жиров: расписывает, какие продукты и препараты будут приводить в норму содержание холестерина и отдельных жирных кислот.
Далее в клинике ROSH проводятся:
- Дренаж пор. Это процедуры, которые заключаются в создании благоприятных условий для своевременного очищения кожных пор. Они позволяют выводить из кожи излишки кожного сала, отработанные клеток эпидермиса – то есть все те вещества, которые становятся содержимым милиума.
- Детокс-программы – процедуры, позволяющие очистить кожу от токсинов и продуктов клеточной жизнедеятельности, которые замедляют кожный метаболизм и приводят к закрытию пор.
- Механическое удаление милиумов. Его выполняют опытные специалисты в строго стерильных (асептических) условиях.
- Медицинские программы мировых дерматологов для нормализации самоочищения пор и салоотделения. Они эффективно предотвращают дальнейшее образование милиумов.
После проведения курса рекомендуемых процедур специалисты клиники ROSH расписывают необходимый домашний уход. Это несложные процедуры, которые Вы сможете выполнять сами – для предупреждения появления милиумов в дальнейшем.
Профилактика и уход
Чтобы больше не сталкиваться с возникновением белых угрей на Вашей коже, нужно нормализовать:
- состояние жирового обмена;
- работу вегетативной нервной системы;
- уровень андрогенов в крови.
Необходимо своевременно лечить острые и хронические заболевания, достаточно двигаться, отказаться от вредных привычек, ведь они ухудшают кровоснабжение кожи.
Чтобы нормализовать салоотделение на местном уровне, нужно осуществлять правильный уход за кожей. Для этого:
- не используйте некачественную косметику;
- очищайте кожу от тонального крема и пудры;
- не применяйте содержащие спирт уходовые средства: они сушат кожу, и в результате кожного сала вырабатывается еще больше;
- делайте маски, в том числе и из отваров трав, которые будут успокаивать кожу лица;
- применяйте отшелушивающие скрабы – не менее раза в неделю;
- выходя на улицу, используйте солнцезащитные средства;
- своевременно проходите процедуру кожной чистки.
Все рекомендации по профилактике и уходу, а также профессиональные уходовые процедуры Вы можете получить в клинике ROSH.
Как правильно питаться при акне? Рассказывает главный врач нашей клиники, д.м.н. Л.А. Хачатурян
Диета при акне. Советы врачей нашей клиники о правильном питании при заболевании
Методика лечения акне в клинике ROSH. Рассказывает д.м.н. Хачатурян Л.А.
Запись на прием
Нажимая на кнопку "Записаться", вы даете согласие на обработку персональных данных и соглашаетесь с политикой конфиденциальности
Читайте также:
-
а) комедоны;
б) папулопустулезные угри;
в) узловато-кистозные угри;
г) молниеносные угри.
-
а) поздние угри;
б) инверсные угри;
в) bodybuilding acne;
г) конглобатные, или нагроможденные акне.
-
а) угри новорожденных;
б) угри детей.
Пациенты обычно предъявляют жалобы на сальность кожи, появление комедонов, папул, пустул, болезненность и зуд в месте высыпаний.
При папулопустулезных акне (самых распространенных высыпаниях) наблюдаются закрытые и открытые комедоны, папулы и пустулы. Закрытый комедон - это белесые папулы диаметром 1-2 мм, лучше всего заметные при растягивании кожи. При сдавливании такого комедона его содержимое выделяется с трудом. Закрытые комедоны часто воспаляются с образованием пустул. Открытые комедоны — это черные точки, размером 0,5-1,0 мм. Консистенция открытых комедонов плотная серовато-белая, форма - грушевидная.

У новорожденных акне возникают на фоне гормонального криза новорожденных и в большинстве случаев самостоятельно регрессируют без следа, проявляются единичными или множественными поверхностными папулами, пустулами, закрытыми и открытыми комедонами и милиумами (небольшими поверхностными кистами).
Детские акне наблюдаются редко, их появление связано с повышением андрогенов в организме на фоне врожденной гиперплазии коры надпочечников, вирилизирующих опухолях.
Юношеские акне являются самым распространенным поражением кожи, чаще всего они локализуются в центральной части лица (на носу, лбу, подбородке).
Новые высыпания обычно перестают появляться после 22-23 лет, но в некоторых случаях формируется персистирующая форма акне (постъювенильные акне), поздние акне, или акне тарда.
Симптомы акне тяжелой степени (конглобатная, или узловая форма) - глубокие воспалительные узлы и кисты, которые могут сливаться, возвышаясь над кожей. Когда узлы вскрываются, появляются язвы, которые долго не проходят. После регресса на их месте формируются рубцы постакне.
Возникновение инверсных акне связывают с метаболическим синдромом, инсулинорезистентностью. Воспалительный процесс происходит в апокриновых потовых железах с возникновением и вскрытием подкожных инфильтратов в подмышечных впадинах, в области пупка и промежности, вокруг сосков с последующим формированием рубцовых изменений. Заболевание протекает хронически с частыми рецидивами.
Молниеносные акне регистрируют у лиц мужского пола. Для заболевания характерны боли в крупных суставах, повышение температуры тела, возникают крупные элементы с некротическими корками и кровянисто-гнойным отделяемым на фоне уже имеющихся акне.
Механические угри (аcne mechanica) считается проявлением истинной угревой болезни – высыпания становятся следствием длительного трения или давления на кожу твердыми головными уборами, лобными повязками, тугими воротничками, грубыми шарфами, одеждой из грубой ткани.
Летние акне (Майорка-акне) появляются на открытых солнцу участках лица и тел, а также в результате применения средств с УФ-фильтрами.
Косметические акне провоцируются и поддерживаются косметическими средствами ухода за кожей. Изопропилмиристат, масло какао, ланолин, бутилстеарат, стеариловый спирт и масляная кислота, которые входят в состав средств, обладают наибольшим комедогенным эффектом.
Диагностика акне
С целью уточнения причины возникновения акне могут быть рекомендованы следующие обследования:
-
клинический анализ крови с определением концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоформула и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Прыщи на лице: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Сальные железы в коже человека располагаются у основания волосяного фолликула. Они продуцируют кожное сало, которое увлажняет кожу и защищает от негативного влияния окружающей среды, бактерий и грибов. Гиперсекреция сальных желез провоцирует формирование прыщей (акне, угрей). На лице они чаще всего локализуются в местах расположения крупных сальных желез (на лбу, висках, щеках, на носу и подбородке).

Разновидности прыщей на лице
В самом общем виде прыщи относятся к одному из двух типов:
Невоспалительные элементы (комедоны) – выглядят как небольшие бугорки или точки различного цвета. Комедоны могут быть открытыми или закрытыми.
Зеленый цвет означает присоединение вторичной инфекции, и при самостоятельном выдавливании велика вероятность ее проникновения в кровь.
Кистозные прыщи тяжело поддаются лечению и всегда оставляют на коже заметные следы.

Возможные причины появления прыщей на лице
Итак, прыщи появляются как результат избыточной продукции кожного сала, которое закупоривает кожные поры. Если пора закрыта частично и в нее есть доступ воздуха, начинается образование прыщей. Сначала они выглядят как черные точки, окруженные воспаленной кожей, – так называемые угри. В полностью закупоренной поре, как в контейнере, быстро размножаются анаэробные бактерии (Propionibacterium acnes или Malassezia), провоцирующие воспалительный процесс и нагноение.
Но что заставляет сальные железы работать столь активно? Считается, что одна из причин кроется в высоком уровне андрогенов (мужских половых гормонов), которые стимулируют выработку кожного сала. Развитию гиперандрогении могут способствовать проблемы пищеварения, стрессы, болезни почек и надпочечников, эндокринной и половой системы.
Важно упомянуть, что высыпания на лице, внешне похожие на прыщи, могут быть симптомом и проявлением других, порой очень серьезных дерматологических заболеваний (акнеформных дерматозов), которые никак не связаны с работой сальных желез.
Прыщи на лице могут оказаться симптом целого ряда заболеваний (нарушения функции внутренних органов, гормональной дисфункции, недостатка витаминов, снижения иммунитета), а также плохой экологической обстановки, неправильного ухода за кожей. Перечислим основные заболевания, состояния и факторы, результатом воздействия которых становятся высыпания на коже.