Прыщи при раке крови
Обновлено: 28.04.2024
Заведующая онкологическим отделением в клинике Ихилов.
Как пройти дистанционное лечение рака в Израиле во время эпидемии коронавируса?
Рак кожи, в том числе меланома, отлично лечится на ранних стадиях. Самое главное – вовремя распознать признаки патологии и начать лечение. Чрезвычайно важно правильно идентифицировать новое образование на коже, которое потенциально может оказаться злокачественным. Раннее обнаружение рака кожи может значительно увеличить ваши шансы на излечение.
Какие образования на коже должны вызвать подозрение?
Большинство родинок, коричневых пятен и наростов на коже безвредны – но не всегда. Если у вас много родинок и веснушек, нужно очень внимательно отнестись к любым изменениям пигментации. Когда родинка начинает кровоточить или сочиться жидкостью, необходимо идти к дерматологу.
Надо следить и за новыми образованиями на коже. Многие раковые опухоли кожи по сути бесцветны. Они нередко представляют собой розовые или жемчужные папулы либо шелушащиеся пятна. Это признаки первичного новообразования, и желательно показать их врачу. Кровоточащие и мокнущие кожные образования вызывают особое беспокойство.
Методика ABCDE для определения рака
Первые пять букв английского алфавита – это руководство, которое поможет вам распознать признаки рака.

- А – это асимметрия. Большинство очагов рака кожи асимметричны. Если вы проведете линию через середину очага, две половинки не совпадут, поэтому она выглядит по-разному от круглой до овальной.
- B – это граница. Границы рака, как правило, неровные и могут иметь зубчатые края, в то время как обычные родинки, как правило, имеют более гладкие, более ровные границы.
- С – это цвет. Несколько цветов – это предупреждающий знак. В то время как доброкачественные родинки обычно имеют один оттенок коричневого, рак может иметь различные оттенки коричневого, коричневого или черного. По мере роста могут также появляться красные, белые или синие цвета.
- D – это диаметр. Уже стоит обратить внимание на роднику, если ее размер более 6 мм. Некоторые эксперты говорят, что также важно искать любое повреждение, независимо от его размера, которое темнее, чем другие. Иногда, беспигментные меланомы являются бесцветными.
- E – для эволюции. Любое изменение размера, формы, цвета или высоты пятна на вашей коже или любой новый симптом в ней, такой как кровотечение, зуд или корка, может быть предупреждающим признаком меланомы.
Если вы заметили эти предупреждающие знаки или что-то новое, изменяющееся или необычное на вашей коже, немедленно обратитесь к дерматологу.
Кому чаще других угрожает рак кожи?

Людям со светлой кожей, легко обгорающей на солнце, чаще угрожает развитие рака кожи. Кожа генерирует собственную защиту от ультрафиолетового излучения, используя кератин и меланоциты – клетки, вырабатывающие меланин. Именно они создают загар, защищая кожу от повреждений. Однако, когда вы обгораете на солнце, а меланоциты оказываются неспособными на быстрое реагирование, вам всерьез угрожает развитие рака кожи. Причем наибольшая опасность преследует обладателей светлых и рыжих волос, так как они быстрее обгорают.
Как обнаружить рак кожи на теле?
Лучший способ обнаружить рак кожи – это обследовать себя. При проверке вы должны рассмотреть пятна на коже. И вы должны проверить все – от головы (разделяя волосы, чтобы проверить всю кожу головы) до промежутков между пальцами и подошвами ног.
Если возможно, то попросите партнера помочь Вам. Он может исследовать труднодоступные участки кожи головы и спины.
Приобретя привычку проверять свою кожу, вы сможете заметить изменения. Проверка ежемесячно может быть полезной. Если у вас был рак кожи, ваш дерматолог сможет рассказать, как часто вы должны проверять свою кожу.
Люди всех возрастов болеют раком кожи.
Проверка кожи может помочь вам обнаружить рак кожи на ранней стадии, когда он хорошо поддается лечению.
Как выглядит рак кожи фото и описание признаков

Рак кожи проявляется на теле по-разному. Это может выглядеть как:
- Изменение родинки или родинка, которая выглядит не так, как ваши другие
- Куполообразный рост
- Чешуйчатое пятно
- Незаживающая рана или рана, которая заживает и возвращается
- Коричневая или черная полоса под ногтем
Он также может проявляться и другими способами.
Чтобы обнаружить рак кожи на теле, вам не нужно запоминать длинный список. Обратитесь к дерматологу, если вы заметили пятно на своей коже, которое:
- Отличается от других
- Изменилось
- Зудит
- Кровоточит.
Как проявляются базальноклеточный и плоскоклеточный рак кожи?
У большинства людей находят базальноклеточный или плоскоклеточный рак. Самое важное, что следует знать об этих видах рака кожи, – что они являются очень поверхностными. Они не проникают чересчур глубоко в слои кожи. Поэтому, если рак одного из этих видов обнаружен достаточно рано, врач назначает простую резекцию. Дерматолог или терапевт, возможно, проведет биопсию в целях установления природы новообразования.
Плоскоклеточный и базальноклеточный рак нередко определяют по внешним характеристикам.
Он может иметь форму:
- выраженно окрашенной бляшки;
- скопления узелков коричневого цвета;
- язвочки, приподнятой над кожей.
Подобные опухоли замораживают, выжигают или вырезают. Все перечисленные методы одинаково эффективны.
Важно приступить к лечению как можно раньше, так как злокачественные новообразования данных видов не прорастают глубоко в кожу. Оптимальный вариант – лечить рак в Израиле. В редких случаях, когда их оставляют без внимания, базальноклеточные и плоскоклеточные опухоли увеличиваются в размере и распространяются в более глубокие слои ткани.
Как проявляется меланома
Меланома отличается от базальноклеточного и плоскоклеточного рака кожи в первую очередь тем, что, в отличие от ранее описанных видов рака, не проникающих в глубинные слои тканей, эта опухоль имеет потенциал к разрастанию и распространению. Чем глубже она проникает в кожу, тем выше риск ее дальнейшего распространения по организму. Метастатическая меланома – это чрезвычайно опасное заболевание. Однако меланому можно полностью вылечить, если выявить ее на ранней стадии, пока она не успела прорасти глубже в кожу и образовать метастазы во внутренних органах.

Меланома не просто проникает глубже в кожу – отдельные ее клетки распространяются вокруг первичного новообразования. Поэтому при резекции меланомы хирург обязательно удаляет фрагмент нормальной ткани. Например, если опухоль по размеру сравнима со срезом карандаша, нужно дополнительно удалить около сантиметра здоровой кожи по всей окружности меланомы – а возможно, и больше, если рак проник в глубинные слои ткани.
Когда меланома прорастает глубоко в кожу, существует риск ее распространения в другие органы. Обычно в случаях образования метастазов вторичные очаги поражения образуются в лимфатической системе, а именно – в лимфатических узлах. Лимфатические узлы в подмышках, в паху или в шее начинают увеличиваться и могут достигнуть немалых размеров. Уже оттуда раковые клетки способны распространиться во внутренние органы. Поэтому в случаях глубокого прорастания меланомы врач не только удаляет саму опухоль, но и проверяет лимфатические узлы. В них не должно быть никаких признаков распространения рака.
Как качество лекарственных препаратов влияет на излечение от рака кожи
На поздних стадиях рака кожи, особенно меланомы, основными видами лечения являются химиотерапия и иммунная терапия. В этом случае большое значение приобретает качество лекарственных препаратов. Это особенно важно, если пациент проходит иммунную терапию, т.к. такие препараты стоят недешево.
Если вам назначили медикаментозное лечение рака кожи, лучше всего приобрести лекарства в Израиле.
- Подделка лекарств в Израиле исключена. Израильский Минздрав строго контролирует качество лекарств с помощью контрольных закупок и проверки аптек. Аптека и фармацевт, продавшие клиенту некачественный препарат, лишаются лицензии и привлекаются к уголовной ответственности.
- В Израиле лицензирование инновационных препаратов проводится в кратчайшие сроки. Это позволяет израильским клиникам быстро внедрять в широкую клиническую практику все новые эффективные лекарства, появляющиеся в мире.
- Израильская компания TEVA – мировой лидер в производстве лекарств. Врачи 60 стран мира выписывают своим пациентам лекарственные средства, разработанные изготовленные этой компанией.
Где можно приобрести израильские лекарства?
- В израильской аптеке – после консультации врача. Если вы пройдете обследование в онкоцентре, врач выпишет вам необходимые препараты, которые можно будет приобрести в Израиле.
- По месту жительства – с помощью программы телемедицины. В рамках этой программы вы тоже получите консультацию израильского доктора – но дистанционно. Выписанные им лекарства вы сможете заказать с доставкой на дом.

5 советов израильского врача по лечению рака кожи
- Убедитесь в точности диагноза. Примерно в 30% случаев врачи онкоцентра Ихилов не подтверждают наличие рака кожи у пациентов с постсоветского пространства. Поэтому, прежде чем начать лечение, имеет смысл проверить диагноз у израильского специалиста.
- Если вам предстоит операция по удалению раковой опухоли на лице, поинтересуйтесь, каким будет ее эстетический эффект. Если правильно подобрать вид операции по удалению опухоли, от нее не останется практически никаких следов. В онкоцентре Ихилов при немеланомных опухолях кожи, расположенных на лице, выполняются операции по методу Моса. Они позволяют полностью удалить злокачественное образование и сохранить максимальный объем здоровой кожи.
Бесплатный Онкотест Онкоцентра Ихилов
- Если у вас выявили меланому, узнайте, показана ли вам биопсия сигнальных лимфоузлов. Этот вид диагностики практически не проводится в странах постсоветского пространства. Между тем он позволяет с высокой точностью определить распространенность опухоли и назначить правильное лечение. Пройти биопсию сигнальных лимфоузлов вы сможете в онкоцентре Ихилов.
- При меланоме продвинутой стадии стоит узнать, показана ли вам иммунная терапия. В Израиле этот вид лечения уже полностью заменил химиотерапию. В некоторых случаях он позволяет добиться полного излечения пациентов с 4-й стадией меланомы.
- Получите информацию об инновационных методах лечения, которые могут быть предложены в вашем случае. Такие методы внедряются в западных странах ежегодно. Узнать о них можно на очной или дистанционной консультации специалиста онкоцентра Ихилов.
Стоимость диагностики рака кожи в Израиле
В таблице, расположенной ниже, мы приведем стоимость некоторых процедур, назначаемых при диагностике рака кожи в онкоцентре Ихилов.
| Процедуры диагностики и лечения | Стоимость |
|---|---|
| ПЭТ-КТ | $1491 |
| Осмотр и консультация онколога-дерматолога | $567 |
| Ревизия биопсии | $511 |
| Операция Мохса | $3318 |
| Фотодинамическая терапия | $361 |
| Удаление эпидермальной карциномы | $511 |
| Развернутый анализ крови | $407 |
Почему стоит лечить рак кожи в Израиле, в онкоцентре Ихилов?
- Точная диагностика. Современные методы исследования и большой опыт израильских онкологов и патологов, полученный в ведущих онкоцентрах мира, позволяют точно определить вид и стадию рака, чтобы подобрать оптимальную программу лечения.
- Специалисты мирового уровня. Лечением рака кожи в онкоцентре занимаются профессионалы экстра-класса, такие как онколог профессор Яков Шехтер – автор собственного метода иммунной терапии метастатической меланомы. Профессор подбирает для каждого пациента персонализированный протокол лечения, который позволяет достичь наилучших возможных результатов.
- Инновационные методы лечения. При раке кожи в онкоцентре применяются:
- брахитерапия Alpha-DaRT – безопасный метод удаления немеланомного рака кожи;
- терапия метастатической меланомы по TIL-протоколу (инфильтрация опухоли лимфоцитами).
Первый шаг к выздоровлению вы можете сделать прямо сейчас. Для этого заполните заявку – и в течение 2 часов с вами свяжется один из наших врачей.
Эта консультация ни к чему вас не обязывает и является совершенно бесплатной. Мы гарантируем вам полную конфиденциальность и сохранение медицинской тайны. Мы поможем вам, как помогли и другим пациентам.

Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Воспаление лицевого нерва – неприятный недуг, который не проходит безболезненно. Главные жалобы пациентов – резкие приступы боли в области лица, в верхних и нижних челюстях.
Такое воспаление считается одним из самых распространенных среди лицевых болей. Чаще всего недуг протекает бесследно, но при пренебрежении лечением может появиться паралич.
Заболевание чаще возникает у женщин старше 50 лет, мужчины обращаются с таким недугом гораздо реже. В группу риска также входят люди с генетической предрасположенностью, например, с узким костным каналом. Из-за такой анатомической особенности повышен риск защемления при нарушении кровоснабжения и различных воспалениях.
Что такое лицевой нерв?
Тройничный нерв, он же лицевой, является самым крупным среди двенадцати черепных нервов. Он берет свое начало в ухе, после чего разветвляется, первый путь доходит до лобной части, второй располагается у челюсти. Нерв огибает почти всю поверхность человеческого лица, он буквально управляет им.
У каждого человека два лицевых нерва – по одному на каждую из сторон головы. Он соприкасается с другими черепными нервами и имеет сверхчувствительные волокна.
Врачи разделяют заболевание на два вида – первичное и вторичное. Первичное проявляется как осложнение от перенесенной простуды, в этом случае нарушается нормальное питание нерва. Вторичное возникает при сильной интоксикации на фоне воспалительных или инфекционных заболеваний, а также опухолевых процессов.
Причины воспаления тройничного нерва на лице
Обычно провоцируют заболевание инфекции или бактерии. Список причин, по которым может возникнуть воспаление лицевого нерва:
- Травмы височно-нижнечелюстного сустава
- Опухоли (доброкачественные и злокачественные) головного мозга и области лица
- Аномалии развития черепа
- Травмы черепа – родовая, перелом, основания, повреждение лица или челюсти
- Полиомиелит
- Туберкулез легких
- Отит
- Синусит
- Хронический кариес
- Воспаление после удаления или лечения зубов
- Гипертония
- ВИЧ и СПИД
- Отравление
- Воспаление среднего уха
- Сильное переохлаждение головы
- Изменение гормонального фона у женщин
- Воспаление десны
- Синдром Рамзи Ханта
- Инсульт
- Паралич Белла
Причины варьируются от незначительных до заболеваний, угрожающим жизни. Каждая из причин определяет дальнейшее лечение пациента. В некоторых случаях проводят специальные тесты для диагностики – слуховой, слезный, инфекционный, на слюноотделение или вкусовой. Таким образом проверяется работа рецепторов и органов чувств.
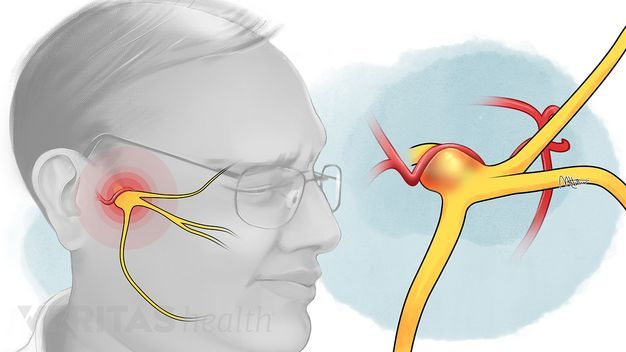
Симптомы воспаления тройничного нерва
К главным симптомам невралгии лицевого нерва специалисты относят кратковременную, но острую и интенсивную боль в разных отделах головы. Стреляющие приступы распространяются по всей поверхности лица - губам, глазам, носу, верхней и нижней челюсти, деснам и языку.
Также пациенты сообщают о следующих симптомах:
- Привкус металла в ротовой полости
- Мышечная слабость
- За 2-3 дня до поражения мимики возникает боль за внешним ухом, распространяющиеся на лицо, затылочную часть и глаза
- Асимметрия лица
- Невозможность закрыть глаз с больной стороны
- Опущенный уголок рта
- Сухость во рту
- Неразборчивая речь
- Сходящее косоглазие
- Неконтролируемое слезоотделение
- Нарушение работы вкусовых рецепторов
- Усиленное слюнотечение
- Спазмы лицевых мышц
- Повышенная или пониженная чувствительность лица
- Повышение температуры
Из-за дискомфорта и болей у пациента начинает развиваться фобия и повышенная тревожность. Он пытается избегать поз и движений, которые провоцируют неприятные ощущения.
Диагностика воспаления тройничного нерва
В зависимости от зоны поражения и набора симптомов определяется стратегия диагностики заболевания. Чтобы определить место поражения нерва, степень тяжести и динамику восстановления, врачи назначают метод аппаратной диагностики, например, электромиографию. Для определения наличия опухолей в головном мозге используются МРТ и КТ.
Вы можете быть уверены в качестве проводимых в клинике процедур и высокой точности результатов МРТ, КТ и других способов диагностики различных заболеваний. В «Медюнион» проводятся магнитно-резонансные томографии всех видов: головы, позвоночника, брюшной полости и суставов на современном оборудовании.
Лечение при воспалении лицевого нерва
Медикаментозное лечение
Лечение неврита тройничного нерва носит комплексный характер. Заболевание сначала лечат медикаментозно – пациенту прописывают препараты, которые облегчат ситуацию. К ним относятся обезболивающие, противоотечные, сосудорасширяющие препараты и витамины группы «В». Чаще всего рекомендованные медикаменты – это таблетки, но можно ускорить процесс восстановления за счет применения мазей и гелей. Иногда врачи прописывают назначение на внутримышечные инъекции.
В особых случаях процесс восстановления лицевого нерва может быть замедлен. Тогда пациенту назначают глюкокортикостероиды, которые улучшают обменные процессы нервной ткани. Также скорейшему выздоровлению способствуют различные биостимуляторы и гиалуронидаз.
Нельзя назначать себе препараты самостоятельно. Обязательно при первых симптомах стоит показаться неврологу или невропатологу для определения диагноза и стратегии лечения. Препараты для восстановления рекомендуются пациентам в каждом конкретном случае, обращая внимание на наличие хронических заболеваний, особенности симптомов и так далее.
Хирургическое лечение
Еще один способ лечения лицевого нерва – хирургическое вмешательство. Однако к этому варианту врачи обращаются довольно редко – только при разрыве тройничного нерва. Также операция требуется в случае отсутствия эффекта от консервативного метода спустя полгода-год. Хирургическое вмешательство актуально только в течение первого года наличия заболевания, позднее мышцы на лице необратимо атрофируются.
Процесс операции – специалисты сшивают поврежденный участок лицевого нерва для восстановления его двигательной функции.

Массаж
Следующий метод лечения – массаж при лечении лицевого нерва. Цель такого способа – убрать отек, улучшить кровообращение, восстановить чувствительность и проведение нервных импульсов. Массаж противопоказан при туберкулезе, онкологии, атеросклерозе и повышенной температуре.
Изначально массажист работает только со здоровой стороной лица, воротниковой зоной, шеей и областью над плечами. В основном мастер использует растирание, поглаживание, разминание и вибрацию.
Для заметных желаемых изменений необходимо провести десять-двадцать сеансов массажа от пяти до пятнадцати минут. Длительность определяется исходя из степени воспаления тройничного нерва, задач терапии и динамики восстановления.
Физиотерапия
Следующий метод лечения – это физиотерапия. Она облегчает тяжесть симптомов, помогает активизировать обменные процессы в тканях и восстановить функции лицевого нерва.
Врачи назначают такой курс лечения с первых дней появления неврита. В список физиопроцедур входят:
- Ультразвук
- Лазерное облучение крови
- Электрофорез лекарств
- Микроволновая терапия
- Воздействие электричеством ультравысокой частоты
- Озокеритолечение
- Миоэлектростимуляция
- Дарсонвализация
Такой комплекс показан на первую неделю лечения. Врачи назначают его совместно с медикаментозным. Такой тандем помогает ускорить процесс восстановления лицевого нерва. А самые главные его преимущества – отсутствие побочных эффектов и безболезненность.
Альтернативные методы
Существуют и альтернативные методы лечения. Это процедуры, нацеленные на восстановление мимических мышц и устранение симптомов неврита лицевого нерва. К таким процедурам относят:
- Маски из глины или парафина
- Иглоукалывание
- Рефлексотерапия
- Уколы для устранения мышечных нарушений
- Лечебные ванные
- Тейпирование – натяжение лица при помощи лейкопластырей
- Иммуносорбация – очистка крови от антигенов и антител
- Биоуправление – тренировка мышц лица
Гимнастика для лица
Также в совокупности с комплексным лечением можно делать гимнастику для лица. Перед этим необходимо проконсультироваться со специалистом, врач составит индивидуальный список упражнений, исходя из остроты процесса, места поражения и симптомов. Обычно такая гимнастика занимает около десяти минут в день.
Стандартный комплекс упражнений включает в себя расслабление и напряжение отдельных мышц лица. Например, для восстановления артикуляции рекомендовано произносить звуки «у», «о», «и». После необходимо подвести нижнюю губу под верхние зубы и воспроизводить звуки «в» и «а».
Гимнастика при воспалении тройничного нерва:
- Закрыть глаза
- Поднять брови вверх
- Нахмуриться
- Прищуриться
- Улыбнуться с закрытым ртом
- Улыбнуться с открытым ртом
- Надуть щеки
- Втянуть их обратно
- Посвистеть
- Расширить ноздри
- Свернуть губы трубочкой
- Поднять верхнюю губу и вернуться в исходное положение
- Опустить нижнюю губу и вернуться в исходное положение
- Набрать в рот воды
- Прополоскать ротовую полость
- Закрыть рот
- Водить кончиком языка по деснам
- Двигать языком вправо и влево
Профилактика заболевания
Врачи рекомендуют исключить воздействия на организм, которые вызывают воспаление тройничного нерва. Вот несколько рекомендаций, которые помогут избежать недуг:
- Избегать сквозняка и переохлаждения
- Держать голову в тепле в холодное время года
- Следить за давлением
- Своевременное лечение инфекционных и бактериальных заболеваний
- Проходить плановый осмотр у онколога
- Избегать травм черепа и головы
Записаться на индивидуальную консультацию, сдать анализы или пройти лечение можно в частной клинике «Медюнион». К нам можно легко записаться по телефону 202-95-54 или онлайн, прямо на сайте, нажав на кнопку «Запись онлайн».
Мы работаем в Красноярске с 2006 года и оказываем качественные медицинские услуги населению. В штате работают высококлассные врачи широкой и узкой специализации.
Симптомы лейкемии не всегда заметны, но если вы знаете, на что нужно обратить внимание, вы можете вовремя их распознать.
Хотя при некоторых заболеваниях, таких как синусит, симптомы очень четкие, при лейкемии это может быть не так, потому что часто бывает, что человек не испытывает каких-либо заметных симптомов, которые могли бы выявить проблему. Общие симптомы лейкемии могут быть легко связаны с напряженным днем или стрессом, например, с ночным потоотделением или синяками, и по этой причине диагноз часто ставится поздно.
Однако если прислушаться к своему организму и обратить внимание на новые изменения, то можно вовремя их заметить и сразу обратиться к врачу. Вот несколько симптомов, которые означают, что срочно необходимо обследование.
Каковы симптомы лейкемии?
Симптомы будут различаться в зависимости от типа лейкемии, и некоторые из них часто встречаются у взрослых:
- хроническая усталость и слабость;
- лихорадка и жар;
- частые болезни;
- потеря веса;
- увеличение лимфатических узлов;
- из носа часто течет кровь;
- ночные поты;
- боль в костях;
- сыпь.
У вас не обязательно будут именно эти симптомы, но те, кто их замечает, могут принять их за что-то еще, особенно за хронический лейкоз, который прогрессирует медленнее и менее агрессивно, чем другие формы болезни.
Какие симптомы лейкемии указывают на необходимость срочного обращения к врачу?
Прежде всего, следует отметить, что важно обратиться к врачу, если у вас есть какие-либо вышеуказанные симптомы, а ниже немного более детальный обзор конкретных симптомов, связанных с лейкемией.
1. Синяки
Лейкоз — это рак крови, который возникает в спинном мозге, где вырабатываются красные и белые кровяные тельца и тромбоциты. У людей с лейкемией слишком много белых кровяных телец, которые играют важную роль в иммунитете, но во время этого заболевания они разрастаются и никак не помогают.
Необъяснимые синяки без предшествующих физических травм — один из многих симптомов лейкемии. Необычный синяк — результат низкого количества тромбоцитов или проблем со свертыванием крови. Синяки возникают спонтанно и могут быть где угодно на теле, но обычно появляются на конечностях — руках и ногах.
2. Вы постоянно болеете
Имеется в виду, что у вас появляется одна небольшая инфекция, которая не проходит, что бы ни прописал врач. В этом случае пора сделать общий анализ крови, который может показать отклонения в уровнях лейкоцитов, гемоглобина и тромбоцитов. Значения, которые сильно отклоняются от нормы, приводят к ослаблению иммунной системы, что может объяснить частые инфекции и ощущение, что вы всегда находитесь на грани гриппа. Этого, наряду с другими признаками, такими как усталость или синяки, должно быть достаточно, чтобы спланировать визит к врачу.
3. Вы постоянно уставшие и обессилившие
Это, вероятно, наиболее распространенные симптомы лейкемии, вызванные анемией (уменьшением объема красных кровяных телец). Эти симптомы со временем ухудшаются по мере прогрессирования болезни. При некоторых формах лейкемии большое количество лейкоцитов может сделать кровь более густой, а это означает, что поток через мелкие кровеносные сосуды в мозг замедляется. Эти проблемы могут вызвать усталость.
4. Увеличение лимфатических узлов
Если вы заметили безболезненное увеличение лимфатических узлов на шее, подмышках или паху во время принятия душа, это может быть легкий воспалительный процесс. Однако, если узелки остаются увеличенными или продолжают расти, возможно, это симптом лейкемии или лимфомы. Поскольку лейкемия также влияет на лимфатические узлы, которые помогают фильтровать кровь, если кровь поражена раковыми клетками, клетки могут накапливаться в узлах и, таким образом, расти.
5. Вам холодно, Вы бледны
Недостаток эритроцитов также может привести к анемии, которая вызывает бледность кожи, одышку и чувство постоянного холода.
6. Ваши кости болят
Боль в костях, похожая на ту, которую вы чувствуете при гриппе, бывает относительно редко, но, следовательно, это явный признак того, что вы страдаете лейкемией. Больные клетки образуются внутри костного мозга, поэтому, если вы испытываете легкую или сильную боль в костях, лучше немедленно обратиться за медицинской помощью. У очень бледных пациентов болезнь быстро прогрессирует. Такие пациенты обычно очень устают, потому что, если количество эритроцитов настолько низкое, что вызывает бледность, вероятно, даже самая короткая прогулка до туалета станет для вас проблемой.
7. Затрудненное дыхание
По мере нарастания слабости и утомляемости усиливаются и другие симптомы, одним из которых является одышка в результате анемии или, в гораздо более редких случаях, злокачественных новообразований грудной клетки. Возникают затруднения с дыханием, у человека легко перехватывает дыхание, а попытка переместиться из одного конца комнаты в другой может создать проблему.
8. Ночная потливость
Ночная потливость нередко бывает результатом инфекции, которая может быть связана с лейкемией. Если вы часто просыпаетесь на промокших от пота простынях, обратитесь к врачу.
9. У Вас странная сыпь
Проблемы с кожей указывают на болезнь, так как симптомы особенно заметны. Пятна, которые вы не можете не заметить из-за их размера, безболезненности и того, что они обычно расположены в области лодыжки, указывают на низкое количество тромбоцитов и являются одним из симптомов лейкемии. Чаще всего они возникают вокруг лодыжек, потому что в течение дня гравитация заставляет жидкость тела скапливаться у основания конечностей.
10. Вы часто болеете
Этот симптом часто возникает при клеточном лейкозе. У больных увеличена селезенка, а иногда наблюдаются такие симптомы, как тошнота, запор или диарея. Вы можете почувствовать большую массу в брюшной полости, там, где находится селезенка.
Желудок, наряду с пищеводом, тонкой и толстой кишкой, является частью пищеварительной системы и выполняет несколько функций: секреция желудочной кислоты и ферментов начинает пищеварение, регулирует чувство насыщения, защищает от инфекций, которые могут попасть в организм через рот, и участвует в абсорбции жидкости, препаратов и витамина B12.
Рак желудка когда-то был болезнью пожилых людей, а сегодня он все чаще поражает молодых людей в возрасте от 40 до 55 лет. Если он обнаружен на ранней стадии, 90 процентов излечиваются. Если лечение начато на поздней стадии заболевания, пятилетняя выживаемость составляет менее 3 процентов.
Рак желудка чаще всего вызывается злокачественной трансформацией клеток слизистой оболочки желудка. Эта форма рака называется аденокарциномой. На его долю приходится 90-95% всех случаев рака желудка. Хотя заболеваемость раком, расположенным в самом желудке, снижается количество случаев рака, локализованного на стыке пищевода и желудка, резко возрастает. Особое беспокойство вызывает то, что этот тип рака часто встречается у пациентов в возрасте до 40 лет.
В большинстве европейских стран, где используются более совершенные методы диагностики и лечения, количество впервые диагностированных случаев относительно снижается. К сожалению, относительное сокращение числа случаев не сопровождается снижением смертности и продлением жизни.
Специалисты не могут с уверенностью определить, почему раковые клетки начинают развиваться внутри желудка, но они знают, что существуют условия, повышающие риск развития этого злокачественного заболевания. Одним из таких состояний является инфекция Helicobacter pylori, вызывающая язвы. Продолжительное воспаление слизистой оболочки желудка, длительная анемия или полипы желудка также увеличивают риск заболевания.
Хотя мы не можем полностью предотвратить возникновение злокачественного заболевания, если мы вооружимся необходимыми знаниями о факторах риска и предупреждающих признаках болезни, есть хороший шанс, что мы сможем распознать и вовремя победить рак желудка.
Его нелегко распознать, потому что даже когда симптомы, наконец, появляются, они обычно настолько незначительны, что пациент долгое время их игнорирует.
Обратите внимание на эти симптомы и не игнорируйте их.
- Плохое пищеварение и изжога.
- Ощущение дискомфорта и боли в животе.
- Тошнота и рвота (с кровью или без).
- Диарея или запор.
- Метеоризм после еды.
- Потеря аппетита.
- Слабость и утомляемость.
- Кровотечение (кровь в желудке или стуле).
- Необъяснимая потеря веса.
- Боль в брюшной полости.
- Необъяснимый дискомфорт в брюшной полости, обычно в области выше пупка.
- Чувство давления в животе даже после легкого перекуса.
- Отек или скопление жидкости в области живота.
- Анемия.
Большинство этих симптомов могут быть связаны с каким-либо другим, более доброкачественным заболеванием, например, с вирусом желудка или язвой. Также они могут проявляться как симптомы другого злокачественного заболевания. В любом случае, если вы заметили какие-либо из этих симптомов, и они не исчезают, обязательно обратитесь к врачу. Поскольку симптомы рака желудка проявляются только на поздней стадии, статистика неумолима — в среднем каждый пятый случай этого заболевания выявляется до того, как болезнь распространяется на другие органы тела.
Костный мозг справляется с одной из самых сложных функций, которую выполняет организм в целом. Он отвечает за кроветворение.
Если из-за каких-то причин клетки подвергаются нехарактерным изменениям, они приобретают раковые свойства и активно делятся и
распространяются по организму. Через некоторое время мутировавшие клетки уничтожают здоровые, в следствии чего развивает
онкологическое заболевание. Не смотря на большое количество летальных исходов, рак можно вылечить, особенно у детей.
Основная сложность состоит в том, что из-за долговременного не проявления симптомов лейкоза, его сложно вовремя диагностировать.
Поэтому, к сожалению, часто рак обнаруживают на поздних стадиях, когда сделать ничего нельзя.
Что такое лейкоз крови – симптомы и характеристики
Это заболевание — симбиоз нескольких недугов. Лейкемия — это не одно новообразование, а очень большое количество измененных кровеносных
клеток, оно быстро поражает все внутренние органы. Поэтому вовремя понять, что у больного лейкемия, очень сложно.
Заболевание сопровождается следующими симптомами:
- мигрень;
- нарушения работы суставов;
- бледность кожного покрытия;
- постоянные простуды и инфекции;
- сильные кровотечения из-за легких порезов;
- необъяснимая слабость.
Лейкоз, за характером воздействия на организм, делят на острый и хронический. Дополнительную классификацию составляют по виду мутировавших клеток.
Проявления болезни зависят о ее форм.
Острый лейкоз. Причиной этого недуга являются патогенные изменения бластов — клеток крови, которые еще не успели созреть.
Характерные признаки: костная и суставная боль, симптомы гриппа, включая повышенную температуру; кровотечения; появления синяков и гематом
неизвестного происхождения; пятна на коже, которые приобретают красный или пурпурный цвет; истощение; увеличение лимфатических узлов.
Если проявился другой вид лейкоза, лимфобластный или миелоидный, дополнительными симптомами станет увеличение внутренних органов —
печени и селезенки. Эти два вида недуга чаще всего развиваются у мальчиков, которым еще не исполнилось и 6 лет.
Хронический лейкоз. В период заболевания клетки мутируют либо во время созревания, либо тогда, когда они полностью сформированы. Хронический
лейкоз характеризируется повышенным уровнем лейкоцитов в крови и костном мозге. Это заболевание может протекать на протяжении 20(!) лет.
Им, в большей мере, страдают не совсем молодые люди. Почему развивается хронический лейкоз? На первых парах он проявляется быстрым утомлением и
несколько увеличенным лимфоузлами, на что многие не обращают внимания. Этим самым люди дают болезни шанс прогрессировать и развиваться.
На последних стадиях лейкемии появляются следующие симптомы: анемия, постоянная слабость, повышенная температура тела, которую не удается сбить,
а также потливость. Заболевание может сопровождаться тяжестью в правом боку, резком похудении и нежеланию употреблять пищу.
Существует еще один вид лейкоза — моноцитарный. Он не похож ни на один из вышеперечисленных видов, поскольку у него только один симптом —
анемия, которую можно выявить, сделав анализ крови или во время планового визита к врачу.
Редким видом рака крови является волосатоклеточный лейкоз, симптомы которого появляются через очень длинный промежуток времени. Болезнь развивается
медленно, она поражает, в большей мере, мужчин, которые прожили больше 50 лет. Его особенность состоит в том, что этот недуг поражает селезенку, в следствии
чего орган существенно увеличивается в размере. Другими признаками называют снижение аппетита, обильную ночную потливость.
Необходимо знать, что острая вид лейкоза не обретает хроническую форму, а он, в свою очередь, не имеет периодов обострения. Из-за этого возвращение лейкоза
невозможно, и симптомы, которые со временем становятся сильнее, сообщают о прогрессе заболевания и уменьшении количества здоровых клеток.
Читайте также:

