Прыщи это нарушение липидного обмена
Обновлено: 23.04.2024
Для цитирования: Бутов Ю.С., Васенова В.Ю., Ильина Т.А., Хрусталева Е.А. Фосфоглив в терапии ряда дерматозов. РМЖ. 2006;5:353.
Группа таких заболеваний, как псориаз, экзема, атопический дерматит, липоидный некробиоз, характеризуются мультифакториальным генезом на фоне генетической предрасположенности [8,10], нейрогенных, иммунологических изменений [5,17] и обменных нарушений [14], включая поражение эндокринных желез [1], желудочно–кишечного тракта [9], в том числе и печени.
Так, у больных псориазом было обнаружено повышение активности печеночных ферментов, гиперхолестеринемия, снижение антитоксической функции печени, нарушение равновесия желчных кислот [3,8,11,12,20].
У больных экземой и атопическим дерматитом выявлялось нарушение липидного обмена, характеризующееся повышением уровня общих липидов, триглицеридов, снижением фосфолипидов в сыворотке крови и мембранах эритроцитов [13,14].
Наиболее значимые изменения обнаружены у больных липоидным некробиозом, что проявляется диспротеинемией, гиперхолестеринемией, повышением в сыворотке крови уровня триглицеридов, общих липидов, холестерина, b–липопротеидов и невысокой активностью альдолаз, трансаминаз [1,4,6].
Все вышеизложенное диктует проведение углубленых исследований у больных с названными дерматозами, направленное на коррекцию дислипидемических изменений и клинического течения.
К препаратам, обладающим направленным патогенетическим действием, следует отнести Фосфоглив – новый отечественный гепатопротектор, содержащий фосфолипид (фосфатидилхолин) растительного происхождения и натриевую соль глицирризиновой кислоты. Фосфатидилхолин является основным структурным компонентом фосфолипидного слоя биологических мембран, восстанавливает структуру и функции поврежденных мембран гепатоцитов, благодаря чему предотвращает потерю клетками ферментов и других активных веществ, нормализует белковый, липидный и жировой обмены, восстанавливает детоксикационную функцию печени, ингибирует формирование соединительной ткани печени, снижает риск возникновения фиброза и цирроза печени. Натрия глицирризинат подавляет репродукцию вируса в печени и других органах за счет стимуляции продукции g–интерферона, повышает фагоцитоз, увеличивает активность естественных киллеров и, что особенно важно в дерматологической практике, обладает противовоспалительным, иммуномодулирующим действием и др. Изучение фармакокинетических характеристик Фосфоглива было проведено в ГУ НИИ биомедицинской химии РАМН [7].
Фосфоглив прошел терапевтическую апробацию на разных клинических базах г. Москвы.
Однонаправленные данные при исследовании больных алкогольным поражением печени, жировым гепатозом, калькуллезным холециститом и острым гепатитом «В» в виде моно– и микстинфекции получили Ивашкин В.Т., Сторожаков Г.И., Альтшулер В.Б. (1998), Лучшев В.И. (1999), Гальперин Э.И. (2000) и др. – среди больных, получавших Фосфоглив, достоверно быстрее, чем в контрольной группе, купировались такие симптомы, как слабость, анорексия, гипергидроз, тошнота, быстрее происходила нормализация липидного спектра сыворотки крови (показатели общего билирубина, холестерина, триглицеридов), печеночных проб (снижение активности АлАТ, АсАТ) [16].
Комбинированная терапия Фосфогливом в сочетании с вифероном резистентных к монотерапии вифероном больных увеличивала число больных с ремиссией на 10–15% [19].
Учитывая повышенную заинтересованность печени и липидных нарушений в патогенезе экземы, псориаза, атопического дерматита и липоидного некробиоза, мы провели изучение клинической эффективности Фосфоглива при этих хронических дерматозах и его влияния на некоторые функциональные и биохимические показатели.
Под нашим наблюдением находился 171 больной, в том числе – 68 c псориазом, 40 – атопическим дерматитом, 34 – экземой, 29 – липоидным некробиозом. Распределение больных дерматозами по возрасту и полу приведено в таблице 1. В целом по группе количество мужчин составило 53,2%, женщин – 46,8%. Проведенный анализ показал, что наиболее значимые отклонения наблюдались у больных псориазом (69,1% из которых составили мужчины) и при липоидном некробиозе – 72,4% составили женщины. Значительные возрастные отклонения были выявлены у пациентов с атопическим дерматитом – 70,5 % составила группа до 30 лет.
Площади поражения у больных атопическим дерматитом и псориазом были значительными.
Из сопутствующих заболеваний у 67,3% больных констатирована патология ЖКТ и ГБС в виде гастритов, язвенной болезни желудка и двенадцатиперстной кишки, дискенезии желчевыводящих путей, жирового гепатоза и других состояний.
Для объективизации топической патологии некоторых паренхиматозных органов брюшной полости мы провели клинический и ультразвуковой анализ исследований у больных псориазом и липоидным некробиозом (рис. 1).
Клинические симптомы в виде тяжести в правом подреберье, отрыжки, изжоги, чувства горечи во рту подтверждали наличие внутрипеченочного холестаза. У большинства больных наблюдался параллелизм клинических симптомов с обширностью кожных поражений.
У ряда больных отмечалась повышенная активность печеночных ферментов и уровня холестерина в прогрессирующей фазе заболевания (табл. 2).
Анализ таблицы показал высокие уровни ГГТ, холестерина, АлАТ и АсАТ у больных псориазом и липоидным некробиозом по сравнению с контрольной группой. При атопическом дерматите выявлена наибольшая активность ЩФ.
Известно, что трансаминазы являются маркерами цитолитического синдрома, возникающего в печени под влиянием инфекционных или токсических факторов. Эти изменения иногда ограничиваются только клеточными мембранами, которые становятся высокопроницаемыми для внутриклеточных ферментов, а в ряде случаев распространяются и на цитоплазму, приводя к гибели гепатоцита.
Для более полного представления о состоянии липидного обмена мы провели исследование количественного соотношения липидов и фосфолипидов в сыворотке крови у больных псориазом и липоидным некробиозом (табл. 3).
Наиболее высокие показатели ОЛ, ТГ и СХ были у больных липоидным некробиозом. Изменения ферментативной активности в печени и липидно–фосфолипидного состава сыворотки крови указывают на тесную взаимосвязь между ними. Повышенный уровень ФЛ, СХ связан с процессами липидной пероксидации и отражает нестабильность и осмотическую неустойчивость мембран клеток. Увеличение уровня НЭЖК и ТГ обусловлено усилением процессов липолиза. Выявленные дислипидемии у больных псориазом и липоидном некробиозом свидетельствуют о мембрандеструктивных процессах, развивающихся как в печени, так, вероятно, и в клетках стенок сосудов, в кератиноцитах, что приводит к микрогемодинамическим нарушениям, усугубляет течение дерматозов и дает основание для назначения комплексной терапии. Терапевтический комплекс включал глюконат кальция, кетотифен, витамины группы А и В, а для стабилизации метаболических процессов – Фосфоглив по 2 капсулы 3 раза в день до 2–3 месяцев.
У всех исследуемых пациентов под влиянием комплексной терапии мы отметили значительное улучшение течения кожного процесса, положительную динамику с частичной нормализацией всех клинико–биохимических показателей крови. В этой связи особый интерес представили данные показателей холестерина и некоторых ферментов.
В таблицах 4 и 5 приведены результаты исследования активности печеночных ферментов и липидов сыворотки крови у больных различными дерматозами после лечения. Анализ приведенных данных показал значительное снижение уровней ГГТ, холестерина, АлАТ и АсАТ у больных псориазом и липоидным некробиозом. У пациентов с атопическим дерматитом наблюдалось только снижение АлАТ и АсАТ. Данные таблицы свидетельствуют о значительном снижении уровней ОЛ, ЭХ, ТГ у обследуемых, в наибольшей степени у больных липоидным некробиозом.
Фосфоглив способен встраиваться в структуру клеточных мембран, замещая дефекты липидного бислоя, что ведет к восстановлению барьерной функции кожи. По нашим наблюдениям, Фосфоглив не обладает аллергизирующими и токсическими свойствами, хорошо переносится.
Фосфоглив, включенный в терапевтический комплекс псориаза, атопического дерматита, экземы и липоидного некробиоза, положительно влияет на динамику течения дерматозов, снижает активность воспалительного процесса, способствует нормализации липидного состава сыворотки крови, свидетельствуя о липотропном и мембранстабилизирующем действии.
Литература
1. Абрамова Е.А. Липоидный некробиоз. Автореф. дисЕ к.м.н. Москва, 1985.
2. Арчаков А.И., Ипатова О.М., Торховская Т.И. Теоретические основы применения эссенциальных фосфолипидов и глицирризиновой кислоты в медицине. Симпозиум «Опыт клинического применения отечественного гепатопротектора «Фосфоглив». 8–ой российский национальный конгресс «Человек и лекарство». Москва, 2001
3. Балтабаев М. К., Хамидов Ш. А., Валиханов У. А., Хамидов Ф. Ш. Псориаз и метаболизм желчных кислот. Вестник дерматологии и венерологии N4, 2005, с.25–28
4. Бутов Ю.С., Хрусталева Е.А. Федорова Е.Г. и др. Уровень липидов и показатели клеточного иммунитета у больных псориазом. Российский журнал кожных и венерических болезней. 1999. №2. с.11–14.
5. Владимиров В.В. Материалы к патогенезу и терапии липоидного некробиоза. Автореф. дисЕ к.м.н. Москва, 1971.
6. Волкова Е.Н. Бутов Ю.С. Дислипидемический синдром при аллергических ангиитах кожи. Российский журнал кожных и венерических болезней. 1998. №3. с.18–22.
7. Довжанский С.И., Утц С.Р. Псориаз и псориатическая болезнь. Саратов: Издательство Саратовского университета. 1992. 270с.
8. Ильина Т.А. Влияние комплексной терапии (фосфоглив, липамид, доксилек) на клиническое течение липоидного некробиоза и показатели сывороточных и мембранных липидов. Автореф. дис. к.м.н., Москва, 2004
9. Ипатова О.М. Фосфоглив: механизм действия и применение в клинике. Под ред. академика РАМН Арчакова А.И. М.: Изд. ГУ НИИ биомедицинской химии РАМН, 2005. с.318
10. Кожные и венерические болезни. Руководство для врачей. В двух томах. Под ред. Скрипкина Ю.К., Мордовцева В.Н. 1999. 1600с.
11. Короткий Н.Г., Песляк М.Ю. Псориаз как следствие включения ?–стрептококков в микробиоценоз кишечника с повышенной проницаемостью (концепция патогенеза). Вестник дерматологии и венерологии N1, 2005, с.9–18
12. Заболевания кожи с наследственным предрасположением. Мордовцев В.Н., Алиева П.М., Сергеев А.С. Махачкала: Изд–во типографии ДНЦ РАН, 2002. 260с.
13. Никифоров А.П. Активность ферментов сыворотки крови у мужчин и женщин при некоторых патологических состояниях. Клиническая лабораторная диагностика. 1995. №1. с.14–15.
14. Повалий Т.М., Логинова Т.К., Шарапова Г.Я., Гусев С.А. Количественный анализ холестерина мембран кератиноцитов эпидермиса при псориазе. Вестник дерматологии и венерологии. 1997. №1. с. 4–6.
15. Рябова О.О. Нарушения липидного обмена у больных экземой. Харьковская медицинская академия последипломного образования. Дерматологiя та венерологiя № 4 (18) 2002 г.
16. Торопова Н.Г., Синявская О.А. Экзема и невродермит у детей. Иркутск: издательство Иркутского университета, 1993. 405с.
17. Фосфоглив. Лечение и защита печени. Пособие для врачей. (Учайкин В.Ф., Арчаков А.И., Ипатова О.М. и др., под ред. Учайкина В.Ф.) Москва, ГУ НИИ БМХ РАМН, 2004.
18. Фосфоглив. Отечественный гепатопротектор с противовирусной активностью. Пособие для врачей под ред. Учайкина В.Ф. (Учайкин В.Ф., Альтшулер В.Б., Гальперин Э.И., Ивашкин В.Т., Лучшев В.И., Сторожаков Г.И., и др.), Москва, 2002
19. Шарапова Г.Я., Короткий Н.Г., Молоденков М.Н. Псориаз. М: Медицина. 1993. 221с.
20. Учайкин В.Ф., Княжев В.А, Гальперин Э.И., Докучаев К.В., Торховская Т.И., Ковалев О.Б., Писарева Е.А., Конев В.А., Арчаков А.И. Гепатопротекторное действие фосфолипидного препарата «фосфоглив» у больных, оперированных по поводу хронического калькулезного холецистита. Хирургия. 2000. 3. с. 14–18.
21. Учайкин В.Ф., Ковалев О.Б., Чередниченко Т.В., Малиновская В.В. Противовирусная терапия хронических гепатитов В и С у детей. 10–й российский национальный конгресс «Человек и лекарство». Москва. 2003. с 385.
22. Хрусталева Е.А. Эффективность фосфоглива и мослецитина в комплексном лечении больных псориазом. Автореферат диссертации на соискание ученой степени к.м.н. Москва., 2001
23. Шарапова Г.Я., Резайкина А.В. Иммунология в дерматологии. Вестник дерматологии. 1993, №4, с.4–14
24. Torumova B., Pieterzak A., Miturska R., Activity of serum lipase EC 3.1.1.3. in psoriatic males. J. Europ. Acad. Dermatol. Venereol. 1997. V8. №2. p 158–160
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Авторитетное издание Jama Dermatology 10 июня опубликовало статью французских ученых из института Парижа Association Between Adult Acne and Dietary Behaviors. Findings From the NutriNet-Santé Prospective Cohort Study 1 . Ученые проанализировали данные 24 тысяч участников и подтвердили – жирное и сладкое, напитки и молоко – компоненты западной диеты – провоцируют высыпания.
Читаем и рассказываем терапевтические истории системного подхода к терапии, на очереди научное разоблачение мифов про глютен и лактозу у пациентов с акне.
Метаболизм жиров и акне
Кожное сало (себум) называют одним из главных факторов в патогенезе акне. На его состав и секрецию влияют генетически обусловленные механизмы, на которые в свою очередь влияет пища.
Себум состоит из триглицеридов и свободных жирных кислот (57,5 %), восковых эфиров (26 %), сквалена (12 %), холестерина и его эфиров (4,5 %). Он отвечает за смазку, увлажнение, фото- и антиоксидантную защиту кожи и волос.
Изменения состава себума (например, повышение ненасыщенности свободных жирных кислот, сквалена и пероксида сквалена, понижение содержания линолевой кислоты) доказано приводит к фолликулярной гиперкорнификации, запуская цепочку механизмов, которые в итоге приводят к тому, что пациенты видят в зеркале. Сальные железы и липиды в свою очередь предоставляют среду для размножения Propionibacterium acnes, которые стимулируют продукцию антимикробных пептидов и воспалительных цитокинов 2 .
Это лишь одна часть в сложном и запутанном механизме патогенеза акне. Многое в нем до сих пор вызывает дискуссии. Но ученые схожи во мнении, что воспалительные реакции возникают под действием следующих иммунных компонентов, связанных с производством кожного сала 3 :
- 5-липоксигеназа (5-LOX). Фермент, активируется с помощью окисленных скваленов и способствует превращению арахидоновой кислоты в лейкотриен В4. Увеличивает количество воспалительных клеток через путь PPARα.
- Рецепторы активаторов пролиферации пероксисом (PPARs). Группа белков ядерных рецепторов. Регулируют выработку кожного сала и дифференцировку кератиноцитов.
- Стерол-ответный элемент, связывающий белок-1 (SREBP-1). Транскрипционный фактор. Стимулирует липогенез в сальных железах.
- Толл-подобные рецепторы (TLRs). При акне в основном опосредуются через TLR2 и TLR4.
- Лейкотриен B4. Медиатор воспаления. Присутствует в волосяном фолликуле.

Как происходит себообразование и воспаление
Некоторые исследования связывают тяжесть высыпаний с изменением доли мононенасыщенных жирных кислот. При акне соотношение триглицеридов и восковых эфиров поверхности кожи повышается, что приводит к нарушению состава себума и к его перевыработке 4 . Изменения в составе себума происходят и из-за неправильного синтеза липидов в сальной железе. Среди липидов, предположительно участвующих в формировании комедонов, под пристальным вниманием находятся продукты их перекисного окисления.
Недавнее исследование показало, что накопление перекисей липидов может быть причиной перехода невоспалительного комедона в воспалительный 5 . В частности, было отмечено, что степень липопероксидации, а также содержание интерлейкина IL-1-альфа и NF-каппа-B в воспалительных комедонах выше, чем невоспалительных.
В процессе себогенеза участвует еще один компонент – сквален 6 . Он рассматривается как маркер дифференцировки себоцитов. Накопление сквалена обусловлено специфической средой сальных желез – анаэробным состоянием, которое влияет на активность ферментов в клетках. Так, сквален-2,3-эпоксидазе нужен кислород для протекания своей реакции. Если в себоцитах повышается активность этого фермента, возрастает и количество сквалена 7 . Было установлено, что перекись сквалена – побочный продукт перекисного окисления липидов – играет решающую роль в развитии комедогенеза и воспаления.
Она увеличивает количество воспалительных цитокинов (IL-1-альфа) и активируют рецепторы PPARs (PPARα) в кератиноцитах, клетках Лангерганса и меланоцитах. Окисленные сквалены также повышают активность 5-LOX и индуцируют сигнальный путь COX-2. Это приводит к повышенному выделению провоспалительных цитокинов и повышению липопероксидации. Клетки буквально начинают сходить с ума, провоцируя воспалительную реакцию 8 .
Недавние открытия показали важность Toll-подобных рецепторов и медиатора воспаления лейкотриена B4 LTB4 в модуляции иммунного ответа. Они присутствуют у кератиноцитов, моноцитов и себоцитов 9 .
Через кожное сало опосредуется пролиферация Propionibacterium acnes. Сальные железы и липиды предоставляют анаэробную среду для их роста. Когда кожное сало проходит через фолликулярный проток, липазы, продуцируемые Propionibacterium acnes, гидролизуют триглицериды в провоспалительные свободные жирные кислоты 10 . Propionibacterium acnes также связывают Toll-подобные рецепторы (TLR2 и TLR4) на сальных железах, чтобы стимулировать продукцию себоцитов антимикробных пептидов (HβD1 и HβD2) и воспалительных цитокинов (FHO-альфа, IL-1-альфа; IL-8) 11 .
Роль андрогенов и гормонов стресса в себорегуляции
Продукция кожного сала частично регулируется андрогенами. Андрогенные рецепторы расположены в пределах базального слоя сальных желез и кератиноцитов и способствуют росту сальных желез и секреции кожного сала 12 .
Новые данные свидетельствуют о том, что сальные железы также участвуют в нейроэндокринной функции и реакции на стресс. Например, меланокортины (меланоцит-стимулирующий гормон и адренокортикотропный гормон) и кортикотропин-рилизинг-гормон (в ответ на физиологический стресс) связываются с соответствующими рецепторами внутри сальных желез, стимулируя продукцию кожного сала 13 . Инсулиноподобный фактор роста-1 может индуцировать стерол-ответный элемент, связывающий белок-1 (SREBP-1), который стимулирует липогенез в сальных железах 14 .
Акне – болезнь западной цивилизации
В ряде исследований было установлено, что инуиты, жители острова Окинава и другие коренные народы крайне редко сталкиваются с акне 15 . Ученые предположили, что это связано с их рационом питания и привычками. Эти народы традиционно потребляют множество морепродуктов, и когда эти группы населения стали переходить к современному образу жизни с его соблазнами, переселились, изменив привычной пище, количество комедонов и воспалительных элементов на их лице возросло.
В 1961 году в Северной Каролине (США) провели исследование среди тысячи подростков. Оно показало, что те из них, кто потреблял много рыбы и морепродуктов, реже страдали акне 16 . Похожие данные получили и у азиатов. Jung JJ et al., исследуя корейских пациентов, обнаружили, что участники, страдавшие акне, потребляли меньше рыбы и больше западной пищи, считающейся вредной 17 . Пользу морепродуктов доказали и итальянцы 18 .
Западная пища отличается низким соотношением омега-3 к омега-6 жирным кислотам 19 . В стандартной западной диете содержание омега-6 почти в десять раз превышает содержание омега-3 20 .
Почему исследователи полагают, что омега-3 и 6 нужно включать в рацион страдающим акне пациентам?
Было установлено, что омега-3 профилактируют многие заболевания, среди которых воспалительные реакции на коже 21 . Они сдерживают действие нескольких цитокинов.
Омега-6 обладают противоположными омега-3 свойствами и изменяют физиологическое состояние на провоспалительное с повышенной продукцией воспалительных LT, PG и цитокинов.
Но ученые не максималисты, и не могут разделить омега-3 и на «хороших» и «плохих». Главное – их правильное соотношение.
Существуют многообещающие исследования в пользу комбинированных добавок, которые показывают наибольший потенциал в ослаблении воспалительных процессов при таких заболеваниях кожи, как атопический дерматит, псориаз, акне 22 .
Хорошо сбалансированное соотношение омега-3 / омега-6 – в средиземноморской диете.
Дополнительные добавки на основе полиненасыщенных жирных кислот в некоторых случаях улучшали общее состояние кожи.
В правильном соотношении омега-3 способны ингибировать воспаление и подавлять гены, связанные с липидным обменом 23 . Они взаимодействуют с продуктами перекисного окисления липидов и воспалительными цитокинами и Толл-подобными рецепторами – компонентами иммунного ответа организма, которые активируются у пациентов с акне.
Рубин и соавт. в исследовании давали пациентам с акне пищевые добавки четыре раза в день, состоящие из 250 мг EPA, полученного из сардин и анчоусов, 3,75 мг глюконата цинка, 50 мкг селена, 50 мкг хрома и 50 мг EGCG из экстракта зеленого чая. Через два месяца у четырех из пяти пациентов наблюдалось уменьшение воспалительных поражений 24 .
Khayef et al. обследовали 13 мужчин с акне, которые потребляли три капсулы рыбьего жира ежедневно в течение 12 недель (930 мг EPA, 720 мг DHA и 174 мг DPA). У восьми пациентов наблюдалось улучшение клинической картины 25 .
Jung JY в al. провел рандомизированное двойное слепое проспективное исследование, в котором приняли участие 45 пациентов. Пациенты были распределены на три группы, включая группу омега-3 (2000 мг в день) и группу ГЛК (масло огуречника, 400 мг в день) и контроль без лечения. После десяти недель в группах омега-3 и в группе ГЛК наблюдалось значительное снижение среднего числа воспалительных и невоспалительных элементов 26 .

Источники омега-3 и омега-6 в рационе: памятка косметологу
Важно соблюсти баланс (табл. 1).
Современные знания патогенеза акне достаточны, чтобы давать врачам основание для рекомендаций пациентам с акне избегать пищи с высоким гликемическим индексом и включать в рацион блюда средиземноморской кухни.
Западная диета уже содержит высокие уровни омега-6. Семена и растительные масла (сафлор, виноград, рапс, мак, подсолнечник, пальма, конопля, кукуруза, зародыши пшеницы, хлопковое семя, соя), которые используются для приготовления пищи, являются хорошим источником омега-6 с низким содержанием омега-3, в первую очередь – АЛК.
В отличие от омега-6, потребление омега-3 обычно недостаточно.
α-линоленовая кислота (АЛК) содержится в зеленых листовых овощах, льняном семени, грецких орехах, соевом и рапсовом маслах. Производные эйкозапентаеновая кислота (EPA) и докозагексаеновая кислота (DHA) получаются из молока и рыбьего жира, таких как лосось, скумбрия, сардины, анчоусы, сельдь и радужная форель, водоросли 27 . В морской (дикой) рыбе в изобилии присутствуют омега-3, поскольку они питаются фитопланктоном и зоопланктоном. В последнее время популярность приобретает масло из антарктического криля (Euphausia superba), как богатый источник омега-3.
Таблица 1. Содержание омега-3 и омега-6 жирных кислот в некоторых растительных и животных продуктах питания (цит. с сокр. по: Balić et al. 2020 28 )
| Источник | Омега-3 | Омега-6 | ||||
| Альфа-линоленовая | Эйкозапентаеновая | Докозагексаеновая | Арахидоновая | Докозапентаеновая | ||
| Масла | Кукурузное Подсолнух Зародыш пшеницы | 0,6 0,33 5,3 | — — — | — — — | — — — | — — — |
| Рыбий жир | Лосось Сардины Сельдь | — — — | 13,3 10,15 6,28 | 18,23 10,66 4,21 | — — — | 2,99 1,97 0,62 |
| Овощи (сырые) | Салат, листья Брокколи Брюссельская капуста | 0,15 0,11 0,17 | — — — | — — — | — — — | — — — |
| Рыба (сырая) | Лосось Сельдь Сардина Форель | 0,09 0,19 — 0,1 | 0,89 1,09 0,51 0,15 | 1,19 1,01 1,16 0,5 | 0,05 0,1 0,04 0,05 | — — — |
Выводы
Хотя за последние 10 000 лет в рационе человека произошли изменения, гены не сильно изменились. Люди привыкли к пище, с которой эволюционировали. Привыкли к этому и гены. Поэтому неудивительно, что современные западные диеты с дефицитом омега-3 и богатством омега-6 способствуют патогенезу многих воспалительных процессов. И акне – один из таких процессов.
Некоторые данные к вопросу о нарушении липидного обмена у больных акне
ФГУП Институт пластической хирургии и косметологии МЗ РФ, Москва
Несмотря на появление новых технологий и методов лечения, акне до сих пор остается одним из наиболее распространенных дерматозов у молодых людей. При этом характерным является рецидивирующее течение заболевания и торпидность к существующим методам лечения. Поражение видимых участков кожи, особенно лица, а также рубцовые изменения, остающиеся после разрешения тяжелых форм акне, приводят к серьезным психологическим проблемам, снижению социальной активности и качества жизни и требуют дермато-хирургической коррекции. Актуальным остается изучение патогенетических механизмов развития и течения угревой болезни, которые, несмотря на уже проведенные исследования и успехи в этой области, остаются до конца не изученными.
Обследованы 58 больных с воспалительными формами акне (17 мужчин и 41 женщина) в возрасте от 16 - 32 лет. У 65,5% из них была диагносцирована папуло-пустулезная форма заболевания, в 34,5% случаев - узловатая. Давность заболевания составляла от 1 до 10 лет. У 2/3 обследованных пациентов процесс на коже имел распространенный характер.
Заключение: выявленная дислипидемия, проявляющаяся в уменьшении триглицеридов, ЛПВП почти у каждого третьего больного, может быть связана с полом, возрастом, хронизацией процесса, степенью выраженности клинических проявлений и нарушений гормонального статуса, прежде всего, стероидных гормонов. Включение в традиционный лечебный комплекс пантотеновой кислоты, фолиевой кислоты, рибофлавина, биотина – ко-факторов ферментов, участвующих в метаболических реакциях углеводного и жирового обмена, сопровождалось коррекцией выявленных изменений в различных стероидных соединениях у половины больных акне. Это позволяет нам рекомендовать включение этой группы витаминов в перечень немедикаментозных средств реабилитации больных с воспалительными формами акне.
Кроме того, выявленная нами гипохолестеринемия диктует целесообразность использования у пациентов с длительными проявлениями заболевания продуктов питания (БАД) и др., содержащих повышенное количество холестерина (яичный желток, лецитин и др.).
Таким образом, оценка нарушений липидного обмена имеет немаловажное значение для оптимизации лекарственной и немедикаментозной терапии больных акне, направленной на коррекцию выявленных нарушений.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Прыщи на лице: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Сальные железы в коже человека располагаются у основания волосяного фолликула. Они продуцируют кожное сало, которое увлажняет кожу и защищает от негативного влияния окружающей среды, бактерий и грибов. Гиперсекреция сальных желез провоцирует формирование прыщей (акне, угрей). На лице они чаще всего локализуются в местах расположения крупных сальных желез (на лбу, висках, щеках, на носу и подбородке).

Разновидности прыщей на лице
В самом общем виде прыщи относятся к одному из двух типов:
Невоспалительные элементы (комедоны) – выглядят как небольшие бугорки или точки различного цвета. Комедоны могут быть открытыми или закрытыми.
- Открытые комедоны выглядят как плотные высыпания поверхностного типа, обычно серого или черного цвета, который придает им окислительная реакция их содержимого с кислородом.
- Закрытые комендоны, подкожные прыщи (милиумы) имеют вид белых бугорков или точек, похожих на маленькие крупинки проса. Скопившееся кожное сало не имеет выхода наружу, что приводит к болезненному воспалению. Закрытые комедоны чаще превращаются в классические красные прыщи.
- Папулы (красные прыщи) представляют собой воспалившиеся комедоны без явного гнойного содержания. Имеют вид мелких красных или розовых шариков, выступающих над поверхностью кожи, белой головки нет. Если папула сформировалась на месте открытого комедона, то сквозь кожу часто можно разглядеть темную пробку.
- Пустулы – это инфицированные папулы или, проще говоря, прыщи с гнойным содержимым и белой головкой, окруженные воспаленной кожей. Они появляются, когда помимо кожного сала и бактерий в поры попадают омертвевшие клетки кожи. По форме пустулы бывают конусообразными, плоскими или сферическими. Их цвет может варьировать от белого до желтого или зеленого.
Зеленый цвет означает присоединение вторичной инфекции, и при самостоятельном выдавливании велика вероятность ее проникновения в кровь.
Кистозные прыщи тяжело поддаются лечению и всегда оставляют на коже заметные следы.

Возможные причины появления прыщей на лице
Итак, прыщи появляются как результат избыточной продукции кожного сала, которое закупоривает кожные поры. Если пора закрыта частично и в нее есть доступ воздуха, начинается образование прыщей. Сначала они выглядят как черные точки, окруженные воспаленной кожей, – так называемые угри. В полностью закупоренной поре, как в контейнере, быстро размножаются анаэробные бактерии (Propionibacterium acnes или Malassezia), провоцирующие воспалительный процесс и нагноение.
Но что заставляет сальные железы работать столь активно? Считается, что одна из причин кроется в высоком уровне андрогенов (мужских половых гормонов), которые стимулируют выработку кожного сала. Развитию гиперандрогении могут способствовать проблемы пищеварения, стрессы, болезни почек и надпочечников, эндокринной и половой системы.
Важно упомянуть, что высыпания на лице, внешне похожие на прыщи, могут быть симптомом и проявлением других, порой очень серьезных дерматологических заболеваний (акнеформных дерматозов), которые никак не связаны с работой сальных желез.
Прыщи на лице могут оказаться симптом целого ряда заболеваний (нарушения функции внутренних органов, гормональной дисфункции, недостатка витаминов, снижения иммунитета), а также плохой экологической обстановки, неправильного ухода за кожей. Перечислим основные заболевания, состояния и факторы, результатом воздействия которых становятся высыпания на коже.
- Физиологические изменения гормонального статуса: половое созревание, вторая фаза менструального цикла, беременность, лактация, менопауза.
- Заболевания эндокринной системы: синдром поликистозных яичников, гипотиреоз, опухоли эндокринных желез.
- Утолщение рогового слоя эпидермиса (гиперкератоз), когда мертвые клетки эпидермиса не отшелушиваются, а остаются на коже, закупоривая сальные железы.
- Заболевания печени и вызванная ими интоксикация.
- Неправильное питание и авитаминоз:
- Преобладание в рационе быстрых углеводов (фастфуда, хлебобулочных изделий, жареной, жирной пищи) провоцирует повышение уровня глюкозы в крови и резкий выброс инсулина, что, в свою очередь, влияет на повышение уровня тестостерона.
- Избыток омега-6 жирных кислот может усугубить воспалительные процессы в коже (такие явления могут наблюдаться при употреблении большого количества рыбы и птицы, выращенной на комбикормах).
- Злоупотребление молочными продуктами, подсолнечным, арахисовым, соевым маслами и маргарином нередко вызывает гиперфункцию сальных желез.
- Дефицит цинка, витаминов А и Е, Омега-3 жирных кислот.
Заболевания желудочно-кишечного тракта, нарушение моторики и перистальтики кишечника, частые запоры способствуют интоксикации и появлению прыщей.
При наличии высыпаний на коже следует обратиться к врачам-дерматологам и косметологам. Однако часто лечение требует комплексного подхода, подразумевающего терапию заболевания, симптомом которого стали прыщи. В таком случае необходимы консультации гинеколога , эндокринолога , гастроэнтеролога , аллерголога , психоневролога.
Диагностика и обследования при появлении прыщей
Прыщи и их локализация являются своеобразным мессенджером, передающим информацию о нарушениях работы органов или систем. Чаще всего прыщи возникают в так называемой Т-зоне (лоб, нос, подбородок) – здесь сальные железы наиболее активны, а поры – расширены. Но нередко прыщи встречаются и на щеках, скулах (U-зоне). Это обусловлено разными причинами и состоянием организма. Составлена специальная карта-путеводитель «Виды прыщей и что они означают». Так, средняя часть лба соответствует нижнему отделу пищеварительного тракта, тонкому кишечнику и мочевому пузырю, область возле ушных раковин – почкам, веки и область вокруг глаз – печени, височная область – желчному пузырю, средняя треть лица, скулы – легким, подбородок – желудку, органам малого таза, нос – поджелудочной железе и сердцу, а нижняя часть щек и нижняя челюсть – нижним отделам ЖКТ.
![Карта.jpg]()
Диагностика начинается с тщательного осмотра кожи, сбора анамнеза (сведений о перенесенных болезнях, операциях, хронических заболеваниях, наследственности) и установления связи между высыпаниями и образом жизни, питанием, привычками.Если природа заболевания неочевидна, назначаются лабораторные исследования.
-
Клинический анализ крови.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
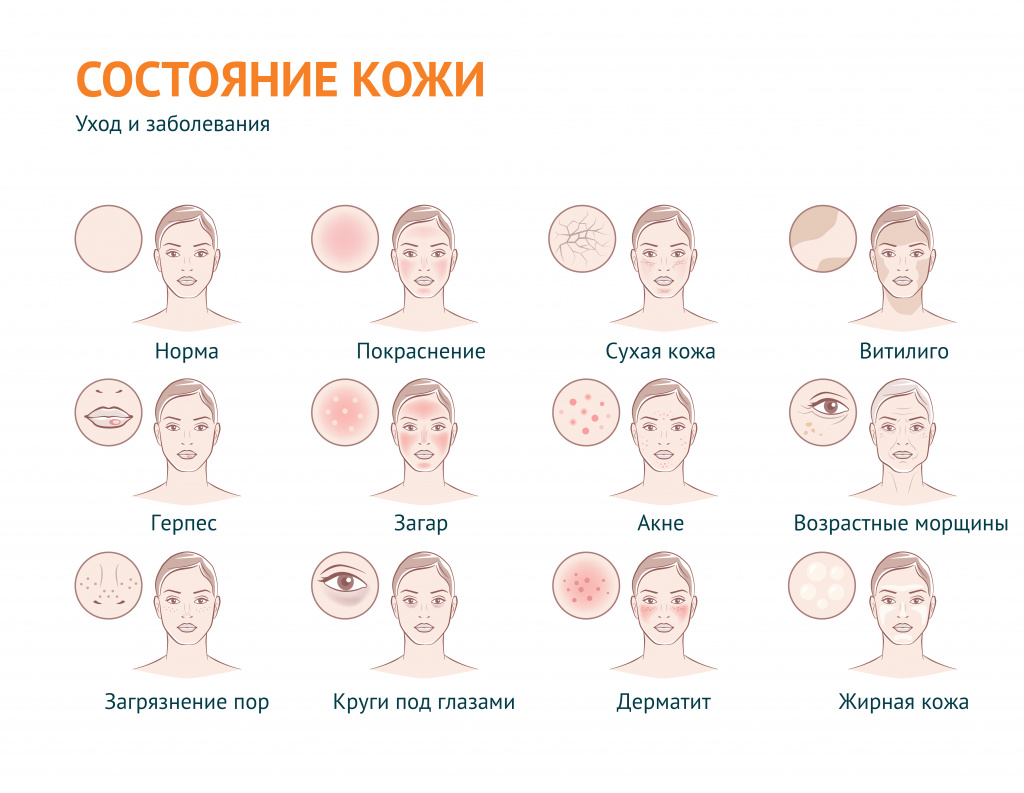
Проблемная кожа - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
В дерматологии устойчивый термин «проблемная кожа» применяется для обозначения вполне определенного спектра косметических проблем: в первую очередь, это повышенная сальность кожи и связанные с ней проблемы, а также сухость кожи и ее возрастные изменения.
В широком смысле «проблемная кожа» – эта любая кожа с косметическими дефектами, вызванными внешними (воздействие окружающей среды) или внутренними (заболевания) факторами.
![проблемная кожа.jpg]()
Под этим выражением подразумевают также наличие морщин и растяжек, пигментных пятен и веснушек, бородавок, шрамов, рубцов, сосудистых звездочек, грибковых поражений, бледности или покраснения и т. д.
Проблемная кожа может появиться в подростковом возрасте и быть следствием гормональной перестройки организма или (если речь идет о взрослом человеке) быть индикатором определенных заболеваний.
Жирная кожа – кожа с характерным сальным блеском, вызванным гиперсекрецией сальных желез. Поры жирной кожи расширены и, как правило, закупорены сальным секретом и загрязнениями (так называемыми «комедонами»). Нередко на жирной коже появляются акне (прыщи) – воспаление волосяного фолликула и сальной железы или их разновидности – фурункулы (когда в процесс воспаления вовлекается окружающая ткань). На лице наиболее предрасположена к появлению акне Т-зона – лоб, нос, подбородок. Как правило, на этих участках сальные железы более активны. На теле прыщи чаще всего появляются в пространстве между лопатками или в районе трицепсов.
О чем свидетельствует появление прыщей.
- Прыщи и избыточное оволосение по мужскому типу у женщин: возможная причина – гиперандрогения. Необходимо исследовать уровень половых гормонов.
- Прыщи у беременных чаще всего связаны с гормональной перестройкой организма.
- Белые высыпания у грудных детей могут быть связаны с избытком гормонов в молоке матери. В этом случае нужно проконсультироваться с педиатром.
- Большое количество закупоренных сальным секретом пор не только на лице, но и на теле может указывать на сниженную функцию щитовидной железы. Диагноз ставит эндокринолог.
Сухая кожа. Ксероз, или сухость кожи – это проблема, связанная со сниженным содержанием влаги в роговом слое эпидермиса. В такой коже замедляется метаболизм (обменные процессы). При этом нарушается ее барьерная функция. Кожа становится чувствительной к воздействию внешних факторов, быстро теряет упругость.
Сухой кожа лица, как правило, становится за пределами Т-зоны. На теле сухости часто подвержена кожа живота, поясницы, ног.
Комбинированная кожа. При этом типе кожи зоны наибольшей активности сальных желез лоснятся от кожного сала, остальные участки могут быть сухими, истонченными, склонны к появлению морщин и уязвимы перед внешними факторами.
Возрастная кожа. Чаще всего так называют сухую, истонченную кожу со сниженным тургором. Признаками возрастных изменений могут служить не только морщины, но и гиперпигментация, участки неравномерной пигментации, сосудистые пятна и т. д.
Жирная кожа, склонная к появлению прыщей, не обязательно связана с патологическим процессом. Часто это «визитная карточка» подросткового возраста (13-15) лет. У взрослых данная проблема требует более пристального внимания, поскольку может быть вызвана эндокринными нарушениями (например, болезнями щитовидной железы или гипофиза), заболеваниями желудочно-кишечного тракта, погрешностями в диете, злоупотреблением жирной пищей и простыми углеводами (продуктами, содержащими сахар в больших количествах).
- холецистит;
- колит;
- запоры;
- заболевания печени;
- гиперандрогения (повышенная выработка мужских гормонов);
- гипертрихоз (избыточный рост волос);
- сахарный диабет.
Особенно настороженно следует отнестись к появлению прыщей в детском возрасте (от двух до семи лет) лет. В этом случае следует исключить опухолевые образования надпочечников.
Проблема сухой кожи может быть возрастной (появляется у женщин в период менопаузы), носить перманентный характер либо быть связанной с сезонными климатическими колебаниями и т. п. Однако иногда сухость кожи может быть вызвана нарушениями питания (в частности, нехваткой витаминов А и Е), курением, злоупотреблением кофе, приемом некоторых лекарственных препаратов (например, диуретиков). Но не стоит забывать о том, что такое состояние кожи может быть одним из симптомов серьезных заболеваний, например, сахарного диабета, аллергии и целого ряда тяжелых хронических кожных болезней.
«Возрастная кожа» может появляться не только по мере естественного старения, но и в результате определенных заболеваний. В списке недугов-провокаторов традиционно лидируют сахарный диабет, гипотиреоз, заболевания половых желез, гипоталамо-гипофизарный синдром, легочные патологии, вызывающие кислородное голодание кожи.
Для начальной диагностики обратитесь к дерматовенерологу или терапевту. Возможно, после сбора анамнеза и получения результатов диагностики вас направят к другим специалистам – эндокринологу, гастроэнтерологу, хирургу или аллергологу.
Чаще всего выяснение причины проблемной кожи начинается со стандартных лабораторных исследований – клинического и биохимического анализа крови.
Читайте также: