Прополис при экземе и псориазе
Обновлено: 22.04.2024
1. Большое значение имеет факторы, влияющие на образ жизни. При этом необходимо:
• Избегать раздражающих веществ и «влажной» работы по дому и на рабочем месте.
• Отказаться от применения раздражающих средств, немедленно заменив их другими продуктами, или создать физический барьер, используя виниловые или нитриловые перчатки с хлопчатобумажной подкладкой, либо сменить место работы.
• Избегать ношения латексных перчаток, поскольку при дерматите кистей высок риск аллергии на латекс.
• Восстановлению нормальной барьерной функции кожи способствует частое и обильное применение смягчающих препаратов. Простые недорогие эмолепты на основе вазелина так же эффективны, как и эмолепты, содержащие родственные коже липиды, что было продемонстрировано в двухмесячном исследовании с участием 30 пациентов, страдавших легким и умеренным дерматитом кистей.
• Каждый вечер перед сном в течение 3-5 минут принимать теплые ванночки для рук, наносить мазь триамцинолона 0,1% и надевать на всю ночь хлопчатобумажные перчатки, которые можно использовать неоднократно, даже если они впитают некоторое количество мази.
• При мытье посуды или уборке с применением моющих жидкостей надевать нитриловые перчатки поверх хлопчатобумажных.
• Не мыть руки обычным мылом, либо использовать только самые мягкие сорта (например, «Dove»). Пользоваться цетафилом (Cetaphil) - очищающим средством, не содержащим мыла.

2. Местные препараты для лечения экземы кистей:
• При воспалительном дерматите кистей местные стероиды являются препаратами первой линии. Мази считаются более эффективными и содержат меньше консервантов и добавок, чем кремы. Некоторые пациенты предпочитают основу в форме крема, поэтому при назначении местного стероида следует учитывать их предпочтения. Пусть лучше больной пользуется кремом, чем не пользуется мазью.
• Лечение можно начать с нанесения мази триамцинолона 0,1% два раза в день, поскольку это недорогой и эффективный препарат. Затем доза по возможности снижается, чтобы избежать атрофии кожи, стрий и телеангиэктазий.
• При лечении атопического и других аллергических типов дерматита кистей эффективны местные ингибиторы кальциневрина, такролимус и пимекролимус. Жжение кожи и неприятное ощущение тепла отмечается примерно у 50% пациентов, применявших такролимус местно и у 10% пациентов, которым назначался пимекролимус.
3. Фототерапия и ионизирующее излучение при экземе кистей:
• Для лечения пациентов с любой формой дерматита кистей применяются псорален и УФА-облучение (ПУВА).
• Лучи Гренца (ионизирующее облучение ультрамягкими рентгеновскими лучами или лучами Букки). Обычно требуется 200-400 рад (2-4 Грей), можно при менять 1—3 недели (всего 6 сеансов) после чего следует шестимесячный перерыв.
Экзема кистей
4. Системная терапия экземы кистей:
• При лечении самых тяжелых и торпидных случаев дерматита кистей можно назначить системный преднизон. Применяется пульс-дозировка: 40-60 мг ежедневно в течение 3-4 дней.
• Циклоспорин - мощное иммуномодулирующее средство, применяемое для лечения тяжелых и торпидных случаев атопического дерматита и дерматита кистей. К сожалению, после прекращения приема циклоспорина часто возникают рецидивы.
б) Наблюдение пациента врачом. Пациенты с хроническим дерматитом кистей психологически нуждаются в наблюдении врача до достижения контроля над заболеванием.
в) Список использованной литературы:
1. Warshaw Е, Lee G, Storrs FJ. Hand dermatitis: A review of clinical features, therapeutic options, and long-term outcomes. Am J Contact Dermat. 2003; 14:119-137.
2. Bolognia J. Dermatology. Mosby, London, 2003.
3. Warshaw EM, Ahmed RL, Belsito DV, et al. Contact dermatitis of the hands: Cross-sectional analyses of North American Contact Dermatitis Group Data, 1994-2004. J Am Acad Dermatol. 2007; 57(2):301-314.
4. Li LF,Wang J. Contact hypersensitivity in hand dermatitis. Contact Dermatitis. 2002;47:206-209.
5. Kucharekova M,Van De Kerkhof PC,Van Der Valk PG.A randomized comparison of an emollient containing skin-related lipids with a petrolatum based emollient as adjunct in the treatment of chronic hand dermatitis. Contact Dermatitis. 2003;48:293-299.
6. Warshaw F.M. Therapeutic options for chronic hand dermatitis. Dermatol Ther. 2004;17:240-250.
Форма выпуска, упаковка и состав препарата Прополис
Мазь для наружного применения гомеопатическая однородная от светло-желтого до желтовато-коричневого цвета с характерным запахом прополиса.
| 100 г | |
| Прополис (Propolis), настойка гомеопатическая матричная | 5 г |
Вспомогательные вещества: вазелин до 100 г.
25 г - банки оранжевого стекла (1) - пачки картонные.
30 г - тубы алюминиевые (1) - пачки картонные.
Фармакологическое действие
Показания препарата Прополис
- хроническая экзема и нейродермиты в составе комплексной терапии.
Режим дозирования
Мазь наносят равномерным тонким слоем на пораженные участки кожи 1-2 раза в сутки. Продолжительность применения мази зависит от лечебного эффекта и составляет 1-2 недели.
Побочное действие
Возможны аллергические реакции.
Противопоказания к применению
- повышенная чувствительность к компонентам препарата.
Лекарственное взаимодействие
Условия хранения препарата Прополис
При температуре не выше +20°С. Хранить в недоступном для детей месте!
Срок годности препарата Прополис
Условия реализации
Контакты для обращений
МОСКОВСКАЯ ФАРМАЦЕВТИЧЕСКАЯ ФАБРИКА ЗАО (Россия)
125239 Москва, Фармацевтический пр-д 1
Тел.: (495) 956-05-71; Факс: (495) 459-41-12
Информация о препаратах, отпускаемых по рецепту, размещенная на сайте, предназначена только для специалистов. Информация, содержащаяся на сайте, не должна использоваться пациентами для принятия самостоятельного решения о применении представленных лекарственных препаратов и не может служить заменой очной консультации врача.
Свидетельство о регистрации средства массовой информации Эл № ФС77-79153 выдано Федеральной службой по надзору в сфере связи, информационных технологий и массовых коммуникаций (Роскомнадзор) 15 сентября 2020 года.


Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Псориаз является хронической болезнью – ему характерны стадии обострения, которые сменяются периодами ремиссии. Причина развития этого заболевания пока не выявлена, поэтому устранить его окончательно пока невозможно, вследствие чего лечение является симптоматическим, с целью достичь максимально продолжительной ремиссии. В наши дни для этого часто применяются натуральные лекарственные препараты, а среди них одним из самых популярных является прополис при псориазе.
Код по АТХ
Действующие вещества
Фармакологическое действие
Показания к применению прополиса при псориазе
Среди показаний к использованию – различные формы и степени псориаза.

[1], [2]
Код по МКБ-10
Фармакодинамика
Применение прополиса как в чистом его виде, так и в форме растворов, настоек, а также мазей позволяет оказывать на организм такие полезные воздействия:
- бактерицидное – данное свойство схоже по своей эффективности с действием мощных антибиотиков. Эффект обеспечивается присутствием достаточного количества флавоноидов, а также повышенной концентрацией молекул ароматического типа. Благодаря действию пчелиного клея ослабляется влияние на организм дрожжевых грибков, а также вирусов;
- обезболивающее – благодаря содержанию в прополисе эфирных масел;
- восстанавливающее и ранозаживляющее – позволяет прополису быстро восстанавливать кожные ткани, поражённые псориазом;
- противовоспалительное – подобное воздействие позволяет применять прополис при различных кожных патологиях (в том числе и при псориазе), которые сопровождаются воспалительным процессом;
- иммуномодулирующее – в лечении псориаза данное свойство прополиса играет очень важную роль, так как существует версия, что эта болезнь возникает вследствие сбоя в функционировании иммунной системы;
- противоопухолевое – так как пчелиный клей содержит вещества, позволяющие замедлить рост и размножение раковых клеток. Помимо этого они очищают мембраны клеток, а также локализуют процесс развития опухоли. Также благодаря этим элементам осуществляется регуляция клеточного деления, вследствие чего заметно сокращается интенсивность шелушения кожи из-за псориаза.
Небольшие дозировки прополиса позитивно влияют на кишечную и желудочную моторику, а кроме этого усиливают секрецию, в результате чего ускоряется процесс выведения из организма отходов, а вместе с этим ослабляется проявление симптомов псориаза.

[3], [4]
Способ применения и дозы
При лечении псориаза довольно действенным является использование специальных прополисно-восковых холстов. Чтобы получить такой холст, следует расстелить его в улье и дождаться, когда пчёлы пропитают его воском с прополисом. Далее ткань нужно достать и приложить к областям кожи, поражённым псориазом. В результате контакта с эпидермисом эти вещества начинают размягчаться, а чешуйки псориаза приклеиваются к этим веществам, что позволяет удалить их быстро и без боли.
Пероральный приём чистого прополиса также даёт хороший эффект – лекарство нужно пить каждый день в дозировке около 0,5-2 г. Длительность такого курса составляет 2-3 месяца. Считается, что такой метод лечения более действенен, если его сочетать с накладыванием стерильных тампонов, обработанных 10%-ной прополисной мазью (на основе ланолина либо подсолнечного масла), на участки, затронутые псориазом.
Кроме того, можно использовать 20%-ную мазь в сочетании с прополисными таблетками по 0,3 г (максимум 3 штуки за сутки). Мазь следует наносить таким образом – места локализации бляшек обработать сначала H2O2, а после промокнуть отрезком ткани (лучше взять хлопчатобумажную) либо стерильным тампоном. Далее накрыть этот участок салфеткой с мазью либо обработать при помощи тампона. Благодаря лекарству проходит зуд, сухость кожного покрова, а также боль. Помимо этого травмированные ткани начинают заживать быстрее.
Разрешается также употреблять прополисную мазь перорально. Максимально допустимая однократная дозировка равна 0,5 чайной ложки. После употребления лекарства нужно выпить тёплого молока. Этот способ можно применять, когда псориаз находится в стадии обострения.
Чтобы избавиться от ограниченных псориатических бляшек, а помимо этого при заболевании себорейного типа, следует пользоваться 10-15%-ной прополисной настойкой на спиртовой основе, а также 10%-ным раствором.
Наиболее простым методом лечения патологии с помощью прополиса является обычное разжёвывание этого вещества до полноценного его растворения. Эту процедуру следует выполнять 2-3 раза за день. Продолжаться такой курс лечения должен около 3-х месяцев, а в случае застарелой формы патологии – в течение 1 года. Чтобы повысить эффективность этого метода, можно сочетать его с использованием маточного молочка (следует класть по 100 г этого средства под язык) – чтобы укрепить таким образом иммунную систему.
Хороший эффект приносит также добавление небольшого кусочка прополиса в ванночку с прочими лечебными травами – такими, как чистотел и ромашка, а также календула с душицей. Купание в такой ванне оказывает положительное воздействие на кожный покров.
В случае ладонно-подошвенного псориаза применяются прополисные мази или пасты, которыми следует смазывать поражённые области под повязку. Выполнять подобную процедуру следует, пока не утихнет воспалительный процесс.
Мази с прополисом при псориазе
Прополисная мазь – это одно из наиболее популярных лекарственных средств при псориазе. Она помогает убрать болевые ощущения и воспалительный процесс, а также ускоряет регенерацию кожного покрова. Изготовить такую мазь можно и на дому. Для этого требуется 0,5 кг сливочного масла, которые следует держать на огне до закипания. Далее ёмкость с маслом снимают с огня, и добавляют в неё мелко натёртый прополис (50 г). Затем эту смесь нужно размешать до состояния однородной массы и остудить.
Существует также холодный метод изготовления мази – в этом случае прополис нужно толочь в ступке вместе с маслом. Вместо масла можно брать смесь из ланолина с вазелином (пропорции – 1к2) либо чистый вазелин. В результате мазь должна получиться полужидкой. Готовое лекарство следует содержать в закрытой ёмкости.
Масляный прополис изготовляется следующим образом – требуются такие ингредиенты, как 15 г измельченного прополиса, 100 г масла (несоленого), а также 5 мл вскипяченной воды. Их нужно поместить в ёмкость и кипятить около 15 минут на водной бане, при этом иногда помешивая смесь ложкой. Готовое средство нужно сразу профильтровать сквозь марлю, и вылить в тёмную ёмкость. К жидкости добавить остатки профильтрованной массы и мешать, пока она не остынет. Далее ёмкость закрыть и поставить в прохладное место. Получившаяся мазь должна быть полутвёрдой. Она приобретает желтовато-коричневый оттенок и имеет приятный запах.

[16], [17], [18], [19], [20]
Настойки прополиса при псориазе
Высокоэффективным средством при псориазе является и прополисная настойка. Изготовляется она таким способом – в тёмную стеклянную ёмкость нужно залить 1 л этанола (70% либо 96%), а также добавить туда около 100-150 г мелко натёртого прополиса. После этого закрыть раствор и держать около 2-3-х недель в закрытом от света месте. В течение этого периода нужно иногда помешивать раствор. Температурные условия в месте содержания настойки – не больше 20-25-ти градусов. Получившуюся настойку нужно профильтровать сквозь 2 марлевых слоя либо фильтр из бумаги, после чего держать в тёмной закрытой ёмкости.
Противопоказания
Среди противопоказаний к использованию прополиса – некоторые заболевания внутренних органов. Но нужно учесть, что пока нет достоверной информации о влиянии ЛС с прополисом на работу внутренних органов, а также протекание различных патологий.
Не рекомендуется применять прополис, если пациент болеет сахарным диабетом, а также при наличии у него индивидуальной непереносимости к этому веществу. Противопоказаниями также являются такие патологии:
- имеющие любую природу опухолевые новообразования;
- нефролитиаз;
- печеночные патологии;
- панкреатит;
- болезнь ЖВП;
- атоническая форма бронхиальной астмы;
- сезонный аллергический риноконъюнктивит;
- аллергический насморк;
- дерматит, а помимо этого крапивница либо экзема;
- диатез.

[5], [6], [7], [8], [9], [10]
Побочные действия прополиса при псориазе
Пользуясь прополисом при псориазе, нужно действовать осторожно, потому как у него довольно сильный аллергенное эффект. Статистика показывает, что примерно 2-8% людей с повышенной чувствительностью к пчеловодческой продукции имеют аллергию на прополис. Также вещество содержит мощные сенситезаторы, которые довольно часто вызывают появление дерматитов контактного типа, а также иных кожных патологий.

[11], [12], [13], [14], [15]
Передозировка
Хотя прополис не имеет токсических свойств, при пероральном употреблении нужно внимательно следить за дозировкой. Вследствие превышения максимально допустимого предела может развиться анафилаксия либо начаться приступ удушья.

[21], [22]

В клинику 5 декабря 2020 года обратился пациент с жалобами на болезненные высыпания и жжение в области ладоней и стоп, болезненность большого пальца правой стопы и изменение ногтей.
Жалобы
Высыпания локализовались на ладонях и стопах. Болезненность умеренная, усиливалась при ходьбе и контакте с водой.
Боль часто усиливалась к концу рабочего дня. Обезболивающие препараты облегчали её на несколько часов, но полностью не устраняли. После сна боль, как правило, снижалась или полностью исчезала.
Анамнез
Впервые высыпания появились в 2001 году. Пациент связывал их со стрессом. Количество обострений не помнит.
Высыпания на стопах появились месяц назад. Боли в области большого пальца правой стопы беспокоят две недели.
Самостоятельно периодически использовал крем Акридерм, который временно оказывал положительный эффект.
Был осмотрен ревматологом и хирургом. Ревматолог поставил диагноз «п сориатический артрит, олигоартритический вариант на фоне очагового псориаза ладоней и подошв » . Хирург предположил, что это псориаз.
Сопутствующие заболевания: гипертоническая болезнь II стадии, алиментарное ожирение II степени, остеохондроз поясничного отдела позвоночника.
Обследование
Патологический процесс расположен на ладонях и подошвах, представлен полиморфной сыпью в виде папул, пустул, чешуек и единичных эритематозно-сквамозных бляшек на локтях и передней поверхности правой голени (см. фото).
На ногтевых пластинах есть углубления, напоминающие ямочки напёрстка. Наблюдается частичный онихолизис (отслоение ногтя от ногтевого ложа) и п одногтевая псориатическая эритема. При такой экземе под ногтями образуются кровоизлияния, выглядящие как красные точки или пятна. Сами ногти толстые, мутные, слоятся, околоногтевой валик кончиков пальцев воспалён.
По результатам МРТ шейного отдела позвоночника выявлены дегенеративные изменения межпозвонковых дисков, дискоэкзофитарные комплексы позвонков С3–С4, С5–С6, С6–С7, спондилёз, спондилоартрозы шейного отдела позвоночника.
По результатам общего анализа крови: СОЭ (скорость оседания эритроцитов) 46 мм/ч, размер, количество лейкоцитов увеличено (13,3 × 10^9/л), С-реактивный белок 30,68, мм/л, ревмофактор 11,3 МЕ/л, мочевая кислота 457 мкм/л, холестерин 5,54 ммоль/л.

Экзема — один из распространенных видов дерматоза (заболевания кожи) наряду с дерматитом и псориазом. Бывает острой или хронической (рецидивирующей). В последнем случае болезнь протекает со сменой периодов обострения и ремиссии (облегчения), когда симптомы ослабевают или исчезают почти полностью.
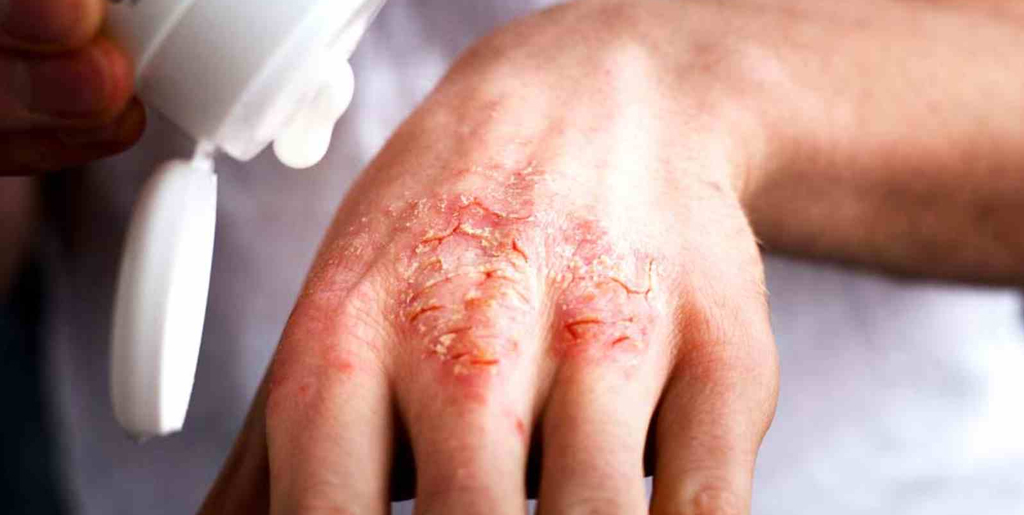
Почему экзема становится хронической
Хроническая экзема развивается, если долгое время не лечить острую стадию заболевания. Другой причиной выступает постоянное влияние на человека аллергенов. Из-за этого острая форма не поддается лечению и переходит в хроническую. К этому приводят аллергены, попадающие в организм через органы дыхания, пищеварительную систему, а также контактные аллергены, которые негативно влияют на кожу. Также хроническое воспаление поддерживают:
- долгий контакт с водой, особенно горячей;
- хронические бактериальные, грибковые инфекции;
- постоянный стресс, эмоциональное перенапряжение и недостаток сна;
- воздействие на кожу горячего, сухого или холодного воздуха.
Это основные причины хронической экземы. Кроме того, рецидивирующее течение свойственно ряду определенных форм заболевания:
- Дисгидротической экземы. Для заболевания характерно сезонное обострение, т. е. усиление симптомов при смене двух контрастных сезонов — жаркого лета и холодной зимы.
- Нуммулярной экземы. Ее можно распознать по высыпаниям, которые по форме напоминают монеты. Без лечения болезнь длится неделями и месяцами, усугубляясь со временем. И даже после лечения болезнь легко может вернуться, т. е. пациент вновь сталкивается с обострениями.
- Варикозной экземы. Возникает при хронической недостаточности вен ног, при которой замедляется кровообращение. Экзема встречается у 2,7-10% пациентов с таким диагнозом. Болезнь имеет хроническое, рецидивирующее течение и склонность к прогрессированию.
- Себорейной экземы. Еще одна хроническая форма, причиной которой выступает неправильная работа сальных желез. Из-за этого на волосистой части головы, лбу и крыльях носа возникают розовые зудящие пятна.
Особенности протекания хронической экземы и отличия от острой
О хронизации процесса можно говорить, если впервые возникшие симптомы не прошли за 2 месяца. Экзема хронического течения, в отличие от острой, протекает в 2 стадии, такие как обострение и ремиссия, которые сменяют друг друга. Рецидивы обычно происходят в холодное время года, а в теплое можно заметить улучшение. Кроме низкой температуры обострение могут спровоцировать:
- повышенная потливость;
- контакт с аллергенами, например, цветочной пыльцой;
- стрессы и переживания;
- ослабление иммунитета;
- прием некоторых лекарств;
- употребление аллергенных продуктов.
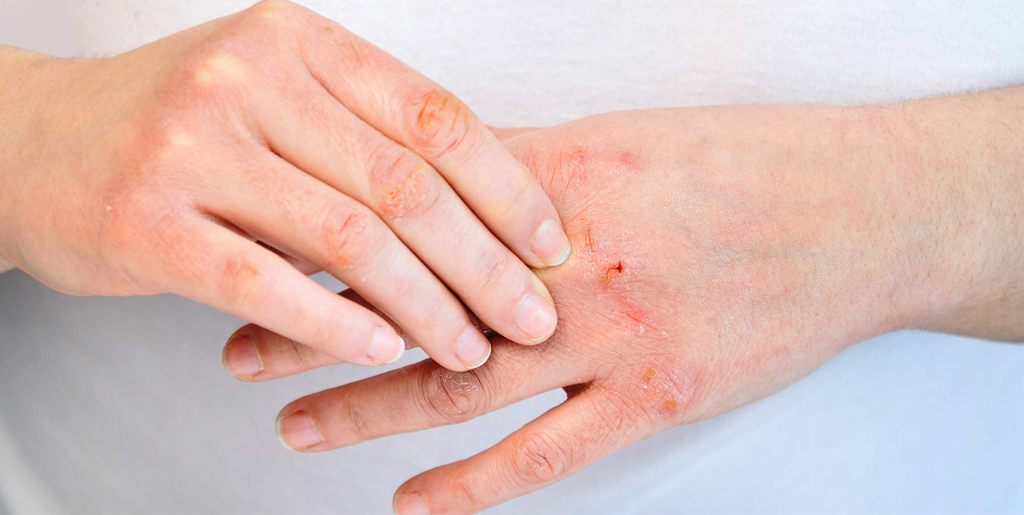
При хронической стадии экземы всегда есть сыпь и зуд. Причем зуд обычно предшествует появлению высыпаний и по нему можно определить, что скоро произойдет обострение. При хронической экземе на коже больше сухих корок, чем мокнущих высыпаний, из-за чего такую форму заболевания иногда называют сухой. Корки трескаются, сильно зудят, вызывая дискомфорт и даже бессонницу.
При обострении признаки хронической экземы усиливаются. Рядом с сухими корками появляются новые мокнущие высыпания, но из них выходит меньше экссудата, чем при острой форме. К другим характерным симптомам относятся:
- сильное шелушение кожи;
- нарушение пигментации кожи, развитие пигментных пятен;
- выраженный линейный рисунок на коже;
- чрезмерное уплотнение и огрубение очагов высыпания;
- расчесы и трещинки на участках утолщения.
Хроническая экзема в стадии ремиссии проявляется постоянным шелушением очагов поражения. Кожа на этих местах рубцуется, поэтому становится плотной, может приобретать сине-красный оттенок у смуглых людей и бледно-розовый или бежевый у светлокожих.
Как лечить хроническую экзему
Острая и хроническая экзема имеют несколько разные принципы лечения. Это обусловлено тем, что рецидивирующая форма заболевания сложно поддается терапии, обострения все равно часто происходят. Поэтому важно обратиться к врачу как можно раньше, чтобы не затягивать процесс.

Основные принципы борьбы с хронической экземой:
- Исключить провоцирующие факторы. Необходимо прекратить влияние негативных факторов на организм. Если это аллерген, нужно его устранить, исключить контакт с кожей, если стресс — избавиться от переживаний, если прием лекарств — обратиться к врачу за назначением аналогов.
- Снять зуд. Чтобы человек перестал травмировать кожу расчесыванием и усугублять процесс, необходимо избавить его от зуда. Для этих целей применяют антигистаминные препараты.
- Устранить сухость кожи. В этом помогают отшелушивающие эмульсии и влажные компрессы, которые кроме увлажнения кожи уменьшают зуд.
Главное в лечении — остановить воспаление. Здесь необходима эффективная мазь от хронической зудящей экземы, которая обладает нужным противовоспалительным действием, но не является для кожи провоцирующим фактором и не имеет большое количество побочных эффектов. В клинике «ПсорМак» для этих целей применяется особая мазь на растительных компонентах, разработанная по собственному рецепту. В отличие от гормональных средств она не вызывает обострений и не усугубляет течение болезни.
Лечение экземы всегда назначается индивидуально. Поэтому, если вы столкнулись с заболеванием и вам кажется или вы уверены, что оно перешло в хроническую стадию — обратитесь к дерматологу клиники «ПсорМак». В рамках консультации специалист поставит предварительный диагноз, назначит дополнительные исследования, на основе которых пропишет действенные препараты и даст другие рекомендации для достижения ремиссии заболевания.
Читайте также:

