Пролежни при компрессионном переломе
Обновлено: 30.04.2024
Лечение перелома позвоночника – сложный процесс. Реабилитация пациента после травмы занимает достаточно много времени, а иногда и всю жизнь. Переломы, в которых не поврежден спинной мозг, делят на три степени:
- Первая – высота, при которой позвонок уменьшается менее чем наполовину;
- Вторая – высота уменьшается наполовину;
- Третья – определяется сокращение высоты позвонка более чем на 50 %.
Перелом позвоночника может сопровождаться нарушением целостности спинного мозга, который отвечает за передачу импульсов к периферическим нервным окончаниям и обратно. При его повреждении связь прерывается, и органы и системы организма начинают работать неправильно или отключаются. Частое явление после перелома позвоночника – неполные и полные параличи. Диагностику и лечение перелома позвоночника с помощью современных методик осуществляют врачи Юсуповской больницы.
Травматологи круглосуточно оказывают неотложную помощь пострадавшим с переломом позвоночника любой сложности. В Юсуповской больнице созданы условия для комфортного лечения пациентов консервативными методами. Травматологи в совершенстве владеют техникой всех оперативных вмешательств. При повреждении спинного мозга пациентов консультирует нейрохирург. Специалисты клиники реабилитации применяют инновационные методики восстановительной терапии. Реабилитационные мероприятия начинают проводить с первого дня поступления пациента в стационар. После выписки из больницы пациент получает разработанные специалистами клиники реабилитации индивидуальные рекомендации по восстановительному лечению.
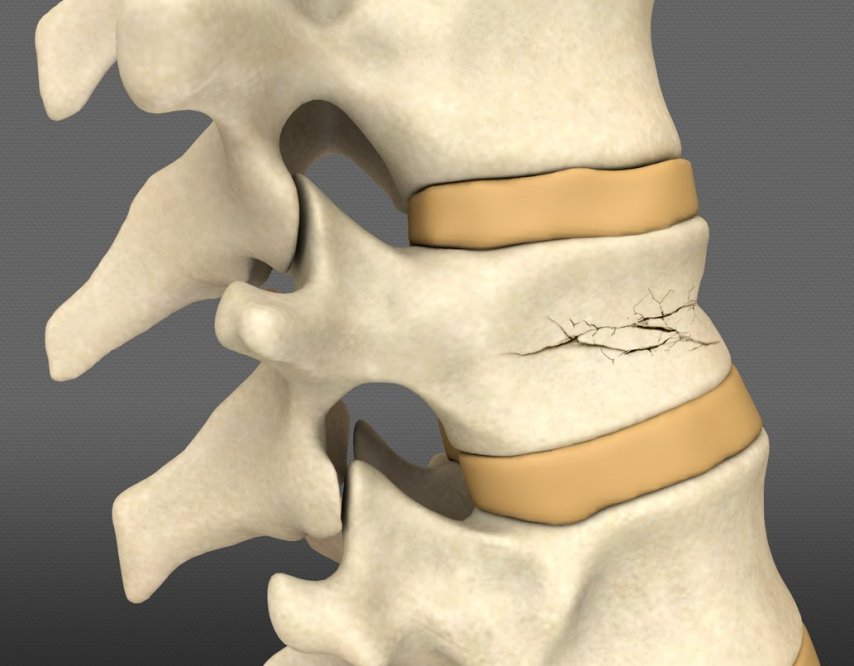
Компрессионный перелом поясничных позвонков
Компрессионный перелом позвоночника возникает в результате сильного давления (компрессии) на позвонки. Выделяют компрессионный стабильный и нестабильный перелом позвоночника. При стабильном переломе повреждается только передний или задний отдел позвонка. После травмы он не смещается, а позвоночный столб сохраняет стабильность. При нестабильном переломе страдают и задний и передний отделы позвонка, что может привести к его смещению.
Компрессионный перелом позвоночника возникает вследствие дорожно-транспортной аварии, падения с высоты, при прыжке. Достаточно часто страдает поясничный отдел позвоночника. В нем насчитывают 5 позвонков, которые могут быть повреждены одиночно или множественно. Наиболее опасен осколочный перелом позвоночника, поскольку в этом случае части кости могут продвигаться и повреждать спинной мозг.
Провоцирующие факторы появления перелома поясничного отдела позвоночника – различные заболевания опорно-двигательного аппарата (остеохондроз, радикулит, остеопороз). При наличии дегенеративно-дистрофических изменений костная ткань теряет нормальную прочность и подвергается разрушению. В некоторых случаях перелом позвоночника развивается постепенно (разрушается костная ткань позвонка) и пациент длительный период времени не обращается к врачу, поскольку клинические проявления слабые. В этом и заключается опасность дегенеративно-дистрофических патологий: их лечение начинается уже на поздних стадиях, когда вылечить человека достаточно сложно.
При переломе в поясничном отделе позвоночника могут возникать следующие симптомы:
- Сильная острая боль;
- Онемение нижней части туловища;
- Нарушение двигательной функции нижних конечностей;
- Расстройство работы кишечника (после перелома у пациентов может развиться паралитическая непроходимость кишечника, когда отсутствует опорожнение, при этом живот сильно болезненно надувается, появляется тошнота и рвота);
- Паралич нижней части туловища.
Реабилитация после перелома позвоночника поясничного отдела требует много усилий и времени. Длительность и интенсивность реабилитации будет зависеть от масштабов повреждения позвоночника. Для полноценного восстановления может потребоваться не один курс реабилитации.
Перелом грудного отдела позвоночника
Грудной отдел позвоночника насчитывает 12 позвонков, которые расположены между шеей и поясницей. Перелом грудного отдела может возникнуть в результате травмы, сильного давления (компрессии) на позвоночник или дегенеративных изменений. В зависимости от количества поврежденных позвонков переломы бывают одиночные и множественные, по степени тяжести – стабильные и нестабильные. При нестабильном переломе, а также при повреждении нескольких позвонков в результате прогрессирования дегенеративно-дистрофического заболевания отчетливо визуализируется искривление позвоночника, наблюдается формирование «горба».
Лечение компрессионного и патологического перелома грудного отдела позвоночника начинают незамедлительно, поскольку повреждения в этом отделе оказывают влияние на внутренние органы, расположенные в грудной клетке. Перелом грудного отдела позвоночника может сопровождаться нарушением следующих функций:
- Дыхания (вплоть до удушья);
- Работы сердца (аритмией, тахикардией);
- Глотания.
При повреждении спинного мозга в грудном отделе возникает слабость в верхних и нижних конечностях. При значительном нарушении целостности вещества мозга может развиться паралич области тела ниже зоны повреждения. Реабилитация после перелома позвоночника грудного отдела занимает несколько месяцев. Это сложная травма, которая требует значительных усилий лечащего врача и пациента для достижения положительного результата.
Перелом шейного отдела позвоночника
Последствия перелома шейного отдела позвоночника наиболее серьезные. При переломе позвонков чаще повреждается спинной мозг, реже – продолговатый. Нарушение целостности спинного мозга может привести к полному параличу или летальному исходу.
В шейном отделе позвоночника насчитывается 7 позвонков. Первые три травмируются значительно реже остальных, но именно их повреждение приводит к наиболее тяжелым последствиям. Перелом первого позвонка (атланта) также называют переломом Джефферсона. При данной травме человек ощущает резкую боль в области шеи и затылка. Существует большая вероятность повреждения спинного мозга.
Еще один вид травмы шейного отдела – перелом «палача». В этом случае шейный позвонок меняет свое положение относительно других позвонков, смещается. Травма возникает в результате резкого движения шеей или сильной компрессии позвоночника. При переломе второго шейного позвонка человек может потерять сознание, отмечается нарушение чувствительности в верхних конечностях. Тяжелый перелом второго шейного позвонка часто приводит к гибели человека.
Восстановление позвоночника и устранение болей после перелома выполняется в условиях стационара. Пациенту необходимо будет пройти длительный курс лечения и реабилитации после компрессионного перелома позвоночника шейного отдела.
Последствия
Последствия компрессионного перелома позвоночника могут быть очень тяжелыми. Их серьезность зависит от тяжести полученной травмы, масштабов поражения позвоночника, адекватности выполненной терапии. Осложнения после перелома позвоночника могут возникнуть при сильной травме, неправильной транспортировке пострадавшего, оказании ему непрофессиональной помощи. Поэтому в случае появления подозрений на перелом позвоночника необходимо вызвать скорую помощь и не трогать пострадавшего (конечно, если его положение не угрожает жизни).
К последствиям перелома позвоночника относят:
- Нестабильность позвонков в позвоночном столбе;
- Нарушение проводимости нервных волокон в результате сдавливания нервных корешков позвоночника;
- Радикулит;
- Искривление позвоночника;
- Формирование кифоза (горба);
- Постоянные боли в спине;
- Нарушение дыхания;
- Костную мозоль;
- Межпозвоночную грыжу;
- Инфицирование поврежденного участка;
- Воспаление и нагноение;
- Паралич конечностей.
К урологическим последствиям перелома позвоночника относят нарушение актов мочеиспускания, работы мочевыводящей системы. В некоторых случаях у пациентов наблюдается эректильная дисфункция.

Диагностика
В Юсуповской больнице при подозрении на наличие перелома позвоночника проводят комплексное обследование пациента. Оно включает следующие исследования:
- Компьютерную томографию – для детального изучения структуры всех поврежденных позвонков;
- Рентгенографию позвоночника – с целью выявления поврежденного позвонка;
- Миелографию – даёт возможность оценить общее состояние спинного мозга в районе травмы;
- Магнитно-резонансную томографию – определяет наличие повреждений мягких тканей.
После получения результатов исследований лечащий врач их анализирует и устанавливает окончательный диагноз.
Лечение и реабилитация
Восстановление после перелома позвоночника требует многих манипуляций, ответственного подхода со стороны пациента и лечащего врача. Лечение перелома позвоночника может быть консервативным или хирургическим. Консервативная терапия заключается в полном обездвиживании спины и обеспечении полного покоя пациента (лежачий режим). Консервативное лечение применяют при незначительных нетяжёлых повреждениях. При переломах второй и третьей степени, со смещением, при множественном или оскольчатом переломе требуется хирургическое вмешательство. Во время операции выполняется стабилизация позвонков, устранение осколков, которые могут повредить спинной мозг, выполняется реконструкция тканей позвоночника.
Пациента с переломом позвоночника укладывают на специальную кровать, под матрасом которой находится жесткая поверхность. Больному фиксируют позвоночник, принимают меры, чтобы при длительном пребывании на постельном режиме не развились пролежни. Лечение перелома позвоночника проводится в комплексе с лечебной физкультурой и физиотерапевтическими процедурами. Для восстановления дыхательной функции пациент под руководством инструктора ЛФК каждый день выполняет дыхательные упражнения. Для улучшения кровообращения используют специальные кровати, на которых можно приподнимать голову и конечности, постоянно изменять положение тела пациента, не навредив ему.
Длительность курса восстановительной терапии после окончания основного этапа лечения составляет от нескольких недель до нескольких месяцев. Реабилитация после компрессионного перелома позвоночника у пожилых людей требует больше времени, поскольку ткани у людей старшего возраста срастаются хуже. Она включает следующие мероприятия:
- Медикаментозную блокаду;
- Иглоукалывание;
- Ношение специального корсета;
- Физиотерапию;
- Рефлексотерапию;
- Массаж;
- Лечебную физкультуру.
Корсет при компрессионном переломе грудного и других отделов позвоночника дополнительно фиксирует позвоночный столб. Он способствует стабилизации позвонков и снижению воздействия на них нагрузок. Использование корсета обязательно при компрессионном переломе позвоночника. Он может быть выполнен из гипса или современных эластичных материалов с элементами жесткости, которые обеспечивают полную иммобилизацию позвоночника. При использовании подобных фиксирующих изделий можно со временем ослаблять жесткость фиксации, что способствует постепенному восстановлению двигательной активности. Корсет после перелома позвоночника обычно носят 3-4 месяца в зависимости от тяжести перелома.
ЛФК при компрессионном переломе способствует возобновлению движений позвоночника, нормализует работу мышц. За время ношения жесткого корсета мускулатура спины практически атрофируется. Для нормализации её работы необходимо выполнять специальный комплекс упражнений.
После компрессионного перелома позвоночника ЛФК способствует:
- Укреплению мышц спины;
- Нормализации гибкости позвоночника;
- Восстановлению обменных процессов в тканях;
- Улучшению координации движений.
ЛФК при компрессионном переломе позвоночника поясничного и других отделов требует от больного самодисциплины. Упражнения при компрессионном переломе грудного и других отделов позвоночника на первом этапе восстановления будут болезненны и очень неприятны. Тем не менее, без гимнастики двигательную активность восстановить не получится. Упражнения подбираются врачом совместно с инструктором ЛФК. В начале курса реабилитации упражнения выполняются под контролем лечащего врача. Когда пациент освоит элементы гимнастики, он занимается самостоятельно. После прохождения основного курса необходимо продолжать выполнение упражнений в домашних условиях для исключения появления осложнений.
Реабилитация после операции на позвоночнике
Реабилитация после операции на позвоночнике включает не только лечебную физкультуру, массажи, занятия на тренажерах, медикаментозную терапию, но также помощь психолога, которая порой остро необходима. После травмы или операции на позвоночнике жизнь больного резко меняется, он не может заниматься прежней деятельностью, испытывает сильные боли, ограничен в движении.
Восстановление после операции на позвоночнике начинается со снятия болевого синдрома, затем с легких упражнений с последующим переходом на более высокие нагрузки. Помощь психолога позволяет привести больного к душевному равновесию, помочь поверить в себя, ускорить процесс восстановления.
Реабилитация после операции (с металлоконструкцией)
При переломе позвоночника травматологи во время операции часто устанавливают металлоконструкции. С помощью специальных металлических пластин пациенту стабилизируют нужный отдел позвоночника. Срок реабилитации зависит от области и степени поражения.
После операции специалисты клиники реабилитации делают массаж, отпускают физиотерапевтические процедуры, проводят занятия лечебной физкультурой. Пациент в течение определенного врачом времени носить специальный медицинский корсет, который помогает адаптироваться к имплантату. Выполнение всех рекомендаций врача, ежедневное выполнение специальных упражнений способствует восстановлению позвоночника, ускоряет процесс адаптации.
Реабилитация после перелома позвоночника в Москве
Качественное восстановление после травмы позвоночника выполняют в Юсуповской больнице. На базе больницы функционирует клиника реабилитации, где с пациентами работают лучшие специалисты в области восстановительной терапии. Реабилитацию компрессионного перелома позвоночника осуществляют опытные физиотерапевты, массажисты, инструкторы ЛФК.
В Юсуповской больнице реабилитация перелома позвоночника выполняется строго по индивидуальному плану, что позволяет получить наилучший результат в лечении пациента. Записаться на прием к специалистам клиники реабилитации, уточнить информацию о работе центра и другой интересующий вопрос можно по телефону Юсуповской больницы.
Компрессионный перелом позвоночника — эта патология довольно сильно распространена среди современного человечества и вызывается в первую очередь автомобильными авариями, падениями с высоты и нырянием в неглубокий для роста человека водоём, остеопорозом костей и т.д.

Механизм формирования компрессионного перелома тел позвонков с сопутствующим хлыстовым растяжением мышц и связок шейного отдела позвоночника.
Различают осложнённые и неосложнённые компрессионные переломы позвоночника. В неосложнённом случае компрессионного перелома позвоночника у пострадавшего отсутствует какая либо неврологическая симптоматика, кроме локальной боли или чувства дискомфорат в остром периоде травмы. При рентгенографии в случае перелома позвоночника выявляется снижение высоты тела позвонка, возможно обнаружение свободных фрагментов (осколков), линии перелома дужки или остистого отростка позвонка.
Эти боли возникают от раздражения нервных чувствительных окончаний в зоне компрессионного перелома позвоночника, в процессе течения болезни они будут исчезать вплоть до полного выздоровления пациента.

Компрессионный перелом тел позвонков шейного отдела позвоночника со сдавлением спинного мозга.

На фронтальном срезе тела позвонка выявляется остеопороз губчатого вещества кости.
Такие компрессионные переломы позвоночника часто случаются при падении с небольшой высоты или у людей пожилого возраста с остеопорозом, когда достаточно небольшого усилия для того, чтобы тело позвонка приплюснулось и снизилось по высоте.
Часто такие компрессионные переломы позвоночника со снижением высоты тела позвонка не диагностируются сразу, так как не причиняют большого неудобства самому больному, и выявляются случайно при рентгенологическом исследовании по другому поводу.


Компрессионный перелом тела позвонка.
Диагностика компрессионного перелома позвоночника
Диагностика компрессионного перелома позвоночника со снижением высоты тела позвонка начинается с неврологического и ортопедического осмотра у врача. По результатам консультации могут быть назначены дополнительно следующие диагностические процедуры:
Процедура измерения плотности костной ткани при подозрении на остеопороз кости называется денситометрией. Денситометрия, или измерение плотности костной ткани, производится на специальном измерительном оборудовании.

На МРТ шейного отдела позвоночника виден компрессионный перелом тела позвонка, осложнённый сдавлением спинного мозга (указаны стрелками).
Двухэнергетическая КТ позвоночника может понижать информацию от кальция, что позволяет различать старый и новой компрессионный перелом позвонка (у пациента с историей мелкоклеточного рака правого легкого удалось выявить усиление сигнала на месте отёка костного мозга).
Осложнения компрессионного перелома позвоночника
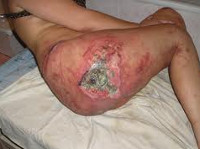
Пролежни — это последствия компрессионного перелома позвоночника со сдавлением спинного мозга. Пролежни возникают в результате длительного лежания обездвиженного больного на спине. Пролежни всегда требуют продолжительного лечения, т.к. нарушена нейротрофическая функция ниже уровня травмы спинного мозга, которая сильно замедляет процесс заживления в зонах некроза.
Осложнённые компрессионного переломы позвоночника со сдавлением спинного мозга сопровождаются помимо местных болей вдоль места перелома позвоночника так же наличием неврологических расстройств. К ним относятся двигательные и чувствительные нарушения проводящих и регулирующих функций спинного мозга, которые в особо сложных случаях приводят к тяжёлой инвалидизации с образованием незаживающих пролежней и даже гибели больного.

Нейротрофические пролежни — это последствия нарушения иннервации после компрессионного перелома позвоночника со сдавлением спинного мозга.
Лечение компрессионного перелома позвоночника
Оперативное лечение компрессионных переломов грудных и поясничных позвонков от Th5 до L5 со снижением высоты тела позвонка позволяет восстанавливать высоту тела позвонка и образовать пустоты в губчатой костной ткани. Эти операции по восстановление высоты тела позвонка называются кифопластика и вертебропластика и проводятся при лечение компрессионного перелома тела позвонка.
Консервативное лечение компрессионного перелома позвоночника со снижением высоты тела позвонка включает в себя:
- соблюдение постельного режима в остром периоде, (УВЧ , СМТ и т.д.), ,
- ношение специального фиксирующего экстензионного корсета.

Ношение разгибающего (экстензионного) корсета при лечении компрессионного перелома позвоночника со снижением высоты тела позвонка.
Ношение разгибающего (экстензионного) корсета при компрессионных переломах позвоночника способствует расправлению места компрессионного перелома тела позвонка и создает дополнительную фиксацию по оси позвоночника.

Ношение разгибающего (экстензионного) корсета при лечении компрессионного перелома позвоночника со снижением высоты тела позвонка.
Сроки ношение разгибающего (экстензионного) корсета в среднем могут составлять от 1,5 до 2 месяцев с момента возникновения перелома позвоночника.
С целью снижение болевого синдрома при компрессионных переломах позвонков рекомендуется интраназальный спрей «Миакальцик» (Кальцитонин).
У тяжелых больных, чья двигательная активность ограничена (лежачие больные с травмами позвоночника, переломами шейки бедра и пр.) очень часто образуются пролежни как результат длительного сдавливания мягких тканей в районе костных выступов. Каждый шестой пациент, прикованный к постели, имеет пролежни либо подвергается риску их развития в ближайшем будущем. К группе повышенного риска можно отнести пациентов со следующими состояниями:
- Преклонный возраст.
- Ограниченная подвижность.
- Травмы костей таза или позвоночника.
- Нарушение периферического кровообращения.
- Недержание кала и мочи.
- Неврологические расстройства.
- Гипопротеинемия.
- Анемия.
- Обезвоживание организма.
- Лечение цитостатиками.
Своевременная и грамотная профилактика пролежней способна предотвратить их развитие. Она заключается в периодическом изменении позы пациента (время от времени его следует поворачивать на другой бок или укладывать на спину, если это позволяет сделать характер травмы), использовании ортопедических подушек и обработке участков локализации пролежней специальными средствами. Отличные результаты для профилактики пролежней в составе комплексных противопролежневых мероприятий дает применение защитной пены (протектора) для кожи Меналинд профэшнл (Menalind professional Hautprotektor) или защитного крема с оксидом цинка Меналинд профэшнл (Menalind professional Hautschutzcreme). Средства образуют на поверхности кожи защитный слой, который эффективно предохраняет кожу от раздражения мочой и калом. Если больной лежит на спине, обрабатывать следует крестец, пятки, затылок, локти, так как именно эти места сдавливаются сильнее всего и риск развития пролежней здесь максимально велик. При положении больного на боку следует обрабатывать область большого вертела бедренной кости, ушные раковины. Такая профилактика пролежней является наиболее эффективной и позволяет значительно облегчить жизнь лежачего больного.
Если же предотвратить появление пролежней у больных не удалось, следует начинать лечение, чтобы не допустить некроза кожи и подлежащих тканей, который наступает в третьей стадии развития пролежней. Обязательно следует довести до сведения родственников пациента, у которого появились пролежни, как лечить их правильно и эффективно.
Лечение пролежней в домашних условиях вполне может быть успешным: для этого нужно только соблюдать определенный алгоритм действий. Пролежни у больных в первой стадии выглядят как воспаленные отечные гиперемированные (покрасневшие) участки кожи, иногда вместо гиперемии наблюдается ярко выраженный цианоз (синюшность). На этой стадии лечение пролежней у лежачих больных будет заключаться в использовании таких эффективных средств, как повязки TenderWet 24 и TenderWet 24 active, которые оптимально подходят для лечения хронических ран, в том числе и с некротическими изменениями тканей.
При переходе во вторую стадию пролежни выглядят как множественные пузыри с геморрагическим либо серозным содержимым. При вскрытии таких пузырей остаются небольшие плохо заживающие ранки, в дальнейшем кожа и подкожные ткани начинают отмирать (развивается некроз тканей). На этих стадиях эффективнее будет применять мазь от пролежней, точнее, современные и удобные мазевые повязки. Оптимальным выбором станут мазевые повязки Hydrotul, Atrauman Ag, Branolind N. Их применение позволяет предотвратить развитие некротического процесса. Мазевые повязки позволяют проводить эффективное лечение пролежней в домашних условиях, что очень важно: ведь транспортировка лежачих больных часто утруднена, и в том случае, когда у них появляются пролежни, лечение в условиях стационара может быть просто недоступно.
В том случае, если некротические изменения тканей уже проявились и начали появляться глубокие пролежни, лечение должно быть комплексным — хирургическим и медикаментозным. Хирургическое лечение будет заключаться в неоднократном иссечении омертвевших тканей (некрэктомии), медикаментозное — в применении современных повязок TenderWet active cavity, Hydrosorb gel, PermaFoam cavity, которые значительно ускоряют процесс очищения ран и их заживления. При глубоких больших пролежнях, когда удалять приходится значительные участки очагов некроза, требуется выполнение аутодермопластики, то есть закрытия раны полнослойным лоскутом собственной кожи и подлежащих мягких тканей пациента. Но в том случае, если своевременно начать лечение пролежней у лежачих больных, до этой стадии просто не дойдет.
Пролежень – это некроз мягких тканей, возникающий вследствие нарушения их питания и длительного давления на определенную область тела. Развитию патологии способствует ограниченная подвижность больного, недостаточный уход, нарушения чувствительности и трофики. Пролежни обычно возникают в местах прилегания костных выступов к коже (крестец, пятки, лопатки). Тактика лечения зависит от глубины и стадии некроза. При поверхностных пролежнях выполняются перевязки, при глубоких поражениях необходимо иссечение омертвевших тканей.
МКБ-10
Общие сведения
Пролежень – омертвение тканей, возникающее вследствие длительного давления в сочетании с нарушением иннервации и кровообращения на определенном участке тела. Развивается у ослабленных лежачих больных. Кроме того, пролежень может появиться у пациентов с переломами вследствие давления слишком тугой или неровной гипсовой повязки, а также у людей с зубными протезами (при его плохой подгонке).
Вероятность развития пролежня в первую очередь зависит от двух факторов: качества ухода и тяжести заболевания. В некоторых случаях появления пролежней достаточно трудно избежать и для их профилактики приходится применять целый арсенал специальных средств: противопролежневые матрасы, специальные впитывающие пеленки, круги, подкладываемые под определенные участки тела и т. д.

Причины пролежня
Основной причиной возникновения патологии является сдавление тканей между костью и находящейся снаружи твердой поверхностью. Мягкие ткани сдавливаются между костью и кроватью или костью и инвалидным креслом, что приводит к нарушению кровообращения в мелких сосудах. К клеткам сдавленной области перестает поступать кислород и питательные вещества, в результате участок ткани мертвеет и погибает.
Дополнительными причинами повреждения кожи в типичных местах образования пролежней становятся трение и скольжение. Трение о простыни или одежду возникает, когда пациент самостоятельно меняет позу, либо его переворачивают или пересаживают члены семьи или мед. работники. Скольжению способствует слишком высокий подъем головного конца кровати, при котором пациент соскальзывает вниз, а также попытка удержаться в сидячем или полусидячем положении без должной опоры.
В группу риска возникновения пролежней относятся все люди с ограниченной подвижностью, которая может возникнуть вследствие оперативных вмешательств, параличей, комы, седации, слабости и общего плохого самочувствия, а также заболеваний или травм при которых необходим постельный режим или использование инвалидного кресла. Вероятность развития заболевания увеличивается у курильщиков и людей пожилого возраста, при плохом питании и недостатке жидкости. К числу других факторов, повышающих риск возникновения пролежней, относятся:
- Ухудшение чувствительности вследствие неврологических заболеваний, повреждений спинного мозга и т. д. При таких состояниях пациенты не ощущают боли и дискомфорта, свидетельствующих о сдавлении мягких тканей. Пролежни у пациентов с параличами склонны к затяжному, упорному течению и могут возникать даже в нетипичных местах (например, вследствие давления края обуви).
- Потеря веса и мышечная атрофия. Мышцы и жировая ткань являются естественными прослойками между костными выступами и кожей. При их уменьшении кожа при давлении подвергается увеличенным нагрузкам. Поэтому пролежни часто образуются у истощенных больных.
- Слишком влажная или слишком сухая кожа. Кожа становится сухой при повышении температуры, а влажной – при усиленном потоотделении, которое может быть обусловлено как болезнью, так и чрезмерным перегревом больного (слишком теплое одеяло, слишком высокая температура в помещении).
- Недержание мочи или кала. У пациентов, не контролирующих свой мочевой пузырь, кожа часто бывает влажной, что делает ее более уязвимой к образованию пролежней. А бактерии, присутствующие в каловых массах, могут способствовать инфицированию пролежней и становиться причиной развития тяжелых местных осложнений.
- Заболевания, вызывающие нарушения кровообращения (сахарный диабет, облитерирующий эндартериит, острая окклюзия сосудов, облитерирующий атеросклероз).
- Мышечные спазмы. При непроизвольных движениях кожа постоянно страдает от трения о простыни, одежду и другие поверхности.
- Нарушения сознания. Пациенты не могут адекватно оценивать свое состояние и воздерживаться от действий, провоцирующих образование пролежней или выполнять действия, препятствующие их появлению.
Классификация
В современной гнойной хирургии наибольшей популярностью пользуется классификация пролежней с учетом степени тяжести:
- I стадия пролежня. Целостность кожных покровов не нарушена. Отмечается покраснение, цианотичность или багровый оттенок кожи. Кожа может выглядеть раздраженной. Иногда пациенты жалуются на болезненность или повышенную чувствительность в области формирующегося пролежня.
- II стадия пролежня. Есть поверхностная рана с повреждением эпидермиса и части дермы. Пролежень может представлять собой пузырь с жидкостью или красно-розовую, отечную, напоминающую язву рану.
- III стадия пролежня. Некроз распространяется на всю глубину дермы и захватывает подкожную жировую клетчатку. При этом фасция и подлежащие органы и ткани остаются интактными. Визуально выявляется пролежень в виде кратерообразной раны с дном из желтоватой омертвевшей ткани.
- IV стадия пролежня. Обширный, глубокий пролежень. Некротические процессы распространяются на сухожилия, мышцы и кости, которые могут выстоять в ране. Дно пролежня заполнено омертвевшей темной тканью.
Кроме того, существует классификация пролежней с учетом размера поражения: небольшой пролежень (диаметром до 5 см), средний пролежень (от 5 до 10 см), большой пролежень (от 10 до 15 см) и гигантский пролежень (более 15 см). Отдельно выделяют свищевую форму пролежней, при которой в мягких тканях имеется большая полость, сообщающаяся с наружной средой через небольшое отверстие на коже (свищ). Полость может находиться на значительном расстоянии от ранки. При этом отделяемое «проходит» через свищевой ход, нередко – изогнутый, тонкий и извилистый. При свищевой форме пролежней часто наблюдается остеомиелит подлежащей кости.
Симптомы пролежня
У пациентов, лежащих на спине, участки некроза чаще всего образуются в области крестца. Возможно также развитие пролежней в области лопаток, пяток и затылка. При положении в постели на боку пролежни возникают в области большого вертела бедренной кости, ушных раковин, висков, наружной поверхности плеча, колена и голеностопного сустава. Если больной лежит на животе, пролежень может образоваться в области крыльев подвздошных костей и по передней поверхности коленных суставов. У людей, пользующихся инвалидным креслом, пролежни наиболее часто возникают в области крестца, ягодиц, позвоночника, лопаток, а также задней поверхности рук и ног – в местах, где конечности опираются о кресло.
Вначале появляется покраснение или синюшность. Возможны неприятные ощущения и повышенная чувствительность в зоне поражения. В последующем формируются пузыри, при их вскрытии образуются поверхностные раны. Раны постепенно углубляются, становятся кратерообразными, появляется гнойное отделяемое. На дне раны образуется вначале желтоватые, а затем темные участки некроза.
Осложнения
Самым тяжелым осложнением пролежня является сепсис – опасное для жизни состояние, при котором бактерии с током крови распространяются по организму, что может стать причиной полиорганной недостаточности и смерти больного. Кроме того, пролежень может привести к развитию флегмоны, гнойного артрита, контактного остеомиелита подлежащей кости и раневого миаза (инфектации раны личинками насекомых). При расплавлении стенок сосудов возможно арозивное кровотечение. В отдельных случаях в области хронического, длительно незаживающего пролежня может развиться рак кожи.
Диагностика
Диагноз пролежня выставляется гнойным хирургом, травматологом или другим врачом, осуществляющим ведение больного, на основании типичной клинической картины и локализации повреждения. Специальные методы диагностики не требуются. Следует учитывать, что на начальных стадиях пролежни нередко бывают безболезненными или практически безболезненными, поэтому всех ослабленных, малоподвижных пациентов необходимо регулярно осматривать, уделяя особое внимание «зонам риска» - местам прилегания костных выступов. При нагноении пролежня может потребоваться забор материала для определения возбудителя и определения его устойчивости к различным антибиотикам. В отдельных случаях необходима дифференциальная диагностика пролежня с раком кожи. Диагноз уточняется на основании биопсии.
Лечение пролежня
Лечение всех поражений, даже небольших и поверхностных, должно проводиться с участием врача. Самолечение недопустимо, поскольку при таком подходе возможно дальнейшее прогрессирование пролежня и развитие тяжелых осложнений. К числу основных принципов лечения пролежней относится вВосстановление кровотока в поврежденной области, мероприятия, способствующие отторжению некротических масс и заживлению раны.
Для восстановления кровотока в области пролежня принимают специальные меры профилактики, о которых будет рассказано ниже. Для стимуляции отторжения некротических масс используют специальные лекарственные препараты (клостридиопептидаза + хлорамфеникол). При необходимости в ходе первичной обработки участки некроза удаляют с помощью специальных инструментов.
После того, как рана будет полностью очищена от некротических тканей, проводят перевязки с альгинатами (специальный порошок или салфетки для заполнения ран), накладывают гидроколлоидные повязки и повязки с ранозаживляющими препаратами. При осложнении пролежня бактериальной инфекцией применяют местные антисептические и антибактериальные средства. Пожилым пациентам и больным с тяжелыми пролежнями проводят антибиотикотерапию. Если после пролежня образовался обширный дефект, может потребоваться кожная пластика.
Прогноз и профилактика
Прогноз определяется тяжестью пролежня и характером основной патологии. Профилактика включает следующие мероприятия:
- Ежедневная проверка кожи является обязательной процедурой, которая должна проводиться при уходе за всеми тяжелыми больными и инвалидами. Необходимо обращать особое внимание на области костных выступов и зоны риска развития пролежней.
- Для профилактики пролежней следует каждые 2-3 часа менять положение больного в постели, использовать специальные приспособления (надувные круги и т. д.) и противопролежневые матрасы. Все перемещения пациента должны проводиться с максимальной осторожностью, так, чтобы не допустить трения или растяжения кожи.
- Нужно использовать мягкое постельное белье и одежду из натуральных материалов. Желательно, чтобы на одежде не было пуговиц, застежек и других элементов, способных создать очаг повышенного давления на кожу.
- Необходимо поддерживать в помещении комфортную температуру – не слишком низкую, чтобы больной не простудился, и не слишком высокую, чтобы избежать излишнего потоотделения и образования опрелостей, которые в последующем могут превратиться в пролежни.
- Постельное белье должно своевременно меняться, быть сухим и чистым. При необходимости следует использовать специальные гигиенические средства (впитывающие пеленки, памперсы, прокладки и т. д.).
Кожа лежачих больных становится тонкой и очень уязвимой к повреждениям, поэтому уход за ней должен быть бережным, деликатным. Нежелательно использовать сильнопахнущие и спиртосодержащие косметические средства, которые могут вызвать аллергию и раздражение кожи. Предпочтительно применять специальные щадящие гигиенические средства. Нужно следить за тем, чтобы кожа пациента всегда оставалась сухой и чистой: протирать его мягким полотенцем при повышенном потоотделении, максимально быстро удалять с кожи естественные выделения (кал, мочу), проводить гигиену интимных зон после каждой дефекации и мочеиспускания.
Смену постельного белья необходимо выполнять с использованием специальных приемов, переворачивая больного и перекатывая его на чистые простыни, но ни в коем случае не выдергивая из-под него белье. Следует также стимулировать пациента к движению и следить за тем, чтобы его питание было умеренным, сбалансированным, богатым минеральными веществами и витаминами, но относительно некалорийным, поскольку из-за малой подвижности количество необходимых калорий в таких случаях уменьшается.
Компрессионный перелом позвоночника – это нарушение целостности одного или нескольких позвонков, сопровождающееся их сдавливанием и уменьшением высоты. Проявляется болями и ограничением движений в поврежденном отделе позвоночника. Боли уменьшаются в положении лежа и усиливаются в положении стоя и сидя. Для подтверждения диагноза выполняется рентгенография позвоночника, при необходимости дополнительно назначается КТ и МРТ. Лечение консервативное: охранительный режим, физиотерапия, ЛФК, ношение корсетов и реклинаторов. Хирургические вмешательства требуются очень редко. Прогноз обычно благоприятный.
МКБ-10

Общие сведения
Компрессионный перелом позвоночника (от лат. compressio – сжатие) – распространенное повреждение, при котором происходит сдавливание позвонка. Возможен перелом как одного, так и нескольких позвонков. Травма возникает вследствие интенсивного воздействия по оси и/или резкого сгибания позвоночника, иногда – в сочетании со скручиванием. При патологических изменениях в позвонках (остеопорозе, опухолях) причиной перелома может стать незначительная травма, например, сгибание туловища. Лечением компрессионных переломов позвоночника занимаются травматологи-ортопеды.

Причины
Обычно причиной данной травмы позвоночника становится падение или прыжок с высоты на выпрямленные ноги либо падение на ягодицы. Реже компрессионные переломы возникают при автодорожных авариях, природных и производственных катастрофах. При обычных падениях, как правило, наблюдается изолированное повреждение одного или нескольких позвонков. При высокоэнергетической травме возможно сочетание с переломами других костей, ЧМТ, тупой травмой живота, повреждением грудной клетки и мочеполовых органов.
При снижении прочности костной ткани вследствие различных патологических процессов компрессионные переломы позвоночника могут возникать при минимальном травматическом воздействии, например, резком наклоне вперед. Такие переломы называются патологическими. Самой распространенной причиной патологических переломов является остеопороз. Подобные повреждения часто встречаются у женщин преклонного возраста. При множественных переломах возможно существенное снижение высоты передних отделов позвоночника с формированием старческого кифоза и образованием горба. Второе место по распространенности среди патологических переломов позвоночника занимают компрессионные переломы при первичных опухолях и метастатических повреждениях костной ткани.
Патанатомия
Позвоночник состоит из отдельных костей – позвонков, соединенных между собой связками, хрящами и мелкими суставами. Каждый позвонок образован обращенным вперед телом и обращенной назад дугой. В пространстве между задней поверхностью тела и передней поверхностью дуги находится спинной мозг. В норме тело позвонка имеет цилиндрическую форму, высота его переднего и заднего отделов примерно одинакова. При компрессионном переломе передние отделы позвонка сдавливаются, и он принимает клиновидную форму. Повреждение может возникать в любом отделе позвоночника, однако чаще всего страдает переходный отдел (нижние грудные и верхние поясничные позвонки).
Классификация
С учетом уровня поврежденияв травматологии и ортопедии выделяют переломы поясничного, грудного, шейного, крестцового и копчикового отделов позвоночника. Чаще всего возникают переломы нижнегрудного отдела, несколько реже встречаются переломы поясничного и верхнегрудного отдела. Компрессионные повреждения в шейном отделе наблюдаются достаточно редко. Крестцовый отдел представляет собой пять позвонков, сросшихся в единую прочную кость, изолированное сдавление этого отдела по оси с приложением достаточной силы практически невозможно, поэтому обычные компрессионные переломы в этой области не возникают.
С учетом изменения высоты позвонка различают 3 степени переломов:
- 1 степень – уменьшение высоты позвонка менее чем на треть.
- 2 степень – уменьшение высоты позвонка менее чем на половину.
- 3 степень – уменьшение высоты позвонка более чем на половину.
Симптомы перелома позвоночника
Травматическое повреждение неизмененных позвонков сопровождается резкой болью. При переломах в поясничном и грудном отделе часто наблюдаются затруднения дыхания в момент травмы. В последующем пациент жалуется на боли в проекции поврежденного позвонка, иногда иррадиирующие в живот. Боли уменьшаются в положении лежа, усиливаются при кашле, глубоком дыхании, движениях, а также в положении стоя, сидя и при ходьбе. В отдельных случаях (обычно при тяжелых или множественных переломах) может возникать головная боль, онемение конечностей, тошнота и рвота.
При осмотре выявляется незначительный локальный отек области повреждения, ограничение движений, напряжение мышц спины и боль при пальпации поврежденных позвонков. Характерным признаком перелома позвоночника является усиление боли при надавливании на голову пациента, однако проверять наличие этого симптома не рекомендуется, поскольку давление по оси сломанного позвонка может усугубить травматические изменения.
Патологические переломы не сопровождаются резкой болью и могут возникать практически незаметно для пациента. Поводом для обращения к врачу при таких повреждениях обычно становится постепенное усиление болевого синдрома с течением времени, либо онемение рук или ног, вызванное сдавлением нервных корешков. Отек поврежденного отдела на момент обращения обычно отсутствует, отмечаются умеренные боли при пальпации поврежденного отдела. У некоторых больных, особенно – пожилых женщин, страдающих остеопорозом, выявляется горб или избыточная сутулость, обусловленные перенесенными ранее многочисленными компрессионными переломами.
Осложнения
Неврологические нарушения при компрессионных переломах возникают редко. В отдельных случаях костные фрагменты могут смещаться кзади, сдавливая спинной мозг или нервные корешки. Неврологическая симптоматика может появиться как сразу, так и через некоторое время после травмы. Наряду с непосредственным воздействием на нервные структуры, отломки могут сдавливать сосуды, расположенные рядом с нервами. Вследствие перечисленных патологических процессов возникает болевой синдром и онемение конечностей (обычно локальное).
При снижении высоты позвонка более чем на треть (2-3 степень компрессии) может развиваться сегментарная нестабильность – чрезмерная подвижность, «разбалтывание» поврежденного сегмента позвоночника. При нестабильности в поясничном отделе возникает люмбалгия (боль в пояснице) или люмбоишиалгия (боль в ноге и пояснице). Боли уменьшаются в покое, усиливаются при движениях и нагрузке. Если сегментарная нестабильность поясничного отдела сочетается с посттравматическим сужением позвоночного канала, возможно сдавление спинномозговых корешков.
При нестабильности в грудном отделе возникают боли в межлопаточной области, при нестабильности в шейном отделе – цервикалгия (боль в шее), к которой иногда присоединяется боль в плече и головная боль. Еще одним негативным последствием сегментарной нестабильности является ускорение дегенеративно-дистрофических процессов, развитие остеохондроза, артрозов межпозвоночных суставов, протрузий дисков и межпозвонковых грыж.
В отдаленном периоде, особенно после множественных переломов и переломов 2-3 степени возможно усиление кифоза, а в тяжелых случаях – образование остроконечного или пологого горба. Такая патология чаще наблюдается у пожилых женщин, страдающих остеопорозом. Кифотическая деформация позвоночника может вызывать изнурительные боли, а также становиться причиной уменьшения объема грудной клетки и изменения положения органов брюшной полости. В результате возникает одышка, повышенная утомляемость и нарушения пищеварения.
Диагностика
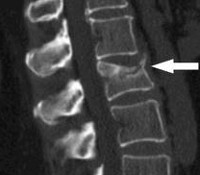
Диагноз компрессионный перелом позвоночника устанавливается на основании характерного анамнеза, симптомов и результатов рентгенографии позвоночника. Снимки выполняются в двух проекциях, наиболее информативна боковая проекция. На рентгенограмме выявляется снижение высоты и клиновидная деформация одного или нескольких позвонков. При необходимости для оценки состояния спинного мозга и его оболочек, а также связок и хрящей позвоночника, назначают МРТ или КТ позвоночника. При наличии неврологических нарушений больного направляют на консультацию к неврологу или нейрохирургу. Для выявления и более точной оценки степени повреждения спинного мозга применяют миелографию.
При подозрении на патологический перелом, обусловленный опухолью или метастазом, необходимо проведение МРТ или радионуклидного исследования. При подозрении на остеопороз назначают денситометрию и электрофорез белков сыворотки крови. Молодым пациенткам с остеопорозом показана консультация эндокринолога для исключения гиперпаратиреоза.

МРТ ПКОП. Клиновидная деформация L1 с наличием трабекулярного отека (гиперинтенсивный сигнал на STIR) – признаки перелома.
Лечение компрессионного перелома позвоночника
Больного необходимо уложить на жесткую ровную поверхность в положении на спине и срочно доставить в медицинское учреждение. При переломах грудного и поясничного отдела под поврежденную область подкладывают валик. При переломах шейного отдела шею фиксируют мешочком с песком или воротником Шанца. При переломах копчика пациента укладывают не на спину, а на живот. Если жестких носилок нет, больных с компрессионными переломами грудного и поясничного отдела также укладывают на живот, подкладывая под грудь мягкий валик или небольшую подушку.
Пациента госпитализируют в травматологическое отделение, укладывают на кровать со щитом, назначают анальгетики, блокады и специальный комплекс ЛФК для укрепления мышечного корсета. Через 6 недель пациента направляют на массаж и физиотерапию (УВЧ, УФО, электрофорез с кальцием). Как минимум в течение 2 месяцев рекомендуют носить специальный фиксирующий корсет. Трудоспособность обычно восстанавливается через 6 месяцев после травмы.
В тяжелых случаях проводятся операции на позвоночнике. При повреждении спинного мозга и спинномозговых корешков операции осуществляются через открытый доступ. При отсутствии таких повреждений возможно проведение малотравматичных вмешательств – кифопластики и вертебропластики. При вертебропластике в поврежденный позвонок через небольшой разрез вводят цемент, укрепляющий кость и не позволяющий ей разрушаться. При кифопластике форму позвонка предварительно корректируют, применяя специальные надувные камеры, а затем наполняют эти камеры цементом.
Нестабильные сегменты фиксируют, используя различные металлоконструкции: винты, пластины, перемычки и стержни. Для восстановления разрушенных позвонков применяют костные трансплантаты. В послеоперационном периоде проводят реабилитационные мероприятия, включающие в себя регулярные занятия ЛФК, массаж и физиотерапевтические процедуры.
Прогноз и профилактика
При переломах 1 степени, своевременном адекватном лечении и точном соблюдении рекомендаций врача прогноз благоприятный, особенно в молодом возрасте. Трудоспособность восстанавливается полностью. При переломах 2 и 3 степени в отдаленном периоде возможны боли, повышается вероятность развития остеохондроза, радикулита и межпозвонковых грыж. Профилактические мероприятия предусматривают снижение травматизма на производстве и в быту.
Читайте также:

