Продуло под глазом что делать
Обновлено: 24.04.2024

Наши глаза восприимчивы ко многим раздражителям. Это могут быть и микробы, и аллергены, и даже сквозняки.
Продуло глаза. Какие основные причины?
Основные факторы, способствующие развитию простуженного глаза:
- сильные сквозняки;
- прогулки при сильном ветре, особенно после принятия душа;
- продолжительное пребывание в помещении с кондиционером, поддерживающим низкую температуру воздуха;
- поездка в автомобиле или другом виде транспорта на большой скорости, с открытыми окнами.
Продуть глаз может и у ребенка. Причинами простуженного органа зрения в детском возрасте являются те же факторы — сквозняки, ветер, понижение температуры.
Глаза малыша более чувствительны и легко поддаются воспалительным процессам, чем у взрослых. В связи с повышенной уязвимостью зрительных органов у детей, задача родителей — обеспечение защиты глаз при негативных внешних воздействиях.
Однако, воспаление органов зрения из-за сквозняков или ветра встречается достаточно редко. Чаще основными причинами воспалительного процесса являются следующие факторы:
- попадание в глазную область бактериальной флоры, например, стафилококка или герпеса;
- травматизация слизистой оболочки глаза;
- воздействие агрессивных сред — пыли, щелочи и др.
Симптомы простуженного глаза
При поражении органов зрения простудными заболеваниями, возможны симптомы:
- светобоязнь;
- боль, зуд, жжение в глазной области
- покраснение конъюнктивы и век;
- дискомфорт при моргании и обращении к боковому зрению;
- ощущение песка в глазах;
- ощущение чужеродного тела в глазах;
- слезотечение;
- сужение зрачков
- выделения гноя, скапливающиеся на ресницах и в уголках глаз;
- отек век;
- сужение глазных щелей;
- ухудшение зрения.
Такие симптомы могут возникнуть как отдельно, так и в совокупности, в зависимости от причины воспалительного процесса.
Патологические процессы наблюдаются в самом глазу и/или в окологлазной области.
Если продуло глаза, то могут появиться такие симптомы, как:
- отеки;
- уплотнения на веках, сопровождающиеся болью;
- сыпь на коже;
- увеличение региональных лимфоузлов (возле ушей, на шее);
- головная боль;
- головокружение;
- повышение температуры тела.
Как глаз реагирует на раздражение
Глаза состоят из разных частей и тканей. Каждая часть выполняет определенные функции.
Если глаз надуло ветром, то это приводит к воспалительным процессам в разных тканях. Каждый из них протекает по-разному и имеет свои особенности.
В первые дни веки отекают наиболее интенсивно. Опухлость постоянно нарастает, из-за чего могут образовываться красные пятна, а сама кожа начинает сильно зудеть.
Многие пациенты жалуются на быструю усталость глаз, а также размытость изображения.
Опухлость из-за воздействия холодного ветра может возникнуть с внешней и внутренней сторон века. Основные признаки этого состояния — боль в глазах разной степени интенсивности, жжение, зуд.
Если отек локализуется не только на веке, но и затронул слизистую оболочку, то она начинает краснеть, наблюдается повышенное слезотечение, иногда светобоязнь.
Обычно такая картина свойственна для некоторых заболеваний, например, конъюнктивита, который возник из-за воздействия холода.
Бывает так, что воспалительный процесс затрагивает глазные мышцы. В таких случаях боль в области органов зрения становится более выраженной, часто наблюдается воспаление сосудов. Сосудистый рисунок на веках становится ярче – глаз краснеет.
Если к воспалению добавилась вирусная инфекция, то увеличиваются лимфоузлы.
При бактериальных поражениях почти всегда наблюдаются выделения гноя. О попадании в организм инфекции свидетельствует повышение температуры тела и ощущение общей слабости.
Когда глаз просквозило, он опух и болит, происходит раздражение механического характера. Если его не лечить сразу после возникновения первых признаков, может присоединиться инфекция, и орган зрения будет поражён бактериальной флорой или даже вирусами.
Они способны спровоцировать развитие одного из таких заболеваний, как:
- Конъюнктивит. Воспалительный процесс в слизистой оболочке глазного яблока.
- Ячмень. Воспаляется ресничная луковица или сальный проток на нижнем или верхнем веке.
- Дакриоцистит. Характеризуется воспалением слезного канала, который отвечает за отвод слезной жидкости.
- Блефарит. Воспаляется слизистая, которая покрывает внутреннюю область верхнего века.
Что делать?
Для начала, откажитесь на некоторое время от нанесения макияжа, чтобы не усугублять ситуацию.
При простуде глаз необходимо обратиться за помощью к врачу-офтальмологу, особенно первая помощь требуется, если веко опухло у ребенка.
Врач проведет диагностику, определит причину воспаления и назначит лечение.
Самолечением заниматься не рекомендуется, так как оно может оказаться небезопасным для здоровья глаз.
Если продуло органы зрения, в качестве первой самопомощи можно применить чайную заварку, наложить компрессом на глаза. Для этого необходимо крепко заварить чай, остудить, смочить в нем ватный диск и приложить к простуженному органу.
Если глаз простудился и на веке образовался ячмень, следует выполнить наложение сухого компресса.
Но! Ни в коем случае не занимайтесь самолечением, если область поражения существенная, присутствует гной, высокая температура и значительный отек. Немедленно обратитесь к врачу.
Как лечить?
После обращения к врачу-специалисту, будет назначена терапия с учетом того, какой участок органа зрения у вас поражен и из-за чего была вызвана патология.
Лечение глазных воспалительных процессов включает прием медикаментов и использование местных медицинских средств — гелей, мазей и глазных капель.
Профилактические рекомендации при простуде органов зрения.
Чтобы защитить глаза от простуды, необходимо:
- избегать сильного ветра и сквозняков;
- укреплять иммунитет;
- носить одежду по погоде;
- соблюдать личную гигиену и не прикасаться к органам зрения немытыми руками.
- обеспечивать организм необходимыми минералами и витаминами.
- не умываться чересчур холодной водой, поскольку это тоже может быть причиной недугов.
При таком комплексном подходе можно обезопасить от простудных заболеваний органы зрения и весь ваш организм.
Остерегайтесь кондиционеров и сквозняков, не трите глаза грязными руками, а в холодную погоду старайтесь тепло одеваться либо вообще оставаться дома.

Многие пациенты приходят к врачу и говорят: «Доктор, мне кажется, у меня защемлен нерв». Что именно это означает? Что такое «защемленный нерв»? Вызывает ли защемленный нерв боль в спине? Действительно ли существует такой диагноз? На самом деле и да, и нет. Чтобы углубиться в эту тему, нам нужно сначала начать с очень простых терминов и краткого урока анатомии.
Что такое нервы?
Нервная система человека делится на две части. Это центральная нервная система, или ЦНС, и периферическая нервная система, или ПНС. ЦНС состоит из головного и спинного мозга, которые разветвляются в спинномозговые нервы, контролирующие остальные части тела. Когда эти спинномозговые нервы выходят из позвоночника, начинается ПНС. Тысячи нервов существуют в человеческом теле, они есть практически в каждой его части; все эти нервы являются частью ПНС.
Самый большой нерв в организме человека - седалищный нерв, который образуется в тазу из множества спинномозговых нервов после того, как они вышли из позвоночника.
Анатомически седалищный нерв проходит вниз по ноге и может вызывать боль в ней. До появления современных технологий, когда у людей возникали боли в ногах или ягодицах, связанные с нервными окончаниями, предполагалось, что это было вызвано сжатием или повреждением седалищного нерва. Термин «ишиас» родился на основе вышеупомянутой концепции.
Что известно на сегодня
С появлением современных технологий, в частности, МРТ, мы теперь знаем, что это неверно. Хотя седалищный нерв на самом деле может вызывать боль в ногах и сжиматься или «защемляться» грушевидной мышцей в области, называемой «седалищной ямкой» (состояние, называемое синдромом грушевидной мышцы), это происходит очень редко. Ишиас в более чем 95% случаев на самом деле не имеет ничего общего с проблемой седалищного нерва или сдавлением, иначе говоря, «защемлением».
Гораздо более частой причиной боли в руке или ноге, связанной с нервом, является сдавление спинномозгового нерва. Это состояние называется «радикулопатией». В большинстве случаев, защемление поясничного спинномозгового нерва вызывает боль в ягодицах и ногах, а защемление шейного спинномозгового нерва вызывает боль в плече и руке.
Как идентифицируются защемленные нервы?
В дополнение к анализу симптомов пациента и физическому обследованию, могут быть предприняты и другие меры. Визуализирующие исследования, такие как: рентген или компьютерная томография обеспечивают хорошую детализацию реальной костной анатомии человеческого тела, но очень плохую визуализацию мягких тканей и нервов.
Лучшим тестом для визуализации спинномозговых нервов является МРТ, и это считается «золотым стандартом» визуализационного исследования, которое предпочитают врачи. МРТ выполняется с помощью магнитов, и это может мешать работе некоторых медицинских устройств, например, кардиостимуляторов. Если невозможно провести МРТ, часто требуется компьютерная томография, обычно проводится в сочетании с инъекцией красителя в позвоночный канал для визуализации спинномозговых нервов. Эта процедура инъекции красителя называется «миелограммой».
В некоторых случаях, процедура, называемая электродиагностическим исследованием, или ЭМГ, может помочь врачам идентифицировать пораженный нерв. Это неврологический тест, включающий электрические разряды и маленькие иглы, которые вводятся в различные мышцы и которые могут предоставить информацию о фактической функции различных нервов в руке или ноге, где расположены симптомы. Этот тест также может определить, ответственны ли нервы (за исключением спинномозговых нервов) за симптомы, проявляющиеся в руках или ногах.
Часто обсуждается вопрос: могут ли поясничные спинномозговые нервы вызывать боль в спине. Обычно считается, что они могут это делать, но обычно только сбоку от средней линии, справа или слева от позвоночника. Область, называемая крестцовой бороздой, часто бывает болезненной при сдавливании спинномозговых нервов. Однако при сильном сдавливании и воспалении спинномозговых нервов обычно ожидается, что симптомы распространятся дистально, вниз по руке или ноге, снабжаемой соответствующим пораженным нервом. Это называется «дерматомным паттерном».
Защемление спинномозговых нервов может развиваться внезапно или формируется постепенно. Внезапное сжатие обычно происходит при острой проблеме суставов, которая называется «грыжа межпозвоночного диска».
Более постепенное сжатие обычно происходит с течением времени из-за костных изменений, которые развиваются по мере старения тканей и развития костного разрастания и костных шпор. Если наблюдается сужение позвоночника в местах расположения нервов, это называется «стенозом». Если центральная часть позвоночного канала стенозирована или сужена, это называется центральным стенозом, и если боковая часть позвоночника сужена, где спинномозговые нервы пытаются выйти с боков, это называется стенозом фораминального канала или боковым стенозом. Постепенно развивающаяся хроническая боль и функциональное снижение, вызванное защемлением спинномозговых нервов из-за костного стеноза, обычно считается хирургическим диагнозом.
Как это лечат?
Защемление спинномозговых нервов в результате внезапной (или острой) грыжи мягкого диска часто можно лечить без хирургического вмешательства, избегая действий, вызывающих боль: соответствующей физиотерапии, пероральных препаратов и часто с селективной блокадой нервных корешков или эпидуральными инъекциями стероидов в области раздражения и воспаления.
Поскольку человеческое тело, как правило, легко приспосабливается к изменениям, происходящим в процессе старения, часто сжатие или сдавливание спинномозговых нервов выявляется случайно и вообще не вызывает никаких симптомов. Постепенное развитие компрессии в течение жизни является естественным. Важно понимать, что если сдавленный нерв не вызывает таких симптомов, как сильная боль, слабость или онемение, приводящие к длительным функциональным изменениям, то никакого лечения не требуется.
Чрезвычайно редко пациенту без симптомов требуется какое-либо агрессивное вмешательство, например, операция на позвоночнике. Если у вас есть симптомы, которые, как вы подозреваете, могут быть вызваны защемлением спинномозгового нерва, обратитесь к специалисту по позвоночнику, чтобы он решил – как вас лечить.
Способы терапии
Во многих случаях простые шаги могут помочь в лечении ваших симптомов:
- Назначенные врачом лекарства, например, нестероидные антивоспалительные препараты (НПВП), обезболивающие средства от более сильной боли и миорелаксанты.
- Похудение, если необходимо, с помощью диеты и упражнений.
- Лечебная физкультура или домашние упражнения под присмотром инструктора.
- При защемлении нерва на шее: ношение мягкого ошейника на шее на определенное время.
Но некоторым людям требуется более сложное лечение или операция. Во время хирургической процедуры, называемой дискэктомией, хирург удаляет весь или часть диска, который давит на нервный корешок. Наряду с этой процедурой, хирургу может потребоваться удалить части некоторых позвонков или соединить позвонки вместе.
Что я могу сделать, чтобы предотвратить защемление нерва?
Сохранение физической формы может снизить риск защемления нерва. Правильная осанка на работе и в свободное время, например, если нужно поднимать тяжелые предметы, также может помочь предотвратить это состояние. Если вы подолгу сидите на работе, подумайте о том, чтобы регулярно вставать и гулять. Здоровый образ жизни, включающий отказ от курения и правильное питание, также может снизить риск защемления нерва.

Боль в ухе, особенно стреляющего, резкого характера – крайне неприятное ощущение. Она может серьезно нарушить планы, не дает сосредоточиться и заставляет искать удобное положение, чтобы облегчить состояние.
Если стреляет в ухе – важно определить причину проблемы, чтобы можно было как можно скорее устранить боль. Важно подчеркнуть, что в ухе может стрелять не только при отите, но и у относительно здоровых людей при наличии определенных ситуаций.
Обсудим подробнее возникновение этого симптома и тактику действий.
Стреляет в ухе у здорового человека
- Острая стреляющая боль возможна у людей, обладающих высокой чувствительностью к охлаждению и ветру («ухо продуло»).
При длительном нахождении на сильном ветру без шапки или защитных наушников, в области уха образуется небольшая гематома, из-за которой вы и чувствуете боль. В этом случае никаких действий предпринимать не нужно, дискомфорт пройдет в течение 4-5 дней.
- Ухо может стрелять при попадании в него воды или образовании серной пробки. В первом случае нужно осторожно удалить воду, во втором – обратиться к врачу для удаления пробки промыванием или при помощи специальных инструментов.
- Боль в ухе возможна из-за механических травм, особенно опасны те, что сопровождаются появлением крови.
- Не менее опасна и акустическая травма при воздействии громких звуков. Обычно требуется удаление травмирующего агента и отдых для ушей на несколько дней, чтобы все восстановилось самостоятельно.
- Стреляющая боль в ухе возможна при изменениях атмосферного давления.
Для устранения проблемы необходимо чаще зевать, жевать жевательную резинку или глотать, чтобы устранить перепад давления и дискомфорт.
- Если причиной стало попадание в ухо инородного тела, важно обратиться к врачу для его извлечения.
Заболевания уха и стреляющая боль
Острые стреляющие ощущения возможны в силу болезненных причин – патологий наружного, а также среднего и внутреннего уха.
Сюда можно отнести: различные формы отитов (воспаление уха), а также евстахеит и опухолевые процессы в ушах.
Отиты – это инфекционно-воспалительные процессы, возникающие в области наружного и среднего уха. Они лидируют среди причин обращения к врачу с жалобами на то, что стреляет ухо.
Обычно инфекция проникает в уши при наличии инфекций в области носа и горла – это осложнение ринитов, тонзиллитов, фарингитов, гайморитов или ларингитов.
Причиной боли в ухе может стать искривление носовой перегородки, повреждения самой раковины уха, попадание воды или инфекция кожи при чистке ушей.
Отиты бывают трех типов – соответственно каждой части уха – наружные, средние и внутренние.
Наружный отит в основном захватывает область слухового прохода, и возникает при попадании в ухо воды или при травмах наружного прохода с попаданием инфекции.
Типична стреляющая боль, общее недомогание, выделения из уха. Лечить заболевание нужно только под руководством врача: обычно рекомендуются капли или лечебные турунды с лекарствами.
Средний отит возникает при воспалении полости среднего уха, в том числе, с накоплением гнойного экссудата. Среди ключевых жалоб – стреляющая боль в ухе, температура, недомогание, на фоне уменьшения боли возможно выделение из уха гноя. Важно лечить средние отиты не только для того, чтобы уменьшить боль, но и чтобы предотвратить переход в хроническую форму.
Внутренний отит имеет специфическое название – лабиринтит, так как страдает улитковый механизм. Патология протекает очень тяжело, но возникает гораздо реже предыдущих форм.
Обычно это осложнение среднего отита, который люди пытаются вылечить самостоятельно. Реже лабиринтит возникает на фоне серьезных системных инфекций, например, туберкулеза.
Также стреляющая боль возможна при евстахиите – это воспаление слуховой трубы, которая соединяет полость среднего уха с носоглоткой. Реже причинами стреляющей боли могут стать опухоли в любой части слухового анализатора.
Стреляет в ухе без видимых причин
В некоторых случаях стреляющая боль в ухе есть, но воспалительного процесса или видимой патологии не выявляется.
В этом случае речь может идти об оталгии (так называют боль в ухе). Причинами подобных ощущений внутри уха могут становиться:
- воспаление в области сосцевидного отростка (мастоидит). Он расположен в области височной кости за ушной раковиной.
- повреждение в области височно-нижнечелюстного сустава – возможны артрозы, артриты или вывихи, которые формируют прострелы внутри уха.
- болезни зубов и десен, приводящие к боли и прострелам в ухо;
- проблемы шейного отдела позвоночника;
- заболевания носоглотки (фарингит, тонзиллит, паратонзиллярный абсцесс);
- онкологические патологии в области глотки и шеи;
- синуситы;
- неврологические патологии (невралгия тройничного, лицевого нерва).
Если в ухе стреляет: что делать
Самый правильный шаг, если стреляет в ухе – это записаться к лор-врачу на ближайшее время. Врач может разобраться в причинах боли и подобрать наиболее верное лечение.
Но не всегда есть возможность посещения врача в ближайшее время, особенно, если боль возникла в ночь, во время поездки или в местах, где нет больниц.
Поэтому первым делом применяют обезболивающие, противовоспалительные средства:
Если на фоне боли в ухе есть признаки простуды и заложенности носа, помогут сосудосуживающие спреи или капли:
Полезны промывания полости носа спреями с морской водой, физраствором. А вот капли для ушей без разрешения лор-врача покупать не стоит. Они могут не только не улучшить состояние, но еще и навредить, если диагноз поставлен неверно.
Запрещено применять тепловые компрессы, закапывать в уши борный спирт. До визита к врачу нужно выходить на улицу только прикрывая ухо, не чистить самостоятельно слуховой проход ватными палочками или любыми растворами.
Простуда на глазу приносит человеку дискомфорт, который зачастую сопровождается болезненными ощущениями и ухудшением зрения. В большинстве случаев причиной поражения становятся болезнетворные вирусы и бактерии. Такие воспалительные процессы могут проявляться в виде ячменя, герпеса или конъюнктивита.
Какие бывают симптомы и разновидности простуды на глазу?

Простуда на глазу знакома многим людям не понаслышке. Воспалительный процесс может поражать не только веки, но и слизистую оболочку. Причин, вызывающих воспаление в области глаз, бывает много. Как правило, подобный дискомфорт становится следствием активности бактерий и вирусов. Ему предшествуют такие факторы:
- Авитаминоз;
- Переохлаждение или перегрев;
- Ослабление иммунной системы;
- Разные воспалительные или инфекционные заболевания;
- Гиповитаминоз;
- Несбалансированное питание;
- Стресс, депрессия, хроническая усталость;
- Гормональные расстройства, переутомление.
В определении формы простудного заболевания на органах зрения при диагностике трудностей не возникает. Часто достаточно первичного осмотра, чтобы доктор распознал вирусную инфекцию, но иногда пациенту требуется дополнительная консультация таких специалистов, как терапевт, аллерголог, иммунолог и дерматолог.
В случае, если у врача возникают подозрения в постановке правильного диагноза при простуде глаза, больному назначаются дополнительные анализы — УЗИ зрительного аппарата, биомикроскопия, бесконтактная тонометрия, визометрия, офтальмоскопия и/или гониоскопия.
Врач может прибегнуть и к лабораторному анализу, предварительно взяв со слизистой необходимые пробы (это может быть соскоб или мазок).
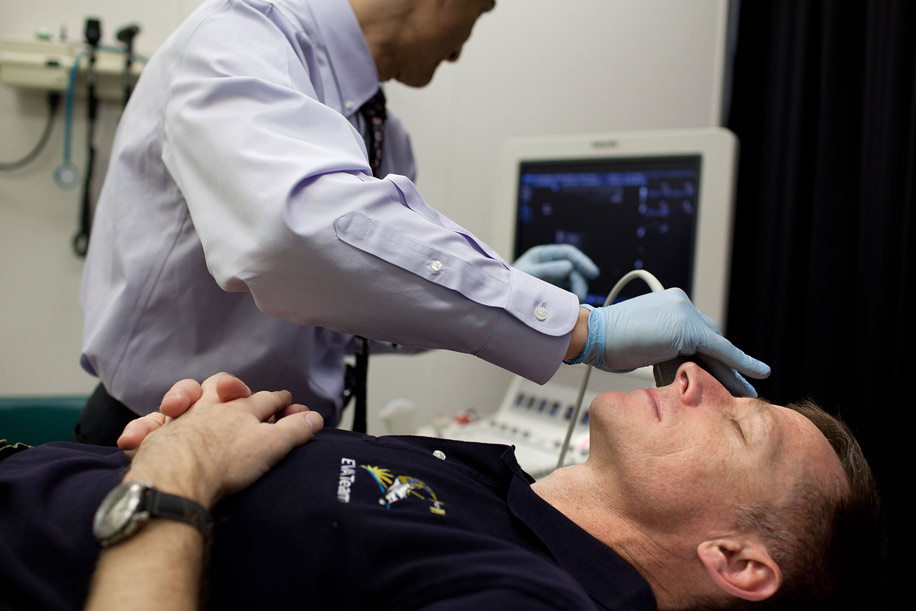
Простуда может выражаться в виде острой формы воспаления, локализующегося в районе сальной железы века. Наряду со взрослыми, часто такого рода заболеваниями страдают и дети. Проявляться эти офтальмопатологии могут в виде ячменя, герпесных высыпаний или конъюнктивита. Появление перечисленных болезней провоцируют специфические возбудители. Болезнетворные бактерии и вирусы регулярно присутствуют в теле человека, но показатели их количества и активности регулируются иммунной системой. Когда естественные защитные функции организма снижаются, наступает благоприятное время для микроорганизмов, которые моментально активизируются.
Отсутствие гигиены, привычка грязными руками тереть глаза, болезни пищеварительного тракта (например, гастрит), сахарный диабет — эти факторы также способствуют появлению воспалительных процессов.
Глазные вирусы могут атаковать человека неожиданно, но простуда под глазом — не повод для паники, поскольку существует множество медицинских препаратов, позволяющих в кратчайшие сроки избавиться от нежелательных проявлений.
Пожалуй, самое распространенное заболевание глаз — это конъюнктивит, т.е. воспалительный процесс, локализующийся в слизистой оболочке или во внутренних частях век. Чаще всего такое расстройство протекает на инфекционной почве, но нередко причиной его возникновения становятся механические повреждения глаза или аллергия. Конъюнктивит вызывают аденовирус, герпес, всевозможные грибки и бактерии разных групп. В острой фазе воспалительного процесса больной жалуется на рези, дискомфортные ощущения, гнойные выделения, ухудшение самочувствия (головная боль, температура). Заразиться этой болезнью можно двумя способами — контактным или воздушно-капельным путем. Поэтому больным рекомендован карантин (особенно изоляция необходима в случае, если взрослый контактирует с детьми). Активная фаза воспаления может длиться до трех недель.

Ячмень, или гордеолум — другое распространенное проявление простуды на веке, подразумевающее воспаление сальной железы или волосяной луковицы, проступающее в виде гнойного образования. В отличие от конъюнктивита, ячмень не заразен. Он возникает из-за активного размножения золотистого стафилококка, с которым борется организм и в результате чего появляется воспаление тканей. В месте локализации инфекции возникает отечность, покраснение. Часто офтальмологи при лечении горделоума сталкиваются с ситуацией, когда у пациента сильно опух глаз и из-за деформаций на веке частично или полностью закрывается обзор. При ячмене пациент жалуется на зуд, сопровождаемый болью в месте высыпания. Через 2-4 дня после инфицирования на месте заражения появляется гнойник, который спустя 3-7 дней в большинстве случаев самопроизвольно прорывается.
Если гной продолжительное время не выходит естественным путем, то ячмень превращается в так называемый халязион — в жесткое образование, которое способно сохранять форму до 2 месяцев.
Вирус простого герпеса может спровоцировать появление офтальмогерпеса. Симптомы этого заболевания схожи с теми, что были описаны выше: глаз при простуде краснеет, возникает отечность, ощущение инородного тела, повышение температуры и слезоотделения, зуд и др. Такие высыпания могут локализоваться не только на веках или в районе слезного канала, но и на роговице, вызывая помутнение и нарушая ее поверхность. Глазной герпес опасен тем, что легко распространяется на другие непораженные участки. Особенно тяжело он протекает у детей.
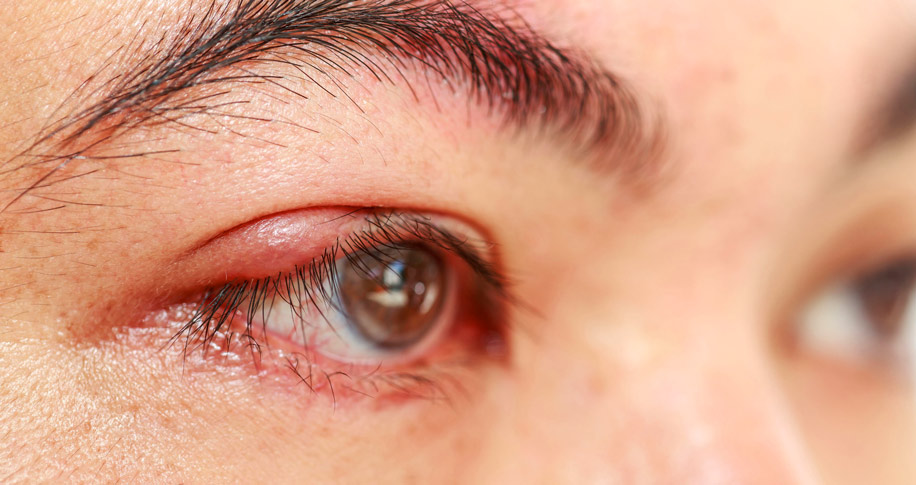
Что делать при простуде на глазу?
При появлении простудных признаков на глазу необходима консультация специалиста, который досконально объяснит, как лечить воспалительный процесс правильно и какие медикаментозные средства лучше всего применять. При рецидивирующих формах глазные воспаления лечатся окулистом в тандеме с иммунологом и терапевтом.
В некоторых случаях после диагностики больному прописывают режимный прием антибиотиков, специальных форм противовоспалительных препаратов, антисептиков, мазей, антимикробных капель для глаз. Для ускорения процессов восстановления могут быть назначены аптечные витаминные комплексы.
В подавляющем большинстве случаев простудные заболевания глаз проходят в течение 7-10 дней. Процесс выздоровления может наступить и без медикаментозного вмешательства
Для исключения рисков осложнений врачи все-таки рекомендуют не игнорировать появившиеся симптомы и обращаться за консультацией. Чтобы простуда прошла быстрее, офтальмолог, в зависимости от ситуации, может назначить:
- Прогревание УВЧ (использование дополнительного сухого тепла допускается на начальных этапах воспалительного процесса);
- Применение специального бактерицидного мыла при умывании;
- Обработку пораженного участка лекарственными препаратами (глазными каплями — в том числе).
В случае образования гнойника, крайне нежелательно пытаться самостоятельно от него избавиться посредством надавливания — вскрытие должно происходить естественным путем, по мере созревания нарыва. Если спустя 7 дней инфицирования глаз при простуде гной самостоятельно не начал выходить, а в месте его образования наблюдается уплотненная припухлость, больному следует обратиться к специалисту. Аналогичное решение должно последовать и в случаях, когда образование увеличивается в размерах и этот симптом сопровождается болевыми ощущениями.

Крайне важно, чтобы в период воспалительного процесса человек пользовался отдельным полотенцем и другими предметами индивидуальной гигиены. Это правило должно соблюдаться, вне зависимости от того, передается ли болезнь воздушно-капельным или контактным путем. Например, при ячмене, который сам по себе не заразен, достаточно легко может распространяться стафилококковая инфекция.
Как лечить простуду на глазу у ребенка?
Организм детей отличается пониженной активностью иммунитета из-за несформированной до конца эндокринной системы. Поэтому дети часто болеют глазными простудными заболеваниями, в особенности — конъюнктивитом.
Простуда на глазу у ребенка может проявляться покраснением, слезотечением, отеком конъюнктивы, зудом и жжением, светобоязнью и болезненными ощущениями.
Родителям важно понимать, что простуда на глазу у ребенка — весомый повод обратиться к педиатру, который в ходе осмотра определит раздражающие факторы, а также установит этиологию болезни. В случае появления простудных симптомов у маленького пациента до года специалист, как правило, прописывает капли, в перечне действующих веществ которых присутствуют преимущественно безвредные растительные компоненты.

Что нужно знать о профилактике глазных болезней?
Простудные заболевания глаз проще предупредить, чем лечить. Хорошей профилактикой станет соблюдение правил гигиены и приверженность к здоровому образу жизни, который помогает поддерживать в хорошем состоянии иммунную систему человека.
Врачи рекомендуют заниматься спортом, совершать прогулки на свежем воздухе, правильно питаться (включать в рацион фрукты и овощи), чередовать труд и отдых и, конечно же, по мере возможности, отказаться от вредных привычек.
Строго запрещается использовать личные вещи больного человека, будь то полотенце, мочалка, косметические средства, контактные линзы или одежда.
Не рекомендуется касаться органов зрения немытыми руками, а также запускать лор-заболевания. Чтобы не допустить ухудшения зрения из-за воспалительных процессов, следует своевременно начинать лечение (на остроту мировосприятия влияют частые рецидивы простуды).

Врачи советуют дополнительно стимулировать иммунитет после выздоровления от заболеваний глаз вирусной природы.
На сайте Очков.Нет можно выгодно заказать линзы от мировых брендов (Acuvue, Air Optix, PureVision и пр.) всего в пару кликов.

Часто под действием внешних факторов на внешние структуры глаз образуется воспаление.
Приходя к врачу, пациенты описывают состояние, как « продуло глаз».
Причиной может быть множество факторов, которые выясняет врач благодаря использованию инструментальных и лабораторных методов исследования. Предположить диагноз он может по симптоматике, появляющейся в первые двое суток после начала заболевания.
Симптомы
С момента развития инфекционно-воспалительного заболевания в области глаз появляются следующая клиническая симптоматика:
- покраснение конъюнктивы и кожных поверхностей вокруг глазного яблока;
- дискомфортное ощущение, которое перетекает в острую боль;
- зуд, жжение, раздражение;
- ощущение постороннего предмета под веками;
- повышенная продукция слезной жидкости;
- отделяемое из внутреннего угла глаз, которое имеет белый, зеленый, желтый, коричневый оттенок (чем ярче цвет, тем активнее размножение патогенной микрофлоры в секрете);
- образование острой боли при действии яркого цвета;
- отечность кожных поверхностей вокруг глазного яблока, возможно образование уплотнений;
- повышенная температура тела образуется редко, если инфекционно-воспалительное состояние дает осложнения;
- помутнение, двоение в глазах, снижение остроты зрения вплоть до полной слепоты;
- лимфоузлы в области головы становятся плотными, хорошо прощупываются.
По появившейся клинической симптоматике врач может предположить вирусную или инфекционную природу заболевания.
Причины
Причинами продувания глаз являются следующие состояния и заболевания:
- выраженная вирусная инфекция, при которой отделяемое внутреннего угла глаз имеет прозрачный цвет, наблюдается яркое покраснение конъюнктивы глаз;
- бактериальное инфицирование, которое образуется при размножении условно-патогенной микрофлоры, главным симптомом будет выделение гнойного содержимого из внутреннего угла.
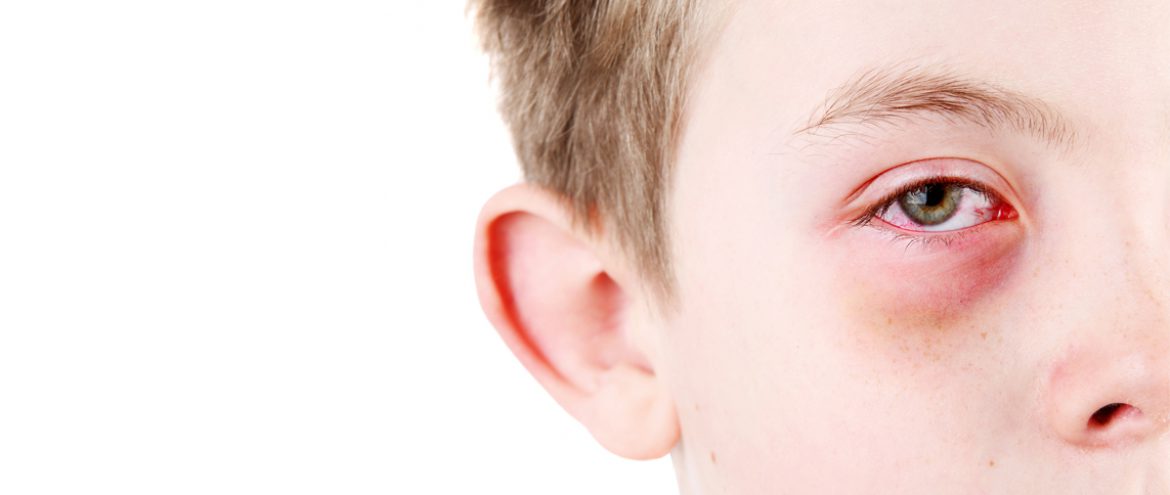
Врачи выделяют следующие разновидности заболеваний, которые образуются при воздействии сильного ветра:
- мейбомит (ячмень) – воспалительное состояние, которое развивается в луковицах ресниц и желез, расположенных на веке;
- конъюнктивит – воспалительное состояние конъюнктивального мешка, при котором образуется сильное покраснение и выделение гноя из угла глаз;
- блефарит – воспалительное состояние внутренней структуры век:
- дакриоцистит – воспалительные заболевания слезного канала, железы и мешка, что снижает продукцию слезной жидкости и образует конъюнктивит, как осложнение.
Врачу важно вовремя выявить первые симптомы заболевания и определить причину. Глаза являются очень тонкой структурой, по которой быстро распространяется инфекция. Если она проникла во внутренние отделы, лечение будет проходить сложнее.
Лечение
- Противовирусное средство . Чаще всего применяется системный препарат, который назначается в виде таблеток. Вирусные заболевания глаз образуются в связи со сниженной функцией иммунитета. Чаще всего такое состояние возникает из-за герпеса, который постоянно находится в крови. Он активируется при снижении функции иммунитета, негативном воздействии факторов окружающей среды. Вылечить полностью такое состояние нельзя, вирус можно устранить на время.
- Антибактериальная терапия . Чаще всего офтальмологи назначают препараты широкого спектра действия. Но для большего эффекта рекомендуется первоначально сдать анализ на выявление возбудителя и чувствительность антибактериальных препаратов. С помощью этого метода можно назначить не средство широкого спектра действия, а более узкопрофильный препарат. Это снижает риск развития резистентности у патогенной микрофлоры.
- Увлажняющие препараты . Во время инфекционно-воспалительных заболеваний глаз слизистая оболочка сильно сушится. Это связано со сниженной продукцией слезной жидкости. Если слизистая оболочка продолжительное время является сухой, это образует микротравмы и трещины на роговице. Через них инфекционный очаг может быстро пройти во внутреннюю структуру глаз. Увлажняющие капли способствуют продолжительному нахождению слезной жидкости на слизистой оболочке.
- Крема и мази для усиления регенерации тканей . Такие средства применяют на стадии заживления. Их наносят под верхнее или нижнее веко. Крема применяются перед сном, так как после их нанесения временно снижается острота зрения. К таким средствам относится Корнерегель, Солкосерил. Повышенная продукция новых клеток осуществляется за счет улучшения скорости метаболизма.
- Сосудосуживающие средства . Они применяются при чрезмерно выраженном покраснении конъюнктивальной оболочки. При их использовании снижается отек. Эти средства показаны к применению не более 4 дней, так как после прохождения этого времени образуется привыкание к действующему веществу.
- Антигистаминные препараты . Их можно применять системно при обширных аллергиях, или местно в виде капель, если имеется небольшой очаг. Препараты снимают отек, воспаление, покраснение. С помощью их действия осуществляется меньшее воздействие иммунной системы на проникновение аллергена.
После прохождения лечения рекомендуется повторно пройти обследование у офтальмолога, чтобы снизить риск развития осложнений или вторичной инфекции.
Профилактика
В целях профилактики различных заболеваний поверхностных структур глаза вследствие воздействия сильного ветра применяются следующие правила:
- ежегодный осмотр у офтальмолога, если у человека наблюдается хроническое заболевание глаз, рекомендуется посещать его чаще;
- лечение вирусных и инфекционных системных заболеваний до конца, не допускать их переход в хроническую форму;
- закаливание, которое осуществляется с помощью посещения бассейна, хождения дома босиком, питья холодной воды (методы укрепляют иммунную систему);
- ношение солнцезащитных очков при действии сильного ветра для предотвращения проникновения посторонних веществ на слизистую оболочку глаз;
- профилактическое использование увлажняющих капель для предотвращения сухости, очищения поверхности от инородных предметов.

Профилактические меры не могут полностью устранить возможность воздействия негативных факторов окружающей среды . Но они способствуют укреплению иммунной системы, снижению риска развития заболевания.
Если у человека продуло глаза, моментально развивается воспалительная реакция. Это защитная функция организма на воздействие негативных факторов окружающей среды. Чтобы предотвратить осложнения, рекомендуется обращаться к врачу. Если в глаз попал инородный предмет, он его извлечет. Для терапии используют комплексный подход, с помощью которого предотвращается повреждение наружных структур глаза.
Полезное видео
Читайте также:

