Продольный и поперечный рубец при кесарево
Обновлено: 17.04.2024
- Дистресс плода — тяжелое расстройство дыхания у недоношенных новорожденных, обусловленное незрелостью легких и первичным дефицитом легочного сурфактанта.
- Выпадение пуповины. Может произойти при многоводии: когда воды изливаются, резко меняется внутриматочное давление, и при не прижатой головке пуповина выскальзывает во влагалище, происходит гипоксия плода.
- Аномалии развития, при которых невозможны роды через естественные родовые пути, и нужно бережно извлечь малыша.
- Преждевременные роды, когда есть шанс, что ребенок не выдержит прохождения через родовые пути.
- Неправильное положение плода: поперечное, косое, тазовое предлежание. Само по себе тазовое предлежание не является показанием, но в сочетании с крупным плодом (от 3600 гр.) — да. Или если сочетается с другими показаниями к КС.
- Неправильное положение одного из плодов при многоплодной беременности. Например, тазовое предлежание первого и головное – второго. В этой ситуации есть риск сцепки «голова в голову».
- Синдром обкрадывания при многоплодной беременности (когда в двойне один плод весит 3000 гр., а другой — 1600 гр.).
В современных рекомендациях рубец на матке не считается абсолютным показанием. Многие женщины думают, что кесарево сечение однажды — кесарево сечение навсегда. Мы ломаем этот стереотип. Если мама хочет родить сама, надо ей помочь. Но есть ряд условий.
1. Желание женщины. Это основное. Заставить рожать естественным путем после КС мы не можем.
2. Самостоятельное начало родовой деятельности. Природа мудра, она практически никогда не вводит в роды матку, которая их не выдержит.
3. Документальное подтверждение, как протекали предыдущие роды. Было КС плановым или экстренным. На каком раскрытии маточного зева производилось, какая техника операции применялась, как зашивалась матка, как протекал послеоперационный период, назначались ли антибиотики, на какие сутки была выписка, как протекала реабилитация.
4. Не более одного рубца на матке. После одного КС женщина может рожать сама, после двух — нет (если, конечно, она не приехала в роддом с полным раскрытием, когда везти в операционную нет смысла). Если рубцов два — один от КС, а другой от удаления миоматозных узлов — это тоже абсолютное показание к кесареву сечению.
5. Максимальное внимание врача. Я говорю акушерам: вы должны все время «держать руку» на животе у женщины, чтобы не пропустить признаков неблагополучного развития ситуации.
Бывает, что женщины сомневаются, можно ли им заводить еще одного малыша, если у них остался рубец на матке после кесарева сечения. Мы пообщались с врачами, чтобы понять, есть ли риски и насколько они велики

Причины появления рубцов на матке
Любое оперативное вмешательство не проходит бесследно – шрамы и рубцы практически неизбежны, это относится и к кесереву сечению. Эта операция – одна из основных причин появления рубцов на матке. Они возникают в том месте, где матку разрезают для извлечения ребенка, чаще всего в нижней трети. Остальные причины появления рубцов также сопряжены с нарушением целостности стенок матки во время тех или иных операций.
— Возникновение рубцов на матке возможно после разного рода диагностических процедур, например, раздельного диагностического выскабливания, при таких ситуациях повышается вероятность повреждения стенок матки, и, как следствие, формирования рубцовых изменений, — рассказывает акушер-гинеколог Маргарита Халимова.
Появление рубца может произойти после прокалывания стенки матки во время аборта и на месте удаленных хирургическим путем миоматозных узлов.
— При наличии врожденных аномалий развития матки, которые на современном этапе корректируются хирургическими методами, также повышается риск возникновения рубцов, — поясняет Маргарита Халимова.
Сами по себе эти рубцы не представляют большой опасности, но лишь до той поры, пока женщина не захочет родить ребенка. Беременность и роды – большая нагрузка на матку, и та может разорваться по линии рубца. Чтобы избежать подобного, необходимо постоянно наблюдаться у врача.
Виды рубцов на матке
Рубцы отличаются от нормальных маточных тканей тем, что их клетки только восполняют дефект, но свою функцию выполнять в полной мере почти не способны.
Выделяют два основных вида рубцов.

Предпочтительный способ родоразрешения зависит от состояния рубцовой зоны, от того, как прошел послеоперационный период после предыдущей операции и того, как протекает нынешняя беременность.
— Если беременность протекает нормально и подтверждено, что рубец полноценный, сохраняет свою эластичность, у женщины есть хорошие шансы родить ребенка естественным путем. Наблюдение за будущей мамой в таких случаях устанавливается по стандартной системе: своевременная постановка на учет по беременности, посещение гинеколога в установленные сроки, прохождение анализов и УЗИ, — поясняет акушер-гинеколог Маргарита Халимова.
Если же полноценность рубца на матке сомнительна, а это бывает после неоднократных хирургических вмешательств, или если помимо рубца на матке имеются воспалительные заболевания женской сферы, тогда наблюдение за женщиной устанавливается по индивидуальной схеме и скорее всего ей будет предложено родить путем планового кесарева сечения.
Естественные будут роды или нет зависит не только от упомянутых факторов, но также от того, где расположена плацента, как ребенок размещен в матке, какого он размера.

С какими осложнениями можно еще столкнуться
Самые грозные осложнения при рубце на матке:
Разрыв рубца: плотная соединительная ткань при растяжении может не выдержать, что грозит серьезными осложнениями и для мамы, и для малыша – вплоть до летального исхода.
Врастание плаценты в рубец. Кесарево сечение в такой ситуации может привести к быстрому и массивному кровотечению. Раньше такие операции заканчивались удалением матки. К счастью, сейчас врачи научились справляться с этой проблемой и теперь матку удается сохранить.
При рубце на матке имеется угроза выкидыша или преждевременных родов.
Шрам от кесарева на коже
Даже маленький дефект внешности смущает девушек, а что уж говорить о рубцах после операции. Хочется, чтобы они были максимально незаметными.
⠀
С этой точки зрения самый «выгодный» в эстетическом плане — поперечный разрез при кесаревом сечении. Чаще всего сегодня выполняют именно его. Вертикальный наружный разрез практикуется в тех случаях, когда у врачей каждая секунда на счету, например, при угрозе смерти роженицы или плода.
Если шов горизонтальный, он обычно выполняется саморассасывающимся материалом, поэтому получается так называемый косметический шов. Шрам от него потом будет почти незаметен. Длина шва может быть разной, так как зависит от размеров малыша. Чаще всего шрам около 7 см длиной. Если же внешний шов вертикальный, то он будет на вид грубее, так как на него будет больше нагрузка и рубец останется заметным.
Если первый шов вышел красивым и шрам почти не виден, то и при последующих кесаревых сечениях боятся нечего. Доктора максимально иссекают прежний рубец, по сути, вырезают его, и делают новый шов.

Однако не всем девушкам везет остаться с едва заметным шрамом, иногда на месте разреза формируются келоидные рубцы. Они красноватые, грубые и возвышаются над кожей. Предсказать заранее, разрастется ли соединительная ткань до келоида, почти невозможно. Причиной образования таких рубцов врачи называют генетику: повышенное содержание в организме женщины фермента, отвечающего за выработку коллагена. Однако горевать не стоит, такие рубцы сейчас успешно удаляют лазером или гормональной терапией.
Чтобы шрам после кесарева был красивым, девушке нужно и самой приложить определенные усилия. Сразу после операции лучше обрабатывать шов 1-2 раза в день водным раствором хлоргексидина или 3%-ной перекисью водорода. Через две недели после операции необходимо наносить на рубец специальный крем — дважды в день в течение трех месяцев. Потом можно заменить его любым антицеллюлитным кремом. Через год таких манипуляций шрам будет аккуратным и едва заметным.

На протяжении последних лет частота операций кесарева сечения (КС) неустанно растет. Это обусловлено в основном расширением круга показаний к проведению операции — как в интересах матери, так и в интересах плода. Еще в начале XX века врачи следовали правилу: «Однажды кесарево сечение — всегда кесарево сечение». Подобная позиция иногда встречается и сегодня, в ее основе лежат два момента: во-первых, процесс родов с риском разрыва матки представляет собой опасность как для матери, так и для плода, и, во-вторых, плановая операция кесарева сечения в большинстве случаев рассматривается как фактически безопасная операция (хотя нельзя не сделать оговорку о том, что эта безопасность тоже весьма условна).
Вместе с тем многие практикующие врачи не исключают возможности ведения родов у беременной с рубцом на матке через естественные родовые пути. Целесообразность такой тактики широко обсуждается, но до сих пор так и не выработалось общее понимание многих ее аспектов и не были введены единые критерии для ее применения. Факт наличия рубца на матке обозначается на всех этапах — от планирования беременности до послеродового периода. Подобная настороженность вызвана возможными осложнениями, самым грозным из которых является разрыв матки по рубцу. Задачей акушера в такой ситуации является объективная оценка состояния беременной, принятие решения об оптимальном сроке родоразрешения и тактике ведения родов.
Для оценки общей картины в первую очередь интересны данные о предшествующих беременностях: их течение, срок родоразрешения, наличие осложнений, непосредственные показания к оперативному вмешательству. Также учитывается настрой женщины и ее желание или нежелание рожать самостоятельно. Важна давность беременности, закончившейся операцией кесарева сечения, поскольку «возраст» рубца коррелирует со степенью его состоятельности: для формирования зрелой соединительной ткани рубца необходимо от 8 до 12 месяцев, а восстановление морфофункциональной полноценности миометрия происходит через 1–2 года. Наиболее благоприятным промежутком времени от операции до следующих родов считается промежуток от 2 до 5 лет.
Чаще всего роды через естественные родовые пути проходят успешно, если предшествующая операция была выполнена по тазовому предлежанию плода (частота КС при тазовом предлежании составляет от 60–70 до 90 %). Факторы, позволяющие рассматривать возможность естественных родов у беременной с рубцом на матке, включают в себя прошлые операции КС по анатомическому несоответствию и случаи, когда роды происходят у повторнородящей женщины, уже имеющей естественные роды в анамнезе. Определенное внимание отводится технике выполнения прошлой операции — наиболее часто КС выполняется путем разреза в нижнем сегменте матки (НСМ), поскольку при доношенном сроке беременности он полностью развернут и является наиболее тонким местом стенки матки, при этом хорошо кровоснабжается, что создает благоприятные условия для формирования полноценного соединительнотканного рубца. Однако по-прежнему встречаются вертикальные разрезы (корпоральное кесарево сечение) или перевернутый Т-образный разрез. Последние два типа выполнения сечения матки более предрасполагают к молниеносному, так называемому «взрывному» разрыву матки. После поперечного сечения матки в нижнем сегменте чаще встречаются «тихие» неполные разрывы, которые в большинстве своем становятся случайной находкой (0,5–2 % случаев среди плановых операций).
При составлении плана родов важен срок родоразрешения — в его определении большую роль играет не только непосредственный срок беременности, но и биофизический профиль плода. Как правило, предпочтительнее роды на сроках 37–39 недель, а тенденция к перенашиванию беременности и вовсе недопустима в связи с тем, что растущий плод растягивает матку и чрезмерная нагрузка на рубец может привести к его расхождению.
Основным критерием при решении вопроса о сроке и порядке родоразрешения женщины с рубцом на матке является состоятельность имеющегося рубца. Несостоятельность рубца на матке в структуре показаний к повторному кесареву сечению составляет свыше 30 %. Существует несколько методов определения состоятельности рубца, однако единого мнения по их трактовке нет, также как и не найдено универсального и достоверного способа, позволяющего отследить динамику изменений рубца в течение беременности и определить его запас прочности. Каждый существующий метод исследования зачастую является малоинформативным при рассмотрении его результатов отдельно от других, при этом четкая корреляция между результатами различных диагностических методов отсутствует.
В течение беременности для оценки состояния рубца матки наиболее часто применяется ультразвуковое исследование, в ходе которого определяется эхоструктура и толщина рубца на всем протяжении, наличие кровотока в нем. К ультразвуковым маркерам несостоятельности рубца относят визуализацию дефекта миометрия в проекции рубца в виде «ниш» со стороны полости матки и обнаружение признаков некроза миометрия. Отсутствие кровотока в рубце служит неблагоприятным признаком в пользу несостоятельности рубца или его неполной состоятельности. По данным различных авторов, толщина рубца, при которой его можно назвать состоятельным, колеблется от 2 до 4–5 мм (при доношенном сроке), при этом учитывается равномерность его толщины на всем протяжении — то есть тонкий, но имеющий одинаковую на всем протяжении толщину рубец считается более надежным.
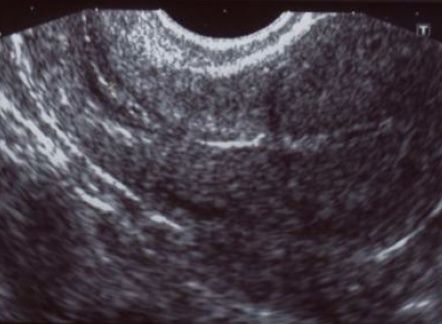
Рисунок 1 | Состоятельный рубец на матке
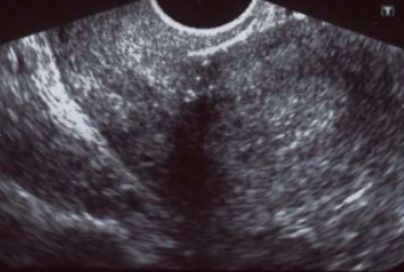
Рисунок 2 | Частично несостоятельный рубец. Определяются истончение миометрия и соединительнотканные включения в области рубца
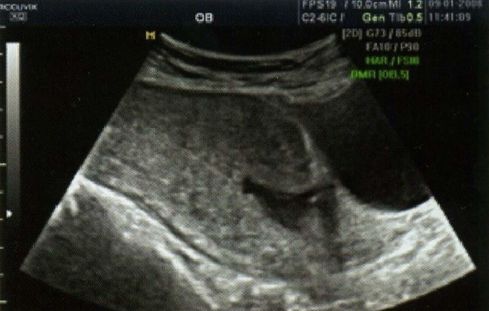
Рисунок 3 | Несостоятельный рубец. Выявляется «ниша» в области рубца, миометрий не определяется
Оценка рубца может производиться посредством гистерографии с применением рентгеноконтрастных веществ. Исследование проводится как минимум через полгода после операции кесарева сечения, на 18–21 день менструального цикла. К признакам несостоятельности рубца при этом методе исследования относят смещение матки в сторону или вверх, фиксацию ее к передней брюшной стенке; уплощение, истончение или зазубренность передней стенки матки, дефекты наполнения полости матки, нишеобразные углубления в ней. Состояние рубца также можно оценить в ходе магнитно-резонансной томографии (МРТ) органов малого таза; этот метод обладает большими диагностическими возможностями, но в обычной клинической практике не имеет широкого применения.
При гистероскопическом исследовании визуализируется полость матки и место рубца (он может и не визуализироваться) или собственно рубец в виде плохо васкуляризированной соединительной ткани, расположенной среди мышечных волокон, или бессосудистого соединительнотканного рубца. Возможно взятие образца послеоперационного рубца с последующим гистологическим и иммуногистохимическим исследованием биоптата.
Необходимо отметить, что целесообразно оценивать состояние рубца в каждом триместре беременности, однако на решение о выборе тактики ведения родов непосредственно будут влиять данные последнего, наиболее близкого к моменту родов исследования.
По данным различных исследований и наблюдений, при наличии рубца на матке после операции кесарева сечения роды через естественные родовые пути возможны у 25–70 % женщин. При этом естественные роды не рекомендованы беременным с рубцом на матке, имеющим отягощенный соматический анамнез (сахарный диабет, бронхиальная астма, хронические заболевания почек и сердечно-сосудистой системы и т. д.) или осложнения текущей беременности (преэклампсия, плацентарная недостаточность и т. д.).
Дискутабельным остается вопрос о возможности применения утеротоников в родах. Никто не оспаривает необходимость пристального наблюдения за роженицей и особой осторожности при применении окситоцина или препаратов простагландинов, и в имеющихся в литературе случаях с описанием индукции родов и усиления родовой деятельности эти препараты не приводили к возникновению осложнений в родах.
Нет единой позиции относительно необходимости ручного обследования полости матки в раннем послеродовом периоде. Наряду с тем, что бессимптомный «тихий» разрыв полости матки (между делом — не всегда определяющийся в ходе ручного обследования) не требует лечения, риск внесения инфекции при выполнении этой манипуляции, равно как и риск превращения расхождения рубцовых тканей в большой разрыв, сохраняется. Наиболее щадящей здесь представляется концепция активного наблюдения за родильницей в раннем послеродовом периоде, оценка кровопотери и выполнение ручного обследования по общим показаниям.
В настоящее время активно разрабатываются различные методики, в том числе и интраоперационные, способствующие формированию максимально полноценного послеоперационного рубца на матке. Применяются препараты дополнительного гемостаза и активаторы пролиферации, также существуют исследования метода точечного введения 10 % раствора этанола в область шва, что снижает риск разрыва матки в последующих родах или уменьшает объем кровотечения при повторном кесаревом сечении. Рассматривалось применение медицинских клеев, однако они обладают общим недостатком, вызывая воспалительный процесс в тканях и, как следствие, формирование несостоятельного рубца и выраженного спаечного процесса в брюшной полости. Описано формирование полноценного соединительнотканного рубца при использовании гемостатической губки, в составе которой присутствовал коллаген.
Заслуживает отдельного внимания пластика рубца на матке (метропластика) — оперативный метод, реализующийся, как правило, посредством плановой лапароскопии. Операция включает в себя иссечение несостоятельного рубца и создание нового. При технически правильном выполнении операции, неосложненном течении послеоперационного периода с активно протекающими процессами неоваскуляризации и репарации в области рубца она позволяет улучшить репродуктивные исходы. Длительное время считалось, что иссечение старого рубца на матке, как на мышечном органе, трудоемко и неперспективно, поскольку рубец все равно имеет место быть. Тем не менее по результатам ряда исследований можно предполагать, что метропластика может стать одним из рутинных методов коррекции несостоятельных рубцов на матке не только после операций кесарева сечения, но и после миомэктомии.
В общем и целом, на сегодняшний день рубец на матке как таковой не является показанием к проведению повторной операции кесарева сечения. При этом каждый клинический случай требует отдельного рассмотрения и индивидуального подхода, а иногда — дополнительных исследований и постоянного наблюдения в течение всего периода беременности, родов и послеродового периода.
В связи со значительной частотой кесарева сечения и увеличением количества консервативно-пластических операций на матке соответственно возросло и число женщин с рубцом на матке.
Выбор тактики ведения беременных с рубцом на матке , оптимальных сроков и методов их родоразрешения нередко представляет значительные трудности, и в каждом конкретном наблюдении должен решаться отдельно.
Степень полноценности заживления рассеченной стенки матки является одной из основополагающих проблем последующей беременности и успешного ее завершения.
На характер заживления рассеченной стенки матки оказывает влияние целый ряд факторов:
- состояние организма беременной накануне родов;
- характер микрофлоры родовых путей;
- длительность безводного промежутка;
- характер осложнений в родах;
- локализация разреза на матке;
- техника ушивания разреза на матке;
- качество шовного материала;
- продолжительность операции;
- величина кровопотери;
- характер течения и ведения послеоперационного периода.
При наличии продольного (корпорального) разреза на матке с течением времени после операции рубец на матке, в конце-концов, во всех случаях становится несостоятельным.
Учитывая это обстоятельство, принципиальным (при наличии корпорального разреза) является промежуток времени, прошедший от момента операции до наступления последующей беременности. При этом наименьший риск несостоятельности рубца на матке при последующей беременности определяется через два года после операции, но не более четырех лет.
Степень подобных нарушений в значительно меньшей степени выражена при наличии поперечного рубца. При этом промежуток времени между предшествующим кесаревым сечением и наступлением настоящей беременности не оказывает выраженного отрицательного влияния на характер состоятельности рубца.
В рамках планирования последующей после кесарева сечения беременности в течение первых 6-8 месяцев после операции с целью контрацепции рекомендуется применение презерватива. При отсутствии вскармливания ребенка грудью, а так же других противопоказаний возможно использование гормональных контрацептивов .
В последующем, не ранее чем через 6 месяцев после операции, наиболее рациональным является применение внутриматочной спирали (ВМС) при отсутствии противопоказаний. Как свидетельствует клинический опыт, частота осложнений при использовании ВМС не выше таковой среди всех женщин, использующих этот метод контрацепции . Запланированная последующая беременность может быть рекомендована через 2 - 3 месяца после отмены гормональных контрацептивов или ВМС, но не ранее чем через 1 год после предыдущего кесарева сечения.
В комплексе мероприятий по подготовке к предстоящей беременности важную роль играет оценка состояния рубца на матке. Именно от качества рубца на матке, которое лучше всего оценивать еще до наступления беременности, во многом зависит ее благополучное течение и благоприятный исход.
Наиболее достоверными методом диагностики состояния рубца на матке у небеременной женщины, которые взаимодополняют друг друга, являются гистерография и гистероскопия .
Признаки, которые могут быть обнаружены при таком исследовании и свидетельствовать о несостоятельности рубца с одной стороны могут быть связаны с наличием спаечного процесса в брюшной полости, а с другой стороны могут быть обусловлены непосредственно самой несостоятельностью (зазубренные контуры внутренней поверхности матки, углубления различной величины и формы, проникающие в толщу мышечной оболочки).
Дополняющим методом диагностики является гистероскопия, с помощью которой, используя специальный оптический прибор, можно осмотреть стенки матки изнутри. Исследование можно проводить не ранее, чем через 6 месяцев после операции на 4-5 день менструального цикла, когда функциональный слой эндометрия полностью отторгается, и через тонкий базальный слой видна подлежащая ткань.
На неполноценность рубца обычно указывают локальные вдавления, втяжения или утолщения в области рубца. Белесоватый цвет ткани рубца свидетельствует о выраженном преобладании соединительнотканного компонента, а втяжения – об истончении миометрия в результате неполноценной регенерации.
Течение беременности при наличии рубца на матке после кесарева сечения имеет ряд клинических особенностей. Так, у этих беременных чаще отмечается низкое расположение или предлежание плаценты и неправильное положение плода.
Почти у 1/3 женщин с рубцом на матке имеются клинические признаки угрозы прерывания беременности. Однако под маской симптомов угрозы прерывания беременности часто скрываются первые признаки несостоятельности рубца на матке, которая является одним из наиболее частых осложнений беременности у женщин после кесарева сечения. Дело в том, что рубцовая ткань характеризуется значительно меньшей эластичностью и прочностью по сравнению с мышечной тканью, не растягивается, вследствие чего возможен разрыв матки на границе рубцовой и мышечной ткани.
Необходимо серьезно относиться к болевому синдрому во время беременности. Боли внизу живота , в пояснице, по всему животу, в области рубца на брюшной стенке, неясной локализации, при физической нагрузке должны трактоваться как несостоятельность рубца на матке и угроза его разрыва. В этой связи, при появлении болей беременная немедленно должна обратиться к врачу для осмотра. Не следует ждать, что боли пройдут самостоятельно, и, тем более, самостоятельно без назначения врача принимать какие-то обезболивающие лекарства. Это может скрыть истинную клиническую картину и привести к неблагоприятному исходу.
До 1/4 наблюдений увеличивается риск задержки развития плода. До 1/3 новорожденных при повторном кесаревом сечении рождаются в состоянии гипоксии, асфиксии той или иной степени тяжести. Более чем в 1/3 наблюдений дети рождаются с клиническими признаками морфофункциональной незрелости. Новорожденные, имеющие при этом даже нормальные показатели массы и роста, должны быть отнесены к группе высокого риска возможного срыва адаптации, а общая заболеваемость таких детей достигает 30% - 35%.
Любая беременная с рубцом на матке должна быть тщательно обследована для выработки дальнейшей акушерской тактики.
Для составления более достоверного прогноза течения беременности с рубцом на матке желательно знать ряд фактов, касающихся предыдущей беременности, к которым относятся:
- причины выполнения первой операции;
- срок беременности, при котором было произведено первое кесарево сечение ;
- течение послеоперационного периода и осложнения (если они имели место);
- особенности менструальной функции после кесарева сечения;
- данные о генеративной функции после операции (количество беременностей, их исходы);
- промежуток времени, прошедший от момента кесарева сечения до наступления последующей беременности;
- оперативные вмешательства на матке в период после кесарева сечения.
Важное значение имеют показания для первого кесарева сечения и сопутствующие при этом заболевания. К неполноценному заживлению матки после операции чаще всего приводят: тяжелый гестоз , предлежание и преждевременная отслойка нормально расположенной плаценты, ожирение, анемия , хронические инфекционные заболевания. Неблагоприятными факторами являются состояния, связанные с перерастяжением нижнего маточного сегмента: клинически узкий таз , дискоординация родовой деятельности , неправильные вставления головки плода.
Наиболее часто несостоятельным оказывается рубец у женщин, перенесших малое кесарево сечение (до 28 недель беременности) или кесарево сечение с корпоральным разрезом.
С большей долей вероятности о наличии несостоятельного рубца можно думать в том случае, если после кесарева сечения развились воспалительные осложнения, особенно с длительным лихорадочным течением и нагноением брюшной стенки. Следует иметь в виду, что и гладкое течение послеоперационного периода не является гарантией полноценного рубца.
К неблагоприятным факторам формирования послеоперационного рубца относят выскабливания матки. Аборты, выполненные в интервал времени после кесарева сечения до наступления настоящей беременности, также ухудшают её прогноз, так как травмируется стенка матки и ее нервный аппарат. Риск несостоятельности рубца при этом увеличивается в 1,5 раза.
У беременных с рубцом на матке необходимо проводить тщательную оценку состояния плода. Исследование должно носить комплексный динамический характер с применением УЗИ, допплерографии, КТГ не менее 3-4 раз на протяжении беременности. При выявлении признаков внутриутробной гипоксии плода необходимо начать своевременное соответствующее лечение.
Определенную информацию о состоянии рубца на матке можно получить при ультразвуковом исследовании. Наиболее оптимальным для такого исследования является срок беременности от 28 до 37 недель. Ультразвуковое исследование позволяет оценивать форму, толщину нижнего сегмента матки, эхоструктуру миометрия в данном отделе матки, характер контура её передней стенки.
Достоверность в распознавании состояния рубца при этом составляет 56 - 76%. Эхографическое исследование целесообразно проводить при наполненном мочевом пузыре. Важное значение имеет определение локализации плаценты с помощью УЗИ, так как расположение плаценты на передней стенке в области рубца делает его потенциально неполноценным.
Беременная с рубцом на матке должна быть госпитализирована в родильный дом в плановом порядке в 35-36 недель. Пациентка должна иметь при себе выписку из амбулаторной карты о показаниях к предыдущей операции, методе рассечения матки, течении послеоперационного периода, данных обследования вне беременности, характере течения данной беременности и данных обследований во время настоящей беременности.
Подавляющее большинство женщин с рубцом на матке родоразрешают путем повторного кесарева сечения.
Самопроизвольные роды продолжают оставаться редким явлением в повседневной акушерской практике. Причиной этому является прежде всего опасность разрыва матки по рубцу в связи с тем, что, как правило, нет полной уверенности в его полноценности.
Однако считается, что потенциально самостоятельно могут рожать от 1/3 до 2/3 (30% - 70%) беременных с рубцом на матке после кесарева сечения. В 9% - 30% наблюдений в процессе ведения родов при наличии рубца на матке возникают осложнения, которые заставляют пересмотреть тактику ведения родов в пользу экстренного кесарева сечения. Чаще всего к таким осложнениям относят аномалии родовой деятельности, ухудшение состояния плода, клинически узкий таз, появление и усугубление симптомов несостоятельности рубца на матке.
Ведение родов через естественные родовые пути при наличии рубца допустимо при соблюдении ряда условий, которые являются критериями отбора для ведения таких родов, а именно:
- одно кесарево сечение в анамнезе с поперечным разрезом на матке в нижнем сегменте;
- отсутствие акушерских, послуживших показаниями к первой операции;
- неосложненное течение послеоперационного периода;
- предположение о полноценности нижнего маточного сегмента (по результатам клинических и инструментальных исследований);
- локализация плаценты вне рубца на матке;
- правильное головное предлежание плода;
- соответствие размеров таза матери и головки плода;
- тщательное клиническое и обязательное мониторное наблюдение в родах;
- наличие условий для экстренного родоразрешения путем кесарева сечения, квалифицированного медицинского персонала и соответствующей оснащенности;
- возможность выполнения кесарева сечения в экстренном порядке не позже, чем через 15 мин. после принятия решения об операции;
- ведение родов при развернутой операционной.
Все эти условия должны соблюдаться вместе. Если хотя бы одно из условий не соблюдается, то вести роды через естественные родовые пути нельзя.
В процессе течения родов через естественные родовые пути у женщин с рубцом на матке, как правило, ее сократительная активность носит характер нормальных схваток. Роды протекают по стандартному биомеханизму, характерному для перво- или повторнородящих. Средняя продолжительность родов также практически не увеличена. Средняя кровопотеря может незначительно превышать таковую при родах через естественные родовые пути.
Наиболее частыми осложнениями родов у женщин с рубцом на матке являются: несвоевременное излитие околоплодных вод; слабость родовой деятельности ; клиническое несоответствие размеров таза матери и головки плода; появление признаков угрозы разрыва матки.
Частота послеродовых гипотонических кровотечений составляет от 1,5% до 10,5%, патология отделения плаценты – 0,5% - 4%, что несколько превышает аналогичные показатели в общей популяции.
Начало ведения родов может быть самопроизвольным или программированным, т.е. допустимо вскрытие плодного пузыря при наличии зрелой шейки матки.
В процессе ведения родов необходим непрерывный кардиомониторный контроль за состоянием плода. Признаки ухудшения состояния плода могут свидетельствовать о начинающемся разрыве матки. Нередко этот симптом является первым при данной патологии.
Обезболивание родов у женщин с рубцом на матке проводят по общепринятым правилам, в том числе и с применением эпидуральной анестезии. При затянувшемся II периоде родов или начавшейся асфиксии плода родоразрешение необходимо ускорить путем рассечения промежности.
Обязательным является ручное обследование матки сразу после родов , так как нельзя исключить возможность спонтанного разрыва матки по рубцу. Появление признаков разрыва матки возможно через значительный интервал времени после родоразрешения. Кроме того, важно иметь представление о состоянии рубца на матке для решения вопроса о тактике ведения родов в последующем. Эта операция должна проводиться крайне осторожно, так как грубое ее выполнение нередко само является причиной разрыва матки.
Во всех случаях повторное кесарево сечение – это операция особой сложности и более высокого риска. После повторного кесарева сечения чаще имеет место снижение адаптации новорожденных, что диктует необходимость их включения в группу высокого риска по развитию осложнений в неонатальном периоде.
Рубец на матке может быть следствием не только кесарева сечения, но и консервативной миомэктомии, перфорации матки, а также после удаления маточной трубы.
При выборе метода родоразрешения у женщин с рубцом на матке после консервативной миомэктомии определяющее значение принадлежит характеру и объему выполненной операции. Несостоятельность рубца после консервативной миомэктомии составляет до 21,3%.
После удаления подбрюшинных миоматозных узлов без вскрытия полости матки можно предпринять попытку ведения родов консервативно при тщательном клиническом и инструментальном контроле за их течением.
Однако главным фактором в выборе метода родоразрешения после удаления подбрюшинных миоматозных узлов без вскрытия полости матки является также функционально-морфологическое состояние рубца.
При расположении рубца на задней стенке матки контролировать его состояние не представляется возможным, что создает опасность его невыявленной неполноценности. Расположение плаценты в области рубца также является фактором риска его неполноценности. В этих случаях целесообразна плановая операция кесарева сечения.
Если удалены межмышечные миоматозные узлы со вскрытием полости матки и имеются другие отягощающие обстоятельства, указывающие на возможность неполноценного рубца, и имеется риск разрыва матки во время родов, то рекомендуется кесарево сечение.
При наличии отягощенного акушерского анамнеза, переношенной беременности , тазового предлежания плода, ФПН, возраста первородящей старше 30 лет показания для кесарева сечения после любого вида миомэктомии (со вскрытием или без вскрытия полости матки) также расширяются.
Консервативное ведение родов у женщин с рубцом на матке после реконструктивно-пластических операций требует повышенного внимания. После самопроизвольных родов для исключения патологии рубца необходимо контрольное ручное обследованиие послеродовой матки.
Сложную и ответственную задачу представляют собой роды после перфорации матки во время внутриматочных вмешательств.
При ведении таких родов возможны: разрывы матки, гипотоническое кровотечение, патология отделения плаценты, особенно у женщин с осложненным течением самой операции и послеоперационного периода.
Акушерский прогноз более благоприятен в том случае, если операция была ограничена только ушиванием перфорационного отверстия без дополнительного рассечения стенки матки. При отсутствии осложняющих обстоятельств роды возможно вести консервативно с последующим контрольным ручным обследование матки.
Наиболее частым осложнением беременности у женщин после консервативно-пластических операций является угроза ее прерывания. При малейших признаках угрозы прерывания беременности, чаще возникающих в 12-13 недель и в 25-26 недель, показана немедленная госпитализация.
Для родоразрешения беременные с подозрением на неполноценный рубец на матке после консервативно-пластических операций должны быть госпитализированы за 4-5 недель до предполагаемого срока родов.
Правила и условия ведения родов, а также возможные осложнения при этом, аналогичны таковым при наличии рубца после кесарева сечения. Узнать обо всем более подробно вы можете, придя на консультацию акушера-гинеколога в наш медицинский центр!
Еще каких-то 10 лет назад в медицине существовало твердое правило: кесарево сечение однажды — кесарево сечение всегда. К счастью, сегодня врачи могут подарить женщине счастье естественного материнства, даже если ее первые роды состоялись в результате операции. Однако есть и определенные условия. Как узнать, осуществима ли мечта о естественных родах с рубцом на матке? Расскажем в этой статье.
Как правило, рубец на матке образуется после операции кесарева сечения. Чтобы помочь малышу появиться на свет, хирурги делают надрез на передней стенке матки, из-за чего травмируется слизистая оболочка и повреждаются нервные окончания маточно-влагалищного сплетения.
После рождения ребенка на разрез накладывают операционный шов, а примерно через 6 – 8 месяцев он превращается рубец. Однако, помимо кесарева сечения, для появления рубца есть и другие причины:
• прошлые роды были стремительными
• беременности предшествовали различные гинекологические операции

Возможность родить самостоятельно зависит от того, в каком состоянии рубец находится на момент родов. Акушеры-гинекологи используют для этого 2 термина: «состоятельный» или «не состоятельный».
1. Состоятельный (полноценный) рубец
Его толщина достигает 3 мм, он однородный по своему составу и обладает высокой эластичностью. Прогноз для естественных родов при состоятельном рубце благоприятный: он выдержит нагрузку плода и будет растягиваться по мере его роста.
2. Несостоятельный (неполноценный) рубец
Его толщина не превышает 1 мм. Такой рубец отличается неоднородной структурой: преобладает соединительная ткань и очень мало эластичных мышечных волокон, которые могли бы растягиваться. Прогноз для естественных родов отрицательный: в период беременности рубец будет истончаться, из-за чего возрастет риск разрыва матки.
Любая операция, даже такая привычная, как операция кесарева сечения, предполагает риск развития послеоперационных осложнений и довольно длительный реабилитационный период. Роды естественным путем с рубцом на матке позволяют нам свести к минимуму вероятность повторного оперативного вмешательства, уменьшить риск осложнений. А для женщины такие роды — прекрасная возможность поскорее выписаться с малышом из роддома и быстрее восстановиться.

Заместитель главного врача по акушерско-гинекологической помощи ГКБ им. А.К. Ерамишанцева, д.м.н., профессор
• Не стоит планировать новую беременность, если после кесарева сечения еще не прошло 2-х лет. За такой короткий период времени полноценный рубец, как правило, не успевает сформироваться.
• Не рекомендуется и затягивать с планированием более, чем на 4 года после оперативных родов. Чем больше проходит времени, тем большее количество мышечных волокон в рубце атрофируется, что мешает ему эластично растягиваться под нагрузкой плода.
Этот вопрос не может не волновать беременную, которая решилась родить сама, имея в анамнезе рубец на матке. Причин для паники в условиях современных возможностей проведения родов в Москве нет, но важно понимать, что
два рубца на матке и более — показание к проведению операции кесарева сечения.
Во время беременности и непосредственно перед родами врач тщательно оценит состояние рубца на УЗИ-исследовании, проведет подробный сбор анамнеза, изучит выписки об особенностях предыдущего кесарева сечения.
Будущая мама готова к физиологическим родам, если:
• после первых родов прошло от 2 до 6 – 7 лет
• рубец однородный, имеет достаточную толщину (от 3 мм.)
• у женщины не было осложнений в послеоперационном периоде
• текущая беременность протекает без патологий
• ребенок находится в головном предлежании, нет обвития пуповиной
• предполагаемый вес плода не больше 3,7 кг.
Специалисты никогда не порекомендуют рожать естественным путем,
если для физиологических родов есть препятствия:
• если с момента операции прошло менее 2-х и более 8 лет;
• если операция была плановой по причине узкого таза, миопии, сердечно-сосудистых заболеваний женщины;
• если на матке 2 рубца и более, оставшиеся от других операций.
В перечисленных случаях вторые роды должны пройти, как и первые, — путем операции кесарева сечения.

Физиологические роды с одним рубцом на матке сегодня готовы принять в каждом роддоме столицы. Но так как проведение таких родов сопряжено с определенными рисками, роженице будет уделено особое внимание врачей.
Возможности родильных домов Москвы позволяют в случае необходимости экстренно оказать женщине необходимую помощь. Обезболивание и отсутствие акушерской агрессии — обязательные условия в тактике ведения таких родов. Стимуляция родов при наличии рубца на матке не проводится.
Залогом безопасности мамы и малыша является соблюдение двух правил:
Тотальный контроль
Процесс родов проходит с подключением непрерывного мониторинга сердечной деятельности плода (КТГ): никакое отклонение от нормы не останется без внимания.
Оперативное реагирование
Даже если ситуация в родильном боксе осложнится, врачи всегда готовы к тому, чтобы незамедлительно оказать помощь роженице и малышу.
Статья подготовлена при участии С. В. Апресяна, заместителя главного врача по акушерско-гинекологической помощи ГКБ им. А. К. Ерамишанцева, д.м.н.
Оставьте бесплатную заявку через форму на нашем сайте. Куратор поможет выбрать подходящий роддом, в соответствии с вашими пожеланиями и особенностями течения беременности.
Вы сможете получить дополнительную информацию о роддоме и задать вопросы врачу. После консультации специалист примет решение о возможности и сроках госпитализации.
Читайте также:

