Прививка против гриппа при герпесе на
Обновлено: 25.04.2024
Вакцина «Витагерпавак» производится во внутреннюю сторону предплечья внутрикожно, по типу «лимонной корочки» (как манту) через 7-10 дней после заживления. Делается 5 уколов с интервалом 7-10 дней.
Какой специалист\врач может выписать вакцину Витагерпавак?
Практически любой врач может выписать данный препарат. Чаще всего это делает инфекционист или терапевт.
Со скольки лет можно вакцинироваться от герпеса вакциной Витагерпавак?
В каждом конкретном случаи (дети до 15 лет) вопрос о вакцинации решается индивидуально, в зависимости от состояния пациента.
Когда можно беременеть после вакцинации?
Прививки нельзя делать во время беременности. Зачатие можно начинать сразу после окончания курса лечения.
Какие болевые ощущения от вакцинации?
Иногда – легкое жжение в месте укола, которое быстро проходит.
После вакцинации высыпал герпес. Это нормально?
Высыпания говорят о том, что не была проведена квалифицированная подготовка к вакцинации. Вакцинация является третьим этапом в лечении герпесвирусной инфекции. Следует провести медикаментозную подготовку (она необходима даже потому, чтобы исключить начало вакцинации в тот момент, когда организм находится в продроме, т.е. начался рецидив заболевания, а клинических проявлений еще нет).
Повторная вакцинация. Нужно ли делать и через какое время?
Повторная вакцинация при легкой степени инфекции проводится через 6 месяцев. При тяжелых формах – 4 вакцинации с интервалом в 3 месяца.
Вакцинация во время беременности. Что нужно знать.
Беременность – противопоказание для вакцинации. Лечиться от герпеса нужно до беременности. Если во время беременности проявился герпес, то необходимо сразу сообщить об этом своему врачу.
Лечение офтальмогерпеса.
Можно ли употреблять алкоголь во время и после вакцинации?
В день вакцинации — НЕТ. После вакцинации тоже воздержаться 2-3 дня.
Вакцинация при тяжелой форме герпеса?
При тяжелых формах – 4 вакцинации с интервалом в 3 месяца.
После вакцинации герпес не пропал. Почему, что делать?
Укреплять иммунитет (пробиотики, общеукрепляющие, витамины, иммуномодуляторы, интерферон). Затем – снова вакцинация.
Могу ли я сам сделать себе прививку?
Без специальных знаний данная процедура не рекомендована к самостоятельному проведению.
Сколько нужно не мочить место укола?
Можно ли загорать после завершения полного курса вакцинации?
Конечно. После вакцинации нет никаких ограничений на солнечные и водные процедуры.
Где купить вакцину в моем городе?
Где можно по подробней узнать о последствиях герпеса.
Простую и понятную информацию о проблеме герпесвирусных инфекций вы можете получить вот в этом социально ролике.
Герпес и беременность.
Подробней о влиянии герпеса на беременность можно узнать в данном ролике.
Где можно скачать инструкцию по вакцине Витагерпавак?
Инструкцию Витагерпавак можно скачать по ссылке.
Я читала много отзывов в интернете о том, что вакцина не работает или то, что ее эффективность не доказана, так ли это?
Любой лекарственный препарат, прежде чем его зарегистрируют на территории РФ, проходит доклинические и клинические испытания. К клиническим испытаниям на «реальных» пациентах допускаются только те препараты, которые показали свою эффективность на стадии доклинических испытаний (в лабораторных условиях). Уже на этой стадии неэффективные препараты НЕ ДОПУСКАЮТСЯ до клинических испытаний на пациентах.
Клинические испытания лекарственных препаратов проводятся на пациентах с данной патологией, при которой будет применяться в практической медицине. Если препарат УСПЕШНО прошел испытания на этапах доклинического и клинического исследования это говорит о его эффективности применения. Вакцина «Витагерпавак» признана эффективной и рекомендована к применению для лечения ХГИ.
Помимо клинических испытаний, вакцина «Витагерпавак» рекомендована к использованию Руководителем Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека, Главным санитарным врачом Российской Федерации Г.Г. Онищенко 06.2010. за номером МР3.3.1.0002-10. С текстом методической рекомендации вы можете ознакомиться здесь . Отдельно отметим, что прежде чем такая рекомендация может быть получена, вакцина должна быть дополнительно исследована четырьмя независимыми ведущими медицинскими учреждениями, отчеты которых направляются в Минздрав РФ.
Поэтому говорить о неэффективности вакцины «Витагерпавак» основываясь на анонимных отзывах в интернете – крайне не разумно!
Почему нет аналогов вакцины от герпеса?
Потому что открытия не совершаются каждый день. Вакцина — это огромной труд коллектива российских ученых НИИ вирусологии им. Ивановского .
Почему вакцина Витагерпавак не известна на Западе?
На самом деле вакцина достаточно известна, но пока в медицинских кругах. Вакцина была представлена на таких крупнейших международных конгрессах как: X International medical congress „Euromedica-Hannover, 2012“.Hannover 31 mai-01 juni 2012, 5 th Vaccine and ISV Annual Global Congress, Seatlle, USA, 2-4 Осtober, 2011. Тезисы докладов о вакцине и англоязычные версии статей хранятся в Национальной Медицинской библиотеке Национального института здоровья США (MedPub.gov). А лечение ХГИ вакциной «Витагерпавак» получило название на западе «Русского метода».
Почему о вакцине «Витагерпавак» нет информации в Национальном календаре профилактических прививок?
Витагерпавак — антигерпетическая вакцина, используемая при лечении ХГИ, вызванная вирусом простого герпеса 1 и 2 типа, относится к группе лечебных вакцин (а не профилактических), поэтому ее нет в календаре профилактических вакцин, которые предупреждают заболевания. Витагерпавак назначается уже болеющим ХГИ людям с целью лечения данной категории больных и уже последующего предупреждения рецидива заболевания.
Лечение герпеса народными средствами?
Лечить герпес народными средствами невозможно. Потому что проявления герпетической инфекции свидетельствует о серьезных внутренних проблемах — о дефиците иммунитета. Народные средства, которые могут восстановить иммунитет полностью без медицинского вмешательства — неизвестны! Не смотря на многовековой опыт народной медицины.
Какая компания является производителем вакцины?
Единственным производителем вакцины является российская компания АО «ФИРМА «ВИТАФАРМА».
Где можно узнать информацию о гос. регистрации вакцины Витагерпавак?
Где можно подробно узнать информацию о герпесвирусной инфекции?
Более подробную информацию о вирусе можно узнать на нашем сайте в разделе статьи.
Написать свой отзыв или ознакомиться с отзывами других пациентов Вы можете на форуме нашего сайта ФОРУМ

Помимо обязательных прививок, включенных в Календарь, существуют дополнительные прививки, которые проводятся по эпидемиологическим показаниям (в районах эпидемий, опасных инфекций, сезонных заболеваний).
При необходимости можно сделать прививку против туляремии, чумы, бруцеллёза, сибирской язвы, бешенства, лептоспироза, клещевого энцефалита, желтой лихорадки, брюшного тифа, менингококковой и пневмококковой инфекции, гепатита А, гриппа, герпеса и т.д.
Детям, которых родители планируют отдать в садик, рекомендуют прививки против гепатита А и менингита. Вакцины против гепатита А применяются с возраста 1-2 лет — в зависимости от производителя.
Прививка против гепатита А рекомендуется:
- детям, при посещении или подготовке к посещению детского садика или школы — ввиду значительного числа вспышек инфекции в этих учерждениях и несоблюдением детьми правил гигиены;
- регулярно выезжающим на морские курорты и в эндемичные страны — Черное море, Турция, Египет, Испания, Индия, все страны Африки, курорты Средней Азии, Ближнего востока;
- работникам канализационных служб;
- работникам предприятий торговли и питания,
- военным;
- лицам, имеющим хронические заболевания печени — поскольку гепатит А у таких пациентов протекает злокачественно, с высоким риском осложнений и обострения фонового заболевания
- лицам, в окружении которых выявлен случай гепатита А (экстренная профилактика)
Прививка против менингококков серогрупп А и С
Прививка против гемофильной палочки (Haemophilus influenzae В)
Например вакциной Акт-Хиб, рекомендована Минздравом, но в календарь не входит. Эта прививка нужна для профилактики острых респираторных заболеваний (ОРЗ, бронхит, пневмония) у детей младше 5 лет, особенно посещающих или готовящихся посещать детские коллективы (ясли и детские сады) - по данным российских исследований. Главное предназначение этой прививки — защита от наиболее тяжелых форм ХИБ-инфекции — менингита и пневмонии, которые представляют наибольшую угрозу для грудных детей в возрасте 6-12 мес. Ее делают ребенку, начиная с 2 месяцев. Также эту прививку рекомендуют сделать перед командировкой в Африку.
Прививку против гриппа перед началом эпидемии желательно делать всем. Детей можно прививать, начиная с 6 месяцев.
Прививки от ветряной оспы в России не делают, а в США и Японии их назначают детям с ослабленным иммунитетом.
Прививку от желтой лихорадки делают в тех районах, где эта болезнь случается: в Африке и Латинской Америке. Дети аборигенов должны прививаться, начиная с 6 месяцев. Дети туристов — начиная с 1 года.
Вакцины против гриппа, как и любые другие медицинские препараты, имеют свои показания и противопоказания. В этой статье мы рассказываем не только о плюсах прививки, но и о том, кому стоит воздержаться от нее на время или вовсе отказаться от этой процедуры.
Плюсы вакцинации
Прививки не препятствует попаданию вируса или болезнетворной бактерии в организм привитого человека. Вакцины защищают нас от болезней иначе. Они тренируют иммунную систему до того, как она столкнется с той или иной инфекцией. Вакцинные препараты содержат в себе своего рода болезнь в миниатюре. Заболеть после прививки нельзя, но обзавестись иммунитетом — можно. В ответ на введение вакцины в нашем организме вырабатываются специфические антитела и иммунные клетки памяти, позволяющие иммунитету эффективно бороться с опасными микробами при встрече с ними в будущем. Эта тактика чрезвычайно эффективна. По данным Всемирной организации здравоохранения (ВОЗ), вакцинация спасает жизни более 2 миллионов человек каждый год.
Что касается прививки от гриппа, то, по результатам исследования Центров США по борьбе с болезнями и их профилактике 2017 года, вакцина от гриппа снижает количество смертей от вируса гриппа на 52–79%. Вакцинация также значительно сокращает количество госпитализаций пациентов с диагнозом «грипп», а значит, болезнь у привитых людей проходит не так тяжело, как у непривитых.
Важно! Вакцины против гриппа могут иметь разный состав и отличаться по своей эффективности. Состав интересующих вас препаратов можно узнать на официальных сайтах компаний-производителей. Подробнее о том, какими бывают противогриппозные вакцины, читайте в статьях «Прививки от гриппа в 2020-2021 году» и «Прививки от гриппа».
Ошибочно считать грипп легкой инфекцией. Иногда грипп становится причиной очень серьезных осложнений, среди которых — вторичная бактериальная пневмония, которая требует отдельной терапии антибиотиками, протекает очень тяжело и отвечает за смерти 25% больных гриппом.
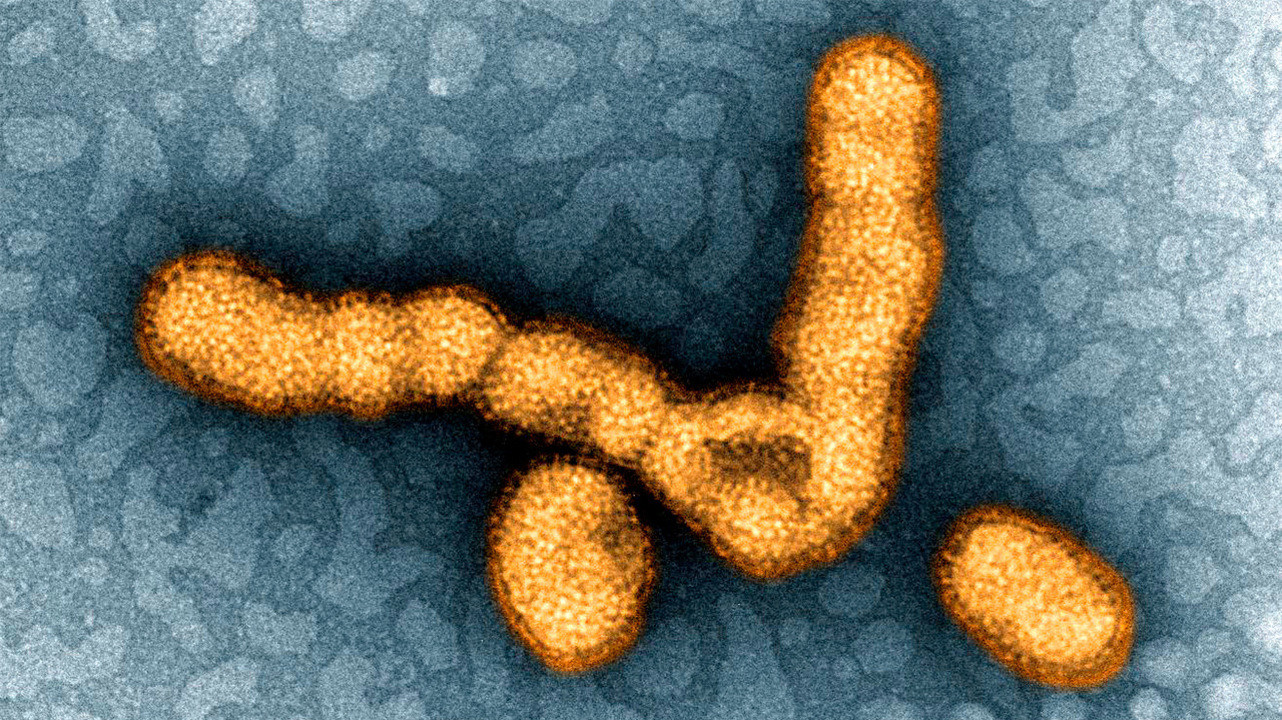
Вирус гриппа H1N1. Фото: PHIL CDC
Особенно опасен грипп для беременных женщин, детей младше 5 лет и пожилых людей. У этих категорий граждан заболевание чаще проходит в тяжелой форме. У беременных инфекция может способствовать мертворождению или преждевременным родам. Поэтому прививка от гриппа показана всем женщинам, планирующим беременность, а также всем непривитым беременным женщинам, начиная со II триместра беременности.
В группу риска по гриппу также входят:
- раковые больные,
- больные СПИДом и ВИЧ,
- астматики,
- диабетики,
- люди с хроническими заболеваниями легких и сердца.
Медицинские работники, военнослужащие, школьники и студенты подвержены заражению гриппом больше других. Первые — потому, что часто контактируют с больными, остальные — потому, что существуют в тесных коллективах. Кроме того, что вакцинация снижает риск заболеть и позволяет избежать опасных последствий гриппа, при условии широкого применения (когда привитых в обществе — более 60-70%), она защищает тех, кому противопоказаны прививки в силу тех или иных причин. Так как вакцина снижает риск заражения, люди, которым нельзя делать прививку от гриппа, находясь в обществе привитых, рискуют меньше (рис. 1).

Рисунок 1. Преимущества вакцинации против гриппа. Статистика в США. Источник: СDC
Противопоказания
Вакцины против гриппа легко переносятся. В основе большинства препаратов лежат либо части разрушенных вирусов гриппа А и В, либо их отдельные белки-антигены, способные вызывать иммунный ответ. Так кому же нельзя вводить противогриппозные вакцины? Противопоказания к вакцинации могут быть абсолютными (постоянными), временными (относительными), а также возрастными.
Абсолютные противопоказания
Среди тех, кому нельзя ставить прививку против гриппа:
- люди с аллергией на яичный белок (при производстве многих противогриппозных вакцин используют куриные эмбрионы);
- люди с выраженными реакциями и осложнениями после введения предыдущих доз вакцины. Это достаточно редкое явление, однако при наличии негативных реакций на первую дозу вакцины в дальнейшем этот препарат использовать не рекомендуют.
Сильной реакцией на введение вакцины считается температура выше 40℃, а также отек или покраснение (гиперемия) в месте инъекции больше 8 см в диаметре. А поствакцинальные осложнения — это, например, сильнейшая аллергическая реакция (анафилактический шок).
При этом абсолютными эти противопоказания являются только применительно к конкретным препаратам. Так, если при производстве вакцины не использовались куриные яйца, с ее помощью можно прививать даже аллергиков. Иногда абсолютное противопоказание может стать относительным. Во многих странах мира против гриппа прививают людей с аллергией на яичный белок, несмотря на то, что яйца используются при получении вакцинных вирусов. Дело в том, что вакцины, используемые год за годом, доказали свою безопасность — вирусные антигены проходят тщательную очистку перед тем, как попасть в состав препарата, и вероятность развития аллергической реакции после прививки ничтожно мала.
Относительные противопоказания
Относительные противопоказания — это те, важность которых должен оценивать врач. Решение о прививке принимается после тщательного взвешивания всех рисков, которые могут угрожать здоровью пациента в случае получения или не получения вакцины. Пренебрежение некоторыми противопоказаниями может быть оправдано, если:
- в регионе наблюдается вспышка гриппа,
- пациент входит в группу риска по гриппу,
- для пациента велика вероятность осложнений в случае заболевания гриппом.
Среди относительных противопоказаний, в первую очередь можно отметить легкие ОРВИ или другие болезни в острой фазе, а также хронические болезни, беременность.
Постоянные противопоказания
Постоянные противопоказания, это те, которые сопровождают человека в течение всей жизни. К ним относят аллергию на компоненты вакцины, тяжелые реакции после вакцинации, некоторые хронические заболевания и состояния.
Временные причины для отвода
Временные противопоказания — это обострения хронических заболеваний или наличие каких-либо острых инфекций. Так как при вакцинации в организм человека вводят вирусные антигены, воздействующие на иммунную систему, врачи не допускают в прививочный кабинет людей, чей иммунитет уже сражается с другим патогеном.
Как только человек выздоравливает или у него проходит обострение хронического заболевания, можно вводить вакцину (как минимум, через 2–4 недели после выздоровления). Если у больного была нетяжелая форма ОРВИ или острого кишечного заболевания, в прививочный кабинет отправляют сразу после стабилизации температуры.
Временно противопоказаны прививки также детям до шести месяцев и беременным женщинам в первом триместре. Дети после шести месяцев и беременные во втором и третьем триместрах должны прививаться обязательно. Они входят в группу риска, так как подвержены наиболее тяжелому протеканию инфекции. Дети уязвимы перед вирусом гриппа даже больше, чем взрослые. У взрослого в отличие от ребенка может сработать антигенный импринтинг: если человек уже болел вирусом гриппа, его организм может использовать уже имеющуюся иммунную память в ответ на атаку вируса и активировать защиту.
Важно! В случае с живой вакциной против гриппа беременность является абсолютным противопоказанием к проведению вакцинации, независимо от срока. ВОЗ также не рекомендует вводить беременным живые противогриппозные вакцины. Лучшим решением будет инактивированная вакцина или сплит-вакцина. Такие препараты не содержат мертиолят (соединение на основе ртути, используемое как консервант в некоторых вакцинах) и подтвердили свою безопасность.
Общие противопоказания
К общим противопоказаниям относят факторы, которые делают вакцинацию невозможной или нежелательной для любого пациента. Все они перечислены в инструкции к каждому конкретному препарату. Это аллергии, возраст до 6 месяцев, I триместр беременности, сильные негативные реакции на предыдущие дозы вакцины.
Частные противопоказания
Частные противопоказания устанавливаются врачом после осмотра и опроса пациента. Это могут быть хронические заболевания, отягченные друг другом, острая респираторная инфекция, острый иммунодефицит, недобор веса (для младенцев).
Возрастные ограничения
Младенцев вакцинируют против гриппа, начиная с возраста 6 месяцев, так как иммунитет матери действует примерно до полугода с рождения малыша. Пока организм ребенка защищен материнскими антителами, эффект вводимой вакцины значительно ниже, вводить ее не рекомендуется.
Детям от 6 месяцев и до 2 лет (до 9 лет в случае введения им вакцины впервые) рекомендованы 2 дозы противогриппозной вакцины с интервалом 4 недели, так как вторая доза увеличивает для них эффективность иммунизации.
Предела верхней возрастной границы для вакцинации против гриппа не существует. Исключения составляют случаи, когда производитель вакцины в инструкции указывает предельный возраст. В любом случае, перед вакцинацией следует проконсультироваться с лечащим врачом.
Важно! Существует также список ложных причин отводов от прививок. К ним относят: астму, дисбактериоз, состояние анемии, поствакцинальные осложнения в семье и другие. Позиция Минздрава России в этом отношении достаточно жесткая: следование таким противопоказаниям свидетельствует о некомпетентности врача.
Возможные побочные явления и осложнения
Как и у любого медицинского препарата, у вакцин против гриппа есть побочные эффекты. Их разделяют на серьезные и несерьезные.
Несерьезные реакции после вакцинации незначительны и считаются нормальными. Так, температура тела после иммунизации может повыситься, но не более чем на 0,5℃, горло — покраснеть. В месте инъекции может возникнуть отек (не более 8 см в диаметре). Человеку может показаться, что он начинает заболевать. Могут болеть мышцы или голова, аппетит — снизиться. Такие побочные поствакцинальные реакции наступают либо немедленно в кабинете при введении вакцины, либо в течение первых трех дней и обычно не требуют особого внимания.
Живая гриппозная вакцина может вызывать еще и симптомы ОРВИ: кашель, боль в горле, насморк, заложенность носа, общее недомогание и потерю аппетита. Они могут держаться до 6 дней после вакцинации. Но живые вакцины сейчас используют редко. Предпочтение врачи отдают инактивированным вакцинам, которые переносятся легче и быстрее.
Самое серьезное последствие ― это, конечно же, анафилактический шок. Он требует немедленных реанимационных действий.
Это состояние может начаться сразу после начала введения вакцины вплоть до нескольких минут после ее введения и имеет яркие признаки (рис. 2):
- бледность, холодный пот;
- затрудненность дыхания, отек горла;
- вялость, потеря сознания, в редких случаях – судороги;
- отек, покраснение, сыпь на коже.
Аллергическая реакция на противогриппозные вакцины может быть связана с аллергией на белок яйца, если препарат получен на основе вирусов, выращенных на куриных эмбрионах, хотя в последние годы в ряде исследований была показана безопасность этих вакцин даже для аллергиков (вирусные белки для них проходят тщательную очистку). Не стоит бояться вакцин из-за возможности развития сильной аллергической реакции. Практически любой продукт потенциально может вызвать анафилактический шок у человека с предрасположенностью. Узнать причину и спрогнозировать его начало очень трудно, если только пациент не знает, на что конкретно у него аллергия. В противном случае возникновение аллергии невозможно предсказать заранее. К счастью, аллергия и анафилактический шок в ответ на вакцины — это очень редкое явление. Гораздо чаще люди сталкиваются с аллергией на обычный аспирин, антибиотики (особенно на пенициллин) или анестетик, который использует стоматолог.
В медицинском сообществе вакцинацию против гриппа иногда связывают с возникновением синдрома Гийена-Барре. Это состояние, когда иммунная система уничтожает собственные нервы. Оно сопровождается слабостью, потерей чувствительности, слабыми параличами рук, ног и мышц лица. Но доказана связь этого синдрома только с живой гриппозной вакциной против вируса H1N1 (вирус гриппа А). Но, опять же, подобные препараты, содержащие живые ослабленные вирусы гриппа, сегодня используют редко. Для других вакцин достоверных подтверждений нет.
По данным ВОЗ, причиной возникновения синдрома Гийена-Барре может быть любая инфекция — бактериальная или вирусная. Он может развиться также после вакцинации или хирургического вмешательства.
Очень важно правильно использовать вакцины, хранить и перевозить их при пониженных температурах. Нарушение правил хранения и транспортировки может привести к порче вакцины, а ее введение — к нежелательным реакциям. Эффективность испорченных вакцин может быть значительно снижена или сведена к нулю. Среди других ошибок, которые могут значительно повлиять на эффективность вакцинации:
- нарушение антисептических правил,
- неправильные доза и место введения,
- использование вакцины с истекшим сроком годности.
В крупных кампаниях по иммунизации они неизбежны, но сводятся к минимуму путем тщательного контроля качества всех этапов вакцинации.
Взрослым прививки от гриппа делают в плечо, а живые вакцины вводят в нос в виде спрея. Детям врачи ставят прививку в бедро. Дело в том, что при реакции на вакцину врачу легче наложить жгут именно на бедро ребенка.
Наконец, человек может сам спровоцировать поствакцинальную реакцию. Он может забыть о своем хроническом заболевании или наличии аллергии и не сообщить о них доктору перед прививкой. В этом случае ответственность за последствия для здоровья ложится на пациента. У реакций на вакцину могут быть и психосоматические причины. Иногда человек настолько боится либо самой процедуры вакцинации, либо негативных последствий после ее проведения, что его самочувствие начинает ухудшаться. Такая эмоциональная реакция может включать обмороки, головокружение, рвоту.
Как действовать до и после вакцинации
Существует много мифов о том, как нужно готовиться к вакцинации. На самом же деле нужно всегда исходить из самочувствия. Если человек заболел или плохо себя чувствует, следует на время отказаться от прививки. В России вакцинация – дело добровольное.
Здоровому человеку никакая предварительная подготовка, включая сдачу анализов, не нужна. До вакцинации не нужно также пить антигистаминные препараты или избегать обычных физических нагрузок.
Сразу после процедуры обязательно следует подождать у прививочного кабинета около получаса. Это нужно, чтобы врачи смогли быстро оказать необходимую помощь, если возникнет аллергическая реакция. После прививки нежелательны значительные нагрузки на организм. На пару дней лучше отложить тренировки в спортзале, походы в баню или на пляж. Желательно освободить вечер после вакцинации из-за возможного недомогания. Тогда перенести возможные нежелательные поствакцинальные эффекты будет проще.
Так как рост заболеваемости гриппом в России начинается осенью, прививаться против этой инфекции лучше в начале сентября. Однако получить вакцину можно и позднее, даже зимой. Если у вас нет обострений хронических заболеваний или острой инфекции, смело отправляйтесь в поликлинику.
- Бесплатно привиться против гриппа можно в любой поликлинике. Возьмите с собой паспорт и полис ОМС.
- Обратитесь к врачу-терапевту. Он осмотрит вас и направит в прививочный кабинет. Обязательно сообщите врачу о наличии у вас аллергий, в частности — аллергии на белок куриного яйца. Узнайте, какой вакциной вас будут прививать.
- В прививочном кабинете врач должен при вас открыть вакцинный препарат и по запросу показать вам упаковку.
- После прививки проведите в медучреждении 30 минут на случай возникновения сильных реакций.
- Соблюдайте все рекомендации врача. В течение 3 дней после вакцинации откажитесь от физических нагрузок, походов в бассейн, в сауну. При наличии повышенной температуры можно принять жаропонижающее средство.
Если вы хотите получить зарубежную вакцину против гриппа, вы можете обратиться в любую коммерческую клинику и узнать, какие препараты доступны в этом году.
Заключение
Вакцинация против гриппа имеет множество плюсов: она значительно снижает риск заболевания и тяжелых осложнений после гриппа. Вакцинация показана всем: взрослым и детям, беременным и людям с хроническими болезнями: раковым больным, ВИЧ и СПИД инфицированным, людям с диабетом, астмой и заболеваниями легких и сердца.
Прививаться от гриппа нельзя только двум категориям людей: тем, у кого аллергия на яичный белок (это относится только к препаратам, полученным с использованием куриных эмбрионов), и тем, у кого были сильные реакции и осложнения после введения этой же вакцины в первый раз (температура выше 40℃, отек и покраснение более 8 см, анафилактический шок и другие).
Побочные реакции после прививки от гриппа — это незначительное повышение температуры (на 0,5℃), красное горло, боль в мышцах, потеря аппетита, головная боль. Эти эффекты абсолютно нормальны и проходят в течение пары дней после прививки. Тяжелыми, но очень редкими последствиями вакцинации являются анафилактический шок, который наступает моментально, а также синдром Гийена-Барре (слабый паралич, потеря чувствительности), который связывают лишь с живой гриппозной вакцины против вируса гриппа А.

Редакция МедПортала выражает признательность за экспертную помощь в создании этого материала доктору Екатерине Степановой, из «H-Clinic», это экспертная клиника, специализирующаяся на диагностике и лечении инфекционных заболеваний.
Опасность гриппа нельзя недооценивать – это вовсе не безобидное респираторное заболевание, которое можно «вылечить» таблеткой аспирина и горячим чаем с лимоном. Осложнения после гриппа могут быть очень серьезными, а ключевая роль в борьбе с гриппом отводится профилактическим мероприятиям, наиболее эффективным из которых является вакцинация.
Что такое грипп и чем он опасен
Грипп – это вирусная инфекция, которую вызывают вирусы рода ортомиксовирусов. Различают всего 4 монотипных рода таких вирусов: A, B, C и D. При этом самыми опасными считаются первые два – именно они способны вызывать сезонные эпидемии – крупные вспышки заболеваемости, при которых случаи заражения распространяются не только по всей стране, но и на территории соседних государств. В северном полушарии, где мы живем, заболеваемость гриппом обычно растет осенью, а летом сходит на нет. Если посмотреть на общую картину, сезонность гриппа также очевидна (рис. 1).
Грипп представляет собой острое заболевание, сопровождающееся поражением дыхательных путей. У болезни очень короткий инкубационный период – от 3 до 24 часов. Грипп может сопровождаться как специфическими, так и общими симптомами.
- Специфические: сухой болезненный кашель, чувство першения в носоглотке, боль в горле, осиплость голоса и насморк.
- Общие: повышение температуры (до 38 °С и выше), слабость, головная боль, сухость кожи, светобоязнь, учащенное сердцебиение (тахикардия), миалгия (боль в мышцах).
В зависимости от типа вируса, вызвавшего заболевание, выраженность этих симптомов может варьироваться (табл. 1). При ранжировании видов болезни также учитывается и их контагиозность (заразность и способность вызывать пандемии).
| Вирус гриппа | Течение | Заразность | Симптомы | Кто болеет |
| Тип А | тяжелое | высокая | специфические и общие | люди и животные |
| Тип В | тяжелое | высокая | специфические и общие | только люди |
| Тип С | легкое или средней тяжести | низкая | специфические | только люди |
Как правило, грипп проходит через 2 недели, в течение которых человек ощущает сильную слабость, теряет работоспособность. Кашель после гриппа может не проходить гораздо дольше.
Ошибочно будет считать грипп «легкой» инфекцией. Согласно статистике Всемирной организации здравоохранения (ВОЗ), ежегодно от гриппа во всем мире умирает до 650 000 человек. Из-за гриппа могут развиться:
- вторичные бактериальные инфекции (ринит, синусит, отит, бронхит, пневмония);
- осложнения со стороны сердечно-сосудистой системы (миокардит и перикардит, сердечная недостаточность);
- мышечные боли;
- миелит, менингит и энцефалит.
Грипп особенно опасен для пожилых людей, детей младше 5 лет, беременных женщин, а также людей с ослабленным иммунитетом (в т.ч. больных ВИЧ-инфекцией, раком) и хроническими заболеваниями (астмой, болезнями сердца, диабетом, неврологическими расстройствами).
Важно! Грипп передается воздушно-капельным путем, потому идеальными для его распространения являются места большого скопления людей. Соответственно, в школах и университетах риск заразиться всегда очень высок. Коварство гриппа в том, что люди становятся заразными еще до появления первых симптомов. Бессимптомные носители также могут передавать инфекцию другим.
Зачем нужна вакцинация против гриппа
В последнее время стало модно отрицать пользу вакцинации. Конспирологи убеждены, что прививка от гриппа – не что иное, как часть всемирного заговора правящих элит с целью поголовной чипизации населения. В действительности вакцинация преследует лишь одну цель – формирование коллективного иммунитета и предотвращение пандемий, ежегодно уносящих сотни тысяч жизней. Чем больше людей прошли вакцинацию, тем меньше у гриппа шансов распространиться. Это и называется коллективным иммунитетом. Для того, чтобы остановить грипп, пройти вакцинацию должны не менее 60% населения.
В первую очередь вакцинация защищает людей, входящих в группы риска – для них болезнь представляет особую опасность, так как чаще вызывает тяжелые осложнения, грозящие летальным исходом. Следует также понимать, что профилактические мероприятия по вакцинации помогают сохранять трудоспособность населения. Чем больше предприятий закрывается на карантин, тем менее комфортными становятся условия жизни – мы все это поняли еще во время первой волны коронавируса.
Каждый год мы читаем о том, как важно для борьбы с инфекциями поддерживать высокий уровень вакцинации. Тем не менее, люди часто отказываются от прививок. В России, где вакцинация добровольная, причинами отказа от противогриппозных вакцин служат уверенность в силах собственного иммунитета и недоверие к эффективности и безопасности вакцин (рис. 2). Пройти вакцинацию из-за противопоказаний не могут около 8% непривитых людей.
Как работают вакцины против гриппа
Вакцины — это тренеры нашего иммунитета. Вакцинные препараты содержат целые клетки, фрагменты или отдельные антигены вирусов, которые не способны вызвать заболевание, но провоцируют иммунный ответ.
Ответ на вопрос «Сколько действуют вакцины против гриппа?» не самый обнадеживающий. Новые вакцины от гриппа обновляются ежегодно в обязательном порядке. Необходимость их разработки объясняется очень просто — вирусы типов А и В имеют неприятное свойство мутировать. В результате иммунитет, вызванный вакцинами, быстро устаревает и не узнает новые штаммы возбудителя. В 2019 году Всемирная организация здравоохранения актуализировала программу борьбы с распространением гриппа до 2030 года, которая предполагает мониторинг штаммов гриппа, разработку новых вакцин и обеспечение своевременной вакцинации населения.
Важно! Эффективность применения вакцин во многом зависит от того, удалось ли эпидемиологам спрогнозировать распространение штаммов вируса в отдельно взятом регионе.
Сами вакцины, предназначенные для профилактики гриппа, обычно бывают трех- и четырехкомпонентными в зависимости от количества серотипов вирусов, от которых они защищают. Вакцинные препараты часто делят на 2 типа:
- Живые. В их состав входят живые ослабленные вирусы, которые имитируют болезнь в очень легкой форме.
- Инактивированные вакцины. В их состав могут входить: цельные убитые патогенные микроорганизмы, частицы разрушенных вирусов (сплит-вакцины) или отдельные белки-антигены вирусов, которые распознает наша иммунная система (субъединичные вакцины).
Кроме этого, существуют рекомбинантные противогриппозные вакцины на основе РНК вирусов гриппа, привнесенной в бакуловирус. Перспективным считается также направление разработки ДНК(РНК)-вакцин (в этом случае в организм вносится кольцевая РНК вируса, и вирусные белки синтезируются уже внутри клеток).
Противопоказания
Поводов для медотвода к вакцинации против гриппа сравнительно немного. Одно из главных противопоказаний – наличие аллергии на белок куриных яиц. При этом все больше исследований говорят о том, что противогриппозные вакцины, полученные с использованием куриных эмбрионов, проходят достаточную очистку от посторонних белков и полностью безопасны. Не стоит забывать, что есть вакцины на клеточных культурах и рекомбинантные вакцины, которыми можно прививать даже аллергиков.
Прививку от гриппа не рекомендуется делать в следующих случаях:
- при наличии хронических очагов инфекции – они ослабляют естественный иммунитет;
- при повышенной температуре;
- во время острых инфекционных или простудных болезней;
- в период обострения хронических заболеваний;
- при наличии негативной реакции на предыдущую дозу вакцины;
- при наличии заболеваний нервной или сердечно-сосудистой систем.
Беременность не является противопоказанием для вакцинации от гриппа. Более того, ВОЗ рекомендует беременным женщинам делать прививку против гриппа, поскольку именно в период вынашивания ребенка организм наиболее подвержен опасности заражения. Здесь следует сделать оговорку: вакцинацию не рекомендуют проводить в первые три месяца беременности, оптимальным сроком считается начало второго триместра. Предпочтение отдается инактивированным вакцинам.
Возможные побочные реакции и осложнения
Достаточно часто после прививки развиваются побочные реакции. Наиболее распространенные проявления:
- слабость;
- головная боль;
- небольшое повышение температуры;
- чувство ломоты в мышцах и суставах;
- тошнота;
- потемнение мочи.
При возникновении этих симптомов паниковать не нужно – это нормальная реакция организма, не требующая врачебного вмешательства. Обычно эти осложнения возникают при использовании вакцин, содержащих живой ослабленный вирус.
При использовании всех видов вакцин может развиться аллергическая реакция в виде высыпаний на коже. В тяжелых случаях не исключены развитие отека горла и лица (отек Квинке, рис. 3) и анафилактический шок. В этом случае требуется экстренная медицинская помощь.
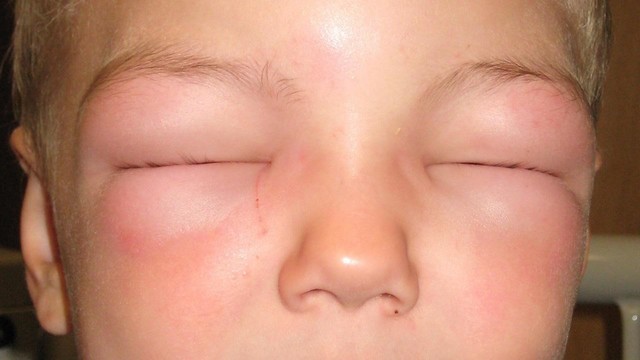
Рисунок 3. Отек Квинке - редкое, но опасное осложнение прививок. Источник: James Heilman
Важно! В течение получаса после прививки пациент должен находиться в медучреждении, чтобы врач мог наблюдать за его состоянием.
Где получить прививку от гриппа в Москве и других городах
В России вакцина от гриппа входит в национальный календарь прививок, поэтому получить ее можно бесплатно – для этого достаточно обратиться в поликлинику по месту жительства. Ежегодное проведение массовой вакцинации включает также иммунизацию детей в школах и детских садах, а студентов — на территории вузов. Вакцинация на дому может быть рассмотрена в экстренных случаях, например, ввиду сложной эпидемической обстановки.
В Москве с 1 сентября 2020 года начали работу мобильные прививочные пункты, которые будут располагаться рядом со станциями метро. Для прохождения процедуры понадобятся только паспорт и письменное согласие.
График вакцинации включает одну дозу вакцины каждый год, осенью, начиная с первого сентября. Детей до 9 лет, которые прививаются в первый или второй раз в жизни, рекомендовано иммунизировать в два этапа. Схема вакцинации для них: 2 дозы вакцины с интервалом 3-4 недели.
В плечо (в дельтовидную мышцу) — вот куда делается прививка взрослым и детям. Поставить прививку могут также под лопатку, существуют и препараты для интраназального введения.
Заключение
Грипп опасен не только тяжелым течением, но и тяжелыми осложнениями. Ведущая роль в профилактике болезни отводится вакцинации. При отсутствии противопоказаний прививка не вызывает тяжелых осложнений, а пройти вакцинацию от гриппа в России можно бесплатно, обратившись в ближайшую поликлинику. Как и любое инфекционное заболевание, грипп намного проще предупредить, чем лечить.
Грипп — острая инфекция, протекающая с высокой лихорадкой в течение 3-5 дней, существенным ухудшением самочувствия, сопровождающимся выраженными явлениями токсикоза (головная боль, миалгии). Грипп часто осложняется пневмонией, может вызывать поражения

Грипп — острая инфекция, протекающая с высокой лихорадкой в течение 3-5 дней, существенным ухудшением самочувствия, сопровождающимся выраженными явлениями токсикоза (головная боль, миалгии). Грипп часто осложняется пневмонией, может вызывать поражения ЦНС, обусловливает высокую летальность в группах риска.
Возбудители гриппа — пневмотропные РНК-содержащие вирусы трех серологических типов (А, В, С). Развитие эпидемий или пандемий происходит в результате появления новой антигенной разновидности вируса и, как следствие этого, высокой восприимчивости к нему населения. Инфицирование животных, особенно свиней, а также домашних и диких птиц повышает вероятность возникновения новой разновидности вируса.
Грипп, видимо, так же стар, как и человечество. Достаточно яркое описание этого заболевания можно найти у Гиппократа; эпидемии гриппа упоминаются и в средневековой литературе, причем их периодичность связывается с влиянием луны и планет (отсюда «инфлюэнца» — влияние). Во время ежегодных эпидемий гриппа поражается каждый десятый житель, а при пандемиях им заболевает большинство населения. В «гриппозные» сезоны повышается показатель смертности населения («избыточная смертность»), особенно в группах риска: лица старше 65 лет, хронические больные, дети раннего возраста. Основная причина избыточной смертности — поражения органов дыхания (пневмонии); заметную роль играет смертность, связанная с обострением хронических заболеваний под влиянием гриппозной инфекции. В развитых странах ежегодно от гриппа и его осложнений погибает 30-40 тыс. человек.
Велико и социально-экономическое значение гриппа. Огромны расходы на лечение — как самой инфекции, так и в большей степени ее осложнений и связанных с ней обострений хронических болезней. Не меньшие потери общество несет в связи с неработоспособностью — заболеваниями самих взрослых, а также вынужденным их отсутствием на работе в связи с заболеваниями детей.
Открытие и изучение вирусов гриппа позволило дать объяснение эпидемиологическим особенностям заболевания. Ежегодные эпидемии возникают за счет относительно небольших изменений антигенной структуры вируса, так что взрослое население, многократно встречавшееся с вирусами гриппа, лучше защищено от нового заболевания, которое у большинства (90%) или не развивается вовсе, или же протекает в легкой, стертой или субклинической форме.
Иная картина наблюдается в других возрастных группах. Особенно восприимчивы к гриппу дети начиная со второго полугодия жизни, еще не вступавшие в контакт с гриппозными вирусами (в течение первого полугодия жизни они в значительной степени защищены материнскими антителами). Большая восприимчивость сохраняется на протяжении раннего и дошкольного возраста, даже у болевших гриппом детей, поскольку они еще не успевают выработать иммунитет к достаточному числу вариантов трех типов вируса (А1, А2, В). Особое значение в эпидемиологии гриппа играет школьный возраст: в силу высокой восприимчивости к гриппу, многочисленности и тесноты контактов в школе среди школьников наблюдаются взрывоподобные вспышки заболевания, обычно являющиеся источником распространения инфекции среди остального населения. Не удивительно, что заболеваемость гриппом среди детей в два раза выше, чем у взрослых: 5721,2 на 100 тыс. детей 7-14 лет в 2000 году [6].
Еще одну особо восприимчивую к гриппу группу составляют пожилые люди, что объясняется возрастным ослаблением специфического иммунитета; особенно тяжелые вспышки имеют место в домах престарелых.
Высокая заболеваемость гриппом наблюдается в группах здоровых взрослых, имеющих по роду своей деятельности широкий круг контактов (медицинские работники, работники транспорта, торговли, педагоги); эти категории играют заметную роль и в распространении гриппа.
Заболевание гриппом чревато серьезными последствиями для детей и взрослых, страдающих хроническими заболеваниями; эта опасность связана со способностью гриппозного вируса подавлять иммунные реакции организма и тем самым усугублять тяжесть указанных болезней, вызывать их декомпенсацию. К сожалению, в России именно эти состояния ошибочно рассматриваются как противопоказания к проведению вакцинации против гриппа, хотя трудно найти хроническое заболевание, на течение которого не оказал бы неблагоприятного влияния грипп.
У больных астмой присоединение гриппа не только вызывает приступ, но и существенно ухудшает состояние бронхов, затрудняя выход в ремиссию. Грипп является основным фактором обострения хронических легочных заболеваний — хронического бронхита у взрослых, хронических нагноительных процессов у детей, у которых он закономерно осложняется пневмонией. В Голландии на большой выборке больных с хронической легочной патологией было показано, что грипп вызвал обострение основного процесса у 13% больных, а пневмонию, сердечную недостаточность и смерть — у 2% (в основном в возрасте старше 65 лет). Кроме того, грипп вызывает обострение легочного процесса и его прогрессирование у больных муковисцидозом [4]. Хорошо известны случаи развития пневмонии и других осложнений при присоединении гриппа к коклюшу; случаи обострения процесса у туберкулезных больных также далеко не редкость.
Грипп у детей с неврологической патологией сопровождается тяжелыми расстройствами дыхания, нередко являющимися причиной летального исхода. Грипп опасен и для взрослых неврологических больных. Так, обострение рассеянного склероза (с рецидивирующим течением) в течение 6 недель после перенесенного гриппа наблюдалось в 33% случаев (для сравнения — после введения противогриппозной вакцинации — только в 5%).
У больных диабетом грипп часто вызывает гипогликемическую кому. У реципиентов трансплантата почки грипп вызывает его отторжение. Грипп, вызываемый вирусом В, наблюдался в группе из 12 детей через 0,5-4,5 года после пересадки им органа (почки — 5, печень — 4, сердце — 3) и повлек за собой пять случаев поражения нервной системы (с одним летальным исходом) и три случая отторжения трансплантата.
У больных с поражениями сердца грипп часто вызывает декомпенсацию кровообращения, у детей с врожденными пороками — пневмонию. Детей с ревматическими заболеваниями, получающих ацетилсалициловую кислоту или другие нестероидные противовоспалительные препараты, поджидает еще одна опасность: заболевание гриппом у них может осложниться тяжелой энцефалопатией с печеночной недостаточностью — синдромом Рея.
В последние годы показана эффективность и безопасность вакцинации против гриппа, проводимой среди больных лейкозом, реципиентов трансплантатов и даже больных астмой детей, для снятия приступа у которых используется преднизолон.
Вакцинация против гриппа ни в одной стране не включена в национальный календарь прививок. В большинстве стран Европы вакцинация рекомендуется пожилым лицам — независимо от состояния здоровья, а также больным с сердечной, легочной и почечной патологией, диабетом и пациентам, находящимся на иммуносупрессии (по поводу заболевания или после трансплантации). В США к этому списку добавляют больных с гемоглобинопатиями, а также детей, получающих длительно салицилаты.
В России, согласно новому календарю прививок, производящихся по эпидпоказаниям [5], прививки против гриппа предусмотрены для следующих категорий повышенного риска:
- лица старше 60 лет;
- лица, страдающие хроническими соматическими заболеваниями;
- дети дошкольного возраста, часто болеющие ОРЗ;
- школьники;
- медицинские работники;
- работники сферы обслуживания, транспорта, учебных заведений;
- воинский контингент.
Специфическая профилактика гриппа осуществляется инактивированными и живыми вакцинами, которые готовятся из актуальных штаммов вируса, рекомендуемых ежегодно ВОЗ (раздельно для северного и южного полушарий). В состав вакцин входят три штамма: подтипов A/H1N1/, A/H3N2/ и типа В. Даже когда прогноз ВОЗ о составе гриппозных вирусов в следующем году не оправдывается, отмечается положительный эффект вакцинации, поскольку разные штаммы вирусов имеют общие антигены. Это, в частности, подтвердили наблюдения, проводимые в 1997–1998 годах в Москве и установившие несомненную эффективность вакцинации, несмотря на отличия циркулировавших штаммов гриппозных вирусов А от вакцинных.
В настоящее время для профилактики гриппа используют в основном инактивированные вакцины. Они применяются уже более 50 лет и стабильно показывают 80%-ную и более эффективность при парентеральном применении. Ввиду меньшей реактогенности сейчас предпочтительны расщепленные (сплит-вакцины) и субъединичные вакцины, тогда как цельновирионные используются реже, в основном у взрослых.
Расщепленные вакцины (сплит-вакцины) очищены от малоиммуногенных белков вириона, с которыми связаны основные побочные реакции. В России используются сплит-вакцины флюарикс («ГлаксоСмит Кляйн»), бегривак («Кайрон Беринг»), ваксигрипп («Авентис Пастер»). Эти вакцины, как и описанные ниже субъединичные, обычно не дают выраженных местных и общих реакций.
Субъединичные вакцины состоят только из поверхностных антигенов вирусов гриппа, они полностью лишены других компонентов вириона; в России производится вакцина гриппол, в состав которой также входит иммуностимулятор полиоксидоний, повышающий ее иммуногенность. Используются также вакцины агриппал S1 фирмы «Кайрон Беринг» и инфлювак фирмы «Солвей Фарма».
Цельновирионные вакцины, выпускаемые в России, у детей (начиная с 7 лет) и подростков применяются интраназально, у взрослых также интраназально или подкожно. В последнем случае возможны кратковременные температурные реакции свыше 37,5°С или инфильтраты до 50 мм, при интраназальном введении — субфебрильная температура (не более 3 суток). Возможность таких реакций и ограничивает сферу применения цельновирионных вакцин.
Живые вакцины для интраназального введения из аттенуированных штаммов вирусов гриппа выпускаются в России для взрослых и детей (3-14 лет). Их особенностью является способность вырабатывать местный иммунитет. Живые вакцины слабо реактогенны; за рубежом проводятся испытания живых назальных вакцин нового поколения.
Противопоказания для всех противогриппозных вакцин: аллергия к белкам куриного яйца, аминогликозидам (для вакцин, их содержащих); аллергические реакции на введение любой противогриппозной вакцины; острые заболевания и обострения хронических (вакцинация через 2-4 недели после выздоровления/ремиссии); прогредиентные заболевания нервной системы. Противогриппозные вакцины совместимы с другими (вводятся разными шприцами). Сплит- и субъединичные вакцины можно использовать для вакцинации лиц с иммунными дефектами, беременных и кормящих женщин; допускается их введение на фоне иммуносупрессивной терапии.
Вакцинацию против гриппа начинают осенью, в сентябре — октябре, с тем чтобы к началу гриппозного сезона (с декабря по февраль в разные годы) у привитого человека мог выработаться иммунитет. Взрослым рекомендуется введение одной дозы вакцины, что создает защитный уровень специфических антител (в том числе IgA-класса в секретах дыхательных путей [3]). Антитела появляются уже через неделю, а иногда и раньше, это связано с наличием у взрослых иммунологической памяти в отношении антигенов вирусов гриппа (вторичный иммунный ответ у лиц, ранее болевших гриппом и вакцинированных), так что одной инъекции достаточно для ее «освежения». Детям (в возрасте 6-9 лет — в зависимости от типа вакцины), ранее не вакцинированным и не болевшим гриппом, в первый год вакцинации рекомендуется введение двух детских доз (1/2 взрослой) с интервалом в 4 недели.
Вакцинация против гриппа рекомендуется не только для детей, пожилых и лиц групп риска, но и для всего населения — как метод индивидуальной защиты от заболевания. Более того, показано, что при высоком охвате прививками значительно снижается число дней нетрудоспособности, связанное со снижением заболеваемости как гриппом, так и другими ОРВИ [1]. Такой эффект, достигающийся во взрослых и детских коллективах, связан не только с неверной трактовкой случаев стертого гриппа в контрольной группе, которые диагностируются как ОРВИ. Большую роль играет способность вируса гриппа подавлять иммунный ответ организма, а также нарушать защитные барьеры органов дыхания. Еще в продроме гриппа удается отметить резкое падение числа циркулирующих Т- и В- клеток, лейкопению, угнетение других иммунных реакций. С другой стороны, поражение гриппозным вирусом клеток эпителия слизистых дыхательных путей ведет к дезорганизации цилиарного аппарата, нарушению отделения слизи, что способствует инвазии возбудителей, вегетирующих в обычных для них нишах дыхательного тракта. А носительство респираторных вирусов и микоплазм, не говоря уже о пневмотропных бактериях, наблюдается весьма часто, так что гриппозную вакцинацию можно рассматривать и как средство предотвращения перехода носительства в инвазивную инфекцию. Помимо этого, вакцины, содержащие РНК гриппозного вируса, являются интерфероногенами, что может предотвратить заболевание, связанное с заражением другим респираторным вирусом. Другой возможный механизм — поликлональная активация иммунной системы, активация иммунологической памяти в отношении других возбудителей, с которыми организм больного встречался ранее.
На протяжении ряда лет нами накоплен опыт вакцинации нескольких тысяч детей и взрослых; вакцинация проводилась в поликлинике Научного центра здоровья детей НИИ педиатрии РАМН, а также в условиях детской поликлиники [2]. Использовались разные противогриппозные вакцины; часть взрослых прививалась по месту работы. Возраст вакцинированных детей колебался от 6 месяцев до 10 лет, однако дети первого года жизни составляли менее 5% вакцинированных, что говорит о все еще боязливом отношении родителей к вакцинации грудничков.
Среди вакцинированных было лишь 75% здоровых людей, 25% страдали хроническими заболеваниями
(у взрослых — болезни желудочно-кишечного тракта и сердечно-сосудистой системы, у детей — в основном бронхиальная астма, атопический дерматит, врожденные пороки, болезни почек). Все вакцинированные хорошо перенесли введение вакцин, частота местных реакций у взрослых составляла менее 2%, у детей этот показатель снижался вдвое; в основном местные реакции наблюдались при первой вакцинации. Частота общих реакций, чаще всего проявляющихся в виде небольшого повышения температуры, была менее 1%.
Эффективность вакцинации не вызывала сомнений — помимо выраженной индивидуальной защиты от гриппа (подтвержденной и вирусологически), лишь около 10% взрослых и 6% детей перенесли ОРВИ в течение сезона. Мы не зарегистрировали ни одного случая обострения хронического заболевания или ухудшения основного процесса под влиянием вакцинации.
Может ли вакцинация оказать существенное влияние на основные характеристики эпидемического процесса? Такая вероятность, безусловно, существует — при условии высокого (75-80%) охвата вакцинацией детей, подростков и лиц «высококонтактных» профессий [3].
Читайте также:

