При взятии крови из пальца у ребенка появилась слабость бледность кожных покровов
Обновлено: 19.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Анемии: причины появления, симптомы, диагностика и способы лечения.
Определение
Анемия – это уменьшение содержания гемоглобина и/или снижение количества эритроцитов в единице объема крови, приводящее к снижению снабжения тканей кислородом.
Диагноз «анемия» ставят при снижении гемоглобина ниже 130 г/л у мужчин и ниже 115 г/л у женщин. У детей для постановки диагноза «анемия» принимают во внимание возраст ребенка.
Анемия встречается при ряде заболеваний (язвы и полипы желудочно-кишечного тракта, хроническая болезнь почек, онкологические, инфекционные заболевания, глистные инвазии и др). Чем ниже уровень гемоглобина, тем тяжелее протекает анемия.
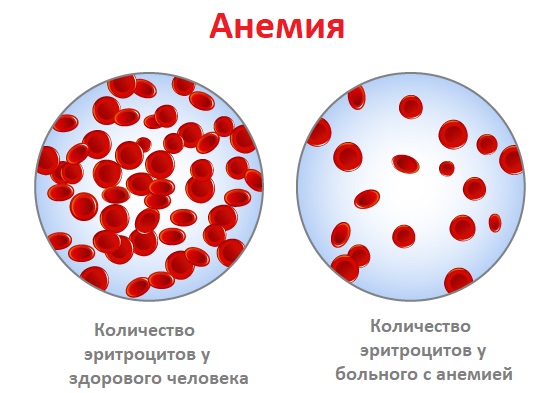
Причины появления анемии
Анемия может возникнуть в результате нарушения образования эритроцитов, повышенного их разрушения или потери эритроцитов с кровью.
Статистика утверждает, что самой распространенной является анемия, возникшая после кровопотери (острой или хронической). Острой считается кровопотеря с объемом крови более 500-700 мл (у взрослых), которая происходит в течение короткого промежутка времени. Потеря крови может быть видимой (кровотечение из ран, кровавая рвота, маточное, носовое кровотечения) и первоначально скрытой (кровотечения в кишечник, в полость живота и/или плевры, большие гематомы).
Хронические кровопотери развиваются в результате незначительных, но длительных потерь крови (обильные и длительные менструации, язва желудка, рак, геморрой, проведение процедур гемодиализа и др.). С течением времени незначительные кровопотери приводят к истощению запасов железа в организме, когда количество теряемого организмом железа превышает его поступление с пищей. В результате дефицита железа нарушается синтез гемоглобина.
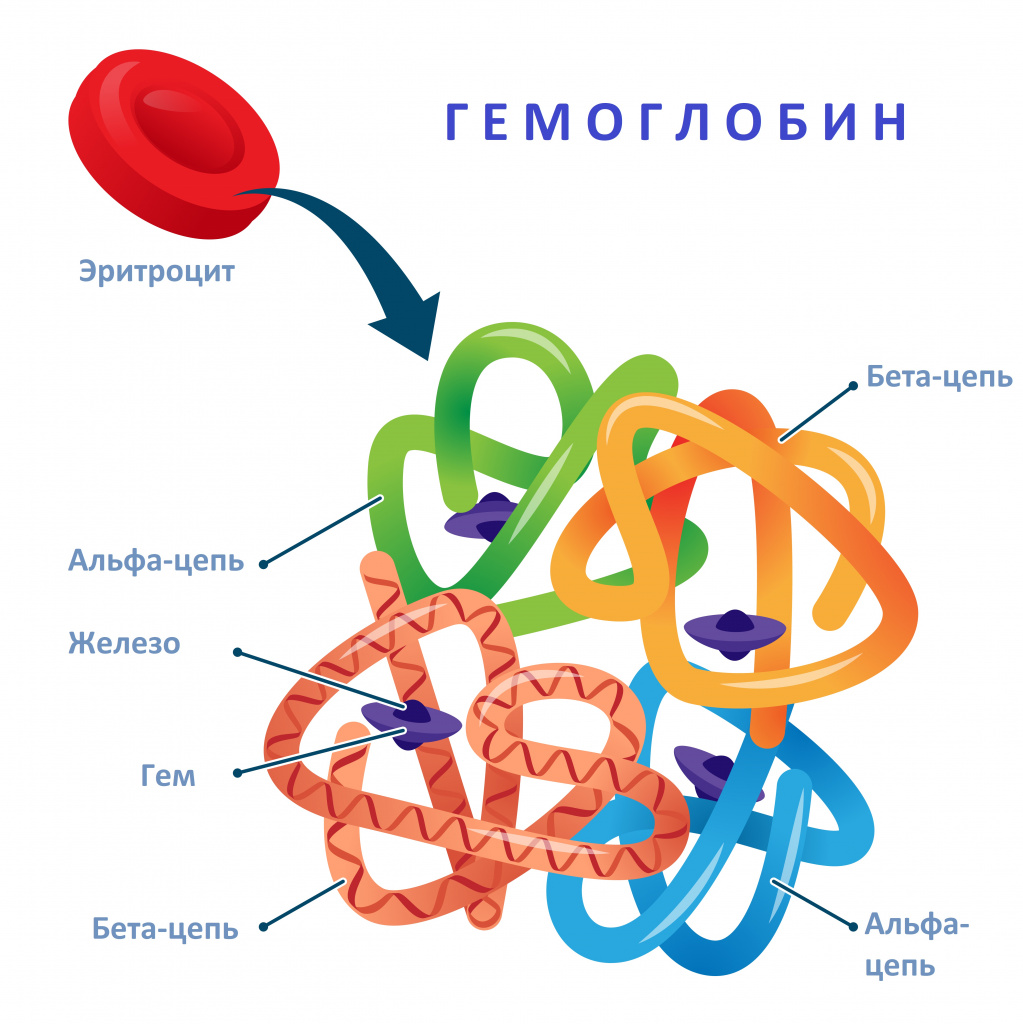
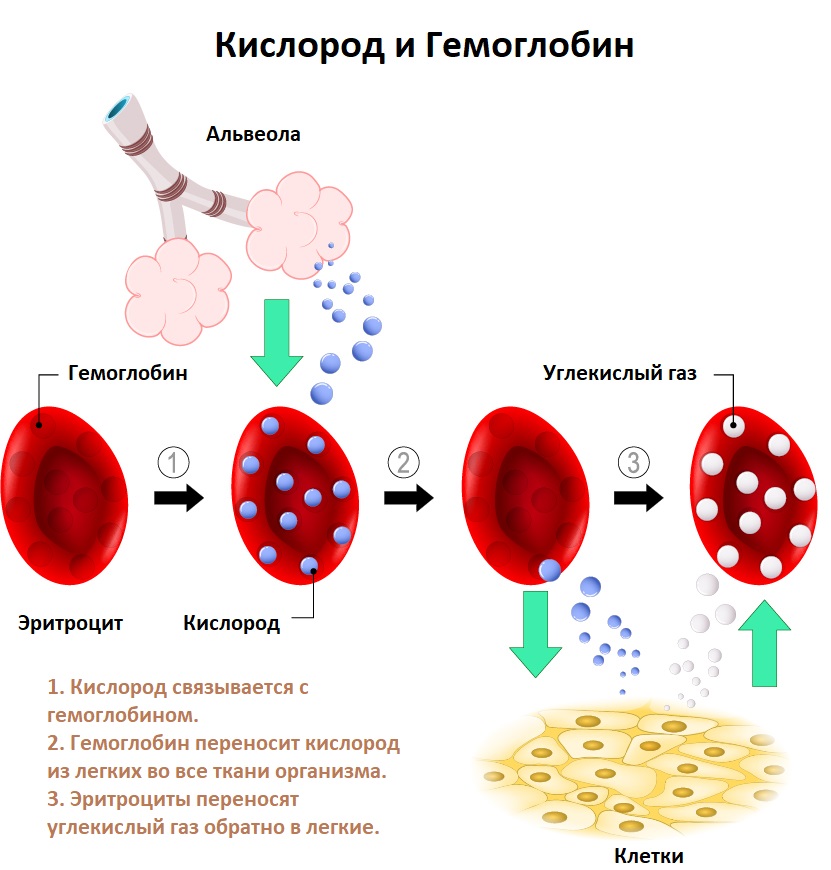
Каждый зрелый эритроцит покидает костный мозг с «комплектом» из 250-500 млн молекул гемоглобина. Молекула гемоглобина состоит из белковой части (четырех глобиновых субъединиц) и небелковой железосодержащей группы (гема). Основная биологическая функция гемоглобина – перенос кислорода от легких к тканям и транспорт углекислоты от тканей к легким. Продолжительность жизни эритроцитов составляет около 120 дней.
Дефицит железа может возникнуть из-за снижения всасывания железа в результате различных заболеваний двенадцатиперстной кишки и начальных отделов тонкой кишки (энтеритов, опухолей, состояний после оперативных вмешательств на данном участке кишечника). Состояния, приводящие к снижению уровня белков крови, являющихся переносчиками железа (нефротический синдром, нарушение белково-синтетической функции печени, синдром нарушенного всасывания, алиментарная недостаточность), также могут привести к его снижению и, как следствие, к анемии.
Железодефицитные анемии, связанные с исходно недостаточным уровнем железа (недостаток железа у матери в период беременности), наблюдаются у новорожденных и детей младшего возраста.
Анемии вследствие нарушенного кроветворения возникают:
- при недостаточном поступлении в организм или нарушении всасывания в желудочно-кишечном тракте компонентов, необходимых для образования эритроцитов (витамина В6, витамина В12, фолиевой кислоты и др.);
- поражении клеток костного мозга - предшественников эритроцитов токсическими веществами, ионизирующей радиацией;
- образовании вторичных очагов опухолевых клеток в костном мозге (метастазировании);
- нарушении синтеза небелковой части гемоглобина (гема) и накоплении его токсичных продуктов;
- нарушении регуляции образования эритроцитов (уменьшении продукции гормона, стимулирующего рост и размножение эритроцитов (эритропоэтин) или воздействии ингибиторов).
Развитие наследственных гемолитических анемий связано с генетическими дефектами (нарушением активности ферментов эритроцитов, нарушением структуры или синтеза гемоглобина, дефектами мембран эритроцитов).
Приобретенные гемолитические анемии могут быть обусловлены разрушением эритроцитов в результате воздействия на них антител, механических повреждений оболочки эритроцитов, химических повреждений эритроцитов, недостатка витаминов, разрушения эритроцитов паразитами.
Классификация анемий
1. Анемии, связанные с кровопотерей:
- анемии, связанные с нарушением образования гемоглобина;
- анемии, связанные с нарушением синтеза ДНК и РНК;
- анемии, связанные с нарушением процессов деления эритроцитов;
- анемии, связанные с угнетением пролиферации (размножения) клеток костного мозга.
- наследственные гемолитические анемии;
- приобретенные гемолитические анемии.
Существуют общие (неспецифические) проявления анемии и признаки, которые специфичны для определенного вида анемий.
К неспецифическим признакам анемии относятся бледность кожных покровов, слабость, повышенная утомляемость, сонливость, головокружение, обмороки, шум в ушах, мелькание «мушек» перед глазами, одышка, сердцебиение, учащенный пульс и др.
Отсутствие этих признаков не исключает наличие анемии, поскольку при легкой и среднетяжелой форме заболевания, а также его медленном развитии клиническая картина может быть смазанной.
Клинические проявления недостатка железа в организме: сухость кожи, нарушение целостности эпидермиса, ломкость ногтей, волос, изъязвления и трещины в углах рта, мышечная слабость. Может наблюдаться чувство жжения языка, извращение вкуса в виде неукротимого желания есть мел, зубную пасту, землю, сырую крупу, сырое мясо, а также пристрастие к некоторым запахам (ацетона, бензина).
Дефицит витамина В12 также может проявляться поражением желудочно-кишечного тракта (атрофическим гастритом) и неврологической симптоматикой (парестезиями, нарушением чувствительности, онемением конечностей). При крайне тяжелом течении заболевания наблюдаются психические нарушения, бред, галлюцинации, приобретенное слабоумие и др.
Клиническая картина дефицита фолиевой кислоты очень похожа на дефицит витамина В12, но при фолиеводефицитных состояниях отсутствует неврологическая симптоматика и редко возникает воспаление языка. Дефицит фолиевой кислоты приводит к обострению шизофрении, учащению и утяжелению приступов эпилепсии.
Для гемолитических анемий характерны желтушность кожных покровов и слизистых, увеличение размера селезенки, склонность к образованию камней в желчных путях.
При массивном гемолизе эритроцитов (гемолитическом кризе) кроме анемии, желтухи и ухудшения общего состояния могут наблюдаться тошнота, рвота, расстройство сознания, судороги, развитие острой почечной и/или сердечно-сосудистой недостаточности.
При апластической анемии, которая возникает на фоне угнетения пролиферации клеток костного мозга, происходят кровоизлияния (преимущественно в области бедер, голеней, живота, в местах инъекций образуются гематомы). Часто диагностируются бронхиты, пневмонии.
Диагностика анемии
Анемия может возникать под влиянием самых разнообразных факторов. Чаще всего встречаются дефицитные анемии (железодефицитные, B12-дефицитные, фолиеводефицитные и др.).
Большую роль в выявлении причины анемии играют сведения, полученные при опросе пациента: возраст, наличие профессиональных вредностей, характер диеты, наличие сопутствующих заболеваний, прием лекарственных препаратов, информация о наследственности и др. Не менее важны данные осмотра: изменение цвета и состояния кожи; увеличение лимфатических узлов, печени, селезенки; наличие поражения нервной системы.
Первый этап диагностики анемии обычно включает следующие исследования:
-
клинический анализ крови: определение концентрации гемоглобина, количества эритроцитов, лейкоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоцитарной формулы и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
В клинической практике детских кардиологов часто одним из определяющих признаков при диагностике бывает оттенок кожных покровов. Например, синеватый цвет свидетельствует о недостатке кислорода в крови. Посинение кожи на отдельных участках у детей должно вызвать у родителей настороженность, потому что данный симптом сигнализирует чаще всего о скрытых патологиях сердца. Совсем не обязательно дожидаться появления других нарушений, которые будут действовать убедительней, чем изменение оттенка кожных покровов.
Взрослые должны понимать, что многие врожденные аномалии, в том числе и пороки сердца, могут у детей протекать бессимптомно. Но лояльность сердечных патологий продолжается недолго, так как нарушенный кислородный обмен отражается на жизненных функциях всех органов. По мере роста маленького человека ситуация только усугубляется. Поэтому прогноз зависит во многом от действий взрослых: чем раньше они покажут ребенка детскому кардиологу, тем больше шансов на полное выздоровление.
Цианоз: основные виды и их особенности
В медицине существует особая классификация, применяемая для определения степени цианоза, которую используют врачи при диагностике. Данный признак подразделяется на несколько групп по разным параметрам.
В зависимости от места распространения цианоз бывает двух типов:
- Тотальный цианоз охватывает все кожные покровы.
- Местный или региональный цианоз распространяется на коже определенных участках. По этому признаку посинение, в свою очередь, подразделяется на два подвида:
- центральный цианоз обычно дислоцируется возле рта и около глаз.
- периферическая синюшность (акроцианоз)отмечается на отдаленных участках: пальцах и ногтях конечностей, мочках ушей.
Для цианоза характерен разный уровень выраженности. Например, при стремительном нарастании кислородного голодания он проявляется остро, а хронический тип развивается постепенно в течение многих лет.
Основные причины появления цианоза у детей
Прежде, чем перечислять возможные факторы, способные повлиять на изменение окраски кожи, следует узнать, как формируется создание индивидуального оттенка. В этом процессе участвует красящий пигмент (меланин) и сеть капилляров. Иными словами, цвет кожи у каждого человека зависит от уровня содержания этого природного красителя, а также от расположения периферических кровеносных сосудов, питающих дерму.
Также не последнюю роль играет сам состав крови. Известно, что главная функция этой биологической жидкости заключается в переносе кислорода. Происходит этот процесс с привлечением белка гемоглобина, который входит в состав эритроцитов, то есть красных кровяных телец.
Обогащенная в легких кровь (артериальная) отличается ярким алым цветом. Но во время прохождения по кровеносным магистралям количество кислорода снижается, поэтому алый оттенок меняется на темно-вишневый цвет. И это уже венозная кровь. При нарушенном кислородном обмене в тканях скапливается именно венозная кровь, что определяет синюшную окраску кожи.
Застой такой крови объясняется двумя причинами:
- Нарушение кровообращения с недостаточным венозным оттоком. Данное нарушение в большей степени характерно для патологий дыхательной и сердечно-сосудистой системы.
- Нарушенный газообмен в легких. Этот тип нарушения связан исключительно с заболеваниями органов дыхания, или он развивается при поражении центра, регулирующего дыхательные функции.
Кожные покровы обретают синюшный оттенок у альпинистов, потому что в атмосфере на большой высоте содержание кислорода катастрофически снижается.
При каких патологиях появляется цианоз
Чаще всего синюшный оттенок кожи является спутником сердечно-сосудистых заболеваний у детей. Но при некоторых патологиях органов дыхания этот признак тоже ярко выражен. Перечислим самые часто встречающиеся болезни:
- врожденные пороки сердца;
- аритмии;
- кардиомиопатия;
- миокардиты;
- пороки сердечных клапанов;
- ишемия;
- бронхиальная астма;
- бронхиолит;
- пневмония.
У маленьких детей цианоз в большинстве случаев обусловлен врожденным пороком сердца, сформированным еще в период внутриутробного развития. Поэтому у новорожденного младенца появляется характерная для данной патологии синюшность уже в первые минуты после рождения. Благодаря современным технологиям, сегодня есть возможность выявить подобные отклонения у плода в период беременности.
Приобретенные пороки сердца часто развиваются как осложнение других патологических процессов. Например, на кровообращение оказывают влияние эндокринные заболевания. Поражения центральной нервной системы тоже могут отразиться негативно на сердечной деятельности и кровоснабжении внутренних органов.
Когда обращаться к врачу
Даже малейшее изменение цвета кожных покровов или слизистых — это тревожный звоночек. Родителей должен насторожить мраморный оттенок кожи не только на лице, но и на других участках тела ребенка. Например, у младенцев первых месяцев жизни при проблемах сердца интенсивный цианоз отмечается на пяточках и ногтях. Помимо изменившегося цвета кожных покровов, следует обратить внимание на следующие особенности:
- беспричинное беспокойство малыша;
- вялость;
- холодный пот;
- плохое сосание груди;
- одышка (у грудничков она проявляется четко при кормлении).
У детей первого года жизни отмечается плохая прибавка в весе. О наличии сердечных патологий у ребенка красноречиво говорит отставание в физическом развитии.
Все перечисленные здесь симптомы могут иметь разную степень выраженности, но наблюдательные родительные не пропустят изменения цвета кожи у ребенка.
В большинстве случаев заболевания органов дыхания и сердечно-сосудистые проблемы у детей лечат несколько специалистов одновременно. Но консультация кардиолога необходима при любом развитии событий. Родителям следует обратиться именно к этому специалисту при появлении цианотичности у ребенка.
В калининградской частной поликлинике "Эдкарик" работают детские кардиологии, имеющие многолетний практический опыт. Своевременное проведение диагностических мероприятий позволит точно определить причину синюшной окраски кожи у детей разного возраста. В нашей клинике используются самые передовые методы диагностики:
- ЭКГ;
- Эхокардиография;
- УЗИ;
- КТ и МРТ;
- Рентгенография органов грудной клетки.
Проведение диагностики сердечных патологий включает лабораторные исследования. Родители тоже могут внести существенную лепту в этот важный процесс. Ведь маленькие дети в силу возраста не могут описать симптомы, которые их беспокоят. Внимательные мамы и папы заметят, когда появился цианоз, и какими другими патологическими явлениями сопровождался данный симптом в разное время.
Остается добавить, что многопрофильный детский центр "Эдкарик" известен не только в Калининграде. К нам приезжают на консультацию и лечение маленькие пациенты из других регионов РФ и даже из стран ближнего зарубежья. Комфортные условия и высокий сервис обслуживания станут залогом быстрого выздоровления.
Общая слабость, плохой аппетит, субфебрильная температура, бледность кожи, появление сыпи и язв — эти симптомы могут свидетельствовать о наличии у ребенка аутоиммунных заболеваний. К ним относятся системная красная волчанка, васкулит, системная склеродермия и т.д. Диагностикой и лечением данной группы болезней у детей в Калининграде занимается детский ревматолог клиники «Эдкарик».
Почему возникают аутоиммунные заболевания?
Развитие аутоиммунных заболеваний связано с неадекватной иммунной реакцией организма на собственные ткани. Достоверная причина их появления у детей до конца не выяснена. Ученые предполагают, что пусковые факторы можно разделить на два вида:
- Внешние (экзогенные).
На развитие аутоиммунного процесса в первую очередь влияют инфекционные агенты, в меньшей степени — ультрафиолетовое облучение и радиация. При повреждении тканей организма происходит мутация собственных молекул, из-за чего иммунная система воспринимает их как нечто чужеродное. Результатом иммунной реакции является хроническое воспаление, приводящее к поражению собственных тканей. К другой экзогенной причине относят перекрестный иммунитет, который возникает при схожести болезнетворного микроорганизма со своими клетками, из-за чего иммунная система поражает и патоген, и собственные клеточные структуры. - Внутренние (экзогенные).
В данном случае к развитию аутоиммунных заболеваний приводит передающаяся по наследству генная мутация. Она влияет на антигенную структуру в определенных органах, в результате чего лимфоциты их не могут распознать как собственные (органоспецифическое расстройство). Другой вид мутации нарушает иммунное равновесие, из-за чего иммунитет теряет контроль над собственными агрессивными лимфоцитами, и развивается органонеспецифическая аутоиммунная патология.
Виды аутоиммунных заболеваний
Аутоиммунные болезни классифицируются на локальные, с поражением определенных органов и тканей, и системные, при которых аутоиммунное воспаление затрагивает весь организм и приводит к развитию тяжелого состояния.
К органоспецифичечским заболеваниям можно отнести тиреоидит Хашимото, хронический гастрит, сахарный диабет 1 типа, болезнь Аддисона. Среди органонеспецифических процессов — системная красная волчанка, ревматизм, склеродермия. К смешанным формам относятся неспецифический язвенный колит и рассеянный склероз.
При аутоиммунных заболеваниях происходит поражение различных органов и систем организма, чем определяются степень тяжести патологии, терапевтическая тактика и прогноз:
- суставов;
- эндокринной системы;
- центральной и периферической нервной системы;
- печени и других органов желудочно-кишечного тракта;
- системы кроветворения;
- почек;
- сердечно-сосудистой системы;
- кожных покровов;
- соединительной ткани;
- дыхательной системы, включая легкие.
Клинические проявления заболеваний соединительной ткани
К симптомам, наиболее часто встречающимся при аутоиммунных заболеваниях, при которых поражается соединительная ткань, относятся:
- боль в суставах, сопровождающаяся скованностью по утрам после пробуждения;
- тугоподвижность в суставах позвоночника (преимущественно в поясничном отделе);
- ломота в костях, мышцах, суставах, не связанная с вирусными инфекционными болезнями;
- деформации, признаки локального воспаления в области пораженных суставов (отечность, покраснение, повышение местной температуры);
- беспричинная гипертермия в течение нескольких дней;
- плохой аппетит, снижение веса;
- слабость, повышенная утомляемость, снижение работоспособности;
- одышка, чрезмерная потливость;
- появление патологических изменений со стороны кожных покровов (узловатых образований, высыпаний, пигментных пятен, стрий и других).
Васкулит
При этом аутоиммунном заболевании наблюдается воспаление и некроз сосудистой стенки. В патологический процесс вовлекаются сосуды различной локализации и всех размеров.
Клиническая картина зависит от того, какой орган или ткань поражены. К общим симптомам васкулита относят:
- повышение температуры;
- слабость;
- плохой аппетит;
- бледность кожных покровов.
В детском возрасте наиболее часто встречаются такие виды васкулитов:
- Геморрагический васкулит. Характеризуется появлением геморрагической сыпи, болью в коленях и голеностопах, реже поражаются мелкие суставы. Сыпь локализуется на нижних конечностях, симметрична. Могут наблюдаться некротизированные участки и эритемы.
- Аллергический васкулит. Проявляется пятнами и узелками на коже нижних конечностей, болезненностью в проекции высыпаний, мышечной и суставной болью, подногтевыми кровоизлияниями. Генерализованным формам свойственны поражение кожи предплечий и туловища.
- Уртикарный васкулит. Характерно появление волдырей. Возможно повышение температуры, появление слабости в мышцах, суставной боли, дисфункции почек. Часто наблюдаются поносы, конъюнктивиты, нарушения сердечного ритма, повышение внутричерепного давления, отек слизистой гортани и приступы удушья.
- Гранулематоз Вегенера. Среди основных симптомов — стеноз гортани, поражение ткани легких и почек, появление высыпаний на коже в виде узелков.
- Синдром Кавасаки. Для этой патологии характерно внезапное начало с выраженной гипертермией. К другим клиническим проявлениям относятся скарлатиноподобные высыпания, лимфаденит, сухость и шелушение кожи на пальцах рук и ног, покраснение языка. Кожа на стопах и ладонях красная, утолщенная. При синдроме Кавасаки поражаются органы дыхания, сердце, глаза.
Системная красная волчанка
Среди неспецифических жалоб, которые предъявляют дети с СКВ, — общая слабость, ломота в теле, повышение температуры, ухудшение аппетита, снижение массы тела.
Для постановки диагноза у пациента должно наблюдаться минимум 4 симптома из перечисленных ниже:
- красная сыпь в виде бабочки на скулах и переносице;
- фотосенсибилизация (повышенная чувствительность кожи к ультрафиолету);
- дискоидная сыпь в виде чешуек, локализованная в области ушей, грудной клетки, на верхних конечностях, лице, волосистой части головы;
- появление небольших безболезненных язв на слизистых ротовой или носовой полости;
- воспаление суставов (артрит);
- развитие плеврита и перикардита (воспаление плевры и перикарда соответственно);
- поражение почек (от бессимптомного до сопровождающегося дисфункцией почек);
- развитие гемолитической анемии, лейкопении, тромбоцитопении;
- неврологическая симптоматика (головная боль, судорожные припадки);
- психические расстройства (эмоциональная лабильность, ухудшение памяти и внимания, депрессия, острый психоз).
Кровотечения из носовых ходов, которые возникают у детей в результате повреждения сосудистой стенки, не всегда безобидны, как думают многие калининградцы. В некоторых случаях массивную кровопотерю невозможно устранить самостоятельно, и без квалифицированной медицинской помощи не обойтись. Наши отоларингологи разъясняют, почему возникают данные ситуации, в каких случаях родителям стоит насторожиться, а также рассказывают о методах лечения данной патологии.
Причины, которые могут вызывать носовые кровотечение
Кровь из носа у ребенка может пойти по нескольким причинам (местным, системным или внешним):
- механические повреждения, травмы;
- наличие новообразований;
- истончение слизистой (атрофический ринит);
- гайморит и другие инфекционные заболевания;
- ломкость кровеносных сосудов;
- нарушение свертываемости крови;
- повышение артериального давления (стресс, солнечный удар и т.д.);
- резкие перепады наружного давления (в самолете, в горах и т.д.)
- авитаминоз (недостаток витаминов С, К);
- низкая влажность и высокая температура в помещении.
Как правило, однократные носовые кровопотери не являются симптомом серьезных патологий, скорее - результатом травмирования носа. Однако, в том случае, если потери крови у ребенка повторяются многократно, тяжело устраняются и не связаны с травмой, родителям необходимо срочно обратиться за квалифицированной помощью в медицинское учреждение.
В каких случаях необходима помощь врача?
Основанием для обращения к отоларингологу являются:
- часто повторяющиеся кровотечения;
- невозможность остановить кровь в течение 20 минут;
- кровь идет одновременно из двух ноздрей;
- кровотечение сопровождается рвотой кровью.
Назальные кровотечения – это компетенция врача отоларинголога, однако в экстренных случаях необходимо вызывать бригаду скорой помощи.
Какие бывают кровотечения?
Заметим, кровь может идти из носа каплями, а может и непрерывной струей. Именно этот признак говорит о локализации сосудов и степени опасности. Сосуды, причастные к кровопотере, могут располагаться как в передней, так и задней области полости носа. В этой связи носовые кровотечения разделяют на два типа:
- Переднее. Возникает вследствие нарушения целостности мелких кровеносных сосудов, расположенных в носовой перегородке, и не представляет серьезной опасности для здоровья ребенка. Его вполне возможно остановить самостоятельно.
- Заднее. Предполагает наиболее интенсивные кровопотери, которые вызваны нарушением крупных сосудов задних отделов носа, и этим оно опасно. Кровь не вытекает из носа, а стекает в горло. Зажимать нос в данном случае бесполезно, здесь требуется помощь медиков.
О массивных кровопотерях могут говорить общая слабость и бледность кожных покровов, понижение давления и дезориентация.
Таким образом, при сильном кровотечении можно предположить повреждение крупных сосудов. Такое кровотечение невозможно самостоятельно купировать, требуется срочная медицинская помощь.
Возможные осложнения
Игнорирование патологической ситуации с назальными кровотечениями чревато развитием серьезных осложнений, в том числе:
- хроническое кислородное голодание (гипоксия);
- дегенеративные изменения и истончение слизистой;
- и др.
Самостоятельно родители не смогут оценить последствия кровопотери и скрытые патологии – это прерогатива врача, который назначит все необходимые исследования и даст соответствующие рекомендации.
Диагностика и способы лечения патологии
В процессе осмотра ребенка и опроса родителя врачу необходимо получить как можно больше информации о причинах возникновения частых кровопотерь. В этой связи, его интересуют ответы на следующие вопросы:
- Что послужило очевидной причиной кровотечения: травма, заболевание или сморкание?
- Как часто происходят кровопотери и каким способом их удавалось прекратить?
- Какие лекарства принимает пациент? Есть ли в их числе препараты, препятствующие свертыванию крови?
- Какими заболеваниями страдает ребенок (родители, родственники)?
Врач осматривает кожу ребенка на наличие синяков и мелких капилляров, подтверждающих хрупкость сосудов. Дополнительно ребенку могут быть назначены следующие обследования:
- общие анализы крови и мочи;
- коагулограмма;
- электрокардиография;
- рентген пазух носа;
- компьютерная томография (КТ).
Первая задача врача – это остановить кровопотерю. Для этого специалист может воспользоваться консервативными методами, такими как:
- передняя (задняя) тампонада;
- прием кровоостанавливающих препаратов.
При неэффективности данного метода применяются хирургические манипуляции, которые предполагают прижигание кровоточащих сосудов:
- с помощью электрического тока (электрокоагуляция);
- жидкого азота (криокоагуляция);
- высокочастотных радиоволн;
- узконаправленным лучом лазера.
После остановки кровотечения выявляют причины и работают над их устранением. При наличии патологий в виде искривленной перегородки носа показана операция по ее коррекции. При очевидной инфекционной составляющей назначают антибактериальную терапию и т.д.
Как остановить кровь: рекомендации родителям
Начнем с того, что ребенку нельзя ложиться или запрокидывать голову назад, так как кровь, может попасть в нижние дыхательные пути или вызвать рвоту. Также нельзя закладывать в нос никакие тампоны.
- Ребенка нужно усадить и немного наклонив его голову вниз, мягко зажать ноздрю на 3-5 минут, чтобы образовался кровяной сгусток и закрыл травмированный сосуд.
- Если кровь продолжает идти, повторите манипуляцию еще раз.
- Если есть возможность, то можно приложить на область переносицы пакет со льдом, или смоченный холодной водой носовой платок.
Обращаем внимание родителей, если в течении 15-20 минут кровь не останавливается, необходимо вызывать неотложку.
Профилактические мероприятия
Выполнение родителями простых рекомендаций позволит исключить неприятные моменты, связанные с потерей крови:
- регулярно подстригайте ребенку ногти на руках, чтобы он не травмировал нос;
- увлажняйте слизистую оболочку полости носа, используя солевые растворы или специальные мази;
- поддерживайте оптимальный режим влажности в помещении, используйте увлажнитель;
- вовремя лечите простудные заболевания, не следует слишком часто и сильно сморкаться в процессе лечения;
- не злоупотребляйте сосудосуживающими препаратами, чтобы не допустить истончение слизистой.
Напоминаем калининградцам, записаться на консультацию к отоларингологу можно по предварительной заявке, заполнив онлайн-формуляр, или позвонив в одну из наших клиник по телефонам, указанным на сайте.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бледность кожи: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Бледностью называют такое состояние, когда кожа человека становится светлее, чем обычно. Так называемое побледнение кожных покровов может быть как физиологической реакцией на стресс или погодные условия, так и симптомом развития тех или иных патологических процессов в организме.
Бледность кожи, сопровождающаяся быстрой утомляемостью, слабостью, головокружением, потерей аппетита и снижением веса, - весомый повод для обращения за медицинской помощью.
Разновидности бледности кожи
Общепринятой классификации бледности кожи не существует, поэтому специалисты ориентируются на причины, вызывающие данное состояние.
Возможные причины бледности кожи
Кожа может бледнеть под влиянием ряда факторов.
- Стресс. У некоторых людей психоэмоциональное напряжение, сильное волнение вызывает побледнение кожных покровов, что объясняется спазмом сосудов.
- Климат. Недостаток солнца чреват снижением выработки меланина и дефицитом витамина Д, которые не в последнюю очередь влияют на здоровье кожи.
- Возраст. С возрастом снижается эластичность кожи и сосудов, ухудшается кровоснабжение кожных покровов, и они бледнеют.
- Малоподвижный образ жизни вызывает замедление кровотока, в результате чего все органы, включая кожу, испытывают недостаток кислорода.
- Анемия – снижение уровня гемоглобина и количества эритроцитов, красных кровяных телец.
В группе риска - вегетарианцы, люди, придерживающиеся строгой диеты или злоупотребляющие алкоголем, беременные, пожилые люди, пациенты после операции на кишечнике.
Бледность кожных покровов – один из основных симптомов анемии, кроме того, пациенты отмечают ломкость волос и ногтей, сухость кожи, слабость, головокружение.
- Анемия может наблюдаться при хронической кровопотере у больных с язвенной болезнью и гинекологическими патологиями. По сути, любой воспалительный процесс в желудочно-кишечном тракте приводит к нарушению всасывания питательных веществ, что, в свою очередь, становится причиной анемии и авитаминоза.
- Болезни сердечно-сосудистой системы приводят к нарушению кровообращения в органах и тканях и снижению тонуса сосудов, в результате чего наблюдается бледность кожи.
- Снижение гормональной активности щитовидной железы влияет на всасывание железа в кишечнике, что вызывает анемию и бледность кожи.
- Интоксикация организма на фоне инфекционных заболеваний может вызывать побледнение кожных покровов.
- Онкологические заболевания часто сопровождаются бледностью кожи вследствие анемии. Опухоль может вызывать кровотечение или увеличивать потребление организмом железа и витаминов. Онкологические заболевания крови часто начинаются c анемии и выраженной бледности вследствие вытеснения нормальных клеток крови, в том числе эритроцитов, раковыми клетками.
- анемия;
- гастрит, язвенная болезнь желудка;
- болезни кишечника (колит, болезнь Крона, состояние после удаления части кишечника, болезнь Уиппла);
- хронические болезни почек;
- сердечно-сосудистые заболевания;
- цирроз печени;
- гипотиреоз;
- миома матки, эндометриоз, нарушения менструального цикла;
- геморрой;
- лейкоз.
Диагностика и обследования при бледности кожи
Тщательный сбор анамнеза с учетом всех жалоб пациента, осмотр и проведение дополнительной диагностики помогут установить точную причину бледности кожи.
-
Клинический анализ крови с развернутой лейкоцитарной формулой (для диагностики анемии).
Читайте также:

