При удалении волос рубцы
Обновлено: 05.05.2024
Рубцовая ткань представляет собой образование соединительной ткани на месте глубокого повреждения кожи после механической (порезы, операции), химической, термической (ожоги) травмы, или, например, в исходе угревой болезни – рубцы постакне.
В настоящее время воздействие лазером — наиболее эффективный метод лечения рубцов и шрамов на лице и теле, признанный во всем мире.
В зависимости от тяжести и глубины, локализации и объёма повреждения в процессе заживления раневой поверхности образуется несколько типов рубцовой ткани:
- нормотрофическая — не возвышается над уровнем поверхности кожи, имеет бледно-розовую окраску и может растягиваться;
- гипертрофическая — возвышается над кожным покровом, от бледно-розового до лилово-синюшного оттенка, преобладает фиброзно-соединительная ткань. Иногда такие рубцы могут быть причиной нарушения подвижности части тела;
- атрофическая — имеет вид частично втянутого кожного покрова, бледно-розового или слегка синюшного цвета, например, рубцы после угревой сыпи или растяжки-стрии;
- келоидная — имеет похожий внешний вид на гипертрофическую, но отличается по своей структуре и склонна к рецидивирующему течению.
методики удаления шрамов и рубцов лазером
В арсенале специалистов нашей клиники представлены две высокотехнологичные лазерные системы для успешной коррекции и удаления рубцов и шрамов на лице и теле:
- Palomar Star Lux 500(Palomar Medical Technologies, Inc, США) с эрбиевыми насадками Palomar 1540 и Palomar 2940.
- Fotona SP Dynamis (Fotona Medical Technologies, Словения) с воздействием эрбиевого Fotona Er:Yag или неодимового Fotona Nd:Yag лазера.
При коррекции атрофической и нормотрофической рубцовой ткани применяются: либо неабляционная (без повреждения кожи) насадка Palomar Lux 1540 с глубиной проникновения до 1-3 мм, либо неодимовый лазер Fotona Nd:Yag с глубиной воздействия на ткани до 8 мм.
- Методика такого лазерного воздействия называется фототермолизом и заключается в направленных лучах на деструктивные ткани. Минимизация термального воздействия на поверхностные слои эпидермиса гарантирует исключение термальных ожогов. Глубина проникновения оптимизирует количество процедур, которые врач подбирает в каждом конкретном случае индивидуально.
При лазерном воздействии методом фототермолиза происходит ремоделирование (реструктуризация) повреждённой рубцовой ткани за счет активации процессов синтеза коллагена и эластина. Кожа приобретает здоровый оттенок и свежий вид. Процессы ремоделирования не заканчиваются с завершением лечебных процедур лазерного воздействия, а продолжаются еще в течение 2-3 месяцев. На месте направленного воздействия лазеров синтезируются обновлённые ткани.
Методику лазерного фототермолиза чаще всего применяют для лечения нормотрофических и атрофических рубцов, в том числе при удалении рубцов и шрамов после акне, послеродовых стрий. Такое воздействие не требует анестезии, не имеет выраженных болезненных ощущений, абсолютно не повреждает окружающие ткани.
Процент коагулированной кожи в зоне обработки зависит от выбранного уровня лечения и позволяет подобрать оптимальные параметры лечения в каждом отдельном случае. После проведения процедуры по коррекции рубцов и шрамов лазером пациент может вести привычный образ жизни (умеренный отек и покраснение сохраняются не более 3-х дней).
- Методика лазерной шлифовки применяется при удалении гипертрофических рубцов и шрамов. В этом случаеиспользуется абляционная (с видимым удалением ткани) эрбиевая насадка Palomar 2940, либо эрбиевый лазер Fotona Er:Yag. При выполнении процедуры лазерной шлифовки происходит фракционное (т.е. фрагментарное) испарение поверхностного слоя кожи вместе с рубцовыми тканями. В результате в зоне воздействия запускаются активные регенеративные и репаративные процессы, синтезируются новые коллагеновые волокна и на месте рубца или шрама формируется здоровая кожа.
Период реабилитации после лазерной шлифовки длится всего 2-4 дня (при глубокой шлифовке период реабилитации — 7-8 дней). Кроме того, фракционность воздействия сводит к минимуму риск осложнений. Процедура выполняется после предварительной аппликационной анестезии.
Методом лазерной шлифовки кожи можно «разгладить» гипертрофические шрамы и рубцы любой формы и любого оттенка. Для достижения видимого результата необходим курс из 2–3 процедур по удалению рубцов или шрамов лазером с интервалом 2–4 месяца.
Коррекция келоидных рубцов методом лазерного воздействия в нашей клинике не проводится.

РУБЦЫ или ШРАМЫ —дефекты соединительной ткани, которые остаются после повреждения кожи (порезы, операции, травмы, ожоги и др.) Существует несколько разновидностей (видов) рубцов: нормотрофические — бледно-розовые линии, которые располагаются на одном уровне с поверхностью кожи; атрофические – западающие рубцы; гипертрофические — грубые рубцы, выступающие над кожным покровом; келоидные — внешне схожи с гипертрофическими, могут разрастаться и причинять боль. Любой вид рубца – это прежде всего, эстетический дефект кожи, который не красит его обладателя.
Как удалить рубцы?
В нашей клинике мы предлагаем целый арсенал современных и достаточно эффективных методик коррекции рубцов и шрамов. В каждом отдельном случае вопрос о выборе тактики коррекции рубцовой ткани решается сугубо индивидуально: всё зависит от характера шрама или рубца, причины и давности его образования, размеров, локализации на лице или теле и др. сопутствующих факторов.
Удаление шрамов лазером
С учетом активного внедрения современных лазерных технологий в сферу эстетической медицины, удаление рубцов и шрамов лазером — это самый прогрессивный и действенный метод лечения рубцовых деформаций кожи на сегодняшний день. В зависимости от типа рубцовой ткани врачи-дерматокосметологи нашей клиники «КосметоМед» выполняют коррекцию рубцов на различных типах лазерного оборудования. При чём для лечения разных видов рубцовой деформации применяются и различные по своему воздействию лазеры:
- Атрофические и нормотрофические рубцы корректируют при помощи методики фототермолиза с помощью эрбиевого лазера Palomar 1540 или неодимового Fotona Nd:Yag. Такие процедуры проходят без повреждения поверхности кожи, при этом в месте обработки лазером происходит глубокая регенерация и «обновление» тканей.
- Для воздействия на гипертрофические рубцы идеально подходят профессиональные эрбиевые лазеры Palomar 2940 и Fotona Er:Yag, которые позволяют сгладить ярко выраженные и застарелые шрамы, а также значительно улучшить качество кожи.
Кроме того, в совокупности с лазерным воздействием наши врачи в отдельных случаях применяют современные химические пилинги, микротоки, мезотерапию, инъекционную карбокситерапию и др. методики для максимально эффективного нивелирования рубцовой ткани.
- Что касается келоидных рубцов – наша врачебная тактика пока только единственная - инъекции «Дипроспана» в зону поражения с целью торможения разрастания тканей и роста рубца, устранения воспалительных процессов. В дальнейшем, в случае «перехода» рубца в состояние гипертрофического вида применяется соответствующий протокол лечения.
Как удалить стрии?
СТРИИ или РАСТЯЖКИ – это атрофические рубцы, которые появляются из-за «микроразрывов» кожного покрова при дефиците синтеза эластина и коллагена. Стрии, как правило, множественные и чаще всего проявляются на коже живота, молочных желез, плеч, бедер и ягодиц.
Удаление стрий лазером
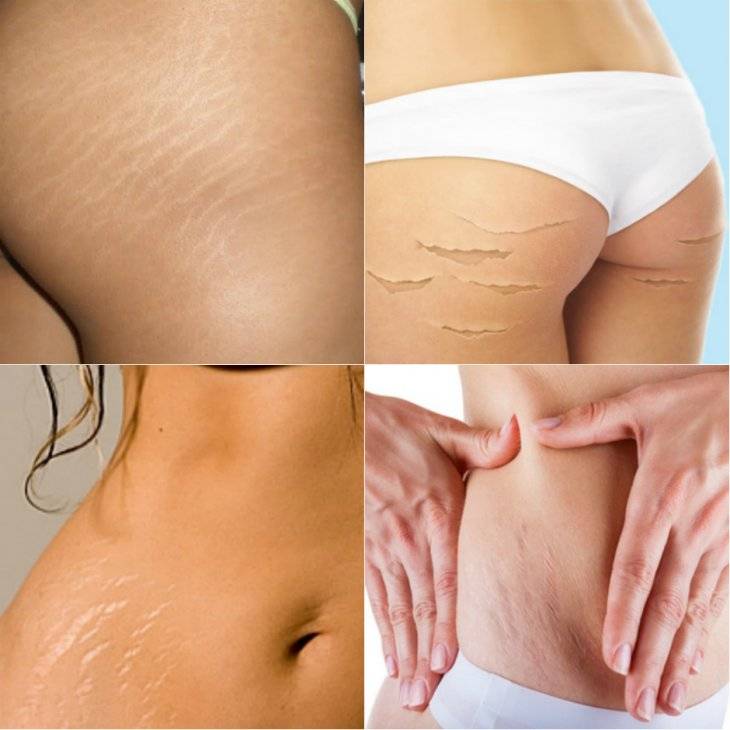
Лазерное удаление стрий – наиболее эффективный метод коррекции растяжек. При этом важно оказать воздействие не только на сам атрофический рубец, но и в случае множественных стрий – на дряблые окружающие ткани. Специалисты нашей клиники используют различные методики лазерной терапии в зависимости от характера растяжек, их размера и состояния окружающей кожи. Лазерный фототермолиз на лазере Palomar 1540 и Fotona Smooth, оказывают воздействие на уровне рогового слоя кожи; с помощью инфракрасного лазера Palomar DeepIR и неодимового Fotona Nd:Yag врачи волюмизируют атрофичные ткани методом термолифтинга на уровне глубоких слоев дермы. Эрбиевый Fotona Er:Yag призван для сокращения кожного лоскута растянутой кожи вокруг стрий.
ТАКОЕ БОЛЬШОЕ РАЗНООБРАЗИЕ ЛАЗЕРОВ И ИХ ГРАМОТНОЕ СОЧЕТАННОЕ ПРИМЕНЕНИЕ ДАЁТ ОЧЕВИДНЫЙ РЕЗУЛЬТАТ ДАЖЕ ПОСЛЕ ОДНОКРАТНО ПРОВЕДЕННОЙ ПРОЦЕДУРЫ ПРИ УДАЛЕНИИ РАСТЯЖЕК.
1. Отличия лазерной эпиляции от фотоэпиляции и других видов эпиляции?
На сегодняшний день в сфере эстетической медицины представлены четыре основные инструментальные методики удаления волос: электроэпиляция, фотоэпиляция, элос-эпиляция и лазерная эпиляция.
ЭЛЕКТРОЭПИЛЯЦИЯ — самый старый метод эпиляции. Болезненное точечное (с помощью тонкой иглы) воздействие электрическим током под каждый отдельный волосок с помощью проколов кожи.
- Очень травматично – после курса процедур на коже, как правило, остаются синюшные или пигментные пятна.
- Мало эффективно – при проколе кожи не всегда удаётся специалисту воздействовать непосредственно на фолликул волоса.
- Высокий риск вросших волос, особенно после первых процедур.
- Длительность процедуры, например, на ногах может доходить до 3-х часов.
ФОТОЭПИЛЯЦИЯ — воздействие высокоинтенсивным импульсным светом (IPL).
Процедура эффективна, особенно если выполнена на профессиональном аппарате, а не на Китайской реплике. НО! Много и минусов:
- Очень болезненно.
- Необходимо нанесение контактного геля, а потом его удаление с кожи – очень удлиняется время процедуры и ооочень некомфортно, особенно при эпиляции тотального бикини.
- Процедура противопоказана летом – высокий риск пигментации эпилируемх зон, и выполняется только на светлой незагорелой коже – в противном случае высок риск ожогов.
ЭЛОС-ЭПИЛЯЦИЯ — широко разрекламированная в своё время процедура (по нашему мнению, не очень обоснованно). Воздействие на волосяной фолликул происходит комбинацией энергий – импульсным светом(IPL) и радиочастотной энергией. По сравнению с фото- и лазерной эпиляцией менее эффективна + все минусы фотоэпиляции .
ЭПИЛЯЦИЯ ЛАЗЕРОМ —и в частности диодным лазером ПАЛОМАР ВЕКТУС — это уже современные мировые технологии эпиляции. Процедуры удаления нежелательных волос, выполненные на диоднике ПАЛОМАР ВЕКТУС, лишены всех вышеперечисленных минусов.
Технические характеристики профессионального мощного диодного лазера, а именно длина волны 810 нм и мощность 3000 ВТ позволяют прибору работать в инфракрасном диапазоне волн и вообще не оказывать воздействие на поверхность кожи. А только избирательно «травмировать» луковицу волоса. Такими характеристиками на сегодняшний день не располагает ни александритовый, ни рубиновый, ни какой-либо иной лазер.
Поэтому процедуры ПРОФЕССИОНАЛЬНОЙ диодной лазерной эпиляции абсолютно безопасны, быстры, практически/относительно безболезненны, выполняются на любой (даже очень тёмной) коже и в любое время года, без нанесения на кожу каких-либо гелей и что самое важное – ОЧЕНЬ ЭФФЕКТИВНЫ!
2. Из-за чего лазерная эпиляция не помогает некоторым пациентам?
Ответ на этот вопрос очень прост и ОДНОЗНАЧЕН: из-за применения абсолютно некачественного оборудования.
Лазерная эпиляция на ПРОФЕССИОНАЛЬНОМ лазере помогает всем!
Просто на волне растущей популярности лазерной эпиляции, российские салоны и многие частные клиники заполнили лазеры-реплики из Китая, Кореи и даже якобы из Германии. Процедуры на них очень дёшевы, поскольку сами аппараты недорогие(стоимость таких приборов в среднем 200-350 тыс.рублей) и их технические возможности крайне ограничены, поэтому сеансы эпиляции с применением таких приборов абсолютно неэффективны и порой, не безопасны для здоровья.
Профессиональная «машина» ПАЛОМАР ВЕКТУС, как у нас в клинике, стоит 7 миллионов рублей, произведена на одном из лидирующих концернов лазерной индустрии США, имеет массу запатентованных современных технологий, сертифицирована по регламенту РФ.
Кроме того, именно лазерная эпиляция на диодном лазере признана современным мировым «золотым» стандартом удаления нежелательных волос и рекомендована Минздравом РФ для лечения гирсутизма и гипертрихоза. Поэтому, априори, метод диодной лазерной эпиляции всегда эффективен, если процедуры выполняются на ПРОФЕССИОНАЛЬНОМ оборудовании КВАЛИФИЦИРОВАННЫМИ специалистами.
СОВЕТ: выбирая в сети Интернет и по отзывам клинику/салон для лазерной эпиляции в Москве, не соблазняйтесь слишком низкой стоимостью услуг и демонстрируемыми фото. Обратите внимание на то, какие лазерные аппараты и какого производителя используются в клинике. Не гонитесь за очень низкими ценами на процедуры – потеряете и деньги, и время. Основной критерий выбора – это профессиональное оборудование и грамотные врачи!
3. Как проходит процедура лазерной эпиляции?
На первом приеме врач беседует с вами, проводит осмотр и рассказывает о самой процедуре, о том, как лазер воздействует на волос и каких результатов нужно ожидать, исключает противопоказания к проведению процедуры. Потом проводится собственно эпиляция, которая занимает 10-30 минут, в зависимости от выбранной зоны. После процедуры доктор обработает проэпилированные участки кожи успокаивающим средством.
4. Для лазера надо отращивать волосы? Как подготовиться к процедуре лазерной эпиляции?
Процедура лазерной эпиляции на диодном лазере не требует особой подготовки. Рекомендуется сбрить волосы в эпилируемой зоне накануне процедуры. Это необходимо для того, чтобы уменьшить потери энергии лазерного луча и минимизировать болезненные ощущения. Допустимая длина волоса - 2 мм.
А ЧТО ОЧЕНЬ ВАЖНО, так это не травмировать волосяную луковицу, а это значит не применять воск, шугаринг и другие способы выдёргивания волос за три недели до начала процедур лазерной эпиляции. Такие травмирующие волосяной фолликул процедуры значительно уменьшат результативность действия лазера. Как раз применительно только в этом аспекте можно говорить об "отращивании волос" – до начала применения лазера. В этот период их смело можно сбривать.
И между сеансами, если нет возможности прийти на очередную процедуру, подрастающие волосы лучше всего брить или подстригать. Также рекомендуется не загорать в течение 4-7 дней до процедуры.
5. Сколько в среднем длится одна процедура?
На нашем аппарате Palomar Vectus есть две рабочие манипулы- большая с зоной покрытия 10см2 (аналогов на рынке нет), и очень маленькая – для тонкой работы на лице и деликатных зонах.
При работе на теле, используя большую манипулу, процедура лазерной эпиляции «обеих ног полностью» занимает не более 20-30 минут.
6. Можно ли удалить волосы навсегда за один сеанс лазерной эпиляции?
Нет. Нельзя. И связано это не с качеством лазерного аппарата, а с физиологией человека. И вот почему. У каждого отдельно взятого волоса на лице или на теле есть три цикла развития (роста).
Воздействию энергии любого, даже супер современного лазера поддаются только те волосы, которые находятся в стадии активного роста (анагена). Именно в этой стадии в них образуется пигмент меланин, на который и избирательно воздействует лазер. Вот почему только в этой фазе жизнедеятельности волоса лазерная эпиляция будет эффективна.
Ежедневно всего лишь 15—20% всех волос на поверхности кожи находятся в фазе роста, имеют ярко выраженный пигмент и подвержены эпиляции лазером. Одновременно с ними на лице и теле находятся волосы в промежуточной стадии (катагена) и покоя (телогена)- они не чувствительны к любой лазерной энергии. Сменяя друг друга, волосы со временем «пробуждаются», причём каждый в своем цикле.
Поэтому на момент проведения процедуры лазерной эпиляции удаляется в среднем не более 15–20% волосяных фолликулов, а для удаления всех волос в зоне воздействия необходим КУРС ИЗ НЕСКОЛЬКИХ СЕАНСОВ –, для того, чтобы «застать» все волосы эпилируемой зоны в стадии анагена. Сколько и с какой периодичностью нужно будет проводить сеансы лазерной эпиляции определяется индивидуально. В нашей клинике и на нашем аппарате это обычно не более 6–8 процедур.
7. Больно ли делать лазерную эпиляцию?
Процедура, конечно, чувствительна, но в то же время терпимо-комфортна. Диодный лазер PALOMAR VECTUS сочетает в себе такие преимущества, как:
- запатентованная контактная система охлаждения;
- возможность тонкой настройки параметров аппарата с помощью специального датчика индивидуально для каждого клиента, в зависимости от структуры волоса и особенностей кожи.
- при повышенной чувствительности кожи может быть использован обезболивающий крем.
Мы успешно удаляем нежелательные волосы с таких деликатных и чувствительных зон как, например, верхняя губа у женщин, линия щетины у мужчин, область подмышек, зона бикини и межъягодичная зона.
8. Какие следы на коже могут остаться после процедуры лазерной эпиляции диодным лазером?
После воздействия мощного диодника ПАЛОМАР Вектус НИКАКИХ СЛЕДОВ НА КОЖЕ НЕТ И БЫТЬ НЕ МОЖЕТ.
Лазер работает в инфракрасном диапазоне длин волн, а это значит, что энергия луча абсолютно не затрагивая поверхность кожи, избирательно воздействует только на волосяную луковицу(фолликул), расположенную достаточно глубоко в дерме. Кроме того, запатентованное контактное охлаждение защищает от разогрева ткани, окружающие волосяной фолликул. Благодаря таким техническим характеристикам аппарата никаких следов, покраснений, а тем более ожогов на коже после процедуры не бывает вообще.
9. Когда виден результат от лазерной эпиляции?
Результат от проведения лазерной эпиляции заметен после первой же процедуры. В течение первых 7-10 дней наблюдается так называемый «ложный рост» волос: волоски, фолликулы которых разрушились, выталкиваются кожей, будто растут. Через десять дней эти волоски полностью поднимутся на поверхность кожи и выпадут. Вы заметите, что волосы на обработанном участке поредели. Тонкие волосы исчезают быстрее, жесткие и темные становятся более мягкими и светлыми.
10. Позволяет ли лазерная эпиляция избавиться от волос навсегда?
В организме человека заложена мощная способность к регенерации, и слово «навсегда» к любому виду эпиляции на современном этапе технического развития не применимо нигде в мире. У волосяных фолликулов есть одно интересное свойство – они умеют «оживать». Клиническая практика показывает, что эффект от полного курса лазерной эпиляции сохраняется очень долго – от 2 до 8 лет, но по прошествии этого времени некоторые волосяные луковицы могут «проснуться», а волосы, соответственно, начать расти. Эту проблему успешно решает проведение 2-3 сеансов лазерной эпиляции в год в зонах, с пробудившимися волосяными луковицами. Во многом такое «пробуждение» зависит от состояния здоровья человека и его образа жизни, индивидуальных особенностей роста волос и, в большой степени, от изменения гормонального фона.
11. Возможна ли эпиляция глубокого бикини при помощи диодного лазера?
Эпиляция интимных зон одна из самых популярных процедур. Именно лазерная эпиляция является, самым безопасным и быстрым методом удаления нежелательных волос в зоне бикини. Даже тотальная эпиляция - полное удаление волос в зоне бикини, промежности и между ягодицами- будет для вас комфортна, а результаты заметны уже после первого сеанса.
Диодный лазер ПАЛОМАР ВЕКТУС не оставляет раздражения и ожогов на нежной коже интимных зон и решит проблему вросших волос. Процедура эпиляции бикини занимает менее получаса. При наличии светлых и рыжих волос дополнительно применяется неодимовый лазер. После прохождения курса процедур становится возможным избавление от нежелательных волос надолго.
12. Могут ли появиться вросшие волосы после эпиляции лазером?
НАОБОРОТ! Лазерная эпиляция, возможно, один из самых подходящих методов эпиляции для РЕШЕНИЯ ПРОБЛЕМЫ ВРОСШИХ ВОЛОС. Особенно это актуально для женщин в зоне бикини и для мужчин на лице (особенно после постоянного бритья). Уже после первого сеанса лазерной эпиляции волосы становятся тоньше, мягче и практически не склонны к врастанию, а после второго сеанса проблема вросших волос решится безвозвратно. Мало того, даже «застойные» тёмные пятна от старых вросших волос исчезнут навсегда.
13. За сколько дней до отпуска лучше сделать лазерную эпиляцию? Можно ли после неё загорать?
Лазерная эпиляция на диодном лазере – процедура, не затрагивающая своим воздействием поверхность кожи, поэтому проводится в любой сезон, даже летом. Мы рекомендуем беречь кожу от солнца в течение 3-4 дней после эпиляции, чтобы действие солнечных лучей не «реанимировало» повреждённый лазером волосяной фолликул. Затем можете принимать солнечные ванны. И, пожалуйста, помните о необходимости солнцезащитных средств –рекомендуем пользоваться ими независимо от того, делали вы эпиляцию или нет! Ведь прямые солнечные лучи стимулируют рост волос!
14. Подходит ли этот вид эпиляции мужчинам? Какие участки тела можно эпилировать мужчинам?
Мужская эпиляция в последние годы очень востребована. И лазерная эпиляция диодным лазером – безальтернативный выбор для мужчин. Особенно если мужчины часто сталкиваются с проблемой усиленного роста волос на спине, плечах, в межъягодичной области, а также повышенного потоотделения в подмышечных областях. Также метод подходит для коррекции волос на лице, особенно при условии частого раздражения после бритья.
15. Какие противопоказания есть к лазерной эпиляции?
Все противопоказания к проведению процедур лазерной эпиляции делятся на абсолютные – при которых НЕЛЬЗЯ осуществлять манипуляцию и относительные – временные, выполнение процедуры может быть ОТСРОЧЕНО во времени или выполнено при определённых условиях.
Абсолютными противопоказаниями являются: хронические заболевания кожи в эпилируемой зоне, сахарный диабет в стадии декомпенсации, злокачественные новообразования кожи, часто рецидивирующий герпес, выраженный варикоз в зонах воздействия, наличие кардиостимулятора.
Относительные противопоказания: беременность, период кормления грудью, множественные родинки в области воздействия, расстройства свертываемости крови, прием некоторых лекарственных препаратов. В этих случаях возможность проведения процедур лазерной эпиляции обсуждается с врачом на индивидуальной бесплатной консультации.
В остальных случаях лазерная эпиляция проводится быстро и без дополнительных рекомендаций.
Наличие нежелательных волос является проблемой для многих людей, которых не устраивают давно существующие методы их удаления (бритье, восковая и химическая депиляция, электроэпиляция) в силу либо кратковременного результата, либо сильной болезненности, либо частых осложнений (например, образования рубцов после электроэпиляции). Изобретение селективного фототермолиза и создание различных лазерных систем с разными диапазонами длины волны сделали возможным эффективное и долгосрочное удаление волос. В настоящее время для удаления волос используют несколько видов лазерных и фотосистем: рубиновый лазер (694 нм), александритовый лазер (755 нм), диодный лазер (800 нм), IPL-системы (590—1200 нм), Nd:YAG-лазер (1064 нм).
Эпиляция происходит за счет разрушения волосяного фолликула, где основным пигментом является меланин, выступающий в роли хромофора — вещества, поглощающего излучение с определенной длиной волны. При оптимальном подборе длины волны, плотности потока энергии и длительности импульса меланин волосяного фолликула нагревается, и волосяная луковица разрушается. Окружающие ткани при этом не повреждаются.

По сравнению с уже существующими видами эпиляции и депиляции лазерная эпиляция разрушает волосяной фолликул быстро, прицельно и точно, чем объясняется ее высокий эстетический результат. Кроме того, эпиляция с применением лазеров и фотосистем позволяет быстро, практически безболезненно и с минимальным риском осложнений обработать большие поверхности кожи. Неслучайно она стала одной из самых востребованных среди всех эстетических процедур, осуществляемых с помощью квантовых технологий. Лазерные и IPL-системы, по словам фирм-производителей, помогают быстро, безопасно и эффективно удалять нежелательные волосы. Но многочисленные исследования показывают, что данные способы удаления волос все же не лишены побочных эффектов и осложнений.
В связи с растущей популярностью лазерного удаления волос лазеротерапевты, дерматологи, косметологи, врачи общей практики должны знать возможные осложнения и побочные эффекты данных процедур, чтобы правильно и вовремя их диагностировать и лечить.
Причины осложнений
Перечислим основные причины развития осложнений, характерных для всех видов процедур с использованием лазеров и IPL-систем.
- Профессиональные ошибки врача, которые включают в себя некачественное обучение; ошибки диагностики, особенно определения фототипа и состояния кожи; неправильный выбор типа лазера и его параметров излучения; непроведение тестового воздействия; несовершенство техники работы с лазером; неполная информированность пациента о процедуре, ее результатах и постпроцедурном уходе; отутствие средств защиты глаз у пациента или врача; отсутствие адекватного охлаждения кожи во время процедуры.
- Несоблюдение пациентами рекомендаций врача по постпроцедурному уходу.
- Состояние здоровья пациента во время проведения процедуры. Данный фактор влияет на эффективность самой процедуры и развитие осложнений в постпроцедурном периоде. Даже при качественном сборе анамнеза мы не можем в полной мере учесть наличие у пациента всех отягощающих факторов и заболеваний, так как он не всегда знает о них.
При сборе анамнеза важно учитывать склонность пациента к аллергическим реакциям, наличие у него гормональных нарушений, иммунодефицитных состояний, болезней соединительной ткани и опухолевых заболеваний, прием пациентом лекарственных средств, влияющих на функциональную активность меланоцитов.
Побочные эффекты лазерной эпиляции
Теперь перейдем к побочным эффектам процедуры лазерной и IPL-эпиляции и ее осложнениям. К побочным эффектам лазерной эпиляции относятся боль, перифолликулярный отек и эритема кожи обрабатываемой области. Перифолликулярный отек и эритема возникают через несколько минут после воздействия, проходят в течение нескольких часов и не требуют лечения.

Выраженность данных реакций зависит от цвета, толщины и густоты волос, а также от плотности потока энергии. Темные, толстые волосы во время процедуры поглощают много энергии и сильно нагреваются, в результате могут развиться перифолликулярный отек и эритема. При воздействии на тонкие волосы перифолликулярный отек обычно менее выражен. Сильный отек возникает также у пациентов с чувствительной реактивной кожей. Для уменьшения данных побочных эффектов важно использовать эффективные системы охлаждения кожи до, во время и, если требуется, после процедуры.
Необходимо правильно подбирать плотность потока энергии и при необходимости постепенно ее увеличивать до достижения клинического эффекта. Если отек и гиперемия ярко выражены, то после процедуры можно назначить крем с глюкокортикоидами или декспантенолом. При умеренно и слабо выраженных явлениях перифолликуляного отека достаточно использовать в домашних условиях успокаивающие гели и кремы, например те, что применяются после загара для снятия отека и эритемы.
В качестве средства, способствующего регенерации, можно порекомендовать восстанавливающий ALOE GEL (MedicControlPeel, Россия) с поливитаминным комплексом и экстрактами кипрея и ромашки, а также гидрорегулирующий гель для чувствительной и раздраженной кожи с декспантенолом и гиалуроновой кислотой Hydractive Mesaltera.
Для скорейшего устранения признаков воспаления идеально подходит сверхрегенерирующий питательный крем Cytobi GERnetic (Франция). Эксклюзивная рецептура препарата состоит из пяти биологических комплексов, содержащих аминокислоты, пептиды, протеины, витамины и олигоэлементы. Данные компоненты необходимы для запуска важнейших биохимических реакций регенерации, увлажнения и питания кожи.
Сразу после процедуры лазерной эпиляции не рекомендуется проводить тепловые и физиотерапевтические процедуры, массаж обработанных зон, не следует также загорать.
Лазерное удаление волос — не безболезненная процедура; большинство пациентов испытывают во время нее (или сразу после) болевые ощущения. Для уменьшения боли важно использовать адекватный метод охлаждения кожи и, если требуется, местную наружную или инфильтрационную анестезию.
Осложнения лазерной эпиляции
Что касается осложнений лазерной и фотоэпиляции, то они бывают ранними, развивающимися сразу после процедуры или в течение первых дней после нее, и поздними, которые возникают на протяжении нескольких недель.
Ранние Осложнения
К ранним осложнениям относятся ожоги кожи разной степени тяжести, фолликулит, обострение акнеформных высыпаний, обострение герпетической инфекции, аллергические реакции, развитие фотобоязни, конъюктивита и увеита.
1. Ожоги возникают по нескольким причинам:
- Использование высокой плотности потока энергии во время процедуры.
- Загорелая кожа или IV—VI фототипы кожи по Фицпатрику.
- Проведение эпиляции на участках с тонкой и чувствительной кожей, например в перианальной зоне или области половых губ, с использованием неподходящих параметров излучения.
- Неправильная техника проведения процедуры (наложение импульсов, неполный контакт манипулы с кожей).
- Неадекватная система охлаждения кожи во время процедуры или ее отсутствие.
Меры по предупреждению данного осложнения в первую очередь включают адекватный отбор пациентов. Не следует проводить процедуру лазерной эпиляции сразу после активной инсоляции, нужно подождать 2—4 недели, чтобы загар немного сошел. Особенно это важно при работе с рубиновым, александритовым, диодным лазерами и IPL-системами. В качестве альтернативы данным лазерам можно предложить использовать у загорелых пациентов и пациентов с IV—VI фототипами кожи Nd:YAG-лазер с длиной волны 1064 нм. Точкой приложения излучения этого лазера служит не меланин волосяного фолликула и эпидермиса, а оксигемоглобин, который находится в сосуде, питающем волосяной фолликул, поэтому повреждение кожи будет менее вероятным.
Во время процедуры важно не забывать об охлаждении эпидермиса. Меланин, содержащийся в эпидермисе, представляет собой конкурирующий хромофор, который тоже может нагреваться и повреждать целостность кожных покровов. Поверхностное охлаждение кожи, выполняемое до, во время и после процедуры, снижает температуру эпидермиса и уменьшает вероятность термической травмы кожи. В настоящее время на практике применяют разные виды охлаждения. Это и прикладывание к коже льда, и контактное охлаждение с помощью сапфирового окна с циркулирующей холодной водой (2—6°С), и использование криогенного спрея или систем с принудительным потоком холодного воздуха. Терапия ожогов кожи зависит от степени их тяжести и проводится по принятым стандартам.
2. Фолликулит (воспаление волосяного фолликула) может развиться после лазерной эпиляции у пациентов, страдающих гипергидрозом. Появление фолликулита возможно также в том случае, когда в промежутках между лечебными процедурами пациент посещает бассейн. Проблему гипергидроза можно решить методом химической денервации с использованием ботулотоксинов. Во время курса процедур следует ограничить посещение бассейна, особенно в первые дни после процедуры.
3. Акнеформные реакции, по данным одного многоцентрового исследования, составляют в среднем 6% всех осложнений лазерной эпиляции. Эти реакции чаще возникают у молодых пациентов обоих полов, преимущественно у лиц со II—V фототипами кожи, и при использовании Nd:YAG-лазера. Степень их выраженности незначительна. Высыпания быстро разрешаются и не требуют лечения.
4. Обострение герпетической инфекции встречается у пациентов с герпесом в анамнезе при проведении лазерной эпиляции в области верхней и нижней губы и в зоне глубокого бикини. Чтобы избежать данного осложнения, рекомендуется профилактический прием противовирусных препаратов (Валтрекс, Фамвир, ацикловир) за день до процедуры или в день ее проведения.
5. Аллергические реакции после лазерной и фотоэпиляции клинически могут проявляться в виде крапивницы, контактного аллергического дерматита, ливедо, интенсивного зуда. Причины их развития могут быть связаны с использованием топических форм местных анестетиков, применяемых перед процедурой для обезболивания. Имеются также данные о развитии аллергических реакций на охлаждающий газ. Кроме того, аллергические реакции возможны при использовании различных топических средств для ухода за кожей после эпиляции. Лечение включает в себя назначение антигистаминных препаратов, топических форм глюкокортикоидов. Если причина аллергической реакции не установлена, курс процедур лазерной эпиляции следует прекратить.
6. Катаральный конъюктивит, фотобоязнь, увеит, снижение остроты зрения — серьезные осложнения со стороны зрительного аппарата, возникающие при проведении лазерной эпиляции в области бровей. Они развиваются у пациентов, которые во время процедуры не использовали средства защиты глаз (очки, металлические контактныелинзы). При эпиляции бровей трудно достичь хорошей обработки всей зоны, если на глаза пациента надеты очки, поэтому многие врачи просят его просто прикрыть верхние веки пальцами. Как показывает практика, данный способ защиты глаз неэффективен и приводит к серьезным осложнениям. Исходя из вышесказанного следует вообще отказаться от лазерной эпиляции этой зоны или использовать металлические контактные линзы, так как тонкая кожа век не способна защитить глазное яблоко от лазерного повреждения.
![epilation3.jpg]()
Поздние осложнения
Если рассматривать группу поздних осложнений лазерной и фотоэпиляции, то можно выделить гипо- и гиперпигментацию, рубцы, парадоксальный гипертрихоз, лейкотрихию, бромгидроз, гипергидроз, малигнизацию или дисплазию невусов в области проведения процедуры.
1. Гипо- и гиперпигментация в основном являются следствием ожога кожи, возникающего при лазерной эпиляции. Они чаще всего встречаются у загорелых пациентов и лиц с III—VI фототипами кожи. Отмечено, что гипопигментация нередко возникает при I степени термического повреждения кожи, когда сходит образовавшаяся после ожога корочка. Гиперпигментация возникает у пациентов, которые не соблюдают правила постпроцедурного ухода и начинают загорать в первые 2 недели после эпиляции или не используют солнцезащитные средства на открытых участках кожи, подвергшейся лазерной обработке. Гипо- и гиперпигментация часто появляются в области постожоговых рубцов.
В качестве профилактики данных осложнений рекомендуется проводить лазерную эпиляцию у пациентов с III—VI фототипами кожи длинноимпульсными Nd:YAG-лазерами. Кроме того, эти пациенты за 2 недели до процедуры могут использовать отбеливающие кремы.
Во время процедуры важно правильно выбрать параметры излучения, использовать надежные и эффективные способы охлаждения эпидермиса, чтобы предотвратить термическую травму.
В большинстве случаев гипо- и гиперпигментация — обратимые явления, но если они держатся долго, используют медикаментозные средства. Для коррекции гиперпигментации назначают отбеливающие средства, содержащие гидрохинон, азелаиновую кислоту, гидроксикислоты, глюкокортикоиды. Для коррекции гипопигметации применяют препараты на основе меди, если же они не оказывают должного эффекта, можно прибегнуть к косметическому татуажу.
2. Рубцы являются следствием термического повреждения кожи на уровне ниже базальной мембраны. Если ожоговая рана в процессе реабилитации инфицируется, то практически в 100% случаев возникают грубые гипертрофические рубцовые изменения. Замечено, что постожоговые рубцы чаще всего образуются на шее и в нижнечелюстной области. В зависимости от анатомической локализации и генетической предрасположенности могут возникать атрофические, нормотрофические, гипертрофические и келоидные рубцы.
Так, Kluger и соавт. сообщили о случае развития келоидного рубца в зоне татуировки у 41-летнего пациента с фототипом кожи IIIВ после лазерной эпиляции волос в области грудной клетки. В анамнезе у него уже были келоидные рубцы, которые успешно лечились инъекциями триамцинолона. При анализе данного случая выяснилось, что пигменты татуировки выступили в качестве хромофора, конкурирующего с меланином волосяного фолликула. В результате поглощения лазерной энергии пигмент татуировки нагрелся, что привело к ожогу кожи и затем к возникновению келоидного рубца.
На сегодняшний день атрофические и нормотрофические рубцы лечатся консервативными методами, но с довольно низкой эффективностью; возможно их хирургическое лечение. Достаточно активно и с высокой степенью эффективности используется лазерный аблятивный и неаблятивный фракционный фототермолиз для выравнивания поверхности кожи в области рубца.
Патологические рубцы, к которым относятся гипертрофические и келоидные, лечат интрадермальными инъекциями в область рубца пролонгированных форм глюкокортикоидов (Кеналог, Дипроспан). Российскими учеными не так давно предложен новый и достаточно эффективный метод лечения патологических рубцов - использование лазера на парах меди.
3. Парадоксальный гипертрихоз — усиление роста волос после процедур лазерной и фотоэпиляции. Согласно данным из различных источников, стимуляция роста волос происходит у женщин с III—VI фототипами кожи, в основном на лице и шее, на границе между обработанной и необработанной зонами. В развитии данного осложнения могут участвовать несколько механизмов:
- Лечение с использованием низкой (подпороговой) плотности потока энергии, которая не разрушает волосяной фолликул, а оказывает стимулирующее воздействие на рост волос.
- Термально-воспалительный эффект — активизация ≪спящих≫ фолликулов и стимуляция роста волос телогеновой фазы в зонах, граничащих с эпиляцией.
Профилактика данного осложнения — использование плотности потока энергии, достаточной для удаления волос. Для коррекции парадоксального гипертрихоза применяют длинноимпульсные Nd:YAG-лазеры.

4. Лейкотрихия, бромгидроз, гипергидроз. В 2009 г. было проведено одно интересное ретроспективное исследование. Согласно полученным данным, при лазерной эпиляции в области подмышечных впадин возможно развитие таких осложнений, как гипергидроз, бромгидроз и лейкотрихия. Гипергидроз наблюдался у 11% пациентов, в основном со II и V фототипами кожи, при использовании во время процедуры комбинации двух лазеров — диодного и александритового. В развитии бромгидроза (4% случаев) и лейкотрихии (2%) не было какой-либо существенной корреляции с возрастом, фототипом кожи и видом лазерного излучения.
5. Дисплазия и малигнизация невусов в области лазерной эпиляции. Не стоит забывать о возможности перерождения меланоцитарных невусов в зоне эпиляции. Меланин невусов является конкурирующим хромофором и поглощает лазерное излучение наряду с меланином волосяного фолликула. В результате многократного воздействия лазерного излучения или импульсного света (IPL-системы) происходит термическое повреждение меланоцитарных образований, активируется их рост, появляются атипичные клетки, что в итоге может приводить к развитию меланомы.
Профилактика данного осложнения — не подвергать лазерной эпиляции участки кожи с любыми новообразованиями. Если же в зоне воздействия имеются невусы, а эпиляция все-таки проводится, то невусы необходимо закрывать специальными защитными приспособлениями.
Итак, избежать осложнений и свести к минимуму побочные эффекты — одна из главных задач врача в эстетической медицине. При проведении лазерной эпиляции существует не только риск выбора высоких параметров излучения, ведущих к перегреву кожи и связанным с этим осложнениям, но и риск перестраховки — выбора параметров, недостаточных для решения проблемы у данного пациента и вследствие этого неэффективных, что может привести не просто к отсутствию желательного эффекта, а к появлению прямо противоположного. Лазерная эпиляция, кажущаяся такой простой процедурой, при некорректном проведении может давать серьезные осложнения. Для того чтобы этого избежать, следует вдумчиво относиться к назначению процедур и тщательно собирать анамнез. При выборе вида и параметров воздействия следуетучитывать индивидуальные особенности пациента, особенно наличие загара, фототип кожи и ее состояние в зоне воздействия. И конечно, очень важно профессионально владеть оборудованием, которое вы применяете в своей работе, знать специфику каждого лазера и каждой фотосистемы.

После бритья или депиляции многие из нас сталкиваются с такой проблемой как вросшие волосы. Этой неприятности подвержены не только женщины, но и мужчины. Перед вами встает вопрос: "как избавиться от вросшего волоса?", ведь это не только косметический дефект. Вросший волос причиняет боль, вызывает воспалительный процесс и местное повышение температуры. Давайте рассмотрим, какими способами можно удалить вросший волос, и какие меры помогут предотвратить его появление.
Как выглядят вросшие волосы
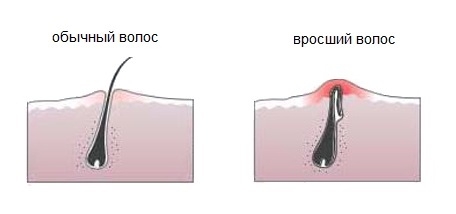
Вросшие волосы не являются опасным кожным заболеванием, но могут причинить человеку массу неудобств и дискомфорт. Вросший волос - это небольшое по размеру образование бурого или красноватого цвета на кожном покрове в виде бугорка с серозным или гнойным содержимым, в котором может просматриваться (или не просматриваться) растущий волос.
Врастание волосков происходит из-за того, что после бритья, лазерной эпиляции или депиляции волосы растут не наружу, а вглубь кожи, вызывая воспаление и раздражение. Это происходит потому, что мертвая кожа засоряет волосяную фолликулу, заставляя волосы расти под кожу, а не вверх и наружу.
Виды вросших волос
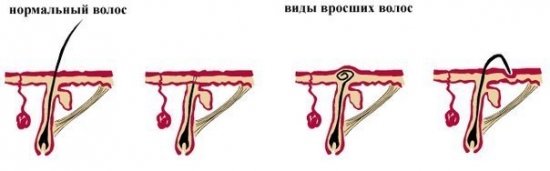
Симптомы вросших волос
У мужчин вросшие волосы чаще всего появляются после бритья в зоне бороды, на шее, щеках и подбородке. Также они могут появляться и на поверхности головы, если мужчина бреет ее. Вросшие волосы у женщин чаще всего бывают на ногах, в области линии бикини и лобка, подмышек и вокруг ягодиц. К признакам, указывающим на нежелательные волосы, можно отнести следующие:
- Твердые шишки, небольшого размера и округлой формы (так называемые папулы);
- Небольшие пустулы, которые заполнены гноем или серозным содержимым;
- Зуд, гиперпигментация кожного покрова, боль.
Причины появления вросших волос
Вросшие волосы чаще всего возникают после проведенной процедуры эпиляции в собственной ванной комнате, но бывает, что и после посещения салонов красоты случается такое неприятное явление. Для того, чтобы понять, как избавиться от подобной проблемы, необходимо тщательно разобраться, что именно ее провоцирует. Косметологи говорят о том, что процесс, связанный с врастанием, напрямую зависит от числа и плотности эпидермальных слоев. Если на поверхности содержится значительное количество клеток рогового слоя, то они делают кожу слишком грубой, поэтому тонкому растущему волосу проблематично пробиться наружу. По этой причине волосок начинает идти по пути меньшего сопротивления, начиная загибаться, и расти горизонтально, а не вертикально, как это бывает обычно.
Если рассматривать тип кожи и волос, то люди с темными, жесткими волосами и темной кожей наиболее подвержены возникновению такой проблемы. Причина заключается в том, что этот вид волос растет намного быстрее светлых. Прибавляем ко всему прочему плотную кожу, и врастания избежать уже не удастся.
Следовательно, к причинам, вызывающим такое неприятное явление, относится следующее:
- толстый слой эпидермиса (гиперкератоз);
- генетическая предрасположенность;
- нарушенный гормональный фон (к примеру, всплески эстрогена, наблюдаемые в начале менструального цикла). Изменения подобного рода могут происходить при высокой выработке эстрогена, а также при расстройстве эндокринной системы;
- нанесение вреда волосяному каналу во время процедуры по удалению волос;
- образование маленького рубца в волосяном канале после эпиляции;
- заламывание волоска ниже, чем уровень эпидермиса. Это происходит в том случае, если при процедуре эпиляции были допущены ошибки;
- бритье, проводимое против роста волос (особенно, когда лезвие не новое);
- постоянное ношение неудобного белья, сделанного из синтетического материала. Такое белье не дает испаряться влаге с поверхности кожного покрова и часто приводит к развитию бактериальных инфекций. Именно из-за этого после удаления волос не рекомендуется сразу же надевать синтетическое белье.
От вросших волосков в обязательном порядке нужно избавляться, но перед проведением такой процедуры вы должны понимать, чего не стоит совершать.
Чего делать не стоит при удаление вросшего волоса
- Использовать пинцет или слишком острую иглу без предварительной обработки - такие манипуляции могут привести к попаданию инфекции и дальнейшему воспалению;
- Не давить волосяную луковицу в том месте, где врастает волос, потому что это может привести к излиянию серозного или гнойного содержимого вглубь кожи.
Способы удаления вросших волос
Что же предпринять в том случае, если после депиляции начинают врастать волоски? Их в обязательном порядке аккуратно удаляют, чтобы не вызвать дополнительного воспаления. От вросшего волоса можно избавиться следующими методами:
- Если они располагаются не слишком глубоко, и нет воспаления, просто распарьте кожный покров и проведите домашний химический пилинг или скрабирование. Также для удаления мертвых клеток рогового слоя можно взять жесткую мочалку или специальную варежку. Удаление мертвых клеток можно осуществлять через день, а кожу после таких процедур следует обрабатывать увлажняющим кремом или лосьоном.
- Если есть воспаление, но нет гнойного пузырька или волос засел глубоко, производят механическое удаление волоса. Об этом методе подробно написано ниже. Механически вросший волос можно удалить и дома, но лучше предоставить эту процедуру специалисту, чтобы не возникли осложнения.
- Хирургический способ удаления вросшего волоска проводится, когда образуется пустула с серозным или гнойным содержимым и имеется обширное воспаление. Такую процедуру может провести хирург в обычной поликлинике. Хирургический метод удаления вросшего волоса заключается во вскрытии гнойника, санации раны и удаление волоса. Рана обрабатывается антисептиком и накладывается повязка или бактерицидный лейкопластырь. проводится только в косметологическом кабинете. Вросшие волосы разрушаются под действием светового импульса. Для очень светлых и седых волос не подходит. тоже проводится только косметологом. Вросший волос удаляется даже на большой глубине при помощи иглы-электрода, через которую пропускается электрический ток.
- Удаление волос лазером. Самая применяемая и эффективная методика на сегодняшний день, применяется на коже любого цвета.
- Аппаратные процедуры проводятся только при отсутствии воспаления и нагноения.
- Также для решения этих задач можно взять на вооружение народные методы удаления вросших волос, они помогут вытянуть стержень на поверхность кожи. Чтобы помочь волосу пробиться через кожу необходимо подготовить компресс из нескольких таблеток аспирина, одной ложки глицерина и воды. Таким лосьоном обрабатывается проблемное место. В итоге волосок сам начнет прорастать наружу, и его надо будет удалить пинцетом, после этого не забудьте продезинфицировать кожу антисептиком. Другой вариант примочки: сделайте кашицу из порошка бодяги и перекиси водорода и нанесите на вросший волос на 10-15 минут, затем смойте. Если жжение будет сильным, смойте раньше.
Механическое удаление вросшего волоса в домашних условиях
Удалить вросший волос в домашних условиях вам поможет пошаговая инструкция. Для этой манипуляции необходимо запастись тонкой стерильной иглой (если волос врос глубоко) и маникюрным пинцетом. Перед началом процедуры медицинский пинцет обязательно обрабатывается медицинским спиртом или антисептиком (хлоргексидином).
1 шаг. Распариваем кожу в душе, чтобы поры максимально расширились. Используя скраб, избавляемся от омертвевшего слоя кожного покрова.
2 шаг. Область вросшего волоска также обрабатывается спиртом или антисептиком.
3 шаг. Необходимо найти кончик волоса и аккуратно подцепить его иголкой, потихоньку вытаскивая его наружу, высунувшийся волос зажимаем пинцетом и выдираем его с корнем. На данном этапе крайне важно не обломать волосок и извлечь его целиком, в противном же случае он врастет снова.
4 шаг. Кожу смазываем антисептиком или лучше спиртовой настойкой календулы, которая обладает противовоспалительным эффектом.
Подходит этот метод только в той ситуации, когда вросшие волосинки хорошо видны.

Вросшие волосы в зоне бикини
Иногда тонкий вросший волосок в паху невозможно рассмотреть сквозь кожу. В этой ситуации размягчаем эпидермис, чтобы волос очутился поближе к поверхности. Для этого накладываем на кожный покров распаривающий компресс или принимаем ванну. Обратите внимание, что подобные манипуляции можно совершать при отсутствии воспаления. Как только волос станет заметен, выполняем механическое удаление вросшего волоска. Все инструменты, которыми вы будете пользоваться, должны быть стерильны. Если после распаривания волос так и не стал виден, то не старайтесь избавиться от него. В этой ситуации лучше всего обращаться за квалифицированной помощью косметолога. Заодно специалист поможет разобраться, что именно стало причиной появления уплотнения.
Вросшие волосы в подмышках
Это, пожалуй, наиболее неприятный вариант. Во-первых, в этих местах крайне тонкая кожа и она постоянно раздражается. Во-вторых, самостоятельное удаление нежелательного волоса принесет массу дискомфорта. Наконец, из-за использования дезодорантов и повышенного потоотделения в области, где располагается такой волосок, часто ощущается боль и появляется воспаление за счет присоединения инфекции. Поэтому операцию необходимо осуществлять крайне бережно:
- За несколько суток до удаления начинаем подготовку - обрабатываем кожу препаратом от акне, который в своем составе содержит салициловую кислоту. Такие лосьоны слишком агрессивны для лица, но в месте роста волос они приводят к истончению кожи и останавливают воспалительный процесс;
- Перед самым удалением уберите оставшуюся салициловую мазь, распарьте кожу, обработайте все инструменты;
- Если все предыдущие этапы выполнены верно, то даже невооруженным глазом возможно будет рассмотреть вросший волос. Проводим процедуру удаления волоса и протираем место антисептиком.
Лекарственные средства, используемые для лечения вросших волос

После посещения косметолога вам могут быть назначены некоторые препараты, которые помогут избавиться от надоевшей проблемы. В этот список входят:
- Ретиноиды. Врач в некоторых ситуациях назначает кремы, помогающие убирать омертвевшие клетки с поверхности (так называемый пилинг). К ним относят препарат третиноин. Они помогают облегчить гиперкератоз, что значит утолщение, и гиперпигментацию – потемнение участка, которое часто можно заметить на смуглой коже, склонной к врастанию волосков;
- Кортикостероиды. Хорошая стероидная смесь помогает контролировать процесс, связанный с воспалением;
- Антибиотики. Мази, имеющие в своей основе антибиотики, могут предотвращать инфекцию, которая присоединяется вследствие повреждения болезненного участка. Если инфекция будет протекать в тяжелой форме, то для лечения могут назначаться антибиотики перорально.
Возможные осложнения при вросшем волосе
Хронический вариант проблемы может привести к следующим неприятным последствиям:
- Занесение от повреждения бактериальной инфекции;
- Потемнение кожного покрова – так называемая пигментация;
- Шрамы, в том числе и келоидные рубцы;
- Фолликулит - воспаление волосяного фолликула.
Профилактика врастания волос
Лучше всего не доводить до врастания волос, а прибегать к профилактике данного явления и предотвратить проблему. Прежде чем начинать бороться с проблемой, появляющейся после эпиляции, нужно изменить сам подход к процедуре избавления от волос. Согласитесь, крайне глупо делать постоянно одни и те же действия, и надеяться на положительный исход.
Читайте также:


