При травме эпителия во влагалищном мазке появляются
Обновлено: 24.04.2024
Атрофия влагалища (синонимы: вульвовагинальная атрофическая слизистая, мочеполовой синдром менопаузы) у женщин является распространенным и недооцененным состоянием, связанным со снижением эстрогенизации вагинальной ткани в возрастной группе от 45+ и до 50+.
Что такое атрофия влагалища?
Атрофия влагалища (также называемая атрофическим вагинитом или кольпитом) - это состояние, при котором слизистая оболочка влагалища становится более сухой и тонкой. Чаще всего возникает во время менопаузы, «перемены стиля жизни» из-за снижения уровня гормона эстрогена. Гормоны производятся, хранятся и секретируются эндокринной системой, сетью желез и органов. Эстрогены нужны женщинам для хорошего здоровья, особенно в детородном возрасте. Когда в возрасте около 50 лет наступает менопауза, яичники вырабатывают меньше гормонов, и у женщины прекращаются месячные. Но состояние вагинальной атрофии бывает и у молодых женщин, когда у них нарушен уровень эстрогена.
Механизм развития атрофических изменений в стенках влагалищ
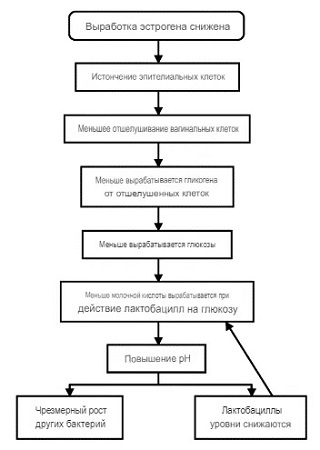
Слизистая влагалища представляет собой многослойный плоский эпителий, который до наступления менопаузы влажный и толстый с морщинами. В период менопаузы, когда уровень эстрогена снижается, этот эпителий истончается. Меньшее количество эпителиальных клеток приводит к меньшему отслаиванию клеток во влагалище (см. схему).
Когда эпителиальные клетки отшелушиваются и умирают, они выделяют гликоген, который гидролизуется до глюкозы. Глюкоза, в свою очередь, расщепляется на молочную кислоту под действием лактобацилл - нормальных обитателей здоровой вагины. Без этого каскада pH во влагалище повышается, что приводит к потере лактобацилл и чрезмерному росту других бактерий, включая стрептококки группы B, стафилококки, колиформные бактерии и дифтероиды. Эти бактерии могут вызывать симптоматические вагинальные инфекции и воспаления.
Это приводит, помимо других симптомов, к зуду, жжению и боли во время секса и включает инфекции мочевыводящих путей (ИМП) и частое мочеиспускание. Недавно термин "атрофия влагалища" было предложено заменить новым термином "мочеполовой синдром менопаузы". Он подразумевает не только вагинальные, но и мочевые симптомы, которые могут вызываются действием низкого эстрогена.
Кто рискует получить вульвовагинальную атрофию
Женщины в возрасте 50 лет и старше в период менопаузы наиболее подвержены вагинальной атрофии. Другие причины, повышающие вероятность его развития, включают:
- Отсутствие полового акта.
- Снижение функции яичников из-за химиотерапии или облучения.
- Иммунные нарушения.
- Лекарства, обладающие антиэстрогенными свойствами.
- Овариэктомия (удаление яичников).
- Послеродовая потеря эстрогена.
- Грудное вскармливание.
Причины атрофии
Во время менопаузы ваше тело вырабатывает меньше эстрогена. Без эстрогена слизистая оболочка интимного места может стать тоньше и менее эластичной. Влагалищный канал также может сужаться и укорачиваться. Малое количество эстрогена снижает количество нормальных вагинальных жидкостей. Он также изменяет вульвовагинальный кислотный баланс.
У женщин, которые только что родили и кормят грудью, также наблюдается снижение уровня эстрогена. Эти симптомы также возникают у пациенток, которым удалили яичники или которые принимают определенные лекарства (например, ингибиторы ароматазы для лечения рака груди). И первым признаком атрофии слизистой обычно является недостаточная влажность влагалища.
Факторы риска
Есть два основных фактора, которые могут повысить ваши шансы на атрофию влагалища:
- Курение. Оно ограничивает кровоток, в том числе в области влагалища. Также снижает естественное количество эстрогена в вашем теле.
- Отсутствие вагинальных родов. Те, у кого не было родов через естественные родовые пути, с большей вероятностью будут иметь эти проблемы, чем те, у кого они были.
Клинические проявления
Симптомы атрофии стенок влагалища могут включать:
- Сухость влагалища.
- Жжение и / или зуд во влагалище.
- Диспареуния ( боль во время секса ).
- Выделения из влагалища - обычно желтого цвета.
- Мажущие кровянистые выделения
- Кровотечения из вагины после секса.
- Зуд вульвы (желание чесать между ног).
- Ощущение давления в промежности.
Признаки атрофических изменений мочевых путей:
- Желание чаще подмываться.
- Боль при посещении туалета.
- Инфекции мочевыводящих путей (ИМП) .
- Большее число актов мочеиспускания.
- Стрессовое недержание мочи.
- Болезненное мочеиспускание (дизурия).
- Кровь в моче (гематурия).
- Жжение при мочеиспускании.
Первым симптомом обычно является отсутствие смазки во время полового акта. Со временем может возникнуть стойкая сухость влагалища. Истончение эпителиальной выстилки также может вызвать зуд, болезненность и жалящую боль в области влагалища и вульвы, что, в свою очередь, может еще больше способствовать диспареунии. Также могут возникать кровянистые выделения из-за небольших разрывов эпителия влагалища. Женщины с синдромом мочеполовой менопаузы могут сообщать о жидких желтых или серых водянистых выделениях без особого зуда и запаха.
Фото 1. Микрофотографии поверхностных и промежуточных клеток (слева) и атрофических клеток (справа). (Пап тест, исходное увеличение x20).
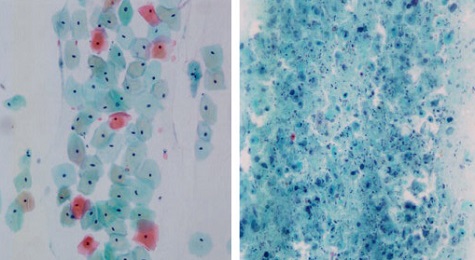
Фото мазка в норме и при атрофии слизистой влагалища
Методы диагностики
Врач гинеколог может диагностировать влагалищную атрофию на основе симптомов и данных гинекологического осмотра, который покажет, как выглядит влагалище. Это поможет узнать, наступила ли у вас менопауза. Классические признаки вульвлвагинальной атрофии во время гинекологического осмотра включают:
• Укороченное или суженное влагалище.
• Сухость, покраснение и припухлость.
• Потеря эластичности кожи.
• Беловатое изменение цвета слизистой.
• Редкость лобковых волос.
• Выпуклость по задней стенке влагалища.
• Кожные заболевания вульвы (дерматозы).
• Поражения вульвы и / или покраснение вульвы (эритема).
• Мочевой пузырь, провисший во влагалище.
• Изменения наружного отверстия уретры.
• Незначительные трещинки (разрывы) у вагинального входа.
Какие нужно сдать анализы:
- Онкоцитология шейки матки.
- Общий анализ мочи.
- Ультразвук органов малого таза.
- Тест гормонов сыворотки крови.
- Анализ на вагинальный pH.
- Микроскопия на флору
(см. весь каталог анализов).
Таблица 1. "Отличие вульвовагинальной атрофии от другой патологии интимной зоны".
| Красный плоский лишай | Болезненные красные бляшки или эрозии, иногда с белыми кружевными краями или фиолетовыми краями; может распространяться во влагалище |
| Склерозирующий лихен вульвы | Гипопигментированная, морщинистая, похожая на воск ткань, с сливающимися бляшками цвета слоновой кости и розового цвета, часто в виде бабочки или восьмерки, охватывающая большие и малые половые губы и капюшон клитора и простирающаяся вокруг ануса; может привести к лабиальной агглютинации |
| Контактный дерматит | Покраснение, отек и зуд, иногда с образованием пузырей и болезненной ярко-красной припухлостью |
| Простой хронический лишай (гиперкератоз) | Толстая, лишайниковая кожа, часто эритематозная, вызванная длительным трением или расчесыванием |
| Внутриэпителиальное новообразование вульвы | Красные, белые или темные выпуклые или эродированные поражения, мультифокальные |
| Рак вульвы | Чаще это язва с приподнятым или уплотненным краем |
| Экстрамаммарная болезнь Педжета | Кирпично-красный чешуйчатый экзематоидный налет с резко очерченной границей и иногда шероховатой поверхностью |
Лечение атрофии влагалища
Когда мне следует обратиться к врачу по поводу атрофии влагалища?
Даже если у вас нет менопаузы, обязательно сообщайте своему врачу о любых симптомах сухости, боли, жжения / зуда, проблем с мочеиспусканием, ИМП, необычных пятен, кровотечений или выделений. Если проходят недели, а безрецептурные лекарства, которые вы принимаете от сухости, не работают, следует обратиться к врачу. Если вы видите необычные выделения или кровотечение, это тоже повод обратиться к специалисту. Кроме того, всегда обращайтесь к хорошему гинекологу по поводу любых симптомов, которые негативно влияют на вашу повседневную жизнь.
Как лечить атрофию влагалища
Пациентка и ее лечащий врач будут тесно сотрудничать, чтобы разработать план лечения атрофии влагалища, который наиболее эффективен в зависимости от симптомов и их тяжести. Некоторые методы предназначены для лечения симптомов атрофии. Другие имеют целью компенсировать потерю эстрогена. По отзывам, эстрогеновая терапия считается наиболее эффективным дополнением к процедурам по интимному омоложению.
1. Лубриканты и увлажняющие кремы для увлажнения и расслабления влагалища могут лечить сухость. Это улучшает комфорт во время секса, но не восстановят полностью здоровье интимного места. Вазелин НЕ рекомендуется использовать во влагалище, так как он может вызвать дрожжевую инфекцию. Хотя многие женщины используют оливковое или кокосовое масло в качестве увлажняющего и смазывающего средства, иногда это может вызвать аллергическое раздражение в этой области. Следует избегать витамина Е и минеральных масел.
2. Расширители - это устройства, которые расширяют (расширяют) влагалище, чтобы вы могли вернуться к сексу. Женщины часто начинают с узкого расширителя и со временем переходят к более крупным размерам. Это делается до тех пор, пока влагалище не станет достаточно широким, чтобы половой член мог безболезненно входить для сексуальной активности. Наилучшие результаты достигаются при использовании расширителей в сочетании с местной гормональной терапией.
3. Заместительная гормональная терапия не только эффективно улучшает симптомы вагинальной атрофии, но и возвращает коже здоровье за счет восстановления нормального кислотного баланса влагалища, утолщения слизистой оболочки стенок (до первоначального состояния), поддержания естественной влажности и улучшения баланса бактерий.
Для женщин, у которых наблюдаются только симптомы атрофии стенки влагалища, есть несколько вариантов, позволяющих доставлять эстроген только во влагалище. Эти варианты могут помочь избежать высокого уровня гормонов в остальной части тела. Женщины, у которых наблюдается множество других симптомов менопаузы, таких как приливы и проблемы со сном, могут выбрать гормональную терапию в более высоких дозах для лечения всех своих симптомов (так называемая системная гормональная терапия). Местное введение гормонов не будет лечить никакие симптомы менопаузы, кроме вагинальных.
Далее смотрите про важнейшие вспомогательные терапевтические методики воздействия на интимную зону, которые эффективно дополняют основной курс, либо являются его важной составной частью.
Дополнительные методы
Специалисты нашей клиники предлагают широкий спектр проверенных многолетним опытом применения эффективных средств облегчения и даже снятия симптомов вагинальной атрофии. Например, это может быть введение аутоплазмы в интимные зоны, уколы гиалуроновой кислоты для снятия сухости слизистой оболочки влагалища и вульвы, лечение стрессового недержания мочи и др.
Чем раньше вы начнете лечение, тем меньше вероятность того, что атрофия влагалища усугубится. Например, чем дольше вы обходитесь без эстрогена, тем суше становится влагалище. Да, без лечения атрофия влагалища может усугубиться. Иногда она может стать настолько серьезной, что может значительно сузить отверстие влагалища. Это может затруднить лечение, если таковое начато слишком поздно.

Атрофия и половая жизнь
Не следует избегать сексуальной активности, если у вас гинеколог поставил диагноз "атрофия влагалища". Отсутствие половой жизни фактически ухудшает состояние. Секс стимулирует кровоток в слизистой и способствует выработке жидкости, поэтому секс фактически сохраняет влагалище здоровым. Если у вас сухость и дискомфорт во время секса, могут помочь влагалищные увлажнители или лубриканты на водной основе. Используйте их каждые несколько дней и непосредственно перед половым актом. Что еще способстует его здоровью подробно можно узнать на этой странице.
Куда обратиться в Москве
Атрофия влагалища серьезна для женщин в период менопаузы. Это влияет на качество вашей жизни с дискомфортом, частыми походами в туалет, частыми ИМП, жжением, болью при сексе и многим другим. К счастью, существует множество методов лечения, и ваш врач может помочь найти лучший вариант для лечения симптомов. Обратитесь за лечением. Не бойтесь поговорить с врачом и со своим партнером. Всегда следуйте инструкциям лечащего гинеколога и делайте все возможное, чтобы атрофия вульвы и влагалища не ухудшилась! Приглашаем посетить специалистов отделения гинекологии нашей московской клиники.
Что такое цервицит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Батаршиной Ольги Игоревны, гинеколога со стажем в 18 лет.
Над статьей доктора Батаршиной Ольги Игоревны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
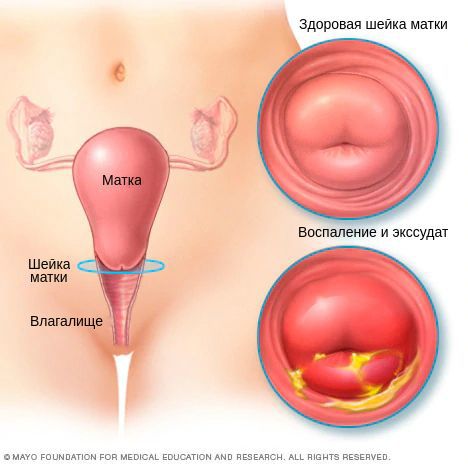
Цервицит — это воспалительное заболевание шейки матки, которое развивается под влиянием различных агентов (как инфекционных, так и неинфекционных) [2] .
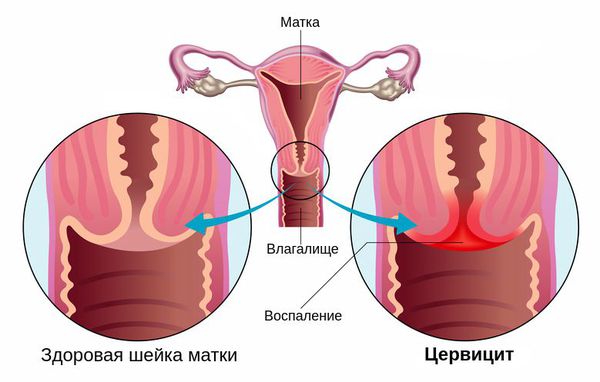
Распространённость цервицита у женщин достигает 10-45 %. Наиболее часто его вызывают возбудители, передаваемые половым путём, такие как гонокок, хламидия, трихомонада, вирус герпеса, бледная трепонема и др. [7] [8] [11] . Также причиной возникновения цервицита являются различные заболевания, аллергические реакции на противозачаточные спермициды, латекс в составе презервативов или продукты женской гигиены, такие как мыла, гели для душа или дезодоранты.
Длительный и вялотекущий дисбиоз влагалища (бактериальный вагиноз) также рассматривается как одна из возможных причин цервицита, поскольку на фоне изменения уровня кислотности влагалища меняется и соотношение видов влагалищной микрофлоры.
В зоне риска по возникновению цервицита находятся женщины, которые:
Также доказано, что фоном для развития воспаления шейки матки и его хронизации является местный иммунодефицит, связанный с нарушением защитной функции слизистой оболочки.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы цервицита
Возможно как симптомное, так и бессимптомное течение заболевания [31] .
При бессимптомном процессе диагноз "цервицит" может быть поставлен:
- при неудовлетворительных результатах мазков — повышенном уровне лейкоцитов (клеток крови, отвечающих за иммунный ответ на внедрение инфекционных агентов);
- на основан ии визуального осмотра шейки матки врачом-гинекологом — покраснения и отёка шейки матки.
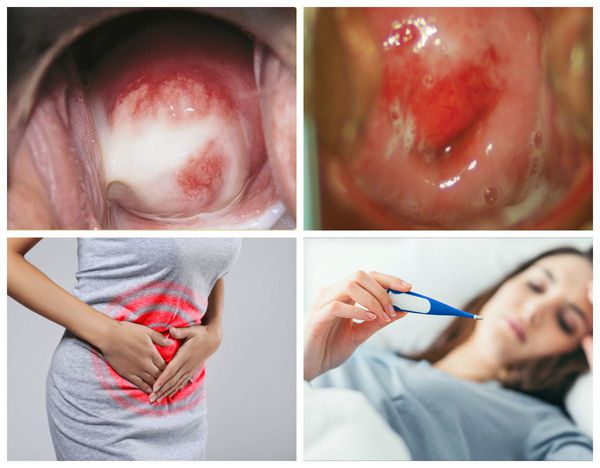
При симптомном течении заболевания женщину могут беспокоить:
- сероватые или бледно-жёлтые выделения из влагалища;
- аномальные кровянистые выделения во время или после полового контакта, а также в перерывах между менструациями [31] ;
- боль во время секса;
- затруднённое, болезненное или частое мочеиспускание;
- тазовая боль или, в редких случаях, лихорадка.
Патогенез цервицита
Когда речь идет о патогенезе цервицита, прежде всего необходимо обозначить понятия, о которых пойдёт речь.
Шейка матки представляет собой гладкомышечный орган длиной 2-3 см, образованный соединительной тканью. Основная функция данной части матки — барьерная. Она реализуется за счёт секрета (выделений) слизистой , которая препятствует попаданию патогенных возбудителей в матку, маточные трубы и малый таз. В состав секрета входят как иммуноглобулины всех классов ( IgG, IgM, IgA и др. ), так и вещества, обладающие высокой расщепляющей и бактерицидной активностью.
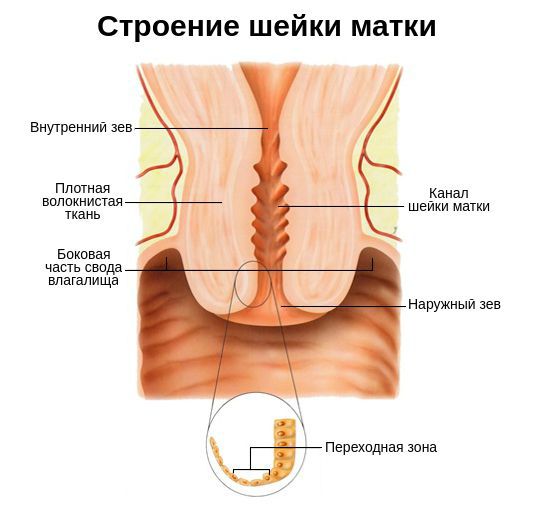
Также шейку матки защищает микрофлора влагалища . Она состоит из анаэробных и аэробных бактерий, причём первых в десять раз больше, чем вторых. Такое соотношение создаёт определённый уровень кислотности слизистой, который не позволяет патогенным микроорганизмам внедряться в полость матки [8] .
Циклическое воздействие половых гормонов на женский организм позволяет сохранять микрофлору влагалища в норме, тем самым защищать шейку матки:
- в первой фазе менструального цикла под воздействием эстрогенов синтезируется гликоген, стимулируется выработка слизистого секрета, выполняющего барьерную функцию [4][17][27] ;
- во второй фазе цикла под воздействием прогестерона происходит подкисление среды влагалища и размножение лактобактерий.
При снижении барьерных свойств микрофлоры влагалища и слизистой шейки матки в организм женщины проникают различные патогенные возбудители, которые приводят к развитию цервицита. Их активному проникновению и распространению в полости малого таза способствуют сперматозоиды в качестве клеток-переносчиков инфекционных агентов, а также трихомонады и установка внутриматочной спирали на фоне воспалительного процесса.
Острый цервицит
Чаще возникает при поражении шейки матки специфическими возбудителями (например, гонококком), а также после искусственного прерывания беременности, в осложнённом послеродовом периоде (возбудителями чаще становятся стафилококковая и стрептококковая инфекции) и при вирусном поражении шейки матки. На ранней стадии заболевания возникают:
- полнокровие сосудов;
- повышение уровня лейкоцитов (лейкоцитарная инфильтрация);
- просачивание крови сквозь стенки сосудов в зону воспаления (экссудация);
- дистрофические изменения с вакуолизацией цитоплазмы и ядер клеток.
В результате дистрофических изменений клеток на поверхности слизистой оболочки шейки матки появляется гнойный и серозно-гнойный экссудат — сероватые или бледно-жёлтые выделения.
Хронический цервицит
При проникновении возбудителей в межклеточное пространство крипт шейки матки (небольших трубчатых углублений), труднодоступных для лечения, возникает хронический цервицит. Причиной хронизации заболевания нередко является поражение шейки матки хламидийной инфекцией. В 24-40 % случаев хронический цервицит возникает на фоне длительного и вялотекущего бактериального вагиноза. При осмотре гинекологом шейка матки выглядит покрасневшей, отёчной, легко травмируется. Микроскопически наблюдается инфильтрация подэпителиальной ткани лимфоцитами, плазмоцитами, полнокровие сосудов. Наряду с дистрофическими процессами в ткани преобладают процессы непрямого деления клеток, разрастания ткани и замещения одного вида клеток другим. Часто при хроническом цервиците нарушаются процессы ороговения клеток, что проявляется уплотнением тканей и изменением процесса гликогенизации клеток [6] [11] .
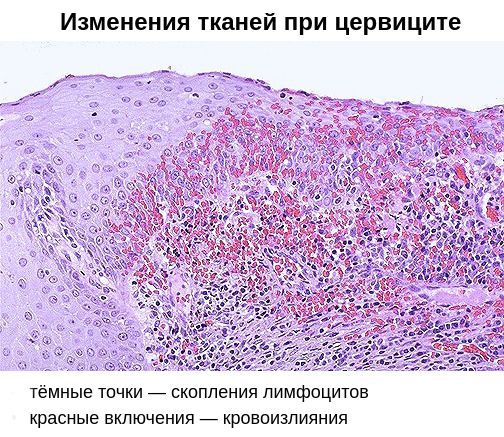
Помимо специфического возбудителя, немалую роль в возникновении хронического цервицита играет вторичный иммунодефицит. Он заключается в неполноценности клеточного и гуморального иммунитета. На клеточном уровне снижается количество Т- и В-лимфоцитов, а также нарушается фагоцитарная активности клеток, позволяющая им поглощать и переваривать патогенные микроорганизмы. В результате возбудители остаются в организме, снижается содержание антител IgG и IgM, увеличивается выработка антител IgA, что ведёт к изменению качества цервикальной слизи.
Послеродовой цервицит
Отдельно такую форму не выделяют, цервицит после родов ничем не отличается от обычного. Разница может быть лишь в лечении: не все антибиотики можно принимать при грудном вскармливании.
Классификация и стадии развития цервицита
Классификация цервицита зависит от типа возбудителей, локализации и давности патологических процессов. Так, в зависимости от типа возбудителя цервициты подразделяют на инфекционные и неинфекционные. Инфекционные цервициты бывают:
- гонококковыми;
- хламидийными;
- трихомонадными;
- кандидозными;
- вирусными.
Неинфекционные цервициты рассматриваются и классифицируется в зависимости от причины, вызвавшей воспаление. Они бывают аллергическими, атрофическими (сенильными) и др. [8] .
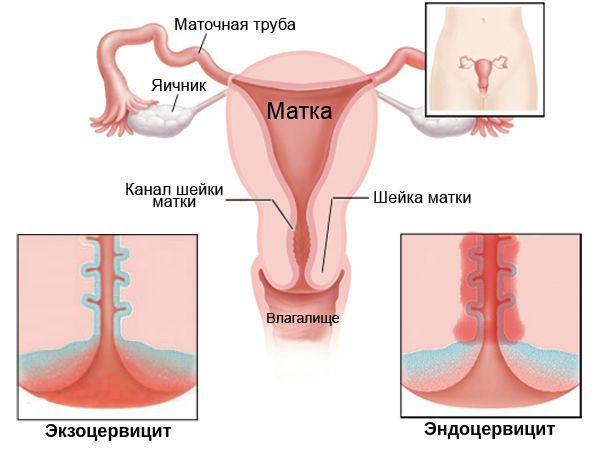
Кроме того, по локализации цервицит подразделяют на:
- экзоцервицит — протекает преимущественно на поверхности шейки матки;
- эндоцервицит — в основном затрагивает эпителий канала шейки матки (цервикальный канал).
По длительности протекания процесса цервицит может быть:
- острым — процесс воспаления длится не более шести недель;
- хроническим — болезнь протекает с периодическими ремиссиями и обострениями.
Осложнения цервицита
Выявление причины цервицита имеет важное значение, поскольку при наличии инфекционного агента возбудитель способен распространяться за пределы шейк и матки и вызывать эндометрит , а также воспаление в теле матки, маточных трубах и малом тазе. В ряде случаев это приводит к бесплодию или препятствует вынашиванию плода [25] [27] .
Цервицит и беременность
Если беременность возникла на фоне цервицита, возбудитель заболевания может привести к преждевременному прерыванию беременности в связи с проникновением инфекции в водную оболочку, обращённую к плоду, затем в хорион (плаценту), околоплодные воды и сам плод.
При инфицировании ребёнка на ранних сроках беременности могут сформироваться врождённые пороки развития, возникает риск первичной плацентарной недостаточности и внутриутробной гибели плода. При позднем инфицировании наблюдаются следующие осложнения беременности:
- внутриутробная задержка развития плода;
- вторичная плацентарная недостаточность (часто на фоне плацентита — воспаления плаценты);
- локальные и генерализованные (распространённые) инфекционные поражения плода.
Генерализованные формы внутриутробной инфекции чаще развиваются в первом триместре беременности, так как плод ещё не может препятствовать распространению воспалительного процесса. В третьем триместре воспалительные изменения вызывают сужение или обтурацию (закрытие просвета) каналов и отверстий, что ведёт к аномальному развитию уже сформировавшегося органа — псевдоуродствам ( гидроцефалии , гидронефрозу и др.) [29] .
Длительное воспаление шейки матки становится фоном для развития злокачественных процессов . Это связано с нарушением регенерации слизистой оболочки шейки матки, которое наблюдается при хроническом цервиците. Наиболее значимыми факторами, влияющими на регенерацию, являются вирусы и хламидии [10] . Учёные доказали, что формирование рака шейки матки происходит только на фоне сохранившейся в криптах вирусной инфекции, которая активируется более чем через год после первичного обнаружения возбудителя [30] .
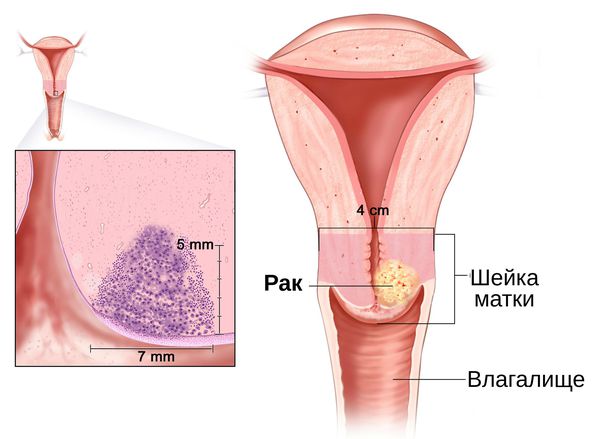
Диагностика цервицита
Диагностическими критериями цервицита при осмотре в зеркалах являются:
- покраснение слизистой, отёк;
- обильные выделения грязно-серого или зеленоватого цвета;
- творожистое отделяемое (при грибковом поражении шейки матки и влагалища).
При микроскопическом исследовании наблюдается увеличение количества лейкоцитов, также можно обнаружить возбудителей трихомониаза и гонореи.
Однозначными признаками цервицита при вульвоцервикоскопии служат:
- фолликулярный кольпит, "лунный ландшафт" — для хламидиоза;
- очаговый кольпит — для трихомониаза;
- диффузный кольпит — для неспецифической бактериальной инфекции;
- симптом "манной крупы" — для герпетической инфекции [17] .
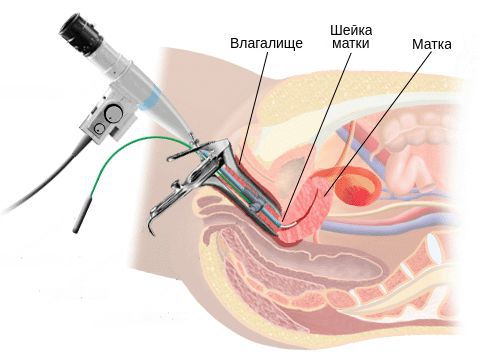
Бактериологическое исследование с поверхности шейки матки и заднего свода влагалища позволяет оценить не только соотношение лактофлоры, создающей нормальную кислотность влагалища, но и выявить рост условно-патогенных возбудител ей, таких как кишечные палочки, стрептококки, стафилококки, анаэробные кокки и др. Причём клинически значимым является рост микроорганизмов в колич естве более чем 10 4 КОЕ/мл.
ПЦР-диагностика позволяет обнаружить специфических возбудителей, вызвавших воспалительный процесс, таких как микоплаз мы, уреаплазмы, гарднереллы, хламидии, вирус герпеса и др. [31] . Для этого исследования врач-гинеколог должен взять мазок из шейки матки.
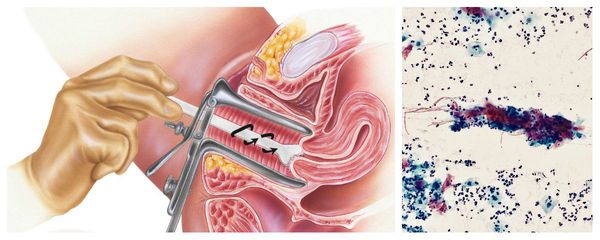
Цитологическое исследование клеточного материала позволяет оценить структуру клеток, характер и уровень их повреждения, а также эффективность лечения в динамике. При длительно текущем воспалении шейки матки в цитограмме преобладают гистиоциты, плазмациты, фибробласты и лимфоидные элементы. При продуктивном воспалении (защитной реакции организма) преобладают клеточные инфильтраты — макрофагальные, г игантоклеточные, плазмоклеточные, лимфоцитарно-моноцитарные. В 40 % случаев цитологическая диагностика позволяет выявить возбудителя заболевания (хламидии, кандиды, трихомонады, цитомегаловирус), более чем в 50 % случаев диагностируется папилломавирус и вирус простого герпеса.
При ультразвуковом исследовании признаками эндоцервицита являются увеличение толщины М-эхо шейки матки более 4 мм и реактивный отёк подэпителиальных о тделов УЗИ. рекомендуется выполнять на 5-7 день менструального цикла.
Следует помнить, что обследование гинекологом и взятие мазков проводятся перед началом менструации или через несколько дней после её окончания: оптимальный срок — пятый день, когда нет мажущих кровянистых выделений. Накануне и в день процедуры не следует использовать вагинальные свечи, тампоны, мази, средства интимной гигиены, поскольку это может стать причиной получения недостоверных данных. Кроме того, необходимо отказаться от спринцевания и воздержаться от половых контактов в течение одного-двух дней до сдачи анализа.
Лечение цервицита
Препараты для лечения цервицита
Определяющим звеном при выборе тактики лечения является природа возбудителя цервицита: вирусные воспаления шейки матки предполагают использование противовирусных препаратов, бактериальные воспаления — приём антибактериальных средств. При этом важно учитывать чувствительность выявленных инфекционных агентов к антибиотикам [1] [2] [3] .
Главной проблемой лечения цервицита шейки матки являются наличие нескольких возбудителей (микст-инфекции) и устойчивость возбудителей к антибактериальным препаратам. В таких случаях необходимо прибегнуть к приёму комбинации антибиотиков. Конкретные препараты назначает врач.
Иногда антибиотикотерапия сопровождается назначением фитопрепаратов, биологически активных добавок. Также рекомендуются общеукрепляющие физические нагрузки, нормализация режима труда и отдыха [9] [24] .
Помимо лечения пациентки параллельно в обязательном порядке проводится лечение её полового партнёра. Во время терапии необходимо пользоваться барьерной контрацепцией.
Нормали зация микробиоценоза влагалища с помощью пробиотиков [15] в сочетании с иммунокоррекцией (с учётом данных иммунограммы) [5] [16] [19] также целесообразны, поскольку изменённый уровень кислотности среды и возникающий дефицит иммунных факторов способствуют частым рецидивам воспалительного процесса [40] [43] [44] .
Физиотерапия
Кроме того, в ряде случаев назначается физиолечение:
- ДМВ-терапия — лечение дециметровыми волнами частотой от 300 МГц до 3 ГГц, проводится каждый день, предполагает 10-15 процедур продолжительностью 10 минут;
- магнитотерапия — воздействие магнитного поля низкой или высокой частоты, проводится каждый день, предполагает 10-20 процедур продолжительностью 10-20 минут;
- диадинамотерапия — лечение высокочастотным электрическим током, проводится каждый день до появления ощущения болезненной вибрации, предполагает 12-15 процедур;
- СМТ-терапия — лечение низкочастотным электрическим током, проводится каждый день, предполагает 12-15 процедур;
- электрофорез с солями магния — воздействует на область малого таза, проводится каждый день, предполагает 10-15 процедур продолжительностью 20 минут;
- дарсонвализация и лазеротерапия с использованием влагалищных датчиков — проводятся каждый день, предполагает 10-12 процедур [32] .
Деструктивные методы лечения цервицита
Цервицит — это воспалительный процесс, поэтому его лечат медикаментозно. Физические или химические методы применяются при атипии в клетках, покрывающих шейку матки или выстилающих цервикальный канал. Прижигание кислотами, жидким азотом, лазерная вапоризация, аргоноплазменная абляция, электрохирургическая эксцизия для лечения цервицита не используются .
Прогноз. Профилактика
Прогноз заболевания при своевременно начатом лечении благоприятный. При бессимптомном цервиците и отсутствии инфекций, передаваемых половым путём, у пациенток остаётся риск появления выраженных клинических признаков заболевания [30] .
Помимо основного лечения назначаются консультации других специалистов для коррекции различных нарушений (нейроэндокринных, гормональных, иммунных), выявления соматических заболеваний и факторов риска. Это позволит предотвратить повторное развитие цервицита [28] .
С целью профилактики воспаления шейки матки рекомендуется:
- один раз в шесть месяцев посещать гинеколога;
- использовать барьерные средства контрацепции;
- не допускать хронизации заболеваний мочеполовой системы.
За дополнение статьи благодарим Антона Ильина — онколога-гинеколога, научного редактора портала «ПроБолезни».
Результат анализа мазка на флору подразумевает обычно формулировку - "хороший" или "плохой". Сдача его не представляет трудностей для пациентки, но чтобы провести забор и получить достоверный результат, гинекологу и врачу-лаборанту потребуется высокая квалификация. В противном случае расшифровка будет ошибочной, данные будут искажены. На качество влияет также предварительная подготовка женщины и правильность взятия материала. Далее расскажем, что отличает между собой плохой мазок и хороший, и что нужно делать для уточнения причин отклонений.
Результаты мазка
Врачом лаборантом при проведении мазка на флору у женщин в анализе выделения могут быть обнаружены следующие образования:
1. Плоский эпителий - слой клеток, выстилающий влагалище и шейку матки. В норме эпителий должен присутствовать. Отсутствие его в результате мазка свидетельствует об атрофии эпителиальных клеток.
2. Лейкоциты в анализе на флору у женщин - норма до 15 единиц в поле зрения (в мочеиспускательном канале до 5, во влагалище до 10 и в шейке матки до 15 единиц в поле зрения). Количество лейкоцитов в мазке у женщин резко возрастает при воспалении влагалища (кольпит, вагинит). Чем больше лейкоцитов, тем острее протекает заболевание. При остром воспалении значение этого показателя результата мазка на флору будет "до 100 в поле зрения" или "покрывают все поле зрения".
3. Палочки в анализе мазка на флору составляют нормальную микрофлору влагалища. Кроме палочек гинекологический мазок на флору не должен содержать других микроорганизмов.
4. «Ключевые» клетки в мазке - это гарднереллы - возбудители гарднереллеза. Дрожжевые грибы - признак кандидоза (молочницы). В скрытых (бессимптомных) стадиях молочницы грибок в мазке может обнаруживаться в виде спор.
5. Лептотрикс (Leptothrix) - анаэробная грамотрицательная бактерия. Чаще всего лептотрикс встречается при смешанных половых инфекциях - трихомониазе и хламидиозе, при кандидозе и бактериальном вагинозе. Определение его в мазках из влагалища должно настораживать врача и предусматривать дальнейшее более углубленное обследование женщины, чем просто анализ на флору.
6. Мобилункус - анаэробный микроорганизм, один из представителей транзиторной микрофлоры мочеполовых органов. Часто встречается у женщин с бактериальным вагинозом и кандидозом.
7. Трихомонада - простейший микроорганизм, представляет собой подвижный одноклеточный организм со жгутиком, вызывающий воспалительные заболевания мочеполовой сферы.
8. Гонококки (диплококки) - возбудители гонореи - в анализе мазка у здоровых пациенток не определяются.
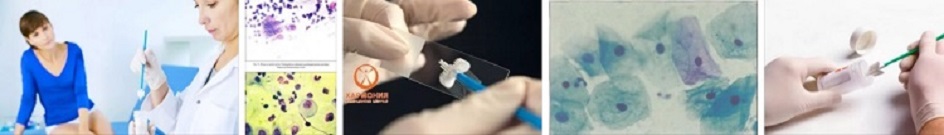
«Хороший мазок»
Расшифровка хорошего мазка в на флору характеризуется наличием следующих показателей:
- Плоский эпителий - слой клеток, выстилающий влагалище и шейку матки. В нормальном мазке эпителий должен присутствовать. Если же эпителия не содержится, то у гинеколога есть основание предположить недостаток эстрогенов, избыток мужских половых гормонов, атрофию эпителиальных клеток.
- Лейкоциты - норма до 15 - 20 единиц, они препятствуют инфекции в гениталиях. Повышенные лейкоциты в мазке наблюдаются при воспалении (кольпит, вагинит). Чем их больше, тем острее протекает воспаление.
- Золотистый стафилококк в небольших количествах - норма. Значительное повышение может быть симптомом воспалительного процесса во влагалище, слизистой оболочки матки (эндометрит).
- Палочки составляют нормальную микрофлору влагалища. Кроме палочек, в хорошем мазке не должно быть других микроорганизмов.
«Плохой мазок»
Результаты мазка на флору может содержать патологические микроорганизмы, указывающие на наличие той или иной половой инфекции. В расшифровке врач-лаборант может указать следующие бактерии, характерные для "плохого" анализа мазка у женщин:
- Кокки - в отличие от палочек это шаровидные бактерии. Кроме них, могут содержаться диплококки - двойные палочки или гонококки.
- Мелкие палочки - это чаще всего гарднереллы - возбудители гарднереллеза или дисбактериоза влагалища.
- «Ключевые» клетки в мазке (нетипичные, плохие клетки для флоры влагалища) - это фрагменты плоского эпителия, склеенные с мелкой палочкой. Такие мазки мазки - плохие, т.к. содержат ключевые клетки, и гинеколог может поставить диагноз - дисбиоз/гарднереллез.
- Грибок - признак кандидоза (молочницы). В скрытых стадиях грибок может обнаруживаться в виде спор.
- Если в наличии вагинальные трихомонады, есть все основания предположить трихомониаз.
Количество той или иной флоры обозначают знаком «+».
Всего их выделяют 4 категории:
• «+» - величина показателя незначительная;
• «++» - количество показателя умеренное;
• «+++» - увеличенное количество показателя;
• «++++» - завышенное (обильное) количество;
• «abs» - отсутствие того или иного элемента.
Причины плохого мазка на флору и что делать дальше?
Даже если результаты мазка у женщины ;"плохие" - они показывают наличие кокков, мелкой палочки, «ключевых» клеток и т.п, свидетельствующих о неблагополучии флоры, одних только этих данных недостаточно для установления причины и постановки правильного диагноза. Это значит, что женщине потребуется провериться на инфекции стандартными способами - сдать бактериологический посев и анализы ПЦР.
Мазки - один из самых распространенных методов диагностики инфекций у женщин. Этот анализ совершенно безопасен и безболезнен для пациентки и определенно информативен для врача гинеколога. На его основе могут проводиться два основных теста: исследование состава микробной флоры и определение степени чистоты влагалища.
Результаты мазка на инфекции у здоровых женщин и девушек подразумевают наличие следующих показателей:
Плоский эпителий - слой клеток, выстилающий влагалище и шейку матки. В нормальном мазке эпителий должен присутствовать. Если же мазок эпителий не содержит, то у врача-гинеколога есть основание предположить недостаток эстрогенов, избыток мужских половых гормонов. Отсутствие плоского эпителия в мазке свидетельствует об атрофии эпителиальных клеток.
Лейкоциты - в норме до 15 единиц в поле зрения. Небольшое количество лейкоцитов выполняют защитную функцию, препятствуют проникновению инфекции в половые органы женщины. Повышенное их число наблюдаются при воспалении влагалища (кольпит, вагинит). Чем больше их в мазке, тем острее протекает заболевание.
Золотистый стафилококк в небольших количествах - норма мазка. Значительное повышение стафилококка в мазке, как и повышение лейкоцитов в мазке, может быть симптомом воспалительного процесса во влагалище (кольпит), слизистой оболочки матки (эндометрит).
Палочки в мазке составляют нормальную микрофлору влагалища. Кроме палочек в мазке в норме не должно быть других микроорганизмов.
Норма мазка у женщин - таблица
| Показатели | Влагалище | Шейка матки | |
|---|---|---|---|
| лейкоциты | 0-15 | 0-25 | |
| эпителий | зависит от фазы менструального цикла | ||
| слизь | умеренно | умеренно | |
| гонококки | нет | нет | |
| трихомонады | нет | нет | |
| ключевые клетки | нет | нет | |
| кандиды | нет | нет | |
| микрофлора | много грам+ палочек | отсутствует | |
Ниже в таблице приведен пример нормального женского мазка на флору. Обращаем Ваше внимание на то, что приведенные цифры являются лишь иллюстрацией одного из возможных многочисленных вариантов "здорового" мазка. Конечная интерпретация результатов гинекологических исследований, установление диагноза в соответствии с Федеральным законом № 323-ФЗ «Об основах охраны здоровья граждан. » от 21.11.2011г, может производиться только врачом соответствующей специализации.

Процедура взятия мазка на флору известна каждой женщине, посетившей смотровой кабинет. Так как анализ позволяет определить микробиологический состав, выявить гормональные нарушения и воспалительные процессы, мазок берётся независимо от того, имеет ли женщина жалобы на здоровье или нет.
СТОИМОСТЬ МАЗКА НА ФЛОРУ В НАШЕЙ КЛИНИКЕ В САНКТ-ПЕТЕРБУРГЕ

*Клиника имеет лицензию на оказание этих услуг
Виды мазков
В зависимости от места взятия, мазки бывают:
- вагинальные (V-vagina);
- с поверхности шейки матки (C-cervix);
- из мочеиспускательного канала (U- uretra).
Как берут мазок из половых органов
С половых губ мазок берётся редко, если только для этого имеются особые показания, например, наличие воспалённых участков. В этом случае мазок заменяют соскобом. Чаще гинекологу нужен влагалищный мазок. Он берётся шпателем из заднего свода влагалища, при воспалении — с видимого участка.
Полученный материал наносится на стекло, подсушивается, сверху наносится несколько капель этанола. Образец маркируется и отправляется в закрытой ёмкости в лабораторию.
При выявлении ИППП (ЗППП) мазок берётся с помощью тампона, который помещается в стерильную пробирку и передаётся на исследование.
Во многих медицинских учреждениях практикуется приём пациенток с одноразовыми диагностическими наборами. Например, часто используется набор «Юнона», предназначенный специально для взятия проб различного характера (венерологические, гинекологические). Все предметы асептично упакованы, и имеют разный состав в зависимости от характера осмотра.
- Набор «Юнона-0» состоит из смотровых перчаток, пелёнки и ложки Фолькмана, которой берётся образец слизистой поверхности влагалища, уретры или шейки матки.
- «Юнона-1» включает вместо ложки Фолькмана зеркало Куско. С его помощью область осмотра увеличивается в 2 раза, можно увидеть отёки, окраску тканей, рубцы. Руки доктора свободны, и он может проводить любую манипуляцию.
- «Юнона №3» имеет как зеркало Куско, так и ложку Фолькмана. Это нужно для того, чтобы была возможность взять мазки как из влагалища, так и из шейки матки или уретры без боязни случайного переноса микрофлоры.
- Набор «Юнона» №4 имеет дополнительно цитощётку, с помощью которой безболезненно берётся мазок из цервикального канала.
- «Юнона-5» дополнена шпателем Эйра с микропорами на конце, с его помощью берётся мазок с любой поверхности. Предметные стёкла нужны для переноса на них материала мазка, но обычно стёкла имеются в каждом смотровом кабинете.
В клинике Диана все одноразовые расходные материалы уже включены в стоимость приема или анализов, поэтому с собой ничего нести не нужно.
Как берут мазок из уретры
Забор мазка из уретры проводится двумя способами:
- Ложка Фолькмана вводится в уретру на несколько сантиметров, делается соскоб эпителиальных клеток путём прижимания аппликатора к стенкам уретры и вращая его в разные стороны. Это довольно болезненная процедура, если имеется травма или воспаление мочеиспускательного канала.
- При сильных выделениях размещать ложку Фолькмана внутрь уретры не нужно. Достаточно надавить а переднюю стенку влагалища, чтобы содержимое мочеиспускательного канала вышло наружу. Затем оно собирается аппликатором и помещается в пробирку.
Как берут мазок из шейки матки
Существует 4 вида мазков из шейки матки:
- исследование на флору;
- обследование на стерильность;
- исследование на скрытые инфекции методом полимеразной цепной реакции;
- ПАП-тест на цитологию.
Мазок на флору из шейки матки выявляет не только болезнетворные бактерии, но и патогенные эпителиальные клетки.
Процедура проводится с помощью зеркала Куско. Это зеркало не в привычном понимании этого слова. Оно больше похоже на прозрачные щипцы, которые раздвигают стенки влагалища, освобождая доступ к шейке матки. Затем шпателем или цитощёткой делается соскоб, по которому оценивается состояние эпителиальных клеток.
Расшифровка результатов анализов гинекологического мазка. Норма
| Показатель | Из влагалища | Их уретры | Из шейки матки |
| Лактобактерии | Палочки Дедерлейна | Нет | Нет |
| Количество палочковой флоры | от + до ++++ | от + до ++++ | от + до ++++ |
| Кандида | до 104 КОЕ/мл | отсутствует | отсутствует |
| Плоский эпителий | 5-10 | 5-10 | 5-10 |
| Лейкоциты | 0-10 | 0-5 | 0-30 |
| Эритроциты | 0-2 | 0-2 | 0-2 |
| Слизь | умеренное количество | отсутствует | умеренное количество |
| Гонококки Gn | отсутствует | отсутствует | отсутствует |
| Трихомонада Trich | отсутствует | отсутствует | отсутствует |
| Ключевые клетки | отсутствуют | отсутствуют | отсутствуют |
Что означают отклонения в мазке из влагалища
Отклонения от нормы в мазке из влагалища говорят о следующем:
Низкое содержание палочек Дедерлейна указывает на плохой микробиоценоз с преобладанием болезнетворной микрофлоры. Палочки Дедерлейна — это вытянутые по форме лактобактерии, которые в качестве продукта жизнедеятельности образуют молочную кислоту. Благодаря им поддерживается кислая среда во влагалище, защищающая от проникновения патогенных микроорганизмов. Молочная кислота активизирует иммунные клетки, ведущие борьбу с микробами.
При снижении числа палочек Дедерлейна у женщины развивается влагалищный дисбактериоз. Это случается во время болезни, гормональной терапии, приёме антибиотиков и гормонов, сильном или затяжном стрессе, заражении ЗППП.
При обнаружении малого количества лактобактерий женщине дополнительно назначают ПАП-тест на скрытые инфекции. Если он не даст положительного ответа, то пациентки прописывают вагинальные свечи, которые подавляют патогенную микрофлору, помогая палочкам Дедерлейна.
Высокое содержание кокковой флоры и снижение палочковый флоры указывает на ослабление иммунитета или активизацию условно-патогенной микрофлоры. Степень чистоты влагалища определяется от нормоциноза до вагинита.
- При 1 степени (нормоценоз) кислотность влагалища составляет рН 3,8 ̶ 4,2, много палочек Дедерлейна, нет лейкоцитов, имеются единичные клетки эпителия.
- При 2 степени чистоты количество лейкоцитов увеличивается до 10, а клеток эпителия имеется довольно много. Кислотность увеличивается до рН 4,0 ̶ 4,5.
- При 3 степени чистоты кислотная среда сменяется слабощелочной (рН 5,0 ̶ 5,5), кокковая микрофлора доминирует над лактобактериями, лейкоциты в пределах норма. 4 степень чистоты лактобактерий нет вообще, среда во влагалище щелочная (рН 6,0 ̶ 6,5). Помимо различных кокков, встречаются единичные трихомонады и ключевые клетки.
Нормальный мазок соответствует 1 и 2-й степеням чистоты. В этом случае «население» слизистой поверхности влагалища должно соответствовать параметрам:
- лактобактерии в количестве 10 7 — 10 9 КОЕ/мл (КОЕ — это одна микробная клетка (колониеобразующая единица), которая в питательной среде активно размножается и образует колонию);
- стрептококки до 10 5 КОЕ/МЛ;
- кандида, клостридии, стафилококки, превотеллы — до 10 4 КОЕ/мл;
- уреаплазма, микоплазма — до 10 3 КОЕ/мл;
При 3 степени чистоты у женщины диагностируется бактериальный вагиноз — нарушение естественного баланса при снижении количества лактобактерий и увеличении содержания грамотрицательных палочек.
Также при 3 и 4 степени чистоты влагалища характерен вагинит (кольпит) — увеличение количества условно-патогенной микрофлоры, сопровождающееся воспалением поверхности влагалища.
Какие патогены и отклонения обнаруживаются в плохих мазках
- Кандида — это грибковое поражение влагалища, уретры или шейки матки, вызванное снижением иммунитета, дисбактериозом влагалища. С заболеванием сталкивалась хотя бы раз каждая женщина. Оно достаточно легко и быстро лечится, но иногда свидетельствует о более серьёзной патологии — сахарном диабете.
- Повышение числа эпителиальный клеток свидетельствует о воспалительном процессе, а полное отсутствие — об атрофии стенок влагалища или дефиците эстрогена. Плоский эпителий -— это отмершие, слущенные с поверхности стенок влагалища слизистые клетки. Они постоянно отпадают, и на их месте зарождаются новые клетки. В норме в мазке не должно быть более 10 эпителиальных клеток.
- Лейкоциты . Это иммунные клетки, которые ведут борьбу с патогенной микрофлорой. В мазке у небеременной женщины их не более 10, у беременной — до 30 штук. Увеличение лейкоцитов выше нормы свидетельствует как о неспецифическом воспалении (при кольпите, вагинозе), так и специфическом (при ИППП). Обязательно нужно найти источник воспаления. Это может быть аднексит (воспаление придатков), эндометрит (воспаление эндометрия), дисбактериоз влагалища, острая форма кандидоза.
- Повышение эритроцитов свидетельствует о сильном воспалении. Эритроциты — это красные кровяные тельца, в норме их количество не должно превышать 2 штуки. Если их больше, это означает, что при соприкосновении цитощётки со стенкой влагалища были повреждены мелкие сосуды. Также число эритроцитов повышается сразу после менструации.
- Большое количество слизи в мазке указывает на воспаление шейки матки, потому что слизь выделяется именно там (влагалище не имеет желез). В норме в сутки у женщины истекает 4 мл слизи. Если она розоватого цвета, и при анализе в ней обнаруживаются лейкоциты, это свидетельствует о воспалении цервикального канала. Также количество слизи увеличивается у беременных женщин.
- Гонококки . Это микроорганизмы, передающиеся половым путём. Этой бактерии в мазке быть не должно. Если к тому же лейкоциты и эритроциты также высоки, то пациентке требуется сдать ПАП-тест и пройти ПРЦ-диагностику на выявление ДНК микроба.
- Трихомонада . Это ИППП, свидетельствующая о заражении трихомониазом. Даже один микроб требует срочного лечения.
- Ключевые клетки указывают на воспалительный процесс, вызванный попаданием внутрь организма ИППП, а также развитием заболеваний детородной системы — эрозии шейки матки, эктопии, полипов эндометрия. Они появляются при изменении кислотной среды влагалища на щелочную. Ключевые клетки (это обычный плоский эпителий, окружённый патогенными микроорганизмами) имеют свойство перерождаться, поэтому при выявлении хотя бы одной из них женщине следует регулярно проходить обследование.
Нормальные показатели мазков из уретры
При взятии мазка из уретры норма мазка является таковой:
- В норме 95% микрофлору уретры должны составлять лактобактерии. Если условно-патогенная микрофлора доминирует, это говорит об ослаблении иммунитета или о болезнях органов малого таза.
- Большое количество плоского эпителия указывает на перенесённые ранее заболевания воспалительного характера (цистит, болезни почек).
- Эритроциты свидетельствуют о сильном отёке, вызванном воспалительном процессе, а также о повреждении мочеиспускательного канала.
- Лейкоциты выше нормы бывают при воспалении, вызванным переохлаждением, падением иммунитета или инфекцией.
- Дрожжи, в частности, кандида, является следствием переноса инфекции из влагалища, когда заболевание достигает серьёзной формы. В норме никаких дрожжей в уретре быть не должно. Как и слизи, появление которой в мочеиспускательном канале указывает на инфицирование.
Чтобы узнать возбудителя инфекции, у пациентки берётся бактериальный посев — лабораторный анализ, позволяющий найти грамотный антибиотик, к которому имеется хорошая чувствительность.
Нормы мазка из цервикального канала
Мазок из цервикального канала и соскоб с шейки матки имеют разное значение.
Соскоб относится к области цитологии — выявление патологического размножения клеток, способных перерождаться или уже переродившихся в рак. Процедуру проводят девушкам старше 18 лет.
Мазок проводится из самого цервикального канала. Для этого с помощью зеркала раздвигаются стенки влагалища, и из канала берётся биоматериал. Процедура довольно неприятная, но очень информативна.
Результаты мазка должны быть такими:
- Эпителий (отмершие клетки слизистой оболочки) возможен, но не более 10 единиц. Если его больше, это говорит о прогрессивном воспалительном процессе, причём не только на шейке матки, но и в фаллопиевых трубах или самой матке.
- Если во влагалище количество лейкоцитов не должно превышать 10 штук, то в цервикальном канале их число увеличивается до 30. Фагоцитоз (повышенная активность лейкоцитов) указывает на активную деятельность болезнетворных бактерий.
- Палочки Дедерлейна в цервикальном канале отсутствуют.
- Слизь вырабатывается желёзками шейки матки, поэтому содержится в небольшом количестве в цервикальном канале
Что делать, если результаты мазка плохие?
Результаты анализов выдаются на руки или приходят лечащему гинекологу. При наличии отклонений от норм, доктор назначает лечение или дополнительную диагностику.
После прохождения курса лечения, нужно ещё раз сдать анализы, чтобы убедиться, что болезнь полностью ушла. Недолеченные заболевания заканчиваются осложнениями и хроническими формами. Хронические заболевания можно только гасить, а вот полностью избавиться от них нельзя.
Читайте также:

