При проколе носа зарастает ли этот прокол или нет
Обновлено: 01.05.2024
Прокол стенки синуса при гайморите – одно из самых распространенных оперативных вмешательств в отоларингологии. Оно применяется в случаях, когда нужно быстро снять тяжелые симптомы болезни, а также при невозможности удалить накопления гноя и слизи в придаточных пазухах другим путем. Несмотря на то, что эта процедура применяется уже очень долго, ее проведение до сих пор покрыто легендами. Поэтому пациентов в первую очередь интересует вопрос, каковы могут быть последствия прокола при гайморите.
Содержание статьи
Почему назначается прокол при гайморите

Основная опасность верхнечелюстного синусита состоит в том, что в черепе человека в непосредственной близости от критически важных органов находится источник воспаления и большое количество гноя и инфицированной слизи, которая может распространиться по организму, вызывая очень серьезные осложнения. Медикаментозная терапия не всегда оказывается достаточно эффективной, особенно если лечение было начато с опозданием, и воспалительный процесс охватил всю носовую полость и придаточную камеру, заблокировав сильным отеком соустье. В таком случае необходим принудительный отвод накопившейся слизи.
Если своевременно не будет проведена пункция и удален из пазухи гнойный экссудат, то верхнечелюстной синусит способен вызвать такие осложнения:
- острый средний отит с возможным ослаблением слуха;
- менингит и энцефалит;
- воспаление глазного яблока и ухудшение зрения вплоть до полной его потери;
- синдром апноэ (временная остановка дыхания во сне);
- миокардит (воспаление мышцы сердца);
- поражение нижних отделов дыхательных путей (бронхит, пневмония);
- уретрит и цистит вследствие распространения инфекции по жидкостям организма;
- тяжелая форма тонзиллита;
- полная потеря обонятельного рефлекса;
- частые респираторные заболевания.
Приведенный список возможных проблем свидетельствует о том, что с синуситом шутки плохи, и лечить его нужно любыми эффективными методами. И одним из самых быстрых, доступных и действенных методов является прокол гайморовой пазухи.
Кому противопоказана процедура
Прокол пазухи при верхнечелюстном синусите является вынужденной мерой, когда другие способы не дали результата. Однако некоторым категориям пациентов его не назначают, а продолжают лечение при помощи консервативных методов. К причинам, препятствующим осуществлению инвазивного вмешательства, относятся:
- Детский ранний возраст. Малышам, у которых гайморовы пазухи еще не сформировались полностью, пункцию назначают только при крайней необходимости, и проводят ее под общим наркозом в стационаре больницы.
- Острые инфекционные заболевания, протекающие в организме пациента на момент заболевания его верхнечелюстным синуситом.
- Врожденные нарушения в строении придаточных пазух носа. У некоторых людей воздухоносные карманы очень маленькие или имеют нестандартное строение, что может сильно осложнить проведение операции.
- Наличие у пациента тяжелого заболевания, оказывающего влияние на весь организм (гипертоническая болезнь, туберкулез, сахарный диабет).
При принятии решения о необходимости пункции для очистки придаточных камер носа, врач должен оценивать состояние больного комплексно, с учетом всех известных факторов. Если риск от вмешательства превышает риск от самого заболевания, то принимается решение придерживаться консервативной терапии.
Проведение прокола без учета противопоказаний может закончиться сепсисом или менингитом, и проблема в данном случае будет не в пункции, а в недостаточно обоснованном решении о ее применении.
Реальные последствия пункции при синусите
Несмотря на свою простоту, как и любое хирургическое вмешательство, пункция может таить в себе некоторые опасности. Чаще всего при лечении гайморита проколом последствия связаны с ошибками персонала, в первую очередь осуществляющего манипуляцию отоларинголога, или с непредсказуемым поведением оперируемого. Также нередко у пациента бывает особенное строение верхнечелюстной пазухи, и не всегда это можно разглядеть на рентгеновском снимке. К счастью, негативные последствия после прокола гайморита случаются только эпизодически.
Осложнения после пункции могут носить местный или общий характер. К местным осложнениям относятся:

- Кровотечения, вызванные повреждением кровеносных сосудов при операции. Как правило, количество вытекающей крови невелико, поэтому симптом легко купировать, введя в носовой ход гемостатическую губку или тампон, смоченный в сосудосуживающем препарате. При более сильных кровотечениях проводят переднюю тампонаду носа. Поскольку у каждого человека уникальный рисунок сосудистой сети, то предсказать возможность кровотечения очень сложно.
- Гематома в лицевой кости, которая может проявиться при случайном прокалывании задней стенки синуса и повреждения костей крыловидно-небной ямки.
- Прободение тканей щеки или стенки орбиты глаза обычно связано с индивидуальными особенностями и нестандартным строением воздухоносных костей черепа больного. Это неприятно, но чаще всего не влечет за собой серьезных последствий, поскольку при проведении пункции обязательно используются антибиотики, которые не дают инфекции возможности охватить другие ткани.
- Воздушная эмболия. Причиной этого осложнения становится воздух, попадающий в соседние ткани или пустоты. Иногда может происходить и одновременное распространение гноя, однако антибиотикотерапия подавляет патогены. По мнению специалистов, воздушная эмболия всерьез может грозить лишь пациентам со слабым иммунитетом.
- Попадание воздуха и гноя в кровеносные сосуды, в том числе глазничные. Такие ситуации крайне редки, но очень опасны. Они могут стать причиной развития флегмон и абсцессов глазницы, закупорки (эмболии) сосудов, слепоты и даже привести к летальному исходу.
- Прокол решетчатого лабиринта при проведении пункции детям с не полностью сформировавшимися верхнечелюстными пазухами. Может вызвать отек вокруг глазницы. Встречается крайне редко.
- Временное ухудшение зрения по причине быстрого наполнения придаточного кармана воздухом после пробития стенки синуса.
К общим осложнениям можно отнести такие состояния:
- Анафилактическая реакция (шок) на используемый анестетик. Происходит в случаях, когда в больнице, в нарушение протокола лечения, не делается предварительная проба на индивидуальную непереносимость самых распространенных обезболивающих, таких как лидокаин и новокаин.
- Коллаптоидные реакции, такие как потеря сознания (обморок), внезапное побледнение или акроцианоз (синюшный цвет кожных покровов), снижение кровяного давления. Часто это является следствием страха и сильных переживаний от ожидаемой операции. Медики при любых оперативных вмешательствах должны быть готовы к таким эксцессам.
Часто после проведения процедуры у больного происходит рост температуры тела. Это в основном свидетельствует о том, что ЛОР-врачом был правильно подобран состав препаратов для промывания и лечения придаточной камеры, том числе антибиотик. Лекарство начинает активно уничтожать бактерии, части которых проникают в кровоток и выделяют токсины. На такую ситуацию оперативно реагирует иммунная система, которая для борьбы с посторонними телами повышает температуру тела, иногда довольно сильно. Как правило, держится температура недолго, максимум один день.
Если же температура продолжает держаться более суток, то нужно обратиться к специалисту для дополнительного обследования.
Некоторые больные жалуются на заложенность носа после инвазивного вмешательства.

- Если это ощущение появилось непосредственно после операции, то такая ситуация вполне нормальна, поскольку мягкие и костные ткани были повреждены иглой. Под воздействием применяемых препаратов это явление быстро проходит.
- Если заложенность начала проявляться через какое-то время после вмешательства, то это может свидетельствовать о том, что антибиотик не смог уничтожить бактерии или грибки, которые являлись возбудителями болезни, и необходимо подбирать более эффективное средство. Воспалительный процесс может распространяться со стороны больных зубов, а также по причине наличия кист, полипов или аллергии. В таком случае после углубленного обследования врач выработает усовершенствованную схему лечения.
Мифические последствия прокола
Слухи об ужасной болезненности и вреде прокола очень распространены в среде пациентов. Многие из них готовы идти на любые ухищрения, лечиться травами месяцами, но не соглашаться на операцию. Зачастую это приводит к развитию серьезных осложнений или к переходу недуга в хроническую форму. Рассмотрим несколько наиболее распространенных мифов о пункции.
Прокол – это очень болезненная процедура. На самом деле, применение современных анестетиков делает манипуляцию совершенно безболезненной. Пациент находится полном сознании, но чувствует лишь то, что у него в носу проводятся какие-то действия инородным предметом. Определенные неприятные ощущения могут возникнуть после окончания действия обезболивающего, однако они не сильны, при необходимости можно принять таблетку анальгина или парацетамола. Также при промывании пазухи возможно неприятное ощущение распирания изнутри, которое длится несколько секунд.
Во время пробивания костной стенки синуса раздается негромкий характерный хруст. Человеку он кажется очень громким, так как манипуляция проводится в непосредственной близости от уха, и звук передается по костям черепа. Чаще всего, общее волнение, страх и неприятный хруст и воспринимаются пациентом субъективно, как болевые ощущения, которые откладываются в памяти. Кстати, опытные отоларингологи во время нескольких вмешательств, проводящихся одно за другим в течение нескольких дней, умеют попадать в отверстие, пробитое при первой пункции, поэтому хруст в дальнейшем почти не ощущается.
Если сделать прокол один раз, то придется повторять его снова при каждом заболевании. Это утверждение неверно, прокол лишь разово помогает эвакуировать гнойный экссудат из полости и ввести туда необходимые медикаменты. Как правило, при острой форме гайморита достаточно 1-3 пробитий, при обострении хронического – не менее 5. Отверстие в стенке синуса, сделанное иглой Куликовского, зарастает полностью буквально за несколько недель.

Бывают случаи, когда требуется повторная операция по причине того, что пациент после пункции посчитал дело сделанным и забросил лечение до того, как были уничтожены все возбудители болезни. Такой подход может привести к возвращению гайморита и развитию у бактерий резистентности (устойчивости) к тому антибиотику, который применялся для лечения. Чтобы не терпеть неприятные ощущения, нужно четко выполнять предписания лечащего врача: полностью проходить курс антибиотикотерапии, промывать нос растворами с лекарственными препаратами (марганцовка, фурацилин) или целебными травами, не выходить после операции на холод и т.д. Если человек через определенное время вновь заболеет синуситом, то он вполне может воспользоваться медикаментозным лечением при условии, что терапия будет начата вовремя, а не тогда, когда в пазухах снова скопится гной.
Прокол очень опасен своими осложнениями. При качественном выполнении манипуляции никаких негативных последствий у пункции нет. Отоларинголог, который в больнице проводит десятки таких вмешательств в месяц, практически не допускает ошибок. Молодые же специалисты работают под контролем опытных врачей. Для того чтобы оценить опасность пункции, достаточно вернуться на несколько абзацев вверх и сравнить те очень редкие последствия, которые могут возникнуть при проколе, и тяжелые осложнения, которыми грозит неадекватное лечение гайморита или неприменение надлежащих мер по его устранению.
Прокол назначается в случае острой необходимости, когда срочно нужно снять тяжелые симптомы и удалить гной из пазухи. Положительным моментом при этом является то, что применяются антибиотики, которые оказывают выраженное, но местное действие. При традиционной терапии прописывают антибиотики с широким спектром действия, имеющие большее количество побочных эффектов. Если в полости останется некоторое количество гноя, то верхнечелюстной синусит может стать хроническим.
При заболевании верхнечелюстным синуситом обязательно проводится комплексная медикаментозная терапия, направленная на подавление патогенов и ликвидацию симптомов болезни. Нередко консервативные методы не дают должного эффекта, в таких случаях лечащим врачом назначается пункция гайморовой пазухи. Об этой процедуре среди пациентов ходят легенды, ее боятся и пытаются избежать любыми методами. Нужно подробнее остановиться на том, что это за метод лечения и больно ли делать прокол при гайморите.
Содержание статьи
Что такое пункция и когда она прописывается

При синусите слизистые оболочки придаточных камер носа подвергаются воздействию вирусов (на начальном этапе) и болезнетворных бактерий (в процессе развития недуга). При этом развивается сильная отечность тканей гайморовых пазух и полости носа. Узкое соединительное соустье частично или полностью блокируется, из-за чего гнойный экссудат не выводится наружу, накапливается в пустотах и осложняет течение болезни. Такая ситуация может грозить распространением инфицированной слизи в соседние органы и развитием осложнений, несущих опасность жизни человека.
Если снять отек не удается антибиотиками и промываниями, то в таких случаях эвакуировать собравшуюся слизь необходимо принудительно. Наиболее подходящий и проверенный временем способ - пункция верхнечелюстной пазухи. При этом тонкие стенки носовых пазух прокалывают иглой, отсасывают содержимое шприцем и впрыскивают необходимые лекарства.
Показаниями к назначению прокола при гайморите являются такие факторы:

- Тяжелое состояние пациента, которое выражается в сильном болевом синдроме, локализующемся в области воздухоносных синусов или охватывающем разные части головы, при условии, что боли не удается ослабить с применением медицинских препаратов.
- Полной непроходимости соединительного канала вследствие отека или механической преграды (кисты, полипа). Об этом свидетельствуют сильные распирающие боли в районе верхнечелюстных пазух.
- Отсутствие положительной динамики в результате консервативного лечения и физиотерапии, как правило, в течение 6-7 дней.
- Высокая температура (более 38 градусов) на протяжении длительного времени и развитие общей интоксикации организма.
- Наличие в воздухоносной полости крови или горизонтального уровня секрета, что подтверждается результатами рентгенографии или компьютерной томографии.
- Одонтогенный гайморит, для лечения которого обязательно нужен прокол. Свидетельством такой формы недуга является неприятный запах из носа.
Также прокол гайморита производится в случаях, сложных для диагностики и постановки правильного диагноза. При этом приходится пробивать пазухи носа и брать содержимое (соскоб) на бактериологический анализ для точного определения возбудителя. Используется прокалывание гайморита и для введения в полость контрастного элемента с целью получения максимально качественного изображения при рентгеновском обследовании или компьютерной томографии.
Как проводится операция, ее основные этапы
Прокол носа при гайморите проводится в процедурном кабинете стационара врачом-отоларингологом. Постоянно находиться в стационаре при отсутствии особых показаний нет необходимости, можно лечиться амбулаторно и являться для проведения манипуляций по назначению врача. Процедура может применяться при лечении взрослых и детей, однако маленьким детям проколы назначаются только в самых тяжелых случаях и проводятся под общей анестезией в стационаре. Сама операция состоит из нескольких последовательных этапов.
Анемизация. Для того чтобы сделать поле операции более просматриваемым и удобным для проведения манипуляций, за 10-15 минут до начала в назальные ходы впрыскивается сосудосуживающий препарат (оксиметазолин) или вкладываются турунды, смоченные в адреналине. Это снимает отечность тканей и делает слизистую более восприимчивой к обезболиванию.
Анестезия. Пункция при гайморите не самая приятная процедура, поэтому она всегда делается под местным наркозом. Перед началом анестезии медицинская сестра должна сделать пробу на переносимость пациентом средства, которым будет выполняться наркоз. В противном случае, при наличии у пациента непереносимости к данному лекарству, возможен анафилактический шок.
На сегодняшний день применяют 2 вида проведения обезболивания:
- Инфильтрационная. Обезболивающее средство вводится через укол.
- Поверхностная (терминальная). Используется чаще и заключается во введении на 7-10 минут в носовой ход на специальном длинном шпателе или проволоке турунды, смоченной в анестетике. Иногда специальный крем наносится на кожу.
Для обезболивания применяются широко распространенные анестетики, такие как:
Перед проколом врач обязательно проверяет, достаточно ли хорошо подействовало обезболивающее средство, в случае необходимости, введет дополнительную дозу препарата. Общий наркоз применяется редко, обычно в случае осложнений, которые могут затруднить ход операции.
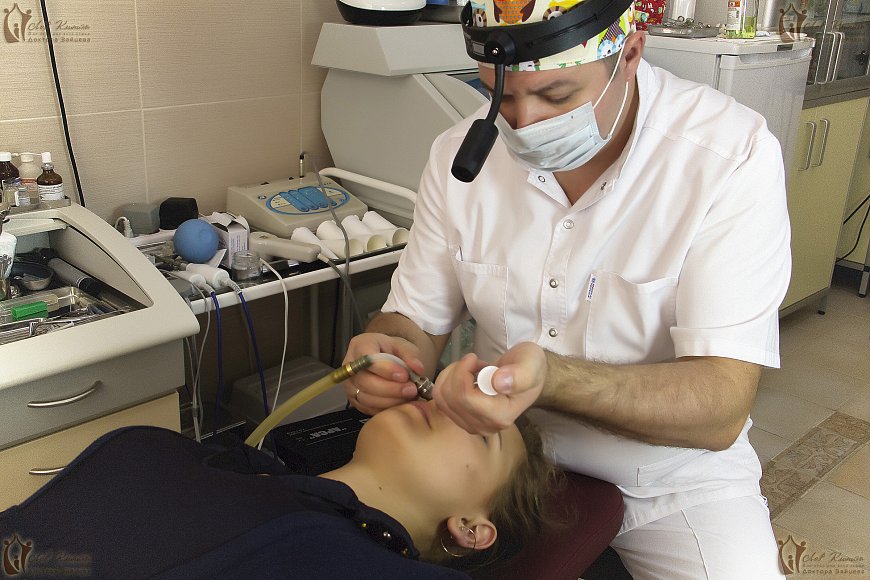
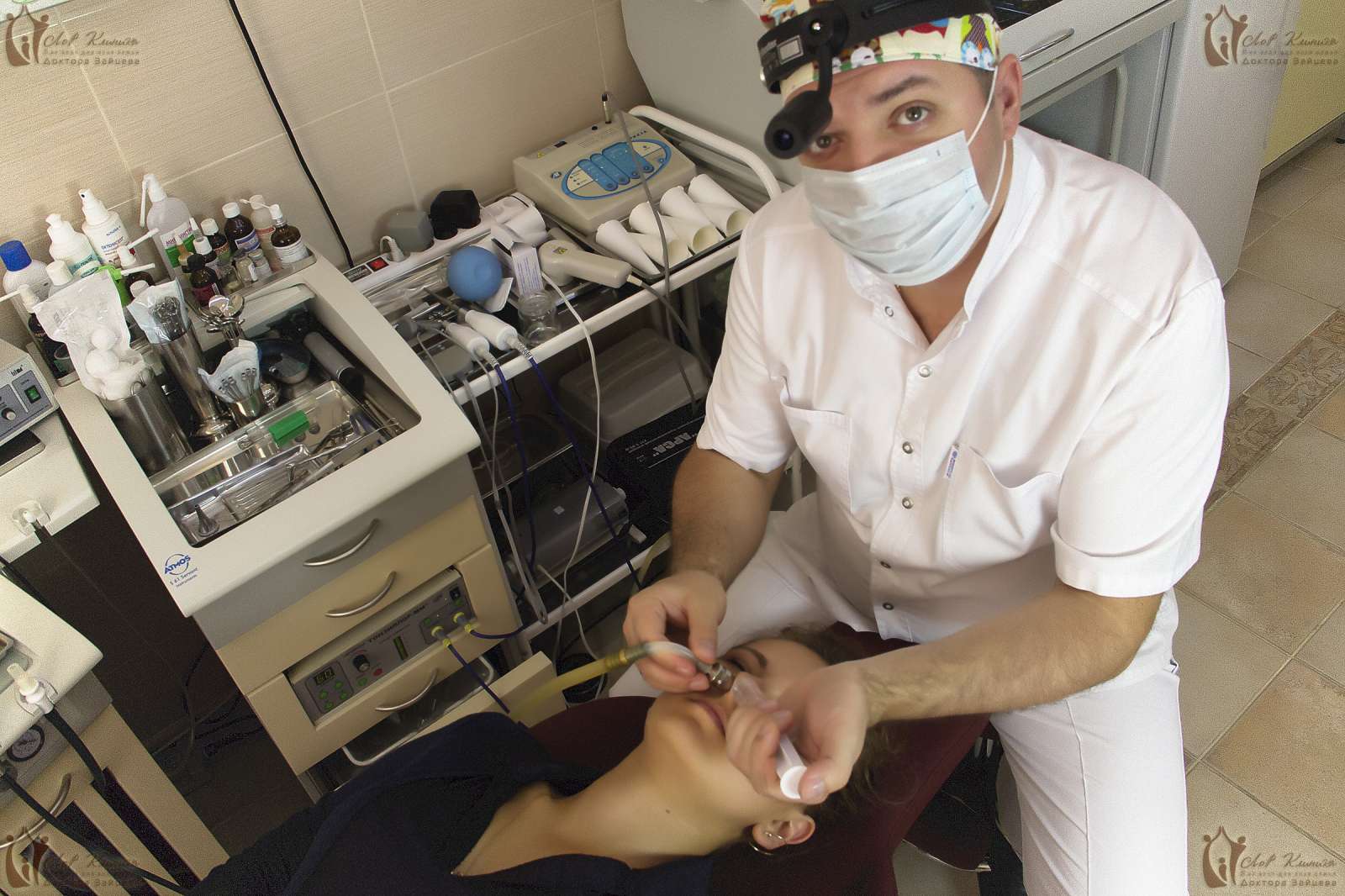
Пункция. После проведения всех подготовительных действий врач переходит собственно к проколу. При этом пациент сидит на стульчике или в кресле. Для манипуляции используется толстостенная полая игла Куликовского, кончик которой изогнут, а задняя часть снабжена канюлей для присоединения шприца. Доктор вводит иглу через носовой ход к наиболее тонкому месту медиальной стенки верхнечелюстного синуса, и, умеренно надавливая, пробивает ее до ощущения проваливания. Игла должна войти внутрь камеры на 1-1,5 см.
Промывание гайморовых пазух. Когда изогнутый кончик иглы оказывается внутри полости, к канюле подсоединяется шприц, которым вводится антисептический раствор, и отсасываются разжиженные слизисто-гнойные накопления. Если нужно точно определить возбудителя недуга, то часть экссудата отправляют в лабораторию на бактериальный посев. Затем шприцом внутрь пазухи впрыскивается лечебный раствор, в который, в зависимости от причины и степени развития болезни, могут входить антибиотики, антисептики, муколитики или противогрибковые средства. Нередко ЛОР-врач оставляет в отверстии, которое пришлось пробить, катетер, через него в придаточную камеру периодически доставляются лекарства и проводятся полоскания. Такой катетер может стоять несколько дней.
Вся операция, не считая подготовительного периода на анемизацию и анестезию, обычно длится не более 5 минут. Ничего особо сложного в ней нет, поэтому выполнить ее качественно может практически любой мало-мальски толковый отоларинголог. Осложнения при пункции бывают относительно редко и выражаются в таких проявлениях:
- малые и большие кровотечения;
- случайный прокол задней или верхней стенки пазухи;
- снижение артериального давления, шок, обморок вследствие испуга больного.

Чаще всего осложнения связаны с человеческим фактором (ошибка врача, неадекватное поведение пациента) или же с индивидуальными особенностями строения придаточной камеры, которые не удалось разглядеть на рентгеновском снимке.
Как правило, одним малоинвазивным вмешательством от гайморита не избавиться. Если больной не находится все время в стационаре со вставленным в отверстие катетером для промываний, то врач пробивает синус 2-3 раза или более для полного очищения его от гноя и ликвидации очага воспаления. Это позволяет резко ускорить процесс выздоровления и не допустить хронизации недуга.
Противопоказания для пункции
Прокол гайморовой пазухи показан не всем. Есть обстоятельства, при которых противопоказана эта процедура. К ним относятся:
- наличие инфекционного процесса в острой стадии;
- врожденные нарушения развития верхнечелюстных синусов или назальной полости;
- гипоплазия придаточных камер;
- хронические заболевания в тяжелых формах (гипертоническая болезнь, сахарный диабет);
- младенческий возраст.
Кроме наличия прямых противопоказаний, хороший врач всегда обращает внимание на общее состояние пациента, наличие у него каких-либо индивидуальных особенностей и его готовность к процедуре, в том числе психологическую. Иногда лучше попытаться применить такие методы, как промывание "кукушка" или Ямик-катетирование в комплексе с антибиотикотерапией, и только при отсутствии положительной динамики предложить прокол пазух. Однако при принятии решения, стоит ли делать прокол, нужно больше полагаться на мнение специалиста, чем на свои желания.
Насколько болезненна пункция
При наличии множества страшилок о том, что пункция – ужасно болезненная операция, нельзя не отметить, что прокол относится к малоинвазивным вмешательствам. Настоящие операции, предполагающие полноценное вскрытие верхнечелюстной полости для ее очистки, проводятся редко и только в самых тяжелых запущенных случаях, когда это угрожает жизни больного.
Если говорить о болевых ощущениях, то они вовсе не так сильны, как об этом рассказывают. Большая часть поисковых запросов типа "гайморит прокол" или "гайморит пункция" вводится именно ради того, чтобы узнать, насколько болезненна эта операция. На самом деле после проведения анестезии болевого синдрома практически нет. Пациентов больше пугает раздающийся хруст при прокалывании пазух при гайморите. Этот звук кажется очень громким во многом из-за того, что он слышится "изнутри" и передается к органам слуха не столько в виде звуковых колебаний, сколько через резонанс костной ткани.
Если операции подвергается ребенок, то желательно, чтобы родители были рядом и успокаивали его, настраивая на позитивный лад.
Что касается пробиваемой костной стенки синуса, то слухи о том, что в месте прокола навсегда остается огромная дыра, абсолютно безосновательны. У костной ткани человека есть огромные ресурсы для восстановления. Специальные клетки остеобласты активно синтезируют строительный материал костей (костный матрикс), поэтому отверстие зарастает очень быстро.
Лечение синусита после операции и профилактика болезни

В защиту рассматриваемой методики свидетельствует то, что лечение гайморита проколом является очень эффективным способом быстро побороть болезнь. Для позитивной динамики при использовании медикаментозной терапии, разнообразных ирригаций носа и применения народных методов, необходимо достаточно длительное время, иногда несколько недель. Хирургическое вмешательство позволяет в течение 1-2 дней снять наиболее тяжелые проявления болезни, такие как головные боли, отсутствие носового дыхания, интоксикация организма от наличия внутри воздухоносных полостей гнойных выделений. Нередко отоларинголог направляет пациента на повторный рентген для подтверждения успешности лечения.
Гайморит после прокола лечится при помощи антибиотиков и других медикаментов. Основное внимание при этом уделяется снятию отечности тканей назальной полости, восстановлению полноценного дыхания носом, регулярному очищению носовых ходов от слизи. На этапе восстановления по согласованию с врачом широко применяются средства народной медицины, чаще всего промывания отварами трав. Важно не прерывать лечения при улучшении состояния больного, чтобы у бактерий не вырабатывалась устойчивость к используемым антибиотикам, а также, чтобы болезнь не перешла в хроническую форму.
В дальнейшем следует применять ряд мер, направленных на профилактику заболевания:
Лечить верхнечелюстной синусит можно различными способами в зависимости от возбудителя болезни, ее формы и стадии, степени запущенности и тяжести состояния пациента. Нередко, когда лечение начато при появлении первых симптомов, можно обойтись только таблетками и народными средствами. Однако при остром течении недуга или несвоевременном обращении к врачу возникает необходимость срочного очищения пазухи от гноя. Рассмотрим далее, как делают прокол при гайморите.
Содержание статьи
Показания и противопоказания для проведения пункции

Решая, как лечить синусит, отоларинголог принимает во внимание ряд факторов. При катаральном гайморите (без гноя) или при возможности свободного оттока экссудата из придаточных карманов необходимости оперативного вмешательства нет, достаточно будет антибиотиков, антисептиков, муколитиков и сосудосуживающих капель.
В более сложных случаях требуется оперативное вмешательство для эвакуации гнойно-слизистых накоплений из пораженного синуса. Чаще всего пациенту предлагается прокол, представляющий собой малоинвазивную несложную операцию, при которой в стенке пазухи делается отверстие, через которое отсасывается патологическое содержимое, и проводятся необходимые терапевтические мероприятия.
Показаниями для назначения пункции могут быть:
- Тяжелое состояние пациента, сопровождающееся сильными болями в районе пазух или всей головы, которые не удается купировать обезболивающими средствами, а также гипертермия выше 38 градусов.
- Отсутствие эффекта на протяжении недели от медикаментозной терапии, а также от глубоких промываний придаточных карманов методами "кукушки" или ЯМИК-катетирования.
- Полная блокировка соединительного канала, прекращающая аэрацию и дренаж полости.
- Наличие в синусе горизонтального уровня жидкости или накоплений крови, что подтверждается данными компьютерной томографии или рентгенографии.
- Неприятный запах изо рта, что может свидетельствовать об одонтогенной природе болезни.
- Необходимость получить из воздухоносной камеры материал для бактериального анализа при трудно устанавливаемом диагнозе.
Существуют состояния, при которых пункция не может делаться во избежание ухудшения состояния больного:
- детский ранний возраст;
- наличие в организме других острых инфекционных заболеваний;
- тяжелые болезни хронического или аутоиммунного характера (гипертония, болезни крови, сахарный диабет);
- индивидуальные особенности или патологии в строении придаточных карманов (гипоплазия или неправильная форма синуса).
Чаще всего, не считая угрожающих жизни состояний, врач оставляет пациенту право выбора, делать пункцию или лечить гайморит традиционными методами. При этом учитываются противопоказания, общее состояние больного, его индивидуальные особенности.
Подготовка к оперативному вмешательству
Прокол – это оперативное вмешательство, которое умеют выполнять все отоларингологи. Чем больше у врача практики, тем лучше он выполняет эту процедуру. Пункцию проводят в условиях больницы, чаще всего амбулаторно. Стационарное лечение назначается только при угрозе осложнений или в тяжелых случаях.
Если к пункции готовится ребенок или подросток, то родители заранее должны рассказать ему о сути предстоящих действий врача, а во время вмешательства быть рядом, чтобы успокоить ребенка. Дети часто боятся не столько предстоящих неприятных ощущений, сколько медицинских инструментов, которые используются для операции.
Как проводится пункция при гайморите
Чтобы лучше разобраться в сути операции, стоит поэтапно рассмотреть, как делается прокол при гайморите. Вся операция длится не больше 10-15 минут, включая подготовку, прокол, промывание и введение лекарств. При этом больной сидит на стульчике или в кресле, находится в сознании и может наблюдать за всеми действиями отоларинголога. Принципиальная схема проведения пункции при остром синусите выглядит так.
Анемизация. За 10 минут до начала оперативного вмешательства проводятся процедуры для уменьшения отечности мягких тканей полости носа. Это необходимо для того, чтобы можно было иглой беспрепятственно достичь места прокола и иметь возможность нормально видеть оперируемое поле. Для анемизации применяются сосудосуживающие капли или раствор адреналина, которым смачивается турунда, вводимая в носовой ход.
Обезболивание. Общий наркоз применяется редко, только в сложных случаях, когда пациент должен быть полностью неподвижен. Общая анестезия нужна для проведения вмешательства у ребенка или излишне впечатлительного больного, у которого страх перед пункцией превышает страх перед осложнениями гайморита.

Как местный анестетик используют чаще всего проверенные препараты:
- 4% лидокаин,
- тетракаин,
- новокаин,
- тримекаин.
Способы введения анестетика бывают разные, самый распространенный – поверхностный, при котором турунда или тампон, пропитанные обезболивающим препаратом, на длинной тонкой проволоке вводятся глубоко в нос.
Некоторые врачи пропускают этап анемизации и совмещают ее с анестезией, вкладывая в назальный ход турунду, смоченную в смеси, например, адреналина и лидокаина. Инфильтрационный способ (укол) применяется реже. Когда препарат подействует, больной чувствует онемение тканей в носу.
Прокол. Доктор внедряет в носовой ход толстостенную иглу Куликовского с канюлей в задней части и слегка загнутым кончиком. Острый конец иглы устанавливается в районе самой тонкой части стенки синуса. Чтобы пробить кость, отоларингологу приходится прилагать усилие, при этом раздается неприятный хруст, но длится сам прокол не более секунды. Игла входит внутрь полости приблизительно на 1 см.
Промывание и вливание лекарств. К игле, находящейся в синусе, подсоединяется шприц, наполненный физраствором, к которому иногда примешивают антисептики (фурацилин, мирамистин) или муколитики. Жидкость вливается в камеру, разжижая загустевший экссудат. Пациент при этом сидит и держит в руках лоток, куда стекает гнойное содержимое. После эвакуации гноя в камеру впрыскивается лекарство. Обычно это антибиотик (Цефтриаксон, Цефазолин) или противогрибковый препарат (в зависимости от возбудителя болезни). После окончания процедуры в назальный ход вкладывается пропитанный антисептиком тампон. Через час пациент может ехать домой.
Для полного подавления болезнетворных бактерий или грибков одной пункции недостаточно. Стандартная медицинская практика предусматривает от 3 до 5 вмешательств, которые проводятся ежедневно или через день. При стационарном лечении возможна установка на несколько дней в пробитое отверстие катетера для активного дренажа камеры и впрыскивания лекарств, это позволяет избежать дополнительного травмирования тканей.
Возможные осложнения при проведении операции
Сама по себе пункция не представляет особой опасности. Проблемы возникают при недостаточной квалификации врача или неадекватном поведении больного. Однако причиной может также быть нестандартное строение гайморовой пазухи или непредвиденная реакция организма на манипуляции врача.
Перечень возможных осложнений включает в себя такие позиции:
- Кровотечения. Они могут быть малыми (капиллярными), которые легко устранить, и большими, являющимися следствием повреждения более крупного сосуда, тогда нужно делать переднюю тампонаду носа.
- Эмболия сосудов или тканей. Вследствие ошибки врача гной может попасть в сосуд или мягкую ткань и стать причиной сепсиса.
- Абсцесс мягких тканей (например, щеки) при ошибочном введении в них фармакологических препаратов.
- Эмфизема тканей вследствие проникновения в них пузырьков воздуха.
- Прободение верхней стенки пазухи и распространение инфекции в глаз с возможным ухудшением зрения.
- Менингит вследствие проникновения бактериальной микрофлоры в кору головного мозга.
- Резкое снижение давления, обморочное и шоковое состояние вследствие переживаний пациента.
Эти осложнения встречаются редко, подавляющее большинство вмешательств проходит без каких-либо проблем. Результат больной ощущает практически сразу: болевой синдром резко ослабевает, температура понижается, носовое дыхание налаживается.
Распространенные заблуждения относительно прокола
Народная молва приписывает пункции большое множество отрицательных качеств, которые ей несвойственны. Остановимся на некоторых из них:
- Утверждают, что однажды сделав прокол, человек при любой простуде будет вынужден снова пробивать пазуху для излечения. На самом деле, своевременное обращение в больницу и выполнение всех предписаний доктора в большинстве случаев позволяет излечить болезнь навсегда. В противном случае, недуг может стать хроническим, лечение его может затянуться на месяцы и годы, в том числе придется прибегнуть и к пункциям.
- Говорят, что прокол страшно болезненная операция, поэтому лучше на нее не соглашаться. В действительности, обезболивающие препараты исключают практически все болевые ощущения при пробитии камеры. Кратковременные неприятные ощущения могут возникать при нагнетании жидкости в синус для разжижения слизи и через некоторое время по окончании процедуры. Это можно устранить приемом обезболивающей таблетки. Во время операции пациента больше пугает хруст при пробитии кости.
- Говорят, что пробитое отверстие в костной стенке пазухи зарастает очень долго. Практика показывает, что костная ткань прекрасно и быстро восстанавливается после повреждений такого рода, поэтому уже через 3-4 недели стенка синуса снова будет целостной.
Несмотря на все страхи и предрассудки, прокол пазухи был и остается надежным и проверенным способом быстро и эффективно победить верхнечелюстной синусит, не допустить перехода болезни в хроническую стадию и развития угрожающих жизни человека осложнений.

Эта процедура давно обросла слухами и мифами. Многие пациенты жутко боятся проводить лечение синусита такими «радикальными» мерами и пытаются любыми способами "миновать такой участи".
В новой статье мы подробно расскажем, как проводится пункция носовых пазух при синусите, развенчаем мифы о процедуре, и, возможно, избавим Вас от необоснованных страхов.
Зачем нужно делать прокол?
При синусите в носовых пазухах (особых полостях, расположенных около носа и заполненных воздухом; другое их название «синусы») скапливается большое количество патогенной слизи, которая через некоторое время превращается в гной. Воспалительный процесс, приводит к тому, что нос сильно отекает. Ввиду чего слизистые массы из синусов не могут самостоятельно эвакуироваться наружу естественным путём через носовые ходы. Слизь застаивается — а это самая благоприятная среда для жизнедеятельности бактерий. Слизистые массы превращаются в гной. Симптомы заболевания набирают обороты, и состояние больного сильно ухудшается.
Если отёчность не удаётся снять антибактериальными препаратами и промываниями гайморовых синусов, то против заболевания применяется прокол. Поскольку это единственный способ высвободить нос от гноя и снять неприятные симптомы.

Когда назначается эта процедура?
Пунктирование верхнечелюстных синусов назначается в следующих случаях:
- тяжёлое состояние пациента, когда болевой синдром в области гайморовых синусов и ярко выраженные головные боли не получается купировать с помощью лекарственных средств и других манипуляций;
- наличие полипов, кист и иных новообразований, которые встают на пути выхода слизистых масс естественным путём через носовое соустье;
- если консервативная терапия, включающая применение лекарственных препаратов и промывания, не принесли эффекта и облегчения;
- высокая температура тела, которая не сбивается в течение длительного времени, а симптомы риногенной интоксикации организма стремительно нарастают;
- скопление уровня жидкости в верхнечелюстной пазухе, что определяется с помощью рентгена или компьютерной томографии более половины её объёма;
- наличие нагноившейся крови в гайморовой полости, после травмы щеки;
- при сложностях в постановке верного диагноза — когда рентген и клиническая симптоматика противоречивы, а состояние пациента при этом резко ухудшается.
Во всех выше перечисленных случаях эвакуировать слизь и гной можно только механическим способом, то есть с помощью прокола.
Как проводится процедура?
Манипуляцию проводит врач — оториноларинголог. Она состоит из нескольких этапов: анестезии, непосредственно пунктирования и промывания синусов.
Второй шаг — пунктирование. Пациент удобно располагается в кресле в положении сидя. Операция проводится с помощью специальной иглы Куликовского, один конец которой изогнут, а на другом конце есть канюля, к которой присоединяется шприц. Игла вводится через нос. Ею ЛОР-врач нащупывает самое тонкое место в стенке верхнечелюстного синуса и прокалывает её.
Третий шаг — промывание гайморовых синусов. Когда игла уже на месте, к её концу присоединяется стерильный стеклянный шприц или пластиковый шприц с переходником, с помощью которого вводится антисептик и откачивается гнойное содержимое. После чего внутрь впрыскивается лекарственный препарат (антибиотик, антисептик, противогрибковый препарат). Промывание делается до тех пор, пока промывочный раствор не станет прозрачным.

Вся манипуляция, не считая времени на анестезию, занимает не больше пяти минут. Никто не растягивает это удовольствие! В руках опытного ЛОР-врача процедура проходит без осложнений. Отверстие в месте прокола достаточно быстро зарастает. По прошествии 5-6 дней найти место прокола невозможно, так что думать, что дырка останется навсегда не приходится. После манипуляции назначаются антибиотики, которые необходимо пропить ровно столько дней, сколько назначит ЛОР-врач.
Многие пациенты ошибочно считают, что если раз согласиться на операцию, то придётся повторять её снова и снова. Это миф! Повторный прокол назначают лишь в случаях развития тяжёлой хронической формы гайморита. Операция безболезненна и абсолютно безопасна — главное выбрать грамотного ЛОР-специалиста, который проводил эту процедуру неоднократно и абсолютно уверен в своих действиях. Главная задача пациента, дать возможность ЛОР-врачу найти самый тонкий и податливый участок кости! Тогда всё пройдёт как по маслу!
Не стоит запускать своё здоровье! Если ваше текущее состояние требует того, чтобы сделать пунктирование, не стоит отказываться от процедуры!
Пожалуйста, записывайтесь на приём и приходите!
Большой практический опыт наших оториноларингологов, стерильность, использование мощных лекарственных препаратов и современное оснащение клиники позволит провести операцию безболезненно и безопасно!
Приходите! Будем рады вам помочь!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гайморит – воспаление гайморовых пазух. Как правило, болезнь возникает вследствие недолеченного насморка, когда происходит перекрытие околопазуховых каналов (соустий) и отёк слизистой. При простуде соустья перекрываются полностью или частично , препятствуя выходу слизистых масс и способствуя размножению патогенных микроорганизмов. Период наибольшей заболеваемости – октябрь-апрель.
Гайморит переходит в хроническую форму через 6 недель после появления первых симптомов. Пока не возникли осложнения, лечение гайморита проводят без проколов – пациенту назначают медпрепараты и промывание. Специалисты нашей клиники в Москве применяют эффективные безболезненные методики терапии , которые позволяют быстро избавиться от недомогания.
Причины заболевания
Выделяют следующие причины хронического гайморита:
- осложнение ОРВИ – патогенные микроорганизмы разрушают слизистую (не использовались препараты для её восстановления);
- искривление носовой перегородки – как правило, возникает односторонний гайморит;
- после длительного периода стабильной высокой температуры тела – бесконтрольное восстановление слизистой после пересыхания или частички отмершего эпителия закупоривают соустья;
- травмы, механические повреждения носа;
- хронические болезни ЛОР-органов;
- заболевания шейного отдела;
- травмы головы, заболевания головного мозга, связанные с нарушением жидкостного обмена;
- высыхание слизистой носовой полости – вдыхание сухого воздуха, работа на вредном производстве, токсикомания;
- аденоиды – воспалительные процессы носоглотки;
- инородные образования в ротовой полости, носоглотке;
- ослабление иммунитета – переход в хроническую форму в несколько раз быстрее;
- аллергическая отёчность;
- анатомическая особенность носовой перегородки – такой гайморит без пункции редко вылечивают. Причина в недосягаемости очага воспалительного процесса промывочным инструментом.
В большинстве случаев, все хронические заболевания костной ткани и шейного отдела сопровождаются хронической формой гайморита, который обостряется вместе с основным заболеванием. Головная боль позиционируется как основной симптом костного заболевания. В действительности, её вызывает как гайморит, так и заболевание костей. Курс лечения назначается ЛОРом, вертебрологом или ревматологом коллегиально.
Симптомы
- гнусавость голоса;
- заложенность носа;
- давление в переносице, усиливающееся при наклоне головы;
- температура до 38, при остром инфекционном заболевании или нагноении – выше 38,5.
- потеря аппетита;
- периодические головные боли.
Заболевание не вылечивают без пункции пазухи, если оно повлекло нарушение жидкостного обмена в коре головного мозга или деформацию синуса.
Лечение гайморита без прокола пазухи
Эффективное лечение воспалительного процесса в гайморовых пазухах может назначить только ЛОР. В домашних условиях вылечивают лёгкую форму. Курс лечения хроники может составить только специалист, основываясь на результатах инструментальных и лабораторных методов исследования.
Лечение гайморита без прокола включает:
- медикаментозную терапию;
- сосудосуживающие капли;
- физиотерапевтические процедуры;
- народные средства.
Медпрепараты – эффективный способ избавиться от заболевания. Терапия включает: антибиотики, обезболивающие, противовоспалительные, при бурном протекании аллергической реакции – гормональные, лекарственные средства. .
Антибактериальные препараты назначаются пациенту ЛОРом, исходя из чувствительности возбудителя к лекарственному средству. При хроническом протекании можно подобрать эффективный антибиотик, основываясь на результатах бактериального посева. При обострениях чаще ЛОР выписывает пенициллины с клавулановой кислотой, макролиды. Антибиотики также расширяют соустья.
Нестероидные противовоспалительные и обезболивающие средства нужно использовать симптоматически, их длительное употребление усугубляет отёчность. При сильных аллергических протеканиях ЛОР включает в состав терапии гормональные препараты.
- сужают сосуды;
- снимают воспаление;
- стимулируют эвакуацию застоявшейся слизи;
Врачи не рекомендуют злоупотреблять назальными каплями: препараты вызывают быстрое привыкание и нарушают естественное выделение слизистых масс из носовой полости.
ЛОР включает физиотерапевтические процедуры в состав комплексной терапии для: улучшения кровообращения, снятия заложенности, устранения головных болей и восстановления слизистой.
- электрофорез – увеличивает эффективность медпрепаратов путём улучшения их проникновения в ткани при помощи электромагнитных волн;
- УФЧ – устранение головных болей, повышение концентрации витамина D, укрепление сосудов;
- магнитотерапия – снятие отёчности, восстановление слизистой;
- лазерная терапия – бактерицидное действие.
ЛОРы отдают предпочтение двум эффективным методикам промывания носа без прокола пазухи: методу «кукушка» и использованию ЯМИК-катетера.
«Кукушка» – перемещение жидкостей без прокола гайморовой пазухи под воздействием отрицательного давления с помощью шприца. В одну ноздрю вводится медпрепарат, с другой – отсасывается содержимое.
Использование ЯМИК-катетера наиболее эффективная замена пункции. Принцип действия – создание пространства для эвакуации слизи путём повышения давления в синусах. Катетер из мягкого латекса не травмирует ткани.
Общие противопоказания к обоим методам промывания носа: острая стадия гайморита, высокая температура, эпилепсия, психические заболевания, повышенное внутричерепное и глазное давление.
Ингаляции не вылечивают от заболевания. Они способствуют отхождению слизи при помощи пара, оказывают противомикробное действие. Ингаляции – эффективный способ при условии, что он является дополнением к медикаментозной терапии. Запрещено при гнойной форме гайморита, гной может пойти в евстахиевы трубы, что чревато искажением звуков, потерей слуха.
Промывание в домашних условиях не рекомендуется. Превышение давления струей жидкости может привести к разрыву верхнечелюстной пазухи. Низкое давление – процедура мало эффективная, результатом будет усиление боли в ноздрях из-за вымывания слизистой.
Можно ли вылечить заболевание народными средствами? Без применения антибиотиков и противомикробных препаратов уничтожить патогенную микрофлору невозможно. Самостоятельное назначение с помощью народных средств может привести к обширному нагноению, в таком случае возникнет неизбежность прокола под анестезией. Эффективный способ – лечение сухими компрессами. Также используют травяные отвары для ингаляции, растворы для промывания на основе йода, фурацилина.
При возникновении первых симптомов гайморита важно не затягивать визит к отоларингологу. В клинике Доктора Зайцева в Москве можно записаться на прием в удобное время – позвоните нам или заполните форму обратной связи на сайте. ЛОР рекомендует предупредить развитие заболевания и заняться лечением на ранней стадии, чем впоследствии бороться с осложнениями.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Читайте также:

