При ожоге возбуждение возникает в во
Обновлено: 05.05.2024
При использовании электроэнергии во всех сферах жизнедеятельности человека могут возникать поражения электрическим током. Электротравма преимущественно бывает у электриков и составляет около 2,5% случаев производственного травматизма. Случаются поражения током детей от бытовых приборов, электросети. Электроожоги составляют почти 6% ожогов другой этиологии.
Ожог электрическим током: причины и особенности
Особенностью электротравмы сравнению с другими видами травмы является высокая смертность и тяжесть поражения, которое может возникать при непосредственном контакте и на расстоянии около 10 шагов от высоковольтной сети.
Тяжесть поражения током зависит от его силы, которая, в свою очередь, обусловлена отношением напряжения тока и сопротивления участка тела (толщина эпидермиса, сухость или влажность кожи), через которую он проходит, а также путей, времени прохождения тока через тело человека, площади контакта и условий несчастного случая.
Последствия электротравмы зависят от общего состояния организма и возраста пострадавшего. Дети и старики наиболее чувствительны к электрическому току. Есть разные виды путей (петли) прохождения тока через тело человека (около 12 вариантов по А. Н. Орлову с соавт.). Чаще различают такие петли: нижнюю — от ноги к ноге (наименее опасная); верхнюю — от руки к руке (опасная); полную — обе руки и ноги (очень опасна).
Электрический ток, преодолев сопротивление кожи и подкожной клетчатки, далее проходит через ткани с наибольшей электропроводностью (мышцы, кровеносные сосуды, спинно-мозговая жидкость и т.п.).
Причину смерти во время электротравмы видят в том, что ток проходит через сердце, вызывает его фибрилляцию и паралич. Чаще всего это возникает при прохождении тока через тело человека в виде полной или верхней петли.
Поражения тканей при непосредственном контакте с током. Электрический ток имеет специфическое и неспецифическое влияние на организм человека. Специфическое действие проявляется биологическим, электрохимическим, тепловым и механическим эффектами.
Биологический эффект тока
Он заключается в возбуждении полосатой (исчерченной) и неполосатой мускулатуры, нервных рецепторов и проводников, железистой ткани и т.д. Клинически это проявляется тоническими судорогами полосатых мышц, которые могут вызвать остановку дыхания, отрывные переломы и вывихи костей, спазм голосовых связок и т.п. Тоническое сокращение неполосатых (неисчерченных) мышц ведет к повышению кровяного давления, самовольному мочеиспусканию и дефекации. Нарушается нормальная биоэлектрическая проводимость сердца, функции эндокринных желез, изменяется содержание белковых фракций крови и т.д.
Электрохимический эффект
Когда электрический ток проходит через ткани, в клетках нарушается ионное равновесие и биологический потенциал. Электролиз вследствие поляризации клеточных мембран приводит к коагуляции белков со стороны анода (накопление положительно заряженных частиц вызывает кислую реакцию, ведущую к обезвоживанию и перехода растворимых белков в гель) и колликвационному некрозу со стороны катода (щелочная реакция вызывает набухание коллоидов). Кроме того, возникает агрегация тромбоцитов и лейкоцитов, конгломераты которых могут вызвать тромбоз мелких сосудов и тромбоэмболические осложнения (в легких). Наибольшее электрохимическое действие имеет постоянный и низковольтный переменный ток.
Тепловой эффект
Согласно закону Джоуля-Ленц, тепловое воздействие тока зависит от сопротивления тканей, силы тока и времени контакта с ним. Количество теплоты, выделяемое при прохождении тока, пропорционально произведению квадрата силы тока (в амперах) на сопротивление (в омах) и время (в секундах). Сила тока, по закону Ома, обратно пропорциональна сопротивлению тканей. Имеет значение также площадь контакта: чем меньше площадь, тем больше плотность тока, и тем больше электрической энергии переходит в тепловую на определенном участке тела.
Тепловое действие тока вызывает ожог с некрозом тканей до обугливания. Кожа и кости повреждаются больше, поскольку их плотность и сопротивление больше, чем во всех тканях. Иногда на рентгенограммах в костях видны характерные изменения в виде жемчужного ожерелья, которое возникает вследствие расплавления костной ткани и выделения кальция фосфата.
Механическое (динамическое) действие тока большой силы может привести к расслоению тканей, разрывов, даже до отрывов частей тела. Это обусловлено тем, что ток высокого напряжения кроме теплового воздействия имеет значительную механическую энергию, которая дает взрывной эффект. Повышенное давление воздуха при взрыве может отбросить человека в сторону.
Общие изменения в организме при электротравме
Различают ранние изменения в организме (через 2-3 ч после травмы) и поздние. При поражении электрическим током прежде всего повреждается центральная нервная система (богатая водой) и сердце. Поэтому очень опасным является прохождение тока через голову (петля голова-концовка). Это приводит к немедленной смерти потерпевшего, может быть не только от фибрилляции и паралича сердца, но и от паралича сердечно-сосудистого и дыхательного центров, рефлекторного спазма венечных сосудов сердца, голосовых связок, судорожного сокращения мышц грудной клетки, асфиксии и т.д.
Бывают случаи мнимой смерти или электрической летаргии, когда пострадавший теряет сознание, а сердцебиение и дыхание едва заметны. Их причиной также является угнетение дыхательного центра, фибрилляция желудочков сердца, тетанический спазм мышц грудной клетки.
Электротравма ведет к нарушению функций всех органов и систем организма в результате непосредственного действия тока и рефлекторных реакций. После электротравмы появляются признаки нарушения кровообращения, отека головного мозга, нарушение сознания (психомоторное возбуждение), дистонии сердечно-сосудистой системы (гипертоническая реакция). Поражение почек (тубулярный некроз, миоглобулинурия) ведет к олиго- и анурии, сердца — к смерти больного даже через несколько дней.
Поэтому все после электротравмы, независимо от их тяжести, должны лечиться в условиях больницы с обязательным всесторонним обследованием и консультацией врача-терапевта, невропатолога и др. Даже после выздоровления могут оставаться патологические изменения в организме: аритмия, расстройства кровообращения, угнетение сухожильных рефлексов, энцефалопатия, эпилепсия, зрительные и слуховые расстройства и т.д.
Свойство электрического тока вызвать тетанические сокращения мышц-сгибателей ведет к прикреплению потерпевшего к источнику тока, создает условия для тяжелого местного повреждения тканей.
Местные признаки повреждения тканей током
В области входа и выхода низковольтного (560-1000 В) тока, как правило, остаются его следы в виде типовых меток (на пучках пальцев, ладонях, стопе). Они четко ограничены, имеют круглую или овальную форму, а иногда форму контуров предмета, через который произошел контакт с током. Электроожоги разделяют по такому же принципу, как и термические ожоги. Случаются также электроожоги I степени — покраснение и отек кожи.
При поверхностных электроожогах могут образовываться серозные или геморрагические пузыри, дном которых всегда некротизирована дерма. Эти ожоги сопровождаются резким отеком и воспалительной реакцией тканей.
Высоковольтный ток вызывает, как правило, молниеносный глубокий и обширный коагуляционный некроз тканей, поэтому участок, который поражен током, покрыт коркой — струпом серого, бронзового или черного цвета. Ткани (сухожилия, мышцы, нервы, сосуды и кости) поражаются на значительную глубину в виде конуса, расширяющегося в глубину. Участок ожога нечувствителен и безболезненный, что обусловлено поражением нервных окончаний.
Через 24-36 ч после травмы вокруг некроза кожа краснеет, отекает и остается такой довольно долго. Клинически сначала невозможно оценить глубину поражения тканей. Это удается определить только при некротомии и некрэктомии. Кости (дистальных отделов конечностей, головы и др.) Поражаются преимущественно в месте действия тока.
Изменения, возникшие в кости, рентгенологически можно обнаружить не ранее чем через 3 недели после травмы. Тромбоз мелких вен и артерий иногда приводит к вторичному некрозу тканей, а поражения магистральных артерий и коагуляционный тромбоз в течение (подколенная и плечевая артерии) — к ишемии и вторичного омертвению периферического сегмента конечности.
При консервативном лечения больных с электроожоги в связи с инфицированием расплавленных мышц (колликвационный некроз) могут образовываться гнойники, перемещаемые в неповрежденные прилегающие ткани.
Первая помощь при электроожогах
Пострадавшего следует немедленно отсоединить от источника тока таким способом, который бы не позволил самому попасть под его действие (выключить ток, пересечь электропровод, оттянуть больного каким либо предметом или за край одежды, защитив свои руки или себя диэлектриком). Категорически запрещается прикасаться к оголенным участкам тела пострадавшего. Если остановилось сердце и дыхание, проводят закрытый массаж сердца и искусственную вентиляцию легких. Врач скорой помощи прибегает немедленно к реанимационным мероприятиям (дефибрилляции, аппаратному дыханию, лекарственной терапии: применяет адреналин, кальция хлорид, атропин, обезболивающие средства и т.д.) и доставляет больного в больницу.
Лечение ожога электрическим током
Общее лечение включает комплекс средств. Если нарушено кровообращение и является отек головного мозга, назначают дегидратационную терапию (40% раствор глюкозы, 20% раствор маннита, 25% раствор магния сульфата), охлаждение головы, иногда спинномозговую пункцию; при психомоторном возбуждении — седативные средства. Инфузионной терапией и переливанием крови проводят коррекцию ацидоза.
Активное общее лечение должно сочетаться с местным лечением. К местному лечению приступают только после выведения больного из тяжелого состояния. Его основная цель — способствовать скорейшему очищению ран от некроза, подготовить больного к оперативному лечению, а также уменьшить боль и предупредить гнойные осложнения. Если есть влага рана и струп, применяют подсушивающее повязки. При нагноении перевязки делают ежедневно или через день с местным применением антисептиков, антибиотиков и сорбентов.
В случае сухого некроза на конечностях в течение первых двух дней проводят декомпрессионную некротомию. После демаркации некротических тканей поэтапно осуществляют некрэктомию и остеонекректомию, а когда есть показания, — ампутацию и экзартикуляцию. Иногда приходится перевязывать пораженную артерию на протяжении, чтобы предупредить возможное кровотечение.
Аутодермопластику ожоговых ран проводят по таким же принципам, как и при термических ожогах. Абсцессы и межтканевые флегмоны вскрывают, дренируют и лечат по принципам общей хирургии. Больные после электроожогов, особенно кистей и нижних конечностей, требуют длительного реабилитационного лечения, протезирования после ампутаций, повторных восстановительных операций и т.п. Иногда они теряют профессиональную работоспособность, даже становятся инвалидами.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ожоги: причины появления, симптомы, диагностика и способы лечения.
Определение
Ожоги - это травмы, возникающие в результате высокотемпературного, химического, электрического или радиационного воздействия, которое повреждает кожу и подлежащие ткани. Ингаляционной травмой называют повреждение слизистой оболочки дыхательных путей и/или легочной ткани за счет воздействия термических и/или токсикохимических факторов.
Причины появления ожогов
К наиболее частым относят термические ожоги, которые связаны с воздействием высоких температур. Обычно это ожоги горячими жидкостями и паром, реже – открытым пламенем. Контактные термические ожоги развиваются при контакте с горячими предметами или веществами, например, раскаленным металлом, горячей смолой, битумом, асфальтом и т.д.
Химические ожоги возникают вследствие агрессивного воздействия на кожу или слизистые оболочки химических веществ. Кроме ожогов эти вещества вызывают и другие поражения кожи - контактные дерматиты и экземы.
Электротравма (травма в результате действия на организм электрического тока) также может привести к ожогу и сопровождаться местной и общей реакцией. У взрослых электротравмы, как правило, связаны с профессиональной деятельностью, у детей - с использованием домашних электроприборов.
Поражения молнией встречаются с одинаковой частотой у лиц всех возрастных групп, чаще это происходит за городом у жителей сельской местности.
Лучевые ожоги вызывает ультрафиолетовое, инфракрасное и ионизирующее излучение. Солнечные ожоги кожи знакомы многим, они обусловленные чрезмерным воздействием на нее солнечных лучей. Ионизирующее излучение приводит как к местным, так и к общим изменениям в организме, получившим название «лучевая болезнь».
Ингаляционные травмы происходят при вдыхании горячего воздуха, пара и/или под действием токсичных химических соединений (продуктов горения), попадающих в дыхательные пути вместе с дымом.
Классификация ожогов
По этиологии (причинам) формирования:
- Термические ожоги (пламенем, кипятком, контактные).
- Электрические ожоги.
- Химические ожоги.
- Лучевые ожоги.
- Смешанные ожоги.
- Ингаляционные травмы:
- термические (термоингаляционное поражение дыхательных путей);
- токсикохимические (острые ингаляционные отравления продуктами горения);
- термохимические (смешанные).
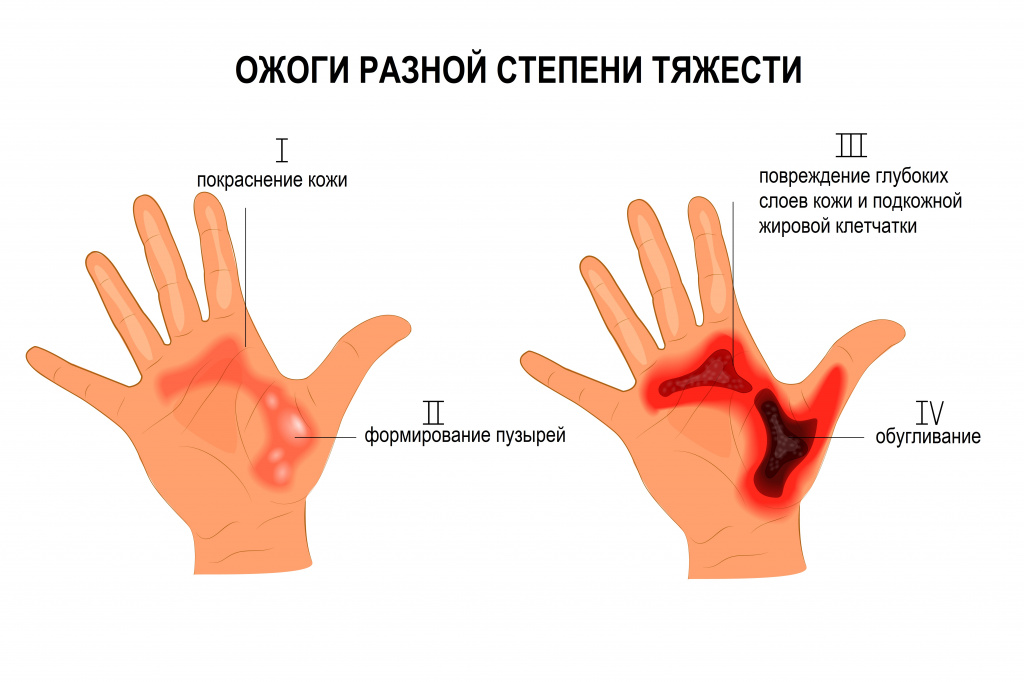
- I степень – ожоги на уровне верхних слоев эпидермиса.
- II степень – поражение на всю глубину эпидермиса.
- III степень – некроз (омертвление) поверхностных и/или глубоких слоев кожи, включая дерму.
- IV степень – некроз всех слоев тканей (обугливание).
По площади повреждения ожоги делятся на ограниченные (локальные) и обширные.
![Степени ожогов.jpg]()
Симптомы ожогов
Клиническая картина ожоговых состояний зависит от глубины и площади поражения и включает местные и общие проявления. Для поверхностных ожогов, площадь которых составляет менее 10% поверхности тела, характерны только местные проявления. Ожоги I степени проявляются отечностью, гиперемией (покраснением) кожи, выраженной болезненностью. При II степени образуются пузыри, заполненные прозрачной жидкостью. Для ожогов III и IV степени характерно появление пузырей с геморрагическим (кровянистым) содержимым, обугливание кожи, подкожной жировой клетчатки и подлежащих тканей вплоть до костей; болевая и тактильная чувствительность отсутствуют.
При поражении органов зрения больной жалуется на сильную резь в глазах, светобоязнь, отек и покраснение век и конъюнктивы.
При ингаляционных ожогах отмечается осиплость голоса, кашель со скудной вязкой, возможно, черной мокротой (копотью). Часто сопровождаются ожогами лица, шеи, передней поверхности грудной клетки.
Распространенные поверхностные ожоги (более 30% поверхности тела у взрослых) и глубокие ожоги (более 10% поверхности тела у взрослых), а также ожоги меньшей площади и глубины у детей и пожилых людей или у лиц с хроническими заболеваниями сопровождаются развитием ожоговой болезни.
Выделяют несколько стадий этого состояния.
Ожоговый шок продолжается от 12 до 72 часов и связан с нарушением кровообращения и водно-солевого баланса. Сразу после травмы пострадавший возбужден, у него может повышаться давление, учащаться пульс и дыхание, через 1-2 часа возбуждение сменяется заторможенностью, наблюдаются озноб, мышечная дрожь, повторяющаяся рвота, температура тела может как повышаться, так и снижаться. Отмечается уменьшение количества мочи, при этом моча приобретает темный цвет.
Следующая стадия – острая токсемия, которая развивается вследствие всасывания в кровь продуктов распада поврежденных тканей и длится до 10-15 дней. Эта стадия проявляется самыми разнообразными нарушениями психики (возбуждением, спутанностью сознания, галлюцинациями, нарушениями сна), а также поражением внутренних органов (сердца, легких, органов желудочно-кишечного тракта), поэтому у пациента наблюдаются перебои в работе сердца, кашель, одышка, боль в животе. Третий период – септикотоксемия, продолжающаяся от 2-3 недель до 2-3 месяцев. Проявления связаны с гнойными осложнениями (обильным гнойным отделяемым из раны, плохо заживающей раной), пациент испытывает вялость, отсутствие аппетита, снижается вес.
Прогноз в каждом конкретном случае определяется распространенностью поражения, исходным состоянием здоровья пострадавшего и адекватностью проводимого лечения.
Диагностика ожогов
Постановка диагноза, как правило, затруднений не вызывает. Для определения тактики лечения врач оценивает выраженность болевого синдрома, площадь и глубину ожогов, наличие признаков сочетанной травмы, поражения дыхательных путей, ожогового шока.Поскольку при обширных, глубоких ожогах в той или иной степени страдают все органы и системы организма, проводится расширенная лабораторная и инструментальная диагностика.
Лабораторная диагностика может включать самый разнообразный спектр анализов.
-
Клинический анализ крови.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Чувство жара, которое испытывает человек, возникает из-за резкого расширения и кровенаполнения мелких подкожных сосудов. Это состояние называется артериальной гиперемией. При этом кожа краснеет, становится горячей.
Просвет сосудов регулируется симпатической и парасимпатической нервной системой. Его изменения зависят от сигналов сосудодвигательного (вазомоторного) центра ЦНС, гормонов, пирогенных (вызывающих жар) веществ, поступающих в кровь, и ряда других факторов.
Разновидности ощущения жара
На сосуды постоянно влияют факторы, оказывающие сосудосуживающее либо сосудорасширяющее воздействие. Например, при стрессе сосуды под влиянием гормона адреналина сужаются, кожа бледнеет. По окончании стрессовой ситуации сосуды расслабляются и наполняются кровью.Патологическая артериальная гиперемия, которая сопровождается чувством жара, развивается либо под действием раздражителей (инфекции, токсины, продукты распада тканей при ожоге, пирогенные вещества), либо при нарушении нервной регуляции.
Различают нейрогенную артериальную гиперемию (возникающую в ответ на раздражение нервных окончаний) и метаболическую (обусловленную действием местных химических факторов). Примером нейрогенной артериальной гиперемии служит покраснение лица и шеи при гипертонической болезни, климактерическом синдроме, а также при сильных эмоциях.
Метаболическое воздействие на напряжение сосудов оказывают электролиты крови: кальций и натрий сужают сосуды и повышают давление, а калий и магний, наоборот, расширяют. К метаболическим регуляторам относятся углекислый газ, органические кислоты, гормоны.
Возможные причины ощущения жара
Прилив крови к коже и ощущение жара могут вызывать горячие, острые и пряные блюда.
Такое же воздействие на организм оказывает алкоголь, который способствует расширению кровеносных сосудов.
Прием некоторых лекарственных препаратов также может вызывать ощущение распространяющегося по телу жара. В их число входят сосудорасширяющие, гормональные средства, антидепрессанты и т. д.
Причины возникновения артериальной гиперемии и, как следствие, чувства жара могут быть разными. При нарушении регуляции сосудистого тонуса может развиваться артериальная гипертензия, сопровождаемая внезапным повышением артериального давления – гипертоническим кризом. Чаще всего причиной такого состояния становится гипертоническая болезнь. Однако в трети случаев артериальную гипертензию вызывают заболевания внутренних органов: острый гломерулонефрит и другие поражения почек, опухоли надпочечников и прочие заболевания эндокринной системы. Величина подъема артериального давления при гипертоническом кризе зависит от возраста и индивидуальных особенностей человека. В молодом возрасте симптомы криза могут возникнуть при более низком уровне артериального давления, а в пожилом – при более высоком.
Резкому повышению артериального давления сопутствуют головная боль, головокружение, тошнота, рвота, нарушения зрения («мушки», двоение). Возможно онемение конечностей, ощущение мурашек, учащенное сердцебиение, одышка.
Из-за нарушения нервной регуляции возникает озноб, сменяющийся жаром, усиление потливости. Завершение криза сопровождается учащенным мочеиспусканием.
Повышение артериального давления и сопровождающие это состояние симптомы возникают и при опухоли надпочечника – феохромоцитоме и других гормонопродуцирующих опухолях. Опухоль секретирует большое количество катехоламинов (адреналина и норадреналина).
Клинические признаки феохромоцитомы могут включать головную боль, потливость, усиленное сердцебиение, раздражительность, потерю массы тела, боли в груди, тошноту, рвоту, слабость, утомляемость. В некоторых случаях у пациентов могут возникать жар, одышка, приливы, повышенная жажда, учащенное мочеиспускание, головокружение, шум в ушах.
Многие женщины жалуются на приливы жара во время климактерического периода. Изменение гормонального фона происходит еще до прекращения менструаций, в период пременопаузы (менопаузального перехода). Сначала ее проявления незначительны, и чаще всего им не придают значения либо относят к последствиям усталости и психического перенапряжения. Гормональные и метаболические изменения, в частности, снижение уровня эстрогенов, прогестерона и повышение выработки гонадолиберина, сопровождаются приливами, которые могут повторяться несколько раз в сутки.
Женщины описывают их как периодическое кратковременное ощущение жара с последующим ознобом, усиленной потливостью, учащенным сердцебиением.
В большинстве случаев приливы незначительно нарушают самочувствие. Артериальная гиперемия и чувство жара могут быть признаком нарушения функции щитовидной железы, например, при тиреотоксикозе. Пациенты с тиреотоксикозом жалуются на общую слабость, утомляемость, раздражительность, нарушение сна, потливость, дрожание пальцев, сердцебиение, иногда боли в области сердца.
Нарушение терморегуляции, которое происходит из-за ускоренного обмена веществ, приводит к повышению температуры тела и вызывает постоянное чувство жара. Кожа становится теплой и влажной, сосуды кожи расширяются, что сопровождается покраснением лица. Усиливается потоотделение, ногти становятся ломкими, выпадают волосы.
Иногда приливы и ощущение жара в сочетании с повышенным артериальным давлением возникают при сахарном диабете. Этим симптомам сопутствуют общее недомогание, потливость, жажда, увеличение объема выделяемой мочи.
К каким врачам обращаться?
При регулярных появлениях таких симптомов, как жар и приливы, необходимо обратиться к терапевту , который на основании предъявляемых жалоб и анализов направит к гинекологу или эндокринологу .Диагностика и обследования
Появление периодических приливов, сопровождаемых чувством жара, потливостью, покраснением кожи лица, требует обязательной диагностики.
Врач оценивает жалобы пациента, учитывая возраст, пол и сопутствующие заболевания. При повышении артериального давления, переходящего в кризы, необходимо определить характер патологии – первичный (связанный с нарушением нервной регуляции) или вторичный (вследствие заболеваний внутренних органов). Для этого назначают клинический анализ крови и общий анализ мочи, анализ мочи по Нечипоренко, анализ крови на глюкозу, холестерин, креатинин.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вегетососудистая дистония: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Термином «вегетососудистая дистония» (ВСД) врачи обычно описывают ряд симптомов, указывающих на дисбаланс вегетативной нервной системы, который может наблюдаться при различных заболеваниях.
Вегетативная нервная система – это та часть нервной системы, которая регулирует работу внутренних органов, желез внутренней и внешней секреции, кровеносных и лимфатических сосудов. Она поддерживает уровень артериального давления, сократительную способность сердца, работу почек, отвечает за температуру тела, регулирует обменные процессы и т.д.
Вегетативная нервная система состоит из симпатического и парасимпатического отделов, чьи функции по большей части противоположны. Так, влияние симпатического отдела вегетативной нервной системы приводит к учащению сердцебиения во время выполнения физических упражнений или эмоционального напряжения. Активация парасимпатического отдела происходит, когда человек отдыхает – понижается давление, пульс становится реже.
Кроме термина «вегетососудистая дистония» используются и другие, но описывающие те же самые состояния, – «нейроциркуляторная астения» или «нейроциркуляторная дистония» (НЦД).
По сути, ВСД – не заболевание, а синдром, при котором отсутствует органическая патология конкретного органа или системы, а нарушения носят функциональный характер.
В нашей стране ВСД остается одним из самых популярных диагнозов, в то время как в 80% случаев за ним стоят серьезные патологии, на выявление которых должно быть направлено внимание специалистов. Заметим, что за рубежом диагноз «вегетососудистая дистония» практически не звучит.
Международная классификация болезней 10-го пересмотра (МКБ-10) не включает такие диагнозы как «ВСД» и «НЦД» и им не присвоен отдельный код, а МКБ 11-го пересмотра для обозначения функциональных расстройств нервной системы предлагает термин «Нарушения вегетативной нервной системы неуточненные».
Симптомы вегетососудистой дистонии
Пациенты, которым выставляется диагноз «ВСД», «НЦД» или «соматоформная дисфункция вегетативной нервной системы», обычно предъявляют широкий спектр жалоб. Они обращаются к врачу с такими симптомами как ощущение слабости, утомляемость, учащенное сердцебиение или перебои в работе сердца, повышение или снижение артериального давления, периоды нехватки воздуха, повышенная тревожность, раздражительность, пугливость, могут отмечаться даже обмороки, боль или неприятные ощущения в области сердца, дискомфорт в животе, диспепсические расстройства.
За этими жалобами может скрываться ряд серьезных заболеваний (анемия, заболевания щитовидной железы, артериальная гипертензия, ишемическая болезнь сердца, панические атаки, депрессивное или тревожное расстройство, и др.), которые нетрудно пропустить, объясняя симптомы пациента тем, что у него наблюдается расстройство вегетативной нервной системы.
При каких заболеваниях возникает вегетососудистая дистония
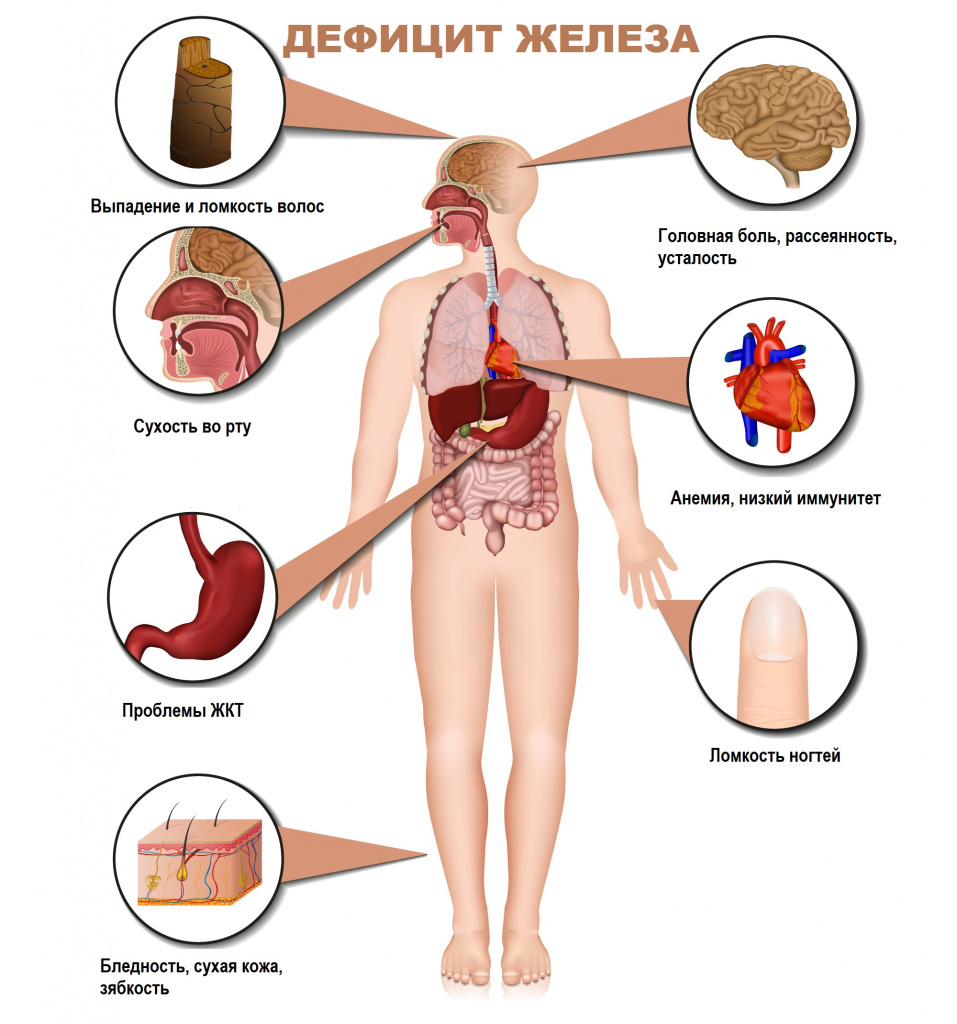
Железодефицитная анемия
Железодефицитная анемия (ЖДА) – это заболевание, характеризующееся снижением содержания железа в сыворотке крови, костном мозге и тканях и приводящее к нарушению синтеза гемоглобина и эритроцитов, развитию трофических расстройств.![Дефицит железа.jpg]()
Для латентного железодефицита характерно истощение запасов железа в организме при нормальном уровне гемоглобина крови. Симптомами латентного дефицита или анемии являются слабость, повышенная утомляемость, сниженная работоспособность, бледность кожных покровов, головная боль, учащенное сердцебиение, низкое артериальное давление, сухость кожи, ломкость волос и ногтей, неприятные ощущения в животе.
Дефицит железа при анемии может быть вызван недостатком его поступления в организм, нарушением усвоения или повышенной потерей.
Основные причины ЖДА у женщин: обильные менструальные кровотечения, беременность, роды (особенно повторные) и лактация. Для женщин в постменопаузе и мужчин основная причина – кровотечения в ЖКТ. Дефицит железа может развиться в период интенсивного роста детей, при следовании растительной диете, после резекции желудка или кишечника, а также в результате нарушения всасывания железа у лиц с воспалительными заболеваниями ЖКТ.
Заболевания щитовидной железы
Нарушение выработки гормонов щитовидной железы (ЩЖ) могут приводить к их избытку (гипертиреоз) или недостатку (гипотиреоз) в крови. При гипотиреозе пациент ощущает апатию и сонливость, быструю утомляемость, снижение памяти, испытывает трудности в концентрации внимания, депрессию, зябкость, плохо переносит холод, у него наблюдается интенсивное выпадение волос, ломкость ногтей, отечность, боль в мышцах, повышение массы тела при сниженном аппетите, запоры. При избыточной выработке гормонов пациенты жалуются на учащенное сердцебиение, тремор конечностей, потливость, чувство жара и плохую переносимость жары, плаксивость, суетливость и раздражительность, снижение массы тела при повышенном аппетите, бессонницу.
У одних пациентов преобладает неврологическая симптоматика, у других повышается артериальное давление, у кого-то ведущими симптомами являются желудочно-кишечные расстройства – тошнота, метеоризм, запоры.
Ряд других соматических заболеваний, например, артериальная гипертензия или ишемическая болезнь сердца, также могут лежать в основе жалоб, которые врач расценивает как дисфункцию вегетативной нервной системы (особенно, если на приеме пациент молодого возраста). Когда обследование не выявляет никаких органических нарушений, а лабораторные анализы находятся в пределах или на границе нормы, это не означает, что пациент «выдумывает» свое плохое самочувствие.
Функциональные расстройства нервной системы могут сопутствовать таким психическим расстройствам как панические атаки, тревожные или депрессивные расстройства и пр.
Паническое расстройство
Паническое расстройство – это распространенное заболевание, имеющее тенденцию к затяжному течению. Оно в 2-3 раза чаще наблюдается у женщин и начинается обычно в молодом возрасте. Основное проявление панического расстройства – повторяющиеся приступы тревоги, которые называют паническими атаками. Паническая атака – это необъяснимый, мучительный приступ плохого самочувствия, который сопровождается различными вегетативными симптомами, страхом и тревогой. Раньше таким пациентам часто выставлялся диагноз «ВСД с кризовым течением» или «симпатоадреналовый криз».Присутствие у пациентов хотя бы четырех из приведенных ниже симптомов должно навести врача на мысль о возможном паническом расстройстве (а в некоторых случаях достаточно и двух):
- пульсация, сильное сердцебиение, учащенный пульс;
- потливость;
- озноб, тремор, ощущение внутренней дрожи;
- ощущение нехватки воздуха, одышка;
- удушье или затрудненное дыхание;
- боль или дискомфорт в левой половине грудной клетки;
- тошнота или дискомфорт в животе;
- ощущение головокружения, неустойчивость, легкость в голове или предобморочное состояние;
- ощущение деперсонализации и непонимание реальности происходящего;
- страх сойти с ума или совершить неконтролируемый поступок;
- страх смерти;
- ощущение онемения или покалывания (парестезии) в конечностях;
- ощущение прохождения по телу волн жара или холода.
Тревога при панической атаке может быть как выраженной, так и едва ощутимой – в этом случае на первый план выходят вегетативные симптомы. Продолжительность приступа составляет 15-30 минут.
Паническое расстройство характеризуется повторным возникновением панических атак, оно не обусловлено действием каких-либо веществ или соматическим заболеванием (нарушением ритма сердца, тиреотоксикозом, гипертоническим кризом), для него характерна постоянная озабоченность человека по поводу повторения атак. Обычно первая атака производит на пациента тягостное впечатление, приводит к постоянной тревоге и ожиданию повторов. Чем катастрофичнее человек оценивает первый эпизод (к примеру, считает, что у него развивается инфаркт или инсульт), тем тяжелее протекает паническое расстройство и тем быстрее могут присоединиться сопутствующие заболевания (депрессия, агорафобия, алкоголизм и др.).
Генерализованное тревожное расстройство
Генерализованное тревожное расстройство (ГТР) – это распространенная и устойчивая тревога и напряжение, которые не вызваны и не ограничены каким-либо окружающими обстоятельствами – так называемая «свободно плавающая тревога». Среди взрослого населения около 5% страдают таким расстройством, чаще пациентами являются женщины. Заболевание обычно проявляется в возрасте 20-35 лет.
ГТР может иметь хроническое течение с периодами обострений и ремиссий. Тревожное состояние при ГТР длится минимум 6 месяцев, не поддается сознательному контролю (пациент не в состоянии подавить тревогу усилием воли или рациональными убеждениями), а интенсивность переживаний несоразмерна с реальностью жизненных обстоятельств.
Основной симптом генерализованного тревожного расстройства – диффузная тревога, не связанная с конкретными ситуациями, то есть пациент постоянно напряжен в ожидании чего-то плохого, беспокоен, озабочен по разным причинам.
Другими симптомами являются раздражительность, повышенная бдительность, больному трудно сосредоточиться, он чувствителен к шуму. Заболеванию свойственно мышечное напряжение, которое сопровождается тремором конечностей, неспособностью расслабиться, повышенным мышечным тонусом, головной болью, ноющими мышечными болями.
При генерализованном тревожном расстройстве очень распространены симптомы, связанные с повышенной активностью вегетативной нервной системы: сухость во рту, трудности при проглатывании пищи и воды, дискомфорт в животе, метеоризм, диарея, тошнота. Пациенты жалуются, что им тяжело делать вдох, ощущают дискомфорт в области сердца, перебои в его работе, пульсацию шейных сосудов. Кроме того, описаны случай нарушения эрекции, снижения либидо, задержки менструации, учащенного мочеиспускания.
Депрессивное расстройство
Депрессия – одно из самых распространенных расстройств психики. Эпизоды депрессии характеризуются ежедневным плохим настроением и длятся не менее 2 недель. У пациента наблюдается снижение интереса к работе, семье, повышенная утомляемость. Человеку в депрессивном эпизоде трудно сосредоточиться, у него занижена самооценка, он пессимистичен, у него нарушаются аппетит и сон.
Депрессия может проходить в так называемой скрытой форме, когда на первый план выходит не сниженное настроение, а ощущение физического нездоровья.
Пациенты жалуются на отсутствие сил, разбитость, недомогание, отмечают появление неприятных ощущений или боли в теле, учащенное сердцебиение, тошноту, повышенную потливость. Врачи в таких случаях назначают ряд обследований и консультаций, и в случае обнаружения даже незначительных отклонений от нормы, никак не связанных с текущим состоянием пациента, начинают его лечить. Неправильно назначенное лечение не приводит к облегчению состояния пациента, но может стать причиной побочных эффектов и повысить тревожность. Именно таким пациентам часто ставят диагнозы «вегетососудистая дистония», «остеохондроз позвоночника», «кардионевроз» и др. Но если эти пациенты приходят на прием к психиатру, то обычно врач сразу понимает, что перед ним человек с депрессивным расстройством и назначает психофармакологическое лечение.
Диагностика при вегетососудистой дистонии
При подозрении на нарушения обмена железа в организме необходимо провести следующие обследования:-
общий анализ крови с определением гематокрита, уровня эритроцитов в крови, исследование уровня ретикулоцитов в крови с определением среднего содержания и средней концентрации гемоглобина в эритроцитах, определение размеров эритроцитов;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Что такое баланопостит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ахмерова Надира Минисалимовича, уролога со стажем в 28 лет.
Над статьей доктора Ахмерова Надира Минисалимовича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
![Ахмеров Надир Минисалимович, уролог, врач узи - Севастополь]()
Определение болезни. Причины заболевания
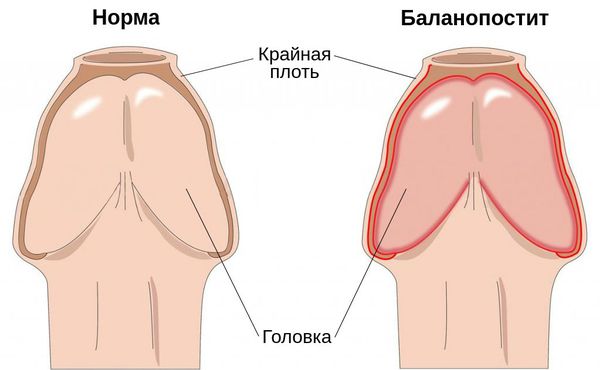
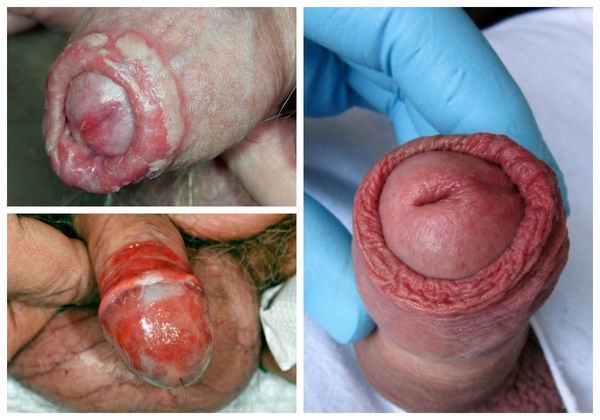
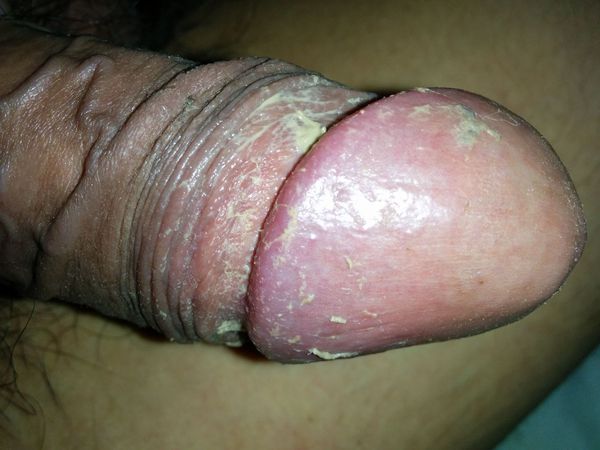
Баланопостит — это воспаление крайней плоти и головки полового члена, чаще всего инфекционного характера. Проявляется покраснением, отёком, зудом и жжением поражённой области.
![Головка и крайняя плоть: норма и воспаление]()
Заболевание является распространённым и встречается в любой возрастной группе. На его долю приходится 47 % случаев среди всех поражений кожи полового члена и 11 % случаев среди всех обращений в кабинеты уролога и венеролога [1] .
Причина болезни — инфекционные агенты, проникшие в кожу головки и крайней плоти. Причём инфекция может быть как банальной (стафилококки, стрептококки и др.), так и связанной с заболеваниями, передающимися половым путём.
Часто баланопостит возникает как осложнение основного заболевания (например уретрита или простатита ). Также он может являться индикатором наличия серьёзной эндокринной патологии (сахарного диабета) или приобретённого иммунодефицита, в том числе заболеваний, ассоциированных с ВИЧ-инфекцией ( наркомании и вирусного гепатита и др.).
Лёгкому проникновению инфекции и быстрому развитию воспаления способствуют определённые анатомические и физиологические особенности поражаемой области:
- относительно тонкий эпидермис (наружный слой кожи);
- выраженное кровоснабжение;
- рыхлость подлежащего соединительнотканного слоя;
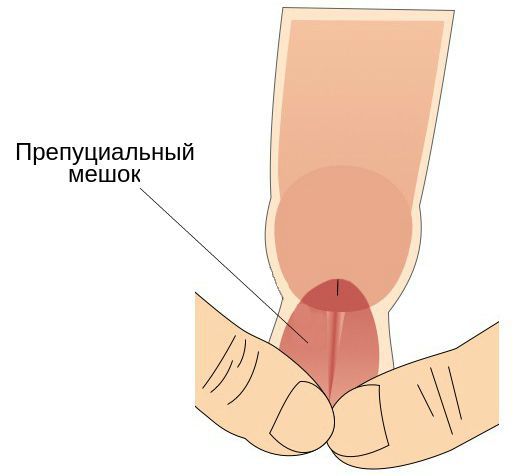
- наличие препуциального мешка, который содержит выделения смегмальных (сальных) желёз, необходимых для сохранения эластичности головки полового члена.
![Препуциальный мешок]()
Также имеет значение недостаточная или избыточная гигиена половых органов, частые незащищённые половые контакты, наличие сопутствующих заболеваний (например атеросклероза или дерматитов) и работа в тяжёлых условиях (связанная с высокой температурой и загрязнениями) [2] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы баланопостита
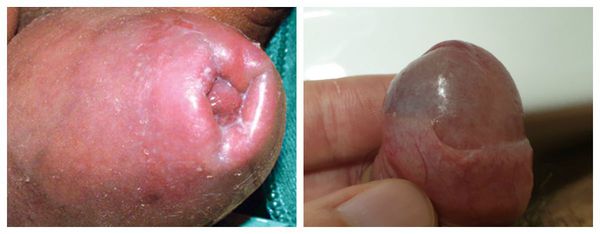
Проявления баланопостита в целом не отличаются от воспалительных симптомов других локализаций. Чаще всего заболевание характеризуется триадой признаков воспаления : отёком, болью и покраснением. Однако вместо болевого синдрома при баланопостите обычно появляется зуд и жжение в поражённой области. На месте воспалительных очагов очень часто образуются эрозии (поверхностные раны), покрытые выделениями и налётом белого или жёлто-зелёного цвета [3] .
![Признаки баланопостита]()
Один из важных диагностических признаков болезни — усиление симптомов во время и после полового акта . За счёт механического раздражения воспалённой кожи возникает покраснение, налёт или зуд. Также симптомы баланопостита могут усиливаться во время и после мочеиспускания.
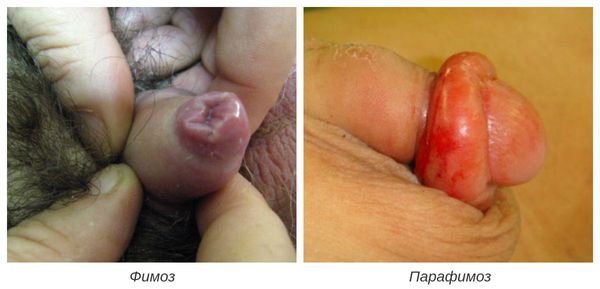
Серьёзным симптомом выраженной воспалительной реакции является затруднённое и болезненное обнажение головки. Оно связано не только с самим воспалением, но и с осложнениями в виде воспалительных спаек и фимоза (сужения крайней плоти). Чаще всего спайки возникают у детей. Они образуются через несколько дней после начала заболевания и прогрессируют в случае позднего обращения к врачу.
![Спайки и сужение крайней плоти в связи с воспалением и отёком]()
Патогенез баланопостита
Головка, внутренний листок крайней плоти и образуемый ими препуциальный мешок являются единым анатомическим образованием. В состоянии покоя у необрезанных мужчин головка находится внутри препуциального мешка, который защищает её от внешних травматических и температурных факторов [4] . Во внутреннем листке крайней плоти содержится большое количество сальных желёз. Секрет, который они вырабатывают, увлажняет и смазывает головку для её беспрепятственного обнажения при потребности. Во время эрекции за счёт увеличения полового члена и расправления крайней плоти головка обнажается, а препуциальный мешок исчезает.
Такие о собенности строения полового члена у необрезанных мужчин способствует развитию баланопостита [5] . Также к предрасполагающим факторам относятся суженное отверстие препуциального мешка и избыточная (удлинённая) крайняя плоть, которая даже при максимальной эрекции покрывает головку полностью или частично. Несмотря на отсутствие перечисленных факторов, у обрезанных мужчин также возникает баланопостит , хотя реже, чем у необрезанных.
Другим фактором, способствующим развитию болезни, является плохая гигиена. При этом в полости препуциального мешка скапливается так называемая смегма. Она является смесью выделений сальных желёз, лейкоцитов и слущенного эпителия. В норме смегма постоянно обновляется за счёт гигиены или регулярной половой жизни. При нарушении процессов обновления она скапливается и становится прекрасной средой для размножения микроорганизмов и развития воспаления окружающих тканей.
![Скопление смегмы под крайней плотью]()
Процесс в оспаления в итоге приводит к нарушению функции полового члена. В начале болезни возникает покраснение, которое сопровождается зудом или жжением, в некоторых случаях — появлением налёта. Затем присоединяется отёк, возникает боль. В итоге заболевание приводит к невозможности вести половую жизнь, а при самом неблагоприятном развитии — к острой задержке мочеиспускания.
Классификация и стадии развития баланопостита
Классификаций баланопостита довольно много, так как исследованием этого заболевания занимаются врачи нескольких специальностей: урологи, андрологи, дерматовенерологи, хирурги и педиатры. Наиболее полно этиологическую и клиническую картину болезни отображает классификация, представленная Британской ассоциацией сексуального здоровья и ВИЧ (BASHH). Она рекомендована для практического применения в странах Европы [6] .
Согласно классификации BASHH, выделяют два типа баланопостита: инфекционный и неинфекционный . Инфекционный баланопостит, в зависимости от причинного фактора, разделяют на восемь подтипов:
- Candida albicans. Грибы этого рода являются частой причиной баланопостита ввиду их широкого распространения у женщин, нерационального применения антибиотиков и увеличения частоты вторичных иммунодефицитов . Обычно Candida albicans передаются половым путём. Но бывают случаи заражения, не связанные с сексуальной активностью: при сахарном диабете или после антибиотикотерапии [10][12] .
- Trichomonas vaginalis . Трихомонады являются простейшими микроорганизмами. Они паразитируют в половых органах как мужчин, так и женщин. Передаются половым путём [13] .
- Streptococcus (A, B). Стрептококки могут бессимптомно присутствовать в половой сфере, но при заболевании их концентрация резко увеличивается [15] .
- Anaerobes (бактероиды, фузобактерии, актиномицеты, клостридии). Обнаружение анаэробов на коже головки полового члена часто ассоциируется с хроническим неспецифическим уретритом и баланопоститом. Причём в основном развитие этих заболеваний связано не с одним видом возбудителей, а сразу с несколькими (т. е. с микст-инфекцией).
- Gardnerella vaginalis . Гарднереллёз довольно часто становится причиной воспалительных реакций половых органов. Распространённость G. vaginalis среди урологических больных в целом составляет 8 %, а при баланопостите, не обусловленном Candida — до 31 % [14] .
- Staphylococcus aureus . Наличие золотистого стафилококка часто не вызывает никаких симптомов, но в некоторых случаях может стать причиной болезни [16] .
- Treponema pallidum . При локализации первичного очага инфекции на головке или крайней плоти бледная трепонема вызывает баланопостит, но уже специфический — ассоциированный с сифилисом .
- Herpes simplex virus . Вирус простого герпеса 1-го и 2-го типа тоже может быть причиной воспаления [18] .
Неинфекционные баланопоститы делятся на два подтипа:
- обусловленные заболеваниями кожи — склеротическим лихеном, баланопоститом Зуна, красным плоским лишаём , контактным аллергическим дерматитом , псориазом и др.;
- обусловленные другими причинами — травмами, раздражением, несоблюдением гигиены и др.
Осложнения баланопостита
К осложнениям баланопостита относятся:
-
; ; ;
- некроз головки полового члена;
- паховый лимфангиит и лимфаденит.
Фимоз — кольцевидное сужение крайней плоти, препятствующее обнажению головки. Его развитие связано с образованием рубцовой ткани и потерей эластичности крайней плоти. Особенно часто он возникает при рецидивирующем или торпидном (вялотекущем, длительном) течении баланопостита, а также при его сочетании с системными заболеваниями (в частности с сахарным диабетом). В редких случаях при выраженном сужении крайней плоти возникает хроническая задержка мочеиспускания, требующая неотложного лечения.
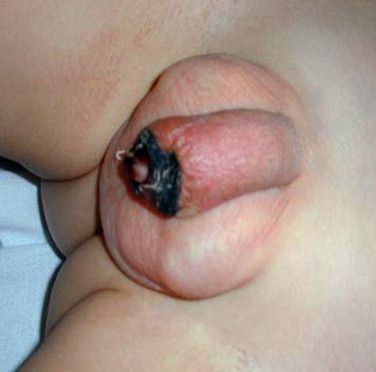
Некроз головки полового члена — р едкое, но грозное осложнение. Чаще всего связано с наличием анаэробной инфекции, в частности фузобактерий [17] . Молниеносное течение этого осложнения, так называемая гангрена Фурнье , может привести к гибели пациента. На начальной стадии гангрена Фурнье проявляется в виде обычного баланопостита. Её особенностью является быстрое распространение воспаления в виде покраснения, отёка и крепитации тканей (их потрескивания при нажатии), а также образование массивного некроза гениталий. Она возникает, как правило, на фоне выраженных иммунодефицитных состояний (в т. ч. хронического алкоголизма , ВИЧ-инфекции ) и сопровождается мощнейшей интоксикацией.
Стриктура уретры — сужение мочеиспускательного канала. Возникает при длительно протекающем баланопостите либо в связи с наличием специфического возбудителя, вызывающего активное деление клеток. Проявляется затруднённым мочеиспусканием и неполным опорожнением мочевого пузыря. Способствует развитию хронической инфекции мочевыводящих путей (циститу, пиелонефриту, гидронефрозу) и даже хронической почечной недостаточности.
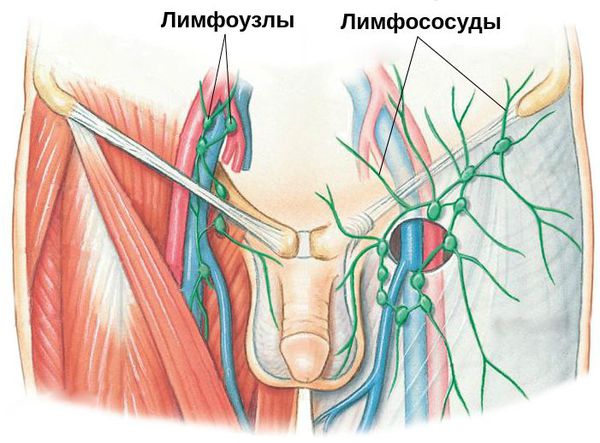
Паховый лимфаденит и лимфангиит — воспаление паховых лимфатических узлов и сосудов. Данное осложнение свидетельствует о распространении инфекции за пределы поражённого органа. Как правило, оно требует коррекции проводимых лечебных мероприятий.
Диагностика баланопостита
Постановка первичного диагноза на основе жалоб, данных анамнеза и визуального осмотра обычно не вызывает затруднений. Самыми частыми симптомами баланопостита являются: покраснение и отёк головки и крайней плоти, зуд и жжение в месте поражения. Иногда отмечается боль, появление налёта или выделений на головке, болезненное мочеиспускание, затруднение или невозможность обнажения или вправления головки полового члена. Также могут присутствовать язвенные дефекты, болезненность и покраснение в проекции паховых лимфоузлов. В редких случаях отмечается ухудшение общего самочувствия, повышение температуры от 37,0-37,9 ℃ и выше с присоединением озноба.
Для выявления причинного фактора и состояний, способствующих развитию или рецидивированию заболевания, требуются дополнительные методы обследования [16] .
Основные :
- бактериологический анализ отделяемого из головки или крайней плоти на аэробную флору и грибы рода Candida (бакпосев);
- скрининговое исследование методом ПЦР (полимеразной цепной реакции) на инфекции, передаваемые половым путём;
- анализы крови и мочи на глюкозу для исключения или подтверждения сахарного диабета;
- клинический анализ крови;
- серологическая диагностика сифилиса — поиск антител к бледной трепонеме.
Дополнительные :
- консультация дерматолога для исключения дерматитов или аллергических заболеваний, сопровождающихся высыпаниями на головке полового члена;
- консультация эндокринолога при выявлении повышенного уровня глюкозы;
- биопсия кожи головки или крайней плоти в случае подозрения на злокачественный процесс или при торпидном течении заболевания.
Лечение баланопостита
Тактика лечения зависит от стадии развития процесса, наличия осложнений или сопутствующих заболеваний.
При неосложнённом баланопостите, который возник впервые, показана местная терапия в виде нанесения растворов или лечебных мазей на место поражения. Выбор лекарственного средства зависит от вида предполагаемого или подтверждённого возбудителя [9] [11] . Это могут быть антибактериальные, противогрибковые или противовирусные препараты.
В случае рецидива заболевания или выраженной воспалительной реакции, особенно при повышении температуры тела, показано назначение соответствующих лекарств в виде таблеток, капсул или инъекций. При этом необходимо учитывать результаты обследований по определению вида возбудителя. В случае выявления сахарного диабета обязательно назначение препаратов, снижающих уровень глюкозы в крови.
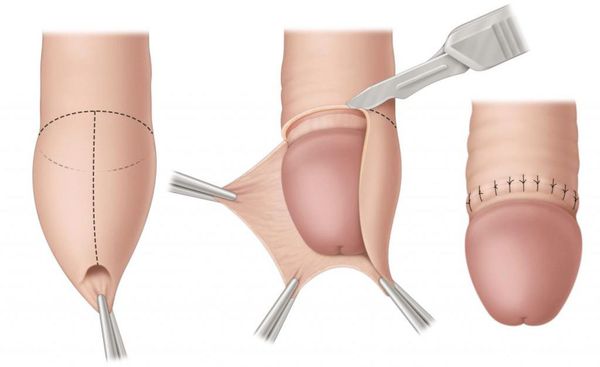
Некоторые осложнения баланопостита требуют операционного лечения. При развитии фимоза показана циркумцизия, или обрезание. При этом вмешательстве удаляется рубцово-изменённая крайняя плоть, после чего накладываются швы. В результате головка становится полностью обнажённой. Эту же операцию рекомендуют при большом количестве рецидивов. Эффективность циркумцизии доказана в ряде исследований [19] [20] [21] [22] .
В случае парафимоза проводится операция по рассечению ущемляющего кольца и вправлению головки.
Тактика лечения стриктуры уретры зависит от расположения и размеров стеноза. Для расширения уретры потребуется меатотомия — рассечение наружного отверстия мочеиспускательного канала с наложением швов. При большой протяжённости стриктуры показана пластика уретры.
Однако большинство осложнений и рецидивов заболевания удаётся избежать благодаря своевременному обращению к врачу и проведённому медикаментозному лечению.
Прогноз. Профилактика
Прогноз чаще всего благоприятный. В случае точного выяснения причины заболевания и вовремя начатой терапии наступает полное излечение. Однако при отсутствии лечения или наличии сопутствующей патологии (например сахарного диабета) не исключается появление осложнений, которые потребуют коррекции, в частности оперативного вмешательства. При развитии такого осложнения, как гангрена Фурнье, летальность составляет, по данным разных авторов, от 4 до 54 % [23] .
Профилактика баланопостита, как ни странно, начинается с младенчества. Она заключается в гигиене наружных половых органов. В первые годы жизни ребёнка она проводится родителями, затем прививается детям в виде соблюдения элементарных санитарно-гигиенических правил.
Также нужно уделять внимание вопросам раскрытия головки. Дело в том, что у младенцев кожа крайней плоти недостаточно растяжима, поэтому до 5-6-летнего возраста головка раскрывается не у всех мальчиков [8] . Данный физиологический фимоз не является заболеванием. Однако если в дальнейшем головка по-прежнему не раскрывается — это повод обратиться к врачу.
После начала половой жизни микрофлора половых органов может измениться. Любые новые бактерии, грибки и вирусы, проникающие в организм мужчины во время незащищённых половых актов, способствуют истощению его защитных сил и возникновению инфекции. Поэтому важным средством профилактики баланопостита, равно как и инфекций, передающихся половым путём, является использование презервативов.
Не менее важным средством профилактики баланопостита является соблюдение гигиенических правил у взрослых. Так называемая "болезнь грязных рук" возможна в любом возрасте. Чтобы избежать занесения инфекции, нужно не только мыть руки перед мочеиспусканием (особенно если приходится работать в антисанитарных условиях), но и регулярно принимать душ или ванну, тщательно промывая головку и крайнюю плоть.
Так как баланопостит является первым проявлением некоторых соматических заболеваний, необходимо не реже одного раза в год осуществлять контроль общего холестерина и глюкозы в крови для исключения скрытых микрососудистых нарушений.
Читайте также: