При ожогах какой степени применяется пересадка кожи
Обновлено: 23.04.2024
Пересадка кожи при ожогах век. Рекомендации
Наряду с описанными в предыдущих статьях методами комплексного (общего и местного) консервативного лечения ожогов органа зрения следует при наличии показаний применять также хирургические методы.
При глубоких ожогах век (III степени) некоторые офталмологи, в соответствии с взглядами общих хирургов, рекомендуют производить возможно более раннюю пересадку кожи (Дюк-Элдер и др.). Целью операции является ускорить излечение и предупредить развитие на месте ожогов грубых рубцов, могущих вызвать тяжелые нарушения формы и функции век (выворот, лагофталм).
Лихей и др. считают, что пересадка кожи на здоровые грануляции возможна, примерно, через 3 недели после ожога, если некротический струп к этому времени отделился. Если же рана инфицирована и покрыта избыточными грануляциями, рекомендуется иссечь все некротические ткани и в течение нескольких дней держать рану под часто сменяемым влажным компрессом с физиологическим раствором, а затем срезать все избыточные грануляции (до плотной основы) и таким образом подготовить рану для покрытия ее нежным трансплантатом.
Наилучшее приживление свободного лоскута кожи на чистой гранулирующей поверхности век и лица получается в тех случаях, когда для трансплантации используется послойный (расщепленный) лоскут кожи, взятый дерматомом не во всю ее толщу. Он приживает не только на грануляциях, но даже на надкостнице. Однако такой лоскут недостаточно эластичен и в косметическом отношении несколько уступает лоскуту, взятому во всю толщу кожи (более толстый лоскут меньше сморщивается). Чтобы получить хорошее приживление лоскута, взятого во всю толщу кожи, рекомендуется производить пересадку после полного иссечения грануляций (в пределах здоровой кожи). Это можно сделать только при небольшой площади пораженного участка.
Таковы условия, которые следует соблюдать при ранней отсроченной пластике, выполняемой при наличии грануляций (через 2—3 недели после ожога). Однако в части случаев возможна и целесообразна не только отсроченная, но и первичная пластика при ожогах век III степени (если площадь ожога невелика и общее состояние пострадавшего позволяет производить такую операцию) . Немедленное и полное иссечение некротического участка превращает его в чистую рану, и закрытие такой раны лоскутом кожи во всю толщу может закончиться первичным заживлением и быстрым восстановлением функции века.
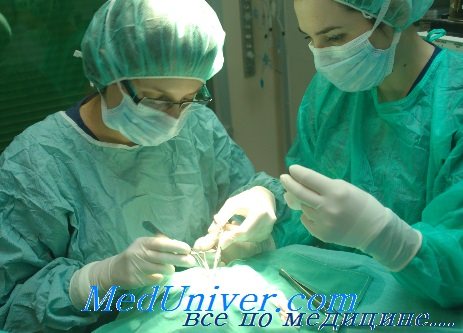
Эффект первичной пластики кожи при ожогах века тем лучше, чем раньше она производится (оптимальный срок — первые сутки). Лоскут хорошо приживает, если некротические ткани удалены полностью, а окружающие ткани еще не воспалены. Кровотечение в операционной ране должно быть тщательно остановлено. Временное сшивание век матрацными швами улучшает условия приживления свободного трансплантата кожи.
Не исключено, что раннее профилактическое применение антибиотиков и адренокортикотропного гормона, задерживая развитие воспалительной реакции, может удлинить (до 2—3 дней) оптимальный срок для производства первичной пластики при ожогах век III степени. При таких обстоятельствах можно и целесообразно использовать этот эффективный способ лечения ожогов век не только в мирное, но и в военное время, в условиях этапного лечения.
Все же, по-видимому, более широкое применение в специализированных госпиталях армейского и фронтового районов должен найти метод ранней отсроченной пластики, т. е. пересадка кожных лоскутов на гранулирующие поверхности (после ожогов век и лица).
При ожогах конъюнктивы и роговицы также далеко не всегда можно ограничиться медикаментозным лечением. Если имеется тенденция к образованию склеек между веком и глазным яблоком, нужно осторожно, но настойчиво разделять их стеклянной палочкой. Однако такой способ не всегда достаточен для профилактики симблефарона даже при ожогах II степени и вовсе не надежен при более глубоких ожогах конъюнктивы.
Поэтому в последние годы было предложено разобщать обожженные поверхности с помощью целлулоидной пластинки, по форме соответствующей передней поверхности глазного яблока (Э. Э. Андрезен, Э. А. Лебединская и Е. О. Ривкина). Пластинка изготовляется из отмытой фото- или рентгенопленки, которой придают нужную форму с помощью штампа. Края пластинки должны достигать сводов конъюнктивального мешка, а в центре пластинки вырезают круглое отверстие диаметром 10 мм (для роговицы). Пластинку нужно вынимать, дезинфицировать и снова вставлять через каждые 5—6 дней до тех пор, пока флюоресциновая проба не покажет, что обожженные поверхности покрылись эпителием.
Были предложены и другие способы профилактики симблефарона при ожогах глаз. С этой целью между веком и глазным яблоком рекомендуют закладывать вырезанную по форме и величине века прокладку из очень тонкой резины (Лихей, Я. Г. Хазаров) или из компрессной бумаги (Г. Я. Зурабова). Эти прокладки должны фиксироваться одним или двумя матрацными швами, проводимыми через свод конъюнктивы и толщу века на кожу.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Категории МКБ: Последующая помощь с применением восстановительной хирургии неуточненная (Z42.9), Термический ожог 50-59% поверхности тела (T31.5), Термический ожог 60-69% поверхности тела (T31.6), Термический ожог 70-79% поверхности тела (T31.7), Термический ожог 80-89% поверхности тела (T31.8), Термический ожог 90% поверхности тела или более (T31.9)
Общая информация
Краткое описание
Приложение к приказу
Министерства здравоохранения
Республики Беларусь
24.03.2011 №293
КЛИНИЧЕСКИЙ ПРОТОКОЛ
лечения глубоких ожогов кожи методом трансплантации аутологичной (собственной, аутокожи) или донорской: консервированной кадаверной
кожи (аллокожи)
1. Кожа - самый большой орган человеческого тела и занимает около 1,6-2,2 м поверхности. Потеря значительной части кожного покрова может быть несовместимой с жизнью. Поэтому, восстановление утраченного кожного покрова является основной задачей в лечении больных с глубокими ожогами. Все другие мероприятия в комплексе общего и местного лечения направлены на подготовку к трансплантации кожи.
2. Возрастная категория: детское и взрослое население.
3. Основным юридическим документом, регламентирующим трансплантацию кожи, является Закон Республики Беларусь от 4 марта 1997 года «О трансплантации органов и тканей человека» (Ведамасщ Нацыянальнага сходу Рэспублта Беларусь, 1997 г., №9, ст.196) в новой редакции «Изменения и дополнения: Закон Республики Беларусь от 9 января 2007 г. №207-3 (Национальный реестр правовых актов Республики Беларусь, 2007 г., №15, 2/1304).
4. Выделяют 3 основных вида трансплантации кожи:
аутологичная трансплантация - трансплантация собственной кожи (далее - аутокожи);
аллогенная трансплантация - трансплантация консервированной кадаверной кожи, лиофилизированной свиной кожи (далее — аллокожи).
Выбор вида трансплантации кожи определяется конкретной клинической ситуацией.
5. Трансплантация аутокожи выполняется для восстановления кожного покрова после удаления некротического струпа и подготовки ран при ожогах ШБ - IV степени, а так же при ранах другой этиологии - после травм и гнойно-некротических процессов.
6. Трансплантация аллокожи применяется для временного закрытия ожогов ША - ШБ - IV степени после удаления ожогового струпа, ран травматического и послеоперационного происхождения, дефектов кожи после гнойно-некротических процессов, в том числе, и при дефиците собственных донорских ресурсов.
7. Трансплантация кожи на площади 5% и более поверхности тела одномоментно проводится только в специализированных отделениях.
8. Заготовка, консервация, стерилизация, лабораторный контроль качества, замораживание и хранение аллокожи производится отделом биотрансплантатов Государственной службы медицинских судебных экспертиз.
9. Консервированная аллокожа выдается по заявкам специализированных ожоговых отделений организаций здравоохранения из банка тканей отдела биотрансплантатов Г осударственной службы медицинских судебных экспертиз в стерильных герметичных пластиковых пакетах, с этикеткой на каждом пакете, с указанием номера донора, даты заготовки, толщины и площади трансплантатов.
10. Пакеты с консервированной замороженной аллокожей доставляются из отдела биотрансплантатов Государственной службы медицинских судебных экспертиз в организации здравоохранения в изотермических контейнерах не позднее одних суток до применения, хранятся в морозильных камерах бытовых холодильников.
Лечение
ПОКАЗАНИЯ К ТРАНСПЛАНТАЦИИ
АУТОКОЖИ, АЛЛОКОЖИ
11. Показаниями к трансплантации аутокожи являются:
ожоги ШБ - IV степени любой площади;
раны другой этиологии: после оперативных вмешательств, травм, гнойно-воспалительных процессов, трофические язвы.
12. Показаниями к применению трансплантации аллокожи при лечении ожогов являются:
12.1. ожоги ШБ - IV степени на площади более 10% поверхности тела при невозможности одномоментной аутотрансплантации кожи в связи с обильным кровотечением во время некрэктомии или невозможности радикальной некрэктомии.
12.2. дефицит собственных донорских ресурсов кожи;
12.3. невозможность одномоментно с некрэктомией выполнить аутотрансплантацию кожи в связи с тяжестью состояния больного;
12.4. как временное покрытие между этапами трансплантации аутокожи;
12.5. при ожогах III А степени после тангенциальных некрэктомий для ускорения эпителизации ожоговых ран;
12.6. во время подготовки гранулирующих ран к аутотрансплантации кожи у больных с вялотекущим раневым процессом со сменой аллотрансплантатов на перевязках по мере необходимости.
ПОДГОТОВКА РАН К ТРАНСПЛАНТАЦИИ КОЖИ
13. Общее состояние, возраст пострадавшего, обширность поражения и локализация ожогов, наличие донорских ресурсов кожи и состояние воспринимающего ложа имеют решающее значение при установлении сроков проведение оперативного вмешательства и способа восстановления кожного покрова.
14. Трансплантация кожи должна проводиться на раны без наличия очагов некроза и гнойного отделяемого. Это достигается проведением радикальной некрэктомии и последующим лечением и подготовкой ран.
15. Предоперационное обследование пациентов проводится в соответствии с клиническим протоколом диагностики, лечения и медицинской реабилитации пациентов с термическими поражениями и их последствиями (примечания в конце текста).
16. Проведение подготовки ран к трансплантации кожи - хирургической некрэктомии возможно при отсутствии противопоказаний. Противопоказаниями к проведению некрэктомии являются:
16.1. наличие признаков шока - гипотензия и тахикардия (с учетом возрастных норм артериального давления и частоты сердечных сокращений), анурия либо олигоурия, гипотермия, гемоконцентрация;
16.2. синдром диссеминированного внутрисосудистого свертывания крови в переходной и гипокоагуляционной стадиях (фибриноген менее 3 г/л или более 7 г/л, протромбин менее 70% или более 120%, тромбиновое время более 16 сек, антитромбин-Ш - менее 75%, АЧТВ более 37 сек);
16.3. тромбоцитопения менее 120х10 9 /л;
16.4. анемия менее 110 г/л.
17. Общая подготовка пациента к операции включает:
17.1. анальгезию и антибактериальную терапию при наличии показаний и в соответствии с клиническим протоколом диагностики, лечения и медицинской реабилитации пациентов с термическими поражениями и их последствиями (приложение 1 к приказу М3 РБ №781 от 07.08.2009);
17.2. коррекцию анемии, гемостаза, и водно-электролитного баланса - трансфузия эритроцитной массы, свежезамороженной плазмы, криопреципитата, концентрата тромбоцитов, переливание водно-электролитных растворов в необходимом количестве до достижения следующих параметров системы крови и гемостаза:
17.3. нутритивную поддержку:
энтерально, включая расширение лечебных столов дополнительным питанием до необходимого калоража; применение, при наличии показаний, питательных смесей для ожоговых больных; использование зондового питания при невозможности обеспечения приема пищи или достижения необходимого суточного калоража естественным путем;
парентерально, при наличии показаний, с учетом возрастной потребности, под контролем гликемии и потерь азота с мочой, с использованием концентрированных растворов глюкозы, растворов аминокислот, жировых эмульсий, комбинированных препаратов для парентерального питания, витаминов и микроэлементов;
17.4. комплексную терапию, направленную на устранение тканевой гипоксии и восстановление микроциркуляции в ране и окружающих тканях, включающую, при наличии показаний, применение низко- и среднемолекулярных декстранов, дезаггрегантов (учитывая возможное негативное воздействие антитромбоцитарных препаратов), гипербарическую оксигенацию.
18. При невозможности выполнения одномоментного с некрэктомией закрытия ран путем несвободной кожной пластики или трансплантации кожи проводится подготовка гранулирующих ран до появления всех доступных для оценки критериев готовности ран к трансплантации кожи. Клиническими критериями готовности гранулирующих ран к трансплантации кожи являются:
отсутствие некротических тканей на участке раны, подготовленной к трансплантации;
отсутствие выраженной экссудации - раневое отделяемое (гнойный экссудат) только на повязке;
грануляции макроскопически равномерные, мелкозернистые (отпечаток марлевой сетки на поверхности грануляционной ткани), розовые или красные, без выраженной кровоточивости;
выраженная адгезивность гранулирующих ран (прилипание к грануляциям сухого марлевого шарика);
наличие активной краевой эпителизации.
19. В процессе подготовки гранулирующих ран к трансплантации кожи проводится местная терапия в виде:
повязочного метода ведения ран с использованием растворов антисептиков, антибактериальных мазей на водорастворимой основе, кремов сульфаниламидных производных серебра, раневых покрытий. Применение того или иного антибактериального препарата производится под контролем бактериологического исследования ран с определением качественного и количественного состава микрофлоры с антибиотикограммой;
аппаратного воздействия на рану с использованием эффекта ультразвуковой кавитации и гидрохирургических систем при необходимости под общей или регионарной анестезией.
20. Перед проведением первого этапа подготовки ран к трансплантации кожи - хирургической некрэктомии необходимо:
определить сроки и объем операции (максимально допустимую в текущий момент площадь иссечения);
выбрать метод проведения некрэктомии; прогнозировать предполагаемую кровопотерю; избрать необходимые методы гемостаза;
подготовить достаточное количество трансфузионных сред для восполнения кровопотери и коррекции гемостаза;
избрать методы закрытия образовавшихся раневых дефектов в зависимости от их локализации, площади и глубины.
Предполагаемый план операции изложить в медицинской карте стационарного больного.
21. Для предотвращения интраоперационной гипотермии пациента необходимо применение систем обогрева тела пациента и инфузионных сред.
22. Некрэктомия может сопровождатся значительной кровопотерей. При ее выполнении во второй или третьей стадиях ДВС- синдрома и при тромбоцитопении величина кровопотери может достигать критических величин и являться причиной гибели пациента интраоперационно или в раннем послеоперационном периоде. С целью уменьшения объема кровопотери необходимо:
в предоперационном периоде непосредственно перед оперативным вмешательством кроме планового рассчитанного объема инфузионной терапии дополнительно провести инфузию изотонического электролитного раствора в необходимом объеме (учитывая возрастные ограничения и состояние гемодинамики) с целью гемодилюции;
выполнять некрэктомию на конечности под жгутом;
производить инфильтрацию мягких тканей в области вмешательства 0,9% раствором хлорида натрия с добавлением эпинефрина в концентрации 1 : 200 000;
при выполнении иссечения осуществлять гемостаз аппаратными методами, не допускающими образования значительного по глубине и площади коагуляционного некроза, в связи с невозможностью последующей трансплантации кожи на вновь образовавшийся коагуляционный некроз;
после иссечения остановку капиллярного кровотечения из раны осуществлять аппликацией на источник кровотечения салфеток с эпинефрином разведенным на 0,9% растворе хлорида натрия в концентрации 1 : 100 000, гемостатических препаратов и покрытий.
23. Для восполнения кровопотери наряду с инфузией растворов электролитов и синтетических коллоидов проводится трансфузия эритроцитной массы и свежезамороженной плазмы. Объем трансфузии зависит от обширности некрэктомии и величины кровопотери. Задачей восполнения кровопотери является достижение параметров системы крови и гемостаза указанных в пункте 17.2 настоящего протокола.
ТЕХНИЧЕСКОЕ ВЫПОЛНЕНИЕ ТРАНСПЛАНТАЦИИ АУТОКОЖИ
И АЛЛОКОЖИ НА РАНЫ
24. Выполнение трансплантации кожи возможно при наличии определенных условий:
25. Трансплантация аутокожи и аллокожи на раны выполняется в условиях операционной, под анестезией, метод которой определяется конкретной клинической ситуацией.
26. Для предотвращения интраоперационной гипотермии пациента необходимо применение систем обогрева тела пациента и инфузионных сред.
27. Забор аутотрансплантатов осуществляется с предварительно обработанных согласно общехирургических правил, неповрежденных или эпителизировавшихся участков кожных покровов, дерматомами с толщиной трансплантата 0,2 - 0,7 мм. Общая площадь трансплантатов должна соответствовать площади раневого дефекта подлежащего закрытию при данной операции с учетом возможностей экспансивной пластики сетчатыми трансплантатами.
28. Для уменьшения кровопотери с донорских ран при заборе трансплантатов большой площади (5 и более процентов поверхности тела) необходимо, перед срезанием кожных трансплантатов, производить инфильтрацию мягких тканей в области вмешательства 0,9% раствором хлорида натрия с добавлением эпинефрина в концентрации 1 : 200 000;
29. При аутотрансплантации на косметически и функционально важных (лицо, шея, кисти, крупные суставы, опорные поверхности стоп) областях трансплантация производится цельным неперфорированным расщепленным трансплантатом. Исключением является дефицит донорских ресурсов и тяжесть состояния пациента.
30. Донорские раны после забора аутотрансплантатов закрываются сухими асептическими повязками с целью дальнейшего ведения ран сухим полуоткрытым методом, либо повязками с антисептическими мазями или кремами, либо раневыми покрытиями, предназначенными для лечения донорских ран.
31. Размораживание аллотрансплантатов производится за 60 минут до трансплантации путем помещения пакетов на полку холодильника при температуре +4 - +8°С на 30 минут. Далее пакеты с аллотрансплантатами доставляются в операционную, вскрываются с соблюдением правил асептики. Трансплантаты извлекаются из пакетов, помещаются в стерильный сосуд и заливаются стерильным 0,9% раствором хлорида натрия комнатной температуры (+22 - +26°С) на 30 минут. При этом через 15-20 минут однократно производится замена 0,9% раствора хлорида натрия на новый раствор; размороженные аллотрансплантаты извлекаются из 0,9% раствора хлорида натрия, распластываются на стерильном столике, удаляется избыток 0,9% раствора хлорида натрия путем промокания стерильными салфетками.
32. Раны перед трансплантацией промываются растворами антисептиков, просушиваются сухими стерильными салфетками.
33. Кожные трансплантаты могут быть использованы цельными, перфорированными скальпелем для создания дренажных отверстий, сетчатыми с коэффициентом перфорации 1:1,5 - 1:2—1:3 и более (полученными при нанесении на кожный трансплантат упорядоченных отверстий с помощью аппарата для перфорации кожных трансплантатов).
34. Кожные трансплантаты свободно укладываются на подготовленные раневые поверхности, при необходимости фиксируются к краям, дну ран и между собой швами, скобами хирургического степлера.
35. Поверх трансплантатов укладываются тугие стерильные влажно-высыхающие повязки с растворами антисептиков и/или атравматические раневые покрытия с последующей фиксацией марлевыми и бинтовыми повязками.
36. После операции пациент доставляется в палату ожогового (хирургического или травматологического) отделения или (в случае тяжелого общего состояния пациента) в отделение реанимации.
ВЕДЕНИЕ ПОСЛЕОПЕРАЦИОННОГО ПЕРИОДА
37. В послеоперационном периоде пациенту проводится терапия и лабораторный мониторинг в соответствии с клиническим протоколом диагностики, лечения и медицинской реабилитации пациентов с термическими поражениями и их последствиями (приложение 1 к приказу М3 РБ №781 от 07.08.2009).
38. Нутритивная поддержка в послеоперационном периоде является важной составляющей лечения. Взрослый пациент должен получить не менее 50-60 ккал/кг массы тела, дети не менее 100 ккал/кг.
39. Для профилактики отторжения трансплантатов используются глюкокортикостероиды местно в виде аэрозоля или раствора нанесенного на повязки. При выполнении трансплантации кожи на площади 10% поверхности тела и более допустимо применение глюкокортикостероидов парентерально и/или энтерально в начальной дозе 1 мг/кг в сутки с последующим снижением до полной отмены.
40. При наличии показаний выполняется иммобилизация оперированного сегмента тела необходимым способом.
41. Сроки проведения первой и последующих перевязок индивидуальны и определяются совокупностью клинических и лабораторных данных о состоянии пациента и течении раневого процесса. При необходимости перевязка проводится в операционной или перевязочной под общей анестезией.
42. После аллотрансплантации кожи в процессе перевязок, по мере отторжения, трансплантаты удаляются, при необходимости проводится повторная аллотрансплантация, а при готовности ран и устранении дефицита донорских ресурсов выполняется аутотрансплантация кожи.
Примечание: Приложение 1 «Клинический протокол диагностики, лечения и медицинской реабилитации пациентов с термическими поражениями и их последствиями» к приказу Министерства здравоохранения Республики Беларусь от 07.08.2009 г. №781 «Об утверждении некоторых клинических протоколов».
Приказ Министерства здравоохранения Республики Беларусь от 27.01.2011 г. №69 «О внесении дополнения в приказ Министерства здравоохранения Республики Беларусь от 7 августа 2009 г. №781»
Основным принципом лечения глубоких ожогов является хирургическое восстановление целостности кожного покрова в зонах глубокого поражения. Наличие глубокого ожога является показанием к хирургическому лечению независимо от сроков получения ожоговой травмы, площади поражения, других клинических и организационных факторов. При «пограничных» ожогах хирургическое лечение используется для создания оптимальных условий для их эпителизации.
2. Профилактика нарушений и восстановление кровоснабжения тканей, прилежащих к зонам глубокого поражения.
4. Восстановление целостности кожного покрова путём хирургического пластического закрытия раневых дефектов.
6. Достижение оптимального функционального и эстетического результата, максимально возможное восстановление качества жизни пострадавшего.
*При протоколировании хирургического вмешательства в обязательном порядке указывается метод, техника выполнения, глубина иссечения, локализация и площадь иссечения и пластики в процентах поверхности тела или в квадратных сантиметрах. Хирургическое операции кодируются согласно «Номенклатуре медицинских услуг».
Хирургическая обработка ожоговой раны - иссечение ожоговых пузырей, отслоенного эпидермиса, поверхностных некротизированных тканей с помощью механической обработки (хирургическим инструментом, щеткой, марлевой салфеткой и др.)*. Цель - очищение и деконтаминация раны. Обязательным условием проведения хирургической обработки является адекватное обезболивание.
*Хирургическая обработка ожоговой раны отличается от туалета ожоговой раны, который предусматривает очищение ожоговой поверхности от загрязнения, инородных тел, отслоенного эпидермиса, экссудата и остатков перевязочных средств, вскрытие и/или удаление ожоговых пузырей с последующей обработкой раны и окружающих кожных покровов растворами детергентов и антисептиков. Туалет ожоговой раны к методам хирургического лечения не относится.
• первичную хирургическую обработку ожоговой раны (ПХО) – первая по счету обработка ожоговой раны. ПХО выполняется в кратчайшие от поступления в стационар сроки, при необходимости – на фоне противошоковой терапии.
• этапную хирургическую обработку ожоговой раны – последующие хирургические обработки ожоговой раны.
Некротомия – рассечение ожогового струпа и глубжележащих тканей (фасцио- и миотомия) до визуально жизнеспособных при глубоких циркулярных ожогах конечностей и шеи, при других глубоких поражениях, когда высок риск сдавления и ишемии формирующимися некротизированными тканями, а также при циркулярных ожогах грудной клетки, ограничивающих ее экскурсию. Цель – декомпрессия, восстановление кровоснабжения тканей, дыхательной экскурсии грудной клетки, диагностика глубины поражения. Некротомия выполняется по экстренным показаниям. Необходим тщательный контроль гемостаза с учётом возможного кровотечения в раннем послеоперационном периоде.
Хирургическая некрэктомия (ХН) - иссечение некротических тканей с использованием хирургических инструментов и оборудования (некротомы, дерматомы, электрохирургические, ультразвуковые, гидрохирургическое аппараты и т.д.). К хирургической некрэктомии также относится дермабразия, при которой удаляются только некротизированный эпидермис и поверхностный слой дермы. Цель – удаление в возможно более ранние сроки нежизнеспособных тканей как подготовка к пластическому закрытию раневого дефекта при глубоких ожогах или создание условий для эпителизации при «пограничных» поражениях.
• первичную хирургическую некрэктомию (ПХН) – выполняемую до развития в ране клинических признаков воспаления;
• этапную хирургическую некрэктомию (ЭХН) – выполняемую в несколько этапов, не на всей площади при обширных зонах глубокого поражения;
• вторичную хирургическую некрэктомию (ВХН) – выполняемую при образовании вторичных некрозов в зонах первичной или отсроченной некрэктомии.
• тангенциальное иссечение, в том числе дермабразия - послойное, «по касательной» удаление некротизированных тканей до визуально жизнеспособных;
• иссечение окаймляющим разрезом – удаление зон глубокого поражения с использованием вертикального разреза на глубину поражения по периметру раны;
• комбинированное иссечение раны – с применением тангенциального иссечения и иссечения окаймляющим разрезом.
*При различной глубине иссечения в разных зонах – указывается вся достигнутая глубина некрэктомии (иссечения) раны.
Хирургическая некрэктомия ожоговой раны, как метод активной хирургической подготовки глубоких ожоговых ран к пластическому закрытию, относится к раннему хирургическому лечению глубоких ожогов. При этом пластическое закрытие раневых дефектов осуществляется сразу, либо в ближайшее время после ранней хирургической подготовки ожоговой раны, но в более короткие сроки, чем при подготовке гранулирующей раны к кожной пластике.
Раннее хирургическое лечение ожоговой травмы является приоритетным, снижает летальность тяжелообожженных, существенно сокращает сроки лечения, позволяет достичь оптимальных функциональных и эстетических результатов лечения и улучшает качество жизни пострадавших от ожогов (уровень доказательств А). Проведение раннего хирургического лечения отвечает современным стандартам лечения и предъявляет высокие требования к организационному, кадровому, материально-техническому и технологическому обеспечению отделения/центра, где проводится лечение пострадавших с ожогами.
Ампутация или дезартикуляция пораженной конечности или ее сегмента - частный вид хирургической некрэктомии, отличающийся техникой ее выполнения.
Хирургическое очищение ожоговой раны – одновременное или этапное инструментальное удаление ожогового струпа, некротических тканей по мере их самостоятельного отторжения или после химического, в том числе ферментативного очищения (некролиза) с последующей подготовкой гранулирующих ран к кожной пластике. Используется при невозможности выполнения первичной (отсроченной) хирургической некрэктомии, связанной с состоянием больного, его отказом от оперативного вмешательства, отсутствием надлежащего организационного, кадрового и материально-технического обеспечения раннего хирургического лечения.
Иссечение грануляций – удаление «незрелых» и патологически изменённых грануляций с использованием хирургических инструментов и оборудования. Цель - подготовка раневой поверхности к пластическому закрытию.
Пластическое закрытие раневого дефекта – хирургическое восстановление анатомической целостности поврежденных кожных покровов и глубжележащих тканей в зонах глубокого ожогового поражения.
a) Местными тканями с дополнительными разрезами или без них, в том числе методом дозированного тканевого растяжения (дермотензии). Дермотензия подразделяется на острую и хроническую, в том числе с использованием экспандеров.
b) Перемещенным лоскутом (островковым, плоским или трубчатым) на постоянной или временной питающей ножке:
• кожно-мышечным, в том числе с костным фрагментом.
Кожная пластика может выполняться сразу после хирургической подготовки ожоговой раны (одновременная кожная пластика) либо отсрочено (отсроченная кожная пластика) при неуверенности в радикальности хирургической подготовки, дефиците донорских ресурсов, тяжести состояния пациента не позволяющих расширять объём оперативного вмешательства.
Кожная пластика на гранулирующую рану выполняется по её готовности как воспринимающего ложа для кожного трансплантата (яркие, мелкозернистые грануляции, со скудным раневым отделяемым и оптимальными сроками подготовки).
Основным методом восстановления анатомической целостности кожного покрова при глубоких ожогах является аутодермопластика (АДП) расщепленными аутодермотрансплантатами с использованием дерматома. Оптимальная толщина расщепленного аутодермотрансплантата - 0,2-0,4 мм.
В первую очередь кожная пластика выполняется в функционально и эстетически важных зонах (лицо, кисти, суставы, шея). Наиболее благоприятные функциональные и эстетические результаты обеспечивает пересадка неперфорированных расщепленных кожных трансплантатов. Свободные аутодермотрансплантаты необходимо располагать на ранах поперёк оси оперируемой зоны.
При ограниченных глубоких ожогах, с том числе в функциональных и эстетически важных зонах особых локализаций (голова, лицо, кисти, половые органы, область шеи и крупных суставов), а также при обнажении глубоких структур (суставы, сосуды, нервные стволы, кости, сухожилия) обосновано использование в ранние сроки методов реконструктивно-пластической хирургии - пластика дефекта местными тканями, в том числе с помощью дерматензии, полнослойными аутодермотрансплантатами, сложносоставными аутотрансплантатами на микрососудистых анастомозах или лоскутами на постоянной или временной питающей ножке. Донорский дефект после забора таких трансплантатов и лоскутов должен быть закрыт путем пластики местными тканями или пересадкой расщепленных аутодермотрансплантатов.
При обширных глубоких ожогах при дефиците донорских ресурсов используются следующие методы и технические приёмы пластического закрытия раневых дефектов:
• Расщепленный перфорированный аутодермотрансплантат – упорядоченное нанесение на кожный трансплантат насечек с помощью специального оборудования (перфоратора) с целью увеличения площади трансплантата. Расщепленные перфорированные аутодермотрансплантаты на функционально и эстетически важных зонах могут использоваться только при критическом дефиците донорских ресурсов.
• Повторное использование эпителизированных донорских участков для взятия расщепленных аутодермотрансплантатов.
• Биотехнологические методы лечения с применением клеток кожи человека (трансплантация культивированных и некультивированных кератиноцитов и/или фибробластов), биологических (ксенопластика) или биосинтетических раневых покрытий отдельно или в комбинации с аутодермопластикой.
1. Оптимальные сроки начала раннего хирургического лечения тяжелообожженных – 2-4 сутки после получения ожоговой травмы сразу по купировании ожогового шока, на фоне продолжающейся интенсивной терапии.
2. Оптимальные сроки раннего хирургического лечения ограниченных по площади глубоких ожогов – 1-е сутки от поступления больного.
3. При невозможности одноэтапного иссечения струпа, целью раннего хирургического лечения является полное удаление нежизнеспособных тканей в течение 10-14 дней после травмы.
4. При планировании хирургической некрэктомии (иссечения) учитываются особенности техники выполнения оперативного вмешательства:
• тангенциальное иссечение – имеет преимущества по времени выполнения, сохранности неповреждённой ткани, лучшим функциональным и эстетическим результатом, но сопровождается значительной кровопотерей, трудностями гемостаза и объективной оценки радикальности иссечения;
• иссечение окаймляющим разрезом – обеспечивает большую радикальность, меньшую и контролируемую кровопотерю, более надёжный гемостаз, но значительно увеличивает продолжительность вмешательства, ведет к потере части жизнеспособной ткани, ухудшает функциональный и эстетический результат.
5. Хирургическая некрэктомия с одновременным пластическим закрытием послеоперационного дефекта – метод выбора при раннем хирургическом лечении глубоких ожогов.
6. При обширных глубоких ожогах площадь хирургической некрэктомии за один этап следует планировать, исходя из 1/3 площади глубокого поражения.
7. Основным способом оценки жизнеспособности тканей при раннем хирургическом лечении является визуальная оценка.
8. При неуверенности оперирующего хирурга в радикальности некрэктомии (иссечения) – кожная пластика выполняется отсрочено на 2-3 дня.
9. Для временного закрытия раневого дефекта после некрэктомии (иссечения) используются ксенотрансплантаты и другие раневые покрытия, обеспечивающие антибактериальный эффект и создание оптимальной раневой среды.
10. Отсутствие репаративных процессов в ожоговой ране при «пограничных» поражениях в течение 10 дней является показанием для решения вопроса о применении методов хирургического лечения.
12. Длительной консервативной подготовке гранулирующей раны следует предпочесть радикальное иссечение патологических грануляций с выполнением одномоментной кожной пластики.
13. При планировании и осуществлении хирургического лечения у пострадавших с ожогами необходимо обеспечить:
• снижение высокого («критического») уровня микробной обсемененности ран перед их пластическим закрытием;
14. Местное лечение ран на этапе подготовки к пластическому закрытию включает: частые (ежедневные) перевязки с этапными хирургическими обработками, использование эффективных раневых повязок, адекватной местной антимикробной терапии, а также дополнительных физических методов местного воздействия (гидротерапия, вакуум-терапия, ультразвуковая и гидрохирургическая обработки ран).
15. Хирургическое лечение глубоких ожогов требует обеспечения необходимыми трансфузионными средами (эритроцитарная масса, эритроцитарная взвесь и плазма).
16. Расчетный объём кровопотери при выполнении хирургической некрэктомии (иссечения) составляет в среднем 0,5-1,0 мл с 1 см2 иссекаемой поверхности.
17. Кровопотерю при хирургической некрэктомии (иссечении) на площади 5% поверхности тела и более рекомендуется восполнять трансфузией эритроцитарной массы (эритроцитарной взвеси) и плазмы крови в соотношении 1:1 в объеме кровопотери.
• использование гемостатических повязок, в том числе с раствором адреналина (1:500000) на иссеченную поверхность;
19. Все хирургические манипуляции у пострадавших с ожогами производятся под общим обезболиванием, а по показаниям - используются другие виды анестезии.
20. При наличии показаний ведение раннего послеоперационного периода следует осуществлять в отделении анестезиологии-реанимации.
Хирургическое лечение обожженных, в том числе активное использование методов раннего хирургического лечения, должно проводиться в ожоговых отделениях/центрах в соответствии с Порядком оказания медицинской помощи населению по профилю «хирургия (комбустиология), включая обеспечение:
• достаточным количеством хирургических бригад, имеющих подготовку по комбустиологии в системе последипломного образования и опыт работы;
• необходимым количеством операционных для ежедневной работы и экстренной операционной, работающей в круглосуточном режиме;
• достаточным количеством сестринского и вспомогательного персонала, прошедшего подготовку по комбустиологии, в том числе для обеспечения ранней реабилитации ожоговых больных;

Кожная пластика – это хирургическая операция по восстановлению кожного покрова на поверхностях ран, не заживающих в ходе терапевтического лечения. Чаще всего операция по пересадке кожи проводится на обширных пораженных участках – свыше 50 см2. Успешное приживление трансплантата обеспечивает активное кровоснабжение, поэтому при пролежнях использование операции ограничено.
Трансплантация может выполняться:
- Человеческой кожей – собственной или другого человека;
- Кожей животных;
- Искусственными тканями.
Если используют кожу самого человека, операция называется аутопластикой.
Показания к операции и используемые методики
- При ожогах, сопровождающихся омертвением кожи и с поражением костных тканей, производится пересадка собственных тканей – аутокожи.
- При невозможности использования собственных ресурсов, при ожогах и сильном кровотечении используют аллотрансплантат – ткани другого человека.
- Если ожог четко ограничен, то операцию по удалению омертвевших тканей и пластику кожи можно проводить вскоре после получения травмы, до возникновения воспалительных реакций (отсроченная некрэктомия).
- Если у пациента глубокий ожог на обширном участке, пересадку выполняют после очищения раны и образования грануляционной ткани.
Виды пластики кожи
Закрытие кожных дефектов достигается двумя способами:
- Свободная пластика, когда используется трансплантат донорской зоны;
- Несвободная, с пересадкой лоскута на питающей ножке.
Пересадка может быть:
- Первичной, когда лечат свежую рану;
- Вторичной, необходимость в которой возникает при патологиях после иссечения гранулирующих ран.
Свободная кожная пластика
Операция свободной пересадки тканей – наиболее эффективный метод устранения сложных дефектов после тяжелых травм.
Проводятся следующие виды операций:
- Васкуляризированная – с использованием сложного лоскута кожи, сохраняющего сеть сосудов для образования новых капилляров;
- Неваскуляризированная – с использованием расщепленного лоскута, когда самостоятельно образуется новый эпителий.
Такая операция может проходить с использованием тонких лоскутов, средней толщины и донорской ткани во всю толщину.
Места взятия трансплантата
Донорские ткани берут преимущественно со следующих участков:
- Живота;
- Сбоку от грудины;
- Внутренней поверхности бедра;
- Ягодиц;
- Плеча;
- Спереди и сзади уха.
Наилучший эффект дает послойная трансплантация, которая проводится преимущественно для пересадки кожи на руке и на пальцах.
При дефектах кожи лица выбирают донорский материал с шеи. Кожа с волосистой части тела не пересаживается на участки тела без волос.
Подготовка к операции
Пациент сдает анализы и проходит диагностические исследования. Это связано с предстоящим введением наркоза.
Перед операцией очищают кишечник, нельзя принимать пищу и пить.
Как проходит операция?
- Подается наркоз.
- На поверхность раны накладывают целлофан и, чтобы отметить границы участка и получить выкройку для донорского материала.
- Вырезается лоскут кожи нужного вида.
- Трансплантат пропускают через барабан, чтобы сформировать нужную толщину.
- На рану накладывают кожный лоскут, который находится в свернутом виде (для исключения нарушения волокон).
- Края места проведения манипуляции ушиваются.
Донорская поверхность проходит обработку по следующему алгоритму:
- Прекращение кровотечения;
- Наложение повязки с противомикробной пропиткой;
- Ушивание раны.
При необходимости используют шину или гипс.
Особенности восстановления после операции
Послеоперационный период проходит в три этапа:
- Адаптация (сутки);
- Регенерация (три месяца);
- Стабилизация – по истечении трех месяцев со дня поведения операции.
Пациенту регулярно делают перевязки, чтобы ускорить заживление и уменьшить болезненность.
Возможные осложнения
- Инфицирование раненого участка.
- Кровотечение.
- Медленное заживление.
- Скованность движений, если проводилась пересадка кожи на руке или на ноге;
- Отсутствие роста волос на оперированном участке;
- Снижение чувствительности;
- Отторжение донорской ткани.
Когда операция противопоказана?
Исключается возможность проведения пересадки тканей:
- При воспалительных процессах,
- При развитии инфекций;
- При психических отклонениях;
- При общей слабости пациента – истощении и вирусных инфекциях.
Где можно сделать операцию кожной пластики?
Клиника ЦКБ РАН в Москве предлагает операцию пересадки кожи. Здесь же проводится брапхиопластика – пластика кожи рук, которая поможет вернуть рукам красоту, восстановить тонус предплечий и избавиться от свисающей кожи.
Для получения консультации необходимо записаться на прием. Можно сделать это онлайн, используя приведенную на сайте форму. Узнать цены или получить другую информацию можно, позвонив по указанному телефону.
В некоторых случаях пересадка кожи при ожогах является единственным шансом полного выздоровления, в частности, при поражении кожных покровов на большой площади, особенно на лице или других видимых участках. Пересадка кожи при ожогах позволяет избавиться от эстетических дефектов и восстановить защитную функцию эпидермиса.
Пересадка кожи после ожогов: показания и противопоказания
При ожогах на большой площади пластика кожи является необходимой мерой. Дело в том, что эпидермис служит защитным барьером организма. При его сильном повреждении инфекция легко проникает к мягким тканям, что приводит к воспалительным процессам, в том числе протекающим в гнойной форме.
Пластика кожи проводится, если имеются следующие показания:
- ожоги 3 и 4 степени;
- ожоговые повреждения 2 и 3 степени на больших участках;
- образование рубцовой ткани;
- трофические раны в местах поражения кожных покровов;
- эстетические дефекты (например, ожоги на лице и др.).
При незначительном повреждении кожных покровов ожоги лечат медикаментозно. При глубоком поражении эпидермиса или обширной площади самостоятельное возобновление кожи невозможно, поэтому пластика тела после ожогов — необходима мера.
Кожная пластика при ожогах не проводится, если имеются некротические очаги и нагноения.
Противопоказанием для трансплантации служат также следующие состояния:
- шоковое состояние из-за сильной боли;
- большая потеря крови;
- психические расстройства;
- присоединение инфекции;
- нарушения работы внутренних органов.
Трансплантаты для пересадки кожи после ожогов
Если требуется пластика после ожога, чаще всего для проведения операции используется аутотрансплантат (биологический материал самого пациента), поскольку риски отторжения в таком случае минимальны. Реже используют кожу другого человека или животного. Обычно этот вариант применяют в случае повреждения эпидермиса на большой площади. Изредка используется специальная синтетическая кожа.
Если пластика кожи после ожогов производится путем пересадки собственного эпидермиса, забор материала выполняется из следующих зон:
- ягодицы;
- плечи;
- боковые поверхности грудей;
- спина;
- живот;
- внутренняя часть бедер.
Место взятия материала в каждом случае определяется врачом индивидуально в зависимости от необходимой толщины эпидермиса и других факторов. Обычно отдают предпочтение местам, которые прикрываются одеждой.
Подготовка к операции
Пластика после ожога обычно проводится через 2-3 недели после получения травмы. В этот период производится подготовка к операции, в частности, медикаментозная терапия, направленная на устранение или предупреждение инфекционного воспаления.
Подготовка включает следующие меры:
- Проведение антибактериальной терапии для устранения воспалительного процесса.
- Применение местных антисептиков для предупреждения распространения инфекции на другие участки.
- Удаление некротических клеток и гноя в случае его образования.
- Прием витаминных комплексов и общеукрепляющих препаратов для повышения иммунитета с целью снижения риска возможных осложнений.
- Переливание крови или плазмы (проводится при необходимости).
Если запланирована пересадка кожи при ожоге, проводят различные клинические и лабораторные исследования, чтобы отслеживать жизненные показатели больного.
Пересадка кожи после ожога: как проводится операция?
Если пластика кожи после ожогов производится с применением собственного биоматериала пациента, хирургическое вмешательство начинается с забора эпидермиса. Если операция выполняется с использованием других материалов, этот этап пропускается.
Пересадка кожи после ожога выполняется в определенной последовательности:
- Сначала ожоговая рана подготавливается к пересадке. Для этого ее тщательно очищают и дезинфицируют. По краям раны обязательно иссекают загрубевшие ткани.
- Затем подготовленный лоскут здоровой кожи переносится на подготовленную рану. Края лоскута пришиваются к здоровой коже пациента. Если применялся донорский материал, может потребоваться использование гормональных препаратов для снижения риска отторжения тканей.
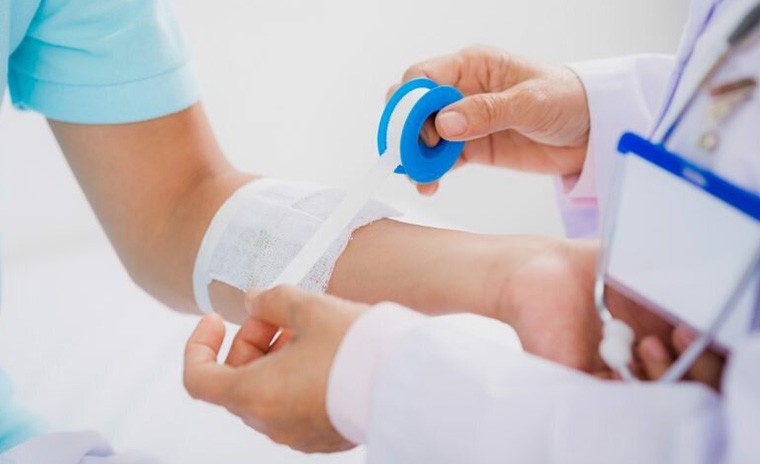
- Кожная пластика при ожогах заканчивается накладыванием стерильной повязки.
После того, как выполнена пересадка кожи при ожоге, в первые дни врач регулярно проводит осмотры раны, чтобы оценить процесс приживления тканей. В случае отторжения может потребоваться повторная операция.
После трансплантации существует риск появления уплотнений, язв, кровотечений и других осложнений. Однако обращение к квалифицированному врачу существенно снижает риски.
Если вы не знаете, где в Киеве сделать пластику кожи после ожога, обращайтесь в нашу клинику. Мы используем современные и эффективные методы лечения и помогаем восстановить кожный покров даже в тяжелых случаях!
Читайте также:

