При колитах сухость кожи
Обновлено: 28.04.2024
Что такое колит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Куракина Александра Анатольевича, проктолога со стажем в 11 лет.
Над статьей доктора Куракина Александра Анатольевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
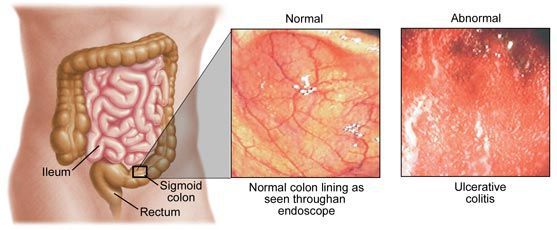
Колит (лат. colitis, от греч. kolon (толстый кишечник) и itis (воспаление) — собирательное понятие, включающее большую группу заболеваний с одним общим признаком: воспалением толстого кишечника.
Основные признаки колита: частый жидкий стул с кровью, боль в животе и высокая температура.
Колиты встречаются в практике гастроэнтерологов, инфекционистов, терапевтов, колопроктологов, хирургов и других специалистов.
Этиология колита
Основные формы колитов можно описать только по отдельности, в зависимости от этиологического фактора. Размеры статьи не позволяют коснуться всех видов колита. Рассмотрим только основные из них.
Инфекционный колит — это заболевание кишечника, возникающее из-за активизации условно-патогенных микроорганизмов в кишечнике или попадания новых болезнетворных микробов из внешней среды. [1]
Инфекционный колит имеет очень широкое распространение: нет человека, ни разу не переносившего данное заболевание. Количество заболевших увеличивается в жаркий период, когда создаются благоприятные условия для распространения инфекции. Поэтому чаще болеют люди в регионах с жарким климатом (Африка, Юго-Восточная и Средняя Азия). Заболевание чаще встречается в детском возрасте, особенно у детей, посещающих учебные заведения (детские сады, школы и т. д.). Гастроэнтерологи и проктологи могут встречать в практике больных с данной патологией, но она не является профильной. Лечат заболевание обычно инфекционисты.
Причины инфекционного колита:
- бактерии (шигеллы, эшерихии, сальмонеллы, клостридии, иерсинии, брюшнотифозная палочка, кампилобактерии, протей, стафилококки);
- вирусы (аденовирус, энтеровирус, ротавирус);
- простейшие (амебы, лямблии и др.);
- возбудители туберкулеза и сифилиса;
- грибки (кандида, актиномицеты). Возникновение грибкового колита свидетельствует о снижении иммунитета и часто проявляется у лиц, страдающих СПИДом, получающих химиотерапию, стероидные гормоны;
- дисбактериоз.
Формы инфекционного колита:
- катаральная;
- фиброзная;
- катарально-геморрагическая;
- флегмонозная;
- флегмонозно-гангренозная;
- некротическая.
Воспалительные явления могут иметь стадийный характер, а могут сразу иметь картину запущенного воспаления. Его выраженность напрямую зависит от характера инфекции. Некротическое и флегмонозно-гангренозное воспаление встречается при клостридиальной инфекции. Катарально-геморрагическое — при дизентерии. Катаральное воспаление встречается чаще при вирусных заболеваниях. [2]
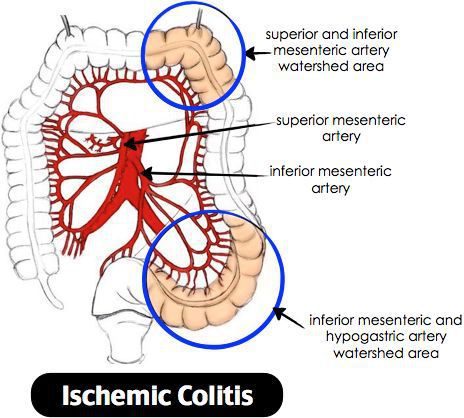
Ишемический колит — воспаление стенки толстого кишечника, возникающее из-за нарушения процессов кровобращения. Существует хроническое и острое нарушение кровообращения. [3]
Причиной нарушения кровообращения является полное прекращение или критическое снижение притока крови к толстой кишке, вследствие чего возникает воспаление. При тяжёлом течении может приводить к некрозу стенки кишечника. Причиной закупорки сосудов могут быть тромбы, но чаще всего к сужению просвета сосуда приводят атеросклеротические бляшки. Поэтому болезнь чаще проявляется у лиц пожилого возраста. Около 79% больных ишемическим колитом старше 48 лет. [4] Частота встречаемости не имеет связи с половой принадлежностью и регионом. Впервые открыт в 1966 году. Ишемический колит является профильным заболеванием для колопроктологов, но им также занимаются общие хирурги и гастроэнтерологи. [5]
Причины ишемического колита:
-
сосудов;
- закупорка брыжеечных сосудов вследствие эмболии или тромбоэмболии (в результате аллергических реакций, травм, осложнений операций, системного васкулита, ДВС-синдрома);
- снижение давления крови может приводить к нарушению питания стенки кишки.
Закупорка просвета сосуда приводит к ишемии стенки кишки, а как следствие — к некрозу и далее перфорации. [6]
Объём поражения зависит от размера питающей артерии, длительности закупорки. Если закупорка сосуда происходит постепенно (при образовании атеросклеротических бляшек в сосудах), то говорят о хроническом нарушении кровообращения, что в свою очередь приводит к стриктурам.
При критических состояниях и снижении давления крови (например, анафилактический шок, ДВС-синдром и т.д.), происходит централизация кровообращения, при этом резко снижается приток крови к кишечнику, что приводит к ишемии и некрозу.
При атеросклерозе чаще страдает сигмовидная и поперечная ободочная кишка. Воспаление начинается со слизистой оболочки, затем переходит на все слои. [7]
По характеру поражения выделяют:
- транзиторную форму (когда ишемические процессы обратимы);
- стенозирующую (когда формируются стриктуры);
- гангренозную (когда образуются язвы с дальнейшим развитием некроза, поражение носит необратимый характер). [8]
Лучевой колит — образуется в результате ионизирующего воздействия на стенку толстого кишечника.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы колита
Симптомы острого и хронического колита: боль в животе, кровь в кале, диарея, высокая температура, слабость, слизь и кровь в стуле, спазмы.
Симптомы язвенного колита: к перечисленным выше признакам добавляются боли в анусе и анемия.
Боли при колите кишечника:
Инфекционный колит
Клиника инфекционного колита напрямую зависит от возбудителя.
Для любого инфекционного колита независимо от этиологии характерно:
- начало заболевания, как правило, имеет острый характер;
- жидкий частый стул с примесью слизи в кале;
- боли локализуются чаще в левом подреберье, но могут также распространяться по всем отделам живота;
- боль имеет периодический, спазматический характер;
- высокая температура;
- чувство слабости, недомогания;
- сухость кожных покровов и слизистых;
- белый налет на корне языка;
- рвота как первый симптом колита кишечника (если в воспалительный процесс вовлечен желудок).
Для первичной оценки этиологии инфекционного колита оценивают характер дефекации, объём и особенности каловых масс.
- при дезентерии стул очень частый, малыми порциями (до 20 раз за день) со слизью и прожилками алой крови (ректальный «плевок»);
- при амебиазе кал имеет вид малинового желе;
- при сальмонеллезе кал напоминает болотную тину, имеет неприятный запах;
- при псевдомембранозном колите (вызыванном клостридиями) частый жидкий стул с запахом гнили.
Ишемический колит
Симптоматика очень вариабельна, характерно быстрое прогрессирование.
- болезненные ощущения в животе;
- кровь и слизь в стуле;
- неустойчивый, частый стул;
- выраженные боли в околопупочной и левой подвздошной области;
- при ректальном осмотре можно заметить кал с кровью, слизью или гноем;
- при хронической форме боли имеют низкую интенсивность, обычно возникают после еды;
- при длительной хронической ишемии появляются стриктуры в толстой кишке, которые в дальнейшем могут быть следствием непроходимости или малигнизации (раковому перерождению).
Лучевой колит
Обычно колит формируется у лиц, перенёсших курс лучевой терапии по поводу новообразований, локализующихся в области малого таза или брюшной полости. [12]
- большую чувствительность к излучению имеет тонкий кишечник, формируется лучевой энтерит, который клинически проявляется нарушением абсорбции в тонком кишечнике;
- повреждению кишечника свойствен избирательный характер, обычно воспаление локализуется в прямой и сигмовидной кишке, при этом клиника сопоставима с клиникой язвенного и ишемического колита. При воздействии больших доз радиации клиника развивается не сразу, проявляется обильным, жидким стулом, при этом нарушается всасывание в толстом кишечнике. [13]
Патогенез колита
Толстый кишечник очень восприимчив к ионизирующему излучению. [10] Лучевой колит возникает при воздействии малых доз облучения: происходит атрофия слизистой оболочки (сразу после облучения).
- Усиливаются процессы деления клеток, уменьшается длина ворсинок.
- Активизируются воспалительные процессы с нейтрофильной реакцией. Чаще всего эти процессы локализуются в прямой и сигмовидной кишке.
- При воздействии больших доз (более 40 Гр.) воспалительные процессы могут возникать спустя длительное время после облучения (до нескольких лет), в данной ситуации происходит воспаление мелких сосудов кишечника, что приводит к ишемизации кишечника. Развиваются язвы и стриктуры. Могут поражаться все отделы толстого и тонкого кишечника. [11]
Классификация и стадии развития колита
По течению:
По этиологии:
- язвенный колит кишечника и болезнь Крона (воспалительные заболевания кишечника с неизвестной этиологией);
- инфекционный (этиологический фактор бактериальный, вирусный, грибковый, паразитарный);
- ишемический (развивается вследствие снижения притока крови к толстой кишке);
- спастический (из-за неправильного питания нарушается моторика толстого кишечника и возникают спазмы);
- токсический (при применении нестероидных противовоспалительных препаратов);
- лучевой (при поражении радиацией).
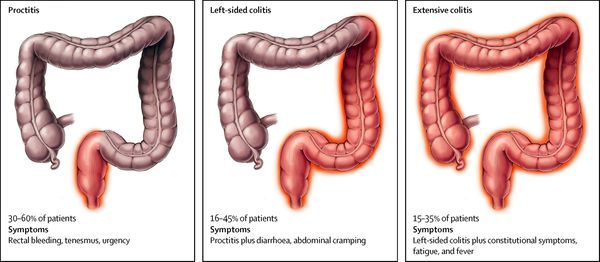
По локализации:
| Вид колита | Локализация |
|---|---|
| проктит | воспаление прямой кишки |
| панколит | тотальное поражение кишечника |
| тифлит | воспаление слепой кишки |
| трансверзит | воспаление поперечной ободочной кишки |
| сигмоидит | воспаление сигмовидной кишки |
| диффузный колит кишечника | охватывает два и более отдела кишечника |
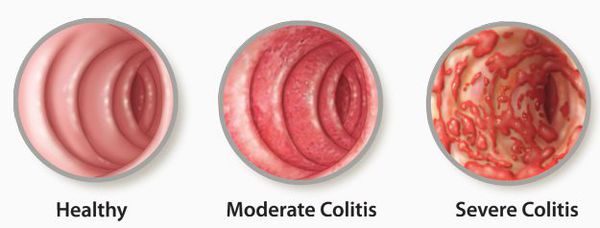
Поражение кишечной стенки подразделяют на три вида:
- катаральный колит кишечника — слабое воспаление, слизистая краснеет, и возникает отёк;
- эрозивный колит кишечника — появляются эрозии;
- атрофический колит кишечника — слизистая атрофируется.
Осложнения колита
- сильное кровотечение;
- перфорация толстой кишки;
- сильное обезвоживание; ;
- воспаление кожи, суставов и глаз;
- повышенный риск рака толстой кишки;
- токсичный мегаколон;
- повышенный риск образования тромбов в венах и артериях [15] .
Диагностика колита
Инфекционный колит:
- Лабораторные методы:
- анализ кала на вирусы, бактерии, паразиты (позволяет точно поставить диагноз);
- серологическое исследование (определяют антитела к вирусам, паразитам);
- анализ крови на стерильность (при подозрении на сепсис);
- общеклинический анализ крови (высокое СОЭ, увеличение количества лимфоцитов при вирусной этиологии).
- Инструментальные методы:
- ректороманоскопия используется как дополнительный метод для дифференциальной диагностики;
- ультразвуковое исследование используется для исключения осложнений.
Ишемический колит:
- Ректороманоскопия дает возможность оценить состояние слизистой оболочки. При осмотре можно отметить наличие точечных кровоизлияний, сглаженность сосудистого рисунка, бледность слизистой. При обнаружении данных признаков показано взятие биопсии.
- Ирригоскопия — самое необходимое исследование. Обнаруживается симптом пальцевых вдавливаний. Признаки дефектов слизистой свидетельствуют о наличии язв, сужения просвета при стриктурах.
- Колоноскопия показана для уточнения распространенности воспаления, также показана биопсия в области измененного участка.
- Ангиография позволяет определить степень сужения сосуда и его локализацию. [9]
- Злокачественные новообразования. Опухоли развиваются достаточно длительное время, в течении многих лет.
- Инфекционный колит. Преобладают симптомы общей интоксикации (слабость, лихорадка и т.д.). Кроме того, имеет место эпидемический анамнез.
- Язвенный колит и болезнь Крона. Для них характерно достаточно медленное прогрессирование. Проявляются обычно в раннем возрасте.
Лучевой колит:
- При сборе анамнеза учитывают наличие факта облучения ионизирующей радиацией.
- Ректороманоскопия и колоноскопия с биопсией позволяют выявить воспаление слизистой оболочки толстого кишечника. При лучевом энтерите воспаление сочетается с атрофией слизистой. Крипты становятся менее глубокими, уменьшается длина ворсинок. При лучевом колите на слизистой обнаруживают язвы, стриктуры. [14]
- Энтерит лучевого генеза следует дифференцировать с болезнями тонкой кишки, при которых страдает функция всасывания (целиакия), при данных заболеваниях происходит атрофия по гиперрегенераторному типу, а при лучевом поражении преобладают гипорегенераторные процессы слизистой.
- Радиационные поражения толстого кишечника дифференцируют с язвенным колитом, болезнью Крона, новообразованиями толстого кишечника. [15]
Лечение колита
Инфекционный колит:
- антибактериальные, противогрибковые средства с учетом чувствительности микроорганизмов. Предпочтение отдают таблетированным формам препаратов;
- восполнение потерянной жидкости и минералов: растворами для приема внутрь (Регидрон и др.), внутривенное введение (раствор Рингера, Трисоль и др.);
- прием сорбентов;
- пробиотики и пребиотики;
- ферменты (креон, фестал);
- симптоматическая терапия (противовоспалительные средства, спазмолитики и др.)
Ишемический колит:
- консервативное лечение колита (щадящая диета, препараты, смягчающие стул, лекарства для улучшения кровотока, дезагреганты, витаминные препараты, дезинтоксикационное лечение, восполнение баланса электролитов и жидкости, гемотрансфузии (при показаниях), антибактериальные препараты);
- оперативное лечение колита.
Показаниями для срочного хирургического лечения служат:
- перфорация, толстокишечная непроходимость. В таком случае удаляется участок кишки, с последующей санацией и дренированием брюшной полости.
- плановое оперативное лечение колита кишечника показано больным в случае сужения (стриктуры) толстого кишечника без явлений острой кишечной непроходимости.
Терапия лучевого колита схожа с терапией язвенного колита и болезни Крона:
- лекарства, содержащие 5-аминосалициловую кислоту (месалазин, салофальк);
- антибактериальная терапия.
Может быть полезно вести дневник питания, чтобы отслеживать, что вы едите, а также свои чувства. Если вы обнаружите, что некоторые продукты вызывают обострение ваших симптомов, вы можете попробовать их устранить.
Диетотерапия
Убедительных доказательств того, что неправильное питание приводит к воспалению кишечника, нет. Но оно может усугубить симптомы болезни, особенно при обострении. Поэтому полезно вести дневник питания и отслеживать свои реакции на определённые продукты.
- есть меньше молочных продуктов — у пациента может быть непереносимость лактозы, т. е. организм не переваривает молочный сахар;
- есть небольшими порциями по 5–6 раз в день;
- пить больше жидкости — предпочтительнее вода; алкоголь и напитки, содержащие кофеин, стимулируют кишечник и могут усилить симптомы болезни [15] .
Прогноз. Профилактика
На сегодняшний день хорошо известны причины возникновения инфекционного колита, разработаны современные методики лечения. Поэтому при неосложненном течении и вовремя начатой терапии удается достигнуть полного выздоровления. Менее благоприятный прогноз у лиц с явлениями иммунодефицита и ослабленной иммунной системой (например, у людей пожилого возраста). Прогноз благоприятный.
Основными методами профилактики являются:
- гигиенические мероприятия (тщательное мытье рук);
- использование только свежих продуктов, чистой воды;
- уделение особого внимания термической обработке пищи.
При транзиторной форме ишемического колита прогноз благоприятный. При гангренозной форме — зависит от вовремя поставленного диагноза и проведенного лечения.
Так как ишемический колит является осложнением других болезней, то для его профилактики необходимо:
- своевременное лечение сопутствующих заболеваний;
- сбалансированное питание.
Лучевой колит приводит к постоянным, необратимым изменениям кишечной стенки, поэтому прогноз неблагоприятный.
При радиационном колите могут появляться язвы и стриктуры на слизистой оболочке толстого кишечника, что может привести к кишечной непроходимости. В таком случае необходимо хирургическое лечение, от своевременности которого зависит прогноз. При правильном и вовремя проведенном лечении прогноз благоприятный. Специальных методов профилактики лучевого колита не существует.
Что такое псевдомембранозный колит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Аверина Александра Анатольевича, гастроэнтеролога со стажем в 15 лет.
Над статьей доктора Аверина Александра Анатольевича работали литературный редактор Вера Васина , научный редактор Роман Васильев и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Псевдомембранозный колит (Pseudomembranous colitis) — это острое воспалительное заболевание толстого кишечника, вызываемое токсигенными штаммами бактерии Clostridium difficile [1] . Микроб вырабатывает токсины А и В, повреждающие кишечную стенку, и белок, угнетающий перистальтику кишечника. В результате возникает диарея, боль в животе, появляется слизь и иногда примесь крови в кале.
Характерным признаком заболевания являются фиброзные наложения на слизистой оболочке толстой кишки [27] [28] .

Псевдомембранозный колит (ПМК) чаще всего развивается после лечения антибиотиками. Его ещё называют Clostridium difficile-ассоциированным псевдомембранозным колитом, антибиотик-ассоциированным псевдомембранозным и клостридиозным колитом.
Эпидемиология
Заболеваемость ПМК лучше всего отслеживается в США и странах западной Европы [2] . В России статистический учёт заражения C. diff не ведётся. Согласно систематическому обзору за 2011 год, каждый 5-й случай из всех антибиотик-ассоциированных диарей (ААД) и каждый 2–3 случай внутрибольничной ААД в странах Европы и Северной Америки вызваны C. diff [3] .
В стационарах США среди внутрибольничных инфекций C. diff занимает первое место (12,1 % от общего количества), опережая K. pneumoniae (9, 7 %) и E. coli (9,3 %) [4] . В 2011 г. было зафиксировано более 450 тыс. случаев C. difficile-ассоциированной болезни и более 29 тыс. смертей от неё [29] .
В европейских странах заболеваемость C. diff составляет около 7 случаев на 10000 койко-дней, т. е. при средней госпитализации 10 дней, 7 случаев из 1000 госпитализаций заканчиваются ПМК. В 20 европейских странах это значение колеблется от 0,7 до 28,7 на 10000 койко-дней [5] .
В России в 2011 году было продано 295 млн упаковок антибиотиков, в 2019 — 379 млн [8] [26] . Антибактериальных препаратов потребляется всё больше, их продажа из аптек не контролируется, поэтому проблемы ААД и ПМК актуальны и в нашей стране.
В клиниках Санкт-Петербурга у пациентов с ААД тест на токсины C. diff был положительным в 47,7 % случаев [6] .
Смертность от ПМК колеблется от 9,3 до 22 % и зависит от возраста пациента, смерть чаще наступает при тяжёлом течении заболевания [7] [26] .
В настоящее время увеличилась внутри- и внебольничная заболеваемость C. difficile-ассоциированной болезнью, расширились группы риска, стали чаще встречаться рецидивы и тяжёлые формы, в том числе вызванные более патогенным штаммом BI/NAP1/027, возросла смертность [27] .
Причины псевдомембранозного колита
Основная причина болезни — это приём антибиотиков. ПМК могут вызывать любые антибактериальные препараты, но наиболее часто к нему приводит применение Клиндамицина, хинолонов, цефалоспоринов 2-го и 3-го поколения, карбапенемов. Реже ПМК развивается после приёма макролидов, пенициллина, Тетрациклина, Тигециклина.
К факторам риска, помимо приёма антибиотиков, относятся:
- возраст старше 65 лет;
- терапия ингибиторами протонной помпы и Н2-гистаминоблокаторами — препаратами, снижающими секрецию соляной кислоты в желудке;
- лечение в стационаре, особенно в отделениях реанимации, — каждые 7 дней госпитализации увеличивают риск ПМК на 8 % [1][9][10] ;
- наличие дополнительной патологии, в том числе воспалительных заболеваний кишечника, ВИЧ, сахарного диабета[31][32][33] ;
- хирургические вмешательства на органах ЖКТ;
- энтеральное питание, в том числе через назогастральный зонд;
- приём иммуносупрессивных препаратов (глюкокортикостероидов, Такролимуса) и противоопухолевых средств [31] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы псевдомембранозного колита
Наиболее частые симптомы лёгкого или умеренного псевдомембранозного колита:
- водянистая диарея (жидкие испражнения, похожие на кашицу) от трёх раз в сутки на протяжении двух и более дней в сочетании с болью в животе;
- лёгкие спазмы в животе, часто сопровождающиеся с позывами на стул, но не всегда приводящие к дефекации;
- примеси слизи, крови или гноя в испражнениях;
- температура тела 38,5 °С и более;
- тошнота или потеря аппетита.
При тяжёлом течении псевдомембранозного колита возникает водянистая диарея с кровью, уровень альбумина снижается менее 30 г/л, что сочетается с одним из следующих симптомов: высоким уровнем лейкоцитов в клиническом анализе крови (> 15×10 9 /л) и/или болезненностью при ощупывании живота. На фоне длительной диареи организм теряет много жидкости, что приводит к обезвоживанию и проявляется тёмно-жёлтой мочой, чувством жажды, усталости, головокружением, спутанностью сознания и заторможенностью [1] [9] .
При рецидиве болезни симптомы появляются повторно менее чем через 8 недель после окончания терапии.
Проявления псевдомембранозного колита схожи с симптомами других инфекций, поражающих толстый кишечник. Но в отличие от них признаки ПМК могут быть слабо выражены и, как правило, наблюдаются долго: от одной недели до нескольких месяцев. Также встречаются случаи, когда человек является носителем возбудителя ПМК — C. diff, но симптомы полностью отсутствуют.
Патогенез псевдомембранозного колита
В основе патогенеза ПМК лежит чрезмерное размножение бактерий C. diff на фоне уменьшения или гибели нормальной микробиоты толстого кишечника. C. diff вырабатывает токсины А и В, которые вызывают воспаление в кишечной стенке. На течение заболевания влияет состояние иммунной системы пациента и патогенные свойства бактерий, такие как вирулентность, наличие токсинов А и В.
Основной путь передачи инфекции — фекально-оральный. Бактерии попадают в организм с загрязнённых поверхностей, например с дверных ручек, смесителей, ручек смыва сливного бачка, мебели или медицинского инвентаря. Также переносить инфекцию может персонал больницы и заражённые пациенты.
Бактерии C.diff образуют споры, которые устойчивы к действию антибиотиков и могут длительно сохраняться в желудочно-кишечном тракте человека, заражая окружающих и вызывая рецидивы заболевания у самого пациента [12] .
Для некоторых людей C.diff — это часть нормальной микрофлоры ЖКТ, но в таком случае численность бактерий контролируется за счёт других микроорганизмов и работы иммунной системы.
Основные поражающие факторы C.diff — это выделяемые ею токсины [1] . Токсин А (энтеротоксин, белковая молекула с массой 308 кДа) влияет на секрецию жидкости, приводит к повреждению слизистой оболочки кишечника (мембран клеток) и вызывает воспалительный ответ со стороны иммунной системы.

Токсин В (цитотоксин, белковая молекула с массой от 250 до 270 кДа) в 1000 раз более цитотоксичен по сравнению с токсином А. Он вызывает распад филаментного актина — белка, поддерживающего целостность клеток. В результате клетки слизистой разрушаются и гибнут. Токсин В опасен для человека, но не приводит к воспалению и повреждению слизистой оболочки кишечника у животных.
Под действием токсинов в кишечной стенке развивается специфическое воспаление с характерными изменениями на поверхности слизистой. Она становится отёчной, разрыхляется, приобретает ярко-красный цвет, на ней исчезает сосудистый рисунок. При контакте эндоскопа со слизистой капельки крови не появляются. Наблюдается множество желтовато-белых бляшек диаметром 3–5 мм, которые плотно фиксированы к слизистой оболочке. При взятии биопсии они отрываются с трудом, торцом эндоскопа не снимаются. Преобладает два типа воспалительных реакций: диффузно-катаральное воспаление слизистой и очаги фибриноидного некроза — бело-жёлтые бляшки, или псевдомембраны, поэтому такой тип колита называется псевдомембранозным.
![Бляшки при ПМК [35]](https://probolezny.ru/media/bolezny/psevdomembranoznyy-kolit/blyashki-pri-pmk-35_s.jpg)
В биоптатах, полученных из воспалительно-изменённых участков слизистой, выявляют скопление иммунных клеток крови и слизистой, расширение капилляров и некроз клеток покровного эпителия [1] .
В биоптатах, взятых из бляшек, присутствует фибрин, обрывки некротизированного покровного эпителия, слизь, лейкоциты, плазматические клетки и колонии бактерий.
Чтобы определить патогенность клостридий, нужно выявить их токсины. Посев биоптатов на питательные среды удовлетворительных результатов не даёт. Метод в данном случае затратен и неинформативен, поэтому токсины C. diff определяют в кале.
Воспалительный процесс, как правило, захватывает несколько отделов толстого кишечника, но чаще поражена его прямая и сигмовидная часть, реже вовлекается вся толстая кишка. Протяжённость её поражения связана с тяжестью течения заболевания: чем больше толстого кишечника вовлечено в воспалительный процесс, тем тяжелее протекает колит и ярче симптомы.
Продолжительное воспаление в кишечной стенке приводит к следующим нарушениям:
- не всасывается жидкость, из-за чего развивается обезвоживание;
- потери крови из образующихся эрозий и язв приводят к анемии;
- кишечная стенка становится проницаемой для токсинов возбудителя и продуктов его жизнедеятельности, находящихся в просвете кишки, из-за чего нарастает общая интоксикация.
При тяжёлом течении прекращается перистальтика толстого кишечника, развивается токсический мегаколон и возникает полиорганная недостаточность, из-за чего пациент может погибнуть.
Классификация и стадии развития псевдомембранозного колита
ПМК входит в группу антибиотик-ассоциированных диарей. В Международной классификации болезней (МКБ-10) псевдомембранозный колит кодируется как АО 4.7 — Энтероколит, вызванный Clostridium difficile.
В зависимости от тяжести течения болезни и клинической картины выделяют следующие формы:
- ПМК лёгкой или умеренной тяжести. Проявляется диареей — неоформленным жидким, кашицеобразным стулом три или более раз в сутки и болью в животе.
- ПМК тяжёлого течения. Сопровождается водянистой диареей с кровью и изменениями в анализах. В биохимическом анализе крови отмечается низкий уровень альбумина (меньше 30 г/л), который сочетается с одним из следующих признаков: высоким уровнем лейкоцитов в клиническом анализе крови (> 15×10 9 /л) в клиническом анализе крови и/или болезненностью при ощупывании живота.
- Осложнённые формы ПМК. Протекают с водянистой диареей с кровью и одним из следующих симптомов: снижение артериального давления, температура тела ≥ 38,5 °C, отсутствие перистальтики тонкого кишечника, помрачение или угнетение сознания. В клиническом анализе крови лейкоциты повышены > 25×10 9 /л или снижены < 2×10 9 /л, возникает органная и почечная недостаточность, требуется искусственная вентиляция лёгких.
- Рецидивирующее течение ПМК. Заболевание развивается повторно менее чем через 8 недель после окончания терапии [1][14] .
Данная классификация используется для выбора схемы лечения.
Осложнения псевдомембранозного колита
Наиболее частые осложнения псевдомембранозного колита:
- Обезвоживание и электролитные нарушения — из-за сильной и длительной диареи нарушается ритм сердца, снижается артериальное давление и мышечный тонус. Чаще эти осложнения развиваются при недостаточном восполнении потерянной жидкости и солей.
- Почечная недостаточность — при стремительном обезвоживании нарушается работа почек, из-за чего снижается частота мочеиспусканий, появляются отёки, по анализам крови видно, что растёт содержание азотистых шлаков.
- Токсический мегаколон — расширение толстой кишки, редкое осложнение с плохим прогнозом. На фоне диареи частота стула резко урежается до одного раза в сутки, в дальнейшем дефекация прекращается полностью. Это происходит из-за замедления и полного прекращения перистальтики толстого кишечника. Из-за распирания толстого кишечника газами и содержимым нарастает вздутие живота, усиливается боль в нём. Интоксикация и электролитные нарушения приводят к резкому ухудшению самочувствия и выраженной слабости. В дальнейшем стенка кишки разрывается, содержимое изливается в брюшную полость (перфорация кишечника) и начинается перитонит. Как правило, это осложнение наблюдается у ослабленных пациентов, находящихся в отделении реанимации и хирургии.
- Перфорация кишечной стенки — образуется сквозное отверстие в кишечной стенке с излитием содержимого кишечника в брюшную полость и развитием перитонита.
- Полиорганная недостаточность — может привести к гибели пациента [1][15] .
Диагностика псевдомембранозного колита
Тесты на C. diff показаны при длительной диарее с болью в животе и/или примесью крови в стуле, возникшей спустя 3–60 суток после выписки из стационара и/или после приёма антибиотиков [1] .
Чтобы выявить токсигенные штаммы C. diff, токсины A и B определяют в кале [16] .
Для этого используют следующие методы:
- Цитотоксиновый копрологический тест. Чувствительность — 95 %, специфичность — 99 %, результат — в течение 2–3 дней.
- ELISA (Enzyme Linked Immuno Sorbent Assay) — фермент-связанный иммуносорбентный тест для определения токсинов. Чувствительность — 70–90 %, специфичность — 99 %, результат — через 4–6 часов.
- ПЦР (полимеразная цепная реакция) на токсин В. Чувствительность — 96 %, специфичность — 100 %, результат — в течение нескольких часов.
Чувствительность теста — это доля положительных результатов среди больных людей, т. е. вероятность правильно определить инфекцию у заболевших, отсутствие ложноотрицательных результатов. Специфичность — доля отрицательных результатов среди здоровых людей, т. е. отсутствие ложноположительных результатов.
Посев кала на C.diff не проводится, так как этим методом не удаётся определить токсигенные штаммы.
С помощью дополнительных методов можно оценить тяжесть состояния пациента и своевременно выявить осложнения.
К дополнительным обследованиям относятся:
- ректороманоскопия или сигмоидоскопия — позволяют обнаружить типичные изменения стенки кишки (множественные желтоватые бляшки 2–10 мм в диаметре, плотно фиксированные на поверхности слизистой оболочки);
- колоноскопия — помимо типичных изменений кишечной стенки, определяется распространённость процесса и поражение толстого кишечника выше сигмовидной кишки [17] ;
- обзорная рентгенография органов брюшной полости — используется, чтобы выявить признаки пареза кишечника и токсического расширения кишки;
- анализ крови — показывает уровень лейкоцитов (при ПМК повышен до 10–50 × 10 9 ), уровень креатинина (выше нормы) и альбумина (ниже нормы).
Гистологическое исследование биоптатов не является необходимым при C. difficile-ассоциированной болезни, но может быть крайне важным для дифференциальной диагностики.
Лечение псевдомембранозного колита
Методы лечения псевдомембранозного колита в российских и зарубежных клинических рекомендациях совпадают [1] [18] . При лёгком и среднетяжёлом течении его проводят в амбулаторных условиях (дома), при тяжёлом и/или осложнённом — в стационаре.
Для лечения ПМК назначаются антибиотики:
Антибиотики подавляют развитие C. diff. Бактерия чувствительна только к трём перечисленным антибактериальным препаратам.
При развитии осложнений ПМК могут применяться следующие методы:
- При токсическом мегаколоне показана колэктомия — удаление толстой кишки.
- Для лечения рецидивирующего ПМК в качестве экспериментального метода рассматривается трансплантация кишечной микробиоты (fecal microbiota transplantation, FMT) [23][24][25] . Кишечную микробиоту берут от здорового донора и при помощи назоинтестинального зонда, клизмы или колоноскопии переносят пациенту в кишечник. В России такое лечение считается экспериментальным. Проводится в научных клинических учреждениях, например в Федеральном научно-клиническом центре ФМБА России.

В качестве вспомогательных и симптоматических препаратов используются:
- Сорбенты (Диоктаэдрический смектит) — эффективно удаляет токсины C. diff, снижая их действие на кишечную стенку, улучшает качество стула.
- Пробиотики (Lactobacillus rhamnosus, Bifidobacterium longum, Bifidobacterium bifidum, Bifidobacterium infantis не менее 1×10 9 КОЕ/г) — подавляют активность C. diff. Данные об их эффективности пока противоречивы [22] .
- Препараты на основе дрожжей Saccharomyces cerevisiae (boulardii) — эффективны как вспомогательные и профилактические средства.
Прогноз. Профилактика
При лёгком или среднетяжёлом течении ПМК и хорошей реакции на стандартную терапию прогноз благоприятный, при тяжёлом и осложнённом — неблагоприятный. При рецидивирующем течении прогноз сомнительный, так как не разработаны эффективные схемы лечения.
Профилактика псевдомембранозного колита
Для профилактики развития ПМК следует:
- чаще мыть руки и соблюдать правила личной гигиены;
- рационально принимать антибиотики — строго по назначению врача с соблюдением всех указаний;
- изолировать пациентов с инфекцией C. diff в отдельные палаты, соблюдать меры санитарного режима;
- тщательно обрабатывать все поверхности хлорсодержащими или другими дезинфицирующими средствами, активными против спор C. diff;
- сокращать сроки госпитализации пациентов старше 65 лет [16] .
Чтобы предотвратить рецидив C. difficile-ассоциированной болезни, после завершения лечения Метронидазолом или Ванкомицином назначаются пробиотики курсом не менее трёх месяцев. Серьёзных побочных эффектов от них не выявлено [34] .
Острый колит – это острая воспалительная реакция слизистой толстой кишки в ответ на воздействие инфекционных, токсических, фармакологических или эндогенных факторов. Проявляется болями преимущественно в левой половине живота, жидким водянистым стулом с примесями слизи, крови и гноя, высокой температурой и симптомами дегидратации. Для диагностики проводят сбор жалоб и анамнеза, пальпацию толстого кишечника, колоноскопию, ректороманоскопию, общий анализ крови, клинический и микробиологический анализ кала. Для лечения острой формы колита назначаются антибактериальные средства, эубиотики, спазмолитики; осуществляется терапия, направленная на борьбу с обезвоживанием.
МКБ-10
Общие сведения
Острый колит – это патология толстого кишечника, которая характеризуется развитием воспаления слизистой оболочки с нарушением ее функции. Данная нозологическая форма чаще всего встречается в возрасте от 15 до 40 лет. Второй пик заболеваемости приходится на 60-80 лет. При этом женщины и мужчины страдают колитом примерно с равной частотой. Ученые доказали, что представители белой расы болеют чаще, чем азиаты и афроамериканцы. На сегодняшний день ежегодно в Европе регистрируется более полумиллиона случаев заболевания острым колитом.
В этиологии заболевания основную роль играют инфекционные агенты, прием лекарственных препаратов и ишемия толстой кишки в результате мезентериального атеросклероза. В большинстве случае процесс заканчивается выздоровлением при условии правильно проведенного лечения. Однако иногда острое воспаление толстого кишечника может переходить в хроническое. Лечением патологии занимаются специалисты в таких областях медицины, как клиническая проктология и гастроэнтерология.

Причины
Острый колит может быть вызван различными причинами, основной из которых является попадание в организм инфекционных агентов. Заболевание провоцируется вирусами, бактериями, грибками и простейшими. Чаще всего причиной острого колита являются такие инфекционные болезни, как дизентерия, сальмонеллез и пищевые токсикоинфекции. Кроме того, в развитии этого патологического процесса определенную роль играют неспецифические возбудители, такие как стрептококки или стафилококки. Инфекционный агент попадает в организм с грязной водой или немытыми продуктами, например, фруктами или овощами. При попадании патогенных микроорганизмов на слизистую оболочку кишечника возникает местное воспаление, которое приводит к развитию колита. Также инфекционные возбудители вырабатывают токсины, которые проникают в системный кровоток и вызывают общую интоксикацию организма.
Кроме того, острый колит может провоцироваться приемом антибактериальных препаратов и других лекарственных средств, например, слабительных. У пожилых людей колит часто возникает на фоне атеросклероза мезентериальных сосудов, при котором развивается ишемия толстой кишки. Из редких причин развития заболевания можно отметить радиационное поражение, пищевую аллергию и отравление химическими веществами. В некоторых случаях точно установить причину возникновения острого колита не удается.
Классификация
Острый колит классифицируют в зависимости от этиологии и локализации воспалительного процесса. Соответственно, колит может быть бактериальным, паразитарным, вирусным, ишемическим, токсическим, радиационным, антибиотикоассоциированным и аутоиммунным. В зависимости от локализации патологического процесса острый колит разделяется на такие формы, как сигмоидит, трансверзит, левосторонний, правосторонний и тотальный колит.
Симптомы острого колита
Вне зависимости от причины развития заболевание сопровождается метеоризмом, спастическими болями по ходу толстого кишечника, тенезмами и выраженной диареей. Частота стула при этом может достигать 20-25 раз в день. В кале зачастую отмечаются примеси слизи, гноя и даже крови. На начальных этапах развития патологического процесса стул имеет зловонный характер. В последующем он становится водянистым за счет нарушения всасывания воды в кишечнике.
Кроме местных проявлений, острый колит сопровождается общей симптоматикой различной степени выраженности. У больных отмечается гипертермия, температура зачастую превышает 38 градусов. Связано это с попаданием токсинов в кровь. На фоне выраженной потери жидкости наблюдается сухость кожи, появляется серый налет на языке. Вследствие интоксикации у больных острым колитом прогрессирует общая слабость и потеря аппетита. Как правило, заболевание протекает быстро и при условии правильного лечения нормальное состояние восстанавливается в течение нескольких дней. При тяжелой форме течение болезни может принимать затяжной характер. Кроме того, в ряде случаев возможно развитие осложнений, таких как дегидратационный шок, подпеченочный абсцесс, перитонит, пиелит, сепсис.
Диагностика
На начальном этапе для диагностики острого колита врач-проктолог проводит сбор жалоб и анамнеза. Эти клинические методы позволяют заподозрить причину, которая могла бы вызвать заболевание. Кроме того, проводится пальпация живота в области толстого кишечника, при которой определяется болезненность и урчание преимущественно в левой половине, что свидетельствует в пользу колита.
В диагностике острого колита используются инструментальные и лабораторные методы. Из инструментальных методик наибольшую информативность имеет эндоскопия, в частности, колоноскопия и ректороманоскопия. При проведении этих исследований выявляется гиперемия и отек слизистой оболочки кишечника. В случае тяжелого течения заболевания во время эндоскопии на стенках толстого кишечника визуализируется гной, кровоизлияния, эрозии и даже язвы.
Из лабораторных методов проводится общий анализ крови, микробиологическое исследование кала. При остром колите в общем анализе крови отмечается повышение количества лейкоцитов, палочкоядерных форм и ускорение СОЭ. Это неспецифические признаки воспаления, которые позволяют оценить выраженность воспалительного процесса в толстой кишке. В анализе кала (копрограмме) обращает на себя внимание большое количество слизи и элементов крови. Стул зачастую имеет водянистый характер. При микроскопии кала может обнаруживаться обилие лейкоцитов, что свидетельствует о бактериальном характере воспаления. Для выявления конкретного возбудителя проводят микробиологическое исследование кала. Оно позволяет не только обнаружить возбудителя, но и определить его чувствительность к антибиотикам.
Лечение острого колита
Требуется соблюдать покой и голод несколько дней. Разрешается только теплое питье, например, чай или лимонный сок. Через несколько дней диета расширяется путем добавления в рацион каши, нежирного мяса и бульонов. В последующие две недели больным рекомендуют воздерживаться от острой, жирной или жареной пиши, а также от овощей и алкоголя, которые раздражают кишечник. Эта диета соответствует столу № 4. Если заболевание было вызвано употреблением пищи, зараженной патогенной микрофлорой или токсинами, проводят промывание желудка и толстой кишки при помощи теплого содового раствора параллельно с назначением слабительных препаратов.
При остром колите, который сопровождается сильной приступообразной болью в кишечнике, подкожно вводятся спазмолитики: платифиллин, папаверин или атропин. Назначение наркотических анальгетиков не рекомендуется. Помимо этого, для лечения острого колита используются сульфаниламидные препараты, антестезин и активированный уголь. С первых дней назначается эмпирическая антибиотикотерапия, которая после получения результатов бактериологического исследования кала корректируется с учетом чувствительности возбудителя. Параллельно с антибиотиками пациентам назначают эубиотики и пробиотики для нормализации кишечной микрофлоры.
В случае тяжелого течения заболевания эти лечебные мероприятия дополняют терапией, направленной на борьбу с дегидратацией и коллапсом. С этой целью больным острым колитом вводят кордиамин или бензоат натрия. При развитии сердечной недостаточности на фоне обезвоживания показаны сердечные гликозиды. Кроме того, параллельно проводится инфузионная терапия физиологическим раствором или 5% глюкозой в объеме до 2 литров в день. Если у больного острым колитом отмечается стойкая интенсивная рвота, то ему вводят метоклопрамид или хлорпромазин.
Прогноз и профилактика
Для профилактики острого колита необходимо строго соблюдать правила личной гигиены, которые предусматривают тщательное мытье рук перед употреблением пищи. Следует всегда мыть фрукты и овощи, принимаемые в пищу. Профилактика предусматривает термическую обработку мяса и рыбы, а также кипячение воды. Кроме того, рекомендованы профилактические мероприятия, направленные на борьбу с вирусными инфекциями, которые могут вызвать острый колит.
Прогноз при остром колите, как правило, благоприятный. При назначении своевременного правильного лечения симптомы заболевания обычно купируются в течение нескольких дней. При тяжелой форме острого колита и отсутствии адекватной терапии возможно более затяжное течение с развитием осложнений.
Микроскопический колит – это хроническая воспалительная патология толстого кишечника, протекающее без каких-либо макроскопических изменений, но с наличием характерных патоморфологических признаков. Сопровождается водянистой диареей, спастическими болями в животе, тошнотой, потерей веса. Основная роль в диагностике принадлежит морфологическому исследованию биоптатов, вспомогательная – колоноскопии, ирригографии, лабораторным исследованиям крови и кала. Лечение предусматривает пересмотр лекарственной терапии, коррекцию диеты, ступенчатое назначение антидиарейных, антибактериальных препаратов, сульфаниламидов, ГКС. Возможно наложение илеостомы.
МКБ-10



Общие сведения
Микроскопический колит (МК) объединяет две отдельные морфологические формы колита: лимфоцитарный (ЛК) и коллагеновый (КК), которые протекают с хроническим диарейным синдромом и выявляются только по результатам гистологии. Период изучения заболевания насчитывает около полувека: коллагеновый колит описан в 1976 г., а лимфоцитарный – в 1980 г. Распространенность микроскопического колита составляет 103 случая 100 000 человек (63,7:100 000 для ЛК, 39,3:100 000 для КК), что сопоставимо с частотой других ВЗК – НЯК и болезни Крона. Микроскопическим колитом чаще болеют женщины старше 50 лет (соотношение Ж:М ‒ 7-10:1 при КК, 2-3:1 при ЛК), однако в четверти случаев диагноз ставится лицам моложе 45 лет.

Причины
Вопросы этиологии микроскопического колита остаются неясными. Существующие гипотезы (иммунологическая, инфекционная, генетическая, лекарственная и др.) лишь отчасти объясняют причины и механизмы МК. В качестве вероятных причин рассматривают следующие:
- Аутоиммунные нарушения. В пользу аутоиммунного генеза микроскопического колита свидетельствует его частое сочетание с другими иммунозависимыми патологиями, такими как целиакия (12%), тиреоидит Хашимото (10-15%), синдром Шегрена (3,4%), СД 1 типа (1,7%), болезнь Верльгофа, спру, ревматоидный артрит и др. Также в крови пациентов часто обнаруживаются антимикросомальные, антинуклеарные, антиглиадиновые и другие аутоантитела.
- Токсическое влияние ЛС. Установлена корреляция МК с приемом некоторых фармакопрепаратов, в числе которых НПВС, статины, бета-блокаторы, ингибиторы протонного насоса, СИОЗС. При этом от начала приема препаратов до развития клинических проявлений проходит несколько лет.
- Инфекционный гастроэнтерит. В ряде наблюдений доказано развитие микроскопического колита после перенесенных кишечных инфекций – иерсиниоза, кампилобактериоза, Clostridium difficile-ассоциированной инфекции.
- Генетическая предрасположенность. Точная роль генетических факторов в структуре микроскопического колита не определена, однако в ряде случаев прослеживается семейная история заболевания. У пациентов с ЛК чаще идентифицируются DRW53, DR3DQ2 HLA-гаплотипы. Предполагается связь КК с полиморфизмом генов ФНО-альфа, матриксной металлопротеиназы-9.
- Другие причины. В числе прочих возможных причин МК называют мальабсорбцию желчных кислот, наличие пищевой аллергии и др.
Факторы риска
Условия, при которых микроскопический колит развивается статистически чаще, включают:
- принадлежность к женскому полу;
- возраст старше 50-60 лет;
- наличие сопутствующих аутоиммунных заболеваний;
- табакокурение (у курильщиков МК дебютирует на 14 лет раньше, чем у некурящих);
- лекарственная зависимость, полипрагмазия.
Патогенез
В патогенезе микроскопического колита ключевую роль играет дисфункция кишечного эпителия. Отмечается снижение синтеза белков, которые в норме обеспечивают эпителиальный барьер: Е-кадгерина, окклудина, клаудина-4, в результате чего повышается проницаемость слизистой оболочки для различных антигенов (инфекционных, химических, пищевых и пр.), которые проникают из просвета кишки и стимулируют воспалительный процесс. В поддержании воспалении играет роль гиперактивация иммунного ответа, связанная с повышением синтеза ИЛ-8, ИЛ-15, ИЛ-21, ИЛ-22, ФНО-альфа. Для коллагенового колита также характерен дисбаланс в метаболизме коллагена: его повышенный синтез при недостаточной деградации.
Водная диарея при микроскопическом колите носит секреторный и осмолярный характер, обусловленный несколькими механизмами: повышенной продукцией простагландина Е2, который вызывает нарушение ионного транспорта; затруднением всасывания воды в толстом кишечнике вследствие утолщения коллагенового слоя в базальной мембране при КК; мальабсорбцией ЖК.

Классификация
В современной колопроктологии на основании гистологических данных выделяют несколько форм микроскопического колита:
- Лимфоцитарный. Патоморфологическая картина характеризуется выраженным интраэпителиальным лимфоцитозом (>20 лимфоцитов на 100 эпителиальных клеток при норме 4-5:100). Распределение лимфоцитов неравномерное, они преимущественно сгруппированы в восходящей ободочной и слепой кишки. Также отмечается усиление эозинофильной инфильтрации, уплощение эпителия, сглаживание крипт.
- Коллагеновый (коллагенозный). При микроскопическом исследовании биопсийных образцов обращает внимание утолщение субэпителиального слоя коллагена до 10–1000 мкм (при норме 2-5 мкм). При КК он представлен коллагеном III типа, тогда как у здоровых людей ‒ коллагеном IV типа. Также встречается лимфо- и эозинофильная инфильтрация, участки криптита.
- Неполный. Данный тип микроскопического колита выделен сравнительно недавно и объединяет случаи хронической диареи и клеточной инфильтрации слизистой, не отвечающие гистологическим критериям ЛК и КК.
Течение МК может быть легким, среднетяжелым или тяжелым. В стадию обострения отмечается учащение стула до 3-х и более раз, наличие водянистого поноса, в фазу ремиссии симптомы отсутствуют.
Симптомы микроскопического колита
Манифестация заболевания обычно приходится на пятую-шестую декады жизни. Начало может быть острым, напоминающим инфекционный колит, либо постепенным. Ведущий клинический признак микроскопического колита – рецидивирующая диарея водянистой консистенции без включений крови. Стул учащается до 4-6 раз в сутки, в тяжелых случаях – до 15 раз, позывы беспокоят в ночное время. Объем жидкого стула достигает 1,5-4-х литров. Понос сопровождается спастическими болями в животе, тошнотой, рвотой. У 40% пациентов отмечается недержание кала.
Во время обострения микроскопического колита из-за потерь жидкости и ограничений питания у половины больных происходит снижение массы тела. У части больных отмечаются явления моно- и полиартрита. Морфологический диагноз устанавливается в среднем через 2-3 года после появления симптоматики.
Микроскопический колит протекает доброкачественно, иногда с длительными спонтанными ремиссиями. Анемический синдром, обезвоживание, электролитные нарушения и гипоальбуминемия, вызванные мальабсорбцией, встречаются сравнительно редко. Возможна трансформация лимфоцитарного колита в коллагеновый.
Осложнения
Диагностика
Микроскопический колит – это морфологический диагноз, который может быть подтвержден только по результатам исследования биоптатов. Заподозрить его позволяет тщательно собранный анамнез, указание на наличие факторов риска, всестороннее физикальное, лабораторное и инструментальное обследование:
- Колоноскопия с биопсией. Эндоскопия кишечника, как правило, не выявляет видимых изменений слизистой, в редких случаях обнаруживается эритема, отек, изменение сосудистого рисунка. Биоптаты рекомендуется брать мультифокально на всем протяжении толстой кишки, т.к. очаговые изменения могут быть локализованы в разных ее отделах.
- Гистология биопсийных образцов. Для лимфицитарного колита характерна инфильтрация собственной пластинки слизистого слоя лимфоцитами (более 20 на 100 эпителиоцитов), для КК – утолщение слоя коллагена (более 10 мкм).
- Рентген кишечника. По данным энтерографии, ирригографии, МСКТ патологические изменения в кишечнике отсутствуют.
- Лабораторные исследования. Для оценки текущего статуса назначается ОАК, определение электролитов крови, сывороточного альбумина. В рамках дифдиагностики исследуются копрограмма, фекальный кальпротектин, кал на гельминты и лямблии, проводится антигенный тест на Clostridium difficil.

Дифференциальная диагностика
Большинству пациентов, обращающихся к колопроктологу с жалобами на частый водянистый стул и схваткообразные абдоминальные боли, устанавливается первоначальный диагноз «синдром раздраженного кишечника». Другие заболевания, сопровождающиеся диареей и требующие исключения:
- глютеновая энтеропатия;
- функциональная диарея;
- другие колиты: инфекционный, язвенный, ишемический;
- болезнь Крона;
- лямблиоз;
- ферментная недостаточность поджелудочной железы;
- дисахаридазная недостаточность;
- передозировка слабительных средств.
Лечение микроскопического колита
Консервативная терапия
Для достижения клинического улучшения, индукции ремиссии, повышения качества жизни назначается ступенчатая терапия. На первых порах производят отмену лекарственных препаратов, которые могут провоцировать манифестацию микроскопического колита (НПВС и др.), рекомендуют прекратить курение. Проводят коррекцию диеты, ограничивают употребление продуктов, активизирующих секрецию, перистальтику, газообразование. Фармакологическое лечение МК включает:
- противовоспалительную терапию: глюкокортикоиды, соли висмута, препараты 5-аминосалициловой кислоты, сульфаниламиды, антибиотики;
- симптоматическую терапию: антидиарейные средства, секвестранты желчных кислот;
- иммунотерапию: иммунодепрессанты, антитела к ФНО-a.
Хирургическое лечение
При нечувствительности/непереносимости лекарственной терапии, частых эпизодах рецидива микроскопического колита поднимается вопрос о хирургической тактике. Целью вмешательства является исключение пассажа кала по толстому кишечнику. Это достигается либо путем илеостомии, либо посредством субтотальной колэктомии с наложением илеоанального анастомоза. Необходимость в хирургическом лечении возникает крайне редко.
Прогноз и профилактика
Микроскопический колит в большинстве случаев имеет благоприятный прогноз. У 20% пациентов ремиссия наступает спонтанно, у 50% достигается через полгода лечения. Примерно у 7-15% отмечается персистирующее течение микроскопического колита, несмотря на проводимую терапию. Критическое обезвоживание, требующее ИТ, развивается редко. Поскольку причины МК полностью не ясны, в плане профилактики можно говорить лишь о снижении влияния модифицируемых факторов риска: отказе от курения, бесконтрольного приема лекарственных средств.
1. Микроскопический колит: клинические формы, диагностика, лечение/ Ивашкин В.Т., Шептулин А.А., Шифрин О.С., Галимова С.Ф., Юрманова Е.Н.//РЖГГК. – 2006. – №6.
2. Микроскопический колит: современное состояние проблемы/ Тертычный А.С., Ахриева Х.М., Зайратьянц О.В., Селиванова Л.С., Шароян Ж.В., Епифанова Е.И., Таширова Е.А., Маренич Н.С.// Гастроэнтерология. – 2015. – №3.
3. Микроскопические колиты: критерии диагноза, течение, прогноз, лечебная тактика/ Григоренко Е.И.// Крымский терапевтический журнал. – 2008 – №2.
4. Микроскопический колит с позиций современной гастроэнтерологии/ Андреев Д.Н., Маев И.В., Кучерявый Ю.А., Черёмушкин С.В.// CONSILIUM MEDICUM. ‒ 2021; 23.
Читайте также:

