При какой температуре горит кожа
Обновлено: 18.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль в костях: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Боль в костях, или оссалгия, как правило, является симптомом основного заболевания, если не связана с травмой - ушибом или переломом.
Разновидности боли в костях
Боль в костях может возникать остро, в течение короткого промежутка времени, или нарастать постепенно и носить хронический характер.
Боль может носить локальный характер или иррадиировать (отдавать) в другие части тела.
Возможные причины боли в костях
Самая очевидная причина оссалгии - травмы. Как правило, такая боль носит острый характер и усиливается при движении. Ее продолжительность зависит от объема травмы и течения процесса восстановления.
Другая причина – воспалительное поражение кости, которое может быть следствием или травмы, или распространения инфекционного агента с током крови из других очагов в организме. Одним из самых тяжелых заболеваний является остеомиелит, для которого характерно гнойное повреждение костной ткани.
Риск развития болевого синдрома присутствует при недостатке в организме кальция и фосфора. Такое состояние может развиться как и из-за недостаточного поступления этих микроэлементов с пищей, так и в результате патологий паращитовидной и щитовидной желез, поскольку именно они отвечают за регуляцию фосфорно-кальциевого обмена, а также из-за дефицита витамина D.
Отдельного внимания заслуживают наследственные и опухолевые заболевания, поражающие красный костный мозг, который располагается в губчатом веществе костей и костномозговых полостях и содержит стволовые кроветворные клетки.
При нарушении деления стволовых клеток возможно увеличение объема костного мозга, образование специфических продуктов обмена, перестройка структуры кости с развитием болевого синдрома.
Помимо опухолей, развивающихся из кроветворных клеток, существуют новообразования, происходящие из клеток костной ткани (саркомы), а также метастазы злокачественных опухолей других локализаций.
Костная ткань часто становится объектом развития метастатических очагов, поскольку имеет богатое кровоснабжение.
Существует еще одна причина боли в костях – «ростовой скачок» ребенка (так называемая ночная боль роста). Она связана с резким увеличением длины костных структур, когда мышечная ткань не успевает за костной, и проявляется, как правило, в ночное время.
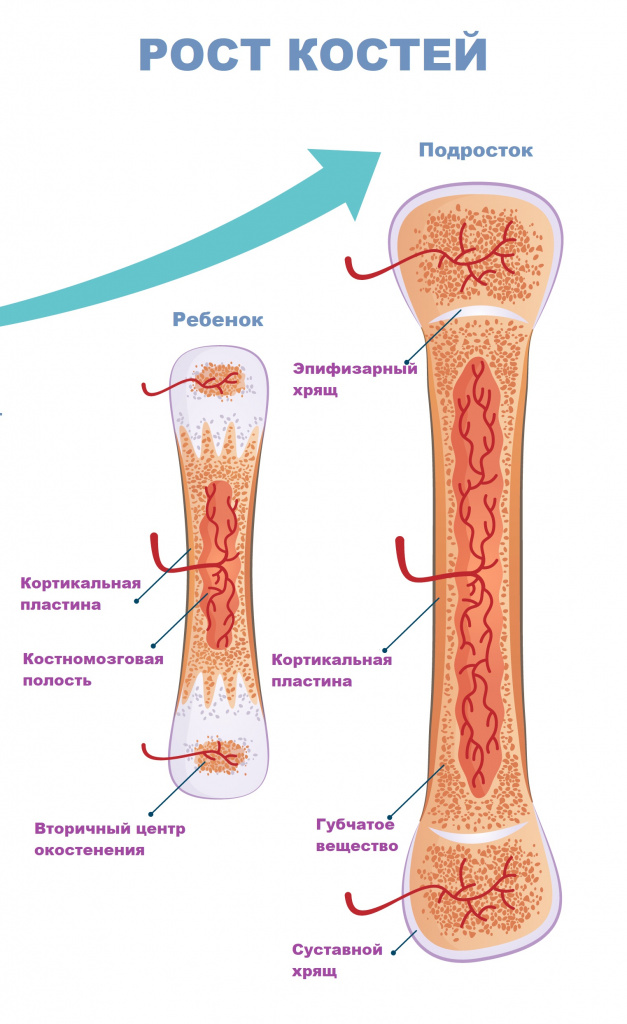
При каких заболеваниях возникает боль в костях
Среди травматических поражений, приводящих к боли в кости, наиболее частыми являются переломы, трещины, ушибы.
Стоит сказать, что боль при вывихах суставов и артритах (воспалении суставов) может иррадиировать и имитировать поражение кости.
Из заболеваний кроветворных органов, а именно костного мозга, упомянем лейкозы (злокачественные опухоли, развивающиеся из предшественников клеток крови), талассемии (наследственное заболевание, характеризующееся нарушением образования гемоглобина – белка, содержащегося в эритроцитах). Несколько особняком стоит опухоль из плазмоцитов (клеток, синтезирующих антитела) - миеломная болезнь, для которой также характерно поражение костей с выраженным болевым синдромом.
Остеомиелиты (воспаление костной ткани) различаются по локализации, возбудителю, бывают острые и хронические. Поздняя диагностика остеомиелита связана с тем, что воспаление развивается и распространяется внутри кости, а не на поверхности. Острые остеомиелиты характеризуются возникновением боли еще тогда, когда внешних признаков воспаления нет.
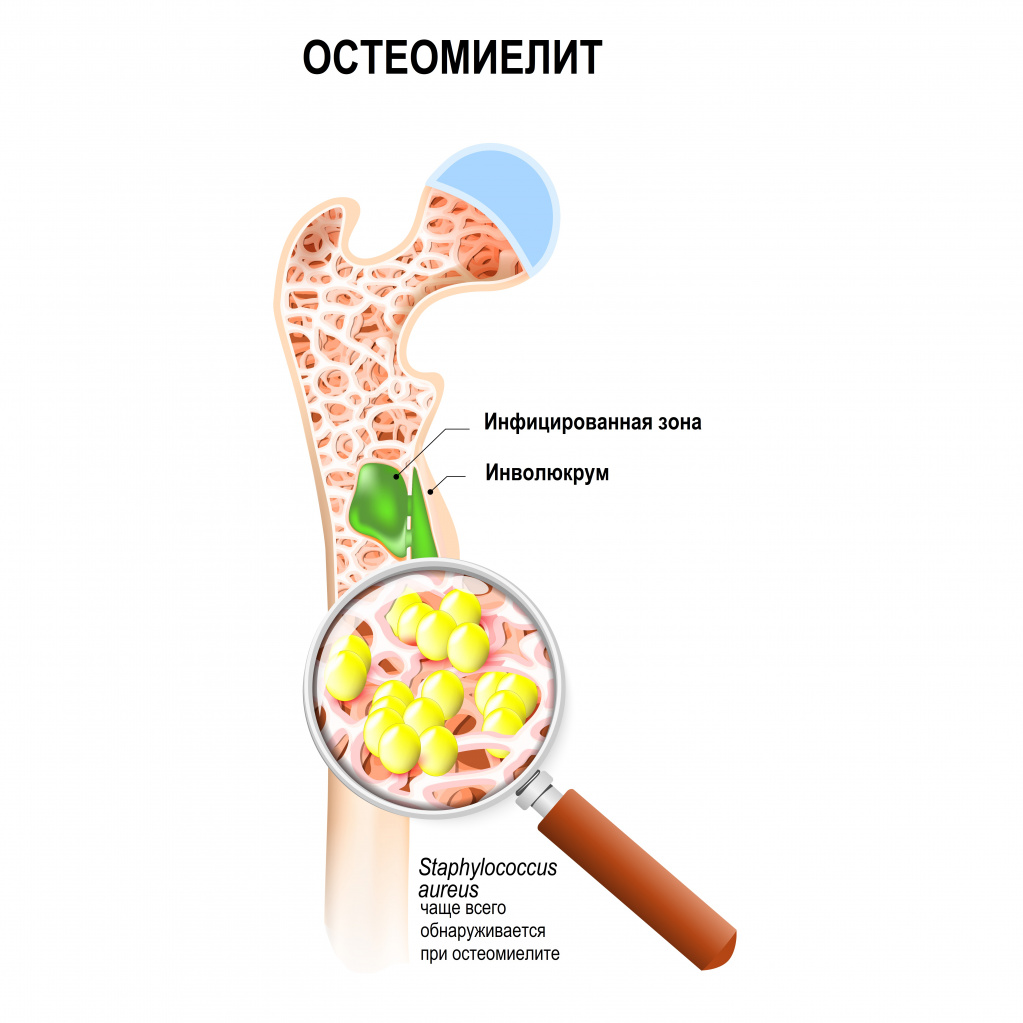
К злокачественным новообразованиям, происходящим из костной ткани, относится остеосаркома. А к доброкачественным – остеохондрома, остеобластома, остеоид-остеома.
В кости часто метастазирует рак легких, щитовидной железы, молочной железы.
Гиперпаратиреоз, заболевания почек, приводящие к хронической болезни почек, заболевания желудочно-кишечного тракта, нарушающие всасывание кальция, витамина D, приводят к усиленному вымыванию кальция из костей и к развитию остеопороза, характеризующегося развитием болевого синдрома при повышенной нагрузке.
Диагностика и обследования при боли в костях
Как правило, диагностика заболеваний, протекающих с костным болевым синдромом, требует визуализации патологического очага. Для этого проводят рентгенографию костей соответствующей области и прилежащих суставов.
Рентгенологическое исследование тазобедренного сустава и окружающих тканей для оценки патологических изменений и травматических повреждений.
Данный метод позволяет выявить переломы, трещины, признаки остеомиелита. У детей широко используется метод ультразвуковой диагностики мягких тканей при подозрении на остеомиелит и с целью исключения патологии мягких тканей. Для уточнения диагноза прибегают к компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ).
Сканирование костей и окружающих тканей плечевого пояса для выявления патологий.
Особенность данных исследований состоит в получении послойного изображения интересующих врача структур, а также в выявлении зон отека, кровоизлияний и т.д. в зависимости от применяемого метода.
С целью диагностики остеомиелита, туберкулезного поражения кости, опухолевого процесса применяют сцинтиграфию - введение в кровь безопасных для организма радиоизотопных препаратов (радионуклидов), которые имеют свойство накапливаться в патологических очагах.
При подозрении на метастатическое поражение костей может потребоваться томографическое исследование других областей тела, например, КТ органов грудной клетки, с целью выявления первичного злокачественного очага.
Исследование, позволяющее получить данные о состоянии органов грудной клетки и средостения.
Из лабораторных исследований назначают клинический анализ крови с определением лейкоцитарной формулы и обязательной микроскопией мазка, а также биохимический анализ крови (щелочная фосфатаза, ионизированный кальций, фосфор и др.).
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.
Синонимы: Анализ крови на щелочную фосфатазу; Фосфатаза щёлочная. ALK PHOS; ALKP; ALPase; Alk Phos. Краткое описание определяемого вещества Щелочная фосфатаза Щелочная фосфатаза катализирует щелочной гидролиз сложных эфиров фосфорной кислоты и органических соединений. Понятие «щелоч.
Ионизированный кальций – физиологически активная часть кальция крови. Синонимы: Анализ крови на ионизированный кальций; Свободный кальций; Ионы кальция. Ionized Calcium Test; Calcium, Ionized Serum; Dialyzable Calcium; Calcium Free; Calcium Filterable; Сalcium Unbound. .
Неорганический фосфор – один из основных анионов организма. Синонимы: Анализ крови на фосфор; Неорганический фосфор в крови; Сывороточный фосфор; Сывороточный фосфат. Inorganic Phosphate; Phosphorus; Serum P; PO4; Phosphate. Краткое описание определяемого .
Что делать при развитии боли в костях
Как правило, неотложная помощь требуется только в случае травматического повреждения кости. До приезда врачей необходимо обеспечить ее неподвижность наложением шины. Шину можно сделать из подручных материалов - плотного картона, журнала, гладкой доски и т.д. При наложении шины нужно помнить некоторые правила: нужно зафиксировать два близлежащих к месту подозреваемого перелома сустава, шина должна быть достаточно плотно зафиксирована.
К месту перелома необходимо приложить холод, чтобы уменьшить боль и выраженность отека.
Лечение боли в костях
Лечение травматических повреждений может проводиться как хирургическим путем, так и консервативным.
Переломы подлежат иммобилизации (созданию неподвижности отломков кости друг относительно друга), что может быть достигнуто наложением гипсовой повязки, установкой металлоконструкций и другими методами.
Тактика лечения остеомиелитов зависит от фазы заболевания. В острую фазу врач может принять решение о проведении антибактериальной, противовоспалительной терапии, хирургической перфорации кости.
Терапия злокачественных заболеваний кости, костного мозга, а также метастатического повреждения кости, как правило, комплексная и может включать лучевую, химиотерапию, а также хирургическое лечение. При отдельных видах лейкозов показана трансплантация костного мозга.
- Мухин Н.А., Моисеев B.C. Пропедевтика внутренних болезней: Учебник. – 2-е изд., доп. и перераб. – М.: ГЭОТАР-Медиа, 2008. – 848 с.
- Неотложная педиатрия: национальное руководство / под ред. Б.М. Блохина. – М.: ГЭОТАР-Медиа, 2017. – 832 с.
- Клинические рекомендации «Остеопороз». Разраб.: Российская ассоциация эндокринологов, Российская ассоциация по остеопорозу, Ассоциация ревматологов России, Ассоциация травматологов-ортопедов России, Ассоциация гинекологов – эндокринологов России, Российская ассоциация геронтологов и гериатров. – 2021.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Чувство жара, которое испытывает человек, возникает из-за резкого расширения и кровенаполнения мелких подкожных сосудов. Это состояние называется артериальной гиперемией. При этом кожа краснеет, становится горячей.
Просвет сосудов регулируется симпатической и парасимпатической нервной системой. Его изменения зависят от сигналов сосудодвигательного (вазомоторного) центра ЦНС, гормонов, пирогенных (вызывающих жар) веществ, поступающих в кровь, и ряда других факторов.
Разновидности ощущения жара
На сосуды постоянно влияют факторы, оказывающие сосудосуживающее либо сосудорасширяющее воздействие. Например, при стрессе сосуды под влиянием гормона адреналина сужаются, кожа бледнеет. По окончании стрессовой ситуации сосуды расслабляются и наполняются кровью.
Патологическая артериальная гиперемия, которая сопровождается чувством жара, развивается либо под действием раздражителей (инфекции, токсины, продукты распада тканей при ожоге, пирогенные вещества), либо при нарушении нервной регуляции.
Различают нейрогенную артериальную гиперемию (возникающую в ответ на раздражение нервных окончаний) и метаболическую (обусловленную действием местных химических факторов). Примером нейрогенной артериальной гиперемии служит покраснение лица и шеи при гипертонической болезни, климактерическом синдроме, а также при сильных эмоциях.
Метаболическое воздействие на напряжение сосудов оказывают электролиты крови: кальций и натрий сужают сосуды и повышают давление, а калий и магний, наоборот, расширяют. К метаболическим регуляторам относятся углекислый газ, органические кислоты, гормоны.
Возможные причины ощущения жара
Прилив крови к коже и ощущение жара могут вызывать горячие, острые и пряные блюда.
Такое же воздействие на организм оказывает алкоголь, который способствует расширению кровеносных сосудов.
Прием некоторых лекарственных препаратов также может вызывать ощущение распространяющегося по телу жара. В их число входят сосудорасширяющие, гормональные средства, антидепрессанты и т. д.
Причины возникновения артериальной гиперемии и, как следствие, чувства жара могут быть разными. При нарушении регуляции сосудистого тонуса может развиваться артериальная гипертензия, сопровождаемая внезапным повышением артериального давления – гипертоническим кризом. Чаще всего причиной такого состояния становится гипертоническая болезнь. Однако в трети случаев артериальную гипертензию вызывают заболевания внутренних органов: острый гломерулонефрит и другие поражения почек, опухоли надпочечников и прочие заболевания эндокринной системы. Величина подъема артериального давления при гипертоническом кризе зависит от возраста и индивидуальных особенностей человека. В молодом возрасте симптомы криза могут возникнуть при более низком уровне артериального давления, а в пожилом – при более высоком.
Резкому повышению артериального давления сопутствуют головная боль, головокружение, тошнота, рвота, нарушения зрения («мушки», двоение). Возможно онемение конечностей, ощущение мурашек, учащенное сердцебиение, одышка.
Из-за нарушения нервной регуляции возникает озноб, сменяющийся жаром, усиление потливости. Завершение криза сопровождается учащенным мочеиспусканием.
Повышение артериального давления и сопровождающие это состояние симптомы возникают и при опухоли надпочечника – феохромоцитоме и других гормонопродуцирующих опухолях. Опухоль секретирует большое количество катехоламинов (адреналина и норадреналина).
Клинические признаки феохромоцитомы могут включать головную боль, потливость, усиленное сердцебиение, раздражительность, потерю массы тела, боли в груди, тошноту, рвоту, слабость, утомляемость. В некоторых случаях у пациентов могут возникать жар, одышка, приливы, повышенная жажда, учащенное мочеиспускание, головокружение, шум в ушах.
Многие женщины жалуются на приливы жара во время климактерического периода. Изменение гормонального фона происходит еще до прекращения менструаций, в период пременопаузы (менопаузального перехода). Сначала ее проявления незначительны, и чаще всего им не придают значения либо относят к последствиям усталости и психического перенапряжения. Гормональные и метаболические изменения, в частности, снижение уровня эстрогенов, прогестерона и повышение выработки гонадолиберина, сопровождаются приливами, которые могут повторяться несколько раз в сутки.
Женщины описывают их как периодическое кратковременное ощущение жара с последующим ознобом, усиленной потливостью, учащенным сердцебиением.
В большинстве случаев приливы незначительно нарушают самочувствие. Артериальная гиперемия и чувство жара могут быть признаком нарушения функции щитовидной железы, например, при тиреотоксикозе. Пациенты с тиреотоксикозом жалуются на общую слабость, утомляемость, раздражительность, нарушение сна, потливость, дрожание пальцев, сердцебиение, иногда боли в области сердца.
Нарушение терморегуляции, которое происходит из-за ускоренного обмена веществ, приводит к повышению температуры тела и вызывает постоянное чувство жара. Кожа становится теплой и влажной, сосуды кожи расширяются, что сопровождается покраснением лица. Усиливается потоотделение, ногти становятся ломкими, выпадают волосы.
Иногда приливы и ощущение жара в сочетании с повышенным артериальным давлением возникают при сахарном диабете. Этим симптомам сопутствуют общее недомогание, потливость, жажда, увеличение объема выделяемой мочи.
К каким врачам обращаться?
При регулярных появлениях таких симптомов, как жар и приливы, необходимо обратиться к терапевту , который на основании предъявляемых жалоб и анализов направит к гинекологу или эндокринологу .
Диагностика и обследования
Появление периодических приливов, сопровождаемых чувством жара, потливостью, покраснением кожи лица, требует обязательной диагностики.
Врач оценивает жалобы пациента, учитывая возраст, пол и сопутствующие заболевания. При повышении артериального давления, переходящего в кризы, необходимо определить характер патологии – первичный (связанный с нарушением нервной регуляции) или вторичный (вследствие заболеваний внутренних органов). Для этого назначают клинический анализ крови и общий анализ мочи, анализ мочи по Нечипоренко, анализ крови на глюкозу, холестерин, креатинин.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Заведующий 8 хирургическим отделением Хмеленко А.И.
Термические ожоги
Термические ожоги - это ожоги пламенем, горячим паром, горячей или горящей жидкостью, кипятком, от соприкосновения с раскаленными предметами, солнечные ожоги. Термические ожоги могут возникать в результате воздействия светового излучения, пламени, кипятка или другой горячей жидкости, пара, горячего воздуха или горячих предметов.
От ожога живые ткани погибают, прежде всего, вследствие непосредственного воздействия на них пламени, горячих предметов, пара, жидкостей, температура которых превышает 50 – 55°С. Но известно, что во время длительного воздействия на тело человека инфракрасного излучения термические ожоги могут возникать и при более низких температурах (43-44°С). При температуре 60-70°С возникает частичная денатурация тканевых белков, а при 100°С и выше - полная денатурация.
Глубина ожога зависит от температуры и продолжительности ее воздействия на тело. Чем выше температура и дольше экспозиция, тем глубже ожог. Известны молниеносные ожоги, которые бывают поверхностными, несмотря на очень высокую температуру, когда вредное воздействие длится доли секунды (взрыв атомной бомбы, газа в шахте и т.д.). Но не все участки тела одинаково чувствительны к высокой температуре. На шее, в промежности или паховых участках ожог будет глубже, чем на ладонях, подошвах, где грубый эпидермис надежнее защищает подчиненные слои кожи и ткани от повреждающего фактора.
Низкая теплопроводность кожи снижает температуру, и поэтому подавляющее большинство термических ожогов ограничивается ее поверхностным поражением. Однако очень нагретые твердые предметы (металл, песок, кирпич и т.д.) отдают так много теплоты, что возникают глубокие ожоги - первичное коагуляционное омертвение тканей. Коагуляционный некроз возникает также при действии на кожу пламени. Под влиянием горячих жидкостей и пара не возникает обезвоживание тканей, и поэтому образуется влажный колликвационный некроз.
Классификация термических ожогов по А.Вишневскому:
I степень - эритема кожи, II - наличие пузырей; III А степень - поверхностный некроз кожи, при котором возможна островковая эпителизация кожи; III Б степень - полный некроз всех слоев кожи; IV степень - некроз кожи и подлежащих тканей.
При термическом ожоге III А степени возникает коагуляция мальпигиевого и частично сосочкового слоя дермы. Эту степень ожога определяют после очистки ожоговой поверхности от пузырей и некротических тканей и появления мелких эпителиальных островков. Таким образом, ожоги III А степени, если не возникает нагноение, могут заживать самостоятельно за счет эпителиальных элементов дермы и придатков кожи. Поэтому ожоги III А степени относят к поверхностным ожогам.
Нагноение ожоговой поверхности ведет к вторичному некрозу эпителиальных островков под влиянием протеолитических ферментов раны приближает ее к ожогу III Б степени. Ожоги III Б степени характеризуются некрозом всех слоев кожи, который доходит до подкожной клетчатки, а IV степени - в более глубоких тканей.
Причины ожогов
Термические ожоги возникают в результате воздействия высокой температуры:
— открытый огонь поражает большую поверхность, вызывая ожоги преимущественно второй степени.
— горячая жидкость может вызывать небольшие по площади, но глубокие ожоги.
— ожог паром обычно происходит на большой площади, но не бывает глубоким.
— контакт с раскаленными предметами вызывает четко очерченный и глубокий ожог – вплоть до четвертой степени.
— химические ожоги возникают в результате контакта с опасными веществами: кислотами и щелочами. Особенно опасны ожоги, вызванные попаданиями этих веществ в дыхательные пути и пищеварительный тракт.
— электрические ожоги возникают в точках входа и выхода электрического заряда в тело. Они занимают небольшую площадь, но могут быть очень глубокими. Кроме того, при коротком замыкании электропроводки может произойти ожог вольтовой дугой. Он напоминает ожог открытым пламенем.
Первая помощь при легких бытовых ожогах:
- Охладите обожженное место прохладной проточной водой в течение нескольких минут. Не используйте сильный напор воды.
- Не используйте лед, снег, замороженные продукты для охлаждения ожога. Низкие температуры могут быстро вызвать обморожение, поскольку кожа в месте ожога уже повреждена и не выполняет свою защитную функцию.
- Ожоги первой степени или небольшие ожоги второй степени можно лечить при помощи сертифицированных мазей или спреев от ожогов. Запомните: подобные мази должны быть изготовлены строго на водной основе.
- Никогда не смазывайте ожоги маслом, салом или любым другим жиром, включая жирные кремы. Масляная пленка удерживает тепло внутри кожи и делает ожог более глубоким.
- Не вскрывайте самостоятельно волдыри, оставшиеся от ожога – так вы рискуете занести инфекцию. Ожоги склонны к воспалению и развитию нагноения чаще, чем другие травмы.
- Если ожог вызывает сильные боли, озноб или лихорадку – немедленно обратитесь к врачу.
Как предотвратить ожоги
Большинство ожогов можно предотвратить. Предотвратить ожоги у малышей помогут простые правила:
- Не позволяйте маленькому ребенку самостоятельно открывать краны в ванной и на кухне до тех пор, пока он не будет уметь смешивать горячую и холодную воду. Даже вода температурой 60°С может вызвать серьезный ожог всего за полминуты контакта с ней.
- Не переносите горячие жидкости и пищу над теми местами, где играет ребенок.
- Не открывайте духовку, если на кухне находится маленький ребенок.
- Во время пикника не позволяйте малышу приближаться к мангалу. Играйте с ребенком подальше от того места, где готовится шашлык.
- При готовке на плите включайте дальние конфорки и поверните кастрюли ручками внутрь. Это позволит и вам самим уберечься от случайного переворачивания горячей кастрюли или сковороды.
- Не откладывайте починку неисправных электрических розеток и вилок. Не используйте приборы с неисправной проводкой.
- Откажитесь от использования обогревателей с открытой спиралью.
- Не учите ребенка пользоваться зажигалками или спичками, пока не будете уверены, что он понимает их потенциальную опасность. Храните подобные предметы в тех местах, куда ребенок не может добраться.
- Никогда не приносите в дом, где есть маленькие дети, любые едкие жидкости. Бытовую химию убирайте на шкафы, а лучше – под замок.
- Не позволяйте детям запускать фейерверки – в том числе и играть с бенгальскими огнями, хлопушками или небольшими петардами.
Самое важное
Ожоги происходят под воздействием различных горячих предметов, жидкости, пара и даже едких химических веществ.
Если ожоги глубоки и велики по площади – немедленно вызывайте бригаду скорой помощи.
Никогда не смазывайте место ожога жиром и не прикладывайте лед к пораженной коже.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Тепловой удар: причины появления, симптомы, диагностика и способы лечения.
Определение
Тепловым ударом называют состояние гипертермии, вызванное интенсивным тепловым воздействием, связанное с расстройством механизмов терморегуляции и сопровождающееся нарушением работы различных органов и систем.
Причины теплового удара
Существуют две основные, зачастую тесно связанные между собой причины теплового удара: тепловое воздействие и недостаточная скорость приспособления организма к неблагоприятным условиям внешней среды. Вероятность развития и тяжесть этого состояния зависят от продолжительности пребывания человека в условиях повышенного температурного фона, интенсивности теплового воздействия, возраста человека, индивидуальных особенностей организма, наличия или отсутствия хронических заболеваний внутренних органов. Кроме того, развитию теплового удара может способствовать прием некоторых лекарственных препаратов: ингибиторов моноаминоксидазы (МАО), трициклических антидепрессантов, амфетаминов, а также алкоголя и наркотических средств.
Тепловым ударам подвержены люди с гипертонической болезнью, сердечно-сосудистыми заболеваниями, патологиями щитовидной железы, с сахарным диабетом и некоторыми другими эндокринными заболеваниями, вегето-сосудистой дистонией, бронхиальной астмой, нервно-психическими заболеваниями, анорексией, циррозом печени, гепатитом, ангидрозом, гипергидрозом.
Кроме того, к числу неблагоприятных факторов, увеличивающих риск получения теплового удара, относят избыточный вес, нарушения метаболизма, возраст менее 6-7 лет, пожилой возраст и период беременности. Риск теплового удара повышается во время занятий спортом, при повышенной влажности воздуха, сильном обезвоживании.
Классификация тепловых ударов
Проведенные исследования действия высоких температур на организм человека по характеру изменений теплового обмена, сердечно-сосудистой и дыхательной систем позволили выделить четыре степени перегрева организма (по А.Н. Ажаеву):
- I степень (устойчивое приспособление) — теплоотдача осуществляется путем испарения влаги с поверхности тела и из дыхательных путей. Теплоотдача равна тепловой нагрузке и температура тела не повышается. Общее состояние удовлетворительное, жалобы сводятся к ощущению тепла, нередко возникает вялость и сонливость, нежелание двигаться.
- II степень (частичное приспособление) — тепловая нагрузка не компенсируется испарением влаги, и в организме происходит накопление тепла. Температура тела может подниматься до 38,5°С, систолическое давление повышаться на 5—15 мм рт. ст., а диастолическое снижаться на 10—20 мм рт. ст. Увеличиваются минутный и систолический объем сердца, легочная вентиляция, количество поглощенного кислорода и выделенной углекислоты. Пульс учащается на 40-60 ударов в минуту. Наблюдается резкая гиперемия кожи, профузное потоотделение. Характерно ощущение нестерпимой жары.
- III степень (срыв приспособления) — температура тела может подниматься до 39,5-40°С, систолическое давление повышается на 20-30 мм рт. ст., а диастолическое снижается на 30-40 мм рт. ст. Число сердечных сокращений увеличивается до 160 ударов в минуту, а систолический объем сердца уменьшается. За счет усиления легочной вентиляции увеличивается количество поглощенного кислорода и выделенной углекислоты. Кожа резко гиперемирована, пот стекает каплями. Больные жалуются на ухудшение самочувствия, ощущение сильной жары, сердцебиение, давление в висках и головную боль. Может возникнуть возбуждение, двигательное беспокойство.
- IV степень (отсутствие приспособления) — это, собственно, и есть тепловой удар, когда происходит грубое нарушение деятельности сердечно-сосудистой системы и ЦНС.
- пиретическая форма – самым ярким ее симптомом является повышение температуры тела до 39-41°С;
- асфиксическая форма – на первый план выходит угнетение дыхательной функции;
- церебральная, или паралитическая форма – на фоне гипертермии и гипоксии возникают судороги, иногда появляются галлюцинации и элементы бреда;
- гастроэнтерическая, или диспепсическая форма – сопровождается тошнотой, рвотой, диареей и задержкой мочеиспускания.
Существует три клинических степени тяжести патологии.
Для первой степени характерны быстро нарастающая слабость, вялость, сонливость, тупая ноющая головная боль, чувство тяжести в груди, потребность вдохнуть полной грудью, слабо выраженная или умеренная тошнота. Кожа у пациента становится бледной, на ней видны крупные капли пота, зрачки расширены, отмечается учащенные дыхание и пульс. Температура тела может оставаться в пределах нормы.
Вторая степень теплового удара сопровождается ощущением выраженной мышечной слабости, шумом и звоном в ушах. Пострадавшему тяжело двигаться, трудно поднять голову или руки. Головная боль становится разлитой и более интенсивной. Тошнота нарастает, возможна рвота. Дыхание становится прерывистым и учащенным, присутствует тахикардия, температура тела повышается до 39-40°С, нарушается координация движений (статическая и динамическая атаксия), возможны обмороки.
При третьей степени отмечается резкое изменение цвета кожных покровов – от гиперемии до цианотичности. У пострадавшего наблюдаются беспокойство и перевозбуждение. Дыхание становится поверхностным, пульс – нитевидным, рефлексы ослаблены.
Возможны судороги, бред, кинестетические, аудиальные и визуальные галлюцинации. Температура тела резко повышена. При отсутствии квалифицированной помощи человек может впасть в кому.
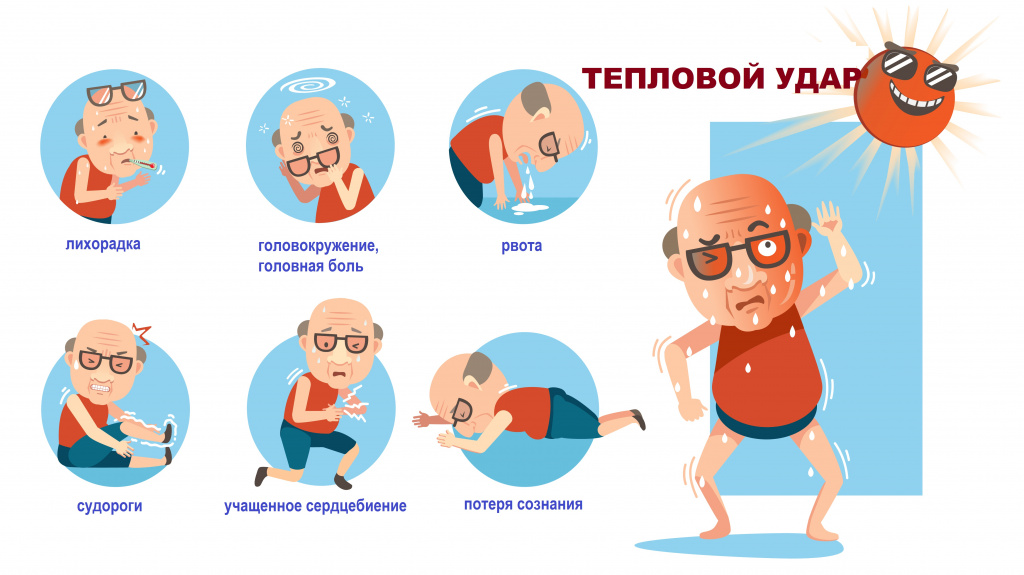
У детей из-за незрелых механизмов терморегуляции тепловой удар способен развиться даже при относительно невысокой температуре внешней среды и достаточно непродолжительном тепловом воздействии. При легкой степени теплового удара ребенок становится капризным, вялым, жалуется на тошноту и головную боль, не хочет играть, пытается прилечь, теряет аппетит. Пульс учащен, лицо гиперемировано, зрачки расширены, кожа потная, горячая на ощупь, при этом температура тела обычно не превышает 37°С.
При средней степени тяжести теплового удара ребенок жалуется на головную боль, вялость и плохое самочувствие, у него нарушается координация движений, наблюдаются затрудненное дыхание и рвота. Температура тела достигает фебрильных значений, возможна потеря сознания.
При тяжелой степени теплового удара ребенка лихорадит, развивается судорожный синдром, температура тела крайне высокая, возможно коматозное состояние.
Диагностика теплового удара
Диагноз устанавливается на основании характерного анамнеза, жалоб пациента и результатов объективного осмотра. Для оценки тяжести состояния измеряют температуру тела, пульс и артериальное давление.
Лабораторные исследования необходимы для определения наличия или отсутствия дисфункции различных органов и систем:
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Повышение температуры кожи — это признак расстройств многих систем организма и нарушения обмена веществ. Температуры кожных покровов и тела — разные показатели состояния здоровья человека, имеющие собственные признаки, причины повышения, характеристики и последствия. Нормальный показатель для поверхности кожи всегда ниже температуры тела на 3-7 градусов. Изменения температурных показателей кожных покровов говорит об имеющихся в организме патологиях, которые требуют лечения. При появлении симптома необходимо обращаться к лечащему врачу-терапевту.
Причины повышения температуры кожи
Температура кожи зависит от многих внешних и внутренних факторов — кровоснабжения, деятельности внутренних органов и обменных процессов, состояния артериол, наличия заболеваний, окружающего микроклимата. Если наблюдается повышение, следует заняться лечением, которое предусматривает в первую очередь выявление причин:
- изменения тонуса артериол. Артериолы — это кровеносные микрососуды, переходящие из артерии в капилляр. Расширение артериолярных стенок повышает температуру.
- Сбои кровообращения в сосудах. Скорость кровотока воздействует на размер просвета сосудов — ускоренное движение крови увеличивает температурные показатели.
- Высокое артериальное давление. Скачки давления и частоты пульса провоцируют развитие гипертонии, повышают уровень сахара в крови, увеличивают просвет в сосудах.
- Переизбыток глюкозы и соли в крови. Высокая концентрация соли и сахара нарушает реологические свойства крови.
- Болезни эндокринной системы. Сахарный диабет, гипертиреоз, зоб, рак щитовидной железы провоцируют расширение стенок артерий.
- Инфекции, воспаления и заболевания внутренних органов. Пораженные органы имеют температуру выше нормы, что способствует нагреванию кожи.
- Заболевания кожи. Дерматиты, дерматозы, псориаз, инфекции кожных покровов поражают поверхность и внутренние слои — зараженные участки имеют высокую температуру кожи.
- Психоэмоциональное состояние. На тепловой режим кожных покровов влияют эмоции, стрессы, возбуждение, чувство насыщения.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Типы повышения температуры кожи
Существуют нормы температурного режима кожи для каждого органа тела:
- лицо и шея — 33-34°;
- плечи и руки — 31-32°;
- грудь, спина — 33-34°;
- солнечное сплетение — 32°;
- кисти и пальцы рук — 27-29°;
- голени, икры ног — 31-32°;
- стопы ног — 29-30°;
- пальцы ног — 23-24°.
Симптом может проявляться в разных видах — стандартно с повышением температуры и с осложнениями, а также имеет две формы течения — острую и хроническую.
Повышение температуры кожи с осложнениями
Температура кожных покровов может повышаться на 2-3 градуса бессимптомно, но выше 3-4 градусов обычно начинаются осложнения:
- лихорадка — болезненное состояние тела, сопровождающееся ознобом или жаром;
- воспаления — поражение и покраснение мягких тканей или органов;
- инфекции — заражение крови, тканей или органов микробами;
- отечность — скопление жидкости в воспаленном участке;
- обезвоживание — недостаток жидкости в организме;
- патологии — болезни кожи, сосудов, суставов и мышц, сердца, дыхания.
Острое повышение температуры кожи
Острое проявление симптома — это внезапное повышение температурных показателей, часто без видимых причин, которое постепенно проходит самостоятельно или после курса лечения.
Хроническое повышение температуры кожи
Хроническое течение симптома характеризуется периодическим повторением, при этом эффективность лечения не имеет значения — даже после полного выздоровления температура может снова подняться.
Методы диагностики
Диагностика температуры кожи в клинике ЦМРТ представляет собой комплекс обследований, которые начинаются с осмотра и пальпации пациента врачом-терапевтом. Специалист оценивает общее состояние мягких тканей, их цвет, эластичность, влажность, наличие ран и травм. Проверка таких факторов также возможна с помощью специального оборудования — радиометрического аппарата, который анализирует тепловое излучение и выводит результат на экран монитора в виде цветных пятен.
Дополнительно назначаются анализы мочи и крови, биохимия крови, проба эпидермиса от рогового до базального слоя. В случае выявления или подозрения на болезнь как причину симптома терапевт направляет больного к узкопрофильному специалисту — дерматологу, кардиологу, эндокринологу, психотерапевту, ортопеду, ревматологу, хирургу и другим. Врачи исследуют организм при помощи УЗИ, ЭКГ, МРТ и компьютерной томографии.
Читайте также:

