При ингаляции получила ожог
Обновлено: 26.04.2024
Ожоги органов слуха, дыхания, глотки случаются как на производстве или во время пожара, так и в быту по неосторожности. Коварность таких травм в том, что они могут не вызывать сильных опасений в первые часы. Но потом состояние человека резко ухудшается. Поэтому пострадавшему необходима консультация отоларинголога, врачебное наблюдение.
Виды ожогов ЛОР-органов
Как и любые другие, они делятся по степени тяжести – от первой с незначительными повреждениями до тяжелой четвертой, вплоть до некроза тканей. Характер травм зависит от температуры и концентрации вещества, а также времени контакта с ним.
В зависимости от травмированной области повреждения бывают внешние, внутренние и комбинированные. В первом случае страдают кожные покровы наружного уха, крыльев носа. При внутренних поражениях воздействию подвергаются носоглотка, трахея, горло и гортань, слуховой проход.
С учетом источника выделяют термические и химические травмы. В первом случае причиной становится контакт с открытым огнем, кипятком, горячим маслом, раскаленным металлом и тому подобное. Химические ожоги встречаются чаще. Возникают, если проглотить кислоту или щелочь, а также вдохнуть их пары. Возникают при контакте с агрессивной бытовой химией, уксусной эссенцией, нашатырным спиртом.
В чем опасность
- Если поражены слизистые горла или носа, высока вероятность отека. Он быстро распространяется, затрудняет дыхание. Вплоть до наступления удушья.
- При приеме вовнутрь или вдыхании паров кислот и щелочей повреждения носоглотки и горла обычно сочетаются с более глубокими – трахеи, пищевода и других внутренних органов. Возможен некроз тканей пищевода, появление перфорации.
- Внешние ожоги вызывают интоксикацию, долго заживают без правильной обработки. Раневая поверхность инфицируется.
- Если поражения сильные и обширные, возникает болевой шок.
Тревожные симптомы
Если произошел контакт с химическим веществом или паром, нужно срочно обратиться в клинику. Иначе состояние будет только ухудшаться. Высока вероятность внутренних поражений, если:
- Появилась сильная непроходящая боль в области ротовой полости, горла, по ходу расположения пищевода.
- Когда глотаешь, неприятные ощущения усиливаются, не получается даже выпить жидкость.
- Присутствует рвота, особенно – с примесью крови.
- Началось обильное слюноотделение.
- Стало трудно дышать.
- Поднялась температура (происходит из-за интоксикации).
- Отек слизистой.
- Пострадавший то сонливый, то наоборот беспокойный.
- Сильные ожоги наружных тканей, волдыри.
Первая помощь при ожогах ушей, носа, носоглотки
Если случились внешние повреждения первой степени, кожу обрабатывают специальным средством – мазь или пенка. При необходимости можно принять обезболивающее. Если нарушения целостности кожных покровов более серьезные, нужно промокнуть поверхность слабым раствором марганцовки и наложить сухую стерильную повязку. Далее – обратиться за медицинской помощью. Пострадавшему стоит больше пить. Вскрывать волдыри строго запрещено – занесет инфекцию.
Степень повреждений при внутренних ожогах определяет только врач. Химические травмы также требуют наблюдения специалиста. Если знаете, что послужило причиной, то в первые минуты:
- Действие щелочи нейтрализуют слабым раствором кислоты (1%) – лимонной, борной или уксусной.
- Если причина – контакт с кислотой, применяют щелочь (двухпроцентный раствор пищевой соды).
- Если нейтрализующего вещества нет, для промывания можно использовать обычную кипяченую воду.
- Когда причина – контакт с негашеной известью, важно полностью устранить взаимодействие с водой. Используют любое растительное масло.
- Врачебная помощь должна быть поучена максимум в течение шести часов.
Лечение ожогов ЛОР-органов
Даже когда кажется, что повреждения незначительные, лучше показаться отоларингологу. Если травма случилась из-за контакта со сложным химическим соединением, агрессивным чистящим средством, то возьмите упаковку с собой. Специалист изучит состав вещества.
При сильных ожогах показаны противошоковые препараты. Если дыхание затруднено, имеется сильный отек, применяют преднизолон или хлорид кальция.
Чтобы восстановить дыхание, проводится трахеостомия.
В медицинском центре «Гармония» прием ведут ЛОР-специалисты с почти 10-летним стажем. На приеме вам обработают пораженные ткани, слизистые, подберут обезболивающее. При необходимости организуют консультацию с хирургом или направят в стационар. Центр работает всю неделю без выходных.
Ингаляционная травма – повреждение респираторной системы, вызванное вдыханием горячего воздуха, пара, дыма. Проявляется дыхательными расстройствами и симптомами общей интоксикации. Часто сочетается с ожогами кожи. Нередко сопровождается нарушением сознания. Основаниями для постановки диагноза служат данные анамнеза, осмотра, бронхоскопии. Дополнительно выполняется рентгенологическое исследование органов грудной полости, лабораторные анализы. При подтверждении факта и характера травмы осуществляется интенсивная терапия, включающая респираторную и нутритивную поддержку, бронхосанации, ингаляционное и парентеральное введение лекарственных средств.
МКБ-10
Общие сведения
В пульмонологии обобщенным термином «ингаляционная травма» обозначается термическое и токсическое повреждение органов дыхания. Определение «термоингаляционное поражение», широко использовавшееся ранее, подразумевает исключительно ожоги респираторного тракта. Сочетанные термические ожоги кожных покровов и респираторной системы относятся к многофакторным поражениям. Дыхательными расстройствами страдают 20-30% всех ожоговых пациентов и 40-50% пострадавших при пожаре. Летальность при многофакторных поражениях составляет 60-80%, при изолированном травмировании органов дыхания - около 10%.

Причины ингаляционной травмы
Объём бронхолёгочного повреждения, тяжесть состояния, развитие осложнений и смертность напрямую зависят от характера вредного воздействия. Кроме высокой температуры вдыхаемого воздуха, на организм действуют продукты горения, проникающие в дыхательные пути с дымом. В зависимости от этиологического фактора различают следующие варианты ингаляционных поражений:
- Термический. Вдыхание горячего воздуха или пара обычно приводит к ожогу слизистых оболочек полостей рта, носа, верхней части гортани. Благодаря барьерным функциям трахеобронхиального дерева патологический процесс редко распространяется ниже голосовой щели. Такого рода ожоги могут возникать при посещении бани, сауны, курении кальяна. У детей травма бронхолёгочной системы развивается при ошпаривании головы, шеи, груди.
- Термохимический. При пожаре в закрытом помещении в респираторный тракт вместе с дымом попадают продукты горения. Взаимодействуя с внутриклеточной и межтканевой жидкостью, они образуют кислотные и щелочные соединения, вызывающие химические ожоги воздухоносных путей.
- Токсикохимический. При длительном нахождении в задымленном месте в организм поступает ряд ядовитых веществ. При сгорании дерева, синтетических материалов, бытовой химии выделяются угарный газ, фосген, цианиды, альдегиды, ароматические эфиры и другие органические соединения, способные вызвать нарушение жизнедеятельности.
Патогенез
Ингаляционная травма приводит к дыхательной недостаточности, которая является конечным результатом полифакторного многоступенчатого процесса. Раскалённый воздух повреждает реснитчатый эпителий и провоцирует отёк гортани, асфиксию. Из-за снижения защитных функций дыхательной системы токсичные компоненты дыма попадают в бронхоальвеолярную ткань, вызывая воспалительную реакцию. Этот процесс сопровождается высвобождением биоактивных веществ, возникает бронхоспазм, нарушается микроциркуляция, угнетается синтез сурфактанта. Недостаток последнего приводит к коллапсу альвеол и нарушению газообмена. Развивается острый респираторный дистресс-синдром.
Патоморфологические изменения носят полиорганный характер. Со стороны дыхательной системы выявляется воспаление слизистой оболочки и подслизистой основы трахеи и бронхов, массивное слущивание эпителия. В лёгочной ткани определяются множественные ателектазы и дистелектазы, эмфизема. Позднее в бронхах появляется гнойный экссудат, в лёгких обнаруживаются пневмонические очаги.
Классификация
Большое значение для определения тактики ведения пациента и прогнозирования течения патологического процесса в травматологии и комбустиологии имеет объём и степень повреждения органов. По локализации ингаляционная травма делится на поражение верхних дыхательных путей и повреждение всей респираторной системы. Степень тяжести патологических изменений трахеобронхиального дерева выявляется с помощью фибробронхоскопии и классифицируется следующим образом:
- Iстепень. Бронхоскоп свободно проходит до мелких субсегментарных бронхов. Выявляется отёчность и покраснение слизистых оболочек. На стенках дыхательных путей местами видны следы копоти, которые легко смываются при санации. В просвете воздухоносных путей определяется небольшое количество вязкой слизи.
- IIcтепень. Бронхоскоп доходит до сегментарных бронхов. Кроме отёка и гиперемии на слизистых оболочках трахеи и крупных бронхов выявляются острые эрозии. Копоть смывается частично. Присутствует немного слизистого секрета.
- IIIcтепень. Трахеобронхиальное дерево проходимо до крупных долевых бронхов. Стенки дыхательного тракта полностью покрыты фиксированной копотью. При попытке удалить налёт обнажается сухая бледная поверхность, покрытая эрозиями и язвами, легко кровоточащая при контакте. Бронхиальный секрет отсутствует, просветы бронхов заполнены слущенным эпителием.
Симптомы ингаляционной травмы
Характерным для ингаляционного повреждения признаком является кашель с наличием копоти в мокроте. Пострадавшего беспокоят боли в горле, постоянное першение. Изменяется тембр голоса, появляется гнусавость, охриплость или осиплость вплоть до полной афонии. Саднящие загрудинные боли усиливаются при кашле, глубоком вдохе. Дыхание затруднено. Свистящие хрипы на вдохе и (или) выдохе слышны на расстоянии. Синюшность кожных покровов указывает на развитие тяжёлой дыхательной недостаточности. Очень часто имеются ожоги кожи, в том числе на лице, шее, в области грудной клетки. Под действием высокой температуры и дыма возникает покраснение склер, отёк конъюнктивы и слезотечение.
Сопутствующая интоксикация угарным газом, цианистыми соединениями, другими продуктами горения вызывает головную боль разной интенсивности, головокружение, сонливость, тошноту, рвоту. Учащается дыхание и сердцебиение. Нередко нарушается сознание. Пострадавший может быть возбуждённым, дезориентированным, пребывать в коматозном состоянии.
Осложнения
Основная тактическая задача при получении пациентом ингаляционных поражений – своевременно купировать ранние осложнения, предотвратить развитие поздних. Частичная обструкция дыхательных путей очень быстро (иногда в течение нескольких минут) становится полной и приводит к асфиксии. Данная ситуация, равно как и дыхательная недостаточность, возникшая на фоне травмы лёгочной ткани, требует неотложных реанимационных мероприятий. Кроме того, ингаляционная травма утяжеляет ожоговую болезнь и провоцирует развитие шока.
У 20-80% пострадавших респираторная травма осложняется пневмонией. Из-за присоединения вторичной инфекции ожоги в области носоглотки отягощаются нагноительными процессами. Многофакторные поражения часто ведут к сепсису, полиорганной недостаточности. Респираторные осложнения и сепсис становятся причиной смерти 50% пациентов с сочетанными обширными повреждениями кожи и дыхательной системы. Серьёзное травмирование верхних отделов респираторного тракта приводит к хроническим трахеитам, стенозам трахеи, трахеомаляции. Иногда впоследствии развивается хроническая лёгочно-сердечная недостаточность.
Диагностика
Нередко при первом контакте с пациентом специалисты (травматологи, комбустиологи, пульмонологи) испытывают определённые трудности диагностики респираторных повреждений. Дыхательные нарушения могут развиваться отсрочено, через 1-3 суток после происшествия. Учитывая стремительное нарастание асфиксии, своевременная диагностика патологического процесса является чрезвычайно актуальной. Обязательно уточняются обстоятельства травмы. Для исключения бронхолёгочных повреждений применяются следующие методы исследования:
- Осмотр. При отсутствии респираторных жалоб учитывается площадь кожных дефектов, локализация ожогов. Пострадавший осматривается на наличие следов сажи на лице, в носу. Гиперемия, отёчность слизистых оболочек полости рта, зева расценивается как признак ожога дыхательного тракта. У всех обожжённых пациентов с нарушением сознания подразумевается наличие ингаляционных повреждений.
- Физикальное исследование. В латентной стадии аускультативные данные обычно скудные, дыхание может быть нормальным или несколько ослабленным. В период развёрнутых клинических проявлений аускультативно определяются сухие свистящие и разнокалиберные влажные хрипы. Дыхание учащается, при отёке гортани становится стридорозным.
- Бронхоскопия. Относится к обязательным методам диагностики. Выполняется в течение первых часов после госпитализации пострадавшего. Позволяет одновременно определить степень тяжести поражения органов дыхания и очистить респираторный тракт от копоти и скоплений десквамированного эпителия.
Дополнительно анализируется газовый и кислотно-щелочной состав крови. Для исключения отравления угарным газом определяется уровень карбоксигемоглобина. На начальном этапе лучевые методы исследования органов грудной клетки не имеют особого диагностического значения. Изменения на рентгенограммах (признаки отёка лёгочной ткани, участки инфильтрации) выявляются через 1-2 недели от момента повреждения.
Лечение ингаляционной травмы
Пациент с ингаляционным повреждением может погибнуть в течение короткого промежутка времени, поэтому лечение должно быть начато незамедлительно. Ещё на догоспитальном этапе определяются показания для интубации трахеи. Транспортировка пострадавшего выполняется с кислородной поддержкой. По клиническим показаниям вводятся антидоты окиси углерода и синильной кислоты. Дальнейшее лечение проводится в отделении интенсивной терапии. Консервативное ведение пациентов включает:
- Респираторную поддержку.Искусственная вентиляция лёгких осуществляется всем пострадавшим, доставленным в бессознательном состоянии, пациентам с признаками острой дыхательной недостаточности. Показанием для превентивной ИВЛ является высокий риск развития опасных для жизни состояний.
- Небулайзерную терапию. Для снятия бронхоспазма и уменьшения отёка бронхиальной стенки назначается ингаляционная терапия бронхолитиками короткого действия, эпинефрином. Комбинация муколитиков с гепарином улучшает отхождение мокроты и препятствует образованию ателектазов.
- Инфузионно-трансфузионную терапию. Выполняется при сочетании поражения бронхолёгочной системы и кожных покровов для профилактики и лечения ожогового шока. Трансфузия донорской плазмы назначается при выраженных нарушениях микроциркуляции, существенной плазмопотере.
- Бронхиальный лаваж. Проводится санационная бронхоскопия. Вымывается, закупоривающий бронхи, отслоившийся эпителий, удаляется копоть и производные продуктов горения. Благодаря санации восстанавливается проходимость дыхательных путей, уменьшаются воспалительные изменения бронхиальной стенки.
- Нутритивную поддержку. Предпочтение отдаётся энтеральному (самостоятельному или зондовому) питанию высококалорийными смесями. При невозможности наладить полноценное энтеральное кормление пациента, дополнительно вводятся растворы глюкозы, аминокислот.
Для подавления патогенной микрофлоры и снижения риска развития бактериальной пневмонии, сепсиса и других инфекционных осложнений назначаются антибиотики. С противовоспалительной целью коротким курсом вводятся небольшие дозы кортикостероидных гормонов. В качестве патогенетического средства применяется экзогенный сурфактант. В восстановительном периоде рекомендуется дыхательная гимнастика.
Прогноз и профилактика
Исход болезни напрямую зависит от площади и глубины кожных ожогов, степени повреждения трахеобронхиальной стенки по данным фибробронхоскопии. При обширных ожоговых дефектах кожи и респираторных поражениях III степени прогноз неблагоприятный, пострадавший может погибнуть. Изолированная ингаляционная травма I-II степени протекает благоприятно. Своевременно начатая интенсивная терапия и профилактика грозных осложнений позволяют излечить повреждение респираторного тракта и минимизировать отдалённые последствия. Вопросы профилактики сводятся к соблюдению правил пожарной безопасности и использованию средств индивидуальной защиты при работе с воспламеняющимися веществами.
1. Диагностика и лечение ингаляционной травмы: Методические рекомендации/ Алексеев А.А. и соавт. – 2013.
2. Респираторная поддержка при тяжелой ингаляционной травме: Автореферат диссертации/ Брыгин П.А. – 2008.
Ожог глотки – это повреждение слизистой оболочки глотки, вызванное высокой температурой, химическими веществами, реже электричеством или ионизирующим излучением. Сопровождается колющей или жгучей болью в области шеи, усиливающейся при глотании, дисфагией, гиперсаливацией, нарушением вкуса, кашлем, интоксикационным синдромом. Диагностика основывается на анамнестических данных, результатах физикального осмотра, фарингоскопии, ларингоскопии и лабораторных анализов. Лечение включает дезинтоксикационную, противошоковую и симптоматическую медикаментозную терапию.
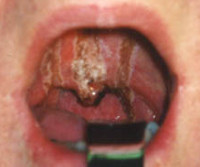
Общие сведения
Ожоги глотки выявляются довольно часто. Наиболее распространенными являются химический и термический варианты – свыше 92% от общего количества поражений. Самый часто встречающийся в странах СНГ этиологический фактор – уксусная кислота, которая вызывает более 90% химических повреждений глотки. У детей ожоги чаще всего провоцируются перманганатом калия. Более 70% от всех случаев составляют поражения I-II степени. Изолированная форма наблюдается у порядка 35-50% больных. Заболевание статистически чаще диагностируется у мужчин молодого и среднего возраста. Суммарный показатель смертности колеблется в пределах 10-26% от общего числа пострадавших.

Причины ожога глотки
Основная причина повреждений – ошибочное или сознательное проглатывание раскаленных либо токсичных предметов или жидкостей. Этиология имеет непосредственное влияние на клиническую симптоматику и проводимое лечение. С учетом этого выделяют следующие варианты ожогов:
- Термические. Развиваются при приеме горячей пищи или кипящих жидкостей. Реже наблюдаются при воздействии раскаленного воздуха, горючего газа или пара. Повреждение глотки часто сочетается с ожогами слизистых оболочек рта и пищевода.
- Химические. Возникают на фоне употребления кислот или щелочей. Чаще всего причиной поражения становится прием уксусной кислоты, нашатырного спирта, каустической соды, перманганата калия и бытовых чистящих средств. Характеризуются более тяжелым, чем при термическом воздействии, повреждением слизистого шара и подлежащих тканей.
В редких случаях встречаются электрические и лучевые ожоги, развивающиеся в результате воздействия на область шеи электрического тока или источника ионизирующего излучения. Обычно выступают в роли осложнений или сопутствующих нозологий при других поражениях – электротравме, лучевой болезни и т. д.
Патогенез
Вне зависимости от степени тяжести ожог глотки последовательно проходит 3 стадии: альтеративно-деструктивную, репаративную и регенерационную. Различные этиологические варианты нозологии имеют свои патогенетические особенности. Повреждения, вызванные высокой температурой и кислотами, оказывают местное прижигающее действие по типу коагуляционного некроза. Это обусловлено нарушением целостности клеточных мембран на фоне растворения липидов – их основной структурной единицы. Контакт с агрессивными щелочами приводит к колликвационному некрозу, который формируется в результате образования водорастворимого альбумината – вещества, транспортирующего щелочь к здоровым тканям и вызывающего более глубокие поражения.
При выраженных ожогах патологический процесс распространяется не только на слизистую оболочку, но и на подслизистый и мышечный слой. Происходит резорбция химического вещества, что может приводить к гемолизу эритроцитов, токсической коагулопатии и ДВС-синдрому. Стадии репарации и регенерации характеризуются отторжением омертвевшей ткани, восстановлением нормальной слизистой оболочки или образованием рубца. При тяжелых ожогах полноценного выздоровления зачастую не происходит – возникают предпосылки к развитию стеноза гортани или воспалительных заболеваний.
Классификация
Основываясь на глубине поражения тканей, выраженности клинической картины, ожидаемой длительности и возможных результатах лечения выделяют три степени ожогов глотки:
- I (легкая) степень. Характеризуется поражением только поверхностного слоя эпителия глотки. Поврежденные ткани отторгаются на 3-5 сутки, оставляя оголенной нормальную слизистую оболочку. Общее состояние больного не нарушается.
- II (средняя) степень. Включает в себя сочетание интоксикационного синдрома и поражения глотки до уровня слизистого шара. Отторжение отмерших тканей происходит к концу первой недели, после чего остаются быстро заживающие поверхностные эрозии. На месте ожога формируется рубец.
- III (тяжелая) степень. Проявляется повреждением всего слоя слизистой оболочки и нижерасположенных тканей на различную глубину, тяжелой интоксикацией. Струп отторгается через 13-15 дней, оставляя после себя глубокие эрозии, продолжительность заживления которых может колебаться от 7 дней до нескольких месяцев. Образовавшиеся рубцы часто вызывают клинически значимое сужение просвета глотки.
В зависимости от распространения процесса на другие органы и структуры различают следующие формы ожога глотки:
- Изолированные или локальные. При этом варианте патологические реакции ограничивается полостью глотки.
- Комбинированные. Сопровождаются вовлечением других отделов пищеварительного тракта, чаще всего – пищевода и желудка. Реже происходит поражение гортани.
Симптомы ожога глотки
Выраженность симптоматики зависит от тяжести патологического процесса и вовлечения других органов ЖКТ. Обычно пострадавший пытается выплюнуть проглоченную жидкость, это предотвращает поражение пищевода и желудка, но обеспечивает дополнительные повреждения слизистой оболочки рта, губ, языка. Из-за этого на них формируется плотный струп, цвет которого зависит от свойств этиологического фактора. При термических и химических ожогах, вызванных уксусной кислотой и щелочами, струп белый, азотной кислотой – желтый, серной либо хлористоводородной кислотой – черный или темно-бурый.
Основная жалоба пациента при любом этиопатогенетическом варианте ожога глотки – боль жгучего и/или колющего характера в верхней трети шеи, иногда иррадиирующая в нижнюю часть шеи. При комбинированной форме болевые ощущения также возникают за грудиной и в эпигастрии, часто сочетаются с рвотой, которая при II-III степени поражения имеет вид «кофейной гущи». Отмечается повышенное слюноотделение, кашель, нарушение вкуса. Еще один характерный симптом – затруднение глотания. При I степени нарушается проходимость только твердой пищи, при II степени твердая еда не проходит вовсе, а жидкая – с сильной болью. III степень проявляется невозможностью проглотить даже жидкость. Выраженные ожоги сопровождаются тяжелым интоксикационным синдромом – повышением температуры тела до 39,0-40,0 °C, ознобом, головокружением, общим недомоганием и слабостью.
Осложнения
Основное осложнение ожога глотки – деформация просвета органа и развитие стеноза, что характерно для тяжелых поражений. У детей даже при I и II степени могут возникать массивные реактивные процессы в виде отека гортани и глотки с выделением большого количества мокроты. Зачастую такие состояния приводят к значительному нарушению проходимости ЛОР-органов и выраженной дыхательной недостаточности. В зоне сформировавшихся рубцов создаются благоприятные условия для развития воспаления, повышается вероятность возникновения хронического фарингита, абсцессов или флегмон шеи. При вовлечении в патологический процесс пищевода отмечается риск перфорации, медиастинита, периэзофагита и образования пищеводно-трахеального свища. Тяжелые химические повреждения нередко сопровождаются резорбцией токсических веществ в системный кровоток и поражением внутренних органов, чаще всего – головного мозга, печени и почек.
Диагностика
Постановка диагноза обычно не вызывает особых трудностей. Основная цель отоларинголога или хирурга – правильное определение степени тяжести и формы патологии, что необходимо для выбора соответствующей тактики лечения. С этой целью проводится:
- Сбор анамнеза и жалоб. Играет ведущую роль в диагностике. Важно установить этиологический фактор, его концентрацию или температуру, размеры или объемы, длительность контакта со слизистой оболочкой. Также выясняются присутствующие субъективные симптомы и динамика их развития.
- Физикальный осмотр. В первую очередь производится оценка работы сердечно-сосудистой и дыхательной системы, поскольку при тяжелом интоксикационном синдроме наблюдается тахипноэ, тахикардия, падение артериального давления. При ожогах уксусной кислотой, бытовой химией или аммиаком в выдыхаемом воздухе ощущается специфический запах.
- Фарингоскопия и непрямая ларингоскопия. Ожог I ст. сопровождается гиперемией слизистой оболочки, слабовыраженным отеком. Аналогичные изменения могут возникать на внешней поверхности надгортанника, в межчерпаловидном пространстве и грушевидных синусах. При II ст. выявляются язвы, налет бело-серого цвета, реже – ожоговые пузыри с серозной жидкостью. III ст. проявляется участками глубокого некроза, распространяющегося в подлежащие ткани.
- Лабораторные исследования. При легких ожогах изменения в ОАК отсутствуют. При II-III ст. наблюдается лейкоцитоз 9-18х10 9 г/л и сдвиг лейкоцитарной формулы влево. В биохимическом анализе крови может повышаться уровень креатинина, мочевины, АлАТ, АсАТ, калия, билирубина.
- Цитология. Состав мазка-отпечатка при I ст. характеризуется наличием небольшого количества фагоцитов и бактериальной флоры. При II ст. присутствует большое количество микроорганизмов, клеток с признаками дегенерации, иногда – с элементами вакуолизации. III ст. дополняет признаки II ст. наличием распада ядерных клеток.
- Фиброэзофагогастроскопия (ФЭГС). Процедура проводится не ранее 10 дня после ожога. Используется для определения сопутствующего поражения пищевода и/или желудка, развития рубцового стеноза. При повреждении на стенках органов возникают такие же изменения, как в глотке.
Лечение ожога глотки
Лечебные мероприятия осуществляются в максимально короткие сроки. Ведущую роль играет медикаментозная терапия. Комбинация препаратов зависит от формы, степени тяжести и этиологии. При ожогах глотки применяется:
- Дезинтоксикационная терапия. Играет важнейшую роль при химических ожогах, заключается в нейтрализации ядовитого вещества антидотом на протяжении первых 6 часов. При необходимости проводится внутривенная инфузия плазмозаменителей, ощелачивание крови и форсированный диурез. При комбинированных формах выполняется зондовое промывание желудка холодной водой.
- Патогенетическое и симптоматическое лечение. Подразумевает нормализацию АД и реологических свойств крови, устранение болевого синдрома, профилактику бактериальных осложнений. Назначаются антибиотики широкого спектра действия, прямые антикоагулянты, ненаркотические и наркотические анальгетики, спазмолитики, кортикостероиды, холинолитики, растворы коллоидов и кристаллоидов, препараты крови.
- Медикаментозное дестенозирование. Показано при распространении патологического процесса на гортань, развитии выраженного отека и асфиксии. Выполняется с использованием антигистаминных препаратов, хлорида кальция и преднизолона. При неэффективности требуется трахеостомия.
- Пластика гортани. Необходима при выраженном стенозе. Предполагает иссечение рубцовой ткани, мобилизацию небных дужек, мягкого неба, временную имплантацию трубчатого протеза с целью рекалибровки просвета гортани.
Прогноз и профилактика
Прогноз при ожоге глотки зависит от этиологии, степени тяжести, адекватности и своевременности оказания медицинской помощи. Несвоевременно или неправильно оказанная медицинская помощи при тяжелых комбинированных ожогах приводит к летальному исходу. Длительность терапии может колебаться от 3-5 суток до 2 и более недель. При полноценном лечении повреждений I-II ст. обычно наблюдается полное выздоровление, при III ст. – формирование рубцового стеноза. Специфические превентивные меры не разработаны. Профилактика сводится к предотвращению проглатывания химических веществ, бытовых средств и кипящих жидкостей, вдыхания раскаленного дыма и пара.
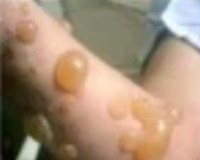
Ожоги борщевиком – это поражения кожи, возникающие в результате контакта с ядовитым растением. После прикосновения к борщевику под воздействием ультрафиолета на коже появляется зудящая эритема, а спустя некоторое время образуются ожоговые волдыри. При ингаляции эфирных масел возникает резкая слабость, головокружение, обмороки. Ожоги диагностируются на основании анамнеза и яркой клинической картины. Помощь при контакте с борщевиком заключается в промывании и укрытии кожного покрова от солнечного света, приеме антигистаминных ЛС и НПВС. После вскрытия волдырей используют местные антисептики, стероидные и ранозаживляющие мази.
МКБ-10


Общие сведения
Ожоги от контакта с борщевиком представляют собой фотохимический дерматит, развивающийся в результате попадания сока растения на кожу и последующего УФ-облучения. Ареал распространения борщевика на территории России весьма широк: растение можно встретить в средней полосе, на Урале, Алтае, в Сибири, на Кавказе. От ожогов борщевика каждое лето страдают тысячи россиян, десятки людей попадают в больницы с глубокими и обширными поражениями кожи, в их числе много детей. Опасность контакта с борщевиком заключается в риске получения ожогов III степени, тяжелой аллергической реакции, токсического отравления. Зафиксированы случаи летальных исходов среди людей и животных, соприкасавшихся с растением.

Причины
Борщевик Сосновского (Heracleum sosnowskyi) – зонтичное растение, достигающее 3-х м в высоту. В 1940-1950 г.г. культивировался как кормовая культура для крупного рогатого скота. Однако впоследствии от его использования в качестве силосного растения отказались, т. к. корм из борщевика ухудшал вкусовые качества молока и мяса, а также вызывал у коров бесплодие и рождение телят с уродствами. После прекращения сельскохозяйственного культивирования борщевик начал разрастаться как сорная трава на заброшенных полях и пастбищах, пустырях, обочинах дорог.
Наибольшую опасность борщевик представляет в период цветения, который приходится на июнь-июль. Сок растения содержит фуранокумарины – химические вещества, которые активизируются под воздействием ультрафиолетового излучения, вызывая фотодерматозы и химические ожоги кожи. Контакт с этим опасным растением происходит во время прогулки по зарослям, детских игр, скашивания травы без достаточной защиты кожных покровов, в результате случайного прикосновения к листьям при неосведомленности о его токсических свойствах.
Факторы риска
Чаще других ожоги от борщевика получают дети, фермеры, сельскохозяйственные рабочие, дачники. Аллергические проявления развиваются у лиц, имеющим гиперчувствительность к эфирным маслам растения. Факторами, усугубляющими тяжесть поражения, выступают:
- ясная солнечная погода;
- высокая влажность;
- длительность контакта;
- большая площадь соприкосновения борщевика с кожным покровом;
- интенсивность УФО;
- светлая кожа (первый фототип);
- аллергическая настроенность организма.
Патогенез
При поглощении фурокумаринами УФ-излучения в клетках кожи происходят фотохимические реакции, следствием которых становится высвобождение активных форм кислорода, большого количества тепловой и световой энергии, которая повреждает митохондрии и мембраны клеток, вызывает клеточный апоптоз. Эти процессы приводят к появлению гиперемии, отечности и волдырей на коже. В дальнейшем на пораженном участке увеличивается количество меланоцитов, обусловливающих возникновение защитной гиперпигментации, которая предохраняет кожу от дальнейшего облучения.

Классификация
В зависимости от тяжести клинических проявлений в современной дерматологии различают 3 клинические формы фотодерматита, вызванного борщевиком:
- Эритематозная. Встречается наиболее часто, по степени поражения соответствует термическому ожогу I степени. Основные проявления представлены ощущениями жжения, кожной эритемой в виде полос и пятен. Очаг поражения ограничен площадью контакта. Примерно через 2 недели начинается пластинчатое шелушение кожи, на месте которого образуются пигментированные пятна.
- Эритематозно-буллезная. Глубина поражения напоминает ожог II степени. Яркая гиперемия кожи сочетается с множественными пузырями, которые сливаются в волдыри диаметром до 10 см. Через неделю на месте спавшихся волдырей образуются корки, а позднее – пигментация. Для этой формы фотодерматита характерна умеренно выраженная интоксикация.
- Эрозионно-язвенная. Начальные проявления аналогичны эритематозно-буллезной форме. После вскрытия волдырей образуются эрозии и глубокие язвы, на месте заживления которых формируются гиперпигментированные рубцы. Интоксикационный синдром выражен в большей степени.
Симптомы ожогов борщевиком
Первые местные признаки поражения кожи развиваются спустя несколько часов, или 1-2 суток после контакта с растением. Вначале возникает четко очерченная гиперемия, сопровождающаяся жжением, затем ‒ мелкие множественные везикулы, которые на фоне нарастающего отека окружающих тканей сливаются в большие волдыри. Волдыри толстостенные, напряженные, иногда многокамерные, содержат прозрачный серозный экссудат. Чаще всего при контакте борщевиком развиваются ожоги I-II, реже ‒ III степени.
Через несколько суток может произойти спонтанное вскрытие волдырей с образованием раневой поверхности или болезненных эрозивно-язвенных дефектов. Их эпителизация происходит медленно с образованием струпа. На месте отошедшей корочки затем образуется поствоспалительная гиперпигментация, которая может сохраняться в течение нескольких месяцев.
Чаще всего поражаются голени, предплечья и кисти рук, которые непосредственно контактируют с борщевиком и открыты для солнечных лучей. Атипичная локализация ожогов наблюдается в детском возрасте. Дети часто используют стебли растения для игры, мастеря из них «подзорную трубу», плевательную трубку для дротиков, «шпагу», «лошадку» и т.д., поэтому у них часто поражается периорбитальная и периоральная область, туловище, внутренняя поверхность бедер. Использование листьев растения вместо туалетной бумаги приводит к тяжелым ожогам перианальной области.
Чем сильнее выражены ожоги, темя ярче интоксикационный синдром: гипертермия, озноб, головная боль, слабость, отсутствие аппетита. При длительном вдыхании эфирных масел во время нахождения вблизи зарослей борщевика может возникнуть сильное головокружение и обморок.
Осложнения
Даже после полного заживления участки кожи, пострадавшие от ожогов борщевиком, сохраняют чувствительность к ультрафиолету, поэтому нуждаются в защите от солнечных лучей. Глубокие ожоги, а также поражения периоральной и перианальной области приводят к тяжелым рубцовым изменениям кожи. При контакте растения с глазами может наступить полная слепота. Течение раневого процесса может осложниться нагноением и сепсисом. Поражение борщевиком свыше 80% поверхности тела вызывает летальные последствия.
Диагностика
Пациенты, получившие ожоги борщевиком, должны быть осмотрены врачом-дерматологом и комбустиологом (при его отсутствии – хирургом, травматологом). Поставить правильный диагноз помогает сбор анамнеза. Для оценки общего состояния выполняются клинический и биохимический анализы крови. Тяжесть ожогов оценивают по глубине и площади местных поражений.
Дифференциальная диагностика
При невозможности сбора анамнеза из-за тяжелого общего состояния пациента в рамках дифференциальной диагностики требуется исключить другие похожие поражения кожи, сопровождающиеся буллезными высыпаниями:
- контактный дерматит;
- пузырчатку;
- буллезный пемфигоид;
- кожную порфирию;
- опоясывающий герпес;
- солнечные и термические ожоги.

Лечение ожогов борщевиком
Первая помощь
Сразу после соприкосновения с борщевиком рекомендуется смыть сок растения с кожи водой с мылом или удалить его с помощью влажного компресса. Во избежание образования волдырей следует укрыть кожу от попадания солнечных лучей одеждой или марлевой повязкой, в течение 1-2 недель стараться находиться в тени. При поражении глаз необходимо незамедлительно промыть их водой, при попадании сока в ротовую полость ‒ обильно прополоскать рот. Для снятия отечности и зуда необходим прием противоаллергических средств. В целях купирования болевого и воспалительного синдрома допустимо применение НПВС.
Лечение неосложненных ожогов
Лечение локальных неосложненных ожогов борщевиком может осуществляться амбулаторно, под контролем врача-хирурга. Проводимые мероприятия зависят от глубины и стадии ожога:
- На стадии эритемы используют холодные компрессы, различные стимуляторы регенерации тканей в виде мазей, аэрозолей, рекомендованные при термических ожогах. Для уменьшения воспаления и отечности тканей на пораженные участки наносят топические глюкокортикоиды.
- При эритематозно-буллезной стадии/форме ожогов от борщевика вскрывать пузыри в домашних условиях категорически воспрещается из-за высокого риска инфицирования. Если произошло вскрытие пузыря по неосторожности, на образовавшуюся раневую поверхность можно наложить примочки с антисептиками, а затем – антибактериальные мази.
- На стадии эпителизации вновь используют стимуляторы регенерации дермы. Для предотвращения грубого рубцевания можно прибегнуть к нанесению мазей с ионами серебра.
Лечение осложненных ожогов
Больных с тяжелыми ожогами от борщевика госпитализируют в стационар. Выполняют ПХО ран, некрэктомию, перевязки с использованием атравматичных раневых покрытий. При образовании эрозий и язвенных дефектов применяют стероидные мази.
Осуществляют десенсибилизирующую терапию (инъекции глюконата кальция, кортикостероидов), инфузионную терапию, в случае присоединения инфекции ‒ антибактериальную терапию. Образование грубых рубцов после ожога борщевиком может потребовать отсроченного проведения аутодермопластики.
Прогноз и профилактика
В большинстве случаев после прикосновения к борщевику на коже развиваются ожоги 2-й ст., которые при правильном уходе заживают, оставляя после себя длительную пигментацию. Тяжелые ожоги могут возникнуть у детей, при поражении большой площади поверхности кожи. Серьезную опасность представляет попадание сока борщевика на слизистые глаз, полости рта, перианальной области.
В целях безопасности и исключения ожогов следует обходить заросли борщевика, не прикасаться к растению. При целенаправленном уничтожении сорняка (покосе, прополке) необходимо надевать защитную одежду, закрывающую все части тела, защитные очки, респиратор, головной убор, хозяйственные перчатки, резиновые сапоги. Уничтожением борщевика лучше заниматься до его цветения, в пасмурную погоду. После окончания работ следует принять душ с мылом, в течение нескольких дней избегать попадания лучей солнца на кожу.
1. Фитодерматиты у детей, вызванные борщевиком Сосновского/ Тамразова О.Б., Селезнев С.П., Тамразова А.В.// Педиатрия. Приложение к журналу Consilium Medicum. – 2019.
2. Фотохимический дерматит вследствие контакта с соком борщевика Сосновского/ Симонова А.Ю., Белова М.В., Ильяшенко К.К. и др.// Журнал им. Н. В. Склифосовского Неотложная медицинская помощь. – 2020.
3. Химический ожог борщевиком у детей/ А.В. Катилов, А.В. Мазулов, В.А. Кушнир, Л.И. Лайко// Дитячий лікар. – 2017. – №3 (54).

Ожог ротовой полости - это поражение слизистой оболочки рта через воздействие на нее высокой температурой, химическими веществами, электрическим или световым излучением. Это состояние крайне болезненно, так как во рту находится большое количество нервных окончаний. Слизистая ткань становится отечной и краснеет. Позднее происходит отслоение обожжённого эпителия и появление болезненных участков.
Лечение ожога будет зависеть от степени поражения тканей и области распространения поражения. В первую очередь оно будет направлено на нейтрализацию причины травмы и купирование болевого синдрома. Дальнейшее лечение направлено на предотвращение инфицирования пораженной области и ускорение ее заживления.
Виды ожогов ротовой полости
Ожог - весьма распространенная травма. Вместе с ротовой полостью, поражению могут быть подвержены гортань и пищевод. Существует четыре основные формы ожога:
- Термический ожог. Происходит через контакт ротовой полости с горячей жидкостью или паром.
- Электротравма. Самый частый случай подобной травмы – нарушение правил проведения физиотерапевтических процедур.
- Химический ожог. Происходит такая травма в результате контакта слизистой оболочки рта с кислотами, щелочами или хлором.
- Лучевой ожог. Получить такой ожог можно во время проведения лучевой терапии в комплексном лечении злокачественных новообразований гортани.
Причины ожога и методы его предотвращения
Чаще всего причиной ожога становится контакт тканей ротовой полости с жидкостями или паром высокой температуры. Слизистая оболочка полости рта краснеет, появляется отек, а затем отслоение верхнего слоя. Ожог при электротравме случается из-за неверного проведения электрофореза. Размер поражения будет соответствовать размеру электрода.
Химические ожоги чаще всего случаются у детей, при попытке исследовать бытовую химию, однако иногда случаются ожоги и в стоматологическом кресле. Это может произойти при контакте с нитратом серебра, растворами для очищения зубного канала и др. При химическом ожоге тяжесть состояния зависит от химического состава попавшего в рот вещества и силы его концентрации. Ионизирующее излучение используют в проведении лучевой терапии, и оно также способно вызвать ожог рта и гортани.
Нужно сказать, что методом предупреждения появления ожогов является элементарная осторожность. Слишком горячие напитки или блюда не должны попадать на стол. Паровые ингаляции для детей младше 14 лет крайне опасны и не несут какого-нибудь лечебного эффекта. Что касается химических ожогов у детей, то бытовая химия должна быть тщательно изолирована и иметь предупреждающую маркировку. Не следует переливать химические растворы в другие емкости, особенно в питьевые бутылки.
Симптомы и классификация тяжести ожога
Лечение и первая неотложная помощь будут осуществляться в зависимости от тяжести полученного ожога. Так выделяют три степени ожога ротовой полости:
1-я степень: самая легкая. Проявляется она в виде умеренной боли, покраснения тканей иногда небольшой отечности. После устранения повышенной температуры тканей проходит сама по себе и не требует дальнейшего лечения.
2-я степень: средняя степень тяжести ожога. Симптомы поражения: появление дефектов тканей, налета, нечувствительность тканей в месте поражения. Интенсивная боль требует анестезирующих средств, часто сопровождается повышением температуры тела. Если ожог не только рта, но и гортани, то стационарного лечения не избежать.
3-я степень: наиболее тяжелая. Глубоко поражается весь эпителиальный слой до более глубоких слоев кожи. Такая тяжесть ожогов характерна для химических ожогов соляной кислотой и концентрированной щелочью.
Лечение ожога ротовой полости
Самым важным в лечении ожогов ротовой полости будет оказание своевременной и качественной первой помощи:
- При ожогах первой степени следует полоскать рот прохладной, но не ледяной водой 15-20 минут. При сильной боли возможен прием обезболивающего средства.
- При ожогах второй степени время полоскания прохладной водой удлиняется до 30 минут. После этого ротовую полость обезболивают местными анестезирующими препаратами.
- При ожоге третьей степени следует дождаться квалифицированной помощи. В комплексном лечении таких ожогов используют антибиотики, болеутоляющие средства и лечебные аэрозоли для восстановления эпителия.
При химическом ожоге важно сразу выявить химический реагент и нейтрализовать его действие:
- Ожог щелочью нейтрализуется слабокислым полосканием (раствор лимонной кислоты);
- Ожог кислотой следует обработать мыльным или содовым раствором.
Самое важное при лечении ожогов ротовой полости - как можно быстрее связаться со специалистами и качественно оказать себе или пострадавшему первую помощь.
2019 © Хорошая стоматология — сеть стоматологических клиник.
Стоматологические услуги около м. Верхние Лихоборы, м. Митино, м. Тушинская, м. Речной вокзал, м. Отрадное, м. Щелковская
Данная страница носит информационно-справочный характер и не является публичной офертой.
Читайте также:

