При экземе перевязки с
Обновлено: 01.05.2024
Экзема - болезнь домохозяек. Заразна ли экзема?
Если женщина старается не показывать свои руки, при разговоре их держит за спиной, а сидя за столом, накрывает одну руку ладонью другой, то, скорее всего, она страдает экземой. Эта болезнь чаще всего возникает у женщин после замужества и родов, в возрасте 25-45 лет. Ведь замужество - это не только возможность иметь рядом сильное плечо, но и большой труд.
Многие замужние женщины не только зарабатывают деньги не меньше своих мужей, но и после трудового дня выполняют массу домашних дел. Все это сильно увеличивает физическую и нервную нагрузку на робкие женские плечи, что в сочетании с частым контактом кожи бытовой химией и провоцирует развитие экземы.
Первые признаки экземы у женщин, как правило, возникают после родов. Руки у молодой мамы краснеют, кожа начинает трескаться. Сначала она думает, что это у нее аллергия на детское мыло или порошок, которыми она стирает пеленки и одежду малыша. Но когда даже отсутствие контакта с моющими средствами не приносит облегчения, женщина начинает подозревать собственный крем для рук, потом начинает грешить на питание, экологию, присутствие в доме домашних животных и т.д.
Слово "экзема" применяли еще во II веке до нашей эры, так именовали древнегреческие эскулапы остро возникающие дерматозы. В средневековой Европе экзему называли "мокрым лишаем". Лишь в начале ХIХ века врачи дали четкое наименование этой болезни, хотя и сегодня многие люди думают, что экзема - это второе название атопического дерматита. На самом деле это два разных заболевания.
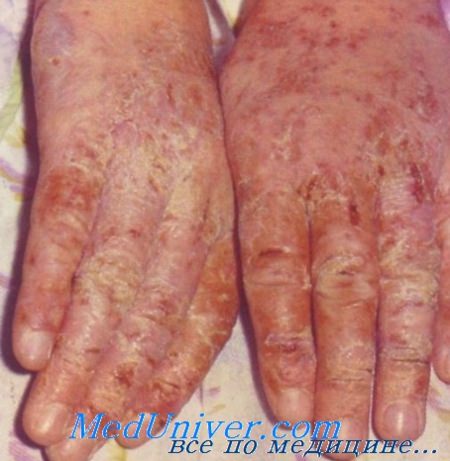
Экзема кистей рук
Экзема тоже имеет аллергическую природу, но точная причина ее возникновения учеными пока не установлена. Существует гипотеза о наследственной предрасположенности к болезни, также замечено, что экзема имеет определенную связь с содержанием гормонов в организме. Так, у одних женщин симптомы появляются после родов, а у других после беременности и родов признаки экземы, наоборот, могут полностью исчезнуть. С чем связана эта загадка, ученые пока объяснить не могут.
Известно, что экзема обостряется после нервного срыва и хорошо лечится успокаивающими средствами. Кроме того, некоторые специалисты считают, что экземой часто болеют женщины с нарушениями пищеварения. Обычно организм у женщин, страдающих экземой, испытывает нехватку витаминов группы В, которые благотворно влияют на состояние кожи. Поэтому при лечении экземы крайне важно наладить пищеварение и восполнить дефицит витаминов в организме.
По статистике, экземой страдают 10% людей в мире. Принято различать три стадии экземы: острая, подострая и хроническая. Симптомы острой экземы - покраснение и отечность кожи, появление мелких мокнущих пузырьков на пораженном участке. Пузырьки быстро вскрываются и на их месте образуются корочки, а кожа на месте поражения утолщается.
Эти признаки свидетельствуют о том, что экзема приобрела подострую форму. Если на этом этапе лечения выздоровление не наступает, то примерно через 6 месяцев экзема переходит в хроническую форму. Симптомы хронической экземы - сухость и шелушение кожи, появление трещин и сильного зуда, который не дает возможности полноценно работать, общаться и спать.

Основная часть больных держат под контролем экзему с помощью лечебных мазей со стероидами или специальных жирных кремов для рук. При распущенных формах болезни необходимо принимать стероидные гормоны в таблетках, которые должен назначать врач. К сожалению, полностью вылечить экзему многим так и не удается. Болезнь периодически стихает, однако передышка сменяется обострением.
Причина этого в том, что экзема - это хроническое аллергическое заболевание. Это значит, обострения болезни будут наблюдаться с регулярным постоянством, если не устранить контакт с аллергенами, провоцирующими развитие болезни. Поэтому если мази и крема не помогают, нужно пройти диагностические тесты на аллергены - иммуноферментный анализ или кожные пробы. Исключив опасных аллергенов, можно существенно снизить проявления болезни.
К счастью, сейчас у больных экземой появилась надежда на полное выздоровление. Недавно ученые разработали новый препарат для лечения экземы на основе витамина А (каротина). Этот препарат уже успешно применяется во многих странах, он существенно улучшает состояние кожи и предотвращает рецидивы болезни.
Несмотря на то, что экзема - загадочная болезнь, замечено, что состояние больных ею заметно улучшается при соблюдении 2-х важных правил: первое - всегда надевайте перчатки при уборке, стирке и мытье посуды. Второе - старайтесь не нервничать по пустякам. Замечено, что какие бы лекарства не принимал больной экземой, не устранив контакта с моющими средствами и переживания, добиться хорошего результата лечения невозможно.
И, наконец, ответ на вопрос "Заразна ли экзема?" - нет, это заболевание не заразно, несмотря на неэстетичный вид кожи рук у больных в период обострения. Больные экземой не страдают от болей, но их руки выглядят плохо и они опасаются, что другие могут бояться здороваться с ними, из-за страха заразиться от них. Однако опасаться этого не стоит, заразиться через рукопожатие экземой нельзя.
- Вернуться в оглавление раздела "Дерматология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Костно-мышечная система. Препараты для местного применения при суставной и мышечной боли. Диметил сульфоксид.
Код АТХ МО2АХ03
Фармакологические свойства
Фармакокинетика
При аппликации раствора Димексида на кожу он обнаруживается в крови через 5 минут, достигая максимальной концентрации через 4-6 часов с сохранением почти неизмененного уровня в течение 1,5-3 суток. Диметилсульфоксид выделяется с мочой и калом как в неизменном виде, так и в виде диметилсульфона.
Фармакодинамика
Противовоспалительный препарат для наружного применения, инактивирует гидроксильные радикалы, улучшает течение метаболических процессов в очаге воспаления. Оказывает также местноанестезирующее, анальгетическое и противомикробное действие; обладает умеренной фибринолитической активностью.
Проникает через кожу, слизистые, оболочку микробных клеток (повышает их чувствительность к антибиотикам) и др. биологические мембраны, повышает их проницаемость для лекарственных средств.
Показания к применению
В составе комплексной терапии:
заболевания опорно-двигательного аппарата: ревматоидный артрит, болезнь Бехтерева (спондилоартрит анкилозирующий), деформирующий остеоартроз, реактивный синовит
ограниченная склеродермия, узловая эритема, дискоидная красная волчанка, микозы стоп, келлоидные рубцы, тромбофлебит, алопеция, экзема, рожа
ушибы, растяжения связок, травматические инфильтраты
гнойные раны, ожоги, радикулит, трофические язвы, акне, фурункулез
В кожно-пластической хирургии, для консервирования кожных гомотрансплантантов.
Способ применения и дозы
Наружно, в виде аппликаций и орошений (промываний).
В растворе смачивают марлевые салфетки и накладывают на пораженные участки в течение 20-30 мин. Поверх салфетки накладывается полиэтиленовая пленка и хлопчатобумажная или льняная ткань. Длительность аппликаций – 10-15 дней.
При лечении рожи и трофических язв - в виде 30-50 % раствора по 50-100 мл 2-3 раза в сутки.
При экземе, диффузных стрептодермиях – компрессы с 40–90 % раствором.
Для местного обезболивания при болевых синдромах – 25–50 % раствор в виде компрессов по 100-150 мл 2-3 раза в день.
Для кожи лица и др. высокочувствительных областей применяют 10-20-30 % растворы.
При лечении глубоких ожогов применяют повязки с 20-30 % раствором димексида (при необходимости в дозе до 500 мл).
В кожно-пластической хирургии используют повязки с 10-20 % раствором на пересаженные кожные ауто- и гомотрансплантанты непосредственно после операций и в последующие дни послеоперационного периода до стойкого приживления трансплантанта.
В качестве консервирующей среды для хранения кожных гомотрансплантантов применяют 5 % раствор в растворе Рингера.
Менее концентрированными растворами производят промывание гнойно-некротических и воспалительных очагов и полостей.
Приготовление водного раствора диметилсульфоксида:
Содержание диметилсульфоксида
Количество частей диметилсульфоксида
Количество частей воды
Побочные действия
Информация о нежелательных реакциях представлена в соответствии с системно-органной классификацией и частотой встречаемости. Категории частоты встречаемости определяются по следующей классификации: очень часто (>1/10), часто (>1/100, но 1/1 000, но 1/10 000, но
Диметилсульфоксид обычно хорошо переносится, но у некоторых пациентов возможны:
Частота неизвестна
– контактный дерматит, эритема, сухость кожи, легкое жжение, зудящий дерматит
– некоторые больные плохо воспринимают запах диметилсульфоксида, что может сопровождаться тошнотой, позывами на рвоту
Противопоказания
повышенная чувствительность к компоненту препарата
тяжелая печеночная и/или почечная недостаточность
стенокардия, инфаркт миокарда
беременность и период лактации
детский и подростковый возраст до 12 лет.
Лекарственные взаимодействия
Увеличивает всасывание и усиливает действие этанола, инсулина и др. лекарственных средств. Совместим с гепарином, антибактериальными средствами, НПВП. Сенсибилизирует организм к лекарственным средствам для общей анестезии. .Повышает чувствительность микроорганизмов к аминогликозидным и бета-лактамным антибиотикам; хлорамфениколу, рифампицину, гризеофульвину.
Особые указания
Некоторые больные ощущают запах чеснока во вдыхаемом воздухе.
Перед применением препарата необходимо проводить пробу на переносимость к нему. Для этого диметилсульфоксид наносят на кожу локтевого сгиба с помощью ватного тампона, смоченного диметилсульфоксидом. Резкое покраснение и зуд кожи после нанесения диметилсульфоксида свидетельствуют об индивидуальной повышенной чувствительности к препарату.
Пациенты пожилого возраста могут применять препарат после предварительной консультации с врачом.
Не допускать попадания препарата на слизистые оболочки и в глаза. При случайном попадании препарата в глаза их следует немедленно промыть проточной водой.
При температуре 18 °С возможна кристаллизация диметилсульфоксида, которая не влияет на качество препарата. Для расплавления кристаллов следует осторожно разогревать флакон с препаратом на водяной бане (температура воды около 60 °С).
Не следует нарушать правила применения лекарственного средства, это может навредить здоровью.
Беременность и период лактации
Препарат противопоказан к применению в период беременности. Во время лечения диметилсульфоксидом следует прекратить кормление грудью.
Применение в педиатрии
Не применять диметилсульфоксид детям до 12 лет
Особенности влияния препарата на способность управлять транспортным средством или потенциально опасными механизмами
Не оказывает влияния.
Передозировка
Возможно усиление дозозависимых побочных эффектов.
Лечение: Отмена препарата. Промыть поврежденное место. Симптоматическая терапия.
При случайном отравлении через желудочно-кишечный тракт необходимо быстро промыть желудок. Следует помнить, что диметилсульфоксид быстро всасывается.
Форма выпуска и упаковка
Концентрат для приготовления раствора для наружного применения.
По 100 мл во флаконах оранжевого стекла, укупоренных полиэтиленовыми пробками и навинчиваемыми крышками из полимерного материала. Флакон вместе с инструкцией по медицинскому применению на казахском и русском языках помещают в пачку из картона.
Условия хранения
В сухом, защищенном от света месте при температуре не выше 25 0С.
Хранить в недоступном для детей месте!
Срок хранения
Не применять препарат по истечении срока годности.
Условия отпуска из аптек
Производитель
Российская Федерация, 424006, Республика Марий Эл, г. Йошкар-Ола,
Тел.: (8362) 42-03-12, факс: (8362) 45-00-00
e - mail : marbiopharm @ marbiopharm . ru
Держатель регистрационного удостоверения
ОАО «Марбиофарм», Российская Федерация
Наименование, адрес и контактные данные (телефон, факс, электронная почта) организации на территории Республики Казахстан, принимающей претензии (предложения) по качеству лекарственных средств от потребителей и ответственной за пострегистрационное наблюдение за безопасностью лекарственного средства
1. Большое значение имеет факторы, влияющие на образ жизни. При этом необходимо:
• Избегать раздражающих веществ и «влажной» работы по дому и на рабочем месте.
• Отказаться от применения раздражающих средств, немедленно заменив их другими продуктами, или создать физический барьер, используя виниловые или нитриловые перчатки с хлопчатобумажной подкладкой, либо сменить место работы.
• Избегать ношения латексных перчаток, поскольку при дерматите кистей высок риск аллергии на латекс.
• Восстановлению нормальной барьерной функции кожи способствует частое и обильное применение смягчающих препаратов. Простые недорогие эмолепты на основе вазелина так же эффективны, как и эмолепты, содержащие родственные коже липиды, что было продемонстрировано в двухмесячном исследовании с участием 30 пациентов, страдавших легким и умеренным дерматитом кистей.
• Каждый вечер перед сном в течение 3-5 минут принимать теплые ванночки для рук, наносить мазь триамцинолона 0,1% и надевать на всю ночь хлопчатобумажные перчатки, которые можно использовать неоднократно, даже если они впитают некоторое количество мази.
• При мытье посуды или уборке с применением моющих жидкостей надевать нитриловые перчатки поверх хлопчатобумажных.
• Не мыть руки обычным мылом, либо использовать только самые мягкие сорта (например, «Dove»). Пользоваться цетафилом (Cetaphil) - очищающим средством, не содержащим мыла.

2. Местные препараты для лечения экземы кистей:
• При воспалительном дерматите кистей местные стероиды являются препаратами первой линии. Мази считаются более эффективными и содержат меньше консервантов и добавок, чем кремы. Некоторые пациенты предпочитают основу в форме крема, поэтому при назначении местного стероида следует учитывать их предпочтения. Пусть лучше больной пользуется кремом, чем не пользуется мазью.
• Лечение можно начать с нанесения мази триамцинолона 0,1% два раза в день, поскольку это недорогой и эффективный препарат. Затем доза по возможности снижается, чтобы избежать атрофии кожи, стрий и телеангиэктазий.
• При лечении атопического и других аллергических типов дерматита кистей эффективны местные ингибиторы кальциневрина, такролимус и пимекролимус. Жжение кожи и неприятное ощущение тепла отмечается примерно у 50% пациентов, применявших такролимус местно и у 10% пациентов, которым назначался пимекролимус.
3. Фототерапия и ионизирующее излучение при экземе кистей:
• Для лечения пациентов с любой формой дерматита кистей применяются псорален и УФА-облучение (ПУВА).
• Лучи Гренца (ионизирующее облучение ультрамягкими рентгеновскими лучами или лучами Букки). Обычно требуется 200-400 рад (2-4 Грей), можно при менять 1—3 недели (всего 6 сеансов) после чего следует шестимесячный перерыв.
Экзема кистей
4. Системная терапия экземы кистей:
• При лечении самых тяжелых и торпидных случаев дерматита кистей можно назначить системный преднизон. Применяется пульс-дозировка: 40-60 мг ежедневно в течение 3-4 дней.
• Циклоспорин - мощное иммуномодулирующее средство, применяемое для лечения тяжелых и торпидных случаев атопического дерматита и дерматита кистей. К сожалению, после прекращения приема циклоспорина часто возникают рецидивы.
б) Наблюдение пациента врачом. Пациенты с хроническим дерматитом кистей психологически нуждаются в наблюдении врача до достижения контроля над заболеванием.
в) Список использованной литературы:
1. Warshaw Е, Lee G, Storrs FJ. Hand dermatitis: A review of clinical features, therapeutic options, and long-term outcomes. Am J Contact Dermat. 2003; 14:119-137.
2. Bolognia J. Dermatology. Mosby, London, 2003.
3. Warshaw EM, Ahmed RL, Belsito DV, et al. Contact dermatitis of the hands: Cross-sectional analyses of North American Contact Dermatitis Group Data, 1994-2004. J Am Acad Dermatol. 2007; 57(2):301-314.
4. Li LF,Wang J. Contact hypersensitivity in hand dermatitis. Contact Dermatitis. 2002;47:206-209.
5. Kucharekova M,Van De Kerkhof PC,Van Der Valk PG.A randomized comparison of an emollient containing skin-related lipids with a petrolatum based emollient as adjunct in the treatment of chronic hand dermatitis. Contact Dermatitis. 2003;48:293-299.
6. Warshaw F.M. Therapeutic options for chronic hand dermatitis. Dermatol Ther. 2004;17:240-250.
Экзема у ребенка - причины появления и способы лечения. Профилактика экземы
В переводе из греческого слово "экзема" означает "результат переваривания или перекипания", а в медицине это понятие широко применяют к различным болезням кожи. Чаще всего экзема встречается у детей в возрасте от двух месяцев до трех лет, особенно широкое распространение она получила в последние десять лет, что ученые связывают с резким увеличением количества аллергенных продуктов в рационе малышей.
Ведь экзема является ранним показателем аллергии, а при несвоевременном или неправильном лечении у детей, перенесших экзему, позднее диагностируются астма или сенная лихорадка. Склонность к экземе может передаваться по наследству. Поэтому родителям, которые сами страдали в детстве аллергией, необходимо сразу же после рождения ребенка начинать проводить профилактические меры от появления экземы у новорожденного малыша.
Главные симптомы экземы - покраснения и высыпания на коже, которые на ранних этапах характеризуются слизистыми выделениями и образованием корки. Позже кожа на месте высыпаний начинает шелушиться и становится толще, появляется пигментация. Иногда повреждения кожного покрова выглядят как маленькие волдыри, вызывающие зуд и воспаления.
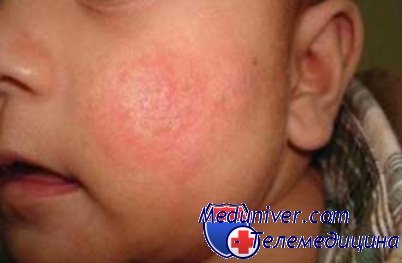
Основная причина развития экземы - это аллергия, поэтому чтобы предотвратить ее появление у детей надо соблюдать следующие правила профилактики после рождения ребенка:
1. Кормите ребенка грудью хотя бы до шести месяцев. Доказано, чем раньше ребенок начинает употреблять твердую пищу, тем у него выше риск заболеть экземой.
2. Удалите из своего или меню ребенка аллергические продукты. У детей, находящихся на грудном кормлении, экзема может появиться из-за продуктов, употребляемых матерью. Чаще всего аллергию вызывают молоко, яйца, цитрусовые, шоколад, соя и пшеница. Во время грудного вскармливания эти продукты старайтесь употреблять в минимальных количествах, а если у вас или у ребенка есть склонность к аллергии, то вовсе исключите их из рациона питания. Чтобы выявить какой продукт оказывает отрицательное воздействие на организм ребенка, читайте этикетки. Если там написано, что в составе присутствует сухое молоко, ароматизаторы и консерванты, то для кормления малышей покупать их не следует.
3. Избегайте контакта ребенка с животными, шерстью, пухом, замшей и нейлоном. Шерсть животных, пух и корм птиц и даже материалы, изготовленные из кожи и нейлона, могут привести к появлению экземы. Уберите их из детской комнаты, а еще лучше совсем из дома.
4. Не допускайте воздействия резкого перепада температур. Все органы нашего организма, отвечающие за самовосстановление, лучше всего функционируют при нормальной температуре тела. Любые резкие перепады температур создают благоприятный эффект для появления экземы. Поэтому экспериментировать с закаливанием, длительно находиться на улице под солнцем или в морозные дни с детьми, склонными к аллергии, нельзя. Держать их кожу нужно в тепле, избегая переохлаждения, солнечных ожогов и защищая от инфекции.
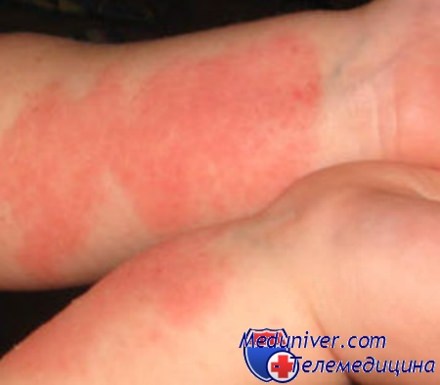
5. Исключите контакта кожи ребенка с мылом и другими химическими средствами. Конечно, купать новорожденных детей нужно ежедневно, но использовать при этом мыло и шампуни необходимо как можно реже. Мыло создает сушащий эффект, поэтому мыть с ним рекомендуется только руки и ноги детей. Для детской гигиены лучше всего выбирать специальные моющие средства, не содержащие в своем составе аллергических веществ. Стирать одежду и пеленки малышей также надо используя порошок для малышей или хозяйственное мыло.
6. Защищайте ребенка от простуд и инфекций. Самая распространенная причина появления аллергии у детей - это лекарства. Чем больше ребенок болеет, тем больше приходиться ему давать различные лекарства и антибиотики, которые чаще всего и приводят к аллергии.
Успех лечения экземы у детей напрямую зависит от того, как родители выполняют назначение своего педиатра. Облегчить состояние при экземе помогают принятие ванны с добавлением череды, красного клевера, кукурузного крахмала, активированного угля и соды. Для приготовления содовой ванны в теплой воде надо растворить одну чашку питьевой соды. Во время принятия ванны, необходимо обливать содовой водой те участки тела, которые повреждены. После окончания процедуры вытирать тело полотенцем не нужно, просто нужно дать воде возможность стечь.
Полезно для лечения экземы и ванны с активированным углем. Для ее приготовления в ванну с теплой водой надо добавить одну чашку порошкообразного угля, а в конце процедуры смыть частицы угля с тела под душем. Ванны и компрессы из настоя череды и красного клевера также оказывают хорошее связывающее действие при экземе, что является хорошим показателем выздоровления кожи. Для облегчения зуда в ванну с теплой водой рекомендуется добавить две чашки кукурузного крахмала.
Ускорить процесс заживления воспаленной кожи при экземе хорошо помогает использование различных гелей, мазей и масел. Например, гель алоэ вера, вазелин и оливковое масло. Наносить их можно только если кожа на месте высыпаний уже сухая и покрыта коркой, тереть при этом кожу, чтобы они лучше впитались нельзя.
Конечно, все наружные способы и средства для лечения экземы неспособны помочь полностью избавиться от болезни, если не устранить причины, вызывающую аллергию. Они лишь облегчают состояние ребенка, уменьшают зуд и ускоряют процесс выздоровления поврежденной кожи.
- Вернуться в оглавление раздела "Дерматология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Микробная экзема — это клиническая разновидность экземы, которая имеет вторичный характер и развивается на участках микробного или грибкового поражения кожи. Заболевание характеризуется присоединением характерных для экземы воспалительных изменений к симптомам уже имеющегося фонового заболевания. Диагностика микробной экземы направлена на выявление возбудителя путем бакпосева отделяемого элементов экземы или соскоба на патогенные грибы. Лечение включает терапию имеющегося заболевания, применение противомикробных средств, общее и местное лечение экземы.
МКБ-10
Общие сведения
По данным различных авторов, микробная экзема составляет от 12% до 27% всех случаев заболевания экземой. Она развивается в местах хронически протекающей пиодермии: вокруг трофических язв, плохо заживающих послеоперационных или посттравматических ран, свищей, ссадин. Микробная экзема может возникнуть на участках варикозного расширения вен и лимфостаза, а также при длительно текущих грибковых заболеваниях кожи.
Причины
Наиболее часто возбудителем, выявляемым при микробной экземе, является β-гемолитический стрептококк. Однако развитие микробной экземы может быть связано с эпидермальным или золотистым стафилококком, протеем, клебсиеллой, нейссерией гонореи или менингита, грибами Candida и другими возбудителями. Фоновое заболевание (варикозная болезнь, лимфедема) значительно снижает барьерную функцию кожи, а хроническое воздействие микробных агентов вызывает сенсибилизацию организма и возникновение аутоиммунных реакций. Совместно эти процессы приводят к развитию микробной экземы.
Симптомы микробной экземы
Участок поражения кожи при микробной экземе чаще всего располагается в области нижних конечностей. Он представляет собой крупные очаги острого воспалительного изменения кожи с расположенными на них серозными и гнойными папулами, пузырьками (везикулами), мокнущими эрозиями. Очаги характеризуется крупнофестончатыми краями. Они сливаются между собой и не имеют разделяющих их участков здоровой кожи. Высыпания, как правило, сопровождаются значительным зудом. Воспалительные очаги микробной экземы покрыты большим количеством гнойных корок. Они имеют тенденцию к периферическому росту и окружены участком отторгающегося рогового слоя. На видимо здоровой коже вокруг участка поражения наблюдаются отдельные пустулы или очаги шелушения — отсевы микробной экземы.
Клиническая дерматология выделяет несколько разновидностей микробной экземы: нуммулярную, варикозную, посттравматическую, сикозиформную и экзему сосков.
- Монетовидная экзема (нуммулярная или бляшечная) характеризуется округлыми очагами поражения размером 1-3 см с четкими краями, гиперемированной и отечной мокнущей поверхностью, покрытой слоями серозно-гнойных корок. Обычная локализация монетовидной экземы — кожа верхних конечностей.
- Варикозная микробная экзема развивается при варикозном расширении вен с явлениями хронической венозной недостаточности. Факторами, способствующими возникновению микробной экземы, могут быть инфицирование трофической язвы, травматизация кожи в зоне варикоза или ее мацерация при перевязках. Для этой формы заболевания характерен полиморфизм элементов, четкие границы очага воспаления и умеренно выраженный зуд.
- Посттравматическая экзема развивается вокруг участков травмирования кожного покрова (раны, ссадины, царапины). Она может быть связана со снижением защитных реакции организма и замедлением процессов заживления.
- Сикозиформная микробная экзема в некоторых случаях может развиться у пациентов с сикозом. Для данного вида микробной экземы характерны мокнущие и зудящие очаги красного цвета, имеющие типичную для сикоза локализацию: борода, верхняя губа, подмышечные впадины, лобковая область. При этом воспалительный процесс часто выходит за границы оволосения.
- Экзема сосков возникает у женщин при частом травмировании сосков в период грудного вскармливания или при их постоянном расчесывании у пациенток с чесоткой. В области сосков формируются яркие четко отграниченные очаги красного цвета с мокнутием и трещинами. Поверхность их покрыта корками. Наблюдается сильный зуд. Экзема сосков, как правило, отличается упорным течением процесса.
Осложнения
Неадекватная терапия микробной экземы или травмирующие воздействия на очаги поражения могут привести к появлению вторичных высыпаний аллергического характера. Такие высыпания отличаются полиморфизмом и бывают представлены красно-отечными пятнами, везикулами, пустулами и папулами. При прогрессировании процесса эти высыпания сливаются, формируя участки мокнущих эрозий, и распространяются на ранее здоровые участки кожи. Таким образом микробная экзема трансформируется в истинную.
Диагностика
Вторичный характер экземы, ее развитие на фоне варикоза, стрептодермии, кандидоза, участков инфицирования или травмирования кожи позволяют врачу-дерматологу предположить микробную экзему. Для определения возбудителя и его чувствительности к антибактериальной терапии проводят бактериологический посев отделяемого или соскоба с участка поражения кожи. При подозрении на грибковый характер инфекции берут соскоб на патогенные грибы.
В сложных диагностических ситуациях может быть проведено гистологическое исследование биоптата, взятого из очага микробной экземы. При исследовании препарата определяется отек дермы, спонгиоз, акантоз, образование пузырей в эпидермисе, выраженная лимфоидная инфильтрация с присутствием плазмоцитов. Дифференциальный диагноз микробной экземы проводят с другими видами экземы, псориазом, дерматитами, первичным ретикулезом кожи, доброкачественной семейной пузырчаткой и др.
Лечение микробной экземы
В случае микробной экземы лечение в первую очередь направлено на устранение очага хронической инфекции и терапию фонового заболевания. В зависимости от этиологии заболевания проводят курсовое и местное лечение грибковых заболеваний кожи, курс медикаментозного лечения и обработку пораженных участков кожи при пиодермии, лечение трофической язвы или сикоза.
В лечении микробной экземы применяются антигистаминные и десенсибилизирующие лекарственные препараты (мебгидролин, хлоропирамин, лоратадин, дезлоратадин), витамины группы В, седативные медикаменты. Местная терапия включает применение антибактериальных или противогрибковых мазей, вяжущих и противовоспалительных средств, антисептиков.
Из физиотерапевтических способов лечения при микробной экземе используют магнитотерапию, УФО, УВЧ, озонотерапию и лазеротерапию. Пациентам следует перейти на гипоаллергенную диету, тщательно соблюдать личную гигиену, избегать травмирования очагов микробной экземы. При диссеминации процесса и его переходе в истинную экзему назначают курс глюкокортикоидной терапии.
Прогноз и профилактика
Прогноз микробной экземы при адекватном лечении благоприятный. Длительное и упорное течение экземы может наблюдаться у ослабленных пациентов и пожилых людей. В профилактике микробной экземы основное значение имеет выявление и лечение тех заболеваний, на фоне которых она может развиться, предупреждение инфицирования ран, соблюдение гигиенических правил.
1. Основные принципы фармакотерапии экземы/ Думченко В.В., Орлов М.А., Дорфман И.П.// Русский медицинский журнал. - 2015 - №19.
2. Совершенствование комплексной терапии микробной экземы: Автореферат диссертации/ Никонова И.В. - 2013.
3. Этиологическая структура микробных экзем/ Жданова А.И.// Международный журнал экспериментального образования. – 2010. – № 7.
Читайте также:

