При атопическом дерматите может быть понос
Обновлено: 18.04.2024
Для цитирования: Соболева Н.Г., Первишко О.В. Атопический дерматит у детей раннего возраста с проявлениями дисфункции ЖКТ и кожного синдрома. РМЖ. 2014;3:212.
В настоящее время аллергические заболевания у детей, в частности атопический дерматит (АД), занимают одно из ведущих мест в структуре детской заболеваемости, распространенность дерматита увеличивается. Данные литературы последних лет свидетельствуют о частом сочетании патологии со стороны пищеварительного тракта и АД [1, 8].
По мнению ряда авторов, у больных АД слизистая оболочка ЖКТ является входными воротами для аллергенов, и здесь развивается местная аллергическая реакция [1, 2, 4].
На сегодняшний день известно о многочисленных процессах в эпидермисе, которые участвуют в развитии дисфункции кожного барьера у больных АД. К ним относятся уменьшение содержания межклеточных липидов в роговом слое, в частности некоторых фракций церамидов, играющих роль межклеточного «цемента»; нарушение активности ряда ферментов; продукция дефектного белка филагрина. Кроме того, при себостатическом типе кожи, свойственном пациентам с АД, особенно на фоне использования жесткой воды, мыла и других моющих средств, происходит повреждение или удаление водно-липидной мантии кожи [6, 7].
В настоящее время в распоряжении педиатров имеется ограниченное число препаратов для лечения заболеваний кожи у детей раннего возраста, в равной мере эффективных и безопасных, действующих местно и одновременно потенцирующих процессы регенерации на клеточном уровне.
Цель работы: изучение дебютных признаков поражения пищеварительной системы и кожных проявлений у детей раннего возраста, страдающих аллергическим дерматитом, при нарушениях вскармливания и питания.
Материалы и методы
Проведено эпидемиологическое исследование среди детей дошкольного возраста (с рождения до 5 лет включительно, проживающих в Краснодарском крае), поскольку они в силу особенностей развития наиболее чувствительны к воздействию неблагоприятных факторов, в т. ч. в допороговых концентрациях. Исследование проводилось по унифицированной методике выборочным методом наблюдения [4], включало 2 этапа.
На 2-м этапе проведено дополнительное целенаправленное интервьюирование и анкетирование 498 детей и их родителей для более детального выявления симптомов поражения ЖКТ, кожных проявлений и анализа организации вскармливания и питания ребенка.
Результаты исследования и их обсуждение
По данным целенаправленного 2-этапного исследования выявлены 173 из 498 детей (24,9%) с признаками аллергического поражения кожных покровов. Анализ факторов формирования гастроэнтерологической патологии у детей-аллергиков включал детальное изучение наследственности, течения анте-, интра- и постнатального периодов, характер вскармливания ребенка на первом году жизни, в т. ч. сроки введения прикормов, особенности питания в течение последующих лет жизни (до 7 лет).
Наследственная отягощенность по заболеваниям ЖКТ выявлена у 74,8% детей, в основном по материнской линии. Кислотозависимые заболевания встречались чаще по отцовской линии. Генетическая предрасположенность к аллергическим заболеваниям обнаружена у 65,7% пациентов.
Сочетанная отягощенность (по гастроэнтерологической и аллергической патологии) выявлена у половины детей исследуемой группы (50,4%). Беременность протекала часто с гестозами первой (42,9%) и второй (35,4%) половины. Предыдущие беременности у 12,1% матерей закончились выкидышами.
В 35,4% случаев женщины перенесли аборты (от 1 до 10 раз). Обострения хронических заболеваний, в т. ч. гастроэнтерологических и аллергических, наблюдались во время вынашивания плода у 77 из 373 матерей (20,6%). Патология родового периода выявлена в 43,7% случаев. Недоношенными родились 14 детей, врожденную гипотрофию имели 21,4% младенцев. В родовом зале и послеродовой палате в первые 6 ч после рождения приложены к груди всего 28,1% детей, в то же время начали получать искусственное вскармливание с рождения более трети детей (35,1%).
В качестве докорма родители чаще всего использовали молочные смеси (55,7%) или коровье молоко (3 8,7%). В исследуемой выборке первый прикорм был введен в возрасте 4,2±0,35 мес., причем раньше рекомендуемого возраста – более чем половине детей (59,2%).
Настораживает тот факт, что 13,1% детей были переведены на общий стол еще до годовалого возраста; именно у этих детей в 50,7% случаев в последующем обнаруживались первые симптомы поражения кожных покровов и гастроинтестинальной системы. Учитывая ведущую значимость клинической картины и характера течения для постановки диагноза гастроэнтерологического заболевания, особое внимание уделяли симптомам поражения ЖКТ, срокам и последовательности их появления. У 304 (81,5%) дошкольников с АД отмечены типичные симптомы поражения пищеварительной системы.
Подробный расспрос родителей дал возможность уточнить ранние симптомы нарушений деятельности органов пищеварения у детей с АД, которые начали формироваться в возрасте от 0 до 2 лет. Так, кишечные дисфункции в виде запоров уже в течение первых месяцев после рождения выявлялись у 29,2% детей.
Диарея в подавляющем большинстве случаев возникала при грудном или раннем смешанном вскармливании (37,7 и 47,2% соответственно). С годами частота этого синдрома снижалась до 2,1% случаев в исследуемой группе. Литературные данные подтверждают, что этот факт связан с энзимопатиями кишечника, когда нарушение стyла возникает в результате несовершенства ферментативной системы ЖКТ. В последующем подобный дефект компенсируется, и стул у ребенка нормализуется [3].
Критическим фактором раннего поражения пищеварительного тракта явилось то, что 52 из 373 детей с АД перенесли на первом году жизни острую кишечную инфекцию, подтвержденную бактериологически, в основном дизентерию. Неадекватная реабилитационная терапия после перенесенной инфекции, нерациональное вскармливание на фоне нарушений моторной активности толстой кишки, замедления пассажа пищевого химуса приводили к хронизации воспалительной реакции слизистой оболочки и дисбиоценозу кишечника. Стойкие изменения микрофлоры кишечника потенцировали хроническое воспаление кишечника, с одной стороны, а с другой стороны, практически во всех случаях дисбиоценоз сопутствовал аллергическому заболеванию кожи.
Для ликвидации кожных проявлений использовали препараты серии декспантенол, которые наносили тонким слоем регулярно на пораженные участки кожи ребенка (5–6 р./сут). Ощутимый клинический эффект наступал на 3–4 сут. Применение препаратов с терапевтической целью продолжалось до полного исчезновения симптомов и в среднем составило 4,2±0,3 сут при средней тяжести поражения.
При тяжелом течении АД с элементами присоединения бактериального компонента положительного результата удавалось достичь за 7,2±0,2 сут. При этом дополнительно применяли воздушные ванны, а также обработку кожи антисептиком (раствором фурацилина).
После проводимой терапии родители отмечали, что дети хорошо переносили назначенные препараты, не было выявлено ни одного случая побочного действия. Под влиянием наружной терапии проявлений АД отмечались уменьшение экссудации, исчезновение трещин, шелушения, гиперемии кожи, значительное уменьшение зуда, что благоприятно сказывалось на общем и психоэмоциональном состоянии больного [5].
Таким образом, углубленный анализ исследуемой популяционной группы позволил выявить ряд дебютных симптомов поражения ЖКТ, играющего важнейшую роль в формировании АД. Такими симптомами являются запоры в первые месяцы и годы жизни; секреторные поносы и энзимопатии после употребления в пищу продуктов, содержащих облигатные аллергены или не подходящих для вскармливания ребенка в данном возрасте. Все эти проявления носят функциональный характер и связаны с нарушением переваривающей, моторно-эвакуаторной функций пищеварительной системы и повреждением системы кишечной цитопротекции, местной иммунной защиты.
Определяющими биологическими и социальными факторами их формирования следует считать высокий удельный вес наследственной отягощенности как по гастроэнтерологической, так и по аллергической патологии; патологию беременности и родов (предшествующие аборты, гестозы и др.); нарушения физиологического графика вскармливания.
Положительный клинический эффект местной терапии кожных проявлений АД позволил использовать препараты серии декспантенол как с профилактической, так и с терапевтической целью. При доказанной высокой эффективности отмечены хорошая переносимость и отсутствие побочных эффектов у выбранной группы препаратов.
Своевременное выявление педиатрами ранних симптомов поражения ЖКТ и адекватная терапия кожных проявлений у детей раннего возраста позволяют облегчить течение заболевания и предотвратить развитие осложнений.
Клиническая картина многих заболеваний кишечника отягощается появлением внекишечных симптомов и осложнений.
Клиническая картина многих заболеваний кишечника отягощается появлением внекишечных симптомов и осложнений. Нарушенная кишечная флора обладает негативным воздействием на организм: усиливает кишечное брожение, выработку токсинов, канцерогенов, фенолов, аминов (гистамина, тирамина, пиперидина и др.). Высокий уровень экзогенного амина способствует аллергическим заболеваниям.
К внекишечным проявлениям нарушений барьерной функции кишечника относятся атопический дерматит (АД) и атопическая бронхиальная астма.
Нами было обследовано 59 детей в возрасте от 4 месяцев до 14 лет с АД и теми или иными проявлениями кишечной дисфункции. Помимо тщательного клинико-лабораторного обследования, всем детям проводился анализ кала на дисбактериоз до и после лечения, УЗИ органов брюшной полости, а также, по показаниям, ЭГДС и ирригография.
40 детей страдали различными заболеваниями кишечника. У 19 детей органическая патология со стороны кишечника не выявлена. Кишечную симптоматику у этих пациентов мы связывали с функциональными расстройствами и расценивали как синдром раздраженного кишечника (СРК). При этом 40,6% обследованных детей страдали дисбактериозом I степени, 37,2% детей — дисбактериозом II степени и 22,2% детей — дисбактериозом III степени.
В нашей практике для лечения дисбактериоза мы использовали: а) бифи-форм (фирма Ferrosan) — современный комбинированный пробиотик, содержащий натуральные бактерии двух видов: Bifidobacterium longum и Enterococcus faeceum, а также питательную среду для быстрого начального роста бактерий; препарат выпускается в кислотоустойчивых капсулах, благодаря чему без потерь преодолевает кислую среду желудка; б) аципол; в) наринэ в таблетированной форме; г) хилак-форте; д) примадофилус; е) КИП. Содержит иммуноглобулины трех основных классов (IgG, IgM, IgA).
Для оценки эффективности проводимой терапии мы проанализировали динамику клинических симптомов и показателей микрофлоры кишечника до и после лечения в трех группах детей с атопическим дерматитом.
В первую группу вошли 11 детей с СРК и дисбактериозом I-II степени, которые в течение семи дней получали бифи-форм, а затем наринэ от 10 до 14 дней. Вторую группу составили 12 детей с хроническим колитом и энтероколитом с давностью заболевания более года и дисбактериозом II-III степени. Курс бифи-форма у этих детей был продлен до двух недель, а начиная с 5-7 дня в терапию подключался хилак-форте или аципол на срок не менее одного месяца. В третью группу вошли дети с органическими и функциональными изменениями кишечника, дисбактериозом II-III степени и большим сроком заболевания. Первые 5-7 дней они получали комплекс иммунных препаратов, а затем хилак-форте или примадофилус сроком от одного до двух месяцев.
Практически у всех детей первой и второй группы по окончании курса лечения была выявлена отчетливая положительная динамика как со стороны желудочно-кишечной симптоматики, так и со стороны кожных проявлений. Клинический эффект сочетался с полным восстановлением облигатной флоры в 85-90% случаев и вытеснением факультативной флоры у 92% больных.
Сложнее дело обстояло в третьей группе, где нарушения микрофлоры кишечника у детей с атопическим дерматитом выявлялись на фоне длительного хронического воспалительного процесса в кишечнике, порой в сочетании с его аномалией.
Динамика клинических проявлений и показателей микрофлоры кишечника у этих детей имела более торпидный характер и требовала дальнейшего индивидуального подхода к выбору препаратов и сроков их применения.
Таким образом, подводя итоги вышеизложенного, можно сделать следующие выводы.
1. Атопическому дерматиту часто сопутствуют различные заболевания кишечника, сопровождающиеся дисбактериозом.
2. Тактика коррекции нарушений микробиоценоза кишечника зависит от степени дисбактериоза, характера кишечной патологии, возраста, длительности заболевания, выраженности атопических проявлений и сопутствующей патологии.
3. Бифи-форм является эффективным комплексным пробиотиком для лечения кишечных дисбактериозов, хорошо воспринимается, не дает побочных явлений (рвота, запоры, усиление аллергических проявлений), оказывает положительное влияние на баланс кишечной микрофлоры в короткие сроки (от пяти дней до двух недель).
4. Применение КИП при лечении дисбактериоза III степени у детей с АД показало его высокую эффективность как в купировании клинических проявлений, так и в восстановлении нормального состава кишечной флоры.
Д.м.н. Л.С. Круглова
Московский Научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения г. Москвы
Современная медицинская наука дает возможность практикующему врачу рассматривать заболевания не только в узких рамках симптомокомплекса, но и с точки зрения изменения функциональных резервов организма человека в результате нарушения его адаптационных возможностей. Неуклонный рост заболеваемости атопическим дерматитом (АтД), наличие рецидивирующих, хронических форм создают потребность в интеграции лечебно-реабилитационных технологий, направленных на восстановление и сохранение здоровья, нарушенного данной патологией.
По современным представлениям человеческий организм является определенной экологической нишей для множества разнообразных микроорганизмов, которые в норме формируют своего рода различные биотопы, являющиеся достаточно сложными системами, сформировавшимися в процессе эволюции и со временем приобретшие определенную устойчивость применительно к особенностям макроорганизма. Биотопы отличаются не только многокомпонентностью, но и количественным разнообразием входящих в них представителей микрофлоры [1].
Постоянство бактериальной аутомикрофлоры организма человека позволяет рассматривать бактерий, существующих преимущественно в четырех локализациях - на коже и слизистой полости рта, кишечника, половых органов - как своеобразный прокариотический орган. Причем изменения в одном из биотопов могут приводить к нарушениям в других. Формирование микрофлоры биотопов организма, и в первую очередь кожи и кишечника, происходит уже с самого рождения ребенка при прохождении по родовым путям. В дальнейшем на формирование влияет много факторов: состав микрофлоры биотопов матери, вид вскармливания, а затем и характер питания, состояние соматического здоровья ребенка и состояние окружающей среды [2,3].
Из всех биотопов организма наибольшая численность и видовое разнообразие бактерий отмечается в биотопе кишечника: так, на площади в 200 м 2 обитает 10 12 -10 14 бактерий, может встречаться до 450 видов различных микроорганизмов, общая масса которых доходит до 5% массы самого кишечника [4,5]. При этом в разных отделах кишечника количество и состав микроорганизмов биоценоза различен. В тонком кишечнике микробов меньше - это преимущественно лактобациллы, стрептококки и веилонеллы, в толстом кишечнике их больше, причем преобладают кишечные палочки и анаэробные бактерии.
Многочисленные микроорганизмы обеспечивают такие важные функции, как выработка ферментов, участвующих в метаболизме белков, липидов, жиров, нуклеиновых и желчных кислот, формирование механизмов иммунной защиты, поддержание гомеостаза организма, продукция биологически активных веществ и витаминов, детоксикация эндогенных и экзогенных субстратов и многие другие.
Микрофлора кишечника условно подразделяется на защитную, сапрофитную и оппортунистическую (условно-патогенную). Защитная микрофлора наиболее многочисленная (до 95%) и в основном представлена лактобактериями, бифидобактериями и кишечной палочкой с нормальными ферментативными свойствами. Именно они обеспечивают постоянство микрофлоры за счет колониальной резистентности. Так, бифидобактерии, лактобактерии выделяют молочную, уксусную кислоты, другие вещества, обладающие избирательным антимикробным действием. Кислая среда, обусловленная жизнедеятельностью этих микроорганизмов, препятствует проникновению и закреплению на слизистой патологических микробов, не свойственных данному биотопу. Помимо этого, бифидобактерии стимулируют клеточное звено иммунитета и участвуют в синтезе иммуноглобулинов. Данные бактерии являются естественными биосорбентами и способны накапливать значительное количество соединений тяжелых металлов, фенолов, формальдегидов и других токсичных веществ [6,7]. Однако в соответствии с современными воззрениями, скорее всего, недостаточное количество лактобактерии является основным отягчающим фактором при атопическом дерматите.
Именно лактобактерии в значительной степени снижают всасывание аллергенов в кишечнике и стимулируют синтез иммуноглобулинов класса А, которые, особенно в раннем детском возрасте, являются основными антителами против пищевых аллергенов [8,9].
Сапрофитная микрофлора кишечника представлена эпидермальным и сапрофитным стафилококками, энтерококками и другими микроорганизмами, основной функцией которых является утилизация конечных продуктов метаболизма макроорганизма [5].
Оппортунистическая микрофлора может быть представлена различными микроорганизмами (3-гемолитический стрептококк, золотистый стафилококк, спороносные анаэробы, грамотрицательные энтерококки, грибы рода Candida ), которые при определенных условиях вызывают патологический процесс [5].
Таким образом, в кишечном микробиоценозе, как в единой системе, существуют корреляционные связи между различными видами бактерий. Нарушение колонизационной резистентности кишечника, связанное с изменением состава постоянной микрофлоры, способствует колонизации патогенными и условно-патогенными бактериями, нарушению основных функций, что и приводит к формированию дисбиоза [Мельникова, 1997; Билимова, 2000; Белова с соавт., 2004; Cammaro-ta, Ogava, 1998].
Согласно существующему в России медицинскому стандарту оказания специализированной помощи при патологии желудочно-кишечного тракта (ЖКТ) дисбиоз кишечника рассматривается, как своеобразный клинико-лабораторный синдром, который характеризуется изменением качественного и/или количественного состава аутомикрофлоры, с возможной транслокацией микроорганизмов в несвойственные для них биотопы; при этом данные изменения могут сопровождаться клиническими симптомами поражения кишечника. В широком понимании дисбиоз является проявлением общего нарушения в различных микробиотах организма, которое приводит к нарушению функционирования микробиот и сопровождается определенными симптомами, ассоциированными с различными патологическими состояниями [5,10,11].
При развитии дисбиоза защитная микрофлора кишечника перестает выполнять свои функции в достаточной степени, что приводит к формированию патологических состояний либо усугублению течения имеющейся соматической патологии [12,13]. Ассоциированные с дисбиозом заболевания в зависимости от преобладания механизмов, отягчающих течение болезни, условно подразделяются на 4 группы:
- заболевания органов пищеварения,
- гнойно-воспалительные заболевания,
- аллергические заболевания,
- заболевания, связанные с нарушением обмена веществ (метаболизма).
Безусловно, рациональные схемы лечения атопического дерматита должны включать методы детоксикации (в частности, энтеросорбции) и использование препаратов, восстанавливающих и поддерживающих нормальную микрофлору кишечника. Энтеросорбция является неинвазивным методом детоксикации и направлена на выведение из организма различных эндогенных и экзогенных аллергенов, токсинов, патогенных микроорганизмов и продуктов их жизнедеятельности. Известно, что на фоне проведения энтеросорбционных мероприятий происходит повышение функциональной активности клеточного и гуморального иммунитета, ускоряется регресс объективных и субъективных симптомов АтД [17,18].
Существенным является и то, что сорбенты позволяют снизить медикаментозную нагрузку, а в ряде случаев и обходиться без них. Требования к современным энтеросорбентам следующие: высокие сорбционные свойства (емкость); отсутствие токсических свойств и системной фармакокинетики; атравматичность для слизистых оболочек ЖКТ; хорошая эвакуаторная способность; высокая комплаентность [19].
Механизм процесса энтеросорбции зависит от двух факторов - характеристик сорбента и структуры подлежащих сорбции веществ. Сорбенты могут отличаться по ряду признаков: лекарственная форма, физические свойства и химическая структура. Одними из самых эффективных сорбентов являются природные органические на основе пищевых волокон, такие как лигнин, который не усваивается в пищеварительной системе человека и полностью ферментируется кишечными бактериями. Важнейшее свойство лигнина - высокая сорбционная активность.
Вместе с тем большой интерес представляет развитие относительно нового направления в лечении атопического дерматита - включение в комплекс терапевтических мероприятий пребиотиков , выделенных из естественных источников и обладающих определенными регулирующими свойствами в отношении функционирования биотопа кишечника. В отличие от пробиотиков, которые поставляют необходимые бактерии извне, пребиотики выступают в качестве питательной среды для развития собственной нормальной микрофлоры организма, что способствует более быстрому и устойчивому восстановлению нормальной аутомикрофлоры кишечника [20,21]. Как правило, в качестве пребиотиков используют вещества, содержащие бифидогенные факторы, стимулирующие рост и развитие полезных бактерий. Таким веществом, в частности, является лактулоза - синтетический стереоизомер молочного сахара - лактозы.
Таким образом, на сегодняшний день идеальным сочетанием можно считать комбинированные лекарст венные средства, содержащие пребиотик и адсорбент. Таким средством является препарат Лактофильтрум ® , включаюший сорбент и пребиотик. В качестве сорбента препарат содержит растительный компонент - лигнин, который обладает неспецифическим дезинтоксикационным действием. За счет большой площади поверх ности и развитой системы пор обладает высокой сорбционной емкостью и таким образом способен выводить из организма токсины, аллергены и патогенные микро организмы. В качестве пребиотика выступает лактулоза, положительное влияние которой на микрофлору кишечника обусловлено целым рядом фармакологических свойств. Так, продукты бактериального метаболизма лактулозы сдвигают рН среды в толстой кишке в кислую сторону, что при водит к подавлению размножения патогенных микроорганизмов и угнетению процессов гниения. Помимо этого, являясь пищевым субстратом для бактерий, лактулоза стимулирует рост собственных бифидобактерий и лактобактерий в толстом кишечнике, а это, в свою очередь, восстанавливает, нарушенные функции биотопа кишечника.
Активные составляющие препарата не инактивируются в агрессивных средах желудка и двенадцатиперстной кишки, что обеспечивает 100%-ю доставку непосредственно к месту действия.
Лактофильтрум ® производится из компонентов природного происхождения в таблетированной форме и удобен в применении. Препарат зарекомендовал себя как высоко безопасный, который практически не имеет противопоказаний к применению и побочных эффектов [22,23].
В клинических условиях под нашим наблюдением находилось 40 пациентов (средний возраст 18,9±2,3 года, продолжительность заболевания 11,4±2,7лет) с диагностированным по основным критериям атопическим дерматитом в стадии обострения. У большинства пациентов АтД носил распространенный характер - ДИШС (Дерматологический индекс шкалы симптомов) составил 18,2±2,3 балла, что соответствует среднетяжелому течению АтД. В зависимости от проводимого лечения пациенты были разделены на 2 сопоставимые по всем параметрам группы. В основную группу вошли 20 больных, которые получали препарат
Лактофильтрум ® по 2 таблетки 3 раза в сутки на протяжении 21 дня и фармакотерапию, соответствующую стандартам при данной патологии. Пациенты 2 группы (20 человек) получали традиционную медикаментозную терапию.
До лечения у 97,5% пациентов был диагностирован дисбиоз кишечника, причем у 52,5% пациентов он протекал с клиническими симптомами (метеоризм, усиление перистальтики, нарушение стула, дискомфортные субъективные ощущения). После комплексного лечения в основной группе у 95% пациентов отмечалась нормализация содержания лактобактерий, бифидобактрий и Е. coli. Такая же тенденция наблюдалась и в отношении клинических симптомов дисбиоза. В группе сравнения достоверно значимых изменений количественного содержания лактобактерий, бифидобактрий и Е. coli не отмечалось (рис.1).
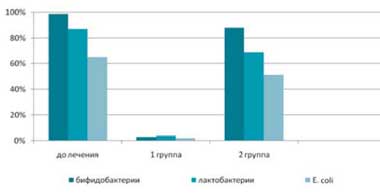
Рис. 1. Число пациентов с нарушением колониальной резистентности
до и после комплексного лечения, включающего применение Лактофильтрума ®
и традиционного медикаментозного лечения
Под влиянием комплексного лечения (1 группа) через 3 недели общие проявления всех объективных симптомов заболевания сохранялись в среднем лишь у 10% больных, в то время как в группе сравнения они были выражены в 54% случаев (рис. 2).
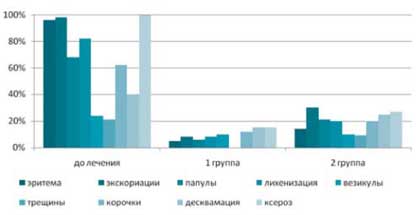
Рис. 2. Динамика регресса клинических симптомов у больных атопическим дерматитом под влиянием различных методов лечения
К концу лечения индекс ДИШС, отражающий тяжесть течения АтД, в основной группе снизился на 84%, в группе сравнения лишь на 53%. Анализ выраженности зуда с использованием опросника Behavioral rating scores (BRS) показал выраженное отрицательное влияние зуда на повседневную деятельность пациентов с АтД. Так, до лечения в 1-й группе значение BRS составило 7,1 ±0,4 баллов, во 2-й группе - 6,8±0,5 баллов. Уже через 1 неделю от начала лечения в 1-й группе отмечался более выраженный регресс субъективной симптоматики: снижение BRS на 55%, во 2-й группе - на 26%. К концу лечения в 1-й группе значение BRS составило 0,4±0,1 балла. В контрольной группе к концу лечения индекс снизился лишь на 58% (рис. 3). Эти данные находились в соответствии с показателями биохимических маркеров зуда (табл. 1).
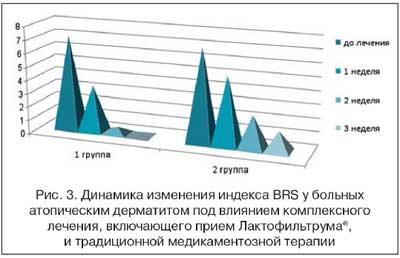
Таблица 1.
Динамика показателей гистамина и серотонина в сыворотке крови у больных АтД под влиянием комплексного лечения, включающего прием Лактофильтрума ® и традиционной медикаментозной терапии
| Изучаемый показатель | Контроль(n=20) | До лечения (n=40) | После лечения | |
|---|---|---|---|---|
| 1 группа (n=20) | 2 группа (n=20) | |||
| Серотонин (мкмоль/л) | 0,6±0,03 | 2,35±0,24Р1** | 0,81±0,32Р2*** | 1,46±0,22РГ**,РЗ* |
| Гистамин (мкмоль/л) | 0,8±0,06 | 2,14±0,62Р1** | 0,87±0,13Р2*** | 1,35±0,25Р1***,Р2** |
| Примечание: Р1 - сравнение с нормой; Р2 - сравнение с показателями до лечения; РЗ - сравнение с основной группой; *- р | ||||
Как видно из приведенных в таблице данных, после комплексной терапии, включающей применение Лактофильтрума ® отмечалось восстановление повышенных в исходном состоянии показателей серотонина и гистамина до нормальных значений - 0,81 ±0,32 и 0,87±0,13 (рВ процессе лечения с улучшением клинической картины заболевания пропорционально улучшались и показатели качества жизни (рис. 4). В результате анализа полученных данных, более выраженная положительная динамика дерматологического индекса качества жизни (ДИКЖ), особенно в первые дни терапии, была отмечена у пациентов 1 группы. Так, в первую неделю параметры ДИКЖ улучшились на 30% в 1 группе и лишь на 8% во 2 группе (рис. 5). К концу курса лечения ДИКЖ улучшился на 87 и 54% соответственно.
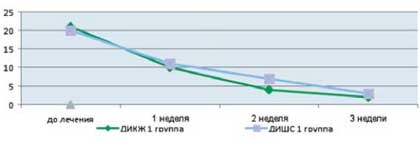
Рис. 4. Динамика изменения показателей, отражающих субъективные и объективные симптомы заболевания
у пациентов с АтД под влиянием комплексного лечения, включающего прием Лактофильтрума ®
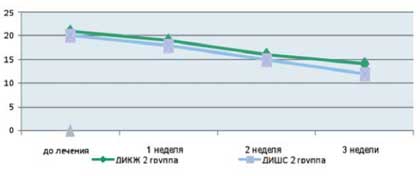
Рис. 5. Динамика изменения показателей, отражающих субъективные и объективные симптомы заболевания
у пациентов с АтД под влиянием традиционной медикаментозной терапии
Таким образом, по оценке самими пациентами эффективности и комфортности проводимого лечения, метод, включающий применение Лактофильтрума ® , является наиболее эффективным.
Выводы
Нарушение колониальной резистентости кишечника, приводящее к повышенной эндотоксинемии, аллергизации и нарушению гомеостаза, может отразиться на состоянии кожи и течении атопического дерматита.
Представители нормальной микрофлоры биоты кишечника выполняют физиологически важную функцию поддержания постоянства внутренней среды организма, принимают участие в формировании иммунобиологической реактивности макроорганизма. Нарушение нормоценозаспособствуетхронизации патологических процессов (в частности, атопического дерматита).
Включение препарата Лактофильтрум ® в комплекс терапии больных АтД приводит к более быстрому и выраженному регрессу кожных высыпаний и субъективных ощущений, нормализации функции биотопа кишечника, что в конечном итоге способствует значитель-номуулучшению качества жизни. Препарат не токсичен, не вызывает побочных эффектов, обладает высокой комплаентностью.
Литература
Здравствуйте. Ребенку почти 4.5 месяца. Первый месяц был на ГВ, но из-за недобора массы, стали докармливать "обычной" смесью. После введения докорма начался атопический дерматит. Пробовали сменить смесь не помогло. Перешли на полный гидролизат в 2 месяца и до сегодняшнего момента кормим им (нутрилон пепти аллергия). Но симптомы АД так и не уменьшились. И вот недели 2 назад начался потом, потом еще через несколько дней появилась кровь в стуле. Больше никаких изменений в состоянии ребенка нет. Вес набирает. Были и у аллергологов разных и у гастроэнтеролога. Лечение назначенное эффекта не дало. (Энтеросгель, нифуроксазид, финистил, энтерожермина). Копрограмма более-менее со слов врача. В анализе крови повышены эозинофилы. Аллерголог говорит смесь не менять так как стресс для ЖКТ, но гастроэнтеролог посоветовал сменить на аминокислоты на 1-3 недели, дальше перейти на другой гидролизат т.к. лечение не помогло. Вот не знаем стоит ли пробовать другие смеси. Через неделю где-то сдадим повторно копрограмму + анализ на дисбактериоз. Нужно ли менять смесь? Не станет ли хуже? Спасибо.
данные виды смеси, которые получает ребенок, вызывают однозначную реакцию ребенка и если не менять ничего, то вы в итоге получите хорошего аллергика, возможно это будет Бронхиальная астма, возможно разовьется НЯК, возможно что то другое. Вам это надо? Если нет, а я именно так и думаю, то стоит хотя бы на какое то время отказаться от смеси вообще переведя ребенка на ГВ или в крайнем случае на ГВ + а вот этот + как и адекватную терапию вам должен подсказать ваш гастроэнтеролог или педиатр исходя из понимания и обьективного статуса и результатов исследования.
Ну полностью на ГВ перейти очень тяжело будет, у жены молока очень мало. Решили что пока будем докармливать аминокислотной смесью, как и советовал гастроэнтеролог, потом на повторный прием пойдем и будем уже дальше подбирать терапию.
здравствуйте. уже второй день полностью докармливаем смесью альфаре амино. Стул стал серо-зеленым. Ребенок ведет себя обычно. Такой цвет это норма на этой смеси? Фото прикрепил.

Атопический дерматит — это хроническое воспалительное заболевание кожи, которое проявляется зудящими красными пятнами, сыпью, шелушением и сухостью. Это заболевание диагностируется у 30% детей и у 10% взрослых. Однако, зачастую атопическому дерматиту не уделяется должного внимания, и некорректное лечение этой болезни может замедлять наступление ремиссии и ухудшать общий уровень здоровья. О 5 самых распространенных ошибках в тактике лечения рассказывает дерматолог Анна Трушина.
Ошибка №1. Излишняя диагностика, направленная на выявление «некожных» причин.
Причины развития атопического дерматита кроются в генетически обусловленных особенностях:
1. Со стороны кожи — связаны с нарушением барьерной функции.
2. Со стороны иммунной системы. В ответ на проникновение раздражителей и аллергенов через нарушенный кожный барьер формируется воспаление.
Ошибка №2. Поиск причинного аллергена.
Атопический дерматит не является аллергическим заболеванием по своей природе. Однако, аллергические реакции могут сочетаться с атопическим дерматитом, как сопутствующее заболевание. Так происходит примерно у 20-30% пациентов.
Поэтому сам по себе атопический дерматит не является поводом для сдачи дорогостоящих панелей на специфические аллергены, а анализ должен сдаваться только при подозрении на конкретную аллергическую реакцию у части пациентов.
Ошибка №3. Соблюдение необоснованной диеты.
Часто атопический дерматит становится поводом для назначения строгой “гипоаллергенной” диеты. Детский рацион становится однообразным и скучным. Однако, такие пищевые ограничения не обоснованы с научной точки зрения и не приносят желаемого результата, даже если параллельно есть аллергия.
Помимо отсутствия эффекта, строгая диета способна нанести вред организму. Она приводит к дефициту важных нутриентов, минералов и витаминов, что может негативно сказаться на общем состоянии здоровья ребенка. Поэтому детям с атопическим дерматитом нужно питаться разнообразно и сбалансированно. Из рациона исключаются только те продукты, роль которых четко доказана с обострением патологического процесса. Аналогичные правила применимы и к питанию мамы, если малыш находится на грудном вскармливании.
Ошибка №4. Нерациональный уход за кожей.
Основа лечения атопического дерматита это восстановление барьерной функции кожи и устранение воспаления. Поэтому назначаются такие средства, которые помогают УВЛАЖНИТЬ и смягчить кожный покров и удержать влагу внутри него, и тем самым улучшить защитные свойства кожи. В комплексе используются также мероприятия, которые уменьшают вероятность развития воспалительного процесса, т.е. ограничивается контакт кожи с потенциальными агрессорами из внешней среды.
Чтобы реализовать перечисленные выше цели, требуется тщательный и бережный уход за кожей ребенка-атопика с использованием ЭМОЛЕНТОВ. Это специальные средства, лосьоны, кремы, бальзамы, которые при нанесении на кожу смягчают и увлажняют ее, способствуют заполнению межклеточных пространств в коже, восстанавливая ее барьерные свойства.
Важно понимать, что использования простых детских кремов 1-2 раза в день может быть недостаточно. Для правильного ухода требуется нанесение специальных эмолентов в достаточном объеме. Они распределяются толстым (!) слоем как на проблемные, так и на визуально неизмененные участки кожи. При этом, кратность нанесения напрямую зависит от состояния кожи. Требуется использовать эмоленты столько раз в течение дня, чтобы весь день наощупь кожа оставалось гладкой, мягкой и без шелушения.
Ошибка №5. Отказ от «гормонов».
При атопическом дерматите внутри кожи происходит воспалительный процесс (само слово “дерматит” в дословном переводе на русский означает воспаление кожи). Именно поэтому в период обострения используются противовоспалительные наружные средства, которые позволяют остановить воспаление. К таким средствам относят наружные глюкокортикостероиды. Однако многие родители отказываются от этих «гормонов» из-за стероидофобии (боязни использования стероидов).
Топические (т.е. используемые наружно: лосьоны, эмульсии, мази, кремы) кортикостероиды на протяжении не одного десятилетия используются в лечении атопического дерматита. За это время они продемонстрировали высокую эффективность и высокий профиль безопасности.
Если же родители не используют кортикостероиды в тех случаях, когда к этому есть показания, или делают это нерационально (назначают самостоятельно без учета степени и формы кожного воспаления, самостоятельно отменяют гормон раньше необходимого срока без контроля врача), то это может привести к ухудшению состояния кожи, формированию очагов хронического воспаления и другим местным осложнениям.
Заключение
Читайте также:

