Предбрюшинная липома что это такое и чем отличается от грыжи
Обновлено: 26.04.2024
Липома – это распространенная доброкачественная мезенхимальная опухоль, состоящая из зрелых жировых клеток. Представляет собой округлое или продолговатое образование мягкоэластической консистенции, покрытое неизмененной кожей. Опухоль медленно увеличивается в размерах, не вызывая неприятных ощущений. При локализации в непосредственной близости от сосудов и нервов может сдавливать их, провоцируя развитие осложнений. Диагностика включает визуальный осмотр и биопсию, при глубоко расположенных образованиях показано УЗИ или МРТ. Лечение – хирургическое удаление опухоли.
МКБ-10
Общие сведения
Липомы выявляются примерно у 1 из 100 человек. Мужчины и женщины заболевают одинаково часто. Средний возраст пациентов, обратившихся к хирургу по поводу жировика, составляет 40-60 лет. Для детей формирование липом нехарактерно. В 98% случаев новообразования расположены в толще подкожной жировой клетчатки, 2% случаев приходится на липомы головного мозга, сердца, органов желудочно-кишечного тракта. В 94% случаев жировики представлены единичными узлами. Частота встречаемости липом ЦНС составляет 0,5% от числа всех новообразований головного и спинного мозга. На долю липом приходится 60% всех неэпителиальных опухолей кишечника.
Причины липомы
Опухоль может быть самостоятельным новообразованием или одним из проявлений некоторых дерматологических, неврологических и других заболеваний. Липоматоз – это полиэтиологическая патология, для развития которой необходимо сочетание нескольких причинных факторов. К числу основных обстоятельств, повышающих риск появления образований, можно отнести:
- Генетическую предрасположенность. В литературе описаны семейные случаи формирования жировиков. Семейный липоматоз наследуется по аутосомно-доминантному типу, при наличии патологии у родителей вероятность появления образований у детей составляет 75%. Частота выявления опухолей не зависит от пола.
- Нарушения эмбриогенеза. Обнаружение липом в нехарактерных для них местах обусловлено дистопией зачаточных жировых клеток. Например, в ЦНС жировики развиваются при перемещении адипоцитов в первичную нервную трубку. При этом скопления жировой ткани нередко являются частью комплекса врожденных аномалий.
- Некоторые заболевания и синдромы. Существует большое количество патологических процессов, которые сопровождаются формированием множественных липом. Это болезнь Деркума с многочисленными болезненными образованиями, болезнь Маделунга, для которой характерно появление жирового «хомута» в области шеи, синдром Коудена и другие.
Вероятность липомы повышают эндокринные нарушения, в первую очередь – гипофункция гипофиза, щитовидной и поджелудочной желез, хронический алкоголизм, злоупотребление наркотиками, злокачественные новообразования верхних дыхательных путей. Множественные липомы чаще встречаются у женщин, что может указывать на связь липоматоза с изменением уровнем эстрогенов, заболеваниями женской половой сферы.
Патогенез
Ключевая роль в развитии локального скопления адипоцитов отводится хромосомным аномалиям, затрагивающим длинное плечо 12-й хромосомы. Здесь расположены гены, ответственные за синтез ТАГ-липазы – фермента, регулирующего процесс расщепления жиров и обеспечение организма энергией. Согласно другой теории, появление жировиков обусловлено чрезмерным депонированием липидов в клетках жировой ткани.
Предпосылки для образования липом создаются на этапе эмбрионального развития, когда идет закладка жировой ткани эмбриона. Опухоль окружена рыхлой капсулой, которая слабо отграничивает жировик от окружающих неизмененных тканей. Глубоко расположенная липома имеет многочисленные псевдоподиеподобные отростки, которые проникают в промежутки между мышцами и сухожильные влагалища, разрушают апоневрозы.
Классификация
Липомы отличаются по расположению, анатомическому и гистологическому строению, ряду сопутствующих патологических изменений. Все перечисленное определяет особенности клинического течения заболевания, выбор предпочтительного метода лечения, прогноз. Современная классификация включает восемь клинических разновидностей липом:
- Периневральная. В 90% случаев развивается в месте прохождения срединного нерва. Часто сопровождается макродактилией.
- Люмбосакральная. Ассоциируется с пороками развития позвоночника, незаращением дужек позвонков, нарушением формирования спинного мозга. Часто появляется одновременно с жировиком, располагающимся в позвоночном канале.
- Внутри- или межмышечная. Располагается в пространствах между отдельными мышцами. Не имеет четких границ, что затрудняет ее полное удаление. Часто рецидивирует.
- Разлитая. Внешне представляет собой гроздевидное скопление жира без четкого отграничения от окружающих тканей, значительно увеличивает объем анатомической области, в которой локализуется.
- Липома сухожильного влагалища. Скопления адипоцитов разрастаются во влагалищах сухожилий и на синовиальных оболочках суставов.
- Миолипома мягких тканей. Имеет в своем составе некоторое количество мышечных волокон.
- Ангиолипома. У пациентов обоих полов обычно выявляется в почках. У мужчин старше 50 лет встречается в подкожной жировой клетчатке верхних и нижних конечностей.
- Аденолипома. Имеет в составе компоненты потовой железы.
Симптомы липомы
Жировик может развиться на любом участке тела за исключением ладоней и стоп. Имеет вид уплотнения желейной плотности или мягкоэластичного узла, который не спаян с окружающими тканями, легко смещается относительно кожи и подлежащих мышц. Образование медленно растет, достигая 5-20 см в диаметре. Покрывающая узел кожа не изменена. Вес тела пациента и толщина слоя подкожной клетчатки не влияют на объем новообразования. Все липомы, за исключением периневральной, безболезненны. Пальпация узлов не вызывает неприятных ощущений.
Липома во внутренних органах в течение длительного времени никак себя не проявляет, часто становится случайной находкой во время обследования, проводимого по другому поводу. Когда новообразование достигает значительных размеров, оно может нарушать работу органа, что сопровождается характерными для данной анатомической области симптомами. Проявления, как правило, нарастают постепенно, что обусловлено медленным ростом опухоли.
Осложнения
Поверхностно расположенные жировики не вызывают проблем. Исключением могут стать крупные подкожные липомы, расположенные в проекции крупных сосудов и нервных стволов, поскольку сдавление указанных анатомических структур приводит к нарушению кровотока и иннервации. Липома, локализованная на открытых участках тела, голове или шее становится причиной заметного косметического дефекта. Узел, растущий рядом с крупными суставами, может ограничивать движения конечностей.
Липомы мозга провоцируют появление неврологической симптоматики: судорог, упорных головных болей, нарушения работы тазовых органов. Жировые скопления в подслизистом слое кишечника нарушают пассаж кишечного содержимого. Жировики в камерах сердца могут потенцировать артериальную гипертензию, недостаточность кровообращения. Описаны случаи злокачественного перерождения.
Диагностика
Постановка диагноза подкожной липомы производится дерматологом. Характерный внешний вид, отсутствие жалоб, указание на медленный рост дают врачу возможность установить вид новообразования во время первого обращения пациента. Дополнительные обследования осуществляются для дифференциации липом с другими доброкачественными опухолями кожи и подкожно-жировой клетчатки. Диагностику жировиков внутренних органов проводят врачи соответствующего профиля. Больным могут быть назначены:
- Гистологическое исследование. При изучении образца ткани, взятого при биопсии узла, выявляются зрелые адипоциты разного размера. Внутри новообразования хорошо развита капиллярная сеть. Длительно существующая липома большого размера может включать участки атрофии. Наличие липобластов указывает на миксоидную липосаркому.
- Ультразвуковое исследование.УЗИ мягких тканей применяется для определения размеров узла, выявления межмышечных тяжей, дифференциальной диагностики жировика с эпидермоидной кистой, иными доброкачественными новообразованиями мягких тканей. УЗИ сердца позволяет обнаружить жировые узлы в желудочках и предсердиях.
- Магнитно-резонансная томография.МРТ головного мозга помогает выявить скопления адипоцитов в полости черепа. МРТ брюшной полости дает возможность визуализировать объемные образования в полых органах. На томограммах грудной клетки хорошо видны жировики в стенках пищевода.
Лечение липомы
Удаление поверхностно расположенных жировиков проводится с косметической целью и для восстановления нарушенных функций пораженного сегмента. Особого внимания со стороны хирурга требуют липомы значительных размеров, быстрорастущие узлы, сдавливающие внутренние органы, болезненные и плотные образования, спаянные с подлежащими тканями. Удаление таких опухолей проводится безотлагательно.
Консервативная терапия
Медикаментозное удаление жировиков применяется в отношении новообразований, расположенных под кожей. С этой целью инъекционным способом вводятся препараты, которые расщепляют липиды, накопленные в адипоцитах. Липолитической активностью обладают глюкокортикостероиды, некоторые мезотерапевтические средства. Метод эффективен в отношении поверхностных жировиков, диаметр которых не превышает 3 мм. Липолитики уменьшают объем узла, но не изменяют характер обменных процессов в опухолевых клетках, поэтому через некоторое время липома может рецидивировать.
Хирургическое лечение
Оперативное удаление жировика является предпочтительным методом лечения, поскольку позволяет устранить опухоль любой локализации и размеров. Фрагменты капсулы и измененной жировой ткани, которые остаются после удаления новообразования, могут стать причиной рецидива. В связи с этим узел во время операции должен быть вылущен полностью, со всеми структурными компонентами. Иссечение подкожной липомы осуществляется следующими способами:
- Эндоскопическая операция. Удаление некрупных поверхностных узлов выполняется с использованием эндоскопической техники. С ее помощью можно провести все манипуляции через небольшие проколы кожи без риска формирования крупных рубцов на месте разрезов. Недостатком методики является сложность определения границ узла с рыхлой капсулой.
- Открытая операция. Предотвратить повторное появление жировика позволяет его полное иссечение вместе с капсулой, что возможно только при достаточных по протяженности операционных разрезах. В области молочной железы удаление опухолей производится методом секторальной резекции с целью сохранения правильной формы женской груди.
Подкожные узлы иссекаются под местной анестезией в амбулаторных условиях, не требуют длительного восстановительного периода. Операции на сердце, внутренних органах и кишечнике выполняются в стационаре после тщательного обследования, предварительной подготовки, под наркозом. Показания для хирургического удаления определяются с учетом степени нарушения функций пораженного органа и риска развития осложнений для пациента.
Профилактика и прогноз
Прогноз в отношении жизни и здоровья благоприятный. Меры профилактики не разработаны. Имеющиеся подкожные новообразования рекомендовано наблюдать у дерматолога или дерматоонколога с частотой посещений 1 раз в год. Это необходимо для своевременного выявления возможных осложнений изначально доброкачественной неоплазии. Скопления жира в ЦНС, сердце, почках, печени, кишечнике целесообразно удалять сразу после обнаружения, чтобы не допустить нарушения функций пораженных органов.
2. Врожденные липомы головного и спинного мозга: клиническая и МРТ-диагностика/ Бейн Б.М., Сырчин Э.Ф., Якушев К.Б.// Медицинский альманах – 2013 - №3.
3. Ультразвуковая диагностика липом мягких тканей с использованием методик цветного допплеровского картирования и эластографии/ Е.А. Вецмадян, Г.Е. Труфанов, В.В. Рязанов, О.Т. Мостовая, К.В. Новиков, Н.С. Караиванов// Вестник Российской Военно-медицинской Академии. - 2012 - 2(38).
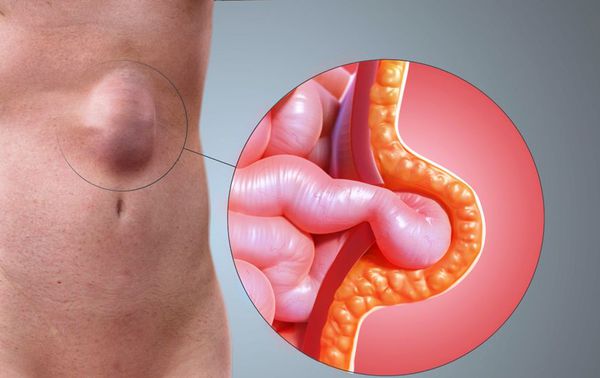
На передней стенке брюшины есть область прямых мышц, которые плотно прижаты друг к другу. Полоса между ними, которая проходит от лобка к грудной клетке, представленная в виде сухожильной пластинки, и есть белая линия.
Если между мышцами появляются щели, происходит выпячивание внутренних органов, именуемое грыжей белой линии живота. Иное её название – предбрюшинная липома.
Данное образование встречается в 10% всех известных случаев такой патологии. В большей мере этому заболеванию подвержены молодые мужчины в возрасте от 20 до 30 лет. Количество детей, подверженных такой патологии, составляют 1%.
Поводы для образования
Причинами появления подобного вида грыжи является дефект тканей белой линии живота. Он может быть врождённым или приобретённым. Сначала ткань истончается, а потом происходит её расширение, которое формирует отверстия в виде щелей. Из-за этого прямые мышцы брюшной стенки расходятся.
- наследственность;
- травмы в области живота;
- рубцы, оставшиеся после операций;
- излишняя жировая масса.
Грыжу могут спровоцировать некоторые состояния, увеличивающие давление внутри брюшины. К ним относятся:
- беременность;
- тяжёлые роды;
- излишнее физическое напряжение;
- запоры;
- затруднения в мочеиспускании;
- сильный кашель хронического характера;
- продолжительный плач, если это маленький ребёнок.
Основные симптомы
В некоторых случаях грыжа бывает практически незаметна, и обнаружение её происходит случайно. Основным признаком является выпячивание в области белой линии, сопровождающееся болевыми ощущениями.
Боль может усиливаться после приёма пищи, при физических нагрузках. Возможна иррадиация болевых ощущений в другие области организма – подреберье, поясницу, лопатку. Ослабление натуживания может боль ослабить, даже устранить, но при этом реально возникновение иных симптомов: изжоги, тошноты, отрыжки.
Главные стадии заболевания
- грыжевые ворота;
- грыжевой мешок, в котором могут находиться сальник, стенки желудка, петли тонкого кишечника, пупочно-печёночная связка, поперечно-ободочная кишка.
На последней стадии грыжа уже достаточно заметна. Но в большинстве случаев развитие её останавливается на первой стадии. При этом выпячивание ограничивается белой линией и имеет скрытый характер.
- надпупочные – они находятся над пупком и частота их наибольшая – 80%;
- околопупочные – их около 1%, а находятся они возле пупочного кольца;
- подпупочные – расположены ниже пупка, а их частота 9%.
Диагностирование и профилактика
Патология легко выявляется при внимательном физикальном обследовании. Врач пальпирует (ощупывает) живот и находит грыжевое выпячивание, имеющее вид плотного округлого образования. Оно в диаметре от 1 до 10 см, достаточно болезненно и располагается на срединной линии.
Выпячивание особенно хорошо заметно, если откинуть туловище назад. В этом случае оно контурирует на фоне передней брюшной стенки. При грыже вправимой реально пальпировать грыжевые щелевидные ворота.
Чтобы диагностировать заболевание и понять, что конкретно входит в грыжевой мешок, проводятся определённые обследования:
- ультразвуковые исследования грыжевого выпячивания;
- гастроскопия;
- бариевая рентгенография желудка;
- компьютерная томография;
- герниография – рентгеноконтрастные исследования.
Профилактика
- Женщинам во время беременности рекомендуется носить бандаж.
- Необходимо постоянно тренировать мышцы живота.
- Желательно поддержание оптимального веса в стабильно состоянии.
- Физические нагрузки должны быть разумными и контролируемыми. Не допускается резкое поднятие тяжестей.
- Не лишним станет соблюдение правильного режима питания.
- По возможности следует избегать запоров. Для этого нужно отдавать предпочтение пище, содержащей пищевые волокна, а также употреблять побольше воды и фруктовых соков.
Лечение
Грыжа белой линии живота характерна тем, что консервативного лечения её пока не существует. Для всех случаев этого заболевания показано исключительно хирургическое вмешательство. При операции выделяется и вскрывается грыжевой мешок, осматривается, а потом происходит удаление из него части сальника.
Особенность оперативного лечения – устранение диастаза (расхождения) прямых мышц живота. При этом возможно применение пластики местными тканями или протезами из синтетики. В первом случае она будет натяжной, а во втором – не натяжной.
При этом используются собственные ткани (с натяжением) или сетчатые эндопротезы (без натяжения). В ходе этого процесса устраняются грыжи белой линии живота, а также грыжи диафрагмальные и другие. Такой тип операции считается малотравматичным, а рецидивы развития грыж очень редки.
В этом варианте укрепление брюшной стенки осуществляется натяжением местных тканей. Этот вид пластики известен очень давно, но сейчас применяется в основном для лечения детей.
Малоинвазивные технологии позволяют одновременно удалять грыжу и устанавливать протез. Это осуществляется через маленький разрез в околопупочной области. Незаметные швы позволяют достичь отличного косметического результата.
Основное осложнение грыжи белой линии живота – ущемление грыжевого содержимого. Но возможны другие патологические процессы:
- воспаление выпяченного органа;
- непроходимость кишечника;
- органы, расположенные рядом, могут травмироваться.
Можно попробовать самостоятельно выявить предрасположенность к этому заболеванию. Для этого положите на область брюшины ладонь и покашляйте. Если вы почувствуете некую выпуклость, это вполне может быть началом грыжи белой линии. Но не нужно впадать в отчаяние, ведь грыжа – это не смертный приговор, а лишь некоторое изменение образа жизни.

Грыжа белой линии живота — выпячивание внутренних органов сквозь щелевые отверстия в апоневрозах мышц в срединной линии живота. Оно также называется предбрюшинной липомой. Белая линия — полоса, сформированная из коллагеновых и эластичных волокон, соединяющая комплекс правых и левых мышц, ограничивающих брюшную полость. Она проходит от грудинного мечевидного отростка до лонного сочленения, ее ширина колеблется в диапазоне 10 – 25 мм. В ослабленный участок сначала выпадает брюшина, а затем:
- стенки желудка, печеночные связки, петли тонкого кишечника — если грыжа находится выше пупка;
- стенки матки, фаллопиевы трубы, участки толстой кишки — при расположении дефекта ниже пупка.
- Причины возникновения грыжи белой линии живота
- Симптомы грыжи белой линии живота
- Как формируется предбрюшинная липома
- Чем опасна грыжа белой линии
- Диагностика грыжи белой линии живота
- Методы лечения грыжи белой линии живота
- Натяжная пластика
- Ненатяжная пластика
- Лапароскопия
- Нужно ли оперировать грыжу белой линии живота
Причины возникновения грыжи белой линии живота
В соединительных тканях, поддерживающих мускулатуру брюшного пресса, имеются небольшие щели, через которые проходят пучки нервов и сосуды. В случае ослабления мышечно-связочного каркаса возможно расхождение белой линии и выход грыжи через образовавшиеся промежутки. В зависимости от расположения дефекта предбрюшинная липома делится на виды:
- эпигастральная — локализуется над пупком;
- околопупочная — образуется около пупка;
- подчревная — выходит в нижней части живота от пупочного кольца до лобкового симфиза.
Причинами развития патологии могут быть:
- дисплазия соединительной ткани;
- избыточный вес;
- тяжелая физическая работа;
- рубцы, оставшиеся после внутриполостных операций;
- различные травмы живота;
- перегрузки во время занятий спортом;
- поднятие тяжестей;
- наследственная предрасположенность.
У женщин может сформироваться грыжа белой линии живота после родов. Причиной этого является ослабление и расхождение в разные стороны мышц живота во время беременности. Дефект также может спровоцировать повышение внутрибрюшного давления, основными причинами могут быть:
- сильный плач у младенца;
- болезни органов дыхания;
- сильный продолжительный кашель;
- регулярные либо хронические запоры;
- дизурия (затрудненное мочеиспускание).
Для записи на прием оставьте Ваш номер телефона
Симптомы грыжи белой линии живота
Предбрюшинная липома характеризуется следующими признаками:
- возникновение выпячиваний разного размера около пупка и по срединной линии живота;
- резкая боль, возникающая из-за защемления нервных волокон и сдавливания внутренних органов, находящихся в мешке;
- диастаз — расхождение в стороны мышц живота и истончение белой линии;
- недостаточная эвакуаторная функция кишечника, приводящая к потере аппетита, тошноте, рвоте, запорам.
Важно!
Нельзя заниматься лечением патологии самостоятельно. Тренировки мышц брюшного пресса приведут к еще большему расхождению соединительной ткани и увеличению щелевых отверстий. При появлении первых признаков грыжи следует посетить врача.
Как формируется предбрюшинная липома
Основная причина возникновения грыж — истончение соединительной ткани и расхождение ее пучков в противоположные стороны, а также дисбаланс между количеством зрелого и незрелого коллагена. Из-за этого сопротивляемость брюшной стенки к нагрузкам снижается, и на ослабленных участках образуется патологическое выпячивание. Основные стадии формирования грыжи:
- Образование предбрюшинной липомы. На этом этапе происходит растяжение щелевидных отверстий в сухожильных волокнах и выход под кожу предбрюшинной клетчатки.
- На следующем этапе щелевые отверстия расширяются, при этом формируются грыжевые ворота, куда, кроме сальника, выходит брюшина. Больной ощущает дискомфорт в проекции белой линии. Он усиливается при беге, быстрой ходьбе, другой физической активности.
- На последнем этапе формируется грыжа со всеми обязательными компонентами: грыжевыми воротами, мешком и выпавшим в него содержимым.
Чем опасна грыжа белой линии
Пациенты заблуждаются, когда считают, что грыжа белой линии не представляет опасности для здоровья. При отсутствии адекватной терапии она может вызвать различные осложнения:
- Ущемление грыжи белой линии живота. Приводит к нарушению кровообращения и развитию перитонита, пациент чувствует резкую боль. В такой ситуации необходимо срочное оперативное вмешательство.
- Копростаз — осложнение, при котором возникает застой и уплотнение фекальных масс в кишечнике из-за плохой перистальтики в части кишечника, оказавшейся внутри грыжевого мешка. Обострение сопровождается нарушением отхождения газов, болью в животе, тошнотой и рвотой.
- Невправимость грыжи. Проблема возникает из-за образования спаек между стенками мешка и находящимися в нем внутренними органами, больного беспокоит дискомфорт при большой физической активности, кашле, натуживании.
Воспаление грыжи — опасное состояние, когда инфекция попадает в грыжевой мешок и поражает находящиеся в нем фрагменты внутренних органов. Сопровождается повышением температуры, появлением резкой боли и рвоты, больному требуется проведение операции.
Для записи на прием оставьте Ваш номер телефона
Диагностика грыжи белой линии живота
Важно!
Данная патология может протекать без симптомов и проявляться только характерным выпячиванием, увеличивающимся при напряжении живота. Некоторые ее симптомы схожи с приступами панкреатита, гастрита, язвенной болезни желудка, холецистита.
Чтобы исключить заболевания органов ЖКТ, проводятся диагностические мероприятия:
- сбор лабораторных анализов и физикальный осмотр образования;
- КТ органов брюшной полости;
- рентгеноконтрастная герниография с применением бария;
- эзофагогастродуоденоскопия;
- УЗИ грыжи.
Методы лечения грыжи белой линии живота
Удаление грыжи белой линии живота хирургическим способом — единственно возможный вариант, позволяющий устранить дефект и восстановить брюшную стенку. Проводится через открытый доступ методом натяжной или ненатяжной пластики, а также при помощи лапароскопии через проколы в животе.
Натяжная пластика
Данный вариант предполагает ушивание грыжи собственными тканями пациента. В ходе операции выполняется разрез брюшной стенки по белой линии. Хирург исследует грыжевой мешок, затем ушивает его нерассасывающейся нитью и устраняет вероятность возможного диастаза мышц живота. Методика применяется при небольших дефектах и отсутствии причин несостоятельности соединительной ткани. К ее недостаткам относят:
- натяжение тканей брюшной стенки на месте бывшей грыжи и формирование дупликатуры;
- длинный разрез живота;
- продолжительный реабилитационный период;
- высокие риски образования вторичной (вентральной) грыжи.
Ненатяжная пластика
Это современная методика оперативного лечения абдоминальной грыжи, суть которой состоит в том, что для закрытия дефекта апоневроза используется синтетический сетчатый протез из полимерных материалов. После устранения выпячивания с помощью ненатяжной пластики риски повторного образования грыжи составляют не более 3 %. Преимуществами методики являются:
- меньший срок реабилитации в сравнении с натяжной пластикой;
- возможность ликвидации больших грыж у пациентов разных возрастных категорий;
- небольшой риск рецидива болезни.
Лапароскопия
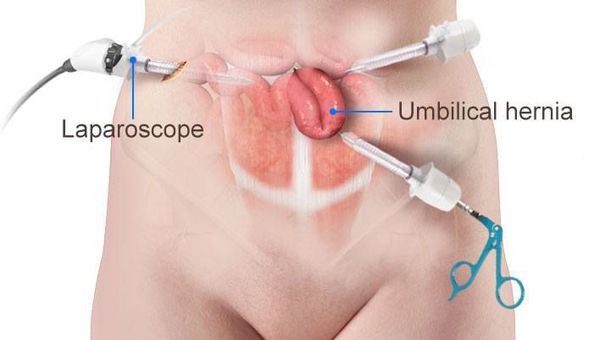
Устранение грыжи с помощью лапароскопической герниопластики позволяет выполнить полноценное восстановление передней брюшной стенки. Операцию проводят под общей анестезией. Сначала хирург делает 3 – 4 прокола в брюшной стенке. Через один из них в брюшную полость вводят углекислый газ, через остальные — специальные хирургические инструменты и эндоскоп. Под контролем видеокамеры выполняется доступ к грыжевому мешку, после чего фрагменты внутренних органов вправляются на анатомическое место, а брюшную стенку укрепляют сеткой из полимерного материала. Микроинструменты и эндоскоп извлекаются, после чего проколы ушивают специальными рассасывающимися нитками. Метод относится к малотравматичным, послеоперационные рубцы практически незаметны на теле. Лапароскопия не делается пациентам, имеющим противопоказания к применению общего наркоза.
Нужно ли оперировать грыжу белой линии живота
Данное заболевание не лечится консервативным способом. Во всех случаях показана хирургическая операция. Исключением является грыжа белой линии живота у детей, которым меньше 5 лет. Дефект образуется из-за неполноценного сращения волокнистых структур мышц передней брюшной стенки. В этих ситуациях рекомендовано носить бандаж и использовать тейпирующие ленты.
Что такое грыжа белой линии живота? Причины возникновения, диагностику и методы лечения разберем в статье доктора Хитарьяна Александра Георгиевича, хирурга со стажем в 31 год.
Над статьей доктора Хитарьяна Александра Георгиевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
![Хитарьян Александр Георгиевич, флеболог, проктолог, бариатрический хирург, онколог, хирург, малоинвазивный хирург, лазерный хирург, абдоминальный хирург, диабетолог, диетолог, онколог-проктолог, сосудистый хирург, хирург-эндокринолог - Ростов-на-Дону]()
Определение болезни. Причины заболевания
Грыжа белой линии живота — одна из видов абдоминальных грыж, которая характеризуется выхождением внутренних органов через дефект срощения апоневрозов (сухожильных пластинок) мышц передней брюшной стенки.
![Прорыв апоневроза брюшной стенки и выпадение петли кишечника]()
Данная патология встречается не так часто, как паховые и пупочные грыжи. Её распространенность составляет от 2 до 4% всего взрослого населения. [1] [2] [3] Почти в 90-92% случаев она возникает у женщин.
На образование грыжи белой линии влияют определённые факторы, которые приводят к ослаблению связочно-мышечного каркаса передней брюшной стенки:
- врожденная дисплазия (отклонения в развитии) соединительной ткани;
- избыточный вес, быстрое снижение массы тела, многократные беременности, а также перенесённые оперативные вмешательства и травмы брюшной стенки (в том числе и те, которые нарушают её иннервацию);
- снижение двигательной активности в течение длительного времени и некоторые неврологические нарушения;
- занятия спортом на профессиональном уровне, дополнительные систематические тяжёлые физические нагрузки или однократное поднятие больших тяжестей;
- тяжёлый физический труд.
Также причиной расхождению белой линии живота и образования грыжевого выпячивания являются хронические заболевания, при которых наблюдается повышение внутрибрюшного давления. К ним относятся постоянные запоры, нарушения мочеиспускания, сильный кашель. [6] Из-за повышения внутрибрюшного давления и перерастяжения передней брюшной стенки формируется зона "слабой соединительной ткани" (как правило, это околопупочная область).
В разных возрастных группах встречаемость заболевания значительно отличается. Грыжи белой линии часто встречается у детей как врождённый дефект передней брюшной стенки, либо у женщин старше 40 лет. У мужчин распространённость подобных грыж не зависит от возраста. [4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы грыжи белой линии живота
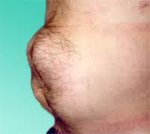
Выпячивание в околопупочной области — основной симптом, который пациент может заметить самостоятельно. Однако при наличии у пациента значительно выраженной подкожно-жировой клетчатки выпячивание малых размеров часто остаётся незамеченным. Выпячивание бывает различных размеров и форм, располагается как внутри пупочного углубления, так и в стороне от него.
![Изменение брюшной стенки, указывающее на грыжу]()
Боль. Данный симптом возникает не всегда, менее чем в 20% случаев. Часто болевые ощущения связаны с увеличением размеров грыжевого дефекта и периодическим сдавлением грыжевого содержимого в этом месте. Такой симптом является очень тревожным, так как попавший в грыжевые ворота орган или его часть сдавливается, и есть риск ущемления. В случае постепенного нарастания боли проводить операцию необходимо как можно скорее.
Дискомфорт. Этот признак наблюдается даже чаще, чем боль. Дискомфорт в области грыжи имеет то же происхождение, но выражен в меньшей степени.
Нарушение моторно-эвакуаторной функции кишечника. Нахождение части тонкой или толстой кишки в грыжевом мешке может приводить к нарушению пассажа содержимого, что вследствие проявляется запорами, вздутием живота, затруднением отхождения стула и газов, а также болями в разных отделах живота. Самое грозное проявление этого симптома — развитие острой кишечной непроходимости, которая может привести к смерти и поэтому требует неотложной хирургической помощи.
Патогенез грыжи белой линии живота
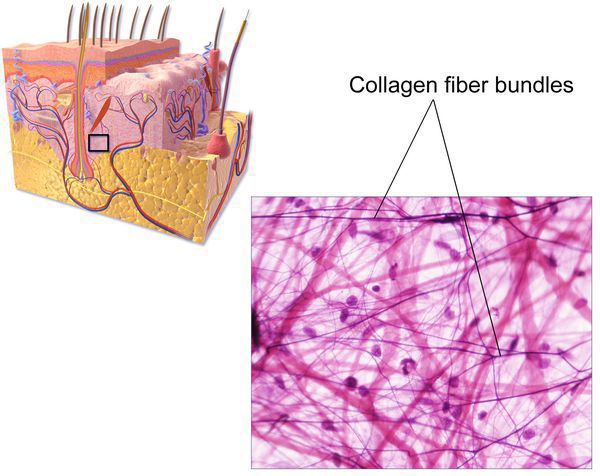
В настоящее время патогенез грыжеобразования остаётся до конца не изученным. Известно, что ведущий фактор образования грыж — нарушения соединительной ткани в виде дисбаланса количества зрелого (I типа) и незрелого (III типа) коллагена. Именно зрелый коллаген является основой прочности всех соединительнотканных образований нашего организма, а именно связок, апоневрозов и сухожилий. [5] [6] [7]
![Соединительная ткань, состоящая из коллагена]()
Изменения начинаются на этапе "созревания" коллагена: происходит замедление формирование данного белка и увеличение скорости его распада. Это приводит к тому, что в соединительных структурах коллагена III типа становится гораздо больше. Так как он является более тонкой структурой, прочность и сопротивляемость передней брюшной стенки снижается, что является главным предрасполагающим фактором развития грыжи. [8]
В развитии грыж у детей основное значение имеет недостаточное (неполноценное) сращение апоневрозов мышц передней брюшной стенки. Это приводит к тому, что в этой области образуется слабый участок, в котором в последующем образуется грыжа. Дополнительно на формирование грыжи оказывают влияние различные заболевания, приводящие к повышению внутрибрюшного давления — коклюш, болезни лёгких (пневмонии), фимоз, дизентерия, запоры и т.д. При этом в "слабой зоне" происходит постепенное расширение и образуется выпячивание и после грыжевой мешок, в который у детей чаще входят сальник и тонкий кишечник. [9] [10] [11]
Образование грыж у взрослых возникает в связи с врождёнными дефектами развития соединительной ткани. Ожирение, повторные беременности, протекающие без соблюдения необходимого режима, и отсутствие должных физических нагрузок, в свою очередь, предрасполагают к прогрессирующему увеличению грыжевого выпячивания, особенно у тучных людей. [10]
Классификация и стадии развития грыжи белой линии живота
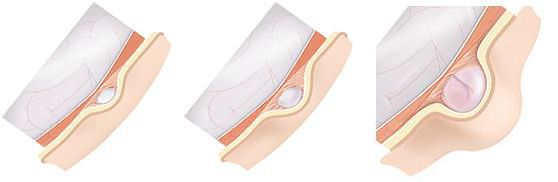
Выделяют три основные стадии развития грыжи белой линии: [13] [14]
- стадия образования предбрюшинной липомы — через небольшой щелевидный дефект в сухожильных волокнах происходит выхождение предбрюшинной клетчатки;
- начальная стадия формирования — происходит формирование грыжевого мешка, содержимым которого чаще всего является участок сальника или тонкой кишки;
- стадия окончательного формирования — присутствуют все компоненты, характерные для грыжи — грыжевые ворота, мешок и содержимое.
![Стадии возникновения грыжи белой линии]()
Все грыжи можно разделить на две основные группы:
- врождённые — грыжи, выявленные у детей в раннем возрасте;
- приобретённые — все грыжи, которые появляются у людей в процессе жизни.
Также все грыжи подразделяются на:
Дополнительно грыжи белой линии классифицируются по расположению относительно пупка: [15]
- надпупочные — грыжа выше пупочного кольца;
- околопупочные — грыжа около пупочного кольца;
- подпупочные — грыжа ниже пупочного кольца.
Осложнения грыжи белой линии живота
Ущемление грыжи белой линии живота — одно их самых частых осложнений. Оно возникает, когда в грыжевой мешок выходят внутренние органы и подвергаются сильному сдавлению. Обычно сдавление происходит в области грыжевых ворот, реже — в области шейки грыжевого мешка и в самом мешке.
Основное клиническое проявление — внезапно возникшая острая боль в области грыжевого отверстия. Такое состояние требует срочного оперативного лечения.
Копростаз — нарушение пассажа содержимого толстой или тонкой кишки из-за снижения перистальтики (сокращения) части кишки, сдавленной в грыжевом мешке. Обычно это случается у пожилых пациентов (особенно у тех, кто страдает от запоров). Предрасполагающие факторы данного осложнения — гиподинамия (малоподвижный образ жизни), ожирение и переедание.
Пациенты с копростазом предъявляют жалобы на задержку стула, недомогание, слабовыраженные боли в разных отделах живота, тошноту и иногда рвоту. В данном случае проводится консервативное лечение: лёгкий массаж грыжевого выпячивания, а также клизмы с глицерином и вазелиновым маслом. Назначение слабительных средств строго противопоказано, так как из-за переполнения приводящей петли происходит переход копростаза в каловую форму ущемления — тогда рекомендовано оперативное лечение по экстренным показаниям.
Невправимость вентральной грыжи — осложнение, которое возникает вследствие образования соединительнотканных сращений (спаек) между внутренними стенками грыжевого мешка и органами, вышедшими в его просвет. Невправимая грыжа, в отличии от ущемленной, безболезненна и лишь периодически вызывает неприятные ощущения при движениях, кашле и напряжении мышц передней брюшной стенки. Невправимое выпячивание при натуживании может несколько увеличится в размерах, но при расслаблении полное вправление в брюшную полость не происходит. Чаще всего невправимая грыжа является многокамерной, т.е. в полости грыжевого мешка имеется несколько полостей (камер). Оперативное лечение данных грыж обычно проводится в плановом порядке, но если есть подозрение на ущемление, необходимо срочное вмешательство.
Воспаление грыжи — инфицирование грыжевого мешка вместе с его содержимым. В основном, это происходит из-за проникновения инфекции из содержимого грыжевого мешка, реже — из брюшной полости и покровов кожи. Воспаление грыжевого мешка протекает в острой стадии может носить серозный, серозно-фибринозный, гнойный или гнилостный характер. Срочное хирургическое лечение воспаления грыжи белой линии с удалением источника инфицирования проводится, если причиной стало грыжевое содержимое. В случае воспаления кожных покровов проводится консервативное лечение.
Туберкулёз грыжи белой линии — редко встречаемое в практике хирурга осложнение. Чаще всего оно имеет вторичных характер возникновения. Выражается в локальном поражении стенок грыжевого мешка и внутренних органов, которые находятся в грыжевом мешке. При дообследовании необходимо обратить внимание на состояние лимфатических узлов брыжейки и области соединения подвздошной и прямой кишки.
Если туберкулёзный процесс обнаружен во время оперативного лечения грыжи, то вмешательство производят в плановом режиме с дальнейшим проведением антибактериальной терапии.
Диагностика грыжи белой линии живота
Для диагностики грыж белой линии используют основные и дополнительные методы. [16] [17]
К основным методам относятся:
- сбор анамнеза (история болезни);
- физикальный осмотр грыжи;
- пальпация (прощупывание) грыжевого выпячивания и грыжевых; ворот
- перкуссия (простукивание) грыжевого выпячивания;
- аускультация (выслушивание) грыжи.
Для более точной диагностики используют дополнительные методы:
- УЗИ грыжи — используется для уточнения содержимого грыжевого мешка, его объёма и размера грыжевых ворот.
- УЗИ-исследование передней брюшной стенки — основной, достоверный и доступный способ диагностики передней брюшной стенки. Он позволяет выявить дефект белой линии живота на ранних стадиях, определить содержимое грыжевого мешка, особенно при наличии большого слоя подкожно-жировой клетчатки.
- Обзорная рентгенография брюшной полости.
- Магнитно-резонансная томография или компьютерная томография с пробой Вальсальвы — выполняется не в каждом случае. Показания для выполнения:
- индекс массы тела пациента > 35;
- рецидивные и послеоперационные грыжи;
- боли в брюшной стенке при отсутствии клинического подтверждения грыжи.
- Рентгеноконтрастная герниография.
- Ирригоскопия.
Лечение грыжи белой линии живота
На сегодняшний день возможно только оперативное лечение грыж. Исключение составляют дети до пяти лет с небольшими грыжами. В этом случае применяются различные виды консервативного лечение, например, ношение бандажа и использование специальных клейких лент. [18] Для всех остальных пациентов и при неэффективности консервативных методов у детей используется оперативное лечение.
Существует два основных вида пластики — натяжная и ненатяжная герниопластика. [19] [20] [21] [22]
Герниопластика с натяжением (натяжная герниопластика) — вид оперативного пособия, при котором хирург максимально стягивает края апоневроза с максимальным восстановлением анатомии передней брюшной стенки. Раньше данный способ пластики использовали повсеместно в любой клинике. Сейчас при появлении достаточно совершенных и доступных синтетических протезирующих материалов натяжная герниопластика используется крайне редко. Это связано с тем, что при этом виде пластики края дефекта испытывают сильное натяжение, происходит уменьшение объёма брюшной полости, приводящее к затруднению дыхания. В послеоперационном периоде большинство пациентов часто отмечают значительные боли в области послеоперационной раны, особенно при грыжевом дефекте больших размеров. А процент рецидивов при этом способе лечения составляет 10-20% прооперированных пациентов.
Данный метод в современной практике используют детские хирурги. Это возможно в связи с небольшим размером грыжи у детей.
Ненатяжная герниопластика — вид пластики, при котором используются дополнительные материалы, закрывающие грыжевые ворота без натяжения краёв апоневроза. Существует огромное количество различных методов данной операции. Они отличаются особенностями размещения эндопротеза и способами его фиксации.
Основные виды ненатяжной герниопластики:
- фиксация протеза над мышечно-апоневратическим каркасом (операция "onlay") — грыжевой дефект в области белой линии живота закрывается край в край, затем подкожно-жировая клетчатка отслаивается на 4-6 см в разные стороны, и на шов белой линии укладывается эндопротез и подшивается к ней;
- расположение протеза под мышечно-апоневротический каркасом (операция "sublay") — после того, как вскрыты влагалища прямых мышц живота, листки апоневроза сшиваются край в край, и к брюшине в образовавшееся ложе фиксируется протез;
- фиксация эндопротеза без прикрытия его тканью апоневроза (операция "inlay") — применима в случаях невозможности или опасности соединения грыжевых ворот в связи с риском развития компартмент-синдрома (высокого брюшного давления).
Эндовидеохирургические методы герниопластики
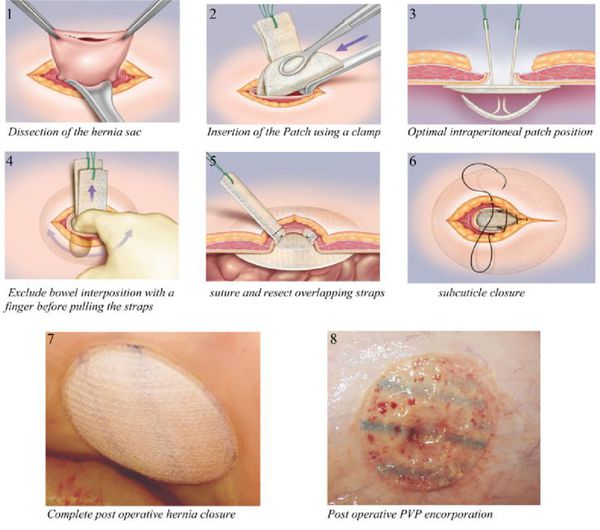
Новая и передовая методика в лечении грыж белой линии живота — пластика с эндопротезом Ventralex ST. [21] Выполнение оперативного вмешательства по этой технологии возможно, если грыжевой дефект ранее не был оперирован, и его размер не более 6 см 2 .
Операция выполняется через герниотомический разрез не более 2 см под эндотрахеальным наркозом. Дополнительно по левому фланку устанавливается 5 мм троакар для лапароскопа, с помощью которого производится контроль установки сетчатого протеза.
![Эндоскопическое устранение грыжи белой линии]()
После выполнения герниотомического разреза, ревизии и погружения грыжевого содержимого удаляют сам грыжевой мешок и устанавливают саморасправляющийся протез Ventralex. Он состоит из фиксирующей и защитной поверхности.
![Установление протеза для укрепления брюшной стенки]()
По окончании размещения эндопротеза выполняется повторная обзорная лапароскопия для контроля качества его установки. Затем протез фиксируется, и на кожу накладывается косметический шов. [22]
Преимущества данного способа лечения грыж белой линии:
- минимальное повреждение передней брюшной стенки;
- сокращение длительности операции до 15-20 минут;
- практически полное отсутствие болевого синдрома в послеоперационном периоде;
- короткие сроки реабилитации (пациента выписывают из стационара спустя 24-48 часов после операции);
- максимальный косметический эффект.
Частота осложнений и рецидивов после лапароскопической герниопластики колеблется от 0 до 15%.
Прогноз. Профилактика
Если операция проведена правильно и своевременно, то прогноз заболевания будет относительно благоприятным. После хирургического лечения пациенты быстро восстанавливаются и возвращаются к обычной жизни без существенных ограничений. [22]
В общей сложности рецидивы после оперативного вмешательства составляют 5-10% и зависят от выбранного способа лечения. Так, при выполнении герниопластики местными тканями процент рецидивов гораздо выше, чем при пластике с использованием сетчатого трансплантата. Это связано с неизбежным натяжением тканей при проведение первого вида операции. Ткани, подвергаясь сильному натяжению, атрофируются и становятся "слабым местом" передней брюшной стенки. [23]
Ещё одна причина развития рецидивов — нейродистрофический синдром, который развивается из-за повреждения нервных стволов при проведении предыдущей операции. В зоне, где произошла деинервация, развивается дистрофический процесс, и брюшная стенка теряет свою прочность. В основном, это связано с раневой инфекцией, которая способствует формированию неполного рубца. Поэтому важно соблюдать законы асептики и антисептики при ведении пациентов с грыжами. [21]
Необходимые условия для снижения риска развития рецидивов:
- обязательное ношение бандажа;
- ограничение физической нагрузки до 2-3 месяцев;
- нормализация индекса массы тела (исключение набора веса в раннем послеоперационном периоде);
- нормализация функции кишечника (исключение запоров) и т.д.
При отказе от операции прогноз заболевания значительно ухудшается: в большинстве случаев выпячивание становится больше и перестаёт вправляться, в связи с чем возрастает риск развития жизнеугрожающих осложнений. [24]
Методы профилактики заболевания:
- проведение мероприятий, укрепляющих каркас мышц и апоневроза передней брюшной стенки (выполнение умеренно интенсивных физических упражнений, но без подъёма тяжестей и травматизации стенки живота);
- сохранение внутрибрюшного давления в норме (лечение кашля, недопущение запоров, устранение вздутия живота, лечение нарушений мочеиспускания);
- отказ от курения, употребления алкоголя.
Профилактика грозных осложнений предполагает своевременное хирургическое лечение.
Грыжа белой линии живота – это выпячивание предбрюшинной клетчатки и грыжевого мешка через щелевидные пространства апоневроза вдоль срединной линии живота. Обнаруживается болезненное опухолевидное выпячивание на передней брюшной стенке, боли в животе, иногда отмечаются диспепсические расстройства (тошнота, рвота, запоры, метеоризм). Диагностика включает консультацию хирурга, проведение рентгенографии желудка, гастроскопии, герниографии, УЗИ, КТ органов брюшной полости. Показано выполнение герниопластики с использованием местных тканей или синтетических материалов.
![Грыжа белой линии живота]()
![МРТ ОБП и забрюшинного пространства. Грыжа белой линии живота выше пупка (сальник, брыжейка, часть тонкой кишки)]()
Общие сведения
В структуре различных видов грыж передней брюшной стенки, встречающихся в современной абдоминальной хирургии, на долю дефекта белой линии живота приходится от 3 до 12% всех случаев. Патология чаще возникает у мужчин в возрасте 20-30 лет; у детей встречается крайне редко, всего в 0,8 % случаев. Провоцируется ослаблением сухожилий мышц живота и/или повышением внутрибрюшного давления при различных физиологических (занятия спортом, беременность) или патологических состояниях.
![Грыжа белой линии живота]()
Причины
Причиной формирования грыжи служит врожденная либо приобретенная анатомическая слабость соединительнотканных волокон белой линии живота, что сопровождается ее истончением, расширением, появлением щелевидных отверстий и диастазом прямых мышц живота. У детей причиной образования грыжевого выпячивания выступает физиологическое недоразвитие апоневроза.
Факторами, приводящими к ослаблению соединительной ткани, могут стать наследственная предрасположенность, ожирение, травмы живота, рубцы после операций. Провоцировать формирование грыжи также могут ситуации, связанные с резким повышением внутрибрюшного давления - физическое усилие, беременность, трудные роды, запоры, асцит; надсадный кашель при хроническом бронхите, коклюше и других бронхо-легочных заболеваниях; затруднение мочеиспускания при стриктурах уретры, аденоме простаты; длительный плач и крик у маленьких детей.
Патанатомия
Белая линия живота (linea alba) образована плотно прилегающими друг к другу пучками фиброзных волокон апоневрозов прямых брюшных мышц. Она проходит в виде плоской утолщенной сухожильной полоски по средней линии живота от мечевидного отростка грудины через пупок до лонного сочленения. Ширина данного анатомического образования в норме равняется 1-2,5 см, ниже пупка оно сужается до 0,2-0,3 см.
Грыжа образуется при расхождении пучков апоневроза и выпячивании через образовавшийся дефект брюшины и внутренних органов - петель кишечника и сальника. При образовании гвыпячивания расхождение сухожильных волокон может достигать 10-12 см. Грыжевые ворота могут иметь округлую, овальную или ромбовидную форму, чаще бывают относительно узкими - до 5-6 см, увеличивая тем самым риск ущемления грыжи.
Классификация
В своем развитии грыжа белой линии живота проходит три стадии. На первом этапе через щелевидный дефект в сухожильных волокнах выходит предбрюшинная клетчатка с образованием предбрюшинной липомы. Затем образуется грыжевой мешок, содержимым которого служит часть сальника или участок тонкой кишки. На стадии сформированной грыжи присутствуют все компоненты заболевания – грыжевые ворота, грыжевой мешок с грыжевым содержимым, которое может включать сальник, петли тонкого кишечника, пупочно-печеночную связку, поперечно-ободочную кишку, стенку желудка. На стадии окончательного формирования грыжа хорошо определяется визуально и пальпаторно.
Грыжевое выпячивание редко достигает больших размеров, иногда процесс останавливается в стадии предбрюшинной липомы: выпячивание не выступает за пределы белой линии, носит скрытый характер и далее не прогрессирует. По уровню расположения относительно пупка встречаются следующие виды грыжи белой линии:
- Надпупочные (эпигастральные, надчревные) – образуются выше пупка, встречаются чаще всего (80%).
- Околопупочные (параумбиликальные) – расположены около пупочного кольца (1%).
- Подпупочные (подчревные) – находятся ниже пупка (9%).
Обычно грыжи данной локализации бывают единичными, реже – множественными, размещающимися одна над другой.
Симптомы
В ряде случаев грыжа ничем себя не проявляет и обнаруживается случайно. Первым и основным признаком заболевания, как правило, служит болезненное выбухание вдоль белой линии живота. Болезненность образования усиливается после еды, при физической нагрузке, других ситуациях, связанных с повышением внутрибрюшного давления. Усилению болей может способствовать натяжение сальника, фиксированного к грыжевому мешку, давление париетальной брюшины на нервы или временное ущемление грыжи.
Боль может сопровождаться иррадиацией в подреберье, лопатку, поясницу. После ослабления натуживания грыжевое выпячивание и боль могут пропадать. Часто отмечаются диспепсические расстройства: тошнота, изжога, отрыжка. Ущемление происходит при внезапном сдавлении элементов грыжевого содержимого в воротах грыжи. В этом случае появляются резкие, быстро нарастающие боли в животе, тошнота и рвота, задержка стула и газов, кровь в кале, невправляемость грыжи путем легкого нажатия рукой в положении лежа на спине.
Диагностика
Тщательное физикальное обследование позволяет выявить грыжу без существенных трудностей. При пальпации определяется плотное болезненное выпячивание овальной или округлой формы диаметром от 1 до 12 см, расположенное вдоль белой линии живота. Грыжевое выпячивание более четко контурирует сквозь переднюю брюшную стенку при откидывании туловища назад, поскольку это движение сопровождается натяжением поверхностных соединительнотканных структур. При вправимой грыже можно пропальпировать щелевидные грыжевые ворота. С помощью аускультации выслушивается урчание над грыжевым мешком.
Для уточнения анатомических структур, вовлеченных в грыжевой процесс, проводится рентгенография желудка с барием, гастроскопия (эзофагогастродуоденоскопия), УЗИ грыжевого выпячивания, МСКТ органов брюшной полости. В ряде случаев выполняется герниография - рентеноконтрастное исследование грыжи. Дифференциальная диагностика осуществляется с язвенной болезнью желудка и двенадцатиперстной кишки, панкреатитом, холециститом.
![МРТ ОБП и забрюшинного пространства. Грыжа белой линии живота выше пупка (сальник, брыжейка, часть тонкой кишки)]()
МРТ ОБП и забрюшинного пространства. Грыжа белой линии живота выше пупка (сальник, брыжейка, часть тонкой кишки)
Лечение грыжи белой линии
Консервативного лечения не существует; во всех случаях показано хирургическое вмешательство. В ходе операции абдоминальный хирург выделяет и вскрывает грыжевой мешок, осматривает его содержимое и, как правило, удаляет часть сальника. Особенностью хирургии таких грыжевых выпячиваний является необходимость обязательного устранения диастаза прямых мышц живота. В случае ущемления операция проводится в экстренном порядке и может включать в себя значительной объем резекции.
В зависимости от способов оперативного лечения может применяться пластика местными тканями (натяжная) или синтетическими протезами (ненатяжная). Герниопластика грыжи с использованием местных тканей предполагает ушивание дефекта непрерывными или кисетными кетгутовыми швами, проведение пластики апоневроза путем сшивания его листков в виде дубликатуры.
Более предпочтительным способом ликвидации дефекта апоневроза является использование в ходе герниопластики сетчатых протезов. В зависимости от расположения сетчатого протеза по отношению к апоневрозу различают следующие виды ненатяжной герниопластики: ONLAY («сетка» располагается над апоневрозом), INLAY («сетка» устанавливается между листками апоневроза), SUBLAY (сетчатый протез подводится под апоневроз) и INTRAABDOMINAL (протез устанавливается изнутри брюшной полости).
Прогноз и профилактика
При своевременном и рациональном лечении прогноз благоприятный. Риск рецидива определяется способом герниопластики и образом жизни, которого придерживается пациент после операции. Пластика местными тканями довольно часто (в 20-40% наблюдений) завершается рецидивом грыжи. Вероятность рецидива после герниопластики с использованием сетчатых протезов крайне низкая. Чтобы не допустить образования грыжи, рекомендуется тренировать мышцы брюшного пресса, правильно питаться, избегать запоров, поддерживать стабильный оптимальный вес, во время беременности носить специальный бандаж, не поднимать чрезмерные тяжести.
Читайте также: