Появляются ли мозоли от плоскостопии
Обновлено: 01.05.2024

Многие из нас носят вредную для здоровья обувь, игнорируют усталость и боль в ногах, нагружают ступни, не заботясь об их состоянии. При этом отсутствие должного внимания к состоянию стоп и несоблюдение необходимых мер профилактики наносят нашему организму невосполнимый вред.
Речь идет не только о проблемах с опорно-двигательной системой, но и об ухудшении общего самочувствия организма, негативно отражающегося на качестве жизни. Более того, состояние стоп может влиять на работоспособность и карьеру.
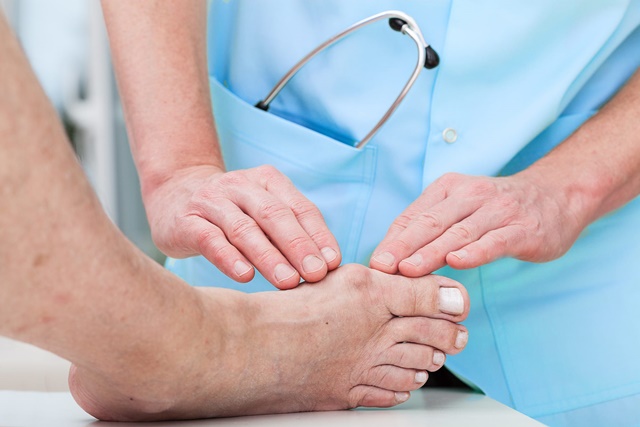
Травматолог-ортопед, главный педиатр Первой профессиональной сети ортопедических салонов «ОРТЕКА» Сергей Алексутов рассказал, что происходит с организмом при плоскостопии.
Что происходит при плоскостопии?
В норме при каждом шаге мы опираемся не всей подошвой стопы, а только тремя точками: пяткой, основанием мизинца и большим пальцем. Арочная форма ступни обеспечивает рессорную функцию: стопа принимает на себя удары о поверхность, защищая от них опорно-двигательную систему.
При плоскостопии форма ступни меняется, так как своды стопы опускаются, и ее подошвенная часть становится более плоской. Из-за этого во время ходьбы или бега мы опираемся всей подошвой, и нагрузка на ступни, получаемая от ударов о поверхность, распределяется неправильно.
Почему возникает плоскостопие?
Плоскостопие может быть врожденным или приобретенным. Чаще всего появление этого заболевания связано с нашим образом жизни. Среди факторов, провоцирующих развитие плоскостопия, – сильная нагрузка на стопы, работа, связанная с постоянным пребыванием на ногах, полученные травмы, избыточный вес, отсутствие физической активности и использование вредной для здоровья стоп обуви.
Именно неправильная обувь – одна из самых распространенных причин развития плоскостопия.
- Если ты носишь туфли на высоких каблуках, то в 5 раз растет нагрузка на стопы и увеличивается давление на пальцы ног, что зачастую приводит к их деформации. Из-за обуви на каблуках появляются боли и натоптыши (сухие мозоли), которые сигнализируют о развитии плоскостопия.
- Туфли на плоской подошве также вредят ступням: пятки не получают дополнительную помощь во время ходьбы, на них приходится вся ударная нагрузка. Из-за отсутствия правильной опоры возникает перенапряжение мышц голени, бедра и поясницы, что может привести к развитию или прогрессированию плоскостопия, артрозу суставов ног, воспалению и болям в области позвоночника.
- Обувь с узким носом создает лишнее давление и нередко приводит к деформации пальцев и нарушению кровообращения.
Как плоскостопие вредит здоровью
Нарушение осанки
Плоскостопие напрямую влияет на формирование осанки. Неправильно распределенная нагрузка на стопы приводит к искривлению позвоночника и мешает всем мышцам функционировать должным образом. Неестественное положение нашего тела может привести к нарушению процессов кровообращения и дыхания, смещению внутренних органов и серьезным проблемам с опорно-двигательной системой.
Повышенная утомляемость
Если тело находится в неестественном положении и спина излишне согнута, при вздохе в легкие попадает меньше воздуха. Соответственно, в организм поступает меньше кислорода, и это негативно влияет на работу дыхательной, сердечно-сосудистой систем и даже отражается на деятельности головного мозга. Из-за недостатка кислорода появляются усталость, вялость, сонливость.
К тому же согласись, что сложно сосредоточиться на чем-то важном из-за сопутствующих болей и дискомфорта в спине, вызванных неправильным положением позвоночника. Кроме того, тяжесть, усталость в ногах сильно отвлекают от рабочего процесса. Все мышцы опорно-двигательной системы слишком напряжены, поэтому организм быстрее устает, продуктивность в течение дня снижается.
Головная боль

Плоскостопие негативно влияет на позвоночник, что становится причиной неправильного давления на межпозвонковые диски и способствует формированию неестественного положения головы и шеи. Это нередко приводит к головным болям.
Кроме того, из-за плоскостопия амортизация стопы работает неправильно. При каждом нашем шаге ударная волна от столкновения стопы с поверхностью распространяется от пяток к шейному отделу позвоночника. Ее силу легко посчитать: это 2/3 веса тела, умноженные на количество шагов в течение дня. Обычно 2-3% такой нагрузки достигает головного мозга. Если стопа не выполняет амортизирующую функцию должным образом, то при каждом шаге мозг получает гораздо больший удар, что, конечно, может тоже проявляться головной болью.
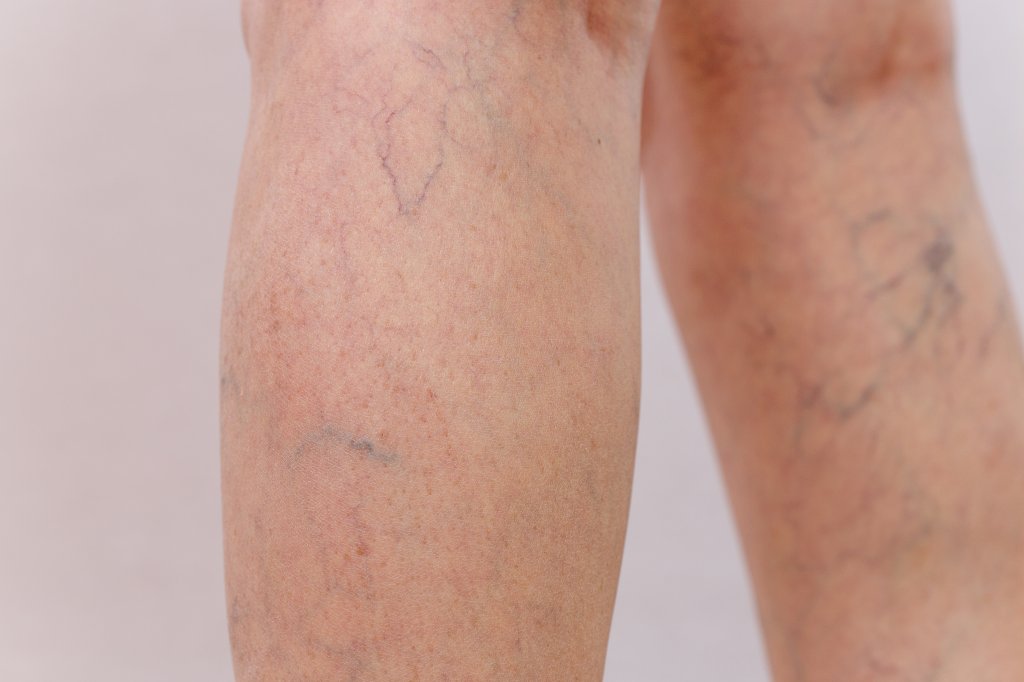
Натоптыши
Из-за нарушения биомеханики походки на подошвах стоп образуются натоптыши (мозоли). Зачастую они говорят о наличии патологии, в том числе плоскостопия. Так ступни пытаются защитить себя от сильной ударной нагрузки. Чем дольше ноги испытывают неправильное давление, тем толще и грубее становится кожа. Натоптыши обычно убирают с помощью косметической процедуры, избавляясь от внешних проявлений проблемы, а не от причины возникновения.
Мозоли – сигнал о том, что стопам нужна поддержка. Подобный симптом обычно игнорируют и очень редко связывают с какой-либо ортопедической болезнью. Даже несмотря на то, что в таких случаях часто устают ноги, болят колени и позвоночник.
Варикоз
Мало кто догадывается, что плоскостопие зачастую становится причиной развития варикозной болезни. Уникальная особенность венозной системы – наличие клапанов, направляющих кровь строго к сердцу. Большая часть венозных клапанов сосредоточена в голени. Когда мы двигаемся, мышцы в ней сокращаются, выдавливая кровь из вен и стимулируя ее отток к сердцу. Этот механизм называется мышечно-венозной помпой голени – именно она возвращает порядка 75% крови к сердцу.
Нарушение рессорной функции стопы, вызванное плоскостопием, негативно влияет на работу мышечно-венозной помпы. Из-за плоскостопия мышцы и связки голени перегружены и напряжены, что мешает функционированию мышечно-венозной помпы. Отток крови нарушается, давление в венах увеличивается, и они расширяются.
Как избежать плоскостопия?
Чтобы предотвратить проблемы со стопами, в первую очередь стоит отказаться от вредной для здоровья обуви. Нужно носить обувь с каблуком высотой 2–4 сантиметра, широким передним отделом, возможностью регулировки с помощью застежек или липучек, фиксирующих задник.
При появлении боли, тяжести и усталости в ногах, отеков сразу обратитесь к врачу – травматологу-ортопеду. В ортопедическом салоне доктор на специальном компьютерном оборудовании ORTMANN PRO (плантографе) сделает сканирование стоп, определит их особенности и выяснит, есть ли какие-то патологии. С целью профилактики и лечения плоскостопия врач подберет подходящие ортопедические стельки, которые поддерживают своды стопы и снижают ударные нагрузки на ступни, позвоночник и суставы.
Для решения проблем с венами, в частности варикоза, доктор порекомендует «умный» компрессионный трикотаж , который стимулирует работу мышечно-венозной помпы и улучшает кровообращение. Также ортопед поможет разработать программу профилактических упражнений для здоровья стоп и всей опорно-двигательной системы.
Мозоли возникают в тех местах, где кожа испытывает постоянное трение или давление. С помощью образования мозоли организм пытается защититься от этого неблагоприятного воздействия.
Сначала возникает мокрая мозоль – пузырь, наполненный жидкостью – лимфой. Лимфа нужна для скорейшего заживления поврежденных тканей. Если механическое раздражение прекращается, под пузырём образуется новая кожа, и мозоль исчезает.
Если внешнее воздействие продолжается, организм начинает наращивать защитный слой из омертвевших, роговых клеток. Появляется сухая мозоль, выглядящая как уплотнение бело-желтого цвета, как правило, округлых очертаний.
Мозоли образуются на руках (при физической работе) и на ногах (на пятках или пальцах). Беспокоят нас, как правило, именно ножные мозоли.
Оставьте телефон –
и мы Вам перезвоним
Причины мозоли

Основные причины образования мозолей на ногах следующие:
- неправильная и неудобная обувь;
- долгое хождение в модельной обуви, обуви с плоской подошвой или высоким каблуком;
- особенности походки;
- неправильный уход за кожей ног;
- лишний вес.
Стержневая мозоль
Особенно болезненными могут быть стержневые мозоли. В центре стержневой мозоли находится отверстие, из которого торчит головка мозоли. Эта головка прикрывает корень, уходящий глубоко в мягкие ткани, и причиняющий боль при ходьбе.
Подобная мозоль может образоваться в результате попадания под кожу инородного тела (например, занозы или камешка). Если занозу не извлекли, при движении она начинает раздражать окружающие её ткани, и организм в ответ на раздражение формирует мозольное тело, но только не снаружи, а внутри. Ещё одна причина появления стержневых мозолей – дерматотропный вирус.
Методы лечения мозоли
В первую очередь необходимо избавить кожу от трения, способствющего образованию мозоли. Чаще всего дело в обуви. Она должна "дышать", быть мягкой, удобной, с хорошей подошвой, соответствовать ноге по размеру.
Для лечения мозолей в домашних условиях существуют различные препараты, а также народные средства: например, содовые ванночки, способствующие естественному отшелушению ороговевшей кожи, или растирающий массаж с растительным маслом, который позволяет размягчить тело мозоли. Однако с помощью подобных средств удалить мозоль можно не всегда, и в этих случаях для удаления сухой мозоли необходимо обратиться к хирургу.
Удалить мозоль необходимо, если:
- она причиняет боль;
- в области мозоли наблюдается покраснение;
- мозоль потрескалась, из неё или из-под неё выделяется кровь;
- мозоль приобрела синеватый оттенок.
Особенно важно следить за образованием и состоянием мозолей при сахарном диабете и сосудистых заболеваниях. В этом случае любое повреждение на ступне может привести к развитию гнойных процессов.
Не следует пытаться удалить мозоль самостоятельно. При попытке срезать тело мозоли в домашних условиях можно нанести себе рану или занести инфекцию.
Опытные хирурги "Семейного доктора" быстро и безболезненно удалят мозоли, которые Вас беспокоят, произведут удаление стержневой мозоли, дадут рекомендации по профилактике образования мозолей. Удаление застарелых сухих мозолей и стержневых мозолей может осуществляться с помощью лазера или аппарата радиоволновой хирургии "Сургитрон".
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Что такое поперечное плоскостопие? Причины возникновения, диагностику и методы лечения разберем в статье доктора Коршуновой Светланы Михайловны, детского ортопеда со стажем в 4 года.
Над статьей доктора Коршуновой Светланы Михайловны работали литературный редактор Юлия Липовская , научный редактор Евгений Коновалов и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Поперечное плоскостопие (transverse flatfoot) — это деформация стопы, при которой её поперечный свод опускается и не может выполнять свои функции: удерживать равновесие тела и обеспечивать плавность и пружинистость походки.

Поперечный свод стопы — это арка, которая состоит из 5 плюсневых костей. Вершиной этой арки является 2-я плюсневая кость. В норме стоя мы опираемся на три точки — пятку и головки 1-й и 5-й плюсневых костей. При плоскостопии головки 2-й и 4-й пальцев опускаются и становятся в один ряд с 1-й и 5-й костями.
Причины поперечного плоскостопия
- Малоподвижный образ жизни.
- Неудобная тяжёлая обувь.
- Ношение обуви дома, в том числе тапочек. .
- Недостаток витаминов и микроэлементов.
- Неврологические нарушения, например паралич подошвенных мышц стопы, последствие полиомиелита.
- Работа, при которой приходится долго стоять. Чаще плоскостопие возникает у продавцов, пекарей, столяров, учителей и др. .
- Травмы стопы: переломы костей стопы, травмы лодыжки, разрыв сухожилий и связок стопы.
Распространённость
Поперечное плоскостопие и вальгусная деформация большого пальца (hallux valgus) — наиболее частые нарушения опорно-двигательного аппарата. Среди всех ортопедических патологий они составляют около 10 % [1] .
По данным Всемирной организации здравоохранения (ВОЗ), у 75 % жителей планеты есть проблемы со стопами. Среди патологий переднего отдела стопы поперечное плоскостопие составляет 63,6 % случаев. У женщин оно встречается чаще: на каждые 20 женщин с поперечным плоскостопием приходится один мужчина. Это связано со слабостью связочного аппарата у женщин [3] [19] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы поперечного плоскостопия
- болезненность в переднем отделе стопы при длительной ходьбе;
- мозоли под головками плюсневых костей;
- мозоли на мизинце;
- мозоли на фалангах 1-го (большого) пальца; , образование «шишки» на стопе;
- болезненность при пальпации мышц между плюсневыми костями;
- боль в области пятки при ходьбе;
- боль при вставании на носочки;
- трудность в подборе обуви из-за узкого переднего отдела и мозолей в области большого пальца и мизинца.

Симптомы появляются не сразу. Около трёх лет болезнь может себя не проявлять. Затем пациент ощущает тяжесть в стопах, быструю утомляемость мышц голени и стоп [13] . Часто эти симптомы путают с началом варикозной болезни вен.
Позже возникает отёчность стоп и голеностопного сустава, появляются натоптыши на подошве стопы [14] . Также пациенты отмечают, что обувь стала мала, особенно к концу для, появляется боль в области пятки и между плюсневыми костями. С годами состояние прогрессирует.
Патогенез поперечного плоскостопия
Структурно стопа состоит из препдлюсны, плюсны и пальцев. Её форма зависит от состояния мышц, связок и положения костей [5] .

Стопу образуют 28 костей. Они соединены между собой суставами и укреплены связками. Связки придают стопе сложную форму, напоминающую спираль или лопасть пропеллера, и делают её подвижной в трёх плоскостях. Поверх связок лежат мышцы. Только они испытывают нагрузку, когда человек стоит, идёт или бежит. Кроме этого, мышцы стопы и голени формируют свод и поддерживают форму стопы [8] [15] .
Арка поперечного свода стопы поддерживается поперечными связками и четырьмя мышцами, сужающими стопу [6] . Если мышцы в стопе слабые, под весом тела они не могут удержать кости в нужном положении. Тогда кости разводятся в стороны, в итоге передний отдел выглядит распластанным, а головка 2-й плюсневой кости опускается и становится опорной. Межкостные мышцы при этом перерастягиваются и не могут больше сокращаться. Связки начинают испытывать нагрузку, которой в норме быть не должно. Из-за этого возникает боль в области головок плюсневых костей.
Наиболее уязвимы при поперечном плоскостопии фасция подошвы и мышцы, приводящие большой палец. Фасция подошвы (плантарная фасция, или подошвенный апоневроз) — тонкая неэластичная плёнка, которая одним концом прикреплена к пяточному бугру, а другим — к основаниям пальцев стопы [8] . При правильной анатомии стопы на неё не ложится вес и нагрузка. Если передний отдел растягивается, то мышцы не могут удержать кости в нормальном состоянии и на плантарную фасцию ложится большая нагрузка, она перерастягивается и травмируется в области прикрепления. Из-за этого возникает боль по всей поверхности стопы, преимущественно в области пятки.

Мышца, приводящая большой палец стопы, идёт от всех пальцев и прикрепляется к кости под головкой 1-й плюсневой кости (сесамовидной) [9] . Её задача — приводить большой палец к стопе и поддерживать стопу узкой. Эта мышца работает при ходьбе босиком. Чем чаще мы ходим в обуви, тем меньше на неё нагрузка. Без нагрузки она слабеет, растягивается и не может приводить большой палец, поэтому он отклоняется в сторону и стопа становится распластанной.

Классификация и стадии развития поперечного плоскостопия
Классификация плоскостопия:
- поперечное — опускается поперечный свод стопы;
- продольное — опускается продольный свод стопы;
- смешанное — опускается продольный и поперечный своды стопы [12] .

Степени тяжести поперечного плоскостопия:
- Лёгкая степень — передний отдел стопы расширяется. Могут опуститься головки 2-й и 3-й плюсневых костей. Появляется утомляемость и тяжесть в ногах к концу дня.
- Средняя тяжесть — опускаются головки 2-й и 3-й плюсневых костей, увеличивается расстояние между плюсневыми костями. Появляется болезненность при пальпации (прощупывании) межкостных мышц. При длительной ходьбе стопа начинает болеть.
- Тяжёлая степень — деформация переднего отдела стопы, стойкий болезненный синдром при нагрузке и в покое, появляются множественные натоптыши под головками плюсневых костей [10] .
Степень плоскостопия по результатам рентгена:
- I степень — угол между 1-й и 2-й плюсневыми костями составляет 10–12°, а угол отклонения большого пальца 15–20°;
- II степень — углы увеличиваются до 15 и 30°;
- III степень — углы увеличиваются до 20 и 40°;
- IV степень — углы превышают 20 и 40° [17] .
Осложнения поперечного плоскостопия
Без лечения и коррекции могут развиваться:
-
( hallux valgus ). Мышца, приводящая большой палец, атрофируется. Палец выходит из своего сустава. Внешне проявляется как шишка на пальце.
- Молоточкообразная деформация пальцев стопы. Сухожилия сгибателей пальцев натягивается. Пальцы находятся в стойкой деформации: согнуты в суставах фаланг, их невозможно разогнуть. От постоянного соприкосновения с обувью на суставах пальцев образуются множественные мозоли.
![Молоточкообразная деформация пальцев стопы [21]](https://probolezny.ru/media/bolezny/poperechnoe-ploskostopie/molotochkoobraznaya-deformaciya-palcev-stopy-21_s.jpg)
- Боли в крупных суставах ног. При нарушении биомеханики шага и постановки стопы нарушается вся работа ног. Из-за этого часто болят коленные суставы при ходьбе и беге, в тазобедренных суставах могут появиться щелчки.
Ранее считалось, что поперечное плоскостопие может привести к проблемам в позвоночнике (болям, сколиозу и остеохондрозу). Но общенациональное исследование показало, что проблемы стопы не являются фактором развития патологий позвоночника [7] . Вросший ноготь также не связан с плоскостопием.
Диагностика поперечного плоскостопия
Сбор анамнеза и осмотр
Врач собирает историю болезни и осматривает стопы. При осмотре обращает внимание на походку, положение стопы в покое, натоптыши на тыльной поверхности стопы, стирание каблука у обуви, болезненность при пальпации, проводит двигательные тесты: просит пациента встать на носочки, постоять на одной ноге, поднять и отвести большие пальцы стоп.
Также специалист задаёт уточняющие вопросы:
- когда появляется боль в стопе;
- как часто она возникает;
- как долго пациент ходит в течение дня;
- какую обувь выбирает;
- что помогает снизить боль.
По результатам осмотра можно установить диагноз. Если возникли сомнения, нужно провести инструментальные исследования.
Инструментальная диагностика
Рентгенография стоп с нагрузкой. Снимки делают в двух проекциях:
- Прямая — опираясь рукой на стул, пациент встаёт одной стопой на кассету с рентгеновской плёнкой размером 18 × 24 см, вторую ногу держит на весу, затем выполняется прямой снимок [17] .
- Боковая — снимок делается сбоку, при этом нужно захватить 4–5 см голеностопного сустава. Пациент также стоит на одной ноге.
Снимки в двух проекция выполняются поочерёдно для обоих ног. Степень поперечного плоскостопия определяют по углу отклонения 1-й плюсневой кости и большого пальца. На рентгенограммах проводят три прямые линии, соответствующие продольным осям 1-й и 2-й плюсневой кости и основной фаланге большого пальца [2] .
![Рентген стоп в прямой проекции. Определение степени плоскостопия [22]](https://probolezny.ru/media/bolezny/poperechnoe-ploskostopie/rentgen-stop-v-pryamoy-proekcii-opredelenie-stepeni-ploskostopiya-22_s_wzfaB23.jpg)
Раз в 1–2 года лучше сделать повторный снимок, чтобы оценить динамику лечения.
Осмотр на плантоскопе. Плантоскоп — это устройство, с помощью которого можно со стороны увидеть отпечатки ступней пациента в режиме статической нагрузки. Для этого пациент встаёт босиком на плантоскоп. Доктор оценивает величину кожного свода стопы, точки, на которые пациент больше всего опирается, отклонение большого пальца, соприкосновение пальцев стоп с поверхностью.

Лабораторная диагностика
Лабораторные исследования проводятся, чтобы исключить другие патологии, которые могут привести к болям в стопе: подагру, ревматоидный полиартрит, артрозы суставов стопы. Как правило, выполняются общий и биохимический анализы крови: оценивают уровень С-реактивного белка (СРБ), ревматоидного фактора, мочевой кислоты и мочевины.
Лечение поперечного плоскостопия
Лечение поперечного плоскостопия консервативное. Цель лечения — уменьшить боли в стопе, улучшить кровоток в тканях и поддержать свод стопы [16] .
ЛФК при поперечном плоскостопии
Лечебная физкультура выполняется ежедневно по 10–15 минут два раза в день. Так как поперечное плоскостопие связано со слабостью мышц стопы, то при лечебной физкультуре упражнения направлены на тренировку этих мышц.
Базовые упражнения при плоскостопии:
- Попеременно стоять то на внутренней, то на наружной стороне стоп. Сначала сидя, затем стоя, повторять 10 раз.
- Вращать стопами по кругу, поставив их пятками на пол. Сначала сидя, затем стоя, держась за опору. Выполнять 10 раз.

- Встать, поставить ноги на ширину плеч и переносить вес с пяток на носки. Делать это упражнение в трёх вариантах: сначала стопы параллельны друг другу, затем развёрнуты друг к другу носками, затем пятками. Повторять по 10 раз в каждой позиции.
- Ходить по пять шагов на носках, на пятках, на внутренних, затем на внешних сторонах стоп.
- Ходить, перекатываясь с пятки на носок, делать так 40 шагов.
- Катать палку попеременно каждой ногой, сначала сидя, затем стоя, по 1–2 минуте на каждую ногу.
- В течение 5–10 минут прокатывать теннисный мяч каждой стопой от кончиков пальцев к пятке и обратно, сначала сидя, затем стоя. Можно использовать другой мяч, подходящий по размеру [11] .

Эти упражнения подходят и детям, и взрослым. Через боль заниматься нельзя. Противопоказания: отёк стопы, горячий 1-й плюснефаланговый сустав, раны на тыле стопы.
При регулярных занятиях боль в стопах обычно исчезает в течение 9 недель [19] . Но прекращать занятия не нужно, иначе боль может появиться снова.
Индивидуальные ортопедические стельки
Снять боль и напряжение с переднего отдела стопы помогают индивидуальные стельки с метатарзальной подушкой, которая устанавливается на уровне головок 2-й и 3-й плюсневых костей. Эти стельки делает врач. Готовые стельки не подойдут, так как длина пальцев стоп и ширина поперечного свода у каждого человека индивидуальны.
Массаж стоп
Нужно нанести на стопу крем или растительное масло и массировать её [18] . Массаж стоп помогает улучшить кровоток в мышцах, расслабляет межкостные и короткие мышцы стопы, снимает с них напряжение и уменьшает боль [18] .

Выбор обуви
При выборе обуви стоит отдавать предпочтение моделям с широким передним отделом. Подошва обуви должна гнуться под пальцами. Для этого можно встать на носочки при примерке обуви и немного походить. Если есть дискомфорт, лучше поменять обувь.
Дома стоит ходить только босиком. Тапки и шлёпанцы противопоказаны при поперечном плоскостопии. При ходьбе в них поднимаются пальцы и нарушается биомеханика шага. Если нет возможности ходить босиком, лучше выбрать тапки с фиксацией на пятке.
Прогноз. Профилактика
Как правило, после 4–9 недель консервативного лечения боль в стопах и мышцах голени проходит, уменьшается отёк. Если забросить ЛФК, боль может вернуться. ЛФК стоит выполнять ежедневно по 10 минут в день.
Плоскостопием называется заболевание, проявляющееся как деформация формы стопы.
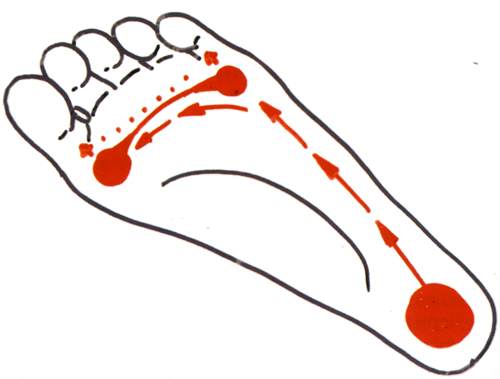
Стопа – это природный амортизатор, предохраняющий организм от тряски при ходьбе и позволяющий удерживать равновесие при движении. Стопа пружинит, поскольку касается земли; не всей поверхностью сразу, а лишь ее частью (опорными точками). В результате под стопой возникает некоторый объем пустого пространства. При повышении нагрузки (например, при совершении шага) стопа немного проседает, пользуясь этим объемом; это позволяет избежать жесткого соприкосновения с опорной поверхностью, то есть самого настоящего удара.
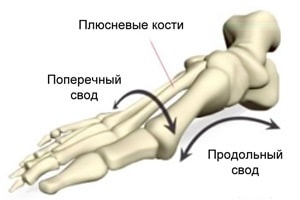
При рассмотрении формы стопы выделяют два свода – продольный и поперечный. Продольный свод – это изогнутость стопы по внутренней стороне от пятки до сустава большого пальца. Обычно он хорошо виден. Поперечный свод менее заметен. Он представляет собой арку у основания пальцев ног (там, где кончаются плюсневые кости). Положение костей, при котором оба свода имеют выраженный характер, фиксируется связочно-мышечным аппаратом. При ослаблении мышечно-связочного аппарата нормальная форма стопы нарушается. Выраженность сводов утрачивается, стопа оседает, распластывается. Подобная патология и определяется как плоскостопие.
Каким бывает плоскостопие
Деформация стопы может привести к уплощению продольного свода, в этом случае говорят о продольном плоскостопии. Распластанность переднего отдела стопы называется поперечным плоскостопием. Если деформация затронула оба свода стопы, диагностируется комбинированное плоскостопие.
Плоскостопие может быть врожденным. В этом случае неправильное развитие стопы происходит из-за внутриутробных пороков. Это – достаточно редкое явление. Гораздо чаще имеет место приобретённое плоскостопие, которое может развиться в любом возрасте.
Оставьте телефон –
и мы Вам перезвоним
Причины плоскостопия
Приобретенное плоскостопие классифицируется в зависимости от причины, вызвавшей деформацию стопы. Различают:
- травматическое плоскостопие. Развивается как следствие травмы – перелома костей стопы, голеностопного сустава, повреждения соединительных тканей свода стопы;
- паралитическое плоскостопие. Возникает в результате паралича мышц стопы (например, как осложнение перенесенного полиомиелита);
- рахитическое плоскостопие. При рахите у детей в период интенсивного роста нарушается минерализация костей: они становятся податливыми и мягкими. Это касается и костей стопы, которые деформируются под тяжестью тела ребенка;
- статическое плоскостопие. Возникает в тех случаях, когда мышечно-связочный аппарат стопы не справляется с выпавшей на него нагрузкой. Это наиболее распространённый вид плоскостопия (более 82% всех случаев).
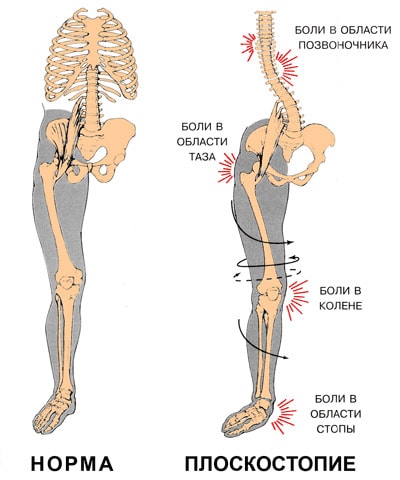
Статическое плоскостопие не обусловлено каким-либо заболеванием. Оно может развиться как у ребенка, так и у взрослого. Основные факторы, способствующие его возникновению, следующие:
- врожденная слабость связок;
- избыточный вес;
- слабость мышц и связок стопы, развившаяся в результате низкой физической активности (малоподвижного, прежде всего сидячего образа жизни);
- неправильно выбранная обувь. Женская обувь на высокой платформе или высоком каблуке практически гарантированно приводит к плоскостопию;
- повышенные нагрузки на стопу, вызванные обстоятельствами жизни (беременность, профессиональная деятельность, связанная с постоянным пребыванием на ногах и т.п.).
Последствия плоскостопия
Плоскостопие приводит к потере амортизационной способности стопы. В результате весь костный аппарат начинает испытывать жесткие толчки при ходьбе. Сотрясение передается вверх по скелету и достигает головного мозга. При сильном плоскостопии эти сверхнормативные нагрузки сказываются в различных местах, вызывая:
- изменение походки и осанки. Походка становится тяжелой, «косолапой»;
- заболевания стопы и боли в стопе;
- заболевания коленных суставах (деформирующий артроз, воспаление менисков, разболтанность коленного сустава) и боли в коленях;
- заболевания тазобедренного сустава (коксартроз);
- заболевания позвоночника (остеохондроз, сколиоз, грыжи межпозвоночных дисков, радикулит) и боли в спине; .
Симптомы плоскостопия
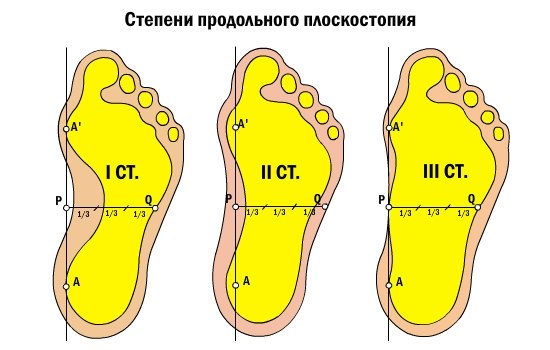
Симптомы плоскостопия зависят от его вида и стадии развития заболевания.
В развитии продольного плоскостопия выделяют следующие стадии: предболезнь, перемежающееся плоскостопие, плоскостопие I-й, II-й и III-й степени тяжести.
Первые признаки плоскостопия
О том, что у вас плоскостопие могут свидетельствовать следующие признаки:
- ваша обувь обычно стаптывается и изнашивается с внутренней стороны;
- при ходьбе ноги быстро устают;
- при работе «на ногах» ноги устают и к концу дня отекают. Обычно отечность наблюдается в районе лодыжек. Могут быть судороги;
- вы обнаруживаете, что вам нужна обувь на размер больше, словно нога выросла. Или прежняя обувь становится слишком узкой.
Стадия предболезни характеризуется возникновением усталости ног и болью в стопе после длительных статических нагрузок, то есть если приходится долго стоять или много ходить. Возникающий дискомфорт или боли в стопах свидетельствуют о несостоятельности связочного аппарата. При этом форма стопы еще не нарушена.
На стадии перемежающегося плоскостопия стопа теряет свою форму при нагрузках, но после отдыха форма стопы восстанавливается.
Плоскостопие I-й степени – это слабовыраженное плоскостопие. Деформация стопы незначительная. Продольный свод сохраняется и имеет высоту не менее 25 мм. При надавливании на стопу могут возникать болезненные ощущения. Немного меняется походка. При ходьбе быстро возникает усталость. К вечеру стопа может отекать.
При плоскостопии II-й степени продольный свод стопы – не выше 17 мм. Отмечаются постоянные и довольно сильные боли в стопах, боль может подниматься до коленного сустава. Больной испытывает затруднения при ходьбе.
Плоскостопие III-й степени характеризуется значительной деформацией стопы. Продольный свод практически отсутствует. Сильные боли затрудняют даже непродолжительную ходьбу. Отечность стоп и голеней сохраняется практически постоянно. Может болеть поясница, появляются сильные головные боли.
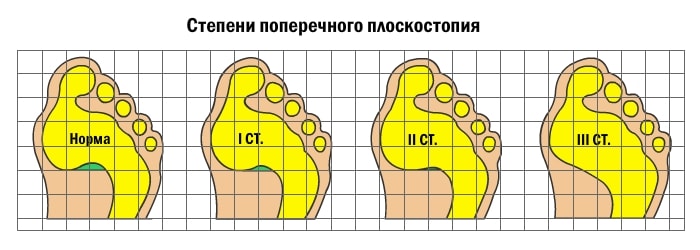
Развитие поперечного плоскостопия приводит к тому, что пальцы приобретают молоткообразную форму. В результате проседания поперечного свода плюсневые кости смещаются; большой палец отклоняется к наружной стороне стопы, при этом начинает выпирать головка первой плюсневой кости. Визуально это выглядит так, что в основании большого пальца растет косточка. Чем выше степень поперечного плоскостопия, тем больше отклонение большого пальца. В районе выпирающей косточки может наблюдаться боль, отечность и покраснение. Это свидетельствует о воспалении сустава.
Методы диагностики плоскостопия
Диагностика плоскостопия проводится врачом травматологом-ортопедом. Степень плоскостопия определяется с помощью инструментальных методов исследования.
Плантография – это определение плоскостопия по отпечатку подошвенном поверхности стопы, полученном на специальном оборудовании (плантографе).
Для диагностики плоскостопия используется рентгенография стопы. Данный метод исследования позволяет установить диагноз и определить степень плоскостопия.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения плоскостопия
Полное излечение плоскостопия возможно только в детстве, поскольку у детей костный и мышечно-связочный аппараты находятся ещё в процессе формирования, и, устранив патологию, можно добиться последующего закрепления правильной формы стопы. Во взрослом возрасте речь идет лишь о некотором улучшении ситуации и остановке процесса дальнейшей деформации стопы.
Лечение плоскостопия у взрослых направлено, прежде всего, на снятие болевого синдрома и укрепление мышц и связок стопы.
Большое значение имеет ношение ортопедических стелек, позволяющих правильно распределять нагрузку по поверхности стопы. Ортопедические стельки-супинаторы возвращают стопе нормальное положение, выполняя при этом функцию амортизатора.
Обувь должна быть удобной, обязательно не тесной, с широким носком и на невысоком каблуке.
Травматологи-ортопеды «Семейного доктора» произведут диагностику заболевания (выявят степень плоскостопия) и назначат индивидуальный курс лечения. Чем раньше Вы обратитесь к врачу, тем меньшей деформации подвергнется Ваша стопа. При плоскостопии I-й степени еще возможна коррекция, дальше – только торможение деформации.
Безоперационные методы лечения деформаций стопы, (проще говоря, косточки на ноге), наиболее эффективны на начальной стадии заболевания. Подобную деформацию называют вальгусной, и выражается она в искривлении плюснефалангового сустава большого пальца. Выпирающая шишка – это не только эстетический дискомфорт, она может препятствовать ходьбе, вызывать повреждение кожи в виде мозолей и ссадин и даже стать причиной артроза, варикоза или плоскостопия.
Причины возникновения вальгусной деформации
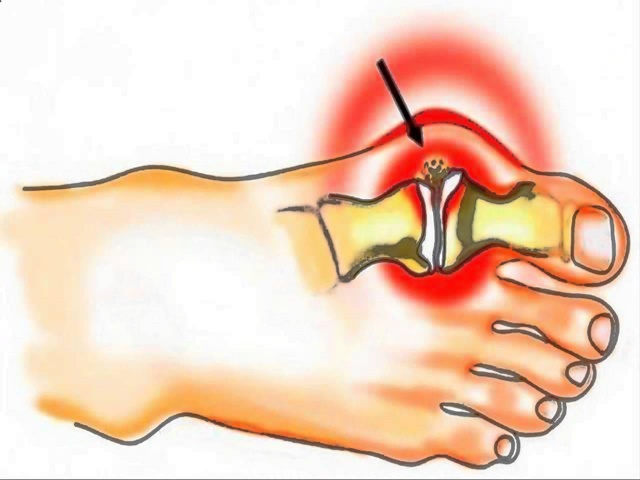
С проблемой сталкиваются чаще всего женщины (97–99 %), возраст которых 30 лет и больше. Это распространенная патология стопы, она находится на втором месте после плоскостопия. Из-за прогрессирующей деформации человек лишается полноты движений. Кроме того, при наличии этого заболевания выбор обуви ограничен, носить ее неудобно или больно.
Рекомендуемые статьи по теме:
Главные причины появления дефекта:
Некомфортная обувь (слишком узкий носок или высокий каблук).
Наличие плоскостопия. У нормальной стопы есть поперечный и продольный свод, их образует и поддерживает мышечно-сухожильный корсет. Благодаря сводам стопа во время ходьбы амортизируется, предупреждая деформацию костно-суставных структур. Если мышечная мускулатура ослаблена, происходит уплощение стопы. В результате костно-суставный аппарат начинает испытывать большие нагрузки, что приводит к деформации.
Наследственность. Деформация возникает из-за генетической предрасположенности к заболеваниям опорно-двигательного аппарата, нехватки кальция (приводит к остеопорозу), недостатка витамина Д (причина развития рахита), мочевой кислоты (способствует появлению подагры). Имеет место и наследственная специфика строения стоп, когда длина первой кости плюсны больше других, ее наклон изменен или сустав очень подвижный.
Работа, связанная с балетом, танцами. Пуанты балерины имеют меньший размер, чем ее обычная обувь. Поэтому ступня вынуждена изгибаться, чтобы была возможность опоры на пальцы. На носках, площадь которых всего 2 см 2 , держится вес тела целиком. В результате танцевальной деятельности у балерин неминуемо деформируется стопа.
Пожилой возраст, в котором происходит сокращение выработки эстрогена, отвечающего за замедление разрушения костных тканей. Без эстрогена кости начинают интенсивно терять кальций, что приводит к остеопорозу.
Лишняя масса тела. Из-за нее возрастает нагрузка на стопы.
Травмированная стопа, у которой нарушена конфигурация и повреждены фиксирующие структуры.
Воспаление суставов (артрит), приводящее к изменению их структуры (усугубляется процесс вальгусной деформации ступни).

Диагностика стадии заболевания
Существует 3 степени заболевания, которые можно различить по проявлениям симптомов и внешнему виду стопы.
Начальная (умеренная). Пациент жалуется на неудобство при носке обуви, что проявляется в трении кожи, образовании мозолей на наружном крае первого плюснефалангового сустава. Появляется шишка с покраснением и отечностью близлежащих тканей. Часто в зоне стопы наблюдаются регулярные боли ноющего характера. Рентгенограмма показывает угол вальгусного отклонения меньше 20 о .
Средняя. Наблюдается артрит (воспаление сустава) с характерным покраснением кожных покровов. Болевые ощущения усиливаются. Внешний осмотр показывает смещение второго пальца первым. Образуются натоптыши на участках под вторым и третьим пальцами. Угол вальгусного отклонения возрастает до 20–40°. На рентгеновском снимке виден подвывих 1-го плюснефалангового сустава.
Запущенная. Во всей стопе ощущается болезненность, движения во время ношения обуви становятся скованными. Во многих случаях пациенты теряют трудоспособность. Стопа существенно деформирована. Происходит сильное смещение первого пальца, который оказывается над или под вторым. В основании первого пальца происходит образование большого костного выступа. Кожные ткани под вторым и третьим пальцами грубеют, формируются натоптыши, мозоли. Рентгенограмма показывает, что угол вальгусного отклонения превышает 40 ͦ. Отчетливо виден подвывих или вывих 1-го плюснефалангового сустава.
Необходима консультация специалиста при следующих изменениях:
в районе основания большого пальца появилась припухлость;
выпирающая косточка покраснела и болит;
палец отклоняется кнаружи;
ноги сильно устают при ходьбе;
на подошвах образуются болезненные мозоли и натоптыши.
С проблемами деформации стопы нужно обращаться к врачу-ортопеду. При первичном осмотре он выяснит, какова величина отклонения большого пальца, в каком состоянии находятся сосуды, есть ли мозоли, натоптыши, ощущается ли боль в суставе. Кроме того, врач оценит степень подвижности ступни. Чтобы поставить диагноз, одного осмотра недостаточно, необходимо дополнительное обследование: рентген в 3-х проекциях, МРТ, компьютерная плантография.
Заболевание поддается безоперационному лечению лишь на начальных стадиях (1–2) при величине угла отклонения не больше 20 ͦ. Хорошо помогают разнообразные фиксаторы, ортопедическая обувь, занятия лечебной физкультурой, медикаменты. Хирургический способ показан, если угол отклонения пальцев превышает 20 ͦ, боль носит постоянный характер, наблюдается нарушение походки, выпирающий сустав неподвижен.
Консервативное лечение вальгусной деформации противопоказано в следующих случаях:
Наличие варикозного расширения вен, тромбофлебита.
Открытые незажившие раны на ступнях.
Пациент испытывает непереносимость фиксирующих материалов.
Выявлены аллергические реакции на медикаменты.
Следует соблюдать осторожность при назначении лечения пациентам с сахарным диабетом, облитерирующим эндартериитом (стопы являются уязвимыми и нуждаются в особом уходе).
Осложнения проявляются в усилении болезненных ощущений, уменьшении подвижности стоп, деформации пальцев, патологии коленного и тазобедренного суставов, нарушении походки.
Если пациент не будет придерживаться рекомендаций ортопеда, это может спровоцировать прогрессирование заболевания. Тогда хирургическое вмешательство неизбежно.
Безоперационные методы лечения деформаций стопы
Консервативный способ направлен на:
Устранение причин, по которым стопа искривлена.
Исправление деформации конечностей.
Снятие симптомов, сопровождающих заболевание (болей, воспалений, отеков).
По прошествии определенного времени, если наблюдается положительная динамика, кость прекращает свой рост, ее размеры уменьшаются, что приводит к нормализации состояния ступни в целом. При условии соблюдения всех предписаний специалиста можно добиться правильного распределения нагрузки на стопу.
Если больной обратился к доктору впервые, его полностью обследуют. Это необходимо для назначения наиболее эффективного курса лечебных процедур.
Самые распространенные диагностические методы, применяемые для изучения патологии:
визуальный осмотр деформированной конечности;
рентгенографическое исследование с целью выявления всех костных изменений;
компьютерная плантография, определяющая степень нагрузки на определенные области стопы.
Подробно изучив и проанализировав полученные результаты, врач-ортопед назначает пациенту оптимальное консервативное лечение. Важными факторами, влияющими на выбор тех или иных методов, являются:
возраст пациента (как правило, 50 лет и старше);
угол вальгусной деформации (не должен быть больше 30°);
отсутствие других патологий стопы.
Сегодня разработан ряд достаточно эффективных безоперационных методов лечения деформаций. Нередко для того, чтобы достичь положительных результатов, применяют сразу несколько медицинских подходов и лечебных препаратов.
Хороший результат в борьбе с вальгусной деформацией стопы показали следующие консервативные методы:
Применение специальных приборов и приспособлений.
Разнообразные лечебные мероприятия.
Использование препаратов народной медицины.
Для получения длительного положительного эффекта важен комплексный подход, при котором гармонично сочетаются все известные методы терапии.
С целью устранения негативных симптомов, сопровождающих деформацию ступней, успешно применяется медикаментозное лечение. Чтобы купировать воспалительный процесс, в суставную полость вводятся препараты, содержащие гормоны («Дипроспан», «Гидрокортизон»). Помимо гормональных средств, с этой же целью используются противовоспалительные средства наружного применения. С болевым синдромом хорошо справляются обезболивающие лекарства, такие как ибупрофен, парацетамол.
Существуют негативные факторы, усугубляющие болезнь, которые рекомендуется исключить. К ним относятся:
ношение неудобной обуви на высоком каблуке;
профессиональная деятельность, связанная с длительной нагрузкой на ноги (учитель, продавец, парикмахер).
Поэтому для быстрого выздоровления важно подбирать удобную обувь, больше ходить босиком, снизить по возможности нагрузку на ноги и четко следовать рекомендациям врача.
Данные приспособления носят и постоянно, и только в ночное время. Бандажи и вальгусные шины бывают силиконовые, пластиковые, изготовленные из эластичных тканей. Принцип действия шины: специальная накладка фиксирует большой палец в нужном положении и давит на выпирающую косточку.
Функция бандажа заключается в снижении нагрузки на ступни, купировании боли, облегчении ходьбы, предохранении костей от последующего искривления.
Рекомендуем
- Синусоидально-моделированные токи (СМТ)
Физиотерапевтический метод. Принцип действия: к ногам крепятся электроды, через которые поступает электрический разряд к мышцам и связкам. Процедура является безопасной и не вызывает болезненных ощущений. Благодаря воздействию СМТ происходит стимуляция нервных окончаний, повышается тонус тканей, улучшается кровообращение, устраняется отечность.
Назначение лекарственных препаратов требуется для купирования боли, воспаления, отеков. Медикаментозная терапия проводится с применением таблеток, уколов, мазей, гелей. При лечении используются «Ибупрофен», «Кетанов», «Диклофенак», «Индометацин» и другие нестероидные противовоспалительные препараты. Если боли сильные, врач назначает введение гормональных средств внутрь полости сустава.
Данные приспособления применяют, если необходимо жестко зафиксировать ногу. С помощью изготовленного из прочного пластика тутора сустав становится неподвижным.
Ортезы бывают 2 видов: безнагрузочные (их используют в ночное время, так как они не допускают движения) и функциональные (в них можно активно двигаться). Для каждого конкретного пациента делается индивидуальный слепок, по которому изготавливается приспособление.
Хорошим домашним средством для ног являются ванночки. Вода в них должна быть теплой (37–38 о С). Процедуру выполняют не более 15 минут. В разнообразные составы ванночек входят, как правило, соль, йод, хвойный или травяной настои. Курс длится 1–2 недели.
Чтобы уменьшить косточку, применяют средства народной медицины. Эффективны различные примочки, компрессы, содержащие прополис, скипидар или глину, йодистая сетка, ванночки с отваром кожуры картофеля или хозяйственным мылом.
Рекомендуем
Тепловые методы лечения включают парафиновые или озокеритовые обертывания ступней. Это позволяет улучшить микроциркуляцию крови, восстановить поступление питания к мышечным тканям, снять усталость.
ЛФК и специальные приспособления для безоперационного лечения деформаций стопы
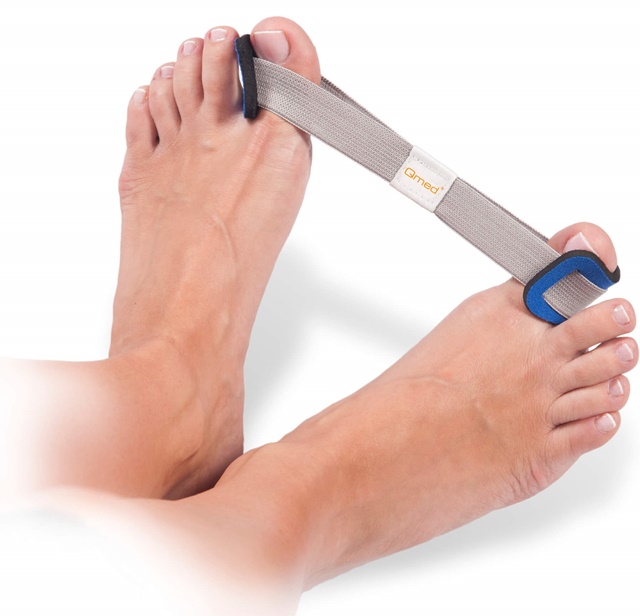
Лечебная гимнастика и массаж ног — эффективные мероприятия, направленные на снятие напряжения мышц, укрепления связок. Массаж необходимо проводить курсами по 10–20 сеансов с промежутком в один месяц.
Чтобы вернуть пальцам подвижность, нужно выполнять следующие упражнения:
Ходить на носочках.
Ходить с упором на наружную сторону ступни.
Перекатывать небольшой мяч стопой.
Захватывать мелкие вещи пальцами ног.
Кроме того, пользу приносят занятия плаванием, велопрогулки, хождение босиком.
Консервативные методы исправления деформации стопы включают использование специальных ортопедических приспособлений: стелек, стяжек, шин, ночных корректоров и т. д.
Стельки, которые изготавливаются для каждого пациента индивидуально, имеют специальное основание. Они способствуют устранению нагрузки на сустав и помогают вернуть ступне ее амортизирующие функции.
Супинаторы и межпальцевые перегородки служат для выравнивания фаланг пальцев и уменьшения деформации.
Благодаря ночному бандажу-корректору большой палец ноги находится в правильном положении.
Накладка ортопедической шины обеспечивает надежную фиксацию пальцев, тем самым способствуя постепенному выравниванию стопы.
Эти приспособления допускается носить постоянно. В некоторых случаях используются специальные стяжки, поддерживающие поперечный свод стопы.
Чтобы лечение было эффективным, важно устранить главную причину заболевания – отказаться от узкой обуви на высоком каблуке. Следует выбирать комфортную натуральную обувь, которая выполнена из мягких материалов, имеет широкий носок и каблук не более 5 см. Только в этом случае нагрузка на стопу будет распределяться равномерно.
Почему клиенты выбирают Центр красоты и здоровья Veronika Herba:
Это центр красоты, где вы сможете ухаживать за собой по умеренной стоимости, при этом вашим лицом и/или телом будет заниматься не рядовой специалист, а один из лучших в Москве. Это совершенно другой, более высокий уровень сервиса!
Получить квалифицированную помощь вы можете в любое удобное для себя время. Центр красоты работает с 9:00 до 21:00 без выходных. Главное — заранее согласовать с врачом дату и час приема.

Массаж лица против морщин: 10 эффективных техник

Как убрать второй подбородок быстро и навсегда

Полезные витамины для волос: от выпадения и для роста

Прессотерапия: худеем без нагрузок, диет и таблеток
Диабетическая стопа: симптомы, лечение и профилактика
Биохимический анализ крови как способ контроля за состоянием своего здоровья
Читайте также: