Последствия химиотерапии при раке кожи
Обновлено: 28.04.2024
- arrow_forwardТошнота и рвота после химиотерапии
- arrow_forwardВыпадение волос
- arrow_forwardАнемия после химиотерапии
- arrow_forwardУход за полостью рта
- arrow_forwardУход за кожей
- arrow_forwardЛейкопения после химиотерапии
- arrow_forwardДиарея после химиотерапии
- arrow_forwardРекомендации при запоре
- arrow_forwardЛечение осложнений после химиотерапии
Автор - Светлана Николаевна Уварова, главный врач клиники De Vita, онколог-химиотерапевт, врач высшей категории.
Как облегчить состояние после химиотерапии? Неприятные последствия химиотерапии возникают далеко не у каждого больного. Перед началом противоопухолевого лечения онколог-химиотерапевт всегда оценивает возможные риски и побочные эффекты и предупреждает о них пациента.
Возможные последствия химиотерапии зависят от используемых химиопрепаратов, общего состояния онкологического пациента, его возраста и хронических заболеваний.
Как легче перенести химиотерапию?
Любые осложнения всегда легче предупредить и профилактировать, чем лечить. Поэтому при проведении химиотерапии необходим индивидуальный подбор сопроводительной терапии, чтобы защитить организм пациента от токсического воздействия цитостатиков - это противорвотные лекарства, препараты для защиты печени, сердца.
Некоторые химиопрепараты вызывают лейкопению и нейтропению, поэтому в таких ситуациях мы профилактически вводим колониестимулирующие факторы (КСФ или Г-КСФ).
Если в нашу клинику обращаются пациенты, которые получают химиотерапию в другом учреждении и нуждаются в снятии интоксикации или нутритивной поддержке, мы назначаем и проводим восстановительное лечение.

Как улучшить самочувствие после химиотерапии?
На этой странице мы собрали рекомендации онкологов нашей клиники о том, как легче перенести химиотерапию и сохранить привычный образ жизни.
Осложнения после химиотерапии в той или иной комбинации симптомов разной выраженности обязательны при каждом цикле, поэтому клинические исследования учитывают эффективность химиопрепарата, спектр и частоту встречаемости побочных реакций. При противоопухолевой терапии невозможен баланс между результативностью и токсичностью, что обусловлено неизбирательным действием лекарств.
Виды осложнений после химиотерапии
Химиотерапия (ХТ) вредит каждой клетке организма, только прошедшие полноценный этап развития здоровые клетки более устойчивы к цитостатикам. Злокачественные клетки растут быстрее, пренебрегая собственной структурой, их главная задача — стремительность размножения. Первый контакт злокачественной опухоли с противораковым лекарством смертелен для её клеток, но дальше создается система защиты от ХТ, что позволяет ей выживать и захватывать новые области.
Не устойчивы к химиотерапии и быстро созревающие нормальные клетки, как лейкоциты и тромбоциты, половые и формирующие слизистые покровы, потому что их популяции не запрограммированы на длительное существование.
По механизму развития осложнения после химиотерапии подразделяются на 4 больших группы:
- обусловленные действием препарата, включая местное повреждение и системные специфичные для определенного цитостатика и характерные для всех лекарств эффекты. Пример местной реакции — цистит после иринотекана, системного специфического повреждения — пневмотит после блеомицина, неспецифического — лейкопения;
- обусловленные нарушениями иммунитета, в том числе аллергические и аутоиммунные процессы. Например, на таксаны развивается системная аллергия вплоть до анафилаксии, общее снижение иммунной защиты проявляется легкостью развития воспалительных заболеваний и активацией вируса герпеса;
- непереносимость ХТ, так отсутствие клеточного фермента приводит к необыкновенно высокой токсичности фторурацила;
- неблагоприятное взаимодействие лекарств особенно ярко проявляется при комбинированной ХТ, так таксаны с цисплатиной вдвойне вредят нервной системе.
Осложнения возникают в разное время:
- острые — во время введения цитостатика и в первые сутки после ХТ;
- ближайшие случаются на вторые сутки после цикла;
- отсроченные развиваются после 7 суток;
- отдаленные — минимально через месяц и могут появиться через годы.
Со стороны пищеварительной системы
Побочные эффекты со стороны слизистых оболочек составили химиотерапии плохую славу:
- тошнота и рвота в ближайшее время;
- отсроченные мукозиты — отсроченное разрушение слизистых ротовой полости (стоматит), пищевода (эзофагит), желудка (гастрит), тонкой кишки (энтерит), толстого кишечника (колит) и прямой кишки (ректит);
- гепатотоксичность появится в отдалённый период, после нескольких курсов терапии.
Тошноту, а особенно рвоту, можно предотвратить и уменьшить. Мукозит разнообразен по выраженности и локализации, начинается с воспаления и отека, дальше формируются участки омертвения от микроскопических до видимых. При стоматите невозможно ни пить, ни есть, эзофагит и гастрит проявляется изжогой, поражение кишки — нарушениями стула, всегда беспокоит боль, подташнивание и анорексия.
Токсическое поражение печени формируется исподволь, когда изменяется только биохимия крови, печеночная ткань сама не болит, боль вызывается растяжением капсулы при увеличении печени. В тяжелых случаях возможна желтуха с температурой и интоксикацией, но самое опасное — печеночная недостаточность острая или через несколько лет в результате фиброза печени.

Со стороны иммунной системы
Действие ХТ на иммунитет чаще всего проявляется легкостью инфицирования, когда после курса «цепляются» бесконечные простуды, активизируются безвредно живущие на слизистых оболочках грибы, приводя к затяжной молочнице. Крайний случай иммунной супрессии — пневмония.
Иммунотерапия моноклональными антителами избыточно активирует систему защиты, приводя к аутоиммунным проявлениям. Иммуноопосредованная токсичность охватывает несколько систем органов, проявляясь аутоиммунным гепатитом, пульмонитом, поражениями кожи и сосудов, как правило, с интоксикацией, температурой и ухудшением состояния.
Со стороны кровеносной системы
Особенность большинства химиопрепаратов — раздражение слизистой кровеносных сосудов, которую снижают изменением технологии внутривенного введения. В большей мере от цитостатиков страдают вены верхних конечностей, получающие контактный химический ожог.
Некоторые лекарства приходится вводить либо очень быстро — болюсом, другие, наоборот, очень медленно капельно, затрачивая на одно введение от пары часов до нескольких суток. Клинически повреждение сосудов проявляется флебитами: болью и внутренним воспалением, отеком и покраснением кожи над сосудом. Воспаленная слизистая утолщается, замедление тока крови приводит к тромбозу. После неоднократного введения цитостатика просвет вены сужается и может полностью облитерироваться.
Особый вид осложнения химиотерапии экстравазация — разрыв сосуда с выходом химиопрепарата в окружающие ткани. Это происходит не из-за неловкости медсестры, расслаивается хрупкая сосудистая стенка, неоднократно пережившая ожог цитостатиком.
Со стороны опорно-двигательного аппарата
Скелет страдает от длительной гормональной терапии, для бисфосфонатов специфичен некроз нижней челюсти. Химиотерапия повреждает слизистую суставов, аналогично мукозиту, что проявляется воспалением с отеком, болью и ограничением движений. Иммунные и таргетные препараты приводят к аутоиммунным артритам.
Поражение цитостатиками мышечного скелета опосредовано нейротоксичностью, когда мышечные судороги и боль вызываются повреждением нервов, но не самой мышечной ткани.
Со стороны нервной системы
Нейротоксичность противоопухолевой терапии заслуживает отдельного разговора. Побочный эффект присущ нескольким группам цитостатиков и проявляется повреждением периферических нервов и нечасто — головного и спинного мозга. В подавляющем большинстве нарушается чувствительность, движения страдают реже.
Определены критичные дозы лекарств, сопряженные с развитием нейротоксичности, время развития повреждения вариабельно, может появиться и через несколько месяцев после завершения лечения. Особенность — в продолжительности клинических симптомов, у некоторых пациентов полного восстановление не случается.
Органы-мишени
Некоторые препараты имеют сродство к определенным клеткам. С одной стороны, это полезное таргетное свойство, позволяющее целенаправленное убийство злокачественных клеток. В схемы терапии плоскоклеточного рака кожи включают накапливающийся в эпителии блеомицетин, но скопления метаболитов лекарства в легочном эпителии приводит к «блеомициновому легкому» с затяжной пневмонией и легочной недостаточностью.
Другой пример органа-мишени для цитостатика — повреждение почечных канальцев цисплатиной, приводящее к развитию почечной недостаточности. Аналогично работают и антрациклины, избирательно повреждающие клетки миокарда.
Орган-мишень для иммуно-онкологических препаратов — лимфоциты, их активация помогает бороться с меланомой и раком легкого, но с другой стороны они вызывают специфические иммунологические побочные эффекты, описанные выше.
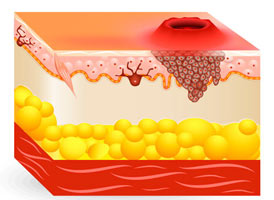
Внешность
Все цитостатики «портят» не только слизистые, но и кожу, делая её бледной и вялой. Страдают придатки кожи — волосы и ногти, они плохо растут, тусклые и расслаивающиеся. Волосы выпадают и истончаются.
Большинство препаратов не вызывает тотального облысения — алопеции, но частичная алопеция с пушащимися от внутренней слабости волосками и гнездами проплешин травмирует женщину не меньше полностью лысой головы. Впоследствии волосы изменяют цвет и структуру — утолщаются и завиваются.
Иммуно-онкологические препараты вызывают специфическое воспаление кожи с последующим обильным шелушением стоп и ладоней или распространенными прыщами — акне. Все проявления уходят без следа — шрамов не остается, но до полного восстановления проходит несколько месяцев моральных страданий.
Самочувствие после химиотерапии
Самочувствие после химиотерапии зависит не только от использованной комбинации лекарств и их доз, но и от исходного состояния здоровья, пола — у женщин осложнений больше, и психологических особенностей. Однозначно, что после цикла самочувствие хуже, чем до него.
Все циклы переносятся по-разному, и побочные реакции после первой химиотерапии не похожи на токсичность последующих циклов. Негативные проявления со стороны крови, сердечной мышцы, почек и нервной системы могут усугубиться. Мукозит, наоборот, протекает легче, потому что уже погибли самые чувствительные пласты слизистых клеток и вместо них образовалась прочная рубцовая ткань.
Самочувствие можно улучшить, ускорить восстановление тканей тоже возможно, при будущем курсе часть побочных реакций удается перевести в легкую степень или серьёзно нивелировать, как это умеют делать в нашей клинике.
Степени осложнений
Побочные эффекты по выраженности классифицируют так:
Для каждого цитостатика в процентах рассчитана токсичность 3-4 степени, но использование комбинаций лекарств может привести к внеплановым последствиям.
Сколько времени длятся побочные эффекты?
Продолжительность токсических явлений зависит от скорости восстановления поврежденной ткани, стандартное время — 21 день, за этот срок полностью восстанавливается кишечная слизистая и костный мозг. Для восстановления лейкоцитов и тромбоцитов достаточно недели, эритроциты потребуют более 4 месяцев.
Мукозиты могут растянуться на пару недель, но уже к концу первой недели симптоматика уменьшается.
Восстановление печени и почек, нервной системы может занять до года без каких-либо гарантий на 100% репарацию.
Волосы начинают расти к началу следующего цикла, ногти полностью сменяться через полгода.
Обследование после химиотерапии
Диагностика осложнений химиотерапии осуществляется при осмотре и по анализу крови — биохимическому и клиническому с лейкоцитами и тромбоцитами.
Анализ крови покажет истинную степень угнетения кроветворения, поэтому его сдают часто, после восстановления показателей достаточно сделать перед следующим циклом.
Мукозит потребует дополнительного обследования только при 3-4 степени. Поражение печени и почек первоначально обнаруживают по биохимии крови.
При симптомах неблагополучия со стороны сердечно-сосудистой системы необходимо безотлагательное обследование с ЭКГ, эхокардиографией и специфическими кардиальными маркерами в крови.
Что делать после химиотерапии?
После окончания химиотерапии надо жить дальше, не замыкаясь в болезни и не погружаясь в прошедшие переживания. Дальнейшее наблюдение, возможно, потребует физической и психологической реабилитации.
Активный отдых — хорошее продолжение восстановления после химиотерапии, можно вернуться на работу, главное —уйти от неприятных воспоминаний тягот лечения.
В нашей клинике каждому пациенту составляется индивидуальный план наблюдения с графиком обследований, о которых пациента известят звонком, предлагая удобное время визита. Наблюдение после лечения злокачественного заболевания — наша забота, пациент должен жить дальше без лишних проблем.
Лечение осложнений
Лечение осложнений в традиционном плане не всегда возможно. Хорошо контролируется рвота, лекарства отлично справляются с лейкопенией, при высокой вероятности 3-4 степени угнетения белого ростка крови и до появления лейкопении — заблаговременно начинается введение колониестимулирующих факторов.
Нет специфических препаратов для купирования нейротоксичности химиотерапии, поэтому актуальна потребность в физиотерапии и разнообразных методиках нейрореабилитации.
При осложнениях со стороны органов ЖКТ, преимущественно слизистых и печени, возможно только симптоматическое лечение, поэтому так важен профессионализм врачебной команды и возможности клиники в организации интенсивной терапии и проведении вспомогательного восстановительного лечения, подборе адекватного питания.
Беременность после химиотерапии
Цитостатическая терапия не способствует репродукции и во время лечения беременность практически исключается. Немногочисленные исследования показали неопасность беременности для излечившихся от злокачественной опухоли, но ремиссия рака не совсем подходящее время для продолжения рода. После завершения химиотерапии беременность должна быть не только плановой, но и продуманной, следует помнить, что рак — хроническое заболевание, о полном излечении можно говорить по прошествии десятилетия.
Прием тамоксифена может поспособствовать неплановой беременности, поэтому молодым женщинам рекомендуется контрацепция. Адекватный способ предохранения предложит гинеколог, специализирующийся на онкологической патологии.
Секс после химиотерапии
Никаких препятствий для сексуальных отношений не существует, если купированы токсические реакции химиотерапии. При молочнице и других неблагоприятных симптомах со стороны слизистой оболочки половых путей — наследии противоопухолевого лечения у женщины, о перспективах возвращения к половой жизни необходимо посоветоваться с гинекологом.
Химиотерапия неблагоприятно сказывается на потенции, но с течением времени эректильная дисфункция должна пройти, но лучше обсудить проблемы с андрологом-урологом, сегодня выпускается достаточно средств для купирования временных проблем интимной жизни.

Месячные после химиотерапии
Средний срок восстановления менструального цикла после завершения последнего цикла химиотерапии — 6 месяцев, но до первых месячных может пройти и существенно меньший срок, всё зависит от гормонального возраста женщины. У входящей в климактерический период женщины лекарственная аменорея может плавно перетечь в постменопаузу без менопаузы — последней менструации.
Продолжительность жизни после химиотерапии
Продолжительность жизни онкологического больного определяется течением злокачественного процесса. Несмотря на устойчивый миф о высокой частоте смертности «от химиотерапии», от токсичности погибает ничтожно малое число пациентов — тысячные доли процента. Подавляющее большинство онкобольных умирает от прогрессирования заболевания, когда объем опухолевых масс уже не совмещается с продолжением человеческой жизни.
Наблюдательные исследования доказали большую частоту сердечно-сосудистых болезней и вероятность развития вторых злокачественных процессов через несколько десятилетий после лечения рака, но пока нет доказательств, что противоопухолевая терапия сокращает жизнь излечившихся от первичного злокачественного процесса.
Инвалидность после химиотерапии
Получение инвалидности после завершения радикального лечения злокачественного заболевания не обязательная опция. Инвалидность, как и пребывание на больничном, свидетельство нетрудоспособности, только более продолжительной.
Надо понимать, что инвалидность дается не на всю оставшуюся жизнь, а только на время сложной терапии и последующего восстановления. Группу без права работы могут дать на год, её снимут через год-два при отсутствии рецидива заболевания, либо присвоят «рабочую» 3-ю группу.
Если пациенту до достижения пенсионного возраста осталось менее 2 лет, можно претендовать на досрочную и пожизненную пенсию по инвалидности. Более молодым приходится возвращаться к трудовой деятельности, что очень непросто в статусе «бывшего» инвалида. Перед освидетельствованием на группу инвалидности следует основательно подумать — стоит ли это делать.
Профилактика осложнений после химиотерапии
Вероятность осложнений заложена в саму суть химиотерапии, часть побочных реакций можно ослабить, но невозможно предотвратить токсичность на 100%. В практической онкологии предупреждают рвоту и лейкопению, специфическая профилактика остальных неблагоприятных последствий не разработана. Онкологическая наука предлагает активно следить за состоянием и анализами, и при малейших неблагоприятных сдвигах начинать помогать организму пациента справляться с наименьшими потерями для здоровья.
Профессионализм химиотерапевта и лечебно-диагностические возможности клиники позволяют поддерживать защитные силы организма до начала цикла и во время него. В нашей Клинике не только проводят мониторинг показателей и самочувствия, но предлагают специальную нутритивную поддержку, разнообразные восстановительные процедуры и методики купирования токсичности.
Рак кожи — это группа опухолей с локализацией на коже, в которую входят базальноклеточный, плоскоклеточный и метатипический виды. Среди всех злокачественных заболеваний кожи чаще встречаются базалиома и меланома.
Виды рака кожи
Выделяют следующие основные разновидности злокачественных опухолей кожи:
- базальноклеточный рак;
- плоскоклеточный рак;
- метатипический рак;
- рак из клеток Меркеля;
- меланома – не относится к раку, так как происходит не из эпителия, а из пигментных клеток-меланоцитов.
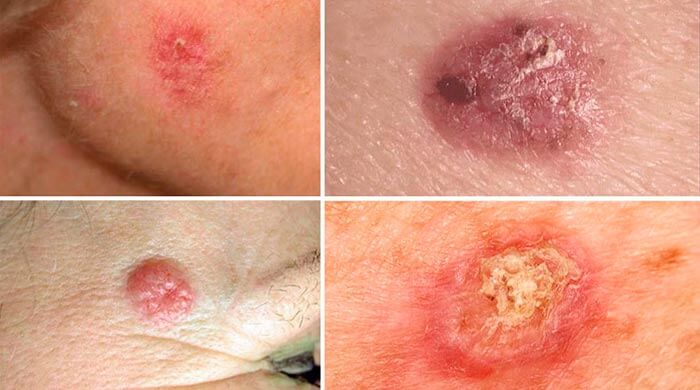
Базалиома![]()
Базальноклеточный рак кожи отличается довольно редким метастазированием и с первого взгляда кажется не таким опасным заболеванием, но это далеко не так. Без грамотной терапии она может привести к тяжелому поражению кожного покрова. При самом худшем прогнозе последствием базалиомы является разрушение подлежащих хрящевой и костной тканей. [1,2]
Плоскоклеточный рак кожи
Плоскоклеточный рак кожи — наиболее злокачественная эпителиальная опухоль. На долю плоскоклеточного рака кожи приходится около 20% от всех злокачественных новообразований кожи.
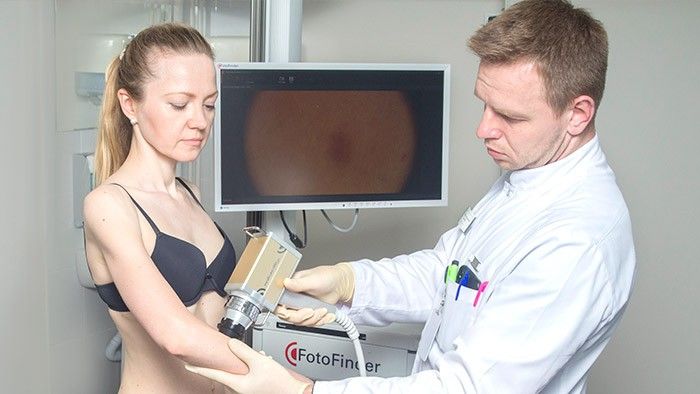
Почти в каждом случае плоскоклеточный рак развивается на фоне измененной кожи (предраковые заболевания кожи, псориаз, трофические язвы, рубцы и тп). Чаще развивается после 50 лет (за исключением случаев заболевания у лиц в состоянии иммуносупрессии, тут развитие может наблюдаться гораздо раньше). В развитии плоскоклеточного рака кожи важную роль играет избыточная инсоляция — чем больше общая сумма пребывания на солнце в течение всей жизни, тем выше вероятность развития рака кожи. Другими факторами внешней среды являются ионизирующее излучение, ВПЧ-16 и 18 типа, химические канцерогены. [3,4]
Рак из клеток Меркеля
Рак из клеток Меркеля – очень редкая разновидность злокачественных опухолей кожи, которые отличаются высокой агрессивностью и быстрым ростом. Они развиваются из клеток, продуцирующих гормоны, то есть относятся к нейроэндокринным опухолям. Обычно рак из клеток Меркеля локализуется в области головы и шеи.
Злокачественное новообразование выглядит как узелок куполообразной формы с гладкой поверхностью красного, розового или синюшного цвета. Размеры опухоли обычно менее 2 см. 5
Метатипический рак кожи
Метатипический рак кожи — злокачественное эпителиальное новообразование, которое занимает промежуточное положение между базальноклеточным и плоскоклеточным раком кожи. Метатипический рак кожи отличается большей агрессивностью, чем базалиома, но меньшей чем плоскоклеточный рак. [8]
Причины рака кожи
Можно выделить несколько главных причин возникновения рака кожи:
- Длительное воздействие ультрафиолетового излучения на незащищенную кожу. Это может быть интенсивный загар или частое посещение солярия. Под действием УФ-лучей происходит повреждение ДНК клеток. При этом возникают мутации, которые активируют онкогены и «выключают» гены, подавляющие опухоли. Например, при плоскоклеточном раке зачастую подавлена активность гена-супрессора TP53, который вызывает гибель клеток с поврежденной ДНК. При базальноклеточном раке нередко имеется мутация в гене PTCH1, который контролирует размножение клеток.
- Воздействие ионизирующего излучения. Это может быть работа, связанная с рентгенологическим излучением, с открытыми источниками излучения. Также повышает риск развития рака кожи наличие лучевой терапии в анамнезе.
- Иммунодефицитные состояния, как врожденные, так и приобретенные (ВИЧ, трансплантация органов, необходимость приема цитостатической терапии и др).
- Хроническая травматизация кожи, например, натирание обувью или одеждой.
- Контакт с химическими канцерогенами — сажа, угольная пыль, парафин, деготь, бытовая химия и др.
- Инфицирование вирусом папилломы человека высокого онкогенного риска.
- Наличие предраковых кожных заболеваний — лейкоплакия, кожный рог, пигментная ксеродерма и др. [9]
В чем причина возникновения базалиомы?
Чаще всего базалиому провоцирует длительное ультрафиолетовое излучение, поэтому чаще всего она возникает на открытых участках кожи. [10] Кроме того, развитию базалиомы способствуют химические канцерогены, ионизирующее излучение, иммуносупрессия, воздействие ретровирусов, а также генетическая предрасположенность.
Базалиома встречается и у мужчин и у женщин примерно в равном соотношении. Ей особенно подвержены люди старше 50 лет. В группу риска автоматически попадает большинство пациентов-блондинов со светлой кожей и голубыми глазами. Согласно многочисленным исследованиям базалиома чаще встречается в южных регионах у светлокожих и голубоглазых жителей.
Стадии рака кожи
Выделяют пять основных стадий немеланомного рака кожи:
- Стадия 0 — «рак на месте». На этой начальной стадии рак кожи головы, лица, шеи и других областей тела находится в пределах верхнего слоя кожи — эпидермиса.
- Стадия I — опухоль диаметром не более 2 см, имеет один признак высокого риска.
- Стадия II — опухоль диаметром более 2 см или имеющая 2 признака высокого риска.
- Стадия III — раковые клетки распространились в челюсть, глазницу, кости черепа, в лимфатический узел (при этом его диаметр не превышает 3 см).
- Стадия IV — раковые клетки распространились в кости черепа, позвоночник, ребра, лимфатические узлы, либо обнаружены отдаленные метастазы. [1,3]
Симптомы рака кожи
Как проявляется и как быстро развивается рак кожи будет зависеть от гистологического вида опухоли.
Чаще всего встречается базальноклеточный рак. Он развивается крайне медленно и очень редко дает метастазы, поэтому его еще называют полузлокачественной опухолью. Он может быть представлен узловато-язвенной, поверхностной и морфеаподобной формой.
Начальная стадия базальноклеточного рака выглядит как узел, возвышающийся над поверхностью кожи. Со временем на его поверхности образуется язвочка, покрытая корками. Если ее удалить, обнаруживается дно язвы, покрытое бугорками красно-коричневого цвета.
Поверхностная форма базалиомы сначала имеет вид пятна или бляшки, которая может напоминать псориаз. Затем по ее краям начинают образовываться мелкие восковидные узелки. [1,2]
Базальноклеточный рак кожи, внешний вид
Плоскоклеточный рак кожи обычно развивается на фоне предраковых состояний, таких как актинический кератоз (состояние, вызванное воздействием ультрафиолетовых лучей), ожоги, хронические инфекции, папилломавирусная инфекция. В редких случаях опухоль возникает de novo, без предшествующего поражения кожи. Первыми признаками плоскоклеточного рака кожи является папула или уплотнение, покрытое коркой. Оно очень быстро начинает изъязвляться и увеличиваться в размерах. В первую очередь на коже возникает красная бляшка с чешуйками желто-белого цвета. Постепенно она увеличивается в размерах и превращается в темно-красный узел, в его центральной части появляется изъязвление, корка из погибших тканей. Если опухоль возникает de novo, то, как правило, она сразу представляет собой темно-красный узел, покрытый коркой. Если удалить эту корку, то под ней остается язва с неприятным запахом. Плоскоклеточный рак бывает двух видов:
- Экзофитный — опухоль выглядит как большой узел или грибовидное образование, располагающееся на широком основании. Она покрыта корками и легко начинает кровоточить при механическом воздействии.
- Инфильтрирующий — опухоль имеет вид язвы, с кратерообразными краями. Язва быстро разрастается и прорастает в ткани. [3,4]
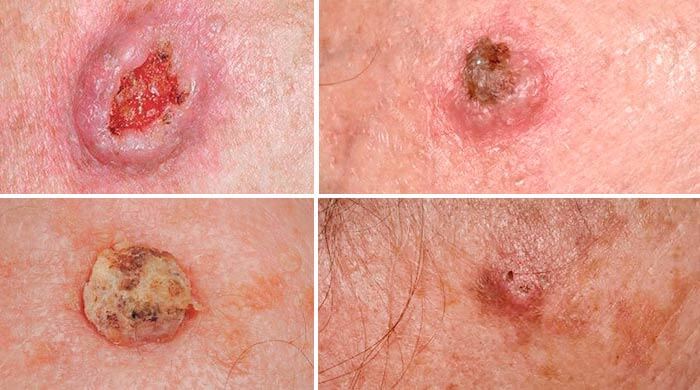
Базальноклеточный рак кожи, внешний вид
Рак из клеток Меркеля чаще всего (в 66% случаев) представляет собой единичную опухоль, но со временем рядом с ней могут появляться дополнительные очаги – сателлитные. Этот тип рака кожи характеризуется быстрым распространением. Иногда первичное новообразование имеет очень малые размеры и не вызывает симптомов, а первым признаком, из-за которого пациент обращается к врачу, становится увеличение пораженных регионарных лимфатических узлов. [5,6]
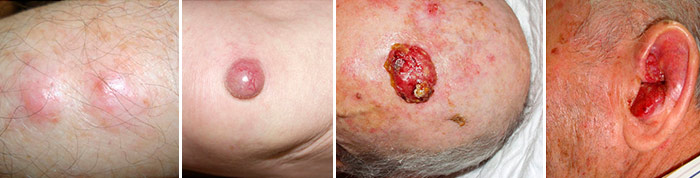
Рак из клеток Меркеля, внешний вид
Неочевидные признаки рака кожи, о которых стоит помнить
В понимании большинства людей словосочетание «рак кожи» ассоциируется с меланомой, хотя, как мы отметили выше, меланома не относится к раковым опухолям. Но эта опухоль наиболее узнаваема: на теле появляется новая родинка (или изменения происходят с уже существующей), которая начинает быстро расти, выглядит очень «неправильно». Однако, многие злокачественные опухоли кожи выглядят не так, и из-за менее ярких проявлений их сложно распознать. Поэтому важно обращать внимание на любые образования:
- Розовые пятна. Они всегда являются проявлением какого-либо патологического процесса в коже и иногда могут представлять собой злокачественную опухоль.
- Новообразования в виде «жемчужин». Чаще всего они возникают в области лица. В некоторых случаях так проявляется базальноклеточный рак.
- Рубцы. Они должны насторожить в случае, если появились в тех местах, где до этого не было травм кожи.
- Шелушение и зуд. Очаги розового цвета, которые шелушатся и зудят, могут быть проявлением актинического кератоза. Это состояние относится к предраковым – оно зачастую предшествует развитию плоскоклеточного рака.
- Темные пятна. Очаги гиперпигментации могут появляться как на коже, так и под ногтями. Если вы заметили у себя такое пятно – его нужно показать врачу-дерматологу, оно может оказаться злокачественной опухолью.
- «Следы от укусов». В некоторых случаях очаги при раке кожи могут напоминать следы от укусов клопов и других насекомых.
- Язвочки. Они должны стать поводом для беспокойства и визита к врачу, как и любые повреждения кожи, которые не заживают в течение длительного времени.
- Бородавки. Чаще всего они доброкачественные и не представляют опасности. Но некоторые со временем превращаются в злокачественные новообразования.
Диагностика рака кожи
Во время первичного приема врач-дерматоонколог расспрашивает пациента о жалобах, о том, когда появилось новообразование кожи, как его внешний вид менялся со временем.
Затем проводится внешний осмотр кожи. Врач использует специальный прибор — дерматоскоп — чтобы осмотреть кожу под увеличением, это помогает выявить изменения, незаметные для невооруженного глаза. В «Евроонко» применяется еще более совершенное оборудование — ФотоФайндер. С помощью него можно составить «карту родинок», обнаружить рак кожи, родинки, подвергшиеся злокачественной трансформации, и другие патологические изменения, отследить их в динамике.
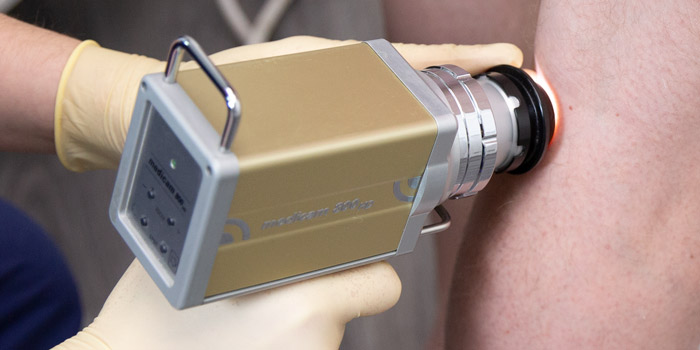
Если по результатам осмотра есть подозрение на рак, проводят биопсию. Врач назначает операцию, во время которой полностью иссекает новообразование и отправляет его в лабораторию для цитологического, гистологического исследования.
Если есть подозрение на то, что могут быть поражены лимфатические узлы, их тоже исследуют. Может быть проведена биопсия сторожевого лимфоузла. Во время этой процедуры врач удаляет ближайший к опухоли лимфатический узел и отправляет его в лабораторию. Если в нем обнаружены раковые клетки, это говорит о том, что они, вероятно, успели распространиться и в другие регионарные лимфоузлы.
Для поиска отдаленных метастазов применят компьютерную томографию, МРТ, ПЭТ-сканирование. 2

Диагностика плоскоклеточного рака кожи
Диагноз плоскоклеточного рака кожи устанавливается на основании клинических и лабораторных данных с обязательным проведением морфологического исследования (цитологического и гистологического). Гистологическая диагностика имеет свои сложности на ранних этапах развития плоскоклеточного рака и в случае недифференцированного варианта. Приходится проводить дифференциальную диагностику с различными заболеваниями. Но гистологическое исследование имеет решающее значение при постановке диагноза «плоскоклеточный рак кожи». [3,4,11]
Лечение рака кожи
Лечение злокачественных опухолей кожи должно быть начато как можно скорее, так как в запущенных случаях заболевание сложнее поддается терапии.
Лечение базальноклеточного рака
Выбор метода лечения базально-клеточного рака зависит от клинической формы, размера и локализации опухоли, возраста пациента, а также сопутствующих заболеваний. К современным способам лечения базалиомы относят:
- лучевую терапию;
- фотодинамическую терапию;
- криовоздействие;
- лазерную терапию;
- терапию радиоволнами;
- медикаментозное лечение.
Все они направлены на деструкцию патологического очага. Однако наиболее радикальным методом лечения базальноклеточного рака кожи остается хирургическое иссечение. [1,2]
Лечение плоскоклеточного рака кожи
Выбор метода лечения зависит от стадии заболевания (наличия/отсутствия метастазов), локализации, степени распространенности первичного процесса, возраста пациента и его общего состояния (наличия/отсутствия сопутствующих заболеваний). Как правило, для плоскоклеточного рака кожи используют следующие методы лечения:
Хирургический — основан на иссечении первичной опухоли в пределах здоровых тканей, отступив на 1 см от края опухоли с последующей пластикой или без нее. При метастазах в регионарные лимфатические узлы проводится операция по удалению пораженного коллектора (лимфодиссекция соответствующего лимфатического коллектора).
Лучевая терапия — наиболее часто используется при лечении пациентов пожилого возраста, а также при большой распространенности первичного очага (особенно в области волосистой части головы или лица), когда невозможно выполнить адекватное хирургическое лечение с пластикой дефекта. Возможно сочетать криотерапию с лучевой терапией. Обычно на первом этапе пациенту проводят «замораживание» с помощью жидкого азота (криотерапия), затем пациент направляется на процедуру лучевой терапии.
Лекарственное лечение — как правило, для плоскоклеточного рака кожи используется в случаях, крупных неоперабельных опухолей, метастатических опухолей, когда другие методы лечения не возможны. В качестве препаратов выбора могут быть: препараты платины (цисплатин, карбоплатин), таксаны (паклитаксел, доцетаксел), блеомицин, метотрексат, фторурацил.
Профилактика плоскоклеточного рака кожи заключается в своевременном выявлении и лечении предраковых заболеваний кожи. [3,4]
Профилактика рака кожи
Защититься на 100% от рака кожи невозможно. Но существуют меры, которые помогут существенно снизить риски:
- Если вам приходится бывать на улице в солнечную погоду, старайтесь находиться в тени.
- Надевайте одежду с длинными рукавами и штанинами.
- Используйте солнцезащитные кремы.
- Выходя на улицу, надевайте шляпу, желательно с широкими полями для защиты кожи лица.
- Носите солнцезащитные очки.
- Откажитесь от курения и других вредных привычек.
- Не посещайте солярии.
- Регулярно проводите самоосмотр кожи — самостоятельно с помощью зеркала, или попросите кого-то из близких осмотреть ваше тело. Заметив любые подозрительные изменения, лучше сразу обратиться к врачу. [10]
| Подробнее о дерматологических исследованиях в «Евроонко» | |
| Консультация дерматолога-онколога | от 5 100 руб |
| Исследование кожи на немецком аппарате FotoFinder | 17 500 руб |
| Диагностика меланомы | от 5 100 руб |
Можно ли предотвратить развитие базалиомы?
Лучший способ снизить риск возникновения базальноклеточного рака — избегать воздействия солнечных лучей, строго соблюдать меры безопасности при работе с веществами, в состав которых входят канцерогены. Людям, находящимся в группе риска, необходимо обязательно проводить регулярные самоосмотры: длительно существующие покраснения на коже и незаживающие ранки могут стать тревожным знаком. В связи с чем при появлении подобных очагов необходимо обратиться к онкологу.
Раковая клетка не имеет программы контроля, по которой происходит ее развитие, деление, но имеет способность к восстановлению и хаотичному делению. Благодаря этим свойствам раковая опухоль быстро растет, отделившиеся от опухоли клетки попадают с током крови в другие органы и ткани, где впоследствии начинают делиться, создавая новое злокачественное образование.
Химиотерапевтическое лечение назначается при онкологических заболеваниях для борьбы с опухолями. Химиотерапия – это один из методов борьбы с раком, который применяется в комплексном лечении, может проводиться до операции или после нее. В Юсуповской больнице лечение рака проходит с помощью инновационных методов и препаратов, иммунотерапии, таргетной терапии, других методов лечения.
Что такое химиотерапия
Химиотерапия – это медикаментозное воздействие на злокачественную опухоль, она может быть цитотоксическая и цитостатическая. Эти два вида химиотерапии отличаются по механизму воздействия на раковые клетки. Цитотоксическая вызывает некроз опухоли, гибель раковых клеток. Цитостатическая химиотерапия замедляет деление клеток опухоли и ее рост. Химиотерапия проводится для предупреждения метастазирования опухоли, для лечения злокачественных образований в комплексе с хирургическим вмешательством и облучением.
В Юсуповской больнице лечение химиотерапией проводят путем введения препаратов различными способами (системная химиотерапия), путем введения в серозную полость (локальная химиотерапия), введения больших доз препаратов эндолимфатически (регионарная химиотерапия). Курс лечения с помощью химиотерапии пациенты проходят после полного обследования. В случае развития побочных эффектов врачи больницы проводят коррекцию показателей крови.
Функции врача-химиотерапевта
В Юсуповской больнице лечением рака занимаются врачи-онкологи и химиотерапевты. Лечение инновационными химиотерапевтическими препаратами с минимальными побочными эффектами и токсическим действием на организм проводится по протоколу. Подбором протокола лечения для пациента занимается врач-химиотерапевт. Функциональные обязанности врача-химиотерапевта включают оценку состояния здоровья пациента, выявление признаков злокачественного заболевания, проведение диагностики, обследования, лечение по протоколу.
Противопоказания
Противопоказания к химиотерапии зависят от состояния пациента, нередко полных противопоказаний нет, но приходится снижать дозу химиопрепарата. Нельзя проводить химиотерапию при беременности, при наличии инфекционного заболевания, после тяжелой операции, при тяжелых нарушениях функции печени и почек, сердца, легких, при истощении, а также пожилым людям с ослабленным организмом, при низком уровне тромбоцитов.
Виды химиотерапии
Химиотерапия бывает нескольких видов:
- Красная химиотерапия. Обладает высокой токсичностью и мощностью, содержит препараты антациклиновой группы. Препараты этой группы красного цвета.
- Синяя химиотерапия. Проводится с помощью митоксантрона и митомицина, которые имеют синий цвет.
- Белая химиотерапия. Проводится с помощью таксола, такосела.
- Желтая химиотерапия. Химиотерапия названа по цвету лекарственных препаратов – фенантриплатина, цисплатина и других. Токсичность «желтых» лекарственных средств ниже, чем у препаратов красной химиотерапии.
Химиотерапия может быть:
- Адъювантной. Проводится такой вид химиотерапии после операции. Она позволяет удалить скрытые метастазы, остановить развитие клеток раковой опухоли.
- Неадъювантной. Проводится до операции, с её помощью останавливается рост раковой опухоли, снижается вероятность развития метастазов, уменьшается размер опухоли.
- Таргетной. Такой тип терапии направлен на воздействие на определенные молекулы в злокачественных клетках. Это позволяет снизить риск гибели нормальных клеток организма. Препараты таргетной терапии подавляют развитие микрососудистой системы опухоли.
- Щадящей. Для данной химиотерапии применяют препараты с минимальными побочными эффектами.
- Гипертермической. Такая химиотерапия осуществляется путем воздействия высоких температур на клетки опухоли вместе с противораковыми препаратами.
- Индукционной. Применяется при наличии противопоказаний к проведению хирургического вмешательства, при умеренной или высокой чувствительности раковой опухоли к препаратам химиотерапии. С помощью индукционной химиотерапии снижают симптоматику онкологического заболевания при паллиативном лечении, применяют при лейкозе, герминогенных опухолях яичек, лимфомах и других заболеваниях.
- Высокодозной. Применяется для лечения разных видов лимфом, характеризуется введением повышенных доз препаратов.
- Паллиативной. Паллиативная терапия позволяет улучшить качество жизни онкологических больных на последней стадии развития опухоли, блокировать симптоматику злокачественной опухоли, назначается пациентам для облегчения состояния после операции, для купирования болевого синдрома.
- «Платина». Химиотерапия, в составе препаратов которой находится платина, обладает высокой эффективностью, нередко приводит к хорошим результатам после неэффективного лечения другими химиотерапевтическими препаратами.
Подготовка
Перед проведением химиотерапии пациент проходит подготовку. Врач рекомендует отказаться от вредных привычек и максимально ограничить физическую активность – пациент получает больничный лист на время лечения. В подготовку входит медикаментозная защита органов пищеварения, почек, печени и костного мозга от воздействия препаратов химиотерапии. Пациент проходит лечение сопутствующих заболеваний, очистку организма от токсических веществ, которые накопились в результате онкологического заболевания.
Как проводится процедура
Химиотерапия проводится разными способами:
- С помощью капельницы.
- Инъекций.
- Перорально.
Капельница, инъекции могут вводится следующими способами:
- Подкожно.
- Внутримышечно.
- В спинальную жидкость, плевральную, брюшную полость.
- Непосредственно в злокачественное новообразование.
- В артерию, которая ведет к опухоли.
- Местно.
Таргетная терапия проводится в Юсуповской больнице под контролем врача-онколога, если лечение проходит с помощью инфузионного введения препаратов. Она не оказывает тяжелого влияния на организм больного и большинство пациентов остаются активными во время лечения. Нередко таргетная терапия проводится в комплексе с другими методами, что значительно повышает шансы на выздоровление. Перед проведением таргетной терапии врачи проводят исследование молекулярных характеристик злокачественной опухоли – это помогает эффективно воздействовать на опухоль и метастазы.

Последствия
Химиотерапия – это не только положительная динамика, когда происходит остановка роста и разрушение опухоли, а также побочные эффекты, которые встречаются у разных пациентов в разной степени выраженности. В большинстве случаев отмечается выпадение волос, тошнота, головокружение, рвота, потеря аппетита, нарушение работы ЖКТ, изменение показателей крови. После окончания лечения побочные эффекты через время исчезают, волосы вырастают, проходит тошнота и остальные неприятные последствия. В случае развития тяжелых побочных эффектов врач снижает дозы препарата или отменяет химиотерапию. Наиболее агрессивной считается красная химиотерапия, которая сочетает несколько лекарственных препаратов с интенсивным воздействием.
Эффективность
Эффективность химиотерапии заключается в возможности распространения препарата по всему организму, что позволяет воздействовать не только на первичный очаг рака, а также на метастазы опухоли. Химиотерапия проводится курсами, что позволяет восстанавливаться здоровым клеткам в период покоя. Препараты подбираются индивидуально в зависимости от типа опухоли, состояния здоровья пациента и других факторов.
Так как раковые клетки становятся устойчивыми к препаратам, то при лечении рака химиотерапию применяют в комплексе с другими методами. Химиотерапия создает опасность для жизни больного при назначении высоких доз препаратов. Врачами Юсуповской больницы разработаны эффективные схемы лечения микродозами химиопрепаратов, которые рассчитаны на несколько курсов.
Считается, что пациент на пути к выздоровлению, если улучшился аппетит, больной прибавил вес, улучшилось настроение, уменьшилась боль, обследование показывает уменьшение размера злокачественного образования.
Восстановление пациента
Восстановление организма больного проходит в зависимости от продолжительности лечение и полученных доз химиотерапии. Начинают расти волосы, применение витаминных добавок поможет быстрому восстановлению волос. В этот период не рекомендуется окрашивать волосы в другой цвет – химические вещества в краске ухудшат состояние больного. Следует соблюдать диету, больному противопоказаны соленья, жареные и копченные продукты, пища с большим содержанием жира. Не разрешаются кофе, шоколад, алкоголь.
После химиотерапии больному следует больше бывать на свежем воздухе, совершать пешие прогулки, в случае необходимости обращаться за помощью к психотерапевту, психологу. В Юсуповской больнице проводится реабилитация пациентов с онкологическими заболеваниями. Помощь больным оказывают разнопрофильные специалисты – онкологи, психологи, реабилитологи, терапевты. В больнице создана доброжелательная атмосфера, к услугам пациентов комфортные палаты. Восстановление после химиотерапии проходит в атмосфере внимания и теплого отношения коллектива больницы.
Кожная токсичность – это кожные реакции, которые появляются более чем у 80% пациентов на фоне системной лекарственной противоопухолевой терапии. Эти реакции являются результатом токсического, угнетающего воздействия химиотерапии на растущие, быстроделящиеся клетки организма, в том числе клетки кожи, волос и ногтей. Так ранние реакции развиваются через 1-2 недели, отсроченные реакции через 3-5 недель и поздние реакции через 6 и более недель.
При химиотерапии кожа у пациента становится очень сухой, истончается, шелушится, трескается; может появляться кожный зуд. На лице, голове, туловище появляются акнеподобные (угревые) высыпания. На ладонях и подошвах кожа краснеет, грубеет, трескается, шелушится. На туловище и конечностях могут появляться высыпания в виде пятен и узелков. При попадании на кожу солнечных лучей могут возникать фотоаллергические реакции. Развивается выпадение волос, изменения ногтей и ногтевых валиков.
Типы кожной токсичности
К настоящему моменту описано более 30 различных вариантов кожной токсичности. Наиболее часто встречаются:
- акнеподобные (угревые) высыпания;
- ксероз (сухость, истончение, шелушение) кожи;
- кожный зуд;
- ладонно-подошвенная кожная реакция;
- ладонно-подошвенный синдром;
- пятнисто-папулезные высыпания (в виде пятен и узелков);
- фотореакции (патологические кожные реакции на солнце);
- изменения роста волос и ногтей;
- новообразования кожи и другие.
Химиотерапия, таргетная терапия и кожная токсичность
Для различных видов противоопухолевой терапии характерны свои особенности кожных реакций.
Так при химиотерапии (цитостатики) нарушаются процессы роста и механизмы деления всех клеток организма, а не только опухолевых. При этом происходит прямое цитотоксическое действие на клетки кожи и ее придатков, вследствие чего развиваются ладонно-подошвенный синдром, нарушение пигментации кожи, выпадение волос, изменение ногтей.
При таргетной терапии клетки кожи становятся «второй мишенью», помимо опухолевых клеток, так как несут на себе те же рецепторы, блокируемые препаратом. Например, препараты ингибиторы EGFR (эпидермального фактора роста) подавляют рост клеток кожи, волос и ногтей, вызывают выброс повреждающих тканевых ферментов и асептическое воспаление. В результате развиваются акнеподобные (угревые) высыпания, ксероз (сухость, истончение, шелушение) кожи, изменения волос и ногтей, поражение слизистых оболочек, ладонно-подошвенные кожные реакции, фотореакции (патологические кожные реакции на солнце).
Степень кожной токсичности
При оценке степени тяжести кожной токсичности учитывается площадь поражения, объективное ухудшение кожного процесса, выраженность субъективных ощущений пациента, нарушение его повседневной жизнедеятельности.
Так, например, по выраженности угревой (акнеподобной) сыпи выделяют 4 степени процесса:
I степень — площадь высыпаний менее 10%, возможен кожный зуд (болезненность);
II степень — площадь высыпаний 10-30%, кожный зуд (болезненность), негативное психологическое воздействие, ограничение активности;
III степень — площадь высыпаний более 30% кожный зуд (болезненность), негативное психологическое воздействие, ограничение самообслуживания, возможна локальная суперинфекция;
IV степень — площадь высыпаний любая связанная с распространенной суперинфекцией, требующей назначения внутривенной антибиотикотерапии, жизнеугрожающее состояние.
Таким образом, более тяжелые степени кожной токсичности требуют более активной терапии, снижения дозы химиопрепаратов, а при тяжелой III-IV степени приходится прерывать противоопухолевую терапию.
Первая помощь при кожной токсичности

Уже накануне противоопухолевой терапии врач-онколог назначает профилактическую терапию кожной токсичности, которая включает в себя:
- нанесение аптечных увлажняющих кремов-эмолентов утром;
- нанесение глюкокортикоидных кремов вечером (с активностью не выше 1% гидрокортизоновой мази);
- нанесение аптечных солнцезащитных кремов на открытые участки тела перед выходом на улицу в период с весны по осень (с фильтрами SPF>20, PPD>1/3 SPF)
- при таргетной терапии дополнительно назначаются антибиотики тетрациклинового ряда в противовоспалительной дозировке.
Если на фоне профилактической терапии проявления кожной токсичности все-таки прогрессируют, необходимо сообщить об этом лечащему врачу и получить консультацию врача-дерматолога (дерматовенеролога), который назначит дополнительное лечение кожной токсичности.
Кроме того, пациенты с наличием хронических кожных заболеваний должны получить консультацию врача-дерматолога еще перед началом курса химиотерапии.
Чем опасно отсутствие лечения кожной токсичности?
При отсутствии лечения кожной токсичности возможно развитие распространенной суперинфекции, тяжелого жизнеугрожающего состояния и прерывание курса системной лекарственной противоопухолевой терапии.
Как правильно ухаживать за кожей во время химиотерапии?

Полностью избежать кожной токсичности невозможно, но при помощи следующих профилактических мероприятий можно уменьшить ее интенсивность:
- использование мягких синдетных моющих средств, мягких полотенец;
- увлажнение кожи, кремы-эмоленты 2 раза в день;
- аптечные солнцезащитные кремы с максимальными фильтрами;
- исключение макияжа, травм, агрессивных процедур (обрезной маникюр, электробритвы и др.)
- рекомендован аппаратный медицинский педикюр в подологическом кабинете;
- ограничить физические нагрузки на стопы и пальцы кистей;
- ношение головных уборов, просторной мягкой хлопчатобумажной одежды;
- ношение просторной и удобной обуви с ортопедическими стельками;
- пользоваться хлопчатобумажными защитными перчатками;
- избегать воздействия бытовой химии, раздражителей и спиртовых растворов;
- ограничить водные процедуры (горячий душ, ванны, баня);
- в рационе питания должны быть продукты богатые кальцием, железом, цинком, витаминами А, Е и омега 3-6-9 жирными кислотами;
- при наличии заболеваний кожи, ногтей и волос, либо если такие проблемы были ранее, необходимо получить консультацию врача-дерматолога (дерматовенеролога)
Что делать, если возникает зуд?
Если пациент получает профилактическую терапию кожной токсичности: увлажняющие кремы-эмоленты утром, 1% гидрокортизоновый крем вечером, солнцезащитный крем и все-таки возникает зуд, — следует обратиться к лечащему врачу, либо на консультацию врача-дерматолога (дерматовенеролога).
Для облегчения зуда можно дополнительно нанести на зудящие области кремы-эмоленты. Внутрь можно принять 1 таблетку антигистаминного препарата 2-го поколения.
Что делать, если возникает сыпь?
Если пациент применяет профилактическую терапию кожной токсичности и при этом развивается сыпь, следует обратиться к лечащему врачу, который оценит степень тяжести, назначит дополнительное лечение, либо консультацию врача-дерматолога (дерматовенеролога).
Что делать, если поднялась температура?
Следует сообщить об этом лечащему врачу. При повышении температуры тела выше 38 гр. необходимо принять внутрь нестероидный противовоспалительный препарат.
Что делать, если есть сухость и шелушения?
Сухость и шелушение хорошо корректируются при помощи кремов-эмолентов, которые можно наносить 2 и более раз в сутки.
Что делать, если кожа меняет цвет?
Гиперпигментация кожи обычно развивается через 2–3 недели после окончания химиотерапии или на 10–12 неделе после начала курса лечения. Появляются окрашенные пятна на кончиках пальцев, локтевых суставах или ладонях, лице, вдоль используемых для инъекции вен.
Гиперпигментация дополнительного лечения не требует. После окончания курса противоопухолевой терапии она постепенно исчезнет. Специфической профилактики нет.
Как вести себя на солнце во время проведения курса химиотерапии?
Необходимо исключить пребывание на солнце. Рекомендовано ношение одежды с длинным рукавом, головной убор с широкими полями, солнцезащитные очки. Для верхней одежды предпочтение следует отдавать льняным тканям как более эффективным в отношении солнцезащиты, чем хлопчатобумажные. При этом окрашенные ткани обладают большим защитным эффектом по сравнению с белыми. Кроме того, нейлон, шерсть и полиэстер лучше защищают от ультрафиолетового облучения, чем хлопок.
Даже в холодные периоды года и при отсутствии солнца за 20 мин до выхода на улицу рекомендуется наносить на открытые участки кожи (лицо, кисти и др.) аптечные солнцезащитные кремы с максимальной комплексной защитой: SPF 50+/PPD 46.
Что при кожной токсичности категорически нельзя делать?
Нельзя заниматься самолечением кожной токсичности, в том числе народными средствами и самостоятельно снижать дозу, либо отменять противоопухолевые препараты.
Список литературы:


Авторская публикация:
Назаров Роман Николаевич
кандидат медицинских наук, врач-дерматовенеролог, онкодерматолог, трихолог ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России
Читайте также: