После родов сыпь на теле и чешется что это может быть
Обновлено: 18.04.2024
Зуд кожи – это раздражение сенсорных рецепторов, представляющих собой свободные нервные окончания. Сильное раздражение сенсорных рецепторов ощущается как боль, незначительное – как зуд. Однако порою зуд вытерпеть гораздо сложнее; человек неизбежно начинает чесаться, а делать это не следует. При сильном зуде человек может расчесать себя до крови. Следует помнить, что расчёсывании кожа травмируется, а через ранки в организм может попасть инфекция. Расчесывание часто становится причиной развития местного воспаления.
Каким бывает и чем вызывается зуд кожи?
Различают локализованный и генерализованный зуд кожи.
Локализованный зуд кожи
Локализованным называют зуд, сосредоточенный в каком-либо одном месте. Наиболее часто такой зуд отмечается в области:
- заднего прохода (при геморрое, глистах, воспалении прямой кишки);
- наружных половых органов (в случае заболевания этих органов, а также у женщин – в период климакса);
- волосяного покрова головы (педикулёз).
Локализированный зуд может вызываться также сухостью кожи, укусами насекомых и аллергическими реакциями.
Зуд по всему телу
Генерализованный (то есть распространённый по всему телу) зуд может вызываться различными причинами, среди которых:
- заболевания печени (в том числе – вирусный гепатит);
- эндокринные заболевания (например, сахарный диабет);
- некоторые заболевания крови;
- заболевания кожи;
- психические расстройства;
- некоторые онкологические заболевания.
Оставьте телефон –
и мы Вам перезвоним
Когда при зуде следует обратиться к врачу?
Консультация врача необходима, если зуд:
- продолжается в течение значительного времени (более недели);
- создаёт значительный дискомфорт, мешает спать;
- распространяется на всё тело (то есть имеет место генерализированный зуд);
- сопровождается другими тревожащими симптомами (сыпью, утомляемостью, потерей веса, изменением стула и т.п.).
К какому врачу надо обращаться при зуде?
В случае локализованного зуда кожи следует обращаться к врачу-дерматологу. Иногда аллергическое происхождение зуда является несомненным; в этом случае рекомендуется посетить аллерголога-иммунолога. Женщинам при зуде в области половых органов требуется консультация гинеколога.
Если же зуд кожи является генерализованным, то в первую очередь следует обратиться к терапевту. Скорее всего, потребуется комплексное обследование, чтобы установить причину зуда.
Квалифицированный и опытные врачи "Семейного доктора" помогут Вам выявить причину зуда и назначат эффективный курс лечения.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
На сервисе СпросиВрача доступна консультация дерматолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!




Юлия, нет не пропадает. Становится все больше и больше. Просто зуд усиливается ночью и кажется во время стресса тоже

Посмотрела что вы принимали из лекарственных средств.
Фильтрум или Полисорб по 1 стол ложке 3 раза в сутки.
Цетеризин в таблетках по 1 в сутки, 10 дней.
Инъекции в/ м здесь необходимы, лучше обратиться к врачу очно для оценки Вашего состояния и контроля лечения!

Кристина, да. Был окситоцин и эпидуралка 2 дозы во время родов. Так же на 4 сутки была капельница окситоцина, чтобы вывести сгустки

На окситоцин крайне редко, но бывает лекарственнач токсикодермия. Как с молоком у вас? Не пропало надеюсь ещё? Постарайтесь сохранить гв хотя бы физически сцеживанием до облегчения, если есть прилив молока. Это лекарственнач токсикодермия. Вы сможете обратиться в стационар кожвендеспансера или вызвать скорую, чтобы вам поставили преднизолон или дексаметазон и ещё раз супрастин. Продолжать супрастин 3 дня, потом перейти на лоратадин или цетиризин. Наружно использовать акридерм мазь 2 раза в день.
На сервисе СпросиВрача доступна консультация дерматолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!




Здравствуйте! Это у вас фолликулит , воспаление волосяных фулликулов. Лечение наружно применять 1%-ный лосьон или гель с клиндамицином в течение 7–10 дней.

Причиной является несоблюдение личной гигиены, трение кожи об одежду, повышенное потоотделение , Небольшие повреждения кожи – царапины, порезы, расчесы ( например , после бритья)
Галимат, хожу в шортах по дому, гигиену соблюдаю, бритву я не использую вообще тем более на руках! После первых родов было тоже самое прошло через месяц! А после вторых держится уже два месяца и появляются новые

Причин там достаточно , в любом случае это занесение инфекции , поэтому и идёт такое воспаление + высыпания.
Галимат, подскажите пожалуйста! Возможно ли это на фоне моего плохого мазка отражаться? Сейчас пропила антибиотик вильпрлфен, пойду на повторный мазок! Вообщем я к тому что это грибковая инфекция и нужно все изнутри лечить ?

Может конечно . Возбудитель может быть бактериальным, грибковым, вирусным. Если грибковая инфекция то надо интраконазол принимать по 1 таблетке 2 раза в день 10 дней. А вы вместе с антибиотиков пробиотики пьете? Свечи какие назначали вагинально? В анализе , что именно лечите?
Галимат, да пила Аципол! Свечи не какие не ставила. фото анализа мазка прикрепила. посмотрите! Спасибо!

Это обычный мазок , у вас нет там грибковой инфекции , и антибиотики тут не показаны были. У вас немного воспаление и можно было просто свечи гексикон проставить по 1 свече вагильно 10 дней


Галимат, после родов выделения так и не остановились! Уже три месяца прошло! Выделения без запаха, в виде слизи! Немного темноватого цвета! Больше не какие анализы не сдавала!


Может скорее оттуда такие выделения ! Вам надо на ВПЧ сдать Анализ и сделать кольпоскопию с жидкостной цитологией.

Здравствуйте!Анастасия, это фолликулит - воспаление сально волосяных фолликулов.Возможно связано со снижением иммунитета.Проконтролируйте ОАК, нет ли анемии.
Гель"Циновит"- мыться вместо вашего геля для душа.Мыться только ладошкой, не мочалкой. Полотенцем не растирать кожу, а промакивать.Не лежать в ванной.Индивидуальное полотенце.Не спите с малышом в одной постели.
Крем "фуцидин" 2 раза в день.

Здравствуйте! Это обменный фолликулит.Возникает насыщен снижения иммунитета,что позволяет активизироваться местной флоре и вызывать ограниченные воспаления волосяных фолликулов.После родов организм перестраивается, происходит стресс иммунитета на фоне изменения гормонального статуса.Вам необходимо провести курс приёма поливитаминов с селеном,кожу простирайте салициловой кислотой

Здравствуйте Анастасия.
У Вас фолликулит + фолликулярный гиперкератоз.
Это заболевание кожи и ни как не связано с внутренними органами.
Для лечения используйте наружно раствор Зеркалин 2 раза в день на 10 дней + крем Цераве смягчающий 2 раза в день длительно.
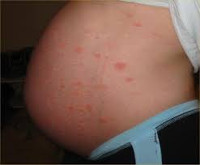
Дерматозы беременных — это группа специфических кожных заболеваний, которые возникают при гестации и спонтанно разрешаются после родов. Проявляются зудом, уртикарными, папулезными, везикулярными, буллезными, пустулезными высыпаниями, изменением цвета кожи. Диагностируются на основании данных иммунограммы, РИФ, ИФА, результатов гистологического исследования биоптата, биохимического анализа крови, посева отделяемого или соскоба. Для лечения применяются противогистаминные препараты, мембраностабилизаторы, топические и системные глюкокортикостероиды, эмоленты.
МКБ-10
Общие сведения
К категории дерматозов беременных относят четыре заболевания с кожными симптомами, ассоциированные с гестационным периодом и лишь в редких случаях проявляющиеся после родов, — атопический дерматит, пемфигоид, полиморфный дерматоз, акушерский холестаз. Только у 20% пациенток с атопическим дерматитом характерные расстройства выявлялись до беременности. Патологии диагностируются у 1,5-3% беременных женщин, как правило, имеющих наследственную предрасположенность к аллергическим реакциям и аутоиммунным заболеваниям. Общим отличительными особенностями, позволяющими объединить гестационные дерматозы в одну группу, являются доброкачественное течение, связь с периодом беременности, наличие зуда в клинической картине.

Причины
Этиология специфических поражений кожи, выявляемых при беременности, изучена недостаточно. Большинство специалистов в сфере акушерства связывают их с физиологической гормональной и иммунной перестройкой в период гестации. Определенную провоцирующую роль играют изменения, происходящие в коже, — растяжение соединительнотканных волокон, активация эккриновых потовых желез. Непосредственными причинами дерматозов считаются:
- Повышение активностиTh2. Изменения иммунитета у беременных направлены на предотвращение отторжения плода. Во время вынашивания ребенка уменьшается выработка гуморальных антител, угнетается активность Т-хелперов 1-го типа (Th1). Относительное усиление активности Т-хелперов 2-го типа стимулирует образование аллерген-специфических Ig-антител и пролиферацию эозинофилов, что становится предпосылкой для формирования или обострения атопического дерматита.
- Повреждение соединительной ткани. Увеличение объема живота, вызванное ростом беременной матки, сопровождается растяжением кожи и повреждением соединительнотканных волокон. Фрагменты коллагена и эластина могут восприниматься клетками иммунной системы как аллергены, что приводит к развитию локальной аутоиммунной реакции с появлением кожной сыпи. Подобные нарушения чаще наблюдаются при многоплодной беременности, значительном увеличении веса.
- Наследственная предрасположенность. Основой большинства специфических дерматозов, диагностируемых у беременных, являются аутоиммунные процессы. Зачастую атопические кожные заболевания имеют семейный характер и возникают в результате генетически обусловленной аллергической реакции на человеческий лейкоцитарный антиген A31 (HLA-А31), гаптоген HLA-B8, плацентарный антиген, имеющий сходство с коллагеном базальной мембраны кожных покровов (BPAG2, BP180).
Патогенез
Предположительно механизм развития дерматозов беременных обусловлен нарушением иммунной реактивности с развитием реакций гиперчувствительности Th2-типа, активацией тучных клеток и базофилов, выделяющих медиаторы воспаления. У 70-80% пациенток в ответ на стимуляцию плацентарным антигеном, фрагментами соединительнотканных волокон, другими аутоантигенами усиливается пролиферация Т-лимфоцитов 2 типа. Th2-клетки активно синтезируют интерлейкины 4 и 13, которые стимулируют образование IgE. Под действием иммуноглобулинов Е дегранулируются тучные клетки и базофилы, активируются макрофаги, возникает эффект множественной сенсибилизации. Дополнительно под влиянием интерлейкинов 5 и 9 дифференцируются и пролиферируют эозинофилы, что усугубляет атопический ответ.
В 15-20% случаев реакция вызвана не гиперпродукцией IgE, а влиянием провоспалительных цитокинов, гистамина, серотонина, других факторов. Под действием медиаторов, поступающих в межклеточное пространство, кожные сосуды расширяются, развивается эритема, ткани отекают, инфильтрируются Т-хелперами-2. В зависимости от выраженности воспалительных изменений наблюдаются зуд, папулезная, везикулезная, пустулезная сыпь. Определенное значение в патогенезе гестационных дерматозов, особенно атопического дерматита, имеет дисбаланс вегетативной нервной системы, проявляющийся высокой активностью холинэргических и α-адренергических рецепторов на фоне угнетения β-адренорецепторов. У пациенток, страдающих акушерским холестазом, раздражение кожи вызвано усиленной экскрецией и накоплением желчных кислот.
Классификация
Систематизация форм расстройства учитывает этиологические факторы, особенности патофизиологических изменений, клиническую картину заболевания. Выделяют следующие типы дерматозов беременных, которые отличаются распространенностью, кожной симптоматикой, вероятностью осложненного течения:
- Атопический дерматит. Составляет более половины случаев поражения кожи при гестации. Обусловлен усиленным Th2-ответом. В 80% случаев впервые диагностируется при беременности и в последующем никак не проявляется. Может быть представлен экземой, пруриго (почесухой) или зудящим фолликулитом беременных. Обычно эти формы дерматита сопровождаются дискомфортом, но не представляют угрозы для течения беременности.
- Полиморфный дерматоз беременных. Вторая по распространенности кожная патология гестационного периода (заболеваемость составляет 0,41-0,83%). Чаще выявляется в 3-м триместре у пациенток с многоплодной беременностью и у женщин с большой прибавкой веса. Связана с аутоиммунным ответом на повреждение коллагеновых волокон. Характеризуется зудом, полиморфной сыпью. Не влияет на вероятность осложнений при гестации.
- Внутрипеченочный холестаз (зуд) беременных. Наследственное заболевание, возникающее у 0,1-0,8% больных с генетическими дефектами аллелей HLA-B8 и HLA-А31. Зуд беременных обычно развивается в последнем триместре беременности. Вероятнее всего, дерматологические симптомы являются результатом раздражающего воздействия желчных кислот, циркулирующих в коже. Из всех гестационных дерматозов наиболее опасен в плане осложнений.
- Пемфигоид (герпес) беременных. Редкая аутоиммунная патология, распространенность которой составляет 0,002-0,025%. Аллергеном служит плацентарный антиген, вызывающий перекрестную реакцию на коллаген базальной кожной мембраны. Проявляется зудом, уртикарной, везикулезной сыпью. Возможно осложненное течение беременности, наличие высыпаний у новорожденного, рецидив заболевания при повторных гестациях.
Симптомы дерматозов беременных
Общими признаками гестационных заболеваний кожи являются зуд разной интенсивности, сыпь, изменение цвета кожных покровов. Клиническая симптоматика определяется видом дерматоза. Атопический дерматит чаще выявляется у первородящих беременных в 1-2 триместрах, может повторяться при последующих гестациях. Зудящие экзематозные и папулезные высыпания обычно локализованы на лице, шее, сгибательных поверхностях верхних и нижних конечностей, ладонях и подошвах, реже распространяются на живот. При зудящем фолликулите — редко встречающемся варианте атопического дерматита — на верхней части спины, груди, руках, плечах, животе возникает угревая сыпь, представленная множественными папулами и пустулами размерами 2-4 мм, расположенными в основании волосяных фолликулов.
Признаки полиморфного дерматоза появляются у первородящих пациенток в III триместре, реже — после родов. Зудящие красные папулы, бляшки, пустулы вначале образуются на коже живота, в том числе над растяжками, после чего могут распространяться на грудь, плечи, ягодицы, бедра, однако практически никогда не поражают слизистые, кожу возле пупка, на лице, подошвах, ладонях. Диаметр отдельных элементов составляет 1-3 мм, возможно формирование сливных полициклических очагов.
Уртикарная, везикулезная, буллезная сыпь у беременных с пемфигоидом возникает на 4-7 месяце, изначально локализуется в околопупочной области, затем обнаруживается на груди, спине, конечностях. При повреждениях пузырьков и волдырей появляются эрозии, корки. Часто элементы высыпаний сгруппированы. С каждой последующей гестацией пемфигоидный дерматоз начинается раньше, сопровождается более выраженной симптоматикой.
Отличительными особенностями внутрипеченочного холестаза являются первичный характер интенсивного кожного зуда и пожелтение кожи, выявляемое у 10% беременных. Зудящие ощущения обычно возникают остро на ладонях, подошвах, постепенно распространяясь на живот, спину, другие части тела. Сыпь, как правило, вторичная, представлена расчесами (экскориациями), папулами. Чаще всего клинические признаки заболевания определяются в 3 триместре.
Осложнения
Вероятность осложненного течения зависит от вида заболевания. В большинстве случаев дерматозы беременных повторяются при следующих гестациях. Наиболее благоприятным является атопический дерматит, который не провоцирует развитие акушерских осложнений и не оказывает влияния на плод. Однако в отдаленном периоде дети, матери которых страдали этим дерматозом, более склонны к атопическим кожным заболеваниям. При полиморфном дерматозе возможно преждевременное рождение ребенка с маленькой массой. В связи с трансплацентарным переносом антител у 5-10% детей, выношенных женщинами с пемфигоидом беременных, выявляются транзиторная папулезная и буллезная сыпь.
При этом дерматозе также возрастает риск развития фетоплацентарной недостаточности, гипотрофии плода, преждевременных родов, послеродового тиреоидита и диффузного токсического зоба у пациентки, рецидива заболевания при приеме оральных контрацептивов и в период месячных. Зуд беременных может осложниться преждевременными родами, попаданием мекония в амниотическую жидкость, внутриутробным дистрессом, антенатальной гибелью плода вследствие токсического действия высоких концентраций желчных кислот. Из-за нарушения всасывания витамина К при внутрипеченочном холестазе чаще страдают процессы коагуляции, возникают послеродовые кровотечения.
Диагностика
Несмотря на выраженные клинические симптомы, постановка правильного диагноза при дерматозе беременных часто затруднена из-за неспецифичности высыпаний, которые могут наблюдаться при многих кожных болезнях. В пользу гестационного происхождения патологии свидетельствует ее возникновение в период беременности, отсутствие признаков микробного поражения, этапность развития элементов сыпи, их распространения по коже. В диагностическом плане наиболее информативны:
- Определение содержания антител. Для атопических дерматитов характерно повышение содержания IgE — специфического маркера аллергических реакций. При герпесе беременных в крови пациенток увеличивается содержание антител IgG4, у всех больных в ходе прямой иммунофлуоресценции определяется отложение комплемента 3 вдоль базальной мембраны, которое иногда сочетается с осаждением IgG. С помощью ИФА выявляются противоколлагеновые антитела, характерные для пемфигоида.
- Исследование биоптата кожи. Результаты гистологических исследований более показательны при пемфигоидном и полиморфном дерматозах. В обоих случаях наблюдается отек дермы, периваскулярное воспаление с инфильтрацией тканей лимфоцитами, эозинофилами, гистиоцитами. Для герпеса беременных патогномоничны субэпидермальные пузыри, для полиморфного дерматоза — эпидермальный спонгиоз. Патогистологические изменения при атопическом дерматите и зуде беременных менее специфичны.
- Биохимический анализ крови. Стандартным методом диагностики акушерского холестаза является исследование пигментного обмена. Из-за нарушенного оттока желчи в крови определяется высокий уровень желчных кислот. У 10-20% беременных с тяжелым течением дерматоза возрастает содержание билирубина. В 70% случаев увеличивается активность печеночных ферментов, особенно АЛТ и АСТ. При остальных гестационных дерматозах биохимические показатели крови обычно не нарушены.
Для исключения бактериального и грибкового поражения рекомендован посев соскоба или отделяемого высыпаний на микрофлору, люминесцентная диагностика. Дифференциальный диагноз осуществляется между различными видами гестационных дерматозов, исключаются чесотка, лекарственная токсидермия, диффузный нейродермит, герпетиформный дерматит Дюринга, себорея, акне, микробный фолликулит, экзема, гепатит и другие заболевания печени. К обследованию пациентки привлекается дерматолог, по показаниям — инфекционист, невропатолог, гастроэнтеролог, гепатолог, токсиколог.
Лечение дерматозов беременных
Возникновение гестационных поражений кожи обычно не становится препятствием для продолжения беременности. Хотя такие дерматозы сложно поддаются лечению из-за постоянного присутствия провоцирующих факторов, правильный подбор препаратов позволяет существенно уменьшить клиническую симптоматику. Схему лечения подбирают с учетом срока беременности, интенсивности зуда, вида и распространенности сыпи. Для медикаментозной терапии обычно используют:
- Антигистаминные препараты и мембраностабилизаторы. Благодаря блокированию гистаминовых рецепторов подавляют воспалительный процесс, уменьшают зуд и высыпания. Назначаются с осторожностью из-за возможного воздействия на плод, особенно в 1 триместре. Предпочтительны противогистаминные средства 2-3 поколения.
- Кортикостероиды. Из-за выраженного противовоспалительного действия эффективны всех гестационных дерматозах, кроме зуда беременных. Обычно применяются в виде топических форм. При тяжелом течении пемфигоида, полиморфного дерматоза, атопического дерматита допустимы короткие курсы системных глюкокортикоидов.
- Эмоленты. Используются в качестве вспомогательных средств для восстановления поврежденного эпидермиса. Увлажняют и смягчают кожу, восстанавливают межклеточные липидные структуры, ускоряют регенерацию. Большинство эмолентов не имеют противопоказаний для назначения беременным с дерматозами.
- Урсодезоксихолевая кислота. Назначается при лечении внутрипеченочного холестаза. Воздействует на кальций-зависимую α-протеинкиназу гепатоцитов, снижая концентрацию токсичных фракций желчных кислот. За счет конкурентного взаимодействия тормозит их всасывание в кишечнике. Усиливает отток желчи.
Беременность при гестационных дерматозах обычно завершается в срок естественными родами. Досрочное родоразрешение рекомендовано только при тяжелом акушерском холестазе с возникновением угрозы для плода. Роды стимулируются на сроках с высокими показателями выживаемости новорожденных. Кесарево сечение выполняется только при наличии акушерских показаний.
Прогноз и профилактика
Прогноз для матери и плода при дерматозах беременных обычно благоприятный. Выбор правильной тактики ведения гестации и мониторинг состояния ребенка позволяет избежать осложнений даже в сложных случаях холестаза. Специальные меры профилактики дерматозов отсутствуют. Пациенткам, перенесшим гестационное поражение кожи при предыдущей беременности, необходимо до 12-недельного срока стать на учет в женской консультации, регулярно наблюдаться у акушера-гинеколога и дерматолога, исключить контакты с пищевыми, производственными, бытовыми аллергенами, контролировать набор веса. Рекомендованы замена синтетического белья натуральным, тщательный гигиенический уход и увлажнение кожных покровов.
1. Дерматозы беременных/ Коробейникова Э.А., Чучкова М.В.// Здоровье, демография, экология финно-угорских народов. – 2011 - №2.
3. Взгляд на проблему специфических дерматозов беременных/ Хачикян Х.М., Карапетян Ш.В.// Клиническая дерматология и венерология.- 2014 - №6.
4. Специфичные для беременности дерматозы/ Уайт С., Филипс Р., Нэйл М., Келли Е.// Skin Therapy Letter – 2014 – 19 (№5).

Гормональные изменения, произошедшие после родов, приводят к развитию ряда нетипичных состояний для организма, одно из которых - крапивница.
Что такое крапивница после родов?
Аллергены и гормональные изменения способствуют выделению в кровь белка под названием гистамин. В результате иммунная система дает реакцию в виде покраснения кожи и ощущения зуда на различных частях тела.
Крапивница после родов - нормальное явление?
Крапивница встречается практически у каждой пятой рожавшей женщины. Это состояние кожи возникает в разное время и обычно появляется на руках, спине, ногах.
Каковы причины возникновения крапивницы после родов?
Вот некоторые причины, которые могут привести к появлению у женщины после родов крапивницы:
- укусы насекомых;
- гормональные изменения после родов;
- стресс;
- проблемы со здоровьем (например, острые заболевания щитовидной железы);
- воздействие интенсивного солнечного света, жары или очень холодного климата;
- условия окружающей среды как снаружи так и внутри дома;
- некоторые лекарственные препараты;
- некоторые продукты или добавки в пище.
Каковы симптомы крапивницы после беременности?
Вот некоторые симптомы крапивницы, на которые стоит обратить внимание:
- чешуйчатая кожа;
- ощущение зуда;
- болезненный отек;
- побеление кожи, когда участки кожи становятся очень бледными или белыми;
- рельефные рубцы на коже.
В некоторых случаях крапивница после родов может привести к осложнениям, опасным для жизни, - анафилактическому шоку, при котором человек не может дышать.
Как лечить крапивницу после родов?
Точного лечения послеродовой крапивницы не существует, но вы можете попробовать следующее:
Пейте много воды и увеличивайте потребление жидкости.
Ощущение жжения можно снять с помощью крема или лосьона. Проконсультируйтесь с врачом о наиболее эффективных средствах.
Поскольку стресс - это фактор, который играет определенную роль в возникновении крапивницы, необходимо стараться медитировать и отдыхать как можно больше.
Если вы можете получить помощь, это позволит вам больше времени отдыхать и, в свою очередь, с большей отдачей заботиться о ребенке и о себе.
4 домашних средства, которые помогут избавиться от крапивницы после родов
Вот естественные и безопасные средства, которые можно попробовать в домашних условиях для борьбы с крапивницей после родов.
1. Овсянка
Благодаря своим противовоспалительным свойствам овсянка помогает успокоить кожу и снять зуд и отечность.
Возьмите салфетку из микрофибры и положите в нее одну чашку овсянки. Замочите в миске с горячей водой примерно на 15 минут, а затем добавьте в ванну. Принимайте ванну в течение 15 минут один раз в день.
Убедитесь, что температура воды не слишком высокая, так как она может еще больше раздражать кожу.
2. Холодный компресс
Предотвратить увеличение гистамина можно за счет сокращения кровеносных сосудов. Холодный компресс обеспечит облегчение от воспаления, зуда и отека.
Используйте полотенце или ткань из микрофибры, чтобы обернуть несколько кубиков льда и положить на пораженный участок. Прикладывайте к коже 3-4 раза в день Также рекомендуется принять холодную ванну или душ.
3. Гель алоэ вера
Алоэ вера невероятно эффективна для заживления и улучшения состояния кожи.
Свежий гель алоэ вера следует нанести на пораженные участки кожи и оставить примерно на 20 минут, после чего смыть холодной водой. Это можно делать несколько раз в день.
4. Яблочный уксус
Яблочный укусус обладает антигистаминными свойствами и снимает воспаление.
Смешайте яблочный уксус с водой в равных количествах и протрите ватным диском пораженный участок кожи. Делайте это дважды в день.
Как долго длится крапивница после родов?
Это состояние обычно проходит примерно через 6-8 недель. При должном уходе крапивница может исчезнуть и через меньшее количество времени.
Крапивница после родов и грудное вскармливание
Единственное, что беспокоит большинство матерей, страдающих от крапивницы, - это воздействие, которое она может оказать на грудное вскармливание, и риски, с которыми может столкнуться ребенок после употребления молока.
Антигистаминные препараты, содержащие лоратадин и фексофенадин, считаются безопасными: исследования показали, что воздействие этих медикаментов на грудных детей минимально.
В любом случае перед приемом любого лекарства необходимо проконсультироваться с врачом.
Читайте также:

