После как почешу кожу появляются пупырышки
Обновлено: 17.04.2024
В обзоре приводятся современные сведения по диагностике и терапии дермографической крапивницы (ДК). Антигистаминные препараты 2-го поколения являются средствами выбора для терапии ДК. К возможным альтернативным и потенциально эффективным средствам относят
The overview gives the modern data on diagnostics and therapy of dermographic nettle rash (DNR). 2nd generation antihistamin preparations are choice options for DNR therapy. Omalizumab and phototherapy are considered alternative and potentially effective preparations.
Хроническая крапивница сопровождается появлением зудящих волдырей и/или ангиоотеков в течение более 6 недель. Она может быть спонтанной или индуцированной. К последней относятся симптоматический/уртикарный дермографизм (син. urticaria factitia, механическая крапивница, дермографическая крапивница (ДК)), холодовая, отсроченная от давления, солнечная, тепловая, холинергическая, контактная крапивница и вибрационный ангиоотек.
В широком понимании дермографизм — это локальная реакция сосудов кожи в виде полос разного (обычно красного или белого) цвета на месте штрихового механического раздражения кожи. Изменение цвета кожи в месте механического воздействия при дермографизме обусловлено реакцией (спазмом или расширением) артериальных и венозных сосудов кожи.
Говоря о дермографизме по отношению к крапивнице, подразумевается состояние, при котором зуд и волдыри возникают в течение нескольких минут после механического раздражения кожи, например, тупым предметом или одеждой. Принято разделять дермографизм на уртикарный, т. е. симптоматический с развитием реакции «волдырь–эритема–зуд» в области раздражения кожи, и неуртикарный (белый, красный и черный).
Отдельно рассматривается простой дермографизм, который возникает у 2–5% здоровых лиц в ответ на значительное (среднее и сильное) механическое раздражение кожи в виде эритемы и волдырей в области контакта. Несмотря на отсутствие зуда (важный диагностический признак состояния), реакция может быть достаточно заметной. Предполагают, что такой ответ связан с физиологической гиперреакцией кожи. Лечение в данном случае, как правило, не требуется.
В отличие от простого дермографизма при ДК практически всегда наблюдаются как зуд, так волдыри и эритема, а для появления реакции часто требуется раздражение кожи слабой силы.
ДК считается самой частой формой индуцированной крапивницы с распространенностью 4,2–17% и средней продолжительность около 6 лет. ДК наиболее часто встречается в молодом возрасте, может протекать вместе с другими видами заболевания, например хронической спонтанной крапивницей, и может приводить к значительному снижению качества жизни.
Как и при других видах крапивницы, патогенез ДК связан с дегрануляцией тучных клеток и высвобождением биологически активных веществ, в первую очередь гистамина, что приводит к симптомам заболевания. В настоящее время предполагается, что к дегрануляции тучных клеток приводит образование антигена («аутоаллергена»), выделяющегося при механической стимуляции кожи, что вызывает образование специфических IgE-антител, направленных против этого антигена. Обсуждается роль IgG/IgM-антител.
ДК, как правило, носит идиопатический характер. В других случаях заболевание может возникать в преходящей непродолжительной форме после приема некоторых лекарств, например пенициллина и фамотидина, при чесотке, мастоцитозе, дерматомиозите, травмах, например от кораллового рифа, в местах укуса/ужаления насекомых.
ДК проявляется в виде типичных волдырей и зуда, повторяющих след раздражающего объекта. Проявления реакции нарастают в течение 5–10 мин после воздействия стимула и разрешаются за 30–60 мин (рис. 1). Иногда пациент может жаловаться на выраженный зуд даже при отсутствии видимых высыпаний и отеков на коже. Волдыри могут быть различной формы: продолговатыми, линейными, квадратными, в форме бриллианта и т. п. Часто высыпания появляются в местах трения, сдавления одеждой (например, нижним бельем), при ношении часов, носков, а также вокруг пояса и иногда при купании под душем или при последующем вытирании полотенцем. Прикосновение к лицу, расчесывание, трение слегка зудящих век или губ могут приводить к дермографическому ангиоотеку.
_575.jpg)
Диагностика
Для подтверждения диагноза необходимо провести провокационный тест. Желательно, чтобы пациент прекратил прием антигистаминных препаратов (АГП) не менее чем за 2–3 дня до исследования.
Для точной диагностики дермографизма применяется откалиброванный инструмент — дермографометр. Он имеет вид ручки со стальным гладким наконечником 0,9 мм в диаметре (рис. 2). Давление на наконечнике можно изменять с помощью поворота винта на верхушке инструмента. Значения шкалы от 0 до 15 равны соответствующим значениям давления наконечника от 20 до 160 г/мм 2 .
С помощью дермографометра осуществляется штриховое раздражение кожи в области верхней части спины в виде трех параллельных линий (до 10 см длиной) с давлением 20, 35 и 60 г/мм2 соответственно. Положительный результат в случае ДК будет появляться в области провокации в течение 10–15 мин в виде линейных зудящих волдырных высыпаний и эритемы при давлении 36 г/мм 2 (353 кПа) или менее. Уртикарная реакция без зуда при провокации 60 г/мм 2 (589 кПа) или более свидетельствует о простом дермографизме. Результат оценивается через 10 мин после тестирования.
Когда дермографометр недоступен, тест можно провести, используя любой гладкий тупой предмет, например шариковую ручку или деревянный шпатель (рис. 3). Комбинация зуда, волдыря и эритемы подтверждает диагноз. Недавно был разработан новый прибор для провокационного тестирования — FricTest®. Этот простой и недорогой инструмент позволяет достоверно подтвердить диагноз ДК.
.jpg)
Обзор современных методов лечения
После установления диагноза нужно объяснить пациенту механизм развития заболевания, рекомендовать исключение провоцирующих факторов, таких как механическое раздражение кожи, и уточнить возможность снижения выраженности стресса, тревожности.
Гистамин — главный медиатор, который участвует в развитии симптомов ДК, поэтому заболевание обычно хорошо поддается терапии антигистаминными препаратами (АГП), как и другие формы крапивницы. Цель лечения — снизить выраженность зуда и высыпаний, насколько это возможно, хотя даже на фоне терапии незначительные эритема и зуд могут сохраняться.
Желательно начинать терапию со стандартных суточных доз неседативных АГП 2-го поколения (препараты выбора), от применения которых в большинстве случаев наблюдается хороший эффект. Schoepke и соавт. отметили улучшение течения ДК у более 49% больных, получающих АГП. Препараты можно назначать на несколько месяцев, если заболевание течет длительно, или по потребности при эпизодическом появлении симптомов. Поскольку зуд, как правило, усиливается в определенное время суток, чаще к вечеру, можно рекомендовать прием антигистаминного препарата за 1 ч до его пика, в т. ч. АГП 1-го поколения, обладающих седативным эффектом, таких как гидроксизин. При более тяжелом течении заболевания возможно применение off-label высоких суточных доз АГП (в этом случае препараты назначаются с интервалом 12, а не 24 ч). Может потребоваться комбинация двух и более АГП.
Дополнительный эффект может появиться при добавлении к лечению блокаторов Н2-рецепторов гистамина, таких как ранитидин, фамотидин или циметидин. Тем не менее, эффективность такого лечения показана не во всех исследованиях.
Омализумаб, моноклональные анти-IgE-антитела успешно применяли для лечения больных индуцированной крапивницей, включая ДК, в дозе 150–300 мг. Многие пациенты отметили полное разрешение симптомов заболевания в течение нескольких дней после первой инъекции. Значимых побочных эффектов выявлено не было.
Есть положительный опыт применения кетотифена. В отдельных исследованиях ученые отметили эффективность ультрафиолетового облучения и ПУВА-терапии. Тем не менее, у большинства пациентов улучшение было кратковременным и симптомы ДК возобновлялись через 2–3 дня после прекращения фототерапии.
Lawlor и соавт. не отметили значимого улучшения течения ДК при лечении блокатором кальциевых каналов нифедипином.
Эффективность антилейкотриеновых препаратов, циклоспорина и в/в иммуноглобулина, которые применяются при других видах крапивницы, пока неизвестна.
Заключение
Таким образом, ДК может приводить к снижению качества жизни, но не является жизнеугрожающим заболеванием и имеет благоприятный прогноз. Диагноз заболевания выставляется на основании клинической картины и результатов провокационных тестов. При отсутствии видимой причины ДК важно подобрать и продолжать адекватную терапию до наступления спонтанной ремиссии. Препаратами выбора являются АГП 2-го поколения с возможным увеличением их дозы и/или назначением альтернативного лечения (например, омализумаб, блокаторы Н2-рецепторов гистамина) в устойчивых и тяжелых случаях. Необходимы дальнейшие исследования для разработки патогенетически обоснованных методов лечения ДК.
Литература
- Zuberbier T., Aberer W., Asero R., Bindslev-Jensen C., Brzoza Z., Canonica G. W., Church M. K., Ensina L. F., Gimenez-Arnau A., Godse K., Goncalo M., Grattan C., Hebert J., Hide M., Kaplan A., Kapp A., Abdul Latiff A. H., Mathelier-Fusade P., Metz M., Nast A., Saini S. S., Sanchez-Borges M., Schmid-Grendelmeier P., Simons F. E., Staubach P., Sussman G., Toubi E., Vena G. A., Wedi B., Zhu X. J., Maurer M. The EAACI/GA (2) LEN/EDF/WAO Guideline for the definition, classification, diagnosis, and management of urticaria: the 2013 revision and update // Allergy. 2014; 69: 868–887.
- Донцов Р. Г., Урываев Ю. В. Дермография у здоровых: зависимость типов реакций кожных сосудов от силы раздражения // Рос. физиол. журн. 2006: 232–237.
- Taskapan O., Harmanyeri Y. Evaluation of patients with symptomatic dermographism // J Eur Acad Dermatol Venereol. 2006; 20: 58–62.
- Breathnach S. M., Allen R., Ward A. M., Greaves M. W. Symptomatic dermographism: natural history, clinical features laboratory investigations and response to therapy // Clin Exp Dermatol. 1983; 8: 463–476.
- Silpa-archa N., Kulthanan K., Pinkaew S. Physical urticaria: prevalence, type and natural course in a tropical country // J Eur Acad Dermatol Venereol. 2011; 25: 1194–1199.
- Humphreys F., Hunter J. A. The characteristics of urticaria in 390 patients // Br J Dermatol. 1998; 138: 635–668.
- Kozel M. M., Mekkes J. R., Bossuyt P. M., Bos J. D. The effectiveness of a history-based diagnostic approach in chronic urticaria and angioedema // Arch Dermatol. 1998; 134: 1575–1580.
- Schoepke N., Mlynek A., Weller K., Church M. K., Maurer M. Symptomatic dermographism: an inadequately described disease // J Eur Acad Dermatol Venereol. 2015; 29: 708–712.
- Zuberbier T., Grattan C., Maurer M. Urticaria and Angioedema // Dordrecht: Springer. 2010: 1 online resource (156 p.).
- Horiko T., Aoki T. Dermographism (mechanical urticaria) mediated by IgM // Br J Dermatol. 1984; 111: 545–550.
- Grimm V., Mempel M., Ring J., Abeck D. Congenital symptomatic dermographism as the first symptom of mastocytosis // Br J Dermatol. 2000; 143: 1109.
- Rahim K. F., Dawe R. S. Dermatomyositis presenting with symptomatic dermographism and raised troponin T: a case report // J Med Case Rep. 2009; 3: 7319.
- Колхир П. В. Крапивница и ангиоотек. М.: Практическая медицина, 2012.
- James J., Warin R. P. Factitious wealing at the site of previous cutaneous response // Br J Dermatol. 1969; 81: 882–884.
- Borzova E., Rutherford A., Konstantinou G. N., Leslie K. S., Grattan C. E. Narrowband ultraviolet B phototherapy is beneficial in antihistamine-resistant symptomatic dermographism: a pilot study // J Am Acad Dermatol. 2008; 59: 752–757.
- Schoepke N., Abajian M., Church M. K., Magerl M. Validation of a simplified provocation instrument for diagnosis and threshold testing of symptomatic dermographism // Clin Exp Dermatol. 2015; 40: 399–403.
- Колхир П. В., Кочергин Н. Г., Косоухова О. А. Антигистаминные препараты в лечении хронической крапивницы: обзор литературы // Лечащий Врач. 2014: 25.
- Boyle J., Marks P., Gibson J. R. Acrivastine versus terfenadine in the treatment of symptomatic dermographism — a double-blind, placebo-controlled study // J Int Med Res. 1989; 17 Suppl 2: 9B-13B.
- Matthews C. N., Boss J. M., Warin R. P., Storari F. The effect of H1 and H2 histamine antagonists on symptomatic dermographism // Br J Dermatol. 1979; 101: 57–61.
- Sharpe G. R., Shuster S. In dermographic urticaria H2 receptor antagonists have a small but therapeutically irrelevant additional effect compared with H1 antagonists alone // Br J Dermatol. 1993; 129: 575–579.
- Metz M., Altrichter S., Ardelean E., Kessler B., Krause K., Magerl M., Siebenhaar F., Weller K., Zuberbier T., Maurer M. Anti-immunoglobulin E treatment of patients with recalcitrant physical urticaria // Int Arch Allergy Immunol. 2011; 154: 177–180.
- Vieira Dos Santos R., Locks Bidese B., Rabello de Souza J., Maurer M. Effects of omalizumab in a patient with three types of chronic urticaria // Br J Dermatol. 2014; 170: 469–471.
- Metz M., Ohanyan T., Church M. K., Maurer M. Retreatment with omalizumab results in rapid remission in chronic spontaneous and inducible urticaria // JAMA Dermatol. 2014; 150: 288–290.
- Cap J. P., Schwanitz H. J., Czarnetzki B. M. Effect of ketotifen in urticaria factitia and urticaria cholinergica in a crossover double-blind trial // Hautarzt. 1985; 36: 509–511.
- Logan R. A., O’Brien T. J., Greaves M. W. The effect of psoralen photochemotherapy (PUVA) on symptomatic dermographism // Clin Exp Dermatol. 1989; 14: 25–28.
- Lawlor F., Ormerod A. D., Greaves M. W. Calcium antagonist in the treatment of symptomatic dermographism. Low-dose and high-dose studies with nifedipine // Dermatologica. 1988; 177: 287–291.
О. Ю. Олисова, доктор медицинских наук, профессор
Н. Г. Кочергин, доктор медицинских наук, профессор
О. А. Косоухова,
П. В. Колхир 1 , кандидат медицинских наук
ГБОУ ВПО Первый МГМУ им. И. М. Сеченова МЗ РФ, Москва
У меня в течении двух недель происходит следующая ситуация, зачешется и потом появляются 2-3 прыщика или пузырька, белого цвета, диаметром от 5мм до 1 см. И где-то мин.15-20 и потом успокаивается, а примерно через три часа (я точно не замерял, где-то так) все это проходит как-будто ничего не было. Раньше в 2006г пару раз такое было (но тогда один всего прыщик выходил) подумал что меня кто-то укусил, какой-нибудь жучок, перерыл всю кровать но никого не нашел. А сейчас уже вот 2 недели продолжается такое. Что это может быть за гадость и как ее вывести? Снимки могу прислать. Спасибо
Теги: после чесания появляется сыпь, после чесания появляются красные пятна, при чесании появляются пупырышки
Похожие и рекомендуемые вопросы
Не забывайте оценивать ответы врачей, помогите нам улучшить их, задавая дополнительные вопросы по теме этого вопроса.
Также не забывайте благодарить врачей.
Добрый День. Проблема: Чешется какой либо участок кожи (ноги бедра или руки) и после того как я почешу появляются сразу 3 прыща на этом месте (и так везде по 3 штуки). И жутко чешется, через минут 15-20 проходит если не чесать, но уплотнение сохраняется под кожей. Если почесать опять набухает.если кожу натянуть, то видно что эти уплотнения белые. Если не чесать несколько дней, то постепенно все симптомы проходят. Что бы это могло быть? Заранее спасибо!
Вот такое иногда может высыпать похоже на крпивницу но точно не знаю. Резко чесаться начинает ни с того ни с сего и после это, стараюсь не чесать и проходит через минут 10-15. Такое уже лет 5 может, бывает на руке или на ноге высыпет и проходит.
Добрый день, при таких жалобах можно говрить про хроническую крапивницу. Вам необходимо посетиь аллерголога для проведения соответствующих обследований.
А кожа вокруг почему красная, загар? Если это появилось после нахождения на солнце, то весьма вероятно, что это фотодерматоз. В любом случае наружно гель Финестил
Началось неделю назад покраснения на лице пятнами с красными капиллярами то выйдет то пройдет начала ужасно зудется голова если не чешешь проходит без прыщей чешется затем в другом месте например на запястьях или на ногах на плечах иногда на рудях ччто немного надавит из одежды под одеждой и высыпит ночью из одежды только нижнее белье чешется тогда под ним почти не сплю когда что то делаю то ли отвлекаюсь то ли что забываю
Здраствуйте в меня месяц назад на руке появились водяние прищики в одном месте 1см на 2см. Они иногда чешутся и кожа там сухая. Что ето может быть?
Здраствуйте, Подскажите пожалуйста что это за пятна с неделю назад начали выскакивать и проподать и только на руках. Может ли это быть от одежды много времени в ней провожу
Добрый день! С детства после того как потрогаю кожу, умоюсь или почешу появляются красные пятна, маленькие волдырики. Аллерголог сказал что это хроническая крапивница и она не лечится. Подскажите есть ли какое нибудь средство, которое может помочь.
Здравствуйте, у меня Вот какой вопрос, недели две назад у меня вышел маленький воденистый прыщик, потом он лопнул и стала с каждым днем увеличиваться болячка очень чешится и шелушится. Вчера я обнаружила еще воденистые прыщи на руках они зачесались я почесала и они лопнули но не пошли дальше так как намазала ацекловиром. В больницу не могу к сожалению пойти так как сежу с груднечком дома. Скажите пожалуйста что это может быть. Фото отправлю
Добрый день, на 4й день на отдыхе появилась сыпь, которая прошла только частично (4 дня как уже вернулась домой). Сыпь периодически чешется. И на теле, если какое либо место почесать тоже высыпает сыпь. Что делать? На фото видно, что часть уже прошла. Заранее спасибо за ответ!
Здравствуйте. Приношу свои извинения, были проблемы с интернетом, сейчас все разрешилось. Похоже на фотодерматоз.
как теперь?
Добрый день! У меня примерно неделю назад появились прыщики, когда их почешешь, прыщей становиться больше, но потом проходит через минут 15. Что делать помогите?
Богдан, добрый вечер.
У Вас очень выражен дермаграфизм кожи, это видно по фото. Увлажняйте кожу Мустела крем для раздраженной кожи.
Добрый день. Уже 3-4 дня появился зуд на коже. В основном на плечах и плечевом поясе. Однако иногда зуд появляется на руках, ногах, голове, животе. Короче говоря почти по всему телу. При этом на плечах есть прыщики. Зуд как регулярный, так и вообще отсутствует. Ночью пропадает вовсе. Сегодня зачесалась кисть. После того как почесал появились прыщики как после ожогом крапивы. На фото видно плохо, т. к. пропали они буквально через 10 мин после появления. Принимают супрастин, но помогает не особо. Что это может быть? Крапивница? И как с этим бороться? Спасибо большое. P. s.: аллергии никогда не было.
Здравствуйте Андрей, это проявления аллергического дерматита, что именно без осмотра не скажу, может и крапивница. Вам необходимо определить чем вы спровоцировали это состояние, продолжать принимать супрастин, сорбенты, строжайшая гипоаллергенная диета. Обратитесь на очный прием.
Уже несколько дней так, безумно чешется!
Все полностью покрыто мелкими-мелкими пузыриками.
А после того, как почешешь, этих "пузыриков"становится больше.
Что это? Как лечить?
(плохо видно на фото)
Здравствуйте Маргарита, это проявление аллергического дерматита, сейчас вам необходима строгая гипоаллергенная диета, крем элоком, таблетки супрастин, атоксил. Если через пару дней не будет легче, обратитесь на очный приём. Проанализируйте, что могло это вызвать.
У меня ночью зачесалась нога, на утро я проснулась и обнаружила волдырь. В течение дня я заметила, что на шее и под ключицей тоже волдыри, такие припухлости, как от укуса комара, они стали чесаться, затем и на плече обнаружила, а потом оказалось, что и на задней части бедра. На следующий день они распространились до красных пятен, один даже диаметром 4 см. Кровать обсмотрела-никого не обнаружила, даже обработала от клопов и всяких живностей. Не знаю что делать. Помогите, пожалуйста.
Здравствуйте Маргарита, у вас проявления крапивницы. Такие элементы могут появляться не только от укусов насекомых, но и провоцироваться какими-то бытовыми моментами и пищевыми продуктами. Проанализируйте ситуацию. Можете начать принимать сорбенты и супрастин. Если не будет существенного облегчения, обратитесь очно на приём.
Здравствуйте! Неделю назад появился первый прыщик на руке. Думала укус так так с точкой по серединке как от укола. Перевернула всю кровать, все перестирала, пропылесосила, ничего нет. Но прыщики появляться, по одному два в день, после почесывания. Появляются на руках, в районе ключицы, внутренней стороне бедра. Потом расползаются до размера пятака. Есть небольшая припухлость. Когда сходит напоминает место "засоса". Фенестил не помогает. Чешется но не сильно. Не чешу. Что делать?
Марина, добрый день.
У вас инфильтративные изменения в месте укуса.
Хорошо продизенфицируйте квартиру. А еще лучше сходите в СЭС они расскажут.
Наружно Бетаметазон крем 2 раза в день.
На ночь внутрь Адаптол 500 мг 14 дней
Добрый день! У моей матери появляется сначала зуд, потом на том месте прыщ, который при чесании мокнет. И постепенно распространяется по всему телу, кроме головы. Передается от одного человека к другому. Пробовала пить ацикловир и мазала зеленкой, пропила 5 дней, новые высыпания прекратились. Через неделю начались опять высыпания. Не подскажите что то может быть и чем можно вылечить?
Здравствуйте! Посоветуйте, пожалуйста, что делать. Уже 3 недели, как начали появляться на ногах и руках единичные красные прыщики и чесаться. Причём подолгу потом не проходят. Села на диету, исключила аллергенные продукты- не помогает. На что они похожи, что это может быть? Мне 51 год.
Живу в квартире. Есть собака, живёт с нами уже 5 лет. Фото никак не могу добавить, не принимает сайт.
Добрый день. Такая проблема, год назад началась изжога с сильным вздутием живота.
Пошел в поликлинику пропил 2 недели квамател и хайрабезол. Не помогло. Затем месяц париет и маалокс, тоже самое. В низу живота в левой части как будто насосом накачано было и запор. В квок слизь с кровью. Выписали альфанормикс тримедад и нормофлорин-д. Отправили к колопроктологу, сделали колоноскопию все ОК, даже лечение не назначили. После колоноскопии на следующий день вышел гельм 40см примерно.
Нашел платного гельминтолога и тут началось еще хуже. Первый курс: пирантел 2 таблетки в день три дня, хофитол и белый уголь 2 недели, растительные клизмы.
Второй курс: вермокс 2 таблетки 7 дней, белый уголь, хофитол 2 недели, зиртек во время приема вермокс.
После интронизации 7 дней.
После промытого через день в горле как будто холодное съел и изжога. Пошел опять к врачу.
Последний курс
Фурозолидон-2 таблетки 3 раза в день 7 дней,
Цинк пиколинат-1 таблетка в день 3 недели,
Фестал-1 таблетка 3 раза в день 3 недели,
Тримедад-1 таблетка 3 раза в день 3 недели.
Омез-1 капсула 2 раза в день 2 недели.
Последний курс не допил, пропил 1,5 недели.
Начался зуд и выскакивают водными, которые потом раскрываются в красные пятна. В первый день опухоли локти, колени и плечи, да так что тряпку приходилось мочить чтобы зуд снять. Пошел в поликлинику выписали уколы,
Дексаметазон 4+2 супрастин.
Колю уже третий день. Старые пятна проходят, а новые опять выступают. И сильная слабость. Что это может быть. Если не чесать вроде ничего не появляется, но как только потрешь любую часть тела сразу высыпания. Помогите пожалуйста.
Добрый день.
Вам нужно обращаться не к дерматологу а к тем врачам которые вам выписывали гору лекарств, так как это все осложнение
На теле начали появляться прыщики (на плечах и груди их больше, на ногах меньше). Иногда чешутся. Когда почешешь их на ногах - лопаются сосуды(фото), что это такое?
Здравствуйте, последнее время бывает что появляется не очень сильный зуд, и если почесать, то появляется следы как от укуса комара. Бывает что появляется по 5-10 маленьких а может больше в одном месте, но проходит это всё обычно в течении часа или двух. Так же если кто-то надавит ногтем хоть даже и не очень сильно, то появляется на этом месте такой же след.
Пришлите фото
кожа сухая?
Здравствуйте, подскажите, пожалуйста. На теле появляется, что то похожее на прыщик(пятнышко) изначально он не большой, потом он увеличивается, зудит, такая картина по всему телу на шеи, руках, ногах, под грудью, на животе. Что может быть? Спасибо.
Похоже на аллергическую реакцию.
Цитрин 1 таб 1 раза в день 10 дней
Энтеросгель в течении 5 дней
Линекс 1 капсула 2 раза в день 14 дней
Наружно: Целестодерм В 2 раза в день 10 дней
Будут вопросы пишите
Добрый день.
Появилась такая проблема, сперва начинается зуд, на участке тела (рука. Нога, шея и тд), чешу место зуда, появляется прыщик, внутри с жидкостью. Потом данное место может чесаться минут 15-20. и резко потом проходит и успокаивается. На месте остается розовое пятно и уплотнение, через 4-5 дней оно проходит, но прыщик появится рядом или в другом месте. Если не чесать, то через также 4-5 дней проходит. Но появляется в другом месте. Проблема около 1й недели. Мажу данные прыщи ацикловиром, когда помажу начинается ооочень сильнейший зуд. Потом резко спадает. Так же заметил, что прыщи появляются в основном возле волосяных луковиц.
Спасибо за помощь заранее
Добрый день!
Неделю назад начался зуд под грудью и на спине по линии где идет бюстгальтер. Потом появились как прыщики, много и как-будто укусы с точкой посередине. Думала потница, помазала йодом. Прыщики подсохли, но через неделю начали болеть. Новых высыпаний нет, но болит ужасно, даже когда не трогаешь их.
Добрый день, ни с того ни с егоначали появляться странные прыщи, по одному в день, если не чесать, то засыхают и как от укола след, перед появлением место очень зудит, потом ни как не проявляют себя, могут появиться в разных местах, нога, палец руки, шея, живу один, как я понял родственникам не передаеться, апптит хороший, стул тоже, сплю отлично. Что такое может быть?
Добрый день! Пол года назад на обратной стороне руке между локтем и кистью появлялся один прыщик и чесался, дней через 5 проходил, через неделю или две опять появлялся на том же месте и опять чесался и проходил иногда бывало по два и почти в одном месте, похоже на укус комара, недавно начали появляться по 1-2 на ногах, сначала почешется место, а потом появляется прыщик! С приемом пищи не находил закономерность!
Здравствуйте! Что это может быть?
Чесалось, потом отдельные прыщи, потом больше, зуд сильный. Супрастир в уколе не помог.
Здравствуйте. 2 года назад мне поставили диагноз- демодекс лица. Долго лечила, сейчас 2 раза сдавала анализ- демодекс не подтвердился, но на лице по- прежнему появляются мелкие маленькие прыщики с белой серединкой Хотя, их уже намного меньше. Некоторые сначала чешутся, потом прыщик появляется. Некоторые появляются просто так, не чешутся. Сказали, что это может быть гиперпегментацией. Назначили азелик гель. Не помогает. Не подскажите, что это может быть?
Здравствуйте. У меня такая проблема: год назад сильно зачесался живот, после расчёсывания появился прыщ, который затем перерос в красное пятно. Пятно ужасно зудело. Затем возникло такое же образование в другой части живота по той же схеме (зачесалось - прыщ - пятно). Долго не сходило, а затем всё исчезло. В этот раз началось то же самое, то есть, спустя где-то год. Что это может быть? Фото прилагаю.
Добрый день, в вашем случае необходимо искать провоцирующий фактор, заочно не разберемся. Подойдите в клинику.
Здравствуйте. У меня две недели назад начали чесать я груди. Просто чесаться, иногда очень сильно. Недели через две где то, я точно не помню, появились прищики на правой груди, два, три штуки. Потом постепенно начали появляться и под грудями, на спине, на животе. Прищики единичные и чешутся. Постепенно появляются новые. Вы можете определить что это, или надо обращаться в поликлинику, для более тщательного, обследования?
Добрый день. Уже несколько дней чешется все тело и появляются маленькие волдырики. Красные пупырки с белой кожей вокруг. В течении дня просто становятся красным.
Животных нет. Постельное, одеяло, подушки все новое.
Есть хронический алергический ренит, но 2 года уже без проявлений. Сейчас есть в лечении паховая эпидермофития. Но характер высыпаний на теле совсем не похож на нее. Зуд успокаивается если принять ванну с солью.
Добрый день, на каких участках тела высыпания? Пришлите еще несколько снимков при хорошем равномерном освещении.
Поиск по сайту
Что делать, если у меня похожий, но другой вопрос?
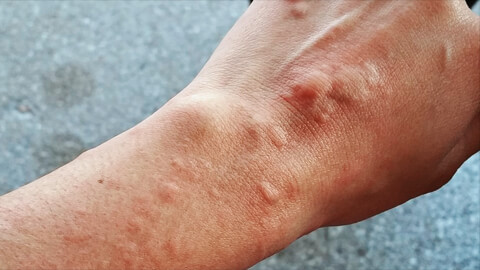
Это кожное заболевание, часто аллергической природы. В большинстве случаев имеет хроническое течение, и сильно усложняет жизнь человеку. Постоянный зуд, волдыри вызывают раздражительность, расстройство сна, человек стесняется своего внешнего вида, у детей возникают проблемы с учебой.
В некоторых случаях высыпания осложняются острым сильным отеком, который без оказания медицинской помощи может угрожать жизни человека.
Почему возникает крапивница
Это системное заболевание, возникновению которого могут способствовать самые разные факторы. Часто крапивницей страдают люди, склонные к аллергическим реакциям или имеющие отягощенную наследственность по этому заболеванию.
Привести к появлению «крапивной сыпи» могут следующие факторы:
- лекарства, чаще всего антибиотики и противовоспалительные средства;
- укусы насекомых (пчелы, осы);
- вирусные и хронические инфекционные болезни;
- дисбактериоз кишечника;
- продукты, в их числе различные специи и пищевые добавки;
- проблемы с иммунной системой;
- стрессовые ситуации;
- наличие в организме гельминтов или других паразитов;
- внешние физические явления (холод, давление, вода, солнце, вибрация).
Список причин хронической крапивницы возглавляют лекарства и продукты питания, а острая форма заболевания в большинстве случаев возникает на фоне вирусных инфекций и заболеваний ЖКТ.
Спровоцировать заболевание у женщин может гормональный дисбаланс в организме. Это может быть нарушения менструального цикла, прием гормональных препаратов, беременность или менопауза.
Крапивная сыпь не всегда является самостоятельным диагнозом. Часто она выступает как симптом других патологий. Например, такие высыпания характерны для аутовоспалительных болезней, ангионевротического отека Квинке и мастоцитоза (заболевания крови).
Крапивница: симптомы болезни
Основным проявлением является возникновение на коже красных или розовых пятен различной формы, а также волдырей диаметром до нескольких сантиметров. Кожа может иметь небольшой отек, который носит временный характер. Чаще всего он исчезает через 1-2 дня. Если отек поражает глубокие слои дермы или слизистые оболочки, то формируется отек Квинке (резкое увеличение какой-то части тела). Это очень опасное состояние, которое требует немедленной помощи.
Сыпь при крапивнице почти всегда сопровождается сильным зудом, иногда может возникать жжение. Расчесывание зудящих участков кожи приводит к инфицированию. В таком случае болезнь осложняется возникновением гнойников, синяков, ран.
Особенностью протекания у взрослых является внезапность возникновения и исчезновения всех признаков заболевания. В большинстве случаев это происходит без лечения.
К второстепенным симптомам, которые присутствуют не всегда, можно отнести:
- Покраснение и отек кожи.
- Головная боль.
- Повышенная температура.
- Расстройство сна.
Такие симптомы сильно влияют на общее самочувствие и качество жизни человека. Он становится раздражительным, снижается умственная деятельность, нарушается аппетит. Нередко зудящая сыпь приводит к психическим расстройствам (это может быть высокая тревожность, апатия, депрессия) и вынужденной изоляции.
Классификация: виды крапивницы
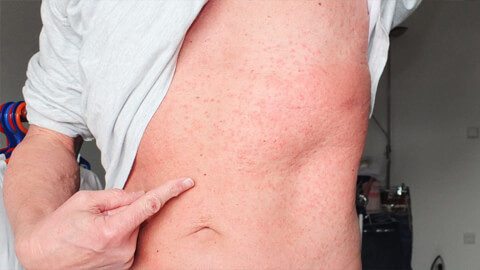
Существует множество разновидностей этого дерматологического заболевания. По характеру протекания болезнь делится на 2 вида:
- Острая крапивница — самая часто встречаемая форма. Для нее характерно внезапное появление волдырей или отечных участков кожи. Обычно не требует лечения, так как симптомы проходят самостоятельно через 2-6 недель. Вызывается в основном внешними причинами или продуктами питания. По статистике, в мире единожды возникает у более чем 25% населения.
- Хроническая крапивница — о такой форме говорят, когда симптомы сохраняются свыше 6 недель. Для нее характерно волнообразное течение с периодами полного здоровья и острыми обострениями. Иногда болезнь может не напоминать о себе на протяжении 10-20 лет. Часто сопровождается отеком Квинке и сильнейшими приступами зуда. Воспаленные элементы могут сливаться, расширяясь на здоровые участки кожи.
В зависимости от причин, которые приводят к появлению волдырей выделяют аутоиммунную, аллергическую и контактную формы. Контактная крапивница всегда возникает из-за соприкосновения с физическими факторами. Она подразделяется на несколько видов:
- холодовую — возникает из-за низкой температуры воздуха, холодного ветра или воды;
- тепловую — локальное воздействие высокой температуры или сильно нагретого воздуха, воды;
- солнечную — причиной является УФ- излучение;
- вибрационная;
- аквагенная — реакция на воду;
- замедленная от давления — может возникнуть от тесной одежды, длительного сидения, облокачивания на предмет мебели.
- уртикарный дермографизм (механическая) — возникает как раздражение в ответ на воздействие на кожу любым предметом (полотенце, ручка).
Все эти виды физической крапивницы имеют хроническое течение и могут возникнуть внезапно.
Особенности течения крапивницы у детей
Для ясельного возраста (до 2-3 лет) более характерна острая форма заболевания. У грудничков это часто связано с пищевыми продуктами.
В младшем и школьном возрасте может встречаться и хроническая, и острая форма заболевания, но преобладает все же острая разновидность. У подростков болезнь все чаще начинает проявляться приступами, то есть приобретает хроническую форму.
У более, чем в 50% случаев возникновения у детей симптомов крапивницы также выявляются и другие аллергические заболевания. Это может быть дерматит, хронический ринит, аллергия на лекарства.
У детей диагностика может вызывать затруднения, так как часто связана с другими дерматологическими патологическими проявлениями. Часто сыпь поражает участки кожи возле суставов, но при этом нет ограничения в движениях. Ребенок может реагировать на болезненность при пальпации воспаленного участка кожи.
Крапивные высыпания у детей требуют особой внимательности — нужно обязательно обратиться к педиатру.
Диагностика заболевания
При обнаружении на коже волдырей или воспаленных зудящих участков нужно обратиться к дерматологу или аллергологу-иммунологу.
Прием и диагностика состояния пациента состоят из 2 этапов.
Сбор анамнеза и опрос
Здесь врач уточняет характер высыпаний, когда появились, с чем связаны. Есть ли зуд или болезненные ощущения — в какое время суток они усиливаются. Уделяется внимание локализации и частоте распространения сыпи, врач проверяет остается ли после волдырей пигментация. Обязательно врач узнает о наличии других аллергических реакций в анамнезе, а также были ли подобные заболевания у ближайших родственников.
Физикальное обследование (внешний осмотр)

Проводится тщательный осмотр участков с высыпаниями и волдырями. При необходимости проводится тест на дермографизм, т.е. как реагирует кожа на механическое воздействие. Определяется активность крапивницы по определенной медицинской шкале. При необходимости может назначаться биопсия кожи для более детального микроскопического исследования.
Чтобы правильно подобрать схему лечения необходимо выяснить природу возникновения высыпаний. Для этого проводят ряд кожных аллергопроб для выявления неспецифической реакции организма на те или иные раздражители. Также назначаются общие лабораторные анализы на предмет определения инфекций, эндокринных патологий или паразитарных заболеваний.
Учитывая, что крапивница может быть вызвана заболеваниями внутренних органов, то к обследованию подключают специалистов других профилей. Это невролог, эндокринолог, гастроэнтеролог, пульмонолог, психиатр, гематолог.
Как лечат крапивницу
Если выявлена контактная форма заболевания, то главным принципом лечения является исключение провоцирующего фактора. В случае пищевой крапивницы исключают из питания продукты – аллергены. Обычно этого достаточно для того, чтобы высыпания прекратились уже через 2-3 дня.
Медикаментозная терапия заключается в устранении симптомов и облегчения состояния человека. Врач подбирает антигистаминные препараты индивидуально. Также рекомендуются противовоспалительные средства, иммуномодуляторы. В тяжелых случаях обязателен курс успокоительных медикаментов для снижения уровня тревожности и нервозности.
Для снижения зуда и воспаления используются мази и лосьоны на основе ментола с охлаждающим действием. Обязательно лечение сопутствующих заболеваний.
Профилактические меры
Чтобы снизить количество обострений хронической крапивницы, рекомендуется избегать условий, которые могут ее спровоцировать. Перечень рекомендаций:
- Избегайте чрезмерного перегрева или переохлаждения.
- Не носите тесную одежду.
- Вместо рюкзака используйте сумку с ручкой.
- Исключите длительные походы и тяжелую физическую нагрузку.
- Соблюдайте диету.
- Всегда при выходе на улицу используйте солнцезащитные средства.
- Летом старайтесь носить закрытую одежду.
- Не отдыхайте в районах с высоким уровнем УФ излучения.
При возникновении сильного зуда, старайтесь не расчесывать пораженные участки. Обратитесь к врачу, чтобы он подобрал эффективное антигистаминное средство. Откажитесь от вредных привычек, и займитесь укреплением иммунитета.
Акне или угревая болезнь – хроническая дерматологическая патология, при которой участки лица или тела пациента покрываются высыпаниями разного характера. Патология считается болезнью подростков. Большинство юношей и девушек 14-19 лет действительно часто страдают угревой сыпью, так как одной из главных причин ее развития считается изменение гормонального фона. Однако болезнь способна развиться у людей любого возраста, включая младенцев и пожилых людей. В последние десятилетия акне все чаще наблюдается у пациентов 25-35 лет.

Угревая болезнь в тяжелой форме может стать причиной снижения самооценки и качества жизни в целом, привести к депрессии и тревожным расстройствам. Поэтому лечение акне следует начать как можно раньше, чтобы избежать прогрессирования патологии и образования на коже рубцов.
В Поликлинике Отрадное ведет прием опытный врач-дерматолог. Вы можете назначить прием в любое удобное для вас время. Врач направит вас на необходимые исследования, выявит причину заболевания и назначит эффективное лечение.
Особенности заболевания
Акне – патология, поражающая сальные железы и волосяные фолликулы. Главным признаком заболевания является сыпь, появляющаяся вследствие закупорки желез. Угревая болезнь может сопровождаться воспалительным процессом или протекать без него. Так как сальные железы расположены на кожном покрове неравномерно (где-то их больше, где-то меньше, на некоторых участках они вовсе отсутствуют), можно выделить наиболее характерные для возникновения угревой сыпи места:
На этих участках локализовано больше всего сальных желез.
Что такое акне на лице, известно большинству пациентов: хотя бы раз в жизни это заболевание наблюдалось у 95% пациентов. Патология поражает людей обоих полов, но процентное соотношение в разных возрастных группах отличается. В подростковом возрасте акне («юношеские угри») чаще страдают мальчики (их больше на 5-10%). Это заболевание к тому же нередко протекает у них в более тяжелой форме. Позднее акне (в возрасте 25-40 лет) чаще наблюдается у женщин.
Признаки акне
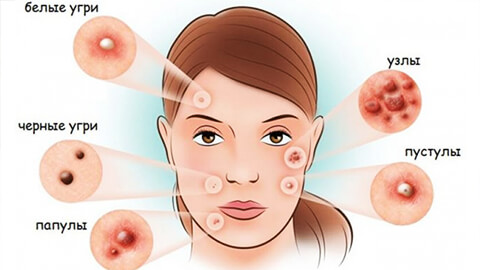
К симптомам угревой болезни относят:
- Кожные высыпания: черные и белые комедоны, красные прыщи, кистообразные образования с гнойным содержимым.
- Зуд и боль (наблюдаются не во всех случаях).
- При тяжелых формах заболевания – отечность пораженных участков лица или тела.
В зависимости от стадии развития болезни, различают следующие виды акне:
- Комедоны – образования, возникшие вследствие закупорки сальных желез: бывают черными (открытые комедоны, «черные точки») и белыми (закрытые, подкожные комедоны).
- Папулы – поверхностные розовые или сине-красные воспалительные узелки (прыщи), могут переходить в пустулы или проходить.
- Пустулы – гнойные прыщи (папула с гнойничком в центре), небольшие образования не оставляют на коже следов, после крупных могут возникать рубцы.
- Индуративные угри – глубокая, крупная, плотная сыпь, с гноем или без него.
- Флегмонозные угри – плоские, красные, мягкие образования, болезненные при нажатии, если их вскрыть, наружу выходит большое скопление гноя.
- Конглобатные угри – образование, получившееся вследствие слияния нескольких прыщей.
Справка! Закрытые комедоны склонны воспаляться и переходить в пустулы и папулы. Открытые комедоны воспаляются редко.
Механизм развития акне
Развитие заболевания происходит в 4 этапа:
- Повышение секреции сальных желез.
- Фолликулярный гиперкератоз – утолщение рогового слоя кожи.
- Активность патогенных микроорганизмов.
- Развитие воспаления.
Сальные железы – железы наружной секреции. Это придатки кожи, расположенные у корней волос между сетчатым и сосочковым слоями кожи. Выводные протоки большинства сальных желез выходят в волосяные фолликулы. Некоторые сальные железы расположены изолированно от волосяных фолликулов, и их выводные протоки выходят прямо на поверхность эпидермиса. Они находятся на коже век, губ, сосков, наружного слухового прохода, вокруг анального отверстия и на головке полового члена.
Больше всего сальных желез расположено на коже лба, надбровий, носогубного треугольника, подбородка (совокупность этих участков часто называют Т-зоной), межлопаточной области спины, средней линии груди. Именно здесь чаще всего развивается акне.
Сальные железы вырабатывают секрет (себум или кожное сало), необходимый для увлажнения и смазки кожных покровов и волосков, предохранения от вредоносного воздействия окружающей среды, поддержания полезной микрофлоры и защиты от вредоносных бактерий. В норме у человека вырабатывается около 20 г себума в сутки.
Под воздействием внутренних или внешних факторов сальные железы начинают вырабатывать себум (кожное сало) в повышенных количествах. При гиперсекреции (избыточном выделении) кожное сало меняет консистенцию, становится более вязким и закупоривает протоки. Такое явление характерно для последней недели менструального цикла и в пубертатный период, когда происходят гормональные всплески.
Фолликулярный гиперкератоз («эффект гусиной кожи») – дерматологическая патология, выражающаяся в чрезмерном разрастании рогового слоя из-за нарушения процесса обновления эпидермиса. Это также способствует дополнительному закупориванию устьев волосяных фолликулов.
Propionibacterium acnes (анаэробные пропионовые бактерии акне) являются условно-патогенными микроорганизмами — частью кожной микрофлоры большинства здоровых людей. При нормальных условиях они не причиняют никакого вреда. Но находясь в безвоздушной среде (сальных пробках), они начинают активно размножаться, перерабатывая кожное сало и превращая его в жирные кислоты.
Активность пропионовых бактерий акне вызывает ответную реакцию близлежащих тканей – воспаление.
Стадии развития акне
Под воздействием внутренних или внешних факторов сальные железы начинают вырабатывать себум (кожное сало) в повышенных количествах. Излишки кожного сала вместе с отмершими частичками кожи и грязью скапливаются в устье волосяного фолликула, образуя пробку и закупоривая его. Так возникает открытый или закрытый комедон.
В зависимости от количества и характера высыпаний, выделяют 4 стадии акне:
- 1 стадия – на коже наблюдаются комедоны и до 10 папул.
- 2 стадия – к комедонам и папулам (до 20) добавляются пустулы.
- 3 стадия – комедоны, папулы (до 40), пустулы и до 3 узлов (расположенных в дерме и и подкожно-жировой клетчатке инфильтратов – скоплений клеточных элементов с примесью лимфы и крови в тканях – более 5 мм в диаметре, после заживления часто образуют рубцы).
- 4 стадия – присутствуют множественные узлы (до 40) и кисты (синюшно-багровые полостные образования, заполненные гноем), воспалительные процессы распространяются на глубокие слои кожи.
Причины развития заболевания
Причины акне делятся на 2 группы:
- Эндогенные (внутренние);
- Экзогенные (внешние).
Часто внутренние и внешние факторы сочетаются.
Эндогенные причины
К внутренним причинам, провоцирующим повышенную выработку кожного сала, относят:
- Выброс тестостерона.
- Колебания гормонов в предменструальный период.
- Изменение гормонального фона, обусловленное внутренними патологиями.
- Заболевания ЖКТ.
Активная секреция стероидных гормонов (в частности – тестостерона) наблюдается у пациентов обоих полов в переходный период, когда происходит гормональная перестройка организма. Это влияет на интенсивность работы сальных желез – они продуцируют больше себума. Жидкое при нормальных условиях, при усиленной выработке кожное сало приобретает более плотную консистенцию и закупоривает устья волосяных фолликулов.
Справка! Особенности гормонального фона и склонность к образованию акне могут передаваться на генетическом уровне. Поэтому, если у родителей в подростковом возрасте наблюдалось акне, то и риск развития этой патологии в пубертатном периоде у их ребенка тоже возрастает.
У 70% женщин в последнюю неделю перед месячными появляется на лице сыпь. Даже если пациентка обычно не испытывает проблем с кожными высыпаниями, в этот период у нее могут появляться единичные прыщи. Это связано с повышением уровня стероидных гормонов. Он колеблется на протяжении всего цикла, но значительно повышается именно в последнюю неделю перед менструацией.
Изменение гормонального фона (особенно в зрелом возрасте, когда уже не происходит гормональных перестроек организма) бывает обусловлено следующими заболеваниями:
- Эндокринными нарушениями (патологиями гипофиза или надпочечников).
- Гинекологическими патологиями (например, поликистозом яичников).
- Гиперандрогенией (избыточной выработкой андрогенов, мужских половых гормонов).
У женщин изменение гормонального фона также происходит:
- Во время беременности.
- После абортов.
Повышенная выработка кожного сала нередко наблюдается и при заболеваниях желудочно-кишечного тракта. В 30% случаев акне развивается при кишечных патологиях. В 50% – при дисбактериозе и гастрите. По локализации высыпаний можно судить о том, какие именно отделы ЖКТ не в порядке. Так, о патологиях толстого кишечника говорят прыщи над верхней губой, тонкого – на лбу. Если акне поражает щеки, переносицу или уголки рта, это может свидетельствовать о заболеваниях поджелудочной железы. Если прыщи появились на висках, то следует проверить состояние желчного пузыря.
От состояния ЖКТ вообще значительно зависит активность сальных желез. Даже при отсутствии патологий неправильное питание может стать причиной повышенной выработки себума. Гиперфункция сальных желез развивается при употреблении большого количества богатой углеводами, но бедной полезными жирами и важными аминокислотами, пищи. Поэтому при лечении акне важно скорректировать питание. В ряде случаев для избавления от прыщей достаточно лишь диеты.
Причинами гиперкератоза (утолщения рогового слоя) могут быть:
- Изменение гормонального фона (в том числе и при эндокринных патологиях, чаще всего при сахарном диабете).
- Недостаток в организме витамина А.
- Кожные заболевания (псориаз, врожденные сбои синтеза кератина, ихтиоз – наследственное нарушение ороговения).
К факторам, провоцирующим активное размножение пропионовых бактерий акне, относят:
- Сбои работы иммунной системы.
- Стресс.
- Индивидуальные особенности состава кожной микрофлоры.
Снижение иммунитета способны вызвать многие факторы (заболевания, эмоциональные потрясения и т.д.). Но итог всегда одинаков: организм не может в полную силу противостоять угрозам. К угрозам относят и микроорганизмы, которые при слабости иммунитета начинают активно размножаться.
Стресс сам по себе не имеет прямой взаимосвязи с развитием акне. Однако он может спровоцировать нарушения работы эндокринной или гормональной системы. А это, в свою очередь, вызывает активное размножение бактерий или повышенное салоотделение.
Пропионовые бактерии акне являются частью нормальной кожной микрофлоры не всех, но большинства людей. При благоприятных для них условиях микроорганизмы начинают размножаться и вызывать воспаления.
Экзогенные причины
Среди внешних факторов, способных стать причиной развития акне:
- Использование комедогенной косметики.
- Избыток ультрафиолетового излучения.
- Особенности климата.
- Постоянный контакт с токсичными веществами.
- Прием некоторых медикаментозных препаратов.
- Регулярное давление на кожу, трение.
- Выдавливание прыщей.
- Злоупотребление гигиеническими процедурами.
Применение косметических средств, закупоривающих поры или создающих на поверхности лица пленку, часто провоцирует акне. Такую косметику называют комедогенной. Она может быть как ухаживающей (кремы, лосьоны), так и декоративной (тональный крем, пудра, румяна). Список комедогенных ингредиентов обширен, вот лишь некоторые из них:
- Минеральные и натуральные (какао, персиковое, зародышей пшеницы, льняное) масла.
- Изопропил миристат (Isopropyl Myristate).
- Цетеариловый спирт (Cetearyl Alcohol).
- Вазелин.
- Ланолин.
- Лауриновая кислота.
- Хлорид натрия (Sodym Chloryde).
- Лауретсульфат натрия (Sodyum Laureth Sulfate, SLES) и лаурилсульфат натрия (Sodyum Lauryl Sulfate, SLS).
- Пропилен гликоль.
- Тальк.
При склонности к акне необходимо покупать средства с пометкой «non-comedogenic». Некоторые пациенты, особенно подростки, пытаются замаскировать прыщи с помощью тонального крема и пудры. Этого не стоит делать, так как подобные действия способны лишь усугубить течение заболевания.
Небольшое количество ультрафиолетового излучения (при естественном загаре или в солярии) может пойти при акне на пользу: оно подсушивает прыщи. А загар сделает высыпания менее заметными. Однако избыток воздействия ультрафиолета провоцирует усиленную выработку кожного сала и сухость рогового слоя, что повышает количество высыпаний.
К климатическим особенностям, провоцирующим обострение акне, относятся высокая температура воздуха и влажность. Усиленное потоотделение способно вызвать обострение заболевания.
Постоянный контакт с токсичными веществами наблюдается у представителей некоторых профессий (вынужденных регулярно контактировать с бытовой или производственной химией). Он способен вызвать гиперкератоз.
К медикаментозным препаратам, провоцирующим развитие акне, относят кортикостероиды. В некоторых случаях прыщи появляются у женщин, прекративших принимать гормональные оральные контрацептивы.
Регулярное трение или давление на кожу может возникнуть при ношении тесной одежды, тугих воротничков и головных уборов.
При самостоятельном выдавливании прыщей есть опасность занести инфекцию в глубокие слои кожи и вызвать нагноение здоровых тканей. Особенно рискованно выдавливать прыщи в области носогубного треугольника, так как оттуда вместе с кровотоком инфекция может проникнуть в мозговые оболочки. Чистку лица при акне следует осуществлять только у косметолога. В период заболевания также не следует пользоваться скрабами.
Прыщи нередко возникают при недостаточном очищении кожи. Но злоупотребление гигиеническими процедурами тоже может стать причиной развития или обострения акне. При слишком частых умываниях и обработках лица очищающими средствами защитные свойства кожи снижаются. Также может возникнуть сухость кожных покровов, провоцирующая повышенное салоотделение.
Лечение акне
Лечение акне на лице и теле всегда обязательно комплексное и зависит от стадии заболевания, особенностей его течения, наличия сопутствующих патологий и т.д. В комплекс медицинских мероприятий входят:
- Назначение препаратов, нормализующих салоотделение, устраняющих гиперкератоз, останавливающих размножение бактерий, снимающих воспаление.
- Применение препаратов системного воздействия (влияющих на состояние всего организма).
- Косметологические процедуры, позволяющие снизить количество высыпаний и сгладить рубцы, если они уже образовались.
- Лечебный домашний уход за кожей.
- Устранение патологий, провоцирующих развитие акне (гинекологических, эндокринных, хронических инфекционных, патологий ЖКТ).
- Соблюдение диеты (ограничение простых углеводов, включение в рацион пробиотиков и продуктов, богатых цинком, антиоксидантами и жирными кислотами ОМЕГА-3).
Следует понимать, что процесс лечения займет минимум несколько месяцев (в тяжелых случаях – годы), поэтому следует запастись терпением.
Читайте также:

