Поражение спинного мозга при герпесе
Обновлено: 24.04.2024
Опоясывающий герпес или, как его еще называют, опоясывающий лишай, – одно из самых непонятных для обычного человека заболеваний вирусной природы. Его часто путают с другими видами лишая (розовый, стригущий, чешуйчатый), к которым приводят грибковые инфекции кожи, а также различные аутоиммунные процессы.
В случае опоясывающего лишая к появлению клинических симптомов и высыпаниям на коже приводит вирус герпеса 3 типа, Varicella zoster. Этот вирус также вызывает хорошо известную ветряную оспу. Выходит, что один и тот же вирус вызывает сразу два заболевания? Но как такое может быть? Давайте разбираться!
Когда организм человека встречается с вирусом Varicella zoster впервые, чаще всего развивается ветряная оспа. И обычно это происходит в детском возрасте, хотя в редких случаях заболевание может развиться и у взрослого человека. О том, что происходит, когда вирус дает о себе знать во второй раз, читайте далее. Также узнаете о том, как подобрать лекарство от опоясывающего герпеса.
Всем известно, что вирусы герпеса никогда не покидают организм, и Varicella zoster здесь не исключение. Проникая в скопления нервных клеток, он «впадает в спячку» и часто остается с нами навсегда, никак себя не проявляя. Однако, под воздействием внешних факторов вирус все-таки может «проснуться», вызывая при этом опоясывающий лишай. Также к развитию опоясывающего герпеса может привести контакт с больным ветряной оспой. Это происходит, когда человек, чаще пожилой, у которого снижены показатели иммунитета, контактирует с больным ребенком. Даже самое название вируса представляет интерес: «варицеллой» чаще называют именно ветряную оспу, а «зостер», что в переводе означает «ремень», ассоциируется с лишаем, так как характерная для этого заболевания сыпь появляется именно в области нижней части спины и живота.
Итак, мы выяснили, что опоясывающий герпес (опоясывающий лишай, герпес зостер, herpes zoster, ОГ) является вирусным заболеванием кожи и нервных тканей, которое возникает как результат реактивации вируса герпеса III типа (Human herpesvirus) подсемейства Alphaherpesviridae, семейства Herpesviridae. Встречается он примерно у 15 человек из 100 и проявляется у каждого четвертого взрослого из тех, кто ранее переболел ветряной оспой.
Важно помнить, что опоясывающий герпес у взрослых требует иного подхода к терапии: лекарства, которые педиатр рекомендует детям от ветряной оспы, не помогут. Терапию для лечения опоясывающего герпеса должен назначать врач-терапевт или врач-дерматолог после осмотра пациента и с учетом его анамнеза.
Как вирус герпеса зостер проникает в организм и как проявляется
Чаще всего первичное инфицирование вирусом, вызывающим ОГ, происходит в детском возрасте, когда ребенок заражается ветрянкой воздушно-капельным путем. После выздоровления вирус длительное время продолжает персистировать в области периферических нервных сплетений, спинальных ганглий (ограниченных скоплений нейронов) и ганглий мозга. К реактивации вируса могут привести иммунодефицитные состояния, когда естественная защита ослабевает и заболевание получает возможность «развернуться» в полную мощь.
Главные факторы, которые могут спровоцировать появление ОГ:
- возрастные изменения в организме – согласно данным статистики, это заболевание чаще всего встречается среди людей старше 50 лет;
- аутоиммунные и онкологические заболевания, в том числе сахарный диабет, лучевая и химиотерапия, состояние после тяжелых травм;
- беременность и вследствие этого повышенная нагрузка на организм;
- ВИЧ-инфекция – с ОГ сталкиваются почти 25% ВИЧ-инфицированных лиц, что в восемь раз превышает средний показатель заболеваемости пациентов среднего и старшего возраста;
- трансплантация органов, когда необходим прием иммуносупрессивных препаратов, предназначенных для искусственного угнетения иммунитета в целях предупреждения отторжения органа; i
- рецидив хронических заболеваний, затрагивающих сердечно-сосудистую систему, почки, печень и легкие;
- длительное лечение антибиотиками, цитостатиками, глюкокортикостероидами;
- частые стрессы, отсутствие достаточного отдыха, переутомление, переохлаждение или перегрев.
Опоясывающий герпес: симптомы и лечение
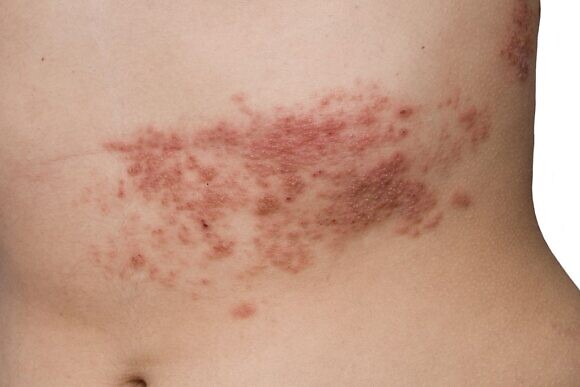
В отличие от ветряной оспы, при опоясывающем лишае не наблюдается резких вспышек заболеваемости, как в детских коллективах, также отсутствует и сезонная зависимость. Хотя некоторые ученые отмечают, что ОГ чаще встречается в теплое время года и поздней осенью. Тяжесть течения заболевания зависит от возраста. Дети, которые тоже болеют опоясывающим лишаем после перенесенной ветрянки, а также лица молодого возраста обычно переносят болезнь более благоприятно, чем пожилые люди.
Среди основных симптомов опоясывающего герпеса – кожные проявления и неврологические расстройства. Большинство инфицированных сталкивается с общеинфекционными клиническими признаками, которые проявляются в виде повышения температуры тела, головной и мышечной боли, тошноты, слабости, увеличения регионарных лимфатических узлов. Интенсивность проявления этих симптомов варьируется у каждого пациента. Продолжительность начального периода составляет примерно четыре-пять дней.
Клинические признаки ОГ могут быть похожими на плеврит, невралгию тройничного нерва и даже синдром острого живота, например, аппендицит, который требует немедленной помощи специалиста. Поэтому при общем плохом самочувствии и появлении на коже высыпаний любой природы необходимо сразу же обратиться к врачу.
В месте высыпаний перед появлением сыпи могут ощущаться легкие зуд и жжение. Потом на коже появляются розовые пятна круглой или неправильной формы, которые не склонны к слиянию, они отечные и немного приподнятые над поверхностью кожи. Затем на коже появляются везикулы с жидким серозным содержимым. Через несколько дней пузырьки подсыхают, на их месте появляются серозные корки, которые со временем отпадают и на их месте появляются пигментированные участки кожи. При правильном лечении снижается температура тела и исчезают симптомы общей интоксикации организма.
Как лечить опоясывающий герпес геморрагической, гангренозной абортивной и других форм
Кроме наиболее часто встречаемой формы опоясывающего лишая, о которой идет речь выше, также встречаются другие, которые могут выглядеть не совсем обычно и даже пугающе для неподготовленного человека. Например, при геморрагической форме везикулы заполняются кровянистым содержимым, поэтому на теле сыпь выглядит как пятна темно-коричневого цвета. Иногда везикулы не заживают бесследно, по разным причинам их дно некротизируется, после чего на коже остаются рубцы. Абортивная форма ОГ характеризуется появлением практически незаметных визуально папул (пузырьки не образуются), поэтому пациент не обращается к врачу.
При буллезной форме пузырьки на коже достаточно крупные, они могут сливаться в единый конгломерат с неровными краями. Их повреждение может приводить к инфицированию ранки, после чего может начаться гнойный процесс. В самых тяжелых случаях везикулы сливаются в обширные области, которые со временем некротизируются. В этом случае речь идет уже о гангренозной форме. Чаще эта форма развивается у пожилых людей, у лиц с язвенной болезнью и сахарным диабетом. В данном случае пациенту может быть необходима госпитализация и комплексное лечение.
Одна из главных целей лечения опоясывающего герпеса у взрослых, которые не требуют лечения в стационаре, – максимально быстрое купирование клинических симптомов заболевания (высыпаний и субъективных ощущений). Это обусловлено тем, что в зависимости от длительности цитопатического (приводящего к дегенеративным изменениям в клеточных структурах) действия вируса варицелла-зостер на клетки пораженных нервов значительно возрастает риск развития постгерпетической невралгии и других осложнений.
Возможные последствия отказа от лечения опоясывающего герпеса
ОГ приводит к многочисленным поражениям периферического и центрального отделов нервной системы. Чаще всего встречается такое осложнение, как постгерпетическая невралгия. Она проявляется в виде сильных болей, которые сохраняются или появляются через несколько недель и даже месяцев после появления первых высыпаний. Человек ощущает жгучие, резкие и приступообразные боли в области расположения сыпи. Этот симптом особенно усиливается по ночам. Особенно часто с таким осложнением болезни сталкиваются пожилые люди. Также встречаются случаи, когда вирус опоясывающего герпеса поражает брюшные мышцы и мочевой пузырь.
Кроме того, ОГ может поразить нервы, которые находятся в черепе. Подобное поражение может затронуть мозговые оболочки, что приводит к массе проблем со здоровьем. Одна из них – это поражение офтальмической ветви тройничного нерва, что неблагоприятно влияет на зрение.
Исследователи утверждают, что персистирующая, т.е. упорно протекающая и периодически вспыхивающая герпетическая инфекция может привести иммунную защиту организма к так называемой клеточной депрессии. Без поддержки в виде правильного лечения и возможности полноценно защитить себя организм может столкнуться с самыми разными осложнениями со стороны функционирования различных органов и систем.
Диагностика и правильное лечение опоясывающего герпеса у взрослых
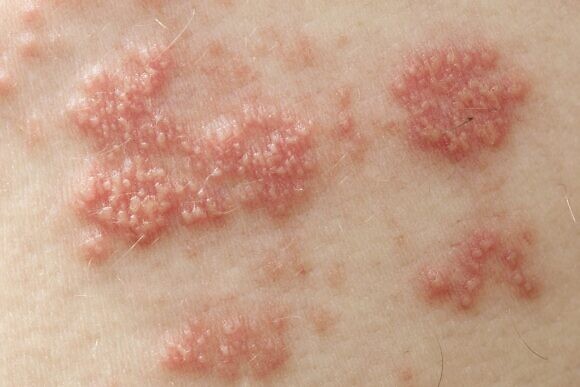
При подозрении на опоясывающий герпес необходимо обращаться к врачу-терапевту для осмотра и начала курса лечения. Также может понадобиться помочь врача-дерматолога и врача-иммунолога, а при выраженном болевом синдроме – врача-невролога.
Диагностика ОГ является преимущественно клинической, для подтверждения диагноза может потребоваться проведение лабораторных исследований. Также необходимо дифференцировать это заболевание от других похожих. Для этой цели широко применяется метод полимеразной цепной реакции (ПЦР), иммуноферментный анализ (ИФА) и иммунофлуоресцентный анализ, которые обычно не оставляют сомнений в диагнозе. Кроме того, могут потребоваться результаты общего и биохимического анализа крови, общего анализа мочи. При развитии генерализованной формы врач может дополнительно назначить анализ на ВИЧ.
Лечение ОГ чаще всего проводят амбулаторно, оно должно быть комплексным и включать как этиологические, так и патогенетические средства. Эффективность терапии во многом зависит от сроков начала лечения: чем раньше вы обратитесь к врачу и начнете лечение, тем быстрее наступит выздоровление и тем ниже будут риски развития осложнений.
Опоясывающий герпес: лечение народными средствами
Не стоит слепо доверять советам родственников и знакомых, не имеющих медицинского образования. Любые настойки, ванночки, растирания и аппликации на кожу могут принести вред, усилить зуд и расширить область появления высыпаний. Ведь во многих случаях народная медицина может не только не помочь избавиться от заболевания, но и быть небезопасной.
Опасность кроется и в том, что во время экспериментов с самолечением заболевание прогрессирует, у человека ухудшается самочувствие и могут развиться осложнения, что усложняет процесс лечения тогда, когда все же появляется решимость обратиться к врачу. Помните, что аргумент «даже если не поможет, то не навредит» в этом случае не работает. При подозрениях на опоясывающий лишай необходимо сразу же обратиться к врачу и начать лечение проверенными лекарственными препаратами.
Опоясывающий герпес: лечение, препараты и методы терапии
В настоящее время все методы лекарственного лечения и профилактики ОГ можно объединить в три основные группы, куда входят химиотерапия (прием ациклических нуклеозидов), иммунотерапия и комбинация этих двух групп, где пациент одновременно принимает химио- и иммуномодулирующие препараты.
Также применяют витамины B1, В6 и В12, аскорбиновую кислоту, рутин и при необходимости – антигистаминные препараты. При сильном болевом симптоме пациенту показан прием НПВП и анальгетиков.
Многие врачи придерживаются мнения, что приема только ациклических нуклеозидов в качестве основного лечения недостаточно, подобная монотерапия себя не оправдала. i Эти препараты наиболее эффективны только в первые 72 часа от начала развития болезни, они способны подавлять только вирусы герпеса в стадии активной репликации – процессе создания двух дочерних молекул ДНК на основе родительской молекулы ДНК. Они не оказывают влияния на те вирусы, которые уже существуют и находятся в латентном, т.е. «спящем» состоянии. Кроме того, ациклические нуклеозиды не помогают восстанавливать иммунитет.
Для лечения опоясывающего герпеса на теле пациентам необходима иммунокоррекция. Поэтому в этом случае будет уместной стратегия сочетания ациклических нуклеозидов и препаратов интерферона альфа-2b, которая признана врачами обоснованной и наиболее эффективной, что отражено в клинических и методических рекомендациях.
Интерфероны – «универсальные» бойцы, которые в отличие от антител не ориентированы на определенные патогены, а представляют неспецифический (врожденный) иммунитет и
способны бороться с любыми вирусными частицами. Интерфероны способны останавливать размножение и распространение вирусных частиц или бактерий.
Противовирусный препарат ВИФЕРОН в лечении опоясывающего герпеса
Одним из препаратов, применяемых для лечения герпеса, является ВИФЕРОН – противовирусный и иммуномодулирующий препарат, который обладает рядом уникальных фармакологических свойств.
ВИФЕРОН в своем составе сочетает рекомбинантный интерферон а-2b и комплекс антиоксидантов (витамины Е и С), в присутствии которых возрастает специфическая противовирусная активность главного действующего вещества, а также усиливается его иммуномодулирующее действие, что позволяет повысить эффективность собственного иммунного ответа организма на патогенные микроорганизмы. ii
Препарат представлен в виде ректальных суппозиториев (свечи), которые обеспечивают системное действие, то есть на весь организм в целом, а также в виде мази и геля, которые способны бороться с вирусами в «воротах» инфекции: в данном случае на поверхности кожи. Наличие как местных, так и системных форм позволяет применять препараты линейки ВИФЕРОН одновременно, усиливая тем самым эффекты проводимой терапии.
Препарат в форме свечей удобен в применении и для взрослых: он не перегружает желудочно-кишечный тракт (ЖКТ), что особенно актуально для людей, страдающих гастритом и другими заболеваниями ЖКТ, а также для тех, кто принимает большое количество таблетированных препаратов (пожилые пациенты и лица с сопутствующими заболеваниями).
Для лечения герпесвирусных инфекций у взрослых применяются свечи в дозировке 1 000 000 МЕ, у беременных женщин – 500 000 МЕ с последующими поддерживающими курсами с использованием дозировки 150 000 МЕ.

ВИФЕРОН Гель в виде полоски не более 0,5 см наносят на предварительно подсушенную пораженную поверхность 3-5 раз в день в течение 5-6 дней.
Сочетание ациклических нуклеозидов с препаратом ВИФЕРОН гарантированно сокращает сроки купирования ОГ и позволяет значительно снизить риск развития осложнений за счет комбинированного противовирусного действия (нарушение размножения вируса варицелла-зостер и препятствие прямому токсическому воздействию). iii
Как применять мазь при опоясывающем герпесе
Любая противогерпетическая мазь при опоясывающем герпесе может применяться в качестве дополнения к системной терапии, но не вместо нее.
Национальное научное общество инфекционистов и Московский научно-практический центр дерматовенерологии и косметологии рекомендуют включать препарат ВИФЕРОН в комплексную терапию опоясывающего герпеса у детей и взрослых, включая беременных женщин. iv
Справочно-информационный материал
Автор статьи
Врач общей практики
iii Халдин А.А., Васильев А.Н., Д.В. Баскаков Д.В. Виферон: опыт применения в дерматологической практике // Ремедиум Приволжье. – январь-февраль 2009. – С.20-22.
iv Потекаев Н.Н., Халдин А.А., Жукова О.В., Дмитриев Г.А. Методические рекомендации. Простой герпес. Опоясывающий герпес. Цитомегаловирусная инфекция. Московский научно-практический центр дерматовенерологии и косметологии ДЗМ. – 2019. – 32 с.
Герпетический энцефалит — это диффузное или очаговое поражение мозгового вещества, вызванное герпесвирусами ВПГ-1, ВПГ-2, Varicella Zoster. Основные симптомы болезни: фебрильная лихорадка, прогрессирующее угнетение сознания, судорожные приступы. По завершении острого периода инфекции в течение длительного времени сохраняются резидуальные неврологические нарушения. Для установления диагноза необходимо проведение ПЦР-диагностики ликвора, томографии головного мозга, электроэнцефалограммы. Лечение патологии включает противовирусные препараты, противоотечную, нейрометаболическую и противосудорожную терапию.
МКБ-10
Общие сведения
Энцефалит герпетического происхождения составляет до 15-20% всех вирусных воспалительных процессов в мозговой ткани. Симптомы встречаются с частотой 4-5 случаев на 1 млн. населения, причем до трети больных составляют дети, а еще около 20% приходится на возрастную категорию старше 60 лет. Заболевание не теряет своей актуальности в современной неврологии, поскольку для успешного исхода патологии необходимо вовремя поставить диагноз и начать лечение, а промедление в оказании медицинской помощи чревато смертью пациента.

Причины
Болезнь в 95% случаев вызывается вирусом простого герпеса 1 типа, что объясняется высокой распространенностью возбудителя. По данным ВОЗ, около 2/3 населения мира в возрасте до 50 лет инфицированы ВПГ-1. На втором месте по частоте находится Varicella Zoster Virus (VZV) — возбудитель ветряной оспы, опоясывающего герпеса. Энцефалит, вызванный ВПГ-2, встречается редко, преимущественно у иммунокомпрометированных пациентов.
Ведущим среди факторов риска служит сниженный иммунный статус. Герпетическая инфекция протекает латентно, активизируется на фоне нарушения общей резистентности организма (при переохлаждении, стрессе, менструации у женщин). В группе риска находятся люди с врожденными и приобретенными иммунодефицитами, больные, получающие лечение иммуносупрессивными препаратами. К триггерам относят реинфицирование другими штаммами герпесвирусов, сопровождающееся аутоиммунными реакциями.
Патогенез
Первичное заражение ВПГ-1, как правило, происходит в детстве при попадании вирусных частиц на слизистые оболочки, после чего возбудитель начинает размножаться, мигрирует в нервные ганглии, где длительное время находится в состоянии латентной инфекции. Заражение ВПГ-2 наблюдается после начала сексуальной жизни через слизистые половых путей, а дальнейший путь развития патогена сходен с ВПГ-1.
Симптомы болезни в большинстве случаев возникают при реактивации инфекции под действием провоцирующих факторов. Герпесвирусы проникают в головной мозг гематогенным путем либо по нервным стволам (через тройничный или обонятельный нерв). Из гассерова узла они распространяются на таламус, подкорковые ядра, кору больших полушарий. При распространении по ольфакторному тракту первой страдает лимбическая система (гиппокамп, височная кора).
Симптомы герпетического энцефалита
В типичном течении острого мозгового воспаления выделяется несколько последовательных стадий: ранняя, период разгара болезни, регресс признаков, стадия остаточных явлений. В 70% патология манифестирует с внезапно возникшей высокой лихорадки (более 39°С), сопровождающейся интенсивными головными болями в лобно-височной зоне, сильной сонливостью, рвотой, не связанной с приемом пищи.
На вторые-третьи сутки симптомы дополняются нарушениями сознания: больные начинают путаться во времени и пространстве, не узнают родственников, испытывают разнообразные галлюцинации. По мере усугубления тяжести состояния появляются фокальные или генерализованные судорожные припадки. Изредка наблюдается оперкулярный автоматизм — повторяющиеся причмокивающие или сосательные движения.
В среднем через 3 дня заболевание переходит в стадию разгара. Основное проявление — глубокое угнетение сознания вплоть до комы. Пациенты не отвечают на звуковые и тактильные раздражители, однако двигательные реакции на болевые стимулы остаются в пределах нормы. Также могут возникать симптомы декортикации или децеребрации, аритмичное дыхание, двусторонние моторные нарушения.
Если пациенту было предоставлено комплексное лечение, с 3-4 недели начинается обратное развитие симптомов герпетического энцефалита. Этот этап длится от нескольких месяцев до 1 года, характеризуется постепенным восстановлением временно утраченных неврологических функций. По окончании третьей стадии около 80% больных имеют стойкие резидуальные (остаточные) явления, которые могут сохраняться пожизненно.
Осложнения
В остром периоде прогностическим неблагоприятным является прогрессирование отека мозга, что чревато его вклинением. При височно-тенториальной форме вклинения возникает триада признаков: потеря сознания, гемипарез, анизокория. Симптомами транстенториальной формы являются отсутствие реакции зрачков на свет, фиксация глазных яблок по срединной линии, двусторонний гипертонус мышц. Зачастую нарушается работа дыхательного центра.
Патология имеет тяжелое течение, при отсутствии своевременной медицинской помощи летальность достигает 70%. Даже если проводится этиотропное лечение, смертельный исход регистрируется у 15-20% пациентов, чаще у младенцев, пожилых людей, больных из группы риска. У выздоровевших полный регресс неврологической симптоматики наблюдается только в 20% случаев, а остальные сталкиваются с резидуальными симптомами.
Наиболее опасным хроническим осложнением заболевания считается прогрессирующее вегетативное состояние (акинетический мутизм), характеризующийся необратимым разрушением высших психических функций. У больных сохранено сознание, витальные функции (дыхание, кровообращение), однако полностью отсутствует познавательная деятельность. Такие пациенты не говорят, не реагируют на внешние раздражители, требуют постоянного ухода.
К типичным последствиям герпетической формы энцефалита относится синдром Клювера-Бьюси, при котором развиваются тяжелые длительные расстройства психической и когнитивной сферы. Симптомы расстройства включают ажитированное состояние, агрессивность, патологическую гиперсексуальность. Также наблюдаются интеллектуальные нарушения, проблемы с концентрацией внимания, ослабление памяти.
Диагностика
Обследованием пациента занимаются инфекционисты, неврологи, врачи экстренной помощи и реанимационного отделения. Заподозрить энцефалит удается по острому началу, наличию фебрильной лихорадки, сочетанию общемозговых и очаговых симптомов. Для подтверждения заболевания, уточнению этиологии воспалительного процесса назначаются следующие методы исследования:
- Нейровизуализация. «Золотым стандартом» диагностики является МРТ головного мозга, чувствительность которой при выявлении очагов поражения достигает 100% на ранней стадии болезни. При недоступности этого метода либо на более поздних этапах герпетического энцефалита применяется КТ головного мозга.
- Электроэнцефалография. В острый период ЭЭГ показывает очаговые или диффузные нарушения биоэлектрической мозговой активности: высокоамплитудные дельта- и тета-волны, появление комплексов «острая‒медленная волна».
- Люмбальная пункция. Цереброспинальная жидкость имеет нормальную прозрачность, при микроскопическом исследовании обнаруживается лимфоцитарный плейоцитоз (около 100 клеток в 1 мл), повышение количества белка, снижение уровня глюкозы.
- ДНК-диагностика. Чувствительность ПЦР-исследования ликвора на герпесвирусы составляет 96-98%, а специфичность достигает 94%. Поскольку в ранний период инфекции не исключены ложноотрицательные результаты, тестирование обязательно повторяют на 4-й день заболевания.
Лечение герпетического энцефалита
Консервативная терапия
Герпетический энцефалит характеризуется быстрым нарастанием неврологического дефицита, прогрессированием общемозговых симптомов, поэтому комплексное лечение должно начинаться в максимально ранние сроки. Наилучшие шансы на полное выздоровление у пациентов, которые начали получать этиотропные препараты в первые сутки манифестации болезни. Лечение заболевания включает следующие группы медикаментов:
- Противовирусные средства. Препаратом выбора является ацикловир, вводимый внутривенно капельно при подозрении на герпетический энцефалит еще до лабораторного подтверждения диагноза. Критерий завершения терапии — отрицательный тест ПЦР ликвора.
- Интерфероны. При тяжелых формах энцефалита целесообразно сочетать иммуномодуляторы с этиотропными противовирусными медикаментами. Применяются интерфероны или индукторы интерферонов, усиливающие неспецифическую резистентность организма.
- Глюкокортикоиды. В основном назначаются для купирования мозгового отека. Также гормоны используются в случае рецидивирующей герпетической инфекции, при которой в организме развивается аутоиммунный процесс.
- Диуретики. Лекарства показаны при отеке-набухании головного мозга. Экстренная дегидратация проводится с помощью осмодиуретика маннитола или салуретика фуросемида. Также рекомендованы онкодегидратанты (альбумин), глицериновые растворы для зондового введения в желудок.
- Антиконвульсанты. Медикаменты «первой линии» для устранения судорожного синдрома — бензодиазепины. При их недостаточной эффективности лечение усиливается препаратами для наркоза, барбитуратами.
Реабилитация
Благотворное влияние на состояние ЦНС после перенесенного герпетического энцефалита оказывают витаминные комплексы (витамины группы В, аскорбиновая кислота) в сочетании с антиоксидантами. Восстановительное лечение также включает ноотропы и нейрометаболические препараты для улучшения когнитивных мозговых функций. Коррекция иммунологического статуса проводится адаптогенами, актопротекторами, неспецифическими иммуномодуляторами.
Для восполнения энергозатрат организма, стимуляции репаративных процессов показано адекватное по калорийности и витаминному составу энтеральное питание. Большое внимание уделяется физиотерапевтическим процедурам, массажу и лечебной физкультуре, направленным на улучшение двигательной функции. При наличии показаний рекомендуются занятия с логопедами, дефектологами.
Прогноз и профилактика
Несмотря на проводимое этиотропное лечение, прогноз при герпетическом энцефалите остается неблагоприятным, показатель летальности составляет 15-20%. У большинства выздоровевших сохраняется неврологический дефицит. Для предупреждения заболевания необходима рациональное лечение герпеса кожи и слизистых оболочек, своевременное консультирование больных с диссеминированной герпетической инфекцией.
2. Менингиты и энцефалиты: уч. пос. для врачей/ Д. А. Валишин, Р. Т. Мурзабаева, А. П. Мамон, М. А. Мамон, Л. В. Мурзагалеева. — 2012.
3. Герпетическое поражение нервной системы/ М.Н. Лебедюк, М.Э. Запольский, Ю.И. Горанский// Украинский журнал дерматологии, венерологии, косметологии. — 2011. — №2.
4. Герпетический энцефалит/ Т.В. Матвеева, Н.В. Токарева, Г.А. Шакирзянова// Неврология. — 2006. — №16.
Лабиальный герпес – это вирусная инфекция, которая проявляется высыпаниями на коже и красной кайме губ. Заболевание вызвано вирусами герпеса 1-го и 2-го типов. Манифестация болезни происходит на фоне снижения иммунитета, переохлаждения, травмы и других стрессовых факторов. Лабиальный герпес проявляется пузырьковой сыпью на губах, которая быстро превращается в небольшие болезненные эрозии. Для диагностики заболевания используют вирусологические, серологические и молекулярно-генетические анализы. Лечение включает мази с противогерпетическими компонентами, ранозаживляющие средства, иммуномодуляторы и адаптогены.
МКБ-10
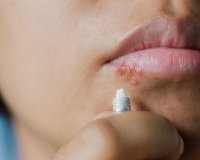


Общие сведения

Причины
ВПГ относится к ДНК-содержащим возбудителям, его наследственный материал содержит около 80 генов. Вирус устойчив к низким температурам, однако быстро разрушается при нагревании до 50°С, под действием ионизирующего излучения и химических растворителей. На влажной коже и поверхности предметов возбудитель сохраняет жизнеспособность в течение 1-4 часов.
До 90% лабиального герпеса вызвано ВПГ-1, у остальных пациентов причиной заболевания выступает ВПГ-2. Возможно одновременное присутствие в организме обоих типов вирусного возбудителя. Заражение происходит при контакте с больным человеком (особенно во время поцелуев), пользовании общей посудой и косметикой. Инфицирование ВПГ-2 наиболее вероятно при половом акте, большинство людей сталкиваются с возбудителем в начале сексуальной жизни.
Предрасполагающие факторы
При хорошем состоянии иммунной системы клинические проявления герпетической инфекции не возникают. Поэтому в практической дерматологии большое внимание уделяется предрасполагающим причинам, на фоне которых происходит первичная манифестация или рецидив заболевания. К типичным провоцирующим факторам лабиального герпеса относятся:
- первичные и вторичные иммунодефицитные состояния;
- частые респираторные инфекции;
- стоматологические вмешательства;
- пластические операции на лице;
- инъекционные косметологические процедуры в области губ;
- психоэмоциональные стрессы;
- период менструации у женщин;
- переохлаждение;
- чрезмерная инсоляция.
В группе риска находятся пациенты старше 70 лет, большинство из которых имеют несколько хронических заболеваний и физиологическое угнетение иммунной функции. Высокому риску лабиального герпеса подвергаются беременные женщины, что связано с гормональными перестройками, изменениями работы иммунной системы. Более частые обострения регистрируются у людей с низким социально-экономическим статусом.

Патогенез
В современной инфектологии выделяют несколько стадий развития герпетической инфекции. При первичном проникновении возбудителя наблюдается вирусемия, патоген распространяется по паренхиматозным органам, у части пациентов он поражает эпителий и вызывает характерную сыпь. Затем ВПГ проникает в нервные ганглии, заражает лимфоцитарные клетки крови, что способствует вторичной вирусемии.
При благоприятном течении заболевания спустя несколько недель иммунная система элиминирует возбудителя из эпителиальных клеток и внутренних органов, однако в нервных узлах формируются пожизненные очаги латентной инфекции. Под действием неблагоприятных факторов происходит реактивация вируса, его перемещение по нервным волокнам от ганглиев к поверхности кожи, в результате чего развивается обострение.
Структурные изменения эпителиальных клеток при герпетической инфекции проявляются увеличением ядер, фрагментацией хроматина, появлением базофильных или эозинофильных включений. В остром периоде герпеса наблюдается выраженный альтеративный компонент воспаления, проявляющийся гибелью отдельных клеток, расстройствами кровообращения, появлением мини-очагов некроза.
Симптомы лабиального герпеса
В начале обострения пациенты ощущают зуд, покалывание и жжение поверхности губ. В течение 12-36 часов на этом месте появляется группа пузырьков с прозрачным содержимым, которые сопровождаются покраснением и отечностью кожи. Жидкость внутри везикул быстро мутнеет, после чего они вскрываются с образованием ярко-красных эрозий. Ранки на губах покрываются корочками, которые отпадают в течение 6-9 дней по мере заживления тканей.
Помимо внешних проявлений лабильного герпеса, пациенты жалуются на боли во время еды, питья, разговора. Неосложненные формы заболевания протекают без системных нарушений здоровья, поэтому общее состояние остается удовлетворительным. У детей и ослабленных людей герпетическая инфекция может вызывать головные боли, слабость, повышение температуры тела в пределах субфебрильных значений.
Осложнения
При иммунодефицитах лабиальный герпес может принимать геморрагическую или язвенно-некротическую форму, распространяться на кожу периоральной зоны. Высыпания на губах нередко сопровождаются острым герпетическим стоматитом – поражением слизистой оболочки полости рта. Пациентов беспокоят множественные болезненные эрозии на поверхности щек, языка и мягкого неба, симптомы интоксикации, катаральные проявления.
Поврежденный эпителий на месте вскрывшихся пузырьков является входными воротами для вторичной инфекции. При плохой гигиене и привычке трогать губы грязными руками есть риск присоединения бактериального воспаления. В этом случае ранки нагнаиваются, становятся очень болезненными, кожа вокруг губы краснеет и отекает. У иммунокомпрометированных людей есть риск активации кандидоза полости рта.
Длительно существующий лабиальный герпес ассоциирован с недостаточностью иммунной системы пациента. Несмотря на наличие вируснейтрализующих антител, постепенно прогрессирует иммуносупрессия, учащаются рецидивы, увеличивается площадь поражения кожи. У людей, живущих с ВИЧ, получающих лечение цитостатиками или радиотерапию, герпетическая инфекция нередко принимает генерализованный характер.

Диагностика
Первичный осмотр пациентов с лабиальным герпесом проводится врачом-дерматологом, по показаниям к обследованию подключают инфекциониста, стоматолога, иммунолога. При типичной клинической картине предварительный диагноз удается поставить по данным визуального осмотра и сбора анамнеза болезни. Для подтверждения герпетической этиологии сыпи на губах применяются следующие методы исследования:
- Цитоморфологическое исследование. При микроскопии мазка с поверхности губ удается обнаружить гигантские клетки и внутриядерные включения, которые характерны для герпетической инфекции. Ввиду невысокой чувствительности метода его обязательно подтверждают другими анализами.
- Обнаружение вирусных антигенов. С помощью прямой иммунофлюоресценции обнаруживается специфическое свечение клеток, пораженных герпесвирусами. К косвенным признакам заболевания относят агрегацию ядерного вещества, отслаивание кардиолеммы, внутриядерные включения.
- Полимеразная цепная реакция. ПЦР признана самым быстрым и чувствительным способом диагностики лабиального герпеса. Для ее проведения используются соскобы из эрозий на губах, критерием положительного результата является обнаружение вирусной ДНК в биоматериале.
- Вирусологический анализ. Выделение ВПГ в культуре тканей занимает 2-5 дней, обеспечивает 100% специфичность и 85-100% чувствительность. Такой метод используется для подтверждения диагноза при сомнительных результатах других видов исследования.
- Серологические реакции. Определение антител классов IgM, IgG, IgA в крови проводится методом ИФА. Нарастание титра антител в 4 и более раза свидетельствует об активной фазе инфекции. При этом у иммунокомпрометированных больных иммуноглобулины могут не обнаруживаться даже во время рецидива.
Дифференциальная диагнгстика
Клинические проявления лабиального герпеса необходимо отличать от трещин на губах, возникающих на фоне авитаминозов и железодефицита. Дифференциальная диагностика проводится с травматической эрозией, аллергическими высыпаниями, метеорологическим (актиническим) хейлитом. Симптомы хронического герпеса дифференцируют с многоморфной экссудативной эритемой, пузырчаткой, рецидивирующим афтозным стоматитом.
Лечение лабиального герпеса
Консервативная терапия
Обострения простого герпеса, протекающие без осложнений, подлежат амбулаторному лечению. На весь период терапии ограничивается прием кислой, соленой и другой раздражающей пищи. Женщинам рекомендуют отказаться от декоративной косметики для губ и не пытаться замаскировать проблему тональными средствами. Для быстрой ликвидации герпетической сыпи используются следующие группы медикаментов:
- Противовирусные препараты. Препараты выбора для подавления репликативной активности ВПГ – синтетические ациклические нуклеозиды группы ацикловира. Они обладают высокой избирательностью действия и низкой токсичностью. При герпесе на губах применяются мази, которые наносятся на поврежденные участки кожи и слизистой.
- Ранозаживляющие средства. После купирования воспалительного процесса используются смягчающие и кератолитические средства для локального применения. Они содержат масляные растворы, витамины и ранозаживляющие компоненты, благодаря чему ускоряют ликвидацию неэстетичных проявлений инфекции.
При типичном течении болезни нет необходимости в применении противовирусных средств системного действия. Такие лекарства назначаются при часто обостряющихся вариантах инфекции, которые затрагивают не только область губ и периоральную зону, но и другие участки тела, в том числе внутренние органы. После купирования острых симптомов рассматривается прием иммуностимуляторов и адаптогенов для предупреждения рецидивов у представителей групп риска.
Прогноз и профилактика
При нормальном иммунном статусе единичные обострения болезни быстро купируются медикаментозной терапией. При рецидивирующих вариантах лабиального герпеса прогноз определяется преморбидным фоном, состоянием иммунитета, чувствительностью возбудителя к используемым лекарствам. Для предупреждения повторных высыпаний необходимо проводить коррекцию образа жизни, по возможности устранять провоцирующие факторы.
В рамках специфической профилактики часто рецидивирующей инфекции используется противогерпетическая вакцина. Иммунизация рекомендована при наличии более 3 случаев лабиального герпеса в год, физиологическом снижении иммунитета у пожилых людей, ВИЧ-позитивном статусе. После прохождения полного курса вакцинации у 63% пациентов обострения прекращаются, у 27% больных уменьшается частота рецидивов.
3. Лабиальный герпес: общая характеристика вирусов простого герпеса, этиология, патогенез и эпидемиология заболевания/ П.М. Яновский, Н.Д. Сергеева// Альманах сестринского дела. 2017. – №1.
4. Герпес-вирусная инфекция в дерматологии: проблемы и современный подход к лечению/ Н.В. Кунгуров// Клиническая дерматология и венерология. – 2015. – №5.
Благотворительный фонд помощи больным БАС, Москва;
ООО «Клинико-диагностический центр Реал Хэлс», Москва;
филиал №3 3ГБУЗ ГП №107, Москва
ГБУЗ «Городская клиническая больница №20», Москва
Клинико-диагностический центр «Реал Хелс», Москва
Казанская государственная медицинская академия
отделение нейрорентгенологии НИИ нейрохирургии им. Н.Н. Бурденко, Москва
Дифференциальная диагностика подострого герпетического миелита с боковым амиотрофическим склерозом
Журнал: Журнал неврологии и психиатрии им. С.С. Корсакова. 2016;116(11): 110‑113
Благотворительный фонд помощи больным БАС, Москва;
ООО «Клинико-диагностический центр Реал Хэлс», Москва;
филиал №3 3ГБУЗ ГП №107, Москва
Дифференциальная диагностика неизлечимых и потенциально излечимых неврологических заболеваний является актуальной проблемой современной неврологии. Представлен случай подострого герпетического миелита — редкого осложнения герпетической инфекции вирусом Varicella zoster, и описана его дифференциальная диагностика с боковым амиотрофическим склерозом.
Благотворительный фонд помощи больным БАС, Москва;
ООО «Клинико-диагностический центр Реал Хэлс», Москва;
филиал №3 3ГБУЗ ГП №107, Москва
ГБУЗ «Городская клиническая больница №20», Москва
Клинико-диагностический центр «Реал Хелс», Москва
Казанская государственная медицинская академия
отделение нейрорентгенологии НИИ нейрохирургии им. Н.Н. Бурденко, Москва
Герпетический миелит (ГМ) развивается в 1,2—6,3% случаев как осложнение герпетической инфекции вирусом опоясывающего герпеса (Varicellazoster) [1, 2]. В основном данное осложнение развивается у пациентов с иммунодефицитом (у ВИЧ-инфицированных лиц с иными причинами иммунодефицита при длительной терапии стероидами, сахарном диабете и т. д.).
Патогенез ГМ изучен недостаточно. Полагают, что на фоне иммунодефицита вирус опоясывающего герпеса активируется в спинальных ганглиях и может распространиться периневрально в паренхиму спинного мозга с поражением серого и белого вещества. В патогенезе принимают участие аллергический ответ, аутоиммунный васкулит, демиелинизация, непосредственная инвазия вируса. Чаще всего патология спинного мозга возникает после появления везикулярной сыпи, но неврологические осложнения возможны и без этого этапа. Наличие сыпи в анамнезе за дни или недели до неврологических симптомов позволяет поставить этиологический диагноз.
Клиническая картина ГМ представлена сегментарными и проводниковыми двигательными и чувствительными расстройствами, при этом характерно преобладание двигательных расстройств. Выраженность чувствительных и наличие тазовых расстройств зависят от тяжести и протяженности поражения (от отсутствия в легких случаях до значительных расстройств при поперечном миелите). В цереброспинальной жидкости (ЦСЖ) отмечаются повышение концентрации белка и снижение глюкозы, лимфоцитарный плеоцитоз. Полимеразная цепная реакция (ПЦР) на ДНКVaricellazoster в ЦСЖ при ГМ редко бывает положительной, чаще положительными на этот вирус оказываются ПЦР крови, а также серологические реакции в крови. Прогноз Г.М. различен — от выздоровления при своевременном лечении до летального исхода [1, 3].
В мировой литературе описан 31 случай ГМ [1].
У больных с подозрением на очаговое поражение спинного мозга и наличием «мотосенсорной диссоциации» следует проводить дифференциальную диагностику с боковым амиотрофическим склерозом (БАС), которая представляется особенно трудной, если нейроинфекция сопровождается в основном сегментарными и проводниковыми двигательными расстройствами, а нехарактерные для БАС чувствительные и тазовые расстройства не выражены. Дифференциальная диагностика БАС и очаговых поражений спинного мозга проводится с помощью игольчатой и стимуляционной миографии, магнитно-резонансной томографии (МРТ) спинного мозга, транскраниальной магнитной стимуляции, а при подозрении на инфекционную этиологию (миелит) — также при помощи люмбальной пункции и общего анализа ЦСЖ, серологических реакций и ПЦР [3, 4].
Клиническое наблюдение
Пациент Б., 68 лет, предъявлял жалобы на слабость в мышцах тазового пояса при ходьбе, боли в пояснице ночью и при длительном сидении (при ходьбе болей не было, на подергивания в мышцах больной также активно не жаловался).
Был направлен на консультацию к неврологу и электромиографическое исследование нейрохирургом, усомнившимся в том, что клиническая картина болезни обусловлена осложнениями остеохондроза позвоночника.
За 2 мес до поступления на обследование перенес опоясывающий герпес. Появившиеся у него высыпания на левом плече частично исчезли после лечения ванцикловиром (валтрекс) в дозе 500 мг 2 раза в день в течение 1 нед. Однако через 2 нед появились боли в плече, а также возникли и стали нарастать нарушения ходьбы.
Было также установлено, что больной страдает бронхиальной астмой, приступы которой купирует беродуалом; гормональные препараты (серетид) использует редко — 1—2 раза в месяц. В 2009 г. на МРТ пояснично-крестцового отдела позвоночника были выявлены ретролистезL2,5 позвонков, центральная грыжа диска L1, центральная протрузия дискаL4—5 (рис. 1). В 2002 г. больной перенес инсульт с нарушением речи. При ультразвуковой допплерографии сосудов нижних конечностей патологии выявлено не было.

Рис. 1. Спондилодисцит у больного Б. на уровне позвонка Т12 (2009 г.).
При соматическом обследовании внимание было обращено на следы герпетических высыпаний в надключичной области слева.
В неврологическом статусе общемозговых, менингеальных и когнитивных нарушений и расстройств черепных нервов обнаружено не было. Грубые рефлексы Маринеско были отмечены с двух сторон. Парезов, атрофий и фасцикуляций в руках не было. Нижний парапарез — до плегии в сгибателях и разгибателях пальцев стоп при сохранности этих движений в самих стопах. Парез до 3 б в разгибателях левого бедра и до 3—4 б в ягодичных мышцах, больше слева. Вызванные фасцикуляции в правом бедре (передняя группа) и левой голени (икроножные мышцы). Сухожильные рефлексы с рук средней живости, выше слева, с ног резко оживлены, двусторонние кистевые рефлексы Россолимо, рефлексы Бабинского и Бехтерева—Мари—Фуа (защитные рефлексы спинального автоматизма), стопный рефлекс Россолимо слева. Брюшные рефлексы не вызываются. Гипотрофии разгибателей пальцев стоп. Гиперестезия надключичной области слева (в зоне следов высыпаний). Гипалгезия правой голени и пальцев стоп. Координация не нарушена. Тазовых расстройств нет.
По данным стимуляционной электронейромиографии было сделано заключение: аксонопатия бедренных нервов с демиелинизацией справа. Двусторонняя пирамидная недостаточность. Демиелинизация икроножных нервов с аксонопатией слева. Легкая демиелинизация малоберцовых нервов. Корешки малоберцовых нервов не поражены.
Приигольчатой миографииисследовались левые латеральная широчайшая, передняя большеберцовая, дельтовидная мышцы и общий разгибатель пальцев кисти справа.
Вm.deltoideusdext.слева отмечена спонтанная активность (СА), представленная 1 ПФЦ. Средняя длительность ПДЕ 12,07 мс при норме 12,3 мс снижена на 1,9% (норма +/—13%). Средняя амплитуда ПДЕ повышена — 1235 мкВ (норма 300—850 мкВ), максимальная повышена — 5922 мкВ (норма до 1200 мкВ). Полифазных ПДЕ 20% (норма до 5%). Преобладают ПДЕ нормального типа. Паттерн рекрутирования обычный. Выявлена 3-А стадия денервационно-реиннервационного процесса (ДРП).
Вm.vastuslateralisслева выявлена СА в виде 4 ПФ, 5 ПФЦ, 1 ПОВ. Средняя длительность ПДЕ 13,3 мс при возрастной норме 13 мс — увеличена на 2% (норма +/—13%). Средняя амплитуда ПДЕ повышена — 1406 мкВ (норма 300—850 мкВ), максимальная повышена — 2954 мкВ (норма до 1200 мкВ). Полифазных ПДЕ 20% (норма до 5%). Присутствуют ПДЕ нейронального типа. Паттерн рекрутирования обеднен. Выявлена 3-А стадия ДРП.
Вm.tibialisanteriorслева СА не выявлена. Средняя длительность ПДЕ 13,3 мс при возрастной норме 12,3 мс — снижена на 7,6% (норма +/—13%). Средняя амплитуда ПДЕ увеличена — 926 мкВ (норма 300—850 мкВ), максимальная увеличена — 8614 мкВ (норма до 1200 мкВ). Полифазных ПДЕ 20% (норма до 5%). Преобладают ПДЕ нормального типа. Паттерн рекрутирования обеднен. Выявлена 3-А стадия ДРП.
Вm.extensordigitorumcommunisсправа выявлена СА в виде 1 П.Ф. Средняя длительность ПДЕ 9,45 мс при возрастной норме 11,4 мс — снижена на 17,1% (норма +/—13%). Средняя амплитуда ПДЕ увеличена — 1232 мкВ (норма 300—850 мкВ), максимальная увеличена — 7017 мкВ (норма до 1200 мкВ). Полифазных ПДЕ 35% (норма до 5%). Преобладают ПДЕ неврального типа. Паттерн рекрутирования обычный. Выявлена 1-я стадия ДРП.
По результатам игольчатой миографии было сделано заключение: в мышце левого бедра выявлено сочетание острой и хронической денервации по типу нейронопатии. В то же время в других обследованных мышцах (левая голень, левое плечо, правое предплечье) спонтанная активность отсутствует или единична и имеются признаки завершенной нейрогенной денервации.
Таким образом, клиническое и электромиографическое исследование показало наличие синдрома очагового поражения поясничного утолщения спинного мозга (текущая нейрональная денервация на этом уровне, снижение возбудимости бедренных нервов, признаки пирамидной недостаточности) в сочетании с сенсорной полинейропатией. Исследование мышц на других уровнях позволило исключить БАС, т. е. генерализованный нейрональный процесс.
В связи с эпидемиологическим анамнезом больного (наличие вероятного иммунодефицита в связи с хронической терапией стероидами и опоясывающего герпеса, которым пациент переболел за 2 нед до развития указанных жалоб) возникло подозрение на герпетический шейный ганглионит, осложненный подострым (давность процесса от 1 до 3 мес) герпетическим миелитом поясничного утолщения. Пациент был проконсультирован инфекционистом и госпитализирован в связи с наличием показаний к стационарному лечению.
Результаты стационарного обследования: общий анализ крови — Hb 135 г/л, э. 4,4, л. 8,1, сегментоядерные 61, э. 2, лимф. 25, мон. 12, СОЭ 16. Биохимический анализ крови — общий белок 61 г/л, креатинин 102 мкмоль/л, холестерин 4,9 ммоль/л, билирубин 8 мкмоль/л, калий 3,9 ммоль/л, натрий 140 ммоль/л, АЛТ 14, АСТ 13. Общий анализ мочи — удельный вес 1,0016, цвет желтый, прозрачная, л. 2—3 в поле зрения, глюкозы и белка нет. Серологические анализы крови на ВИЧ и сифилис отрицательные. Общий анализ ЦСЖ — бесцветная, прозрачная, белок 0,91 г/л, реакция Панди положительная, цитоз 3/3, 2 нейтрофила, 1 — лимфоцит. ПЦР ЦСЖ (Varicellazoster) отрицательная. ПЦР крови (Varicellazoster) — отрицательная. Серодиагностика (Varicellazoster) — IgG 6,3++, IgM5,4++ (оба вида антител обнаружены). МРТ грудного отдела спинного мозга — спинной мозг с четкими и ровными контурами без структурных и объемных изменений. Выраженная дегидратация дисков с пролапсами до 2—3,5 мм максимально на уровне Т8—9 (рис. 2). МРТ поясничного отдела позвоночника — резко выраженный спондилоартроз. Правосторонняя парамедианная грыжа L1−2, левосторонняя парамедианная грыжа L2—3, задняя медианная грыжа L4—5, сглаженность поясничного лордоза, ретролистез L1, L2, L5 позвонков (рис. 3). ЭКГ — гипертрофия левого желудочка, ЧСС 57, ритм синусовый. Флюорография — признаки эмфиземы, пневмосклероза. МРТ левого коленного сустава — деформирующий остеоартроз и хондромаляция 1—2-й степени

Рис. 2. В грудном отделе спинного мозга признаки миелита отсутствуют.

Рис. 3. Выраженный спондилоартроз, грыжа L1—2, ретролистез L1—2.
Заключительный диагноз: шейный герпетический ганглионит. Подострый герпетический миелит, вызванный вирусом опоясывающего герпеса. Остеохондроз грудного, остеохондроз и нестабильность поясничного отдела позвоночника. Сенсомоторная аксонально-демиелинизирующая полинейропатия нижних конечностей. Дисциркуляторная энцефалопатия 3-й стадии.
Больному была проведена противовирусная терапия: ацикловир (зовиракс) 5 мл на 200 мл физиологического раствора хлорида натрия — 15 внутривенных вливаний; дибазол 2 мл 2 раза в день внутримышечно.
В процессе лечения в неврологическом статусе отмечается регресс фасцикуляций в левом бедре и голени, больной стал ходить без трости, выраженность парезов уменьшилась в ягодичных мышцах до 4 баллов слева.
Рассматривая особенности приведенного наблюдения, следует отметить, что клиническая картина заболевания напоминала дебют БАС и фактически соответствовала критериям «вероятного» БАС [4]. У больного имелось сочетание признаков поражения периферических (ПМН) и центральных (ЦМН) мотонейронов на двух уровнях, грудном и поясничном — отсутствие брюшных рефлексов, фасцикуляции в правом бедре и левой голени, нижний смешанный парапарез, гипотрофии мышц стоп, гиперрефлексия в ногах с патологическими пирамидными знаками. При этом некоторые признаки поражения ЦМН выявлялись ростральнее таковых ПМН — кистевые патологические знаки, рефлексы Маринеско. Однако последние можно было отнести на счет проявлений дисциркуляторной энцефалопатии. Тазовых расстройств не было, а чувствительные были выражены минимально и имели сегментарный характер. Решающими в дифференциальной диагностике с БАС стали данные игольчатой миографии о локальности денервационного процесса. Диагноз подострого герпетического миелита подтвердился данными общего анализа ЦСЖ (повышение содержания белка). Плеоцитоза выявлено не было, вероятно, из-за раннего начала лечения. Результаты серологической диагностики крови пациента (повышение титра как «острых»IgM, так и «отсроченных»IgG) лишь указывают на наличие острой герпетической инфекции, однако с учетом наличия и ганглионита в шейной области четко не указывают на локализацию. ПЦР крови и ЦСЖ были неинформативны в настоящем случае, что подтверждается данными литературы. МРТ грудного отдела спинного мозга также убедительно не выявила очага миелита, возможно, в связи с тем, что противовирусная терапия была начата до выполнения МРТ. В процессе противовирусной терапии удалось достигнуть регресса неврологической симптоматики и восстановления нарушенных функций.
Особенностью данного случая является наличие фонового иммунодефицита (см. рис. 1). При этом процесс локализовался на уровне тех сегментов позвоночника, которые соответствовали сегментам спинного мозга, пораженным вирусом герпеса. Возможно, имело место ослабление гематомиелического барьера, что и обусловило развитие миелита поясничного утолщения, а не, например, на шейном уровне, где опоясывающий герпес возник первоначально. Также остается недостаточно ясной этиологическая принадлежность сенсомоторной аксонально-демиелинизирующей полинейропатии у пациента.
Читайте также:

