Помогает ли красная щетка от прыщей
Обновлено: 22.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Розацеа: причины появления, симптомы, диагностика и способы лечения.
Определение
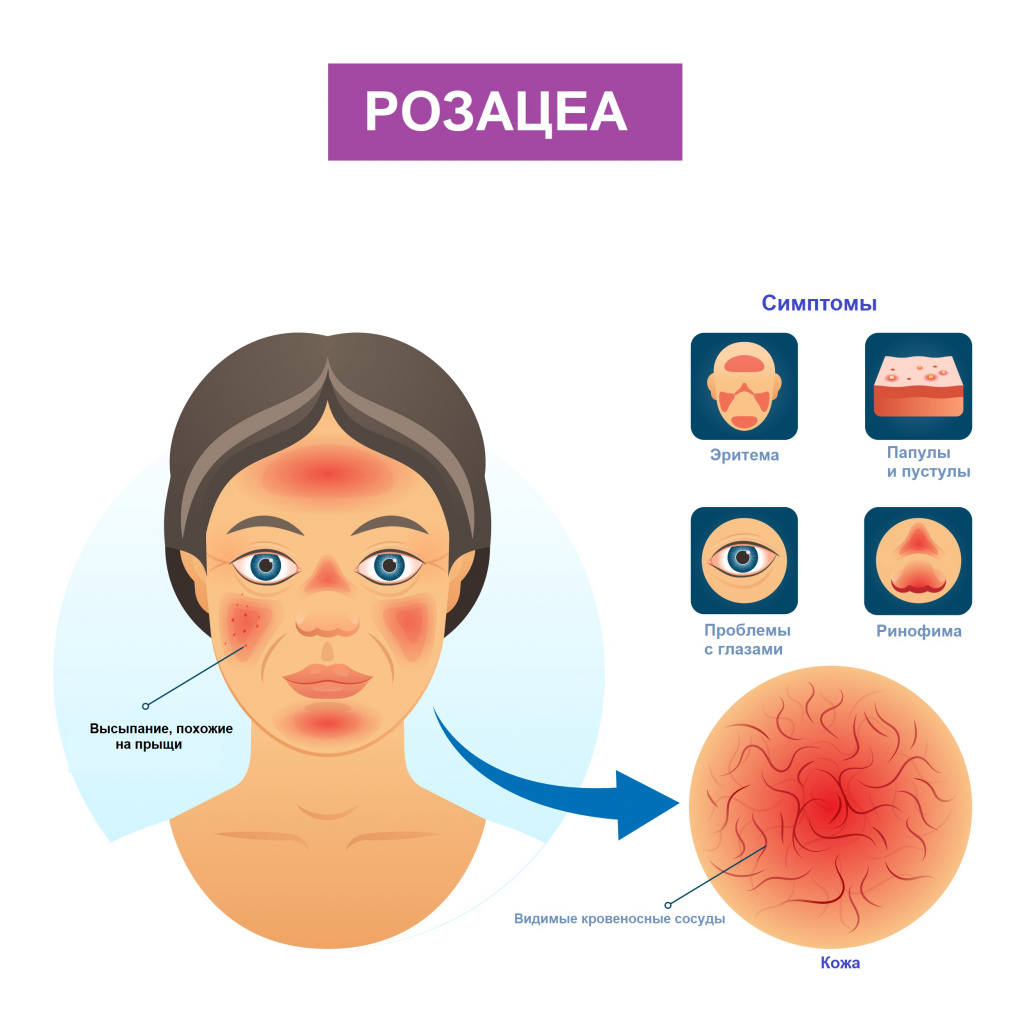
Розацеа – хроническое заболевание кожи, характеризующееся эритемой (покраснением), наличием папулопустулезных элементов (узелков), фим (бугристости) и поражением глаз.
Причины появления розацеа
Розацеа чаще развивается у женщин в возрасте 30-50 лет. Мужчины болеют реже, но тяжелее. Это заболевание свойственно людям с белой кожей и сочетает в себе генетическую предрасположенность и триггерные факторы.
Причины розацеа до конца не изучены. Возникновение заболевания может быть обусловлено сосудистой патологией, иммунологическими расстройствами, болезнями желудочно-кишечного тракта, изменениями в эндокринной системе.
К триггерным факторам, запускающим этот процесс, относятся: сильный стресс, воспалительные заболевания или воздействие температур, включая резкие перепады от жары к холоду и наоборот.
Патологии желудочно-кишечного тракта, вероятнее всего, не являются ведущими в развитии заболевания. Однако у пациентов с розацеа часто встречаются сопутствующие патологии ЖКТ: гастрит, язвенная болезнь желудка и двенадцатиперстной кишки, хронические воспалительные заболевания кишечника, хронические гепатиты; нередко в желудке обнаруживается бактерия Helicobacter pylori.
Половые гормоны могут оказывать влияние на состояние микроциркуляции (движение крови по мелким сосудам) кожи и на развитие иммунного воспаления. Их дисбаланс - одна из возможных причин развития заболевания.
Клещи рода Demodex обычно присутствуют на коже здорового человека. Однако отмечается достоверное увеличение из количества у больных розацеа.

Классификация заболевания
В зависимости от характера кожных проявлений выделяют несколько подтипов розацеа.
- эритематозно-телеангиэктатический;
- папулопустулезный;
- фиматозный, или гипертрофический;
- глазной, или офтальморозацеа;
- гранулематозный.
В зависимости от выраженности клинических симптомов подтипа выделяют степени тяжести: легкую, средне-тяжелую и тяжелую.
Симптомы розацеа
Заболевание имеет хроническое течение с периодами обострения и ремиссии.
При эритематозно-телеангиэктатическом подтипе розацеа пациент отмечает покраснение кожи лица, реже - шеи и груди. Вначале покраснение появляется только в ответ на провоцирующие факторы, но по мере развития заболевания приобретает стойкий характер. Пациента беспокоит ощущение жжения и покалывания в области эритемы, сухость, чувство стягивания кожи. Отмечается повышенная чувствительность кожи к наружным лекарственным препаратам, средствам для ухода за кожей, солнцезащитным средствам и ультрафиолетовому излучению.
При папулопустулезном подтипе на фоне стойкой эритемы в центральной части лица возникают беспорядочно расположенные ярко-розовые папулы - узелки или бугорки размером 3–5 мм. В дальнейшем формируются полостные элементы - пустулы со стерильным содержимым. Пациенты жалуются на жжение, покалывание в месте высыпаний. Шелушение обычно отсутствует.
При фиматозном, или гипертрофическом подтипе помимо стойкой эритемы, множественных телеангиэктазий, папул и пустул отмечается утолщение кожи, неравномерная бугристость и формирование шишковидных образований — фим. Поражается кожа носа, реже – лба, подбородка, ушных раковин, век.
При офтальморозацеа наблюдается покраснение, жжение и зуд глаз; ощущение инородного тела и пелены перед глазами; светочувствительность, вплоть до светобоязни. Офтальморозацеа часто диагностируется при наличии кожных симптомов, однако у некоторых больных глазные симптомы появляются раньше кожной симптоматики, что затрудняет диагностику.
При гранулематозной розацеа покраснение кожи лица выражено незначительно, но присутствуют желтые, коричневые или красные папулы, которые впоследствии могут приводить к формированию рубцов. Пациентов беспокоит сухость кожи лица и ощущение стянутости.
Диагностика розацеа
Диагноз, как правило, устанавливается по результатам физикального осмотра и анализа жалоб пациента. Дополнительные лабораторные и инструментальные исследования обычно не требуются.
В затруднительных ситуациях при постановке диагноза может быть проведена биопсия кожи для исключения других кожных заболеваний, таких как волчанка или саркоидоз.
Взятие биоматериала оплачивается отдельно. Согласно требованиям п. 17 Правил проведения патолого-анатомических исследований, утв. Приказом Минздрава России от 24.03.2016 № 179н, в целях уточнения диагноза заболевания (состояния) с учетом требований стандартов медицинской помощи и кл.
Перед назначением лекарственной терапии ретиноидами и на протяжении всего курса лечения необходим ежемесячный контроль крови. Для этого назначают биохимическое исследование: общего билирубина, АЛТ, АСТ, триглицеридов, общего холестерина, глюкозы, креатинина, щелочной фосфатазы.
Синонимы: Общий билирубин крови; Общий билирубин сыворотки. Totalbilirubin; TBIL. Краткая характеристика определяемого вещества Билирубин общий Билирубин – пигмент коричневато-желтого цвета, основное количество которого образуется в результате метаболизма гемовой части гемоглобина при дест.
Аланинаминотрансфераза − внутриклеточный фермент, участвующий в метаболизме аминокислот. Тест используют в диагностике поражений печени, сердечной и скелетных мышц. Синонимы: Глутамат-пируват-трансаминаза; Глутамат-пируват-трансаминаза в сыворотке; СГПТ. Alanine aminotransferase; S.
Синонимы: Глутамино-щавелевоуксусная трансаминаза; Глутамат-оксалоацетат-трансаминаза сыворотки крови (СГОТ); L-аспартат 2-оксоглутарат аминотрансфераза; ГЩТ. Aspartateaminotransferase; Serum Glutamicoxaloacetic Transaminase; SGOT; GOT. Краткая характеристика определяемого вещества АсАТ .
Синонимы: Липиды крови; нейтральные жиры; ТГ. Triglycerides; Trig; TG. Краткая характеристика определяемого вещества Триглицериды Триглицериды (ТГ) – источник получения энергии и основная форма ее сохранения в организме. Молекулы ТГ содержат трехатомный спирт глицерол и остатки жирных кис.
Синонимы: Холестерол, холестерин. Blood cholesterol, Cholesterol, Chol, Cholesterol total. Краткая характеристика определяемого вещества Холестерин общий Около 80% всего холестерина синтезируется организмом человека (печенью, кишечником, почками, надпочечниками, половыми железами), остальные 20%.
Материал для исследования Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазмы от клеток, пробу берут в специальную пробирку, содержащую ингибитор гликолиза (флюорид натрия). Синони.
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat. Краткая характеристика определяемого вещества Креатинин Креатинин – низкомолекулярное азотсодержащее вещество, продукт метаболизма креа.
Синонимы: Анализ крови на щелочную фосфатазу; Фосфатаза щёлочная. ALK PHOS; ALKP; ALPase; Alk Phos. Краткое описание определяемого вещества Щелочная фосфатаза Щелочная фосфатаза катализирует щелочной гидролиз сложных эфиров фосфорной кислоты и органических соединений. Понятие «щелоч.
К каким врачам обращаться
Лечением пациентов с розацеа занимаются дерматологи. При подозрении на офтальморозацеа может потребоваться консультация офтальмолога, так как при тяжелом течении заболевания есть риск ухудшения зрения.
В ряде случаев эффективное лечение гастроэнтерологических заболеваний терапевтом или гастроэнтерологом может способствовать уменьшению частоты обострений розацеа.
Лечение розацеа
Надо понимать, что розацеа – это хроническое заболевание, поэтому достичь его полного излечения нельзя. Задача терапии состоит в том, чтобы вывести пациента в ремиссию, убрать признаки розацеа. Тем не менее, они могут возникнуть снова в течение жизни.
Перед началом любой терапии розацеа врач должен подробно рассказать пациенту о триггерных (провоцирующих) факторах и о необходимости их максимально возможного уменьшения. Триггерами обычно являются слишком горячая и холодная пища, резкие перепады температур, алкоголь, избыточная физическая нагрузка, стресс, многие косметические средства. Основными рекомендациями в лечении являются: бережное очищение кожи, использование увлажняющего крема и регулярное нанесение солнцезащитных средств с фактором защиты от 30 до 50.
Терапию розацеа следует выстраивать в соответствии с диагностированными подтипами болезни. Терапевтическое воздействие выбирают в зависимости от активности процесса.
Эритематозно-телеангиэктатическая розацеа
Эритема достаточно хорошо реагирует на применение топических адренергических агонистов, которые индуцируют сужение поверхностных сосудов и уменьшают эритему в течение нескольких часов. Однако они не действуют на телеангиэктазии - для их удаления применяют световые методы воздействия - лазеры и источники импульсного света (IPL). Хорошего эффекта можно добиться с помощью средств, содержащих бримонидин.
К препаратам второй линии относятся некоторые антигипертензивные средства, но, по мнению экспертов, они еще не имеют хорошей доказательной базы безопасного и эффективного применения.
Папулопустулезная розацеа
В лечении этого подтипа розацеа применяют системные препараты в виде низких доз доксициклина, а также моноциклина, азитромицина и изотретиноина. Для местной терапии назначают метронидазол, азелаиновую кислоту и ивермектин. Отек снимают при помощи дренажных препаратов с кофеином. Для лечения тяжелых проявлений папулопустулезного подтипа розацеа дополнительно применяют физиотерапевтические методы воздействия.
Фиматозная розацеа
Фиматозный подтип является наиболее сложным для лечения и требует комбинации местных и системных противомикробных препаратов, а также лазерной и/или радиочастотной обработки гипертрофированной ткани.
Однако ремоделирование кожи можно проводить только при отсутствии воспалительной реакции, поскольку измененные ткани очень чувствительны к различным раздражителям, что чревато обострением розацеа.
Офтальморозацеа
В зависимости от характера протекания патологического процесса назначаются противовоспалительные препараты и увлажняющие капли. При прогрессирующем течении заболевания и наличии угрозы для зрения требуется применение антибиотиков.
Все лечебные средства важно наносить на кожу и принимать в строгом соответствии с назначением врача. Терапию розацеа необходимо начинать при появлении первых симптомов, поскольку сосуды имеют тенденцию необратимо расширяться.
Важно помнить, что розацеа требует динамического наблюдения, т.к. успех терапии определяется не только положительной динамикой, но и стабилизацией достигнутого результата.
Профилактика обострений розацеа
Для предупреждения усиления выраженности эритемы показан бережный уход за кожей с использованием специализированных средств для чувствительной кожи. Необходимо избегать провоцирующих факторов, защищать кожу от УФ-лучей и отказаться от посещения соляриев.
Тщательно следить за рационом питания, уменьшив долю молочных продуктов, приправ и ароматизаторов. К рецидивам розацеа может приводить избыточное употребление томатов, шпината, гороха, авокадо, винограда, инжира, цитрусовых.
- Клинические рекомендации. Розацеа. Российское общество дерматовенерологов и косметологов. 2019 . 34 с.
- Юсупова Л.А., Юнусова Е.И., Гараева З.Ш., Мавлютова Г.И., Валеева Э.М. Клинические варианты и терапия больных розацеа. Лечащий врач, журнал. № 6. 2019.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.

Гормональный фон — это совокупность гормонов, биологически активных веществ, которые вырабатываются железами внутренней секреции. Задача гормонов — нормализация всех жизненных процессов.

Гормональные вещества вступают в клетках организма в различные биохимические и физиологические реакции. При гормональном сбое происходит разбалансировка в работе желез внутренней секреции, и гормоны начинают вырабатываться недостаточно или избыточно. Следовательно скорость всех реакций в организме, зависящих от данного гормона, повышается или снижается.
Какие гормоны участвуют в работе желез внутренней секреции: вот откуда все наши беды
Многие пациентки, обратившиеся к гинекологу — эндокринологу удивляются, когда им предлагают пройти сразу несколько анализов на гормоны. Они почему-то думают, что их здоровье зависит только от пары-тройки половых гормонов и инсулина. На самом деле эндокринными железами женщины вырабатывается около 70 гормонов. И каждый из них очень важен для организма.
По химическому составу гормональные вещества относят к 3 группам:
Белково-пептидные . Это гормоны, вырабатываемые гипоталамусом, синтезирующиеся из белковых соединений. Они имеют широкий спектр действия:
- стимулируют сокращение гладкой мускулатуры и отвечают за транспортировку воды (окситоцин);
- стимулируют образование пигментов кожи;
- отвечают за углеводный обмен (инсулин, глюкагон);
- регулируют фосфорно-кальциевый обмен (тиреокальцитонин);
- способствуют ожирению или похуданию (липотропный гормон);
- отвечает за образование молока во время вскармливания (лактогенный гормон);
- участвуют в производстве половых клеток, отвечают за менструальный цикл (лютеинизирующий, тиреотропный, фолликулостимулирующий гормоны).
Белково-пептидные гормоны воздействуют на корки надпочечников, щитовидной железы, половых желез, стимулируя их работу. Сбой в выработке белково-пептидных гормонов приводит к нарушению в работе различных внутренних органов.
Производные аминокислот . Они являются производными L-тирозина и L-триптофана. Из L-тирозина образуются гормоны надпочечников адреналин и норадреналин, которые отвечают за нормальную работу сердца, поддерживают давление и температуру тела в норме.
Производные аминокислот продуцируют гормоны, регулирующие деятельность щитовидной железы. L-триптофан синтезирует жизненно важные гормоны, отвечающие за настроение и жизненный тонус человека — гормон сна мелатонин и гормон радости серотонина. Аминокислоты отвечают за тягу к алкоголю и курению, ПМС у женщин, нормальный сон.
Стероидные . Производятся из холестерина в коре надпочечников, семенниках у мужчин и фолликулярных клетках у женщин, в плаценте у беременных.
Они имеют следующие функции:
- кортикостероидные гормоны кортизол, кортикостерон, кортизон вырабатываются корой надпочечников при стрессе или тревоге;
- женские гормоны эстрогены вырабатываются яичниками и отвечают за молодость и красоту;
- андрогены (тестостерон) продуцируются у мужчин семенниками, у женщин такж содержатся в организме, но в гораздо меньшей степени.
Как и когда происходит гормональный сбой: хочется плакать — сходи к гинекологу
Гормональный сбой происходит вне зависимости от возраста женщины. Он характерен как для очень молодых девушек, так и для женщин, достигших определённого возрастного рубежа.
Эндокринная система работает благодаря сигналам, поступающим из подкорки головного мозга, а именно, из гипоталамуса. От него сигнал поступает к гипофизу, одной из эндокринных желез.
Для женщины, если рассматривать только репродуктивную функцию, наибольшее значение имеют три гормона, отвечающих за работу женской половой системы.
- Это ФСГ (фолликулостимулирующий гормон), благодаря которому яйцеклетка способна созреть в яичнике, а также вырабатываются женские половые гормоны эстрогены.
- Лютеинизирующий гормон не менее важен, с его помощью продуцируется прогестерон, яйцеклетка выходит из яичника и происходит овуляция.
- Третий гормон, пролактин, отвечает за материнство и появление молока у кормящей матери.
Все гормоны взаимодействуют между собой. При переизбытке эстрогена уменьшается количество ФСГ. При недостатке прогестерона увеличивается производство лютеинизирующего гормона. Точно по такому же принципу взаимодействуют гипофиз и гипоталамус.
Гормональный сбой имеет как незначительные (выпадение волос, плаксивость), так и серьёзные последствия (поликистоз яичников, миома матки, бесплодие). Независимо от возраста сбой в работе желез внутренней секреции сопровождается повышением веса, нервозностью, тревожными расстройствами и даже депрессией.
Почему происходят гормональные нарушения у женщин
Среди самых распространённых причин, приводящих к гормональным нарушениям, отмечают хронический стресс, напряжённые отношения в семье и на работе. Во время стресса в организме в повышенных объемах вырабатывается гормон надпочечников кортизол. В обычном состоянии он нужен для поддержания стабильного ритма сердца и тонуса сосудов.
При опасности, реальной или мнимой, кортизол попадает в кровь и подготавливает организм к атаке. Это своеобразный рудимент, доставшийся человечеству от далёких предков. Кортизол помогал пещерным людям моментально реагировать на приближающегося саблезубого тигра. В ходе эволюции такая реакция сохранилась, только теперь опасность представляют не дикие животные, а жизненные обстоятельства.
Любая опасность, физическая или психологическая, вызывают повышение выработки кортизола. Но чаще всего к повышению гормона приводят:
Хронический стресс на протяжении длительного времени. К симптомам переизбытка кортизола относится следующее:
- нарушение сна, сложности с засыпанием даже после применения снотворного, слишком ранние пробуждения, разбитость по утрам;
- резкое снижение или увеличение веса;
- жировые отложения на талии и животе (комок нервов) даже при худощавом телосложении;
- выпадение волос, причём не только на голове. Редеют брови, ресницы;
- падает или повышается артериальное давление;
- повышается уровень сахара в крови.
Также при повышении кортизола снижаются силы иммунитета, человек подвержен частым ОРВИ, у него проявляется ВПЧ и другие вирусные заболевания.
Жёсткие диеты и нарушение режима питания . Ряд гормонов, например, белково-пептидной группы или производных аминокислот, не могут вырабатываться без участия жиров. Существует ряд диет (кремлёвская, диета Дюкана), которые требуют полного отказа от любых жиров, как растительных, так и животных. Эффект от диеты, конечно, заметен, но побочным «сюрпризом» может случиться гормональный сбой. Особенно диеты опасны для молодого организма.
Ожирение . Избыточная масса тела и гормональные нарушения взаимосвязаны. Так, при гиперфункции гипоталамуса увеличивается выработка адренокортикотропного гормона, что приводит к повышенному продуцированию кортизола. Он подавляет производство соматотропина, отвечающего за утилизацию жира. в кровь выбрасывается инсулин, что вызывает чувство голода.
Повышенные физические нагрузки , профессиональный спорт . Часто у профессиональный спортсменок нарушается менструальный цикл. Это вызвано не столько тренировками, сколько переутомлением и хронической усталостью. К тому же спортивные девушки придерживаются определённой диеты, направленной на сокращение жировой прослойки. В норме жировая ткань должна составлять от 17 до 20% массы тела, но желанные кубики на прессе видны только при достижении 15% жировой ткани и даже ниже. А ведь липиды являются строительным материалом для многих гормонов;
Возрастные особенности. Риск гормональных сбоев возрастает в подростковом возрасте, в период беременности и менопаузы.
Наиболее часто встречающиеся разновидности гормональных сбоев
Существуют определённые виды гормональных сбоев, характерных для женщин разного возраста. К наиболее часто встречающимся относятся:
- Аменорея — отсутствие менструации в возрасте 16-45 лет. Она бывает первичной и вторичной. При первичной менструации месячные отсутствуют у половозрелой девушки, что нехарактерно для её ровесниц. Обычно страдающие аменореей пациентки имеют другие патологии детородной сферы: недоразвитые яичники, половой инфантилизм. Заболевание является наследственным, либо развивается на фоне травмы гипоталамуса или гипофиза. Яйцеклетка в яичнике просто не развивается, поэтому овуляция не происходит, как и обновления слоя эндометрия.
- Вторичная аменорея — следствие физической или психологической травмы, онкологического заболевания, инфекции, полостной операции, а также различных гинекологических заболеваний. Очень часто она развивается на фоне гипер- или гипотиреоза (дисфункции щитовидной железы). Первичная аменорея лечится гормональной терапией, а вторичная — устранением проблем, вызвавших её появление.
- ПМС. Это явление, известное как предменструальный синдром, встречается у менструирующих женщин. Наступает за 10-2 дня до начала месячных. Он вызван гормональной перестройкой, подготавливающей организм к наступлению менструации. Гипофиз выделяет повышенное количество пролактина, под воздействием которого молочные железы увеличиваются в размере и становятся более чувствительными. Также меняется водно-солевой баланс, что приводит к отёкам. В период ПМС увеличивается количество простагландинов, способствующих сократительной способности матки. Благодаря этим гормонам матка сокращается и выталкивает излишки эндометрия. Но избыток простагландинов негативным образом сказывается на нервной системе, вызывая её перевозбуждение. Женщины ощущают головную боль, тошноту, запоры или поносы. В молодом возрасте ощущения бывают настолько болезненными, что девушкам нередко вызывают скорую помощь. Симптомы ПМС усиливают стрессы, неправильное питание, курение и инфекционные заболевания.
- Климактерический синдром. Возникает у женщин в возрасте 45-50 лет. Начиная с 35-летнего возраста уровень эстрогена и прогестерона падает, эндометрий постепенно становится тоньше, и затем наступает прекращение созревания яйцеклетки. Это вызывает изменения в работе гипофиза и гипоталамуса. Как следствие — наблюдаются приливы в верхней части тела, скачки давления, потливость, тошнота. Щитовидная железа выделяет повышенное количество тироксина, вызывая тревожность и учащённое сердцебиение. Надпочечники работают в усиленном режиме, провоцируя неполадки в работе сердца. Дефицит эстрадиола приводит к изменениям грудных желез, набор веса и хрупкость костей.
Также к гормональным нарушениям относят избыток или недостаток какого-либо гормона:
- Переизбыток женского гормона эстрогена вызывает рост доброкачественных и злокачественных опухолей (кисты яичника, миомы матки). Недостаток вызывает преждевременный климакс, аменорею, нарушения продуцирования других гормонов;
- Тестостерон является мужским гормоном, но присутствует в некотором количестве у женщин. Повышение его уровня говорит о поликистозе яичников. У женщин с таким нарушением отмечается повышенная волосатость на теле, нездоровый аппетит и повышение массы тела, сальность и прыщавость кожи. Нехватка тестостерона характерна для девушек, сидящих на долгих диетах и принимающих контрацептивы;
- Гормон прогестерон подготавливает слой эндометрия к имплантации эмбриона. При его избытки характерны сильные кровотечения, а при недостатке — нерегулярный цикл и выкидыши;
- Кортизол является гормоном стресса. При затянувшейся стрессовой ситуации кортизол приводит к синдрому Кушинга. У женщины толстеет живот, краснеет лицо, повышается давление, возникает тревога и депрессия. Нехватка кортизола приводит к проблемам с сосудами и нарушению обмена веществ;
- Повышение уровня лептина. Лептин — это гормон, регулирующий процесс усвоения жира в организме. Чем выше вес, тем выше уровень лептина в крови. Его переизбыток блокирует сигналы, поступающие головному мозгу о насыщении. В результате женщина испытывает чувство голода и ест ещё больше.
- Гормоны щитовидной железы, Т3 и Т4 в избытке вызывают повышенную чувствительность к холоду, сухость кожи, выпадение волос, усталость и депрессию. Переизбыток тиреоидных гормонов провоцирует возбудимость и тревожность, повышение температуры тела, сокращение менструации, потливость.
Как лечится гормональный сбой
| Проблема | В чём риск | Препараты, средства | Как воздействует |
| Понижен эстроген | Увеличивается хрупкость костей, кожа становится морщинистой и сухой, риск инфаркта и инсульта увеличивается | Премарин Прогинова Красная щётка | Борется с остеопорозом, риском развития сердечнососудистых заболеваний. Курс лечения не должен превышать 2 лет, чтобы не вызвать онкологию |
| Повышен эстроген | Разрастание эндометрия и риск развития злокачественных опухолей груди, матки и яичников | Тамоксифен Кломифен | Препараты блокируют эстрогеновые рецепторы, тестостерон прекращает превращаться в эстрадиол. Соответственно, выработка эстрогена останавливается |
| Повышен тестостерон | Нарушается работа яичников, увеличивается секреция сальных желез, появляются прыщи и угри | Леупролид Спиронолактон Гозерелин | Снижают выработку тестостерона, уменьшают выработку кожного жира, лечат угревую сыпь, борются с излишней волосатостью |
| Понижен тестостерон | Нарушается выработка эстрогена, теряется объём мышц, они становятся дряблыми, набирается лишняя масса тела | Небидо Сустанон 250 Estratest Андрогель | Способствует выработке гормона тестостерона естественным путём |
| Низкий прогестерон | Сильные менструальные кровотечения, невозможность зачатия | Дюфастон Утрожестан Кринон гель | Нормализует менструальный цикл, снимает угрозу выкидыша |
| Повышен прогестерон | Опухоль или киста яичника, возникновение хорионэпителиомы — злокачественной опухоли у плода в период беременности | Тамоксифен Кломифен Мифепристон | Используется как средство медикаментозного аборта, снижает выработку прогестерона, борется с новообразованиями |
| Снижен инсулин | Свидетельствует о развитии сахарного диабета 1 типа | Инъекции инсулина | Восполняет недостающий в организме гормон, расщепляет сахар в крови |
| Инсулинорезистентность | Глюкоза не поступает внутрь клетки, развивается диабет 2 типа | Глюкофаж Сиофор | Глюкоза поступает в клетку в виде энергии, снижается уровень сахара в крови |
| Повышен кортизол | Снижается процент мышечной массы при увеличении количества жировой ткани, повышается уровень глюкозы в крови, развивается остеопороз | Медикаментов не существует, кортизол снижается диетой, спортом и лечением последствий стресса | Организм не находится в состоянии стресса, нормализуется работа ЦНС и надпочечников |
| Понижен кортизол | Тёмные пятна на коже, потеря веса, снижение жизненного тонуса, раздражительность, низкое давление | Инъекции кортизола (только при критическом минимуме гормона в организме) | Нормализуется работа надпочечников, снимаются раздражительность и апатия |
Зачем и куда идти к гинекологу — эндокринологу при гормональных нарушениях
Даже пройдя анализы и выяснив, какие гормоны стали причиной гормонального нарушения, принимать самостоятельно никакие таблетки нельзя. Гинеколог рассматривает не только анализы, а все состояние организма женщины, опираясь на свой опыт и знания.
Также очень важно рассчитать дозировки и дополнить базовые препараты сопутствующими. Ведь повышение или снижение нормы гормональных веществ, даже до нормальных показателей, опять-таки влияет на интенсивность выработки других гормонов — этот процесс должен быть контролируемым.
Сдать анализы на гормоны и получить эффективное лечение гормональных сбоев, вы можете в клинике Диана в Санкт-Петербурге. Цены в нашей клинике одни из самых низких. На комплексное обследование предоставляется скидка.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Прыщи на лице: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Сальные железы в коже человека располагаются у основания волосяного фолликула. Они продуцируют кожное сало, которое увлажняет кожу и защищает от негативного влияния окружающей среды, бактерий и грибов. Гиперсекреция сальных желез провоцирует формирование прыщей (акне, угрей). На лице они чаще всего локализуются в местах расположения крупных сальных желез (на лбу, висках, щеках, на носу и подбородке).

Разновидности прыщей на лице
В самом общем виде прыщи относятся к одному из двух типов:
Невоспалительные элементы (комедоны) – выглядят как небольшие бугорки или точки различного цвета. Комедоны могут быть открытыми или закрытыми.
- Открытые комедоны выглядят как плотные высыпания поверхностного типа, обычно серого или черного цвета, который придает им окислительная реакция их содержимого с кислородом.
- Закрытые комендоны, подкожные прыщи (милиумы) имеют вид белых бугорков или точек, похожих на маленькие крупинки проса. Скопившееся кожное сало не имеет выхода наружу, что приводит к болезненному воспалению. Закрытые комедоны чаще превращаются в классические красные прыщи.
- Папулы (красные прыщи) представляют собой воспалившиеся комедоны без явного гнойного содержания. Имеют вид мелких красных или розовых шариков, выступающих над поверхностью кожи, белой головки нет. Если папула сформировалась на месте открытого комедона, то сквозь кожу часто можно разглядеть темную пробку.
- Пустулы – это инфицированные папулы или, проще говоря, прыщи с гнойным содержимым и белой головкой, окруженные воспаленной кожей. Они появляются, когда помимо кожного сала и бактерий в поры попадают омертвевшие клетки кожи. По форме пустулы бывают конусообразными, плоскими или сферическими. Их цвет может варьировать от белого до желтого или зеленого.
Зеленый цвет означает присоединение вторичной инфекции, и при самостоятельном выдавливании велика вероятность ее проникновения в кровь.
Кистозные прыщи тяжело поддаются лечению и всегда оставляют на коже заметные следы.

Возможные причины появления прыщей на лице
Итак, прыщи появляются как результат избыточной продукции кожного сала, которое закупоривает кожные поры. Если пора закрыта частично и в нее есть доступ воздуха, начинается образование прыщей. Сначала они выглядят как черные точки, окруженные воспаленной кожей, – так называемые угри. В полностью закупоренной поре, как в контейнере, быстро размножаются анаэробные бактерии (Propionibacterium acnes или Malassezia), провоцирующие воспалительный процесс и нагноение.
Но что заставляет сальные железы работать столь активно? Считается, что одна из причин кроется в высоком уровне андрогенов (мужских половых гормонов), которые стимулируют выработку кожного сала. Развитию гиперандрогении могут способствовать проблемы пищеварения, стрессы, болезни почек и надпочечников, эндокринной и половой системы.
Важно упомянуть, что высыпания на лице, внешне похожие на прыщи, могут быть симптомом и проявлением других, порой очень серьезных дерматологических заболеваний (акнеформных дерматозов), которые никак не связаны с работой сальных желез.
Прыщи на лице могут оказаться симптом целого ряда заболеваний (нарушения функции внутренних органов, гормональной дисфункции, недостатка витаминов, снижения иммунитета), а также плохой экологической обстановки, неправильного ухода за кожей. Перечислим основные заболевания, состояния и факторы, результатом воздействия которых становятся высыпания на коже.
- Физиологические изменения гормонального статуса: половое созревание, вторая фаза менструального цикла, беременность, лактация, менопауза.
- Заболевания эндокринной системы: синдром поликистозных яичников, гипотиреоз, опухоли эндокринных желез.
- Утолщение рогового слоя эпидермиса (гиперкератоз), когда мертвые клетки эпидермиса не отшелушиваются, а остаются на коже, закупоривая сальные железы.
- Заболевания печени и вызванная ими интоксикация.
- Неправильное питание и авитаминоз:
- Преобладание в рационе быстрых углеводов (фастфуда, хлебобулочных изделий, жареной, жирной пищи) провоцирует повышение уровня глюкозы в крови и резкий выброс инсулина, что, в свою очередь, влияет на повышение уровня тестостерона.
- Избыток омега-6 жирных кислот может усугубить воспалительные процессы в коже (такие явления могут наблюдаться при употреблении большого количества рыбы и птицы, выращенной на комбикормах).
- Злоупотребление молочными продуктами, подсолнечным, арахисовым, соевым маслами и маргарином нередко вызывает гиперфункцию сальных желез.
- Дефицит цинка, витаминов А и Е, Омега-3 жирных кислот.
Заболевания желудочно-кишечного тракта, нарушение моторики и перистальтики кишечника, частые запоры способствуют интоксикации и появлению прыщей.
При наличии высыпаний на коже следует обратиться к врачам-дерматологам и косметологам. Однако часто лечение требует комплексного подхода, подразумевающего терапию заболевания, симптомом которого стали прыщи. В таком случае необходимы консультации гинеколога , эндокринолога , гастроэнтеролога , аллерголога , психоневролога.
Диагностика и обследования при появлении прыщей
Прыщи и их локализация являются своеобразным мессенджером, передающим информацию о нарушениях работы органов или систем. Чаще всего прыщи возникают в так называемой Т-зоне (лоб, нос, подбородок) – здесь сальные железы наиболее активны, а поры – расширены. Но нередко прыщи встречаются и на щеках, скулах (U-зоне). Это обусловлено разными причинами и состоянием организма. Составлена специальная карта-путеводитель «Виды прыщей и что они означают». Так, средняя часть лба соответствует нижнему отделу пищеварительного тракта, тонкому кишечнику и мочевому пузырю, область возле ушных раковин – почкам, веки и область вокруг глаз – печени, височная область – желчному пузырю, средняя треть лица, скулы – легким, подбородок – желудку, органам малого таза, нос – поджелудочной железе и сердцу, а нижняя часть щек и нижняя челюсть – нижним отделам ЖКТ.
![Карта.jpg]()
Диагностика начинается с тщательного осмотра кожи, сбора анамнеза (сведений о перенесенных болезнях, операциях, хронических заболеваниях, наследственности) и установления связи между высыпаниями и образом жизни, питанием, привычками.Если природа заболевания неочевидна, назначаются лабораторные исследования.
-
Клинический анализ крови.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Только 20 процентов школьников могут похвастаться здоровой кожей лица, остальные 80 вынуждены скрывать ненавистные акне за длинными челками и под толстым слоем тонального крема. Как избавиться от угревой сыпи? Разбираемся с экспертом.
![]()
Алим Хакуашев
АЛИМ ХАКУАШЕВ
Врач-дерматолог, врач-косметолог, врач-трихолог клиники для детей и подростков «СМ-Доктор»С наступлением переходного возраста начинается гормональная перестройка организма. Во всем виновен тестостерон, уровень которого влияет на функцию сальных желез. В период полового созревания повышается их функция, в результате чего и появляются прыщи. Если присоединится бактериальная инфекция, то будут развиваться гнойнички.
В 13-14 лет черные точки и красные воспаления на лбу и щеках становятся проблемой номер один. Ребенок с ужасом разглядывает себя в зеркало. Никакие уговоры и примеры звезд (Камерон Диаз, Виктория Бекхэм, Рианна), кожа которых далека от идеала, не помогают.
«Прыщи — это же бесконечные насмешки от одноклассников, — говорит мама 15-летнего сына. — Чистая кожа лица помогает стать уверенней, побороть комплексы. К сожалению, нет такого чудо-средства, которое избавит от прыщей раз и навсегда. А затащить подростка к косметологу тоже нелегко. Реально не знаю, что и делать».
Мамы девочек на различных форумах тоже постоянно обсуждают подобные темы. «Как же вылечить эти подростковые прыщи? — спрашивает Светлана, мама 12-летней дочки. — У нас уже в арсенале были мази, настойки, лосьоны и прочее. Пока ничего не помогло победить эту неприятность. Бабушки считают, что через пару лет все само пройдет, но я не уверена».
Врач-косметолог предупреждает, что самостоятельно прыщи не исчезнут: «При наличии несовершенств кожи лица нужно обратиться к специалисту как можно раньше, чтобы не запустить проблему и своевременно принять необходимые меры. Зачастую дети и подростки стесняются сами обращаться к врачу или, в силу возраста, неадекватно оценивают тяжесть заболевания. Поэтому родители должны внимательно следить за состоянием кожи лица ребенка и при необходимости сразу забить тревогу».
![]()
Почему появляются прыщи
Акне — это серьезное заболевание кожи, которое может протекать с различной степенью тяжести. Привести к развитию акне могут:
- Гормональная перестройка организма.
- Нерациональное питание (употребление молочных продуктов, сладостей, газировки, фастфуд), а также прием некоторых лекарственных препаратов. Между прочим опасны различные стероидные препараты, которые особенно любят принимать спортсмены, посещающие тренажерные залы. Мышцы появятся вместе с угревой сыпью на лице.
- Неправильно подобранные средства ухода и наружной терапии (в составе ряда кремов есть вещества, которые могут усилить высыпания).
- Генетическая предрасположенность играет большую роль в возникновении угревой сыпи. Доказано, что если кто-то из родителей страдал от акне, то у ребенка возможно также появятся прыщи. А если у обоих родителей было это заболевание, то ребенок гораздо более вероятно тоже будет комплексовать из-за прыщей.
- Стрессы, связанные со сдачей экзаменов, неразделенной любви и т.д., оказывают негативное влияние на состояние кожи.
- Самостоятельное выдавливание прыщей еще более усугубляет состояние кожи. Желание подростка таким радикальным способом решить проблемы может привести к необратимым последствиям. Связано это прежде всего с особенностями строения гнойничков. Избавившись от одного, вы только поспособствуете распространению инфекции в более глубокие слои кожи, и на этом месте скорее всего появится более выраженное воспаление и еще больше прыщиков.
- «Нерациональное лечение и самолечение могут привести к ухудшению состояния кожи, — предупреждает врач. — Прогрессированию заболевания, а также серьезным осложнениям, в том числе появлению следов (рубцов) на коже лица, с которыми затем ребенку придется жить. Поэтому при подобных проблемах нужно обязательно обратиться к врачу для индивидуального подбора лечения».
С чего начинать уход у косметолога?
С очищения кожи (поверхностного и глубокого) в зависимости от типа кожи, который определяется после осмотра через лупу. Чистка проводится в несколько этапов: очищение пенкой, обеззараживание антисептиками, обработка кожи пилингом, механическая чистка, нанесение маски.
Частота проведения процедур строго индивидуальна и зависит от тяжести состояния, типа кожи, сезона, эффекта от терапии и прочих факторов. Обычно курс лечения со сроками и процедурами обсуждается на приеме с врачом. В среднем чистка лица проводится 1 раз в 2-3-4 месяца. Если это курс химических пилингов, то процедура обычно проводится (также в зависимости от вида пилинга) 1 раз в 2 недели. Всего необходимо 3-5 процедур.
Возможно, похода к косметологу будет недостаточно, для борьбы с акне придется привлекать других специалистов: дерматолога, гинеколога, гастроэнтеролога, эндокринолога. Лечение прыщей в идеале нужно начинать с диагностики организма. Нужно будет сдать общий анализ крови, анализ кала на дисбактериоз, микроскопию соскоба кожи и провести ряд других исследований.
![]()
9 правил зачатия — что нужно делать, чтобы повысить шансы зачать ребенка
Порой бывает так, что зачать ребенка получается не сразу, однако после нескольких безуспешных половых актов не стоит бить тревогу и ставить себе диагноз «бесплодие». Возможно, вашему «аисту», который принесет вам малыша, нужно просто активно помочь.
1 правило
Все знают, что мужская половая клетка это основа зачатия, поэтому от сперматозоида требуется определенная энергия для обеспечения его подвижности, ведь энергичный сперматозоид способен пойти дальше, а от слабого не стоит ждать зачатия. А если беременность и наступает, то высокий риск поломок ДНК, которые приводят к замершей беременности или самопроизвольному аборту. Именно поэтому, недели за две до решающего полового акта нужно начать готовить мужчину. Для этого нужно начать его правильно кормить: включать в рацион больше мяса, орехов, витамина E. Такое питание будет способствовать повышению подвижности сперматозоидов.
Стоит отметить, что излишняя активность партнеров для зачатия не просто бесполезна, но и вредна. Поэтому перед решающим половым актом мужчине следует воздержаться 2-3 дня для того, чтобы накопить энергию. Одна пара обратилась к врачу по причине того что им никак не удавалось зачать ребенка. В ходе разговора выяснилось, что пара так сильно хочет ребенка, что занимается сексом по 2-3 раза в день. После этого врач посоветовал на несколько дней воздержаться от секса. Выполнив рекомендацию врача, парочке удалось-таки зачать дитя.
2 правило
Решающим для зачатия является первое сношение. Все дальнейшие акты за вечер или ночь — это лишь для удовольствия. Дело в том, что после первого полового акта концентрация сперматозоидов уменьшается почти в два раза, поэтому последующие семяизвержения, как шутят специалисты, это одна вода.
3 правило
Сразу после семяизвержения мужчине следует вынуть пенис из влагалища, чтобы помочь сперме беспрепятственно проникнуть дальше, что значительно увеличивает вероятность зачатия.
4 правило
Женский оргазм способен препятствовать зачатию. Происходит это по той причине, что при оргазме шейка матки немного приподнимается, поэтому сперматозоидам приходится карабкаться на эту вершину, что значительно снижает шанс дойти одному из них до яйцеклетки.
5 правило
Правильный выбор времени для зачатия играет значимую роль при зачатии. Женщина более плодовита в середине цикла, когда созревает яйцеклетка (период овуляции). Также благоприятными считаются 5-6 дней до овуляции: столько может прожить сперматозоид, дожидаясь яйцеклетки и оставаясь дееспособным. Период в течение 6 дней после овуляции также считается благоприятным, так как женская яйцеклетка в этот период времени остаётся дееспособной.
6 правило
Процедура спринцевания содовым раствором перед сношением способна значительно повысить шансы забеременеть. Известно, что у женщины может быть скрыто воспаление, о котором она даже не догадывается. В результате воспаления возникает кислая среда, которая крайне вредна для сперматозоидов и способна не только значительно снизить их активность, но и вовсе погубить. Если же никакого воспаления нет, то спринцевание всё равно не помешает.
7 правило
Большое значение имеют действия женщины после полового акта. От мужчины уже мало что зависит и он может смело идти в душ, а вот женщине следует некоторое время полежать. При нормальном расположении матки и шейки, лежать лучше всего на спине, при этом следует прижать колени к груди. В случае если у женщины загиб матки, то лучше лежать на животе. Эти положения способствуют тому, что шейка свободно погружается в лужицу спермы, что увеличивает шанс проникновения сперматозоидов. Бывают и специфические случаи, например, когда имеется воспаление придатков. В этой ситуации матка может повернуться в сторону, а вот в какую — это может определить только гинеколог на консультации. Тогда врач точно может сказать на каком боку лучше лежать.
8 правило
Правильный выбор позы способен значительно повысить шансы зачать ребенка. К сожалению, выбор правильных поз не велик — это классическая миссионерская поза. А вот если пытаться забеременеть, например стоя, то жидкость будет просто выливаться. Есть правда исключение. В случае если у женщины имеется загиб матки, то подойдет поза сзади.
9 правило
После полового акта нужно обязательно расслабиться и желательно в следующие несколько дней пребывать в отличном душевном состоянии. В этом способна помочь медитация, прогулки на природе, активный отдых и т.д. Ожидание и беспокойство — не лучшее состояние для этого периода. В состоянии стресса нарушается сократительная активность маточных труб, которые продвигают сперматозоиды до яйцеклетки. Прислушайтесь рекомендаций гинекологов и у вас все получится.
Читайте также: