Помогает ли бисептол от прыщей
Обновлено: 22.04.2024

Основным действующим веществом Бисептола является Ко-Тримоксазол, который представляет собой комбинацию триметропиа и сульфаметоксазола.
Также в составе препарата содержатся вспомогательные компоненты. Выпускается лекарственное средство в двух формах:
Таблетки в дозировке 120 или 480 мг.
Бисептол – это антибиотик или нет
Препарат обладает антибактериальным и бактерицидным эффектами. Благодаря им он нашел широкое применение в лечении инфекционных заболеваний. Однако, Бисептол не относится к группе антибиотиков.
Фармакодинамика и фармакокинетика
Лечебное действие препарата реализуется двумя путями. Первый компонент активного вещества – триметоприм ингибирует активность фермента, участвующего в обмене фолиевой кислоты. Второй – сульфаметоксазол оказывает бактериостатический эффект. Также оба эти компонента препятствуют образованию нуклеиновых кислот и пуриновых оснований, которые необходимы для размножения и роста бактериальных клеток.
Бисептол проникает в системный кровоток, всасываясь через слизистую оболочку пищеварительного тракта. Выводится препарат с мочой.
От чего помогает Бисептол и показания к применению
Лекарственное средство назначают при инфекционных заболеваниях большинства органов и систем, а именно:
Болезни желудочно-кишечного тракта: гастроэнтериты, колиты, сальмонеллез, холера, брюшной тиф и паратиф.
Оториноларингологическая патология: ларингит, ангина, отиты, синуситы.
Инфекционные поражения легких и дыхательных путей: острый и хронический бронхит, пневмония, обострение бронхоэктатической болезни.
Заболевания мочеполовой системы: уретрит, цистит, простатит, пиелонефрит, гонорея.
Дерматологическая патология: угри, фурункулы, пиодермия.
Противопоказания
Состояниями, при которых применение Бисептола запрещено, являются:
Тяжелая почечная, печеночная или сердечная недостаточность.
патология крови (анемия, лейкопения, панцитопения).
С осторожностью препарат назначают больным, у которых в анамнезе отмечались приступы бронхиальной астмы или имеются сведения о сахарном диабете и нарушениях работы щитовидной железы.
Побочные эффекты и передозировка
Прием препарата может сопровождаться развитием множества нежелательных реакций. Чаще всего возникает головокружение, снижение аппетита, диспепсический синдром (тошнота, рвота, нарушения стула), боли в мышцах и суставах.
Более редкими побочными эффектами являются депрессивные состояния, апатия, бессонница, бронхоспазм, гастрит, гепатит, агранулоцитоз, анемия, нефропатия, снижение уровня глюкозы в плазме крови.
Также возможно развитие различных аллергических реакций.
Передозировка может сопровождать всеми перечисленными симптомами. Также клиника дополняется повышением температуры тела, болями в животе, появлением желтушной окраски кожных покровов, нарушениями зрения и сознания.
Первая помощь: внутримышечное введение 5-15 мг фолината кальция и триметропима.
Инструкция по применению Бисептола
Дозировку и кратность использования назначает доктор.
В среднем на один курс лечения взрослого пациента приходится 960 мг препарата в один или два приема. Осложненные инфекционные заболевания могут потребовать увеличения длительности терапии до 1-2 недель.
Препарат разрешен для использования в детском возрасте.
Суспензию можно назначать малышам, начиная с 3 месяцев в дозировке 2,5 до 20 мл на прием, в зависимости от веса и возраста ребенка.
Таблетки возможно использовать с 3-летнего возраста. Дозировка составляет от 120 до 480 мг в сутки.
Лекарственные взаимодействия
Бисептол взаимодействует с большим количеством лекарственных препаратов. Он повышает эффективность:
Снижает эффективность оральных контрацептивов.
Одновременный прием сахароснижающих препаратов и Бисептола может спровоцировать развитие перекрестной аллергии. А лечение бензокаином, прокаином и прокаинамидом блокирует эффект препарата.
Взаимодействие с алкоголем в настоящий момент полностью не изучено, поэтому на время терапии рекомендуется отказаться от употребления спиртных напитков.
Дополнительная информация
Бисептол отпускается только по рецепту. Хранить препарат можно в течение 36 месяцев с даты выпуска, при температуре до 25 градусов и в недоступном для детей месте.
В настоящее время существует тенденция к росту хронических бактериальных и вирусных заболеваний, для которых характерны непрерывно рецидивирующее течение и малая эффективность антибактериальной и симптоматической терапии. Одним из таких заболеваний яв
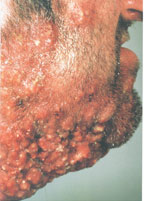
В настоящее время существует тенденция к росту хронических бактериальных и вирусных заболеваний, для которых характерны непрерывно рецидивирующее течение и малая эффективность антибактериальной и симптоматической терапии. Одним из таких заболеваний является хронический рецидивирующий фурункулез (ХРФ). Фурункул развивается в результате острого гнойно-некротического воспаления волосяного фолликула и окружающих его тканей. Как правило, фурункул является осложнением остеофолликулита стафилококковой этиологии. Фурункулы могут возникать как одиночно, так и множественно (так называемый фурункулез).
В случае рецидивирования фурункулеза диагностируется хронический рецидивирующий фурункулез. Как правило, он характеризуется частыми рецидивами, длительными, вялотекущими обострениями, толерантными к проводимой антибактериальной терапии. В зависимости от количества фурункулов, распространенности и выраженности воспалительного процесса ХРФ классифицируется по степени тяжести (Л. Н. Савицкая, 1987).
Тяжелая степень: диссеминированные, множественные, непрерывно рецидивирующие небольшие очаги со слабой местной воспалительной реакцией, не пальпируемыми или слегка определяющимися регионарными лимфатическими узлами. Тяжелое течение фурункулеза сопровождается симптомами общей интоксикации: слабостью, головной болью, снижением работоспособности, повышением температуры тела, потливостью.
Средняя степень тяжести — одиночные или множественные фурункулы больших размеров, протекающие с бурной воспалительной реакцией, с рецидивами от 1 до 3 раз в год. Иногда сопровождается увеличением регионарных лимфатических узлов, лимфангоитом, кратковременным повышением температуры тела и незначительными признаками интоксикации.
Легкая степень тяжести — одиночные фурункулы, сопровождающиеся умеренной воспалительной реакцией, с рецидивами от 1 до 2 раз в год, хорошо пальпируемыми регионарными лимфатическими узлами, без явлений интоксикации.
Чаще всего пациенты, страдающие фурункулезом, получают лечение у хирургов, в лучшем случае на амбулаторном этапе им проводится исследование крови на сахар, аутогемотерапия, некоторым назначают и иммуномодулирующие препараты без предварительно проведенного обследования, и в большинстве случаев они не получают положительного результата от проведенной терапии. Цель нашей статьи — поделиться опытом ведения больных с ХРФ.
Основным этиологическим фактором ХРФ считается золотистый стафилококк, который встречается, по разным данным, в 60–97% случаев. Реже ХРФ вызывается другими микроорганизмами — эпидермальным стафилококком (ранее считавшимся апатогенным), стрептококками групп А и В и другими видами бактерий. Описана вспышка заболеваемости фурункулезом нижних конечностей у 110 пациентов, являвшихся пациентами одного и того же педикюрного салона. Возбудителем данной вспышки являлся Mycobacterium fortuitium, причем этот микроорганизм был выявлен в ванночках для ног, используемых в салоне. В большинстве случаев ХРФ из гнойных очагов высеваются антибиотикорезистентные штаммы золотистого стафилококка. По данным Н. М. Калининой, St. aureus в 89,5% случаев резистентен к пенициллину и ампициллину, в 18,7% — резистентен к эритромицину и в 93% случаев чувствителен к клоксациллину, цефалексину и котримоксазолу. В последние годы отмечается достаточно широкое распространение метициллин-резистентных штаммов этого микроорганизма (до 25% пациентов). По данным зарубежной литературы, наличие на коже или на слизистой оболочке носа патогенного штамма St. aureus считается важным фактором развития заболевания.
ХРФ имеет сложный и до сих пор недостаточно изученный патогенез. Установлено, что дебют и дальнейшее рецидивирование заболевания обусловлены целым рядом эндо- и экзогенных факторов, среди которых наиболее значимыми считаются нарушение барьерной функции кожных покровов, патология ЖКТ, эндокринной и мочевыделительной систем, наличие очагов хронической инфекции различной локализации. По данным проведенных нами исследований, очаги хронической инфекции различной локализации выявляются у 75–99,7% пациентов, страдающих ХРФ. Наиболее часто встречаются очаги хронической инфекции ЛОР-органов (хронический тонзиллит, хронический гайморит, хронический фарингит), дисбактериоз кишечника с увеличением содержания кокковых форм. У больных хроническим фурункулезом патология ЖКТ (хронический гастродуоденит, эрозивный бульбит, хронический холецистит) определяется в 48–91,7% случаев. У 39,7% пациентов диагностируется патология эндокринной системы, представленная нарушениями обмена углеводов, гормонпродуцирующей функции щитовидной и половых желез. У 39,2% больных с упорно текущим фурункулезом имеется латентная сенсибилизация, у 4,2% — клинические проявления сенсибилизации к аллергенам домашней пыли, пыльцы деревьев и злаковых трав, у 11,1% — повышенная концентрация сывороточного IgE.
Таким образом, для большинства больных ХРФ характерны непрерывно рецидивирующее течение заболевания (41,3%) при тяжелой и средней тяжести течения фурункулеза (88%) и длительные обострения (от 14 до 21 дня — 39,3%). У 99,7% пациентов выявлены хронические очаги инфекции различной локализации. В 39,2% случаев определялась латентная сенсибилизация к различным аллергенам. Основным возбудителем является St. aureus.
В возникновении и развитии хронического фурункулеза, наряду с особенностями возбудителя, его патогенными, вирулентными и инвазивными свойствами, наличием сопутствующей патологии, большая роль отводится нарушениям нормального функционирования и взаимодействия различных звеньев иммунной системы. Иммунная система, призванная обеспечить биологическую индивидуальность организма и, как следствие, выполняющая защитную функцию при контакте с инфекционными, генетически чужеродными агентами, в силу разных причин может давать сбой, что ведет к нарушению защиты организма от микробов и проявляется в повышенной инфекционной заболеваемости.
Иммунная защита от бактерий-патогенов включает два взаимосвязанных компонента — врожденный (носящий преимущественно неспецифический характер) и адаптивный (характеризующийся высокой специфичностью к чужеродным антигенам) иммунитет. Возбудитель ХРФ при попадании в кожу вызывает «каскад» защитных реакций.
У 26–35% больных, страдающих хроническим фурункулезом, снижается количество В-лимфоцитов. При оценке компонентов гуморального иммунитета у больных фурункулезом выявляются различные дисиммуноглобулинемии. Наиболее часто встречаются снижение уровней IgG и IgM. Отмечено снижение аффинности иммуноглобулинов у больных ХРФ, причем выявлена корреляция между частотой встречаемости этого дефекта, стадией и тяжестью заболевания. Тяжесть нарушений лабораторных показателей коррелирует с тяжестью клинических проявлений фурункулеза.
Из вышесказанного следует, что изменения показателей иммунного статуса у больных ХРФ носят разноплановый характер: у 42,9% отмечено изменение субпопуляционного состава лимфоцитов, у 71,1% — фагоцитарного и у 59,5% — гуморального звена иммунной системы. В зависимости от выраженности изменений в показателях иммунного статуса больных ХРФ можно разделить на три группы: легкой тяжести, средней и тяжелого течения, что коррелирует с клиническим течением заболевания. При легком течении фурункулеза у большинства больных (70%) показатели иммунного статуса находятся в пределах нормы. При средней и тяжелой степени преимущественно выявляются изменения фагоцитарного и гуморального звеньев иммунной системы.
Диагностика и лечение ХРФ
Исходя из вышеуказанных патогенетических особенностей ХРФ алгоритм диагностики должен включать в себя выявление очагов хронической инфекции, диагностику сопутствующих заболеваний, оценку лабораторных параметров состояния иммунной системы (рис.).
В нашем институте был разработан план обследования больных ХРФ.
- Обязательное лабораторное исследование:
- клинический анализ крови;
- общий анализ мочи;
- биохимический анализ крови (общий белок, белковые фракции, общий билирубин, мочевина, креатинин, трансаминазы - АСТ, АЛТ);
- RW, ВИЧ;
- анализ крови на наличие гепатита В и С;
- посев содержимого фурункула на флору и чувствительность к антибиотикам;
- гликемический профиль;
- иммунологическое обследование (фагоцитарный индекс, спонтанная и индуцированная хемилюминесценция (ХЛ), индекс стимуляции (ИС) люминолзависимой хемилюминесценции ЛЗХЛ), бактерицидность нейтрофилов, иммуноглобулины A, M, G, аффинность иммуноглобулинов);
- бактериологическое исследование фекалий;
- анализ кала на яйца глистов;
- посев из зева на флору и грибы.
- Дополнительное лабораторное исследование:
- определение уровня гормонов щитовидной железы (Т3,Т4, ТТГ, АТ к ТГ);
- определение уровня половых гормонов (эстрадиол, пролактин, прогестерон);
- посев крови на стерильность трехкратно;
- посев мочи (по показаниям);
- посев желчи (по показаниям);
- определение базальной секреции;
- иммунологическое обследование (субпопуляции Т-лимфоцитов, В-лимфоциты);
- общий IgE.
- Инструментальные методы обследования:
- гастроскопия с определением базальной секреции;
- УЗИ органов брюшной полости;
- УЗИ щитовидной железы (по показаниям);
- УЗИ женских половых органов (по показаниям);
- дуоденальное зондирование;
- функции внешнего дыхания;
- ЭКГ;
- рентгенография органов грудной клетки;
- рентгенография придаточных пазух носа.
- Консультации специалистов: отоларинголога, гинеколога, эндокринолога, хирурга, уролога.
Тактика лечения больных ХРФ определяется стадией заболевания, сопутствующей патологией и иммунологическими нарушениями. В стадии обострения ХРФ требуется проведение местной терапии в виде обработки фурункулов антисептическими растворами, антибактериальными мазями, гипертоническим раствором; в случае локализации фурункулов в области головы и шеи или наличия множественных фурункулов — проведение антибактериальной терапии с учетом чувствительности возбудителя. В любой стадии заболевания необходима коррекция выявленной патологии (санация очагов хронической инфекции, лечение патологии ЖКТ, эндокринной патологии и т. д.). При выявлении у больных ХРФ латентной сенсибилизации или при наличии клинических проявлений аллергии необходимо в период поллинации добавлять к лечению антигистаминные препараты, назначать гипоаллергенную диету, проводить хирургическое вмешательство с премедикацией гормональными и антигистаминными препаратами.
В последнее время в комплексной терапии больных ХРФ все чаще используют препараты, оказывающие корригирующее действие на иммунную систему.
Разработаны показания к назначению иммуномодуляторов в зависимости от доминирующего типа нарушений иммунного статуса и степени заболевания. Так, в стадии обострения ХРФ рекомендовано применение следующих иммуномодуляторов.
- При наличии изменений фагоцитарного звена иммунитета целесообразно назначение полиоксидония по 6-12 мг внутримышечно в течение 6-12 дней.
- При снижении аффинности иммуноглобулинов - галавит 100 мг № 15 внутримышечно.
- При снижении уровня В-лимфоцитов, нарушении соотношения CD4/CD8 в сторону уменьшения показано применение миелопида по 3 мг в течение 5 дней внутримышечно.
- При снижении уровня IgG на фоне тяжелого обострения ХРФ при клинической неэффективности применения галавита используются препараты иммуноглобулина для внутривенного введения (октагам, габриглобин, интраглобин).
В период ремиссии возможно назначение следующих иммуномодуляторов.
- Полиоксидоний 6-12 мг внутримышечно в течение 6-12 дней - при наличии изменений фагоцитарного звена иммунитета.
- Ликопид 10 мг в течение 10 дней перорально - при наличии дефектов образования активных форм кислорода.
- Галавит 100 мг № 15 внутримышечно - при снижении аффинности иммуноглобулинов.
Применение ликопида целесообразно также при вялотекущем, непрерывно рецидивирующем фурункулезе. При упорном рецидивировании ХРФ на фоне изменений гуморального звена иммунитета показано назначение препаратов иммуноглобулина для внутривенного введения (октагам, габриглобин, интраглобин). В некоторых случаях целесообразно комбинированное применение иммуномодулирующих препаратов (например, при обострении фурункулеза возможно назначение полиоксидония, в дальнейшем, при выявлении дефекта аффинности иммуноглобулинов, добавляется галавит и т. д.).
Несмотря на значительные успехи, достигнутые в области клинической иммунологии, эффективное лечение ХРФ остается достаточно сложной задачей. В связи с этим требуется дальнейшее изучение патогенетических особенностей этого заболевания, а также разработка новых подходов к терапии ХРФ.
Неоген является синтетическим трипептидом, состоящим из L-аминокислотных остатков изолецитина, глютамина и триптофана. Неоген применялся в составе комплексной терапии, проводимой больным хроническим фурункулезом. Внутримышечные инъекции препарата неогена проводились по 1 мл 0,01% раствора 1 раз в сутки ежедневно, курс — 10 инъекций. Применение неогена в комплексной терапии больных хроническим фурункулезом на стадии ремиссии заболевания вызывает достоверную нормализацию изначально измененных иммунологических показателей (относительного и абсолютного количества лимфоцитов, относительного количества CD3 + , CD8 + , CD19 + , CD16 + -лимфоцитов, поглотительной способности моноцитов по отношению к St. aureus) и увеличение показателей спонтанной ХЛ и аффинности анти-ОАД-антител, количества HLA-DR+-лимфоцитов, а следовательно, позволяет продлить период ремиссии заболевания по сравнению с группой контроля.
Таким образом, из вышеизложенного следует, что ХРФ протекает под воздействием сложного комплекса этиологических и патогенетических факторов и его нельзя рассматривать только как местное воспаление. Больным с ХРФ необходимо проводить всестороннее обследование с целью выявления возможных очагов хронической инфекции, которые являются источником септицемии и при нарушении элиминации микробов в крови в результате снижения иммунологической реактивности организма приводят к возникновению фурункулов. Так как назначение иммунокорригирующих препаратов может вызвать обострение основного заболевания, мы считаем, что лечение больных необходимо начинать с санации выявленных очагов инфекции.
Вопрос о назначении иммунокорригирующих препаратов должен решаться индивидуально, с учетом стадии заболевания, наличия сопутствующей патологии и типа иммунологического дефекта. При выявлении у больного сенсибилизации к различным аллергенам лечение фурункулеза необходимо проводить на фоне противоаллергенной терапии.
Н. Х. Сетдикова, доктор медицинских наук
К. С. Манько
Т. В. Латышева, доктор медицинских наук, профессор

Пневмония является причиной смертности 15% детей до 5 лет во всем мире. 808 694 детей до 5 лет умерли от пневмонии в 2017 году. Пневмонию могут вызывать вирусы, бактерии и грибки. Бактериальную пневмонию лечат антибиотиками.
Расскажем о Бисептоле: считается ли антибиотиком, при каких заболеваниях его назначают, в каких дозировках, принимают ли его при цистите, какие он имеет аналоги и сравним с Амоксициллином.
Бисептол — это антибиотик или нет
Бисептол относится к группе противомикробных комбинированных средств. Соответственно Бисептол — антибиотик.
Помогает ли Бисептол при простуде
Простудой привыкли называть различные острые респираторные заболевания, которые возникают при попадании в организм вируса. Бисептол же, являясь антибиотиком, борется с бактериями. Поэтому Бисептол помогает только при бактериальной инфекции.
- Инфекции дыхательных путей и ЛОР-органов: обострение хронического бронхита, средний отит у детей, первичная и вторичная пневмония;
- Инфекции мочевыводящих путей: цистит, пиелонефрит;
- Инфекции желудочно-кишечного тракта: брюшной тиф, паратиф, диарея путешественников, холера.
- Зачастую Бисептол вызывает побочные эффекты в виде кожной сыпи или расстройства желудочно-кишечного тракта.
Бисептол: дозировка
Вспомогательные вещества: Макрогола глицерилгидроксистеарат; магния алюмосиликат; кармеллоза натрия; лимонной кислоты моногидрат; метилпарагидроксибензоат; пропилпарагидроксибензоат; натрия сахаринат; натрия гидрофосфата додекагидрат; мальтитол жидкий; ароматизатор земляничный; пропиленгликоль; вода очищенная.
Бисептол при цистите
При цистите женщинам врач назначает разовый прием от 40 до 60 мл суспензии. Рекомендуется принимать препарат вечером перед сном.
Бисептол при простатите назначают, если заболевание вызвано бактерией. Схему применения и дозировку определяет лечащий врач после постановки диагноза.
Бисептол: аналоги
- Ко-тримоксазол — готовая суспензия и таблетки;
- Ко-тримоксазол-СТИ — таблетки;
- Двасептол — таблетки;
- Ко-тримоксазол-Акри — таблетки.
Амоксициллин или Бисептол: что лучше
Разберем, какой из препаратов лучше. Бисептол — это комбинированное лекарственное средство, в основе которого содержится сульфаметоксазол и триметоприм. В основе Амоксициллина — лекарственное вещество амоксициллин.
Бисептол назначается взрослым и детям с 12 лет, а Амоксициллин — с рождения. Противопоказано применение при беременности Амоксициллина, а Бисептола — только в 3-м триместре.
Оба лекарства выпускаются в таблетках и в виде суспензии. Но в отличие от Бисептола, суспензию Амоксициллина необходимо приготовить заранее, и храниться она может только 14 дней.
Бисептол производится в Польше, в дозировке 240 мг действующего вещества на 5 мл готовой суспензии. Его назначают по 20 мг 2 раза в день. Амоксициллин — сербский препарат, дозировку устанавливают индивидуально с учетом заболевания и возраста пациента.
Как видно, оба препарата относятся к антибактериальным. Амоксициллин содержит одно лекарственное вещество, и относится к препаратам выбора. Бисептол — комбинированный, и обладает более широким спектром действия. Поэтому его назначают во вторую очередь, если первое лекарство не справляется. Выбор лекарства зависит от заболевания, и его должен назначать только врач.

Только в Европе в 25 000 случаев в год антибиотики не работают. Люди погибают. Это обусловлено развитием устойчивости микроорганизмов к часто назначаемым препаратам. Но пока есть метронидазол — противопротозойное средство с антибактериальным эффектом, который реже других препаратов вызывает резистентность.
Расскажем, от чего он помогает, какие имеет побочные эффекты и противопоказания, а также сравним с аналогами.
Метронидазол это антибиотик или нет
Препарат обладает противомикробным действием, поэтому специалистам часто задают вопрос: «Метронидазол — это антибиотик или нет?». Да, Метронидазол относится к антибиотикам. Однако в первую очередь его используют как противопротозойное средство. Он на 99% эффективен против трихомонад, амеб и лямблий.
В состав Метронидазола входит одноименное действующее вещество. Его механизм действия заключается в блокировке ДНК микроорганизмов, из-за чего они погибают. Устойчивость бактерий и простейших к нему развивается намного реже, чем к другим антибиотикам. Например, у бактерий C. difficile резистентность к метронидазолу составляет 1%, а к ципрофлоксацину — 95%.
От чего помогает Метронидазол
- инфекции, вызванные простейшими (протозойные инфекции): трихомонадный вагинит, трихомонадный уретрит, амебиаз
- инфекции костей и суставов, инфекции ЦНС (в т.ч. менингит, абсцесс мозга), бактериальный эндокардит, пневмония
- инфекции брюшной полости (перитонит, абсцесс печени), инфекции органов таза (эндометрит, эндомиометрит, абсцесс фаллопиевых труб и яичников, инфекции свода влагалища после хирургических операций), инфекции кожи и мягких тканей
- сепсис
- гастрит или язва двенадцатиперстной кишки, связанные с Helicobacter pylori, колит
- алкоголизм
- профилактика послеоперационных осложнений
- лучевая терапия больных с опухолями
- при воспалении придатков матки
- при цистите у женщин (как последствие трихомониаза)
- при лямблиозе среднетяжелого течения без осложнений
- при диарее, если она вызвана бактериями, чувствительными к препарату
- мужчинам при уретрите, спровоцированном возбудителем трихомонадой
Как принимать Метронидазол
- таблетки 0,25 г, 0,5 г
- раствор для инфузий 0,5%
- вагинальные суппозитории 0,5 г
- гель для наружного применения 1%
Схемы приема для таблеток и других форм зависят от диагноза и состояния тяжести заболевания, дозировку и длительность лечения подбирает врач.
Побочные эффекты Метронидазола
При назначении препарата Метронидазол врач должен предупредить пациента о возможных побочных действиях и учесть противопоказания.
- диарея, анорексия, тошнота, рвота, кишечная колика, запоры, металлический привкус во рту, сухость во рту
- головокружение, нарушение координации движений
- аллергические реакции: крапивница, кожная сыпь, гиперемия кожи, заложенность носа
- кандидоз, окрашивание мочи в красно-коричневый цвет.
Метронидазол при беременности
Лекарство проникает через плацентарный барьер и в грудное молоко. Данных о влиянии на развитие плода и ребенка нет. В связи с этим запрещается применять Метронидазол во время беременности и в период грудного вскармливания.
Метронидазол и алкоголь
Метронидазол несовместим со спиртными напитками — при одновременном приеме развивается острая интоксикация организма. Возможные последствия после «коктейля» алкоголя и Метронидазола: покраснение лица и тела, повышение артериального давления, дрожь, рвота. В некоторых случаях возможен смертельный исход.
Аналоги Метронидазола
- Трихопол. В составе то же самое действующее вещество — Метронидазол. Производится в Польше в виде таблеток по 0,25 г для внутреннего применения и в виде вагинальных таблеток по 0,5 г. Показания и противопоказания препаратов идентичны. Отличия только в формах выпуска и производителях субстанций. Оба препарата являются дженериками оригинального метронидазола — Флагила.
- Выбирать, что лучше Метронидазол или Трихопол, необходимо с учетом заболевания и прописанной врачом схемы лечения. Эффективность препаратов одинаковая.
- Тинидазол — противопротозойное средство, как и Метронидазол. Обладает аналогичным механизмом действия. Тинидазол принимают 1 раз в сутки до трех дней. Метронидазол — 2-3 раза в сутки до 7 дней в зависимости от показаний.
- Разница между Тинидазолом и Метронидазолом: первый используется в основном для лечения инфекций, вызванных простейшими, и не используется при бактериальных инфекциях. При бактериальном вагинозе препаратом выбора является Метронидазол.
- Орнидазол. Действующее вещество — орнидазол, тоже антипротозойное средство. Разница с Метронидазолом заключается в большей эффективности Орнидазола при трихомониазе, в удобстве применения коротким курсом и в кратности приема — 2 раза в сутки 3-5 дней. У Орнидазола профиль безопасности выше. Он применяется у пациентов с почечной и печеночной недостаточностью, во втором и третьем триместре беременности под наблюдением врача. В отличие от Метронидазола, совместим с алкоголем.
Рассмотрев Метронидазол, узнали, что этот препарат относится к противопротозойным средствам с антибактериальной активностью. Эта группа лекарств помогает избавиться от трихомониаза, лямблиоза, амебиаза, бактериальных вагинозов, применяется для профилактики инфекций при операциях. Во время лечения Метронидазолом нельзя употреблять алкоголь. В том числе с осторожностью принимать спиртосодержащие лекарства.
Метронидазол — рецептурный препарат. По сравнению с аналогами обладает более широким спектром показаний и разнообразием лекарственных форм. Уступает им в удобстве применения и безопасности, так как может вызывать больше «побочек».

В опубликованном аналитическом отчете компании DSM Group за январь 2022 года в ТОП-20 препаратов по объему продаж в России попал Амоксиклав.
Почему этот родственник всем известного пенициллина так популярен? От каких болезней назначают препарат врачи? Что скрывается за его «говорящим» названием?
Амоксиклав антибиотик?
Амоксиклав — комбинированный препарат. В состав входят Амоксициллин (Амокси-) и Клавулановая кислота (-Клав). Препарат получил торговое название Амоксиклав.
Амоксициллин — полусинтетический антибиотик широкого спектра действия, относится к группе пенициллинов.
Клавулановая кислота — ингибитор специфических ферментов бактерий. Присутствие ее в препарате защищает Амоксициллин от разрушения бактериями и расширяет антибактериальный спектр антибиотика.
Амоксиклав — «сильный» антибиотик. Он активен в отношении микроорганизмов, которые устойчивы к действию Амоксициллина.
От чего назначают Амоксиклав
Список частых показаний к применению Амоксиклава:
- инфекции верхних дыхательных путей (тонзиллиты, синуситы, отиты)
- инфекции нижних дыхательных путей (бронхиты, пневмонии)
- инфекции мочеполовой системы (циститы, уретриты, пиелонефриты, гонорея)
- инфекции кожи, мягких тканей, костей, суставов, соединительной ткани
- инфекции в гинекологии
- инфекции в стоматологии
Формы выпуска препарата:
- таблетки, покрытые пленочной оболочкой
- таблетки диспергируемые
- порошок / гранулы для приготовления суспензии для приема внутрь
- инъекции для внутривенного введения
Благодаря такому широкому выбору врач легко подбирает оптимальную дозу и способ приема. Например, при ангине (другое название болезни — острый тонзиллит) врач выпишет взрослому таблетки Амоксиклава (покрытые оболочкой или диспергируемые), а если ангиной заболел ребенок — порошок для приготовления суспензии.
Амоксиклав имеет противопоказания
- повышенная чувствительность к любому из компонентов препарата
- повышенная чувствительность к антибиотикам групп пенициллина и цефалоспоринов
- инфекционный мононуклеоз
- лимфолейкоз
- нарушение функций печени вследствие приема амоксициллина/клавулановой кислоты
Побочные эффекты Амоксиклава, встречающиеся часто
- диарея, рвота и тошнота
- кандидоз кожи и слизистых оболочек
Исследования на животных не выявили вреда при приеме Амоксиклава в период беременности, в том числе во время третьего триместра. Врачи назначают препарат беременным женщинам в том случае, если предполагаемая польза для матери превышает потенциальный риск для плода.
Как принимать Амоксиклав
Оптимально принимать Амоксиклав во время или перед началом еды для избежания нежелательных эффектов со стороны желудочно-кишечного тракта.
Амоксиклав начинает действовать через час после первичного приема, за это время препарат достигает максимальной концентрации в плазме крови.
Курс лечения составляет 5-14 дней. Сколько дней пить Амоксиклав, режим дозирования и способ применения назначает лечащий врач в каждом случае индивидуально.
Дозировка для взрослых пациентов зависит от заболевания, степени тяжести инфекции, возраста, массы тела и функции почек.
Точные суточные дозы для ребенка до 40 кг назначаются на основании его веса, а не возраста. Все детские формы препарата укомплектованы специальными пипеткой или ложкой для облегчения правильного дозирования.
Амоксиклав при Covid-19
Амоксиклав борется с бактериальными инфекциями и не влияет непосредственно на течение Ковид-вирусной инфекции.
Назначается для лечения пневмонии — осложнения, вызванного коронавирусом. Амоксиклав блокирует воспаление в нижних дыхательных путях. Органы восстанавливаются, а пациент избавляется от тяжелых симптомов — лихорадки, кашля, боли за грудиной.
Новый штамм «омикрон» имеет более низкий риск развития тяжелых осложнений. Соответственно, и меньше показаний к применению Амоксиклава в ходе лечения.
Помните, что при осложненном коронавирусе прием Амоксиклава возможен только по назначению врача. Самостоятельное применение антибиотиков неэффективно и опасно для здоровья.
Аналоги Амоксиклава
Самым популярным и дешевым аналогом Амоксиклава — Амоксициллин.
Представлен в аптеках широко, его производят отечественные и зарубежные компании. Преимущество Амоксиклава заключается в двухкомпонентном составе. Амоксициллин уничтожает патогенных микробов, а Клавулановая кислота защищает его от разрушения бактериальными ферментами. Амоксициллин обладает бактерицидным действием в отношении многих возбудителей.
Еще один прямой аналог — Аугментин. Отличается меньшим количеством форм выпуска. Широкий выбор у Амоксиклава дает возможность врачу подходить индивидуально к лечению различных групп пациентов.
Перечислим и другие прямые аналоги Амоксиклава в таблетках:
- Арлет
- Медоклав
- Флемоклав Солютаб
- Панклав
- Экоклав
Делаем выводы:
В состав Амоксиклава входят антибиотик и компонент, нейтрализующий защитный механизм бактерий. Их сочетание делает препарат эффективным в борьбе со многими инфекционными заболеваниями.
Амоксиклав и аналоги не влияют на течение вирусной инфекции. Только при осложнениях и присоединении бактериальной инфекции показано применение антибиотиков. Например, пневмония требует незамедлительной терапии. По статистике, из-за пневмонии погибает один из шестидесяти пяти заболевших. Для профилактики пневмонии при Ковиде и после коронавируса, когда нет симптомов, Амоксиклав не применяется.
Побочные эффекты у Амоксиклава встречаются. Их можно избежать, если строго соблюдать рекомендации по приему.
Читайте также:

