Покраснение кожи при повышенном давлении
Обновлено: 25.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Чувство жара, которое испытывает человек, возникает из-за резкого расширения и кровенаполнения мелких подкожных сосудов. Это состояние называется артериальной гиперемией. При этом кожа краснеет, становится горячей.
Просвет сосудов регулируется симпатической и парасимпатической нервной системой. Его изменения зависят от сигналов сосудодвигательного (вазомоторного) центра ЦНС, гормонов, пирогенных (вызывающих жар) веществ, поступающих в кровь, и ряда других факторов.
Разновидности ощущения жара
На сосуды постоянно влияют факторы, оказывающие сосудосуживающее либо сосудорасширяющее воздействие. Например, при стрессе сосуды под влиянием гормона адреналина сужаются, кожа бледнеет. По окончании стрессовой ситуации сосуды расслабляются и наполняются кровью.
Патологическая артериальная гиперемия, которая сопровождается чувством жара, развивается либо под действием раздражителей (инфекции, токсины, продукты распада тканей при ожоге, пирогенные вещества), либо при нарушении нервной регуляции.
Различают нейрогенную артериальную гиперемию (возникающую в ответ на раздражение нервных окончаний) и метаболическую (обусловленную действием местных химических факторов). Примером нейрогенной артериальной гиперемии служит покраснение лица и шеи при гипертонической болезни, климактерическом синдроме, а также при сильных эмоциях.
Метаболическое воздействие на напряжение сосудов оказывают электролиты крови: кальций и натрий сужают сосуды и повышают давление, а калий и магний, наоборот, расширяют. К метаболическим регуляторам относятся углекислый газ, органические кислоты, гормоны.
Возможные причины ощущения жара
Прилив крови к коже и ощущение жара могут вызывать горячие, острые и пряные блюда.
Такое же воздействие на организм оказывает алкоголь, который способствует расширению кровеносных сосудов.
Прием некоторых лекарственных препаратов также может вызывать ощущение распространяющегося по телу жара. В их число входят сосудорасширяющие, гормональные средства, антидепрессанты и т. д.
Причины возникновения артериальной гиперемии и, как следствие, чувства жара могут быть разными. При нарушении регуляции сосудистого тонуса может развиваться артериальная гипертензия, сопровождаемая внезапным повышением артериального давления – гипертоническим кризом. Чаще всего причиной такого состояния становится гипертоническая болезнь. Однако в трети случаев артериальную гипертензию вызывают заболевания внутренних органов: острый гломерулонефрит и другие поражения почек, опухоли надпочечников и прочие заболевания эндокринной системы. Величина подъема артериального давления при гипертоническом кризе зависит от возраста и индивидуальных особенностей человека. В молодом возрасте симптомы криза могут возникнуть при более низком уровне артериального давления, а в пожилом – при более высоком.
Резкому повышению артериального давления сопутствуют головная боль, головокружение, тошнота, рвота, нарушения зрения («мушки», двоение). Возможно онемение конечностей, ощущение мурашек, учащенное сердцебиение, одышка.
Из-за нарушения нервной регуляции возникает озноб, сменяющийся жаром, усиление потливости. Завершение криза сопровождается учащенным мочеиспусканием.
Повышение артериального давления и сопровождающие это состояние симптомы возникают и при опухоли надпочечника – феохромоцитоме и других гормонопродуцирующих опухолях. Опухоль секретирует большое количество катехоламинов (адреналина и норадреналина).
Клинические признаки феохромоцитомы могут включать головную боль, потливость, усиленное сердцебиение, раздражительность, потерю массы тела, боли в груди, тошноту, рвоту, слабость, утомляемость. В некоторых случаях у пациентов могут возникать жар, одышка, приливы, повышенная жажда, учащенное мочеиспускание, головокружение, шум в ушах.
Многие женщины жалуются на приливы жара во время климактерического периода. Изменение гормонального фона происходит еще до прекращения менструаций, в период пременопаузы (менопаузального перехода). Сначала ее проявления незначительны, и чаще всего им не придают значения либо относят к последствиям усталости и психического перенапряжения. Гормональные и метаболические изменения, в частности, снижение уровня эстрогенов, прогестерона и повышение выработки гонадолиберина, сопровождаются приливами, которые могут повторяться несколько раз в сутки.
Женщины описывают их как периодическое кратковременное ощущение жара с последующим ознобом, усиленной потливостью, учащенным сердцебиением.
В большинстве случаев приливы незначительно нарушают самочувствие. Артериальная гиперемия и чувство жара могут быть признаком нарушения функции щитовидной железы, например, при тиреотоксикозе. Пациенты с тиреотоксикозом жалуются на общую слабость, утомляемость, раздражительность, нарушение сна, потливость, дрожание пальцев, сердцебиение, иногда боли в области сердца.
Нарушение терморегуляции, которое происходит из-за ускоренного обмена веществ, приводит к повышению температуры тела и вызывает постоянное чувство жара. Кожа становится теплой и влажной, сосуды кожи расширяются, что сопровождается покраснением лица. Усиливается потоотделение, ногти становятся ломкими, выпадают волосы.
Иногда приливы и ощущение жара в сочетании с повышенным артериальным давлением возникают при сахарном диабете. Этим симптомам сопутствуют общее недомогание, потливость, жажда, увеличение объема выделяемой мочи.
К каким врачам обращаться?
При регулярных появлениях таких симптомов, как жар и приливы, необходимо обратиться к терапевту , который на основании предъявляемых жалоб и анализов направит к гинекологу или эндокринологу .
Диагностика и обследования
Появление периодических приливов, сопровождаемых чувством жара, потливостью, покраснением кожи лица, требует обязательной диагностики.
Врач оценивает жалобы пациента, учитывая возраст, пол и сопутствующие заболевания. При повышении артериального давления, переходящего в кризы, необходимо определить характер патологии – первичный (связанный с нарушением нервной регуляции) или вторичный (вследствие заболеваний внутренних органов). Для этого назначают клинический анализ крови и общий анализ мочи, анализ мочи по Нечипоренко, анализ крови на глюкозу, холестерин, креатинин.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.

Артериальная гипертензия — состояние, при котором артериальное давление превышает показатель 140 мм рт.ст. Однако важно отметить, что вывод о своем давлении можно делать только при правильном его измерении — троекратно, сидя, в спокойной обстановке.
Если удается выявить причины артериальной гипертензии, то ее считают вторичной или симптоматической. При отсутствии явной причины она называется первичной, или гипертонической болезнью. Последняя встречается гораздо чаще, ею болеют больше 90% людей с повышенным давлением.
Артериальной гипертензией страдает 30-45% взрослого населения. До 50-летнего возраста заболевание чаще наблюдается у мужчин, после 50 лет – у женщин. Артериальная гипертензия — главный фактор риска развития сердечно-сосудистых заболеваний: инфарктов, инсультов, патологий почек.
Почему высокое давление нужно лечить?

При артериальной гипертензии кровь с большей силой давит на стенки сосудов и тем самым поражает их внутренний слой. При его повреждении в стенку сосудов встраиваются жиры и развиваются атеросклеротический бляшки. Бляшки перекрывают кровоток и органы испытывают нехватку кислорода и питательных веществ.
Кроме того, при высоком давлении в артериальном русле сердцу нужно приложить больше усилий, чтобы вытолкнуть кровь. Поэтому сердце гипертрофируется — увеличивается масса сердечной мышцы. Сердечная мышца растет быстро, а сосуды, которые ее питают — медленно. Интенсивность кровотока в сердце падает, что ведет к стенокардии — болям за грудиной.
Факторы риска гипертонии:
— возраст старше 55 лет
— избыточная масса тела
— потребление алкоголя, курение
— низкая физическая активность
— высокий холестерин
— сахарный диабет
— наследственность
Как отличить высокое давление от гипертонического криза?
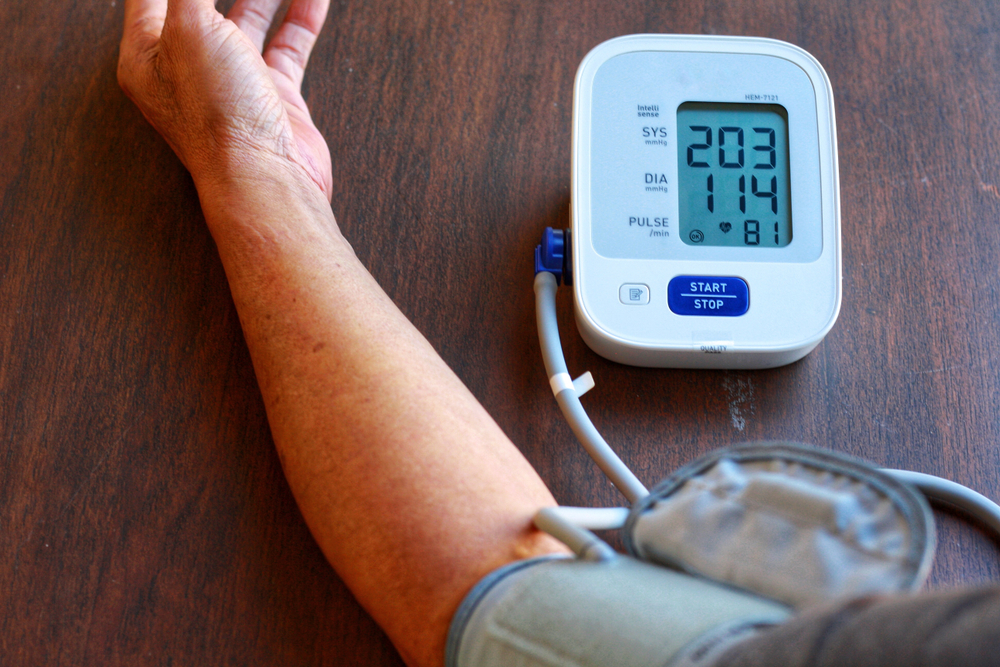
Криз — это не просто повышение артериального давления, а его критический скачок, когда показатель на тонометре поднимается выше 180/120. При этом, чтобы назвать криз кризом человек должен испытывать определенные симптомы:
— Тошнота и рвота
— Несвязная речь
— Спутанность сознания
— Нарушение зрения
— Изменение мимики
— Боли в сердце
— Одышка
Почему это происходит?
В норме в ответ на повышение давления сосуды расширяются, тем самым компенсируя состояние и защищая стенку сосудов и органы от поражения. При кризе на высоких цифрах артериального давления происходит срыв компенсаторных возможностей организма и сосуды сужаются, тем самым еще больше повышая давление. Через суженные сосуды кровь хуже притекает к органам, и они испытывают состояние ишемии. Особенно страдают мозг, сердце и почки.
Что делать, если у вас криз?
![]()
- Если вы почувствовали описанные симптомы при высоком давлении — необходимо срочно вызвать скорую помощь, потому что гипертонический криз может закончиться инсультом и инвалидностью.
- Приоткройте дверь в вашу квартиру, чтобы врачи могли быстро и беспрепятственно войти.
- Лягте на несколько подушек, чтобы ваша голова была выше положения тела — кровь оттечет в ноги и давление в артериях мозга немного снизится.
- Укройте ноги теплым одеялом. От тепла сосуды ног расширится и в них притечет кровь, тем самым также снизив артериальное давление в сосудах мозга.
- Примите таблетку каптоприла.
Почему именно каптоприл?
Время действия препарата — 40 минут. Это не слишком быстро и не слишком медленно. Нельзя сбивать давление быстро — резкое падение давления приведет к инсульту. При этом эффект нужен не через 3-4 часа, как действуют другие препараты, а быстрее, поэтом это не слишком медленно.

Знать, что такое гипертония, нужно не только лицам пожилого возраста, но и молодым людям. Все чаще повышенное давление выявляется у лиц до 35 лет. Распознать заболевание можно по характерным признакам, а подтвердить – в процессе медицинской диагностики. О том, что провоцирует патологию, какие степени существуют и как лечат артериальную гипертензию, читайте в статье.
Что такое гипертония и чем она опасна
Гипертония – это хроническое заболевание, сопровождающееся устойчивым и продолжительным повышением артериального давления, то есть синдромом артериальной гипертензии. Заподозрить заболевание можно, если:
Систолическое давление равно или превышает 140 мм рт. ст.
Диастолическое давление равно или превышает 90 мм рт. ст.
Выявлена комбинация показателей начиная от 140/90 мм рт. ст.
Повышенное давление фиксируется минимум при трех проверочных замерах.
Диагноз артериальная гипертония ставится только врачом на основании собранной информации о состоянии пациента и обследования.
Важно понимать, что артериальное давление – величина не постоянная. Повышение показателя при опасности, физических нагрузках или стрессе – это естественная реакция. Во время сна оно понижается. Но, в любом случае, у здорового человека давление всегда возвращается к норме.
Причины развития патологии:
Постоянные стрессы и переживания.
Хронический недосып и нарушение режима дня.
Присутствие избыточного веса.
Малоподвижный образ жизни.
Дисфункция щитовидной железы.
Определенные лекарственные препараты.
Риск повышается у мужчины и женщин, имеющих в анамнезе дегенеративные изменения шейно-грудного отдела позвоночника и сахарный диабет, а также лица, находящиеся в тяжелом стрессе и перенапряжении. Возрастное угасание половой функции и высокий уровень холестерина также способствуют выходу давления из-под контроля.
Симптомы артериальной гипертензии нельзя игнорировать, так как последствия прогрессирующей патологии очень серьезные.
Осложнения гипертонической болезни:
Ухудшение зрительной функции.
Постоянное нарушение кровообращения в мозге.
Нарушение функции миокарда.
Сердечный приступ в форме инфаркта миокарда.
Полное нарушение всех функций почек.
Осложнение течения сахарного диабета.
Перечисленные заболевания способны сделать человека инвалидом или привести к смерти. Чтобы выявить гипертонию на ранней стадии, важно знать ее признаки.
Симптомы гипертонической болезни
Артериальная гипертония – болезнь коварная, так как имеет не только опасные осложнения, но и скрытое течение. Ее первые проявления не вызывают беспокойства у пациентов, так как списываются на переутомление или простуду.
При частых головных болях, ощущениях тошноты, усталости без причины, мушках в глазах важно начинать регулярно измерять давление. Все это симптомы гипертонии первой степени.
Стабильно повышенные показатели – повод безотлагательно обратиться к врачу.
Дополнительно человек высказывает жалобы на:
Набухание рук и утренние отеки.
Покраснение и одутловатость лица.
При гипертонии первой степени давление держится в диапазоне 140/90-159/99 мм рт. ст. Если вовремя начать лечение и вести ЗОЖ, то возможно абсолютное выздоровление.
При игнорировании симптомов болезнь будет прогрессировать. Для артериальной гипертензии второй степенихарактерно высокое давление: 160/100-179/109 мм рт. ст. Также гипертоник испытывает:
Мучительные боли в голове.
Болевые ощущения в сердце.
Органы человека начинают испытывать дискомфорт, растет вероятность инсульта и потери зрения. Лечение проводится только специальными лекарственными средствами.
При третьей степени гипертонии давление достигает отметки 180/110. Сосуды подвергаются предельной нагрузке, возникает угроза жизни из-за необратимых изменений в сердце. Развиваются опасные патологии:
Типичным признаком заболевания являются гипертонические кризы. Представляют собой обострения течения болезни в форме резкого повышения давления, длительность – от 1-2 часов до трех суток, также может быть сильная головная боль, тошнота и рвота, головокружение.
Диагностика артериальной гипертензии
Чтобы поставить диагноз, терапевт:
Делает замер артериального давления. Показан суточный мониторинг АД с помощью портативного прибора.
Назначает ОАК, ОАМ и биохимический анализ крови. Особое значение имеют уровни гемоглобина, холестерина, показатели калия, креатинина).
Дает направление на ЭКГ для оценки функционирования сердца или на УЗИ с допплерографией для обследования сосудов.
Дает направление к офтальмологу для оценки состояния глазного дна. По изменениям сосудов можно установить стадию гипертонической болезни.
Оценивает работу почек на основании УЗИ.
Назначает МРТ головного мозга при инсульте.
По результатам обследований назначается лечение, даются рекомендации по образу жизни или направление на госпитализацию.
Как лечат гипертонию
Лечение гипертонии проводится по двум направлениям. Первое не связано с приемом лекарств и включает:
Отказ от курения.
Снижение объемов потребляемого алкоголя до 30 г спирта в сутки.
Снижение количества поваренной соли в рационе до 5-6 г. Следовательно, под запретом: консервация, сосиски, копченая колбаса и рыба.
Нормализацию массы тела за счет снижения калорийности блюд и количества жиров в рационе.
Умеренные физические нагрузки на регулярной основе – прогулки на свежем воздухе, пробежки, ходьба, езда на велосипеде.
Перечисленные меры не уступают по эффективности медикаментам и на начальной стадии способны остановить прогрессирование гипертонической болезни.
Суть второго направления – применение лекарств. Основные виды препаратов:
Специальные, предназначенные для лечения повышенного давления. Врач может назначить Эналаприл, Рамиприл, Каптоприл, Периндоприл.
Блокаторы рецепторов ангиотензина, помогающие нормализовать давление. К ним относятся: Лозартан, Валсартан, Телмисартан.
Мочегонные средства. Например, Гидрохлортиазид, Индапамид.
Антагонисты кальция, в том числе Амлодипин или Нифедипин.
Селективные адреноблокаторы. Например, Бисопорол, Метопролол, Небиволол.
При гипертонии врач назначает комплексное лечение, сочетая несколько средств, или выписывает комбинированный препарат. Также кардиолог или терапевт выбирают необходимую дозировку и определяют длительность лечения.
Если лекарства не оказывают эффекта и возникли осложнения, показано хирургическое вмешательство. Например, при реноваскулярной гипертензии, синдроме Кушинга, феохромоцитоме.
Таким образом, будьте внимательнее к своему здоровью. При первых признаках гипертонии обратите внимание на образ жизни и не откладывайте визит к врачу. Лечение болезни на более поздних стадиях предполагает применение комплекса лекарственных средств и регулярное наблюдение у специалиста.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.

Осложнением артериальной гипертензии, которая характеризуется высокими показателями давления, является гипертонический криз. При патологическом состоянии наблюдается резкий скачок давления, и обостряются другие симптомы. О приближении гипертонического криза могут свидетельствовать определенные психологические симптомы: внутреннее беспокойство, беспричинная раздражительность, подавленность, усиливающаяся головная боль.
Причины развития
Гипертонический криз наиболее часто возникает при гипертонической болезни. Она часто развивается на фоне других патологий, в частности, в группе риска находятся пациенты, у которых диагностированы:
Заболевания почек: пиелонефрит, поликистоз почек, диабетическая нефропатия и пр.
Болезни эндокринной системы: феохромоцитома, болезни Иценко-Кушинга, тиреотоксикоз и пр.
Атеросклеротическое поражение аорты и сужение ее просвета.
К группе риска относят людей с наследственной отягощенностью и женщин в климактерический период. Спровоцировать развитие гипертонического криза может курение, злоупотребление алкоголя, несбалансированное питание, ожирение, отсутствие физических нагрузок, стресс, резкий отказ от гипотензивных препаратов.
Симптомы
Основной симптом развития гипертонического криза – резкий скачок артериального давления. Как правило, фиксируется показатель верхней границы 150 мм рт. ст. Но в определенных случаях в зависимости от особенностей организма, критическим может стать «верхнее» давление 130 мм рт. ст.
Кроме того при гипертоническом кризе отмечают следующие симптомы:
Головную боль в области затылка.
Повышение температуры тела.
Проблемы с функцией зрения, вплоть до развития временной слепоты.
Тошнота, которая при осложненном состоянии переходит в рвоту.
Колебания глазного яблока в разные стороны
Покраснение кожных покровов лица и шеи;
Во время гипертонического криза у пациентов развивается паническое состояние. Паническое состояние. На фоне его возникает дрожь по всему телу, учащенное сердцебиение, повышается потовыделение. Из-за эмоционального перенапряжения может нарушаться координация движений, что приводит к неуверенным движениям и шаткой походке.
Особенности
Классифицируют патологическое состояние по наличию осложнений. Угрожающим жизни является осложненный гипертонический криз. На его фоне у пациентов развивается поражение внутренних органов: сердца, почек, мозга, глаз. Без оказания экстренной медицинской помощи в палате интенсивной терапии возникают риски летального исхода.
Неосложненный гипертонический криз проявляется на фоне повышенного давления минимальными симптомами. При этом поражения внутренних органов не происходит. Экстренная госпитализация при таком патологическом процессе не требуется. Нужно купить специальные лекарства и принимать их по схеме, рекомендованной доктором.
Также выделяют варианты развития гипертонического криза по показателям давления:
Гиперкинетический. В этом случае фиксируют повышение верхнего (систолического) давления. Разница с диастолическим показателем увеличивается, что приводит к тахикардии.
Гипокинетический. В этом случае отмечают повышение нижнего (диастолического) давления. Разница с систолическим показателем увеличивается, что приводит к брадикардии.
Эукинетический. В этом случае повышаются показатели верхнего и нижнего давления. Это может привести к возникновению, как тахикардии, так и брадикардии.
Гипертонический криз 1 типа (адреналовый) развивается внезапно и очень быстро. При этом нет никаких предвестников приступа. Характерная особенность – сильная головная боль и возникновение чувства жара, появление пульсации и дрожи теле, покраснение поверхности кожи и усиленное потовыделение, потливость. Длительность приступа часто составляет несколько минут, но состояние может сохраняться и в течение нескольких часов. Данный тип гипертонического криза соответствует гиперкинетическому варианту развития.
Гипертонический криз 2 типа (норадреналиновый) развивается постепенно и характеризуется тяжелым течением. Состояние может сохраняться в течение нескольких дней. Кроме сильной головной боли, часто возникают проблемы со слухом и зрением, отмечается нарушение двигательной способности, фиксируется спутанность сознания и сжимающие болевые ощущения в области сердца. Данный тип гипертонического криза соответствует гипокиническому варианту развития.
Первая помощь
Понимая, что такое гипертонический криз, нужно знать, как правильно оказать первую помощь человеку при развитии тяжелого, угрожающего жизни, состояния. Прежде всего, при резком скачке артериального давления, нужно в срочном порядке вызвать бригаду скорой медицинской помощи. Но до приезда специалистов необходимо попытаться стабилизировать состояние пациента, чтоб минимизировать риски опасных последствий.
Необходимо снизить артериальное давление, используя лекарственные препараты. Следует помнить, что понижать давление при развитии гипертонического криза необходимо постепенно. Также следует принять успокоительное (валериану или корвалол), чтобы снять состояние тревожности.
Важно, чтобы пациент находился в сидячем, максимально удобном положении. Обязательно нужно обеспечить поступление свежего воздуха. На лоб пациента следует приложить холодный компресс. Дополнительно можно сделать горячие ванночки для ног с температурой воды 40°С или приложить горчичники на икры ног.
При развитии осложненного гипертонического криза лечение возможно исключительно в условиях реанимации. В палате интенсивной терапии пациенты находятся до полной стабилизации состояния. После этого лечения продолжается определенное время в стационаре терапевтического отделения.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.

Высокое АД приводит к чрезмерному влиянию кровотока на стенки сосудов. Патологическое состояние не всегда удается своевременно обнаружить, а регулярное отклонение от нормы становится причиной опасных для жизни состояний. Большинство летальных исходов провоцируется гипертонией.
Клинические признаки повышенного АД
Для определения показателей артериального давления используется тонометр. В норме у взрослого здорового человека уровень не превышает границ в 120-130 (для систолического) и 80-85 (для диастолического). Предельные цифры для людей после 40 лет равны 145/90 единиц.
Симптоматика высокого АД представлена:
необоснованной тревожностью, раздражительностью;
усталостью, приступами головной боли;
пульсацией в височной зоне;
отечностью, «гусиной» кожей;
ознобом, переходящем в горячие приливы;
нарушениями сна, головокружением.
Источником нестабильного давления служат множество причин, включая психоэмоциональное и физическое перенапряжение. При внезапном повышении АД может возникнуть гипертонический криз с необратимыми последствиями. Его симптоматика представлена:
резким покраснением кожи лица;
болезненными ощущениями за грудиной;
тремором рук, снижением остроты зрения;
ощущением недостаточного поступления кислорода.
Вызов скорой помощи обоснован при увеличении показателей АД до 160/95 единиц, но существуют и исключения. Для пациентов с гипертонией критической отметкой становятся цифры в 130/85. Обращение к специалистам обосновывается дополнительными факторами и наличием совокупных патологий. Скорая помощь выезжает при первом или повторном приступе, наличие симптомов гипертонического криза, отсутствии реакции на препараты, прописанные пациенту с артериальной гипертензией.
Этапы оказания неотложной помощи
Появление выраженных клинических признаков гипертонии требует выполнения определенного алгоритма действий:
Успокоить больного – самовнушение не всегда помогает пациенту с нарастающей паникой. В качестве допустимых препаратов врачи советуют применять настойку пустырника, боярышника или корня валерианы. При болях в сердце пользуются Корвалолом или Валидолом, Нитроглицерином. Нервное возбуждение усиливает приступ, заболевший должен обязательно успокоиться.
Придать удобное положение – вне зависимости от вида, голова пациента располагается выше нижних конечностей (для ускорения оттоки крови от отделов головного мозга к ногам). Он может лежать, сидеть – вынужденная позиция определяется место его нахождения (дом, улица).
Обеспечить поступление свежего воздуха – окна открывают или выставляют на проветривание. Охладить помещение можно при помощи кондиционера.
Убрать стесняющую одежду – расстегивают пуговицы, ремень, воротничок. Снимают галстук, свитер и все, что сжимает грудь и мешает пострадавшему дышать.
Лекарственные препараты дают только тем пациентам, которые употребляли их раньше. Проводить эксперименты над человеком с приступом гипертонии не рекомендуется – реакция организма на неизвестный медикамент может быть любой. При первично возникшем увеличенном АД ожидают прибытия бригады скорой помощи, которые сами подберут адекватную терапию.
Прием препаратов
Список лекарственных средств, применяемых при гипертонических приступах, обширный. Купирование высокого артериального давления проводится при помощи:
Мочегонных – диуретики предназначены для выведения излишков жидкости из организма. Ее избыточное количество служит триггером для гипертонии и появления основных симптомов патологии. Лечение проводится Фуросемидом, Индапамидом и пр.
Бета-блокаторов – медикаменты используются для стабилизации работы сердечной мышцы. Часто используемые препараты представлены Леветоном, Атенолом, Бисопрололом.
Блокаторов рецепторов – для гипотензивного действия без влияния на частоту сердечных сокращений. Терапия производится Лозартаном, Эпросартаном, Валсартаном.
Блокаторов кальциевых каналов – лекарства препятствуют проникновению ионов кальция в сердечную мышцу и кровеносные сосуды. Основная группа представлена Норваском, Нифедипином, Амлодипином, Кардиземом, Адалатом.
Ингибиторов АПФ – относятся к средствам с высокой эффективностью и быстрыми результатами. Снижение давления обеспечивается Берлиприлом, Каптоприлом, Альтаном.
Сердечные капли при приступе гипертонии отвечают за подавление необоснованного беспокойства, замедление скорости сердечных сокращений. Корвалол или Валокардин перед приемом растворяют в небольшом количестве питьевой воды или капают на небольшой кусочек сахара. Препараты снимают спазм кровеносных сосудов.
При самопроизвольном исчезновении критического состояния пациент должен обратиться в поликлинику в ближайшее время. Возникший впервые приступ сигнализирует о проблемах с работой сердечно-сосудистого отдела, требует прохождения полноценного лабораторно-диагностического обследования и выявления причин заболевания.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Читайте также: