Покраснение кожи при лактостазе
Обновлено: 28.04.2024
«Лактостаз» или «застой молока» - одна из «страшных сказок» кормящей мамы. Мне приходилось слышать даже от еще беременной женщины: «Я, наверное, не буду кормить. Так боюсь этих лактостазов!»… То-есть то, что эти «ужасные» лактостазы обязательно будут и что это «просто кошмар» воспринимается как аксиома, зачастую активно подтверждаемая окружающими «опытными» женщинами.
Так что же такое лактостаз, и так ли уж он страшен?
Лактостаз – это переполнение одной (намного реже – нескольких) дольки молочной железы, вследствие затруднения оттока молока.
- уплотнение в части груди с четко очерченными границами, которое не уменьшается или уменьшается незначительно после кормления;
- болезненность при легком надавливании;
- возможно, покраснение кожи в месте уплотнения*;
- возможно, повышение температуры до 38С и выше*.
*Если покраснению и/или повышенной температуре более 1 суток, необходимо УЗИ области застоя и консультация врача для решения вопроса о необходимости назначения антибактериальной терапии. Лечение всегда совместимо с ГВ и не требует даже временного прерывания кормления!
Наиболее распространенные причины:
- редкие кормления «по режиму», ограничение продолжительности кормления, особенно в первые недели;
- неэффективное сосание груди (следовательно, систематически плохое опорожнение) , в том числе в результате систематического использования соски/пустышки;
- тесное, неудобное белье или одежда;
- неправильный питьевой режим (ограничение питья либо наоборот чрезмерное употребление жидкости), большое количество жирной пищи в рационе;
- недосыпание, стрессы, сильная физическая усталость, болезнь и т.п.;
- неудобное положение во сне (как правило, на животе);
- травма груди (ушиб, ребенок неудачно пнул, передавливание ремнем безопасности, ручкой сумки и т.п.);
- резкая смена привычных поз для кормления или устоявшегося порядка кормления;
Необходимые действия при лактостазе:
1. Выяснить и, по-возможности, устранить причину застоя молока.
2. Если маме удобно, прикладываем ребенка подбородком к лактостазной дольке как можно чаще (предлагаем эту грудь в 2 раза чаще обычного). Если нет - кормим в самом удобном, привычном для мамы положении. При этом не забываем внимательно следить за наполнением другой и не допускать переполнения и неприятных ощущений.

3. Если грудь очень наполнена, перед тем, как прикладывать малыша, аккуратно сцедите ТО, ЧТО ЛЕГКО СЦЕЖИВАЕТСЯ. Смысл в том, что другие наполненные дольки, сдавливая больную, еще больше затрудняют выход молока и ребенку трудно рассосать застойную дольку. Так можно сделать 3-4 раза в сутки, больше не надо.
ВАЖНО! Сцеживаем только то, что льется, ни в коем случае не «разминаем» через боль и не пытаемся во что бы то ни стало сцедить застой.
ВАЖНО! Если Вы никогда раньше не сцеживались и не умеете этого делать, обязательно попросите сначала показать Вам, как это нужно делать. Это может сделать консультант по ГВ, опытная мама, успешно кормившая грудью, или хотя бы внимательно изучите обучающие видео. Например, вот это
4. Можно прикладывать прохладный компресс на несколько минут после кормления для уменьшения болезненности и снятия отечности. Вполне подойдет полотенце или пеленка, смоченные холодной водой. Также многие мамы отмечают, что хорошо снимает отечность и воспаление прикладывание листьев капусты между кормлениями (чистый, слегка "отбитый" лист из холодильника. Можно вкладывать прямо в бюстгальтер. Убедитесь, что у Вас нет аллергии на этот продукт!).
5. Внимательно рассмотрите сосок. Есть ли на нем что-то необычное (белая точка, "мозолька")? Если Вы видите, что проток закупорен, можно немного распарить сосок в теплой воде и/или смазать любым натуральным маслом за несколько минут до кормления (убедитесь, что у вас нет аллергии на это масло!), а затем предложить грудь ребенку (масло хорошо смыть!).
ВАЖНО! Ни в коем случае не пытайтесь дома самостоятельно каким-либо образом вскрыть эту "пробочку". Очень легко занести инфекцию!
Если температура повышена и не спадает на вторые сутки, или Вы чувствуете стабильное ухудшение состояния – обратитесь к врачу! Помните, что абсолютное большинство препаратов (если вам назначат курс медикаментозного лечения), совместимо с ГВ и не требует прерывания кормления. А тем, которые не совместимы, почти всегда можно подобрать совместимые аналоги (по согласованию с врачом). Консультант по ГВ может проверить совместимость назначенного препарата по специальным справочникам.
После длительного лактостаза часто остается небольшая отечность и болезненность. Это не страшно и проходит за несколько дней. Продолжайте прикладывать прохладное и внимательно следите, чтобы она уменьшалась, а не росла. Для профилактики еще несколько дней периодически прикладывайте ребенка подбородком к этой дольке.
Чего при лактостазе делать НЕЛЬЗЯ:
1. НИ В КОЕМ СЛУЧАЕ не делать согревающих компрессов (почему-то многие любят это советовать, а тепло, как при любом воспалении, провоцирует размножение бактерий и легко может привести к маститу).
2. Не делать никаких спиртовых компрессов! Во-первых, это греющий компресс, а во-вторых, спиртовые компрессы приводят к резкому сокращению выработки молока, как правило, с очень длительным периодом восстановления (известны случаи, когда после такого компресса, лактация в полном объеме не восстанавливалась вообще).
3. Не прекращать прикладывать малыша к этой груди! Ни один молокоотсос никогда не сцедит грудь так же эффективно, как сосущий ребенок.
4. Не ограничивать питьё, особенно если повышена температура! Пить нужно по жажде, просто не горячее, а комнатной температуры (горячее не увеличивает выработку молока, но провоцирует "приливы", создающие дополнительные неприятные ощущения в застойных долях). Теплый напиток можно выпить непосредственно перед или во время прикладывания ребенка, для усиления оттока молока.
5. Не давать рассасывать застой мужу! Взрослый человек уже не имеет навыка правильного сосания, поэтому вряд ли сможет эффективно рассосать застой. А вот травмировать грудь чрезмерным усердием – вполне. Микротравмы – открытые ворота для инфекции, а «список» бактерий во рту у взрослого человека огромен и далеко не все они полезны…
1. Кормим ребенка по требованию, не ограничиваем время пребывания у груди.
3. Периодически меняем положение малыша у груди (мы помним, что наиболее качественно ребенок опорожняет те дольки, на которые направлены его подбородок и нос). У каждой пары мама-малыш есть какая-то «любимая» поза, но хотя бы по одному разу в день покормите в положениях «колыбелька», «из-под руки» и «лежа на боку». Особенно это актуально для первого месяца, когда идет становление лактации.
4. Выбираем удобное, не натирающее и не давящее белье. Предпочтение – натуральным, «дышащим» тканям.
5. Не перегружаемся чрезмерно физически и морально.
6. Спим и отдыхаем! При любой возможности! :-)
И еще немного «страшилок» :-)
Миф: Застоявшееся молоко «прокисло», испортилось и теперь оно вредно ребенку.
На самом деле: В груди молоко не может «испортиться» никогда. Ни при высокой температуре, ни при долгом перерыве в кормлении, ни при застое. Да, в молоко могут проникать молекулы некоторых лекарств, способные нанести вред ребенку (это те самые немногие лекарства, не совместимые с ГВ), но вот само по себе «испортиться» молоко не может ни при каких обстоятельствах! Молоко – это секрет молочной железы. Биологическая жидкость организма как слюна, слезы или пот. Рассуждения о том, что молоко "испортилось" в груди равносильно рассуждениям об "испорченной" слюне во рту или "прокисших невыплаканных слезах".
Миф: Молоко стало «плохое», соленое какое-то.
На самом деле: Многие мамы отмечают, что после лактостаза молоко временно меняет вкус, становится солоноватым. Это происходит из-за временного повышения концентрации солей натрия. Большинство деток никак не реагируют на эти изменения и продолжают спокойно сосать, но некоторые могут проявлять беспокойство и отказываться есть из этой груди. В таком случае просто сцедите это молочко 1 или 2 раза, продолжая предлагать эту грудь ребенку.
Что такое лактостаз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кондратенко Юлии Николаевны, гинеколога со стажем в 17 лет.
Над статьей доктора Кондратенко Юлии Николаевны работали литературный редактор Юлия Липовская , научный редактор Светлана Симанина и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Лактостаз — это осложнение грудного вскармливания, которое проявляется застоем молока в протоках молочных желёз.
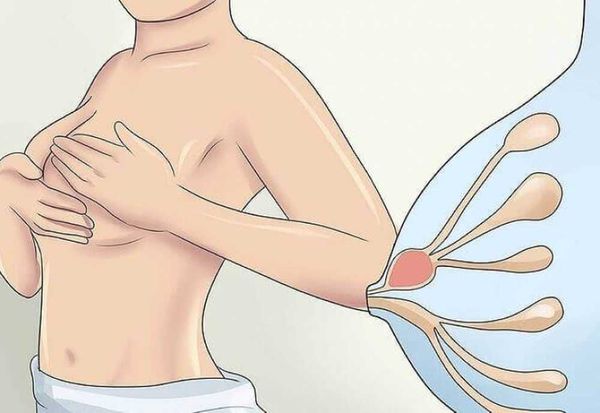
Согласно Всемирной организации здравоохранения (ВОЗ), грудное вскармливание является самым лучшим способом обеспечить детей раннего возраста питательными веществами, которые необходимы для их здорового роста и развития [23] . Большинство специалистов также придерживаются мнения, что новорождённый должен питаться грудным молоком. Однако во время лактации могут возникнуть различные нарушения в работе молочной железы, которые влияют не только на здоровье женщины и объём выделяемого молока, но и на здоровье ребёнка (недостаточная прибавка в весе, отказ от груди). Если женщина не была информирована об этих заболеваниях заранее, то их возникновение может привести к стрессу и отказу от кормления грудью.
Чаще всего кормящие женщины при обращении к врачу жалуются на чувство распирания и тяжести в молочных железах во время кормления грудью. Это и есть явления лактостаза — состояния, при котором в молочной железе образуется избыток молока и нарушается его полноценный отток.
Частота появления лактостаза не зависит от социального уровня женщин. В изученной литературе нет данных об особенностях строения молочных желёз и особенностях лактации, которые бы повышали риск развития лактостаза. Скорее всего частота возникновения этого состояния зависит от возраста. В странах с высоким уровнем жизни женщины обычно отсрочивают появление ребёнка. По данным сайта статистики России, в 2018 году возраст женщин во время рождения первого ребёнка в нашей стране колеблется следующим образом [17] :
- до 25 лет рожают около 20,6 % женщин;
- от 25 до 29 лет — 31,4 %;
- от 30 до 34 лет — 30,1 %;
- от 35 до 39 лет — 14,4 %;
- от 40 лет и старше — 3,2 %.
За последнее время возраст первородящих сдвинулся в старшую возрастную группу. А чем больше возраст матери, тем выше риски патологических последствий для её здоровья и здоровья ребёнка. Соответственно, и частота лактостаза увеличивается у женщин более старшего возраста.
Причины заболевания
Причин развития лактостаза множество. Нагрубание молочных желёз может происходить за счёт внутренних (эндогенных) или внешних (экзогенных) причин [22] .
1. Внутренние причины:
- Несоответствие физиологической активности железистой ткани и молочных ходов (особенно после первых родов).
- Переизбыток молока. Это может быть связано с периодом становления лактации, первым пребыванием молока, природной особенностью женщины, гормональными нарушениями, в том числе нестабильной выработкой окситоцина.
2. Внешние причины:
- Неправильное прикладывание к груди. Основное действие мамы с начала кормлений — научить ребёнка правильно брать грудь. Если ребёнок неправильно приложен к груди, он плохо отсасывает грудное молоко. Из-за этого молоко застаивается, молочные железы нагрубают и развивается лактостаз.
- Редкие опорожнения железы или редкие кормления (реже чем через 3-4 часа).
- Тесная, неудобная, сдавливающая молочные железы одежда.
- Грубое, агрессивное сцеживание молока (грубые усилия при сцеживании, неаккуратные болезненные нажатия на сосок).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы лактостаза
В первые дни после рождения ребёнок получает молозиво, в котором много белков, жиров, минеральных веществ, но мало углеводов [1] — именно с таким продуктом легче справляться системе пищеварения новорождённого. Через 4-5 дней грудные железы начинают вырабатывать так называемое "переходное молоко" — его будет больше, чем молозива. В составе такого молока меньше белков, но больше жиров. "Зрелое" молоко появляется с 15-го дня, его состав зависит от того, что ест женщина и как часто прикладывает младенца к груди.
Симптомов лактостаза немного, но они весьма характерны . Сначала общее состояние женщины остаётся удовлетворительным, однако ситуация может быстро ухудшиться. Первое, на что обращает внимание женщина, это острое начало. Иногда мамы с точностью до минуты могут сказать, когда появились первые симптомы. Как правило, лактостаз проявляется на 3-4 сутки после родов и чаще у женщин, которые отказались от грудного вскармливания, или у тех, кто плохо сцеживает грудное молоко [14] .
Когда происходит прилив молока, женщина ощущает лёгкое распирание и покалывание в груди, небольшой дискомфорт, чувство тугой молочной железы. Когда начинается лактостаз, этот дискомфорт сменяется неприятными болезненными ощущениями, в какой-то области на коже груди может появиться покраснение. Покраснение кожи при лактостазе обычно связано не с воспалительными явлениями, а с механическим повреждением кожи молочной железы пальцами при грубом сцеживании [7] . Грудь становится горячей на ощупь. Чаще поражаются обе молочные железы [14] . Пальпируются плотные увеличенные дольки. Это показатель того, что именно здесь молока накапливается больше, чем нужно.

Может появиться гиперчувствительность сосков. В этом случае прикладывание к груди слишком болезненно, поэтому иногда женщины пытаются сцедить молоко с помощью молокоотсоса.
Может повышаться температура тела. Если она поднимается выше 38,5 °C , при этом женщина испытывает сильную боль в области молочных желёз, то не нужно заниматься самолечением, необходимо обратиться к специалисту, чтобы не допустить развития воспаления. Если лактостаз не купируется в течение 3-5 суток, в молочных протоках начинается воспалительный процесс, развивается лактационный мастит [6] [18] .
Патогенез лактостаза
Механизм лактации
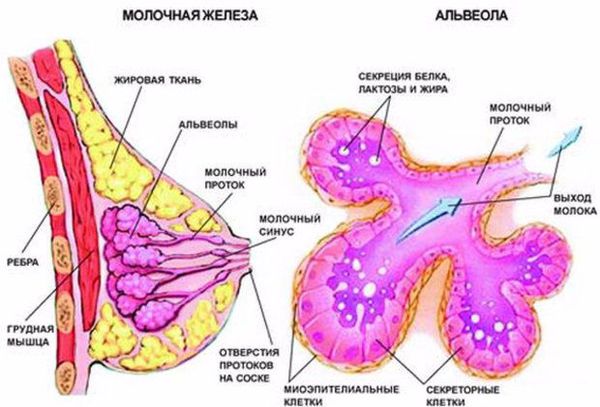
Чтобы понять, как развивается лактостаз, сначала разберём механизм лактации. Молочная железа готовится к лактации все 9 месяцев беременности. За счёт действия половых гормонов она увеличивается в размерах: формируются альвеолы (основные функциональные единицы молочных желёз), молочные протоки и синусы.
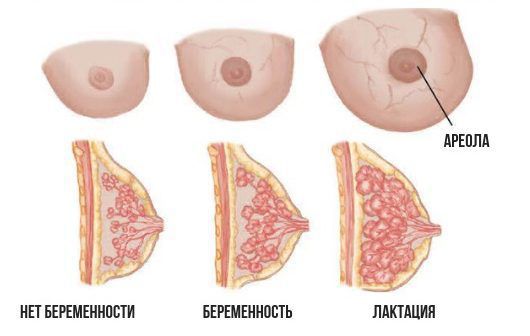
В альвеолах появляется большое количество лактоцитов — клеток, которые выделяют молоко. В молочной железе в большом количестве накапливаются рецепторы пролактина — основного гормона, который обеспечивает лактацию. Но в процессе беременности рецепторы пролактина заблокированы плацентарными стероидами (в первую очередь прогестероном, а также эстрогенами) — гормонами, которые вырабатывает плацента. Поэтому лактации во время беременности быть не может.
Механизм лактостаза
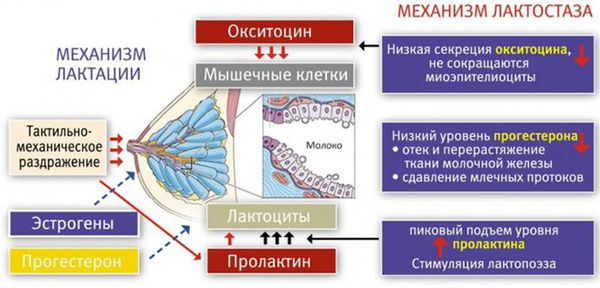
В третьем периоде родов, когда происходит рождение плаценты, уровень плацентарных стероидов резко снижается. Рецепторы к пролактину освобождаются, и в ответ на прикладывание ребёнка к груди в передней доле гипофиза (главного органа эндокринной системы) начинает вырабатываться пролактин. Пролактин активизирует лактоциты к образованию молока в альвеолы.
Одновременно с пролактином в задней доле гипофиза синтезируется гормон окситоцин. Именно окситоцин влияет на мышечные клетки вокруг альвеол (миоэпителиоциты) и заставляет их сокращаться [2] . Таким образом, молоко секретируется, а мышечные клетки сокращаются и выделяют молоко наружу через выводные протоки.
Первичный (физиологический) лактостаз возникает в первые сутки после родов, то есть в период формирования функции лактации. Это гормональная дисфункция молочной железы, которая выражается в недостатке прогестерона. Во время беременности плацента вырабатывает прогестерон, и он блокирует действие пролактина и эстрогена. После родов уровень прогестерона резко снижается, в связи с этим повышается уровень пролактина, который стимулирует лактопоэз (процесс поддержания лактации) и накопление молока в альвеолах.
В то же время возникает избыток эстрогенов, что вызывает отёк тканей и сдавление протоков молочной железы. Ситуация ухудшается у женщин, которые не прикладывают ребёнка к груди в первые сутки после родов. Так как не происходит раздражения области сосков, секреция окситоцина снижается, миоэпителиоциты не сокращаются, в результате молоко не поступает в выводные протоки и остаётся в альвеолах. И даже если бы молоко попадало в протоки, оно бы не выводилось, так как все протоки сдавлены отёчной тканью молочной железы. Отсюда и клиника первичного лактостаза — нагрубание молочных желёз, чувство её "окаменения", распирания и боли.
Вторичный (патологический) лактостаз — это именно застой молока в какой-то одной или нескольких долях молочной железы. При этом происходит закупорка протока, молоко не может выходить из этой доли.
Вторичный лактостаз является обязательным симптомом воспаления. У одних женщин он сильно выражен, у других никак не проявляется и диагностируется лишь при проведении ультразвукового исследования молочных желёз. Но всегда лактостаз способствует усилению и распространению инфекции .
Таким образом, первичный и вторичный лактостаз — это разные явления. Если первичный лактостаз возникает сразу после родов и характеризуется отёком молочной железы, то вторичный — это закупорка протока и застой молока.
Классификация и стадии развития лактостаза
Как уже было отмечено, различают первичный и вторичный лактостаз.
1. Первичный лактостаз. Возникает в начале становления лактопоэза в первые сутки (обычно на 3-5) после родов. Ассоциирован с выраженным отёком молочной железы. Это связано с резким снижением уровня прогестерона после рождения последа. Когда женщина начинает сцеживать такую молочную железу, то молока почти нет.
2. Вторичный лактостаз. Возникает через неделю или месяцы после родов в результате несоответствия молокопродукции и молокоотдачи. Основная причина — нарушение техники грудного вскармливания: чрезмерное сцеживания, что вызывает избыточную выработку молока; недостаточное опорожнение молочных желёз при сцеживании или кормлении; неправильная техника прикладывания ребёнка к груди.
Вторичный лактостаз рассматривают как премастит. Заслуженный деятель науки, профессор Ванина Лидия Васильевна, заведующая кафедрой 1-го Московского медицинского института с соавторами еще в 1973 году предлагала рассматривать вторичный лактостаз как субклиническую стадию мастита [4] . Этот термин используется и сейчас. Субклинический мастит характеризуется невыраженностью, а иногда и отсутствием отдельных симптомов, несоответствием между клиническими проявлениями и истинной тяжестью процесса. Такое кажущееся благополучие затрудняет своевременную диагностику и обусловливает недостаточность терапевтических мероприятий [12] .
Осложнения лактостаза
Самое частое осложнение лактостаза — неинфекционный мастит. Это более сложная форма лактостаза: симптомы похожи, но они выражены сильнее. Самочувствие женщины ухудшается, температура тела от 38 °C и выше, боль в области уплотнения усиливается, может ощущаться при ходьбе и при изменении положения тела. Границу между таким маститом и лактостазом иногда бывает сложно определить [10] . Ведь часто оба состояния начинаются остро с повышения температуры тела и болей в молочной железе. Но всё же существуют отдельные критерии, такие как время начала заболевания (3-4 сутки при лактостазе, 5-8 сутки при мастите), поражение одной (при мастите) или двух (при лактостазе) молочных желёз. Кроме того, при мастите болевой синдром, уплотнение, покраснение и повышение температуры в молочной железе выражены сильнее [11] .
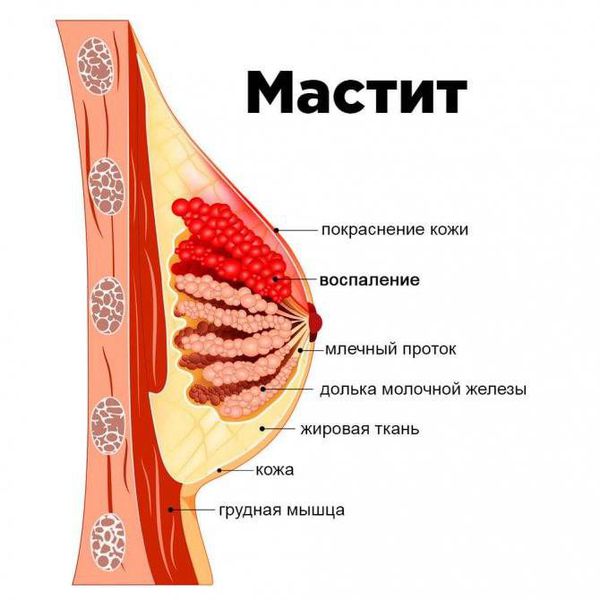
Если в течение двух дней от начала лечения состояние не улучшается и симптомы остаются тяжёлыми, возможно прогрессирование воспалительного процесса. И тогда неинфекционный мастит переходит в инфекционный. Причинами инфекционного мастита могут быть трещины на соске, так как через них инфекция попадает в организм. Мастит также может быть осложнением после инфекционных заболеваний (например, ОРВИ, ангины). В таких случаях лучше всего обратиться за помощью к специалистам. Они определят стадию заболевания и дадут точные рекомендации для решения проблемы.
Диагностика лактостаза
Диагноз лактостаза можно поставить на основании следующих данных:
- Жалоб пациентки. В самом начале своего развития лактостаз не вызывает ни повышения температуры тела, ни ухудшения общего самочувствия женщины. В течение следующих 12‐24 часов возможно повышение температуры до 38‐38,5 °С, кратковременное преходящее покраснение кожи в области застоя молока, выраженный болевой синдром [8][16][20][21] .
- Данных анамнеза. Острое начало заболевания на 3-4 сутки после рождения ребёнка. Чаще развивается у некормящих женщин.
- Данных осмотра молочных желёз. При осмотре обращает на себя внимание увеличение молочных желёз. Они плотные, горячие, болезненные при пальпации. Как правило, происходит поражение обеих молочных желёз.
- Лабораторных исследований: показатели клинического анализа крови в пределах нормы.
- Инструментальных методов исследования:
- контактная термометрия: выявляет повышение локальной температуры в молочной железе;
- УЗИ молочных желёз: в случае мастита определяет наличие воспалительного отёка (повышенного содержания жидкости в молочной железе).
Дифференциальная диагностика
Дифференциальную диагностику проводят с лактационным маститом. У обоих состояний острое начало с повышением температуры тела и болями в молочной железе.
Лечение лактостаза
Важным моментом в лечении лактостаза является психологическая поддержка матери, настрой её на продолжение лактации и эффективное выведение грудного молока [19] . Если на протяжении беременности и после родов женщина настроена кормить грудью и с радостью ожидает этого, первоначальные трудности она встретит с пониманием и терпением. Правильное и своевременно начатое лечение обеспечивает не только устранение застоя молока, но и профилактику лактационного мастита.
Если лактостаз невыраженный, самое лучшее лечение — это грудное вскармливание.
Лечение первичного лактостаза
При первичном лактостазе рекомендуется активное опорожнение молочных желёз любыми способами: длительное и частое прикладывание ребёнка к груди, сцеживание молока вне кормления. Но часто это бывает невозможно из-за тяжелейшего лактостаза, когда грудь напряжённая, плотная, как будто каменная. Ребёнок не может приложиться к такой груди. Сцедить молоко женщине тоже очень тяжело, так как даже прикосновение к молочным железам вызывает нестерпимую боль.
Зная, что застой молока может привести к развитию мастита, около 10 лет назад врачи проводили активную тактику — грубое сцеживание молочных желёз, особенно руками опытных акушерок. Однако проблему тяжёлого лактостаза можно решить и по-другому. Существует двухэтапный подход лечения первичного лактостаза. Сначала купируется гормональный дисбаланс молочных желёз, а затем либо сцеживают молоко, либо переходят к грудному вскармливанию.
Первую схему предложил профессор Гуртовой Б. Л. еще в 1972 году:
- Торможение (не подавление) лактации: препараты бромкриптина (Парлодел) по 2,5 мг 2-3 раза в сутки в течение 1-2 дней. Не стоит бояться, что после приёма этого препарата пропадёт молоко. При такой длительности приёма он лишь тормозит лактацию, т. е. искусственно снижает интенсивность процессов молокообразования и молокоотдачи. В то время как подавление лактации — это полное прекращение указанных процессов [13] . Для подавления лактации препарат нужно принимать в течение 14-21 дня
- "Покой" молочных желёз 1-2 дня.
- Обильное питьё (до 2-х литров в сутки). На период торможения лактации не следует ограничивать потребление жидкости, так как большое количество жидкости, вопреки прежним представлениям, замедляет выработку пролактина и снижает лактопоэз [15] .
Когда нагрубание молочных желёз пройдёт, можно прикладывать ребёнка к груди и сцеживать молоко. Стоит обратить внимание на важный момент: при лактостазе сцеживание до "последней капли" не только недостижимо, но и вредно. Как следует из практического опыта, сцеживание необходимо проводить до чувства комфорта [9] .
Вторую схему с использованием трансдермального (чрескожного) прогестерона предложила профессор Пустотина О. А. в 2006 году. Необходимо 1 раз нанести на молочные железы гель, содержащий прогестерон. Когда гормон попадает в ткани молочной железы, с одной стороны, он блокирует рецепторы пролактина и снижает лактопоэз, а с другой — блокирует рецепторы эстрогенов. За счёт этого улучшается всасывание жидкости из ткани и уменьшается сдавление молочных протоков. Через 15-20 минут боль уменьшается, проходит нагрубание молочных желёз. Это позволяет уже через 30 минут приступить к сцеживанию, а через час приложить ребёнка к груди, к этому времени весь препарат уйдёт из ткани молочной железы.
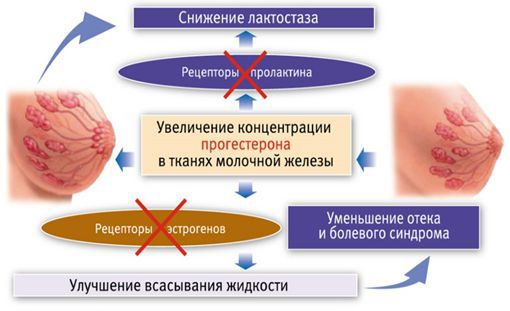
Трансдермальное применение препарата обеспечивает высокую концентрацию прогестерона в определённой зоне, при этом он не оказывает системного действия (на весь организм) и не имеет побочных эффектов [9] .
Лечение вторичного лактостаза
При вторичном лактостазе рекомендуется активное опорожнение молочных желёз любыми способами: более частое прикладывание ребёнка к груди или дополнительное сцеживание.
Прогноз. Профилактика
Прогноз
Лечение лактостаза у кормящих женщин не составляет труда. При соблюдении всех рекомендаций состояние женщины нормализуется примерно через 5 дней.
Что такое абсцесс молочной железы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Свиньина Андрея Валерьевича, маммолога со стажем в 22 года.
Над статьей доктора Свиньина Андрея Валерьевича работали литературный редактор Елизавета Цыганок , научный редактор Маргарита Торосян и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Абсцесс молочной железы (Breast аbscess, от латинского abscessus — нарыв) — это расплавление тканей молочной железы с формированием ограниченной гнойной полости, которое возникает в результате воспаления.

Абсцесс рассматривают как наиболее тяжёлую стадию мастита — инфекционного процесса в ткани молочной железы.
Распространённость абсцесса молочной железы
Мастит в 95–99 % случаев возникает у женщин при грудном вскармливании, при этом в 80–85 % молочная железа воспаляется у первородящих, так как их протоковая система не адаптирована к лактации. Лишь 1–5 % случаев мастита не связаны с кормлением грудью [1] [9] .
Абсцесс молочной железы у пациенток с маститом развивается от 0,04 до 11,5 % случаев, в среднем — 5,51 % [10] .
Причины развития абсцесса молочной железы
В 95 % случаев возбудителем абсцесса является золотистый стафилококк, оставшиеся 5 % приходятся на стрептококки, протеи, пневмококки или клебсиеллы [8] [10] [11] [12] .
В редких случаях нелактационный абсцесс возникает у мужчин. Его развитие вызывают те же микроорганизмы, что и у женщин [10] [14] [15] [19] [20] .
Причиной также может стать:
- нарушение грудного вскармливания — если младенец не захватывает пигментированную область вокруг соска (ареолу), это приводит к неэффективному сосанию и травме соска;
- несоблюдение правил гигиены — загрязнённая травма является благоприятной средой для развития инфекции, которая передаётся через протоки;
- микротравмы — через трещины и повреждение соска инфекция проникает в лимфатическую систему, окружающую протоки;
- пирсинг сосков.
Все вышеперечисленные причины — прямые пути попадания вредной микрофлоры в ткань молочной железы через травмированную кожу и выводные отделы протоков молочной железы [11] .
Иногда инфекция проникает гематогенным путём — с током крови из очагов хронической инфекции, к которым можно отнести тонзиллит (хроническое воспалительное поражение миндалин), хронический лимфаденит (воспаление лимфатических узлов), кариозные поражения зубов, а также послеродовые воспалительные заболеваний матки и промежности (вульвовагинит и эндометрит).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы абсцесса молочной железы
Специфический симптом — это флюктуация, когда после расплавления подлежащих тканей молочной железы и истончения покровных тканей над полостью абсцесса прощупывается участок, заполненный чем-то жидким. Кожа молочной железы в этом месте приобретает синюшно-красный оттенок, появляется выраженная болезненность.
В остальном симптомы абсцесса сходны с симптомами всех воспалительных процессов:
- отёк, уплотнение — молочная железа увеличивается, в области сформировавшегося абсцесса может прощупываться болезненный воспалительный валик, отграничивающий очаг гнойного расплавления ткани от других частей молочной железы;
- краснота — возможно покраснение как всей молочной железы, так и точечное покраснение в области воспаления;
- жар — у пациенток с развивающимся маститом температура тела достигает 38–39 °С, также температура повышается непосредственно над очагом воспаления в молочной железе;
- боль — возникает даже в спокойном состоянии;
- нарушение функции — технически женщина не теряет способность кормить грудью, но не может этого делать из-за сильной боли [3][11][14] .
Патогенез абсцесса молочной железы
Пусковым механизмом в патогенезе лактационного абсцесса молочной железы является застой молока в молочной железе (лактостаз). На этом этапе уплотнение распространяется только на долю молочной железы, в которой произошла задержка молока, при этом признаков воспаления, красноты, отёка и болезненности нет [9] .

В 1984 году иследователи с помощью подсчёта количества лейкоцитов и бактерий в грудном молоке представили дополнительные доказательства важности лактостаза в развитии абсцесса молочной железы [10] . Они предложили следующую классификацию:
- лактостаз (менее 10 6 лейкоцитов и 10 3 бактерий) — часто проходит при продолжении грудного вскармливания;
- неинфекционный мастит, или серозная стадия мастита, (более 10 6 лейкоцитов и менее 10 3 бактерий) — требует лечения с помощью дополнительного сцеживания молока после каждого кормления;
- инфекционный мастит, или инфильтративная стадия, (более 10 6 лейкоцитов и 10 3 бактерий) — помимо сцеживания молока, необходимо систематически принимать антибиотики.
Если лечение не помогает, бактерии закрепляются в участке лактостаза и начинают размножаться. Тогда организм выделяет медиаторы воспаления — гистамин и простагландины. В результате их работы появляется отёк, краснота и боль в молочной железе, повышается общая и местная температура над очагом воспаления [11] .
Медиаторы воспаления разрушают не только бактерии, но и лейкоциты. Они также способствуют выделению веществ, которые расплавляют близлежащие ткани с формированием гнойной полости — абсцесса молочной железы, после чего появляется симптом флюктуации и формируется воспалительный валик, отграничивающий абсцесс от окружающей ткани молочной железы [7] [12] .
Классификация и стадии развития абсцесса молочной железы
По причине развития абсцесс молочной железы делится на:
- лактационный (послеродовой) — абсцесс, который развился на фоне лактации [1][10][11][12] ;
- нелактационный — абсцесс, который не связан с лактацией, хотя причина возникновения и клиническая картина сходна с лактационным абсцессом [8][10][11][12] .
По типу инфекции выделяют две группы абсцессов:
- специфический — вызван специфическими бактериями, в частности микобактерией туберкулёза, и встречается крайне редко (0,1 %), отличительной особенностью течения туберкулёза молочной железы является так называемый «холодный» абсцесс, при котором есть признаки поражённой полости (размягчение тканей, флюктуация), но нет воспаления, ПЦР-тест на микобактерию туберкулёза даёт положительный ответ [7][13] ;
- неспецифический (в зависимости от организмов, вызывающих заболевание) — вызван часто встречающимися патогенными микроорганизмами (золотистым стафилококком, стрептококком), в большинстве случаев развивается у женщин с фиброзно-кистозной мастопатией и кистами молочной железы.
По течению абсцесс молочной железы может быть:
- острым — развивается у здоровой пациентки за 3 – 5 дней;
- хроническим — вялотекущий процесс со стёртой клинической картиной. Может быть следствием снижения иммунного ответа организма или результатом неадекватного лечения острого абсцесса, при хроническом абсцессе формируется доброкачественная (пиогенная) капсула, которая поддерживает выработку гноя в полость абсцесса и требует операции с обязательным иссечением новообразования [4] .
По механизму развития выделяют:
- первичный абсцесс — развивается непосредственно в ткани молочной железы;
- вторичный абсцесс — гнойная полость появляется после распада злокачественной опухоли и присоединения инфекции, в этом случае параллельно с лечением основной болезни проводят противовоспалительную терапию.
Осложнения абсцесса молочной железы
Осложнением абсцесса молочной железы является флегмона — это диффузное воспаление тканей молочной железы. Для неё характерно распространение красноты и отёка за пределы молочной железы на грудную клетку, усиление симптомов интоксикации (повышение температуры тела до 40 °С, озноб) и увеличение лимфатических узлов [1] . В этом случае применяют активное антибактериальное лечение и дезинтоксикационную терапию в условиях хирургического стационара.
Деформация и асимметрия молочной железы, а также образование свища в результате развития и лечения абсцесса молочной железы также можно отнести к осложнениям [11] .

Диагностика абсцесса молочной железы
Диагностика абсцесса молочной железы включает в себя несколько этапов:
- сбор жалоб и анамнеза (истории болезни) — указывает на связь патологического процесса с лактацией, травмой соска, ареолы или наличием хронических очагов инфекции;
- клинический осмотр — позволяет выявить такие симптомы болезни, как изменение цвета кожи над полостью абсцесса и самой молочной железы, флюктуацию и резкую болезненность при прощупывании;
- клинический анализ крови — при абсцессе выявляется повышенный уровень лейкоцитов (специфическая реакция на воспаление), но это не обязательное обследование, которое может потребоваться для дифференциальной диагностики [11] ;
- УЗИ молочных желёз — позволяет выявить наполненную жидкостью полость со множественными включениями и оценить распространённость воспалительного процесса, особенно эффективно при использовании энергетического допплера [4][12] .
УЗИ также используют при пункции полости абсцесса, эвакуации гнойного содержимого и промывание полости антисептиками [10] .

Дифференциальная диагностика
При абсцессе молочной железы важно исключить маститоподобную форму злокачественной опухоли молочной железы, клиническая и рентгенологическая картина которой сходна с острым маститом [9] .
Такую форму опухоли, как правило, находят у пациенток старше 40 лет. В этом случае симптомы воспаления не связаны с лактацией, клинический анализ крови не выявляет повышенный уровень лейкоцитов, антибактериальное и противовоспалительное лечение в течении 10 дней не даёт результатов. Ухудшение клинической картины с формированием абсцесса и флегмоны указывают на злокачественную природу болезни, при которой необходима консультация онколога-маммолога.
Лечение абсцесса молочной железы
Лечение проводят в амбулаторных условиях. Пациента осматривает хирург, после чего принимает решение о тактике лечения. В случае абсцесса молочной железы тактика всегда активная и включает в себя несколько этапов:
- Хирургическое лечение. Полость вскрывают, удаляют гной и дренируют. Содержимое абсцесса отправляют на бактериологическое исследование.
- Антибактериальная терапия. Внутривенно или внутримышечно вводят антибиотики группы пенициллинов. Лечение корректируют по результатам бактериологического посева содержимого абсцесса молочной железы на флору и чувствительность к антибиотикам [1] . Обойтись только антибиотикотерапией не получится: без удаления гноя антибиотики будут малоэффективны [10] .
- Дезинтоксикационная терапия (в тяжёлых случаях). Чтобы ускорить выведение продуктов воспаления, пациенту внутривенно вводят физиологический раствор, глюкозу, раствор Рингера с дальнейшим назначением мочегонных.
Хирургическое лечение
При остром абсцессе операцию проводят в экстренном порядке. Для этого разрезают кожу в месте флюктуации, промывают полость антисептиками и дренируют её [4] . Такое лечение могут провести амбулаторно.
Сейчас альтернативой открытой операции является эвакуация гноя с помощью вакуумной аспирационной биопсии или иглы под УЗИ-контролем [15] [17] .
В случае длительного абсцесса при наличии доброкачественной капсулы её удаляют, после чего устанавливают дренаж для промывания полости и удаления патологического содержимого [14] .
Вакуумная аспирационная биопсия с установкой катетера обладает малой травматичностью и высокими показателями, но высокая стоимость ограничивает применение этого метода лечения.

При абсцессах до 5 см желательно делать пункцию и аспирацию, полости более крупных и глубоких, а также множественных абсцессов рекомендуется вскрыть абсцесс и дренировать его через катетер [16] . При дренировании можно продолжать грудное вскармливание [18] .
Госпитализация в круглосуточный хирургический стационар показана при обширных абсцессах, множественных очагах гнойного расплавления тканей молочной железы, риск развития флегмоны и сепсиса.
Прогноз. Профилактика
Если абсцесс молочной железы начать лечить в кратчайшие сроки, т. е. вскрыть и дренировать абсцесс или вывести гной с помощью биопсии или вакуумной, а также провести антибиотикотерапию, прогноз будет благоприятный. Такая тактика приводит к полному излечению без последствий для здоровья пациента.
При лактационном мастите рецидивы случаются редко. Причиной могут служить те же факторы, которые влияют на развитие первичного абсцесса.
Профилактика абсцесса молочной железы
Основные меры профилактики развития абсцесса молочной железы направлены на предупреждение развития мастита, крайним проявлением которого может стать абсцесс. Чтобы его избежать, необходимо следовать некоторым правилам:
- наложить на соски диски из грубой материи в третий триместр беременности — это подготовит кожу сосков к кормлению грудью и снизит вероятность появления трещин;
- носить специальное бельё для кормящих женщин — бельё из натуральных тканей с широкими бретелями, которое не сдавливает молочную железу;
- правильно прикладывать ребёнка к груди при кормлении — младенец должен захватывать не только сосок, но и ареолу, так как в её проекции располагаются расширения протоков, которые работают в качестве помпы, перекачивающей молоко из долей в выводные протоки молочной железы;

- не сцеживать дополнительно грудь после кормления — гормоны, стимулирующие лактацию, работают по принципу обратной связи, т. е. чем больше молока израсходовано, тем сильнее стимуляция его выработки, поэтому дополнительное сцеживание приводит к избыточной выработке молока, что провоцирует развитие лактостаза;
- промывать грудь после кормления — загрязнённый участок является благоприятной средой для бактерий;
- принимать воздушные ванны — после каждого кормления оставлять молочные железы открытыми на 5–7 минут;
- своевременно лечить трещины на сосках — после кормления обрабатывать кремами с содержанием цинка и декспантенола;
- избегать травмы соска и ареолы — ограничить воздействие партнёра на соски и ареолы при половых контактах, воздержаться от пирсинга сосков;
- проводить профилактику хронических очагов инфекции — регулярно посещать стоматолога, проходить осмотры у ЛОРа и промывать глоточные миндалины при наличии признаков хронического тонзиллита;
- активно кормить грудью по требованию ребёнка при признаках лактостаза — прекращать грудное вскармливание при мастите нельзя, так как это может способствовать развитию абсцесса [12] ;
- делать массаж молочной железы — массировать поглаживающими движениями, направленными от периферии молочной железы к соску;
- ставить компрессы — тёплый на область соска до кормления и холодный на молочную железу после кормления (оставлять не более чем на 15 минут);
- проходить энзимотерапию — используют как средство, улучшающее микроциркуляцию, в том числе молока, проводится только по показанию врача [1][2][5] .
Идеальным вариантом лечения при лактостазе считается назначение антибактериальной терапии на основании бактериологического посева молока, который уточняет вид возбудителя инфекции и чувствительность выявленного возбудителя к антибактериальной терапии [10] . Лекарства, дозу и частоту приёма может назначить только врач.
Помимо антибактериальной терапии пациентка нуждается в обезболивании с помощью нестероидных противовоспалительных средств [9] . Это позволит продолжить адекватное вскармливание.

Что такое лактостаз
Лактостазом называют закупорку молочных протоков, которая сначала вызывает тяжесть в груди, а затем сильную боль и другие симптомы. Анатомически этот процесс выглядит так:
- молочная железа состоит из долек;
- между ними проходят протоки – через них молоко поступает к соску;
- если происходит закупорка протока, то молоко не выходит из дольки, накапливается там;
- возникают симптомы, становящиеся ярче по мере наполнения дольки.
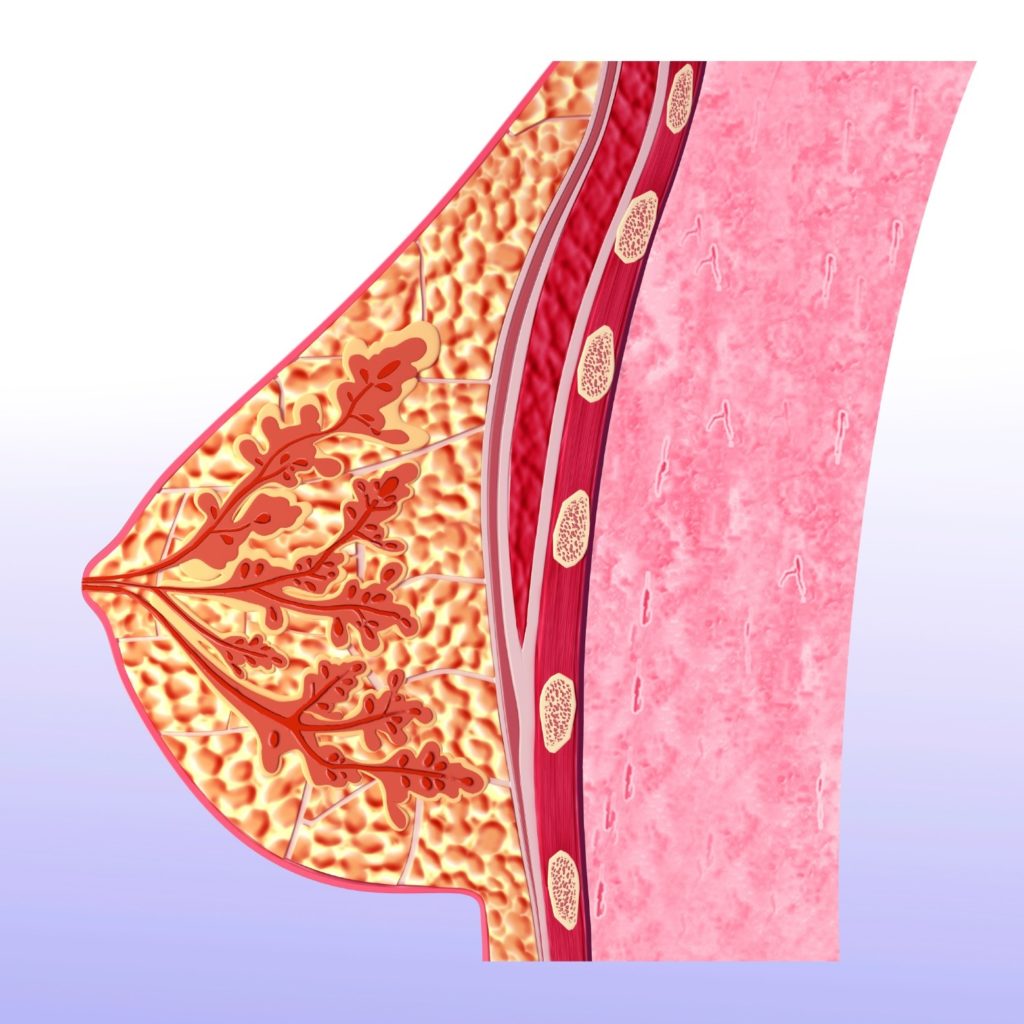
Причины закупорки протоков:
- Выбор единственной позы для кормления. При этом младенец опустошает не все дольки, а в других образуется пробка.
- Выбор единственной позы для сна. Если женщина спит только на боку, то молоко будет накапливаться в долях, размещающихся под мышками.
- Недостаточное употребление жидкости. Если женщина находится в душном помещении или гуляет по улице в жару, ей необходимо увеличить объем потребления чистой воды, соков и компотов. Иначе повысится вязкость молока, а младенцу будет трудно опустошать доли.
- Снижение активности со стороны ребенка при кормлении из-за использования пустышек и сосок.
- Неправильно подобранное белье. Молодые мамы часто не приобретают новое белье для кормления и послеродового периода, а пользуются бюстгальтерами с косточками или с неподходящим размером. Грудь после родов изменяется, поэтому для нее нужно правильное белье, которое не будет сдавливать молочную железу. Оно не должно иметь жестких косточек и твердых чашек.
- Нарушение работы протоков в результате отека при травме молочной железы.
- Регулярное сцеживание после кормления. Из-за этой процедуры молока становится больше, ребенок не может опустошить грудь до конца. Остаток молока приведет к закупорке.

Круглосуточная помощь и консультации
Врач приедет к вам в течение часа после вызова
Некоторые педиатры придерживаются мнения, что кормление должно быть интервальным. В этом случае малыша прикладывают к груди каждые 3 часа, а каждая из грудей опустошается всего раз в 6 часов. Если вы будете придерживаться метода кормления «по требованию», то риск лактостаза будет меньше. В таком случае он может возникнуть в первые недели после родов, а потом лактация налаживается и закупорки не происходят.

Симптоматика заболевания
Признаки лактостаза можно разделить на две группы: на ранней стадии и после начавшегося воспаления (в запущенной форме). Сразу после появления закупорки протока женщина чувствует:
- боль в груди;
- уплотнение в области одной или нескольких долей;
- небольшой отек тканей.
Выезд оплачивается отдельно - от 550 рублей
Иногда происходит так: боль и отечность тканей есть, а уплотнения нет. Такое случается при небольшом лактостазе, который прошел сам по себе. Например, в ночное время случился застой молока, а утром вы покормили младенца, и он рассосался.

Как понять, что началось воспаление
Более запущенный лактостаз, лечение которого можно провести только с помощью специалиста, часто сопровождается ярко выраженным воспалительным процессом. Его симптомы:
- покраснение кожи;
- повышение температуры тела;
- сильная болезненность;
- плохое самочувствие;
- тяжесть в груди;
- ощущение переполненности железы.
Если у вас лактостаз, то температура будет держаться на уровне 37-37,5 градусов. Если она становится выше, то это признак развития инфекционного мастита. После того как доли и протоки будут опорожнены, через несколько часов температура упадет.

Способы лечения
Есть несколько методов лечения лактостаза. Лучше всего использовать только те, что рекомендуют врачи или пригласить специалиста на дом, чтобы он помог вам и наладил грудное вскармливание. Большинство молодых мам совершают при лактостазе неправильные действия, усугубляя свое состояние.

Массаж
Один из основных методов, которым можно воздействовать на лактостаз – массаж. Разминать стоит молочную железу или производить лимфодренаж. В последнем случае стоит доверить действия врачу, так как самостоятельно вы не достигнете положительного эффекта. Правильно воздействовать на грудь нужно по правилам:
- разминать от внешней области к соску;
- делать только плавные и аккуратные движения;
- поглаживать и растирать грудь.
При болезненных ощущениях в груди нужно делать массаж крайне аккуратно. Некоторые женщины делают его в душе, одновременно сцеживая молоко. Если вы выберите такой вариант, то необходимо не переусердствовать – сцеживание нужно проводить до облегчения, а не до полного опорожнения груди.
Выезд оплачивается отдельно - от 550 рублей
Для уменьшения отека тканей необходимо после манипуляций приложить к груди прохладный компресс. Некоторые выбирают для него капустные листья или мокрое полотенце. Благодаря этому можно слегка облегчить состояние матери, а молоко при кормлении будет легко отходить.

Горячий душ
Еще один способ избавиться от отека, застоя и боли – воздействовать на него душем. Вода должна быть чуть теплой и ни в коем случае не горячей, так как перегревать молочные железы нельзя. От повышения температуры состояние женщины только ухудшится, так как молоко станет более вязким, а отек усилится.

Профессиональная помощь
Лучшим выходом для молодых мам является вызов на дом профессионала. К нему стоит обращаться при первых симптомах, тогда вы быстро избавитесь от застоя, не допустите развития мастита. Не обойтись без помощи специалиста при:
- длительном застое, с сохранением симптомов на 48 часов и более;
- повышении температуры тела свыше 37,7 градусов;
- сильной боли;
- интенсивном покраснении кожи в области застоя.

Врач, который занимается проблемами с лактацией, способен правильно выбрать метод устранения застоя. Он может предложить:
- медикаментозный способ лечения;
- научить правильно сцеживать молоко;
- правильно провести массаж;
- выбрать подходящий компресс.
Также он проведет молодой маме лекцию по правильному грудному вскармливанию, подскажет подходящую позу и режим. Большинство врачей по грудному вскармливанию – хорошие психологи. Они успокоят женщину, помогут ей достичь состояния психологического комфорта. Стоит помнить, что стресс приводит к спазму протоков, от него происходят сбои в лактации.

Что нельзя делать при лактостазе
Многих мам интересует, можно ли кормить ребенка при застое молока. На этот вопрос ответ положительный. Его нужно кормить по требованию, стараясь выбирать разные позы. Рекомендуется размещать ребенка так, чтобы его подбородок смотрел на место застоя.
Но есть ряд действий, которые приведут к ухудшению вашего состояния:
- использование мазей, относящейся к группе нестероидных противовоспалительных средств;
- обработка кожи спиртом или камфорой;
- прием обезболивающих препаратов;
- интенсивный массаж железы;
- утягивающие грудь повязки;
- использование местных разогревающих препаратов;
- отказ от грудного вскармливания.
Категорически запрещено во время грудного вскармливания ходить в бани и сауны. Душное помещение негативно влияет на качество молока, а при лактостазе перегрев чреват развитием мастита. Воспалительный процесс разовьется быстро из-за увеличения густоты молока и нагрева тканей.

Профилактика
Любое заболевание легче предупредить, чем лечить. Есть несколько способов, помогающих снизить риск развития лактостаза до 5%.
- Предотвратите трещины на сосках. Для этого нужно правильно прикладывать ребенка и готовить соски к кормлению. Трещины появляются практически у всех женщин, которые впервые прикладывают детей к груди. Если вы не смогли избежать их, то нужно своевременно начать лечение.
- Носите удобное белье. Отдавайте предпочтение мягких бюстгальтерам, не сдавливающим грудь. Обязательно выбирайте их по своим параметрам – слишком просторные или узкие модели могут травмировать железу.
- Кормите ребенка по требованию. Не стоит пытаться выстроить четкий график, доверьтесь природе.
- Правильно питайтесь и не забывайте пить достаточное количество жидкости. Это поможет наладить лактацию, укрепит организм кормящей мамы.
- Старайтесь избегать стрессов и чаще отдыхать. После родов необходимо восстановить свои силы, стараться не спорить с домочадцами и не паниковать по пустякам.

Важно наладить правильную лактацию, чтобы молока вырабатывалось столько, чтобы ребенку его хватало, а в груди не оставались излишки. Это очень тонкий процесс, с которым вам помогут профессионалы. Из-за большой загруженности роддомов там практически не учат молодых матерей кормить ребенка грудью. Это приводит к тому, что они неправильно прикладывают его, совершают множество других ошибок, приводящих к застою молока и инфекционному маститу.

Отзывы пациентов при лактостазе
Если вы сомневаетесь, что сможете самостоятельно победить лактостаз – помощь профессионала будет лучшим решением. Уже несколько десятков женщин подтвердили это:
Специалисты могут помочь любой маме, которая столкнулась с проблемами с лактацией. Они избавляют от проблемы лактостаза и делают все возможное, чтобы женщина больше не столкнулась с этим заболеванием.
Лактостаз — застой молока в протоках молочных желез. Молочная железа женщины в среднем состоит из 15-25 ацинусов, в которых синтезируется молоко. Ацинусы соединены с соском протоками. Если какой либо ацинус в течение нескольких дней не освобождается от своей продукции или один из протоков пережимается — образуется молочная пробка, которая препятствует выделению секрета железы во внешнюю среду. Таким образом, возникает застой молока в одной или нескольких сегментах молочной железы. Длительно сохраняющийся лактостаз заканчивается маститом.
Причины возникновения лактостаза:
- Недостаточное опорожнение молочных желез, вследствие неправильного прикладывания ребёнка, как результат не все грудные доли опорожняются.
- Неправильное придерживание молочной железы при кормлении двумя пальцами, при этом указательный палец может передавливать некоторые протоки.
- Нерегулярное и недостаточное опорожнение груди
-Тесный бюстгальтер, сон на животе
-Неполное опорожнение груди из-за провисания нижней её части
-Трещины соска
-Узкие протоки молочных желез
-Чрезмерная выработка грудного молока молочной железой - гиперлактация
-Обезвоживание
-Стрессы, переутомление и недосыпание
-Травмы и ушибы молочных желез
-Переохлаждение молочных желез
Симптомы лактостаза:
-Болезненные ощущения в молочной железе
-Можно прощупать уплотнения (плотные комочки) в груди в некоторых местах
-Иногда покраснение участков кожи на молочной железе
-После или в процессе опорожнения груди возникают болезненные ощущения, дискомфорт.
Меры устранения лактостаза:
1.Обратите внимание на правильность прикладывания малыша к груди. Если ребёнок не сосет или сосет плохо, необходимо сцеживать молоко вручную или молокоотсосом.
2.Чаще прикладывайте малыша к больной груди, не забывая о здоровой.
3.Перед прикладыванием приложите сухое тепло на грудь, чтобы облегчить выделение молока.
4.Проводите регулярный массаж груди мягкими и плавными движениями от периферии к центру. 5.При этом нельзя раздавливать ткани
6.Начните принимать теплый душ или теплую ванную перед кормлениями - это облегчает выделение молока.
7.После кормления прикладывайте холод на 15-20 минут. Это уменьшает отёк, боль и воспаление. Можно прикладывать к груди прохладные чисто вымытые капустные листы
8.Адекватный водно-солевой режим, ограничивать жидкость нельзя - необходимо пить достаточно, чтобы не испытывать жажду.
9.Желательно сцеживать больную грудь перед кормлением.
10.При повышении температуры тела до 38 градусов надо обратиться за консультацией к специалисту: маммологу.
Помните, что лактостаз, не устранённый в течение двух дней, может привести к маститу.
Профилактика лактостаза:

-Свободное вскармливание (кормление по требованию)
-Правильное прикладывание к груди, когда малыш может высосать молоко из разных областей груди. Малыш должен захватывать грудь правильно
-Придерживайте грудь при кормлении без надавливаний.
-Спите на спине и на боку
-Носите поддерживающее, но не стягивающее белье
-Берегите грудь от ударов и ушибов, выраженных переохлаждений
Когда требуется срочное расцеживание?
- появилось уплотнение или болезненный участок в молочной железе, которое Вы не можете устранить самостоятельно более суток;
- появилось покраснение кожи над областью уплотнения или болезненности, молочная железа стала горячей на ощупь;
- появился гриппоподобный синдром (ломота в теле, повышение температуры, общее недомогание) на фоне уплотнения или болезненности в молочной железе;
- на фоне вышеописанных симптомов молоко отделяется вяло, по каплям.
Помощь наших врачей-маммологов позволит не только сохранить лактацию, но и сделать кормление грудью безболезненным и комфортным для Вас и Вашего малыша!
Сколько это стоит?
Атуальные цены на услуги Вы можете посмотреть в разделе "Услуги и цены". А так же, узнать о действующих скидках в разделе "Акции".
Что входит в стоимость?
Консультация врача-маммолога, осмотр матери, выявление и профилактика проблем лактации, расцеживание молочных желёз, обучение уходу за молочными железами, самомассажу груди, эффективному прикладыванию и сцеживанию, отработка навыков прикладывания в разных положениях, практические рекомендации, телефонное сопровождение.
Как это происходит?
Во время консультации врач оценит общее состояние кормящей мамы, проведёт осмотр молочных желёз. По результатам даст заключение и рекомендации по восстановлению нормальной лактации и профилактике возникновения проблем в дальнейшем. Научит Вас правильному прикладыванию малыша к груди, самомассажу, самостоятельному сцеживанию, и ответит на все интересующие вопросы.
Расцеживание проводится после осмотра молочных желез. Оно необходимо во всех случаях нарушения оттока молока из груди.
При лактостазе применяются также физиотерапевтические методы лечения (по показаниям).
Физиотерапевтические методы лечения:
Ультразвуковая терапия при лактостазе позволяет быстро и безболезненно устранять застойные явления в молочной железе. В своей работе мы используем профессиональную ультразвуковую аппаратуру. Ультразвук улучшает отток молока, крово- и лимфоток, обладает противовоспалительным эффектом, что важно для профилактики мастита. Датчиком ультразвукового аппарата проводится массаж молочной железы над уплотнением. После процедуры молоко отходит значительно легче. Применение ультразвука эффективно и безопасно при кормлении грудью.
Для устранения лактостаза особенно эффективно воздействие лазерным излучением на область молочных желёз. Уникальные свойства лазера повышают местный иммунитет, снижают интенсивность боли, уменьшают отек тканей, устраняют воспаление, улучшают общее самочувствие, а также значительно повышают качество молока и его отток.
Процедура абсолютно безопасна и комфортна для пациентов.
Каким будет результат?
Вы сразу почувствуете себя лучше. В молочной железе уйдёт напряжение, ощущение тяжести и боль. Восстановится отток молока, нормализуется температура. Вы получите знания, навыки и персональные рекомендации для дальнейшего успешного грудного вскармливания!
Комплексное использование современной аппаратуры, уникальных методик, врачебного подхода и профессионализма специалистов по грудному вскармливанию позволяют нам добиваться высоких результатов!
Читайте также:

