Покраснение и зуд на локтевом сгибе что это
Обновлено: 24.04.2024
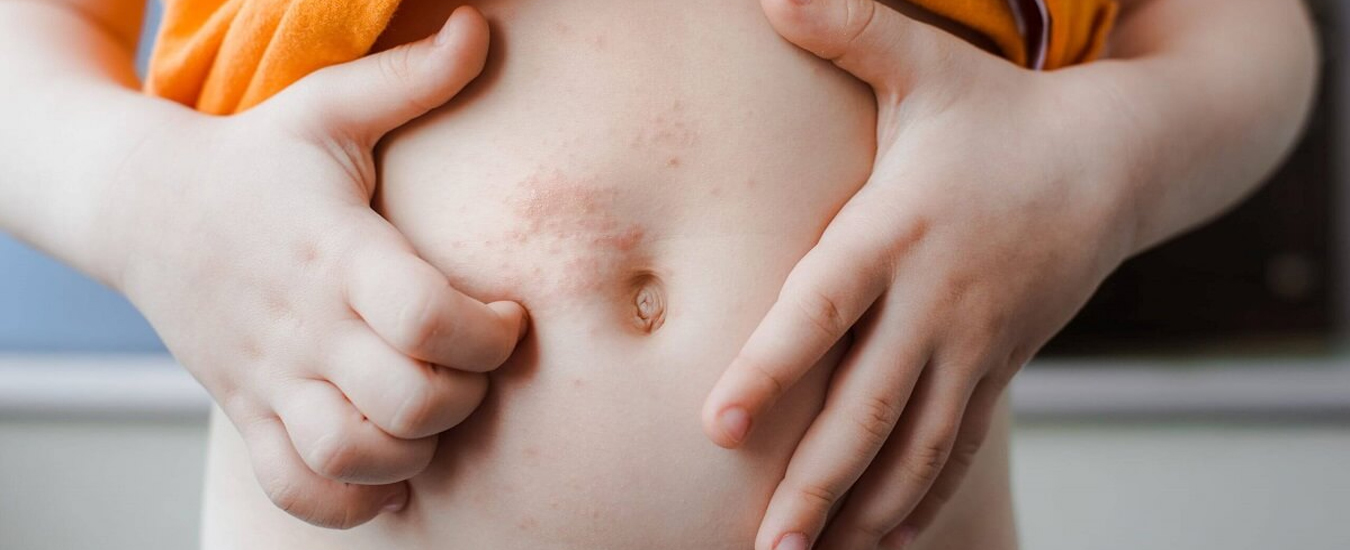
Особенности кожного покрова на локте таковы, что снаружи кожа достаточно грубая и может немного шелушится у абсолютно здорового человека. На внутренней поверхности все с точностью до наоборот – кожа тонкая и нежная, даже при незначительном повреждении (расчесывании при зуде) остаются следы и микротрещины, что может привести к присоединению вторичной бактериальной флоры и возникновению гнойничковой сыпи на локтевом сгибе.
Локтевой сгиб – это тот участок тела, который находится в несколько ограниченном для рассматривания месте. Следует отметить, что зуд и покраснение именно на локтевом сгибе – симптом достаточно редкий, тем не менее, он может свидетельствовать о достаточно серьезных проблемах в человеческом организме. Далеко не всегда человек обнаруживает кожные изменения (покраснение, чешуйки и прочее) на локтевом сгибе, достаточно часто только зуд привлекает внимание человека.

Аллергическая реакция
Учитывая неблагоприятное состояние общего аллергологического фона взрослого и детского населения, увеличивающуюся с каждым годом частоту аллергических реакций, в качестве первой и наиболее распространенной причины зуда и покраснения локтевого сгиба следует назвать аллергическую крапивницу (специфическая сыпь).
Своеобразную локализацию сыпи на локтевом сгибе обуславливает непосредственный контакт кожи с аллергеном: одеждой из синтетических тканей, моющими бытовыми средствами, лакокрасочными изделиями, излишне яркой некачественной канцелярской или печатной продукцией.
Лечение такого варианта зуда и покраснения локтевого сгиба просто и сложно одновременно. Для начала необходимо устранить контакт с аллергеном:
- не одевать синтетическую одежду на голое тело;
- кардинально сменить имидж с помощью одежда из натуральных тканей;
- заменить традиционную бытовую химию на натуральные чистящие ингредиенты (сода, уксус, горчица);
- стиральные порошки заменить на гипоаллергенные детские;
- заниматься ремонтными работами в специальной защитной одежде;
- с бумагами работать, одеваясь в стиле советского бухгалтера – с нарукавниками.
Обязательным компонентом лечения зуда и покраснения локтевого сгиба будет курс антигистаминных средств. Хорошо себя зарекомендовали современные антигистаминные средства с удобным однократным приемом и длительным эффектом – лоратадин, цетиризин, фексофенадин, дезлоратадин.
Псориаз
Локтевой сгиб – излюбленное место локализации сыпи при псориазе. Это заболевание, как правило, имеет наследственный характер (передается из поколения в поколение), проявляется пролиферативно-дистрофическими изменениями кожи (без поражения слизистых оболочек), в тяжелых случаях – поражением внутренних органах.
Причины возникновения псориаза до конца не изучены, но инфекционное начало достоверных подтверждений не имеет, поэтому псориаз считают незаразным заболеванием.
При псориазе на локтевых сгибах отмечается сначала только покраснение и небольшой зуд, а потом образование характерных псориатических бляшек – овальных или круглых пятен, которые сильно зудят и шелушатся. Лечение псориаза длительное, далеко не всегда настолько эффективное как хотелось бы пациенту и доктору.
Лечение включает местные и системные глюкокортикостероиды, метотрексат, моноклональные антитела, антигистаминные средства, витамины группы А и Д, а также местные мази и лосьоны (например, на основе салициловой кислоты) для улучшения внешнего вида кожи.
В некоторых случаях хороший эффект, устраняющий псориатические изменения кожи локтевого сгиба, а также зуд, дают сеансы фототерапии.
Нейродермит
Следующая причина возникновения покраснения и зуда локтевого сгиба – это нейродермит. Это системное заболевание, конкретный механизм развития которого на сегодняшний день до конца не изучен: влияние оказывают наследственные факторы, аллергены, снижение факторов иммунной защиты, нарушения гормонального фона.

Нейродермит начинается именно с зуда в характерных местах (шея, лицо, коленные и локтевые сгибы). В местах, где отмечается зуд, кожа уплотняется и краснеет, хорошо виден кожный рисунок. В тяжелых случаях и при отсутствии лечения возможно развитие диффузной формы нейродермита: зуд и покраснение, усиление кожного рисунка наблюдаются не только, например, на локтевых сгибах, но и на более обширных участках тела, все это сопровождается бессонницей и другими изменениями личности больного.
Также следует отметить, что зуд и расчёсывание кожи, в том числе и на локтевых сгибах, приводит к травматизации кожи, возникновению трещин и присоединению вторичной бактериальной флоры с появлением гнойничковой сыпи.
Зуд при нейродермите поможет устранить применение антигистаминных средств (лоратадин, фексофенадин) или системных глюкокортикостероидов (преднизолон, дексаметазон), улучшить состояние кожи, снять покраснение – местные мази и кремы, смягчающие верхний слой кожи (например, на основе ланолина).
Мокнущая и сухая экзема
Одно из распространенных кожных заболеваний – мокнущая и сухая экзема. Причины этих, как и многих других кожных болезней, до конца не изучены. Наиболее четкая взаимосвязь установлена между возникновением экземы и различными физическими и эмоциональными стрессами.
Сначала появляется покраснение и умеренный зуд кожи (на локтевых сгибах, ладонях, реже – лице), затем шелушение. В некоторых случаях отмечается появление мелких розовых пузырьков с прозрачным содержимым, которые сопровождаются зудом и в результате расчесывания образование мокнущих эрозий (мокнущая экзема).

Существует много видов лечения экземы, но большинство из них могут только уменьшить зуд и покраснение, но не предотвратить новый эпизод болезни. В комплексе назначаются десенсибилизирующие препараты, системные глюкокортикостероиды (преднизолон, дексаметазон) и другие гормональные препараты (женские половые гормоны – эстрогены). Местные препараты выбираются в соответствии с видом экземы, либо смягчают, либо, наоборот, подсушивают эрозии (метиленовый синий, жидкость Кастеллани).
Лишай и клещ
Еще одна кожная болезнь, которая характеризуется появлением пятен и зуда на локтевых сгибах – лишай. Существует множество разновидностей лишая (в зависимости от цвета, вида сыпи), но на локтевом сгибе чаше всего можно увидеть отрубевидный (солнечный) лишай.
Это болезнь грибковой природы, которая проявляется умеренным зудом и изменением окраски кожи (более светлые участки), что хорошо заметно на открытых, более загорелых участках кожи, в том числе и на локтевых сгибах. Для лечения используют мази и кремы на основе клотримазола.
Именно на коже локтевого сгиба может поселиться и укусить человека клещ. Возникает местное покраснение и зуд в локтевом сгибе. Но опасность для представляет не местные кожные изменения, а те инфекционные болезни, переносчиком которых является клещ. Это болезнь Лайма, клещевой энцефалит. Поэтому вместе с клещом (самостоятельно его вытащить сложно) следует обратиться к врачу и исключить возможные инфекционные болезни.

Дерматозы имеют различные фоны и степени тяжести. Характеризуются видимым воспалением, периодическим зудом, сыпью и сосредоточением в постоянных местах. Распространенные дерматозы: акне, атопический дерматит (AD), контактная экзема.
Поражения кожи в области локтей и коленей
Кожная сыпь — результат аллергической реакции на продукты, косметику и факторы окружающей среды. Симптом сопровождает инфекционные и системные заболевания. Поражения кожи появляются на лице, спине, шее, локтевых и коленных сгибах, в тяжелых случаях по всему телу.
Высыпания на аллергическом фоне случаются чаще летом — в жару всгибы локтей и колен потеют. Тепловая сыпь может возникать у взрослых и детей.
Изменения кожи на локтях или коленях проявляются в ходе болезни Дюринга и аллергической крапивницы.
О начале псориаза свидетельствуют характерные красные пятна, покрытые серебристо-белыми чешуйками. Аутоиммунное заболевание сопровождается зудом, покраснением, жжением. Симптомы псориаза идентичны симптомам при атопическом дерматите. Поражения кожи возникают на любом этапе жизни.
Симптомы атопического дерматита
Основные симптомы атопического дерматита:
- красные пятна;
- пустулы, напоминающие герпес;
- стойкий зуд пораженных участков и склонность к повторным бактериальным инфекциям.
У детей до 2 лет сыпь появляется на голове, щеках и лбу. Детская экзема выражается чешуйками на коже, красными пятнами на лице, руках и ногах. Помимо покраснения образуются пузырьки,заполненные жидкостью, лопающиеся с течением времени. На теле малыша образуются корочки, кожа становится сильно сухой. Это заболевание чаще встречается у девочек
У детей старшего возраста и взрослых отмечаются симметричные поражения кожи эритематозного и папулезного характера. Проявляются на шее, лице, запястьях, в сгибах локтей и коленей, но могут охватывать и все тело. Характерный симптом — надоедливый зуд, провоцирующий расчесывание. Кожа становится сухой, краснеет и раздражается.
Причины атопического дерматита
Атопия – это предрасположенность к развитию аллергических заболеваний. Указывает на склонность к чрезмерной выработке антител в ответ на аллерген. Развивается у детей с наследственной предрасположенностью: если атопический дерматит есть у родителей — риск наследования заболевания составляет 70%.
Патология диагностируется лабораторным анализом крови, при котором определяется концентрация антител IgE против специфических аллергенов.
Дерматоз проявляется после контакта с атопенами. Раздражители делятся на:
- пищевые: коровье молоко, пшеница, раки, крабы, соя, шоколад, цитрусовые;
- пыльцевые: амброзия, полынь, береза, ольха;
- пылевые: шерсть животных, постельные клещи, плесневые грибы, бумажная пыль, лаки, краски;
- аллергенные химические соединения.
Сыпь появляется в сгибах локтей и коленей в результате ношения шерстяной одежды. Атопическая кожа патологически реагирует на косметику, содержащую спирт, парабены и консерванты.
Лечение атопического дерматита
Причинно-следственное лечение заключается в устранении аллергенов, вызывающих хронические симптомы. Возможна сенсибилизация, когда в качестве лекарственных средств при аллергических реакциях с целью снижения повышенного иммунного ответа организма назначаются антигистаминные средства.
В случае с детьми основа лечения — восстановление поврежденного эпидермального барьера и временное исключение вредной пищи из рациона.
Для лечения высыпаний в сгибах коленей и локтей дерматолог подбирает стероидные препараты.
Симптоматическое лечение заключается в осуществлении фармакотерапии (лечение лекарственными средствами) — иммунодепрессантами, антигистаминными препаратами или кортикостероидами, ношении противоаллергической одежды и перевязке пораженных участков после купания. и. Дерматологи рекомендуют фототерапию (облучение UVA и UVB) и фотохимиотерапию (PUVA).
Уход за кожей при атопическом дерматите
Больным рекомендуется систематически увлажнять и смазывать сухой эпидермис, использовать дермокосметику с нейтральным РН. Рекомендуются использование смягчающих веществ, создающих окклюзионный слой для предотвращения потери воды из эпидермиса.
Для стирки следует использовать гипоаллергенные порошки. Лучше отказаться от использования смягчителей.
Кожу, склонную к аллергии и сильному зуду, необходимо сушить мягким полотенцем. Следует избегать растирания эпидермиса. Длительность купания — не более 10-15 минут.
Диета для людей с атопическим дерматитом
Людям с дерматологическими проблемами необходимо исключить из пищи аллергены: глютен, коровье молоко, яйца, арахис, сою, пшеницу и цитрусовые. Надо включить в ежедневное меню омега-3 полиненасыщенные жирные кислоты, обладающие противовоспалительным действием.
Источники здоровых жиров:
- жирная морская рыба (скумбрия, лосось, тунец, сардины);
- масла (льняное, рапсовое, конопляное);
- льняное семя;
- грецкие орехи и миндаль.
Фрукты и овощи, богатые антиоксидантами, обладают противовоспалительным действием.
Важно избегать фаст-фуда,ограничить потребление сахара, острых специй, животных жиров, кофе и чая. Напитки можно заменить отварами трав крапивы, ромашки, подорожника. Полезны добавки витамина D3, пробиотики и пребиотики.
Рекомендации для людей с дерматитом
Людям с кожей, склонной к атопии, следует:
- избегать резких перепадов температуры и длительного пребывания на солнце;
- использовать одежду из дышащего хлопка — шерсть и мех могут сенсибилизировать и дополнительно раздражать кожу;
- использовать специальные препараты для мытья с нейтральным и слабокислым рН.
При значительных симптомах, например, сыпь под коленками и в сгибе локтей, следует записаться на прием к дерматологу.

Кожа человека самый большой орган, который, как лакмусовая бумажка, отображает то, что происходит внутри организма. Любое высыпание — это первый признак заболевания или инфекции, поэтому не стоит медлить, если на теле появилась сыпь. Обратиться с кожными высыпаниями нужно к дерматологу, а если сыпь проявилась в области половых органов — к гинекологу или урологу.
Виды сыпи и причины ее появления
Сыпь — это визуальное изменение структуры и цвета кожного покрова, для неё характерны покраснение, зуд, шелушения и даже боль. Ореол высыпания, не смотря на внешнюю целостность, состоит из отдельных элементов, к которым относятся:
- язвы (дефекты на поверхности эпидермиса, вызванные замедлением восстановительных процессов в верхних слоях кожи);
- эрозия (поверхностный дефект эпителия без образования рубца)
- папула (плотный узелок, расположенный над поверхностью кожи);
- везикула (наполненный жидкостью капсула, располагающаяся в верхних слоях эпидермиса);
- пустула (полостное образование на поверхности кожи, наполненное гноем);
- волдырь (элемент на поверхности кожи, вызванный воспалением и отёком сосочкового слоя дермы);
- узлы (плотные безболезненные узелки на коже);
- геморрагии (подкожные кровоизлияния, вызванные высокой проницаемостью стенок сосудов);
- петехии (точечные подкожные кровоизлияния, вызванные травмой капилляров);
- гнойники (глубоко расположенные образования, наполненные гноем).
В зависимости от локализации кожной сыпи можно определить источник проблемы. В частности:
- Аллергические реакции дают сыпь на руках и лице;
- Для инфекций характерны высыпания на туловище (животе, спине);
- ИППП локализуются на половых органах, внутренней поверхности бёдер и коже вокруг анального отверстия;
- Стрессы ослабляют иммунитет, поэтому сыпь локализуется по всему телу (но, в отличие от аллергии или сыпи на почве инфекций, реакция на аллергены и иммуноглобулин будет отрицательной)%;
- Проблемы органов ЖКТ выражаются в виде серьёзных аномалий кожи (при язвенном колите — узловая эритема (воспаление подкожной клетчатки и сосудов в виде узлов), при проблемах с поджелудочной железой — атопический дерматит, кишечные инфекции провоцируют пиодермию — гнойники на коже);
- Высыпания при проблемах с кровью или сосудами возникает на животе, а затем распространяется по всему телу. Для неё характерно отсутствие зуда.
Какой вид сыпи характерен для аллергии
Высыпания на коже при аллергии вызваны вовсе не иммунной реакцией крови на элементы аллергии. Всему виной гаптены — простые химические соединения, не обладающие иммуногенностью. Но они имеют свойство соединяться с белком-носителем. Прикрепляясь к макромолекуле, новообразовавшийся комплекс синтезирует иммуноглобулины. Организмом он воспринимается как инородный, провоцируя повышение уровня лейкоцитов. В итоге кожа покрывается красными пятнами разных размеров и разной локализации.
Аллергическая сыпь характеризуется следующими характеристиками:
- Она не всегда вызывает зуд и повышение температуры;
- Сопровождается отёком лица, век, насморком;
- Область высыпания соответствует местам соприкосновения кожи в аллергеном (при аллергии на украшения — на запястье или пальцах, на дезодорант — в области подмышек, на косметику — на веках или вокруг рта);
- Анализ крови показывает повышение количества эозинофилов;
- Биохимический анализ крови остаётся без изменений.
Самая распространённая форма сыпи при аллергии — крапивница. По внешнему виду она напоминает розовые пятна, появляющиеся на коже после контакта с крапивой. Крапивница — это реакция на пыльцу, косметику, пыль. Часто локализуется на сгибах локтей, коленей и запястья. Сопровождается сильным зудом и шелушением кожи.
В зависимости от аллергена сыпь имеет следующие виды:
- Аллергия на пищу. Представляет собой эритематозную сыпь в виде шероховатых пятен, возвышающихся над поверхностью эпидермиса. Характерная черта пищевой аллергии — сильный зуд.
- Холодовая аллергия. Возникает при контакте открытых участков кожи с холодом (воздухом, водой). Хоть непосредственно холод не провоцирует аллергическую реакцию, он является пусковым механизмом для аллергической реакции на неправильное функционирование щитовидной железы, селезёнки и пр. Холодовая аллергия сопровождается слезоточивостью, выделениями из носа, а также появлением белесоватых и розовых, похожих на расчёсы, пятен на коже, которые исчезают сами собой спустя некоторое время. Если у человека хотя бы раз случилась аллергия на холод, ему нужно обратиться к врачу, чтобы узнать истинную причину сбоя в работе организма.
- Аллергия (атопический дерматит) на пыль/шерсть животных. Она часто диагностируется у детей. Проявляется в виде зудящей сыпи, сопровождается повышенной сухостью кожи. В некоторых случаях имеются мокнущие язвы. Самый простой тест по выявлению атопического дерматита: возьмите обыкновенную школьную линейку и надавите на область сыпи в течение 20 секунд. Если спустя несколько минут на коже сохраняется белая полоса, это атопический дерматит. Если кожа восстановила прежний оттенок — это сыпь другой природы.
- Аллергия на алкоголь. Алкоголь имеет сосудорасширяющее действие. Соответственно, в кровь всасывается больше веществ, в том числе и токсических. чем больше компонентов в составе алкогольного напитка, тем сильнее на него аллергия. Самым «опасным» напитком является абсент, в состав которого входят полынь, анис, фенхель, кориандр, мелисса. Кожа покрывается красными пятнами, как от ожогов. У хронических алкоголиков, ежедневно употребляющих дешёвое вино, красное, словно обветренное лицо является следствием постоянной алкогольной интоксикации организма. Если такая реакция произошла у обычного человека, ему нужно выяснить источник аллергии и обратиться к врачу. Самая большая опасность — это отёк Квинке, когда отекают лёгкие и человек умирает в течение нескольких минут.
Аллергическая сыпь бывает 4 видов: пищевая, контактная, респираторная и дыхательная. Самые большие аллергики —дети. Следует помнить, что не все продукты, употребляемыми взрослыми, подходят детям.
Нельзя сыпь у ребёнка оставлять без внимания. Самой опасной является сыпь, вызванная менингококковой инфекцией. Внешне она напоминает пищевую аллергию, но при этом повышается температура тела. Лучше перестраховаться, и при любом высыпании у малыша необходимо обращаться к врачу.
Инфекционная сыпь: характерные черты и отличие от аллергических высыпаний
Отличительные черты аллергической сыпи — везикул (капсул с жидкостью внутри), папул (зернообразных уплотнений) и пустул (пузырьков с гноем). У инфекционной сыпи эти симптомы есть.
Различные инфекции и вирусы, попадая в организм, повреждают, прежде всего, слизистую оболочку, а также кожный покров. В отличие от аллергической сыпи, инфекционной сыпи всегда сопутствует повышение температуры тела.
Также характерные признаки инфекции:
- интоксикация организма, рвота, головная боль
- быстрая утомляемость
- этапность, распространение сыпи на другие участки тела с каждым новым днём
- увеличение лимфоузлов
- высыпания имеют вид папул, везикул и пустул
- кожа пересыхает и отслаивается.
Сыпь при инфекции не вызывает зуд, но прикосновение к ней вызывает боль. Причиной высыпаний являются следующие заболевания:
- Герпес: в зависимости от типа вируса поражается кожа лица (губы), либо половые органы (головка пениса, половые губы). Сыпь имеет вид пузырьков, которые постепенно вскрываются, и на их месте образуются язвочки. По завершении образуется корка, которую нельзя трогать;
- Чесотка: возбудителем является микроскопический клещ, который оставляет под кожей тончайшие ходы. Возникает нестерпимый зуд;
- Ветряная оспа: сыпь напоминает укус комара, наполненные серозной жидкостью. Везикулы распространяются по всему телу, включая волосистую часть головы. Подошвы и ладони остаются нетронутыми;
- Скарлатина: сыпь имеет вид розеол — точечных розовых пятен различной формы. Через несколько дней сыпь бледнеет и становится коричневатой. После нормализации температуры кожа шелушится и слоится. Характерная черта — покраснение языка и увеличение сосочков;
- Корь: сыпь имеет вид папул, которые локализуются на внутренней стороне щёк, десне. Высыпание распространяется от шеи вниз по спине, в последнюю очередь переходит на конечности. Воспаляется слизистая оболочка глаз;
- Краснуха: кожа покрывается красными пятнами, локализуемыми в области бёдер и ягодиц, наблюдается недомогание;
- Инфекционный мононуклеоз: увеличиваются лимфоузлы, отекают аденоиды. Сыпь наблюдается по всему телу, в том числе на нёбе;
- Менингококковая инфекция: это чрезвычайно опасная инфекция, приводящая к смерти или инвалидности ребёнка. Именно по внешнему виду сыпи можно заметить симптомы заболевания в первые сутки заражения. Высыпание при менингококковой инфекции является следствием воздействия токсинов, вызванных жизнедеятельностью менингококка, которые увеличивают проницаемость сосудов. Сыпь имеет геморрагический характер, т.е имеет вид небольших кровоизлияний. В основном локализуется на ягодицах, конечностях.
Существует эффективный тест, позволяющий отличить менингококковую сыпь от других высыпаний. Нужно взять стакан, перевернуть его, надавить на место высыпания и немного повертеть, пока кожа вокруг не побелеет. Если кожа побледнеет и на месте сыпи, значит, дело не в менингококковой инфекции. В случае сохранения того же цвета сыпи следует немедленно вызывать скорую.
Сыпь, вызванная болезнями крови и сосудов
Сыпь при заболеваниях крови или сосудов вызывается повреждением стенок капилляров, в результате чего на поверхности кожи появляются петехии — маленькие ярко-красные точки. В отличие от обычных кровоизлияний, сыпь при болезнях крови не меняет цвета при надавливании. На заболевание указывают и другие признаки:
- болят суставы (в коленях, голеностопные);
- чёрный стул, диарея, резкая боль в животе как при отравлении;
- сыпь покрывает всё тело.
К заболеваниям, вызывающим геморрагическую сыпь, относят:
Идиопатическая тромбоцитопеническая пурпура (болезнь Верльгофа) — заболевание крови, при котором мелкие артерии и капилляры перекрываются тромбами. В основном встречается в детей, особенно новорождённых. Болезнь имеет аутоиммунные причины неясной этимологии. Т.е. собственные иммунные клетки воспринимают тромбоциты как инородное тело и атакуют их. Сыпь безболезненная, возникает как реакция на введение какого-либо медикамента, локализуется на месте инъекции.
Гемобластоз. Это злокачественная опухоль, возникающая очень часто в детском возрасте. Сыпь имеет несколько видов:
- полушары красно-коричневого цвета, покрытые корочкой;
- пузыри с серозной жидкостью внутри;
- похожие на кровоподтёки высыпания как больших размеров, так и в виде кровавых точек, которые появляются безо всяких оснований.
Во всех случаях высыпания вызывают сильнейший зуд. Анализы крови при гемобластозе показывает значительное увеличение количества лейкоцитов из-за снижения иммунитета. Гемоглобин падает, лимфоузлы увеличиваются. Показатели тромбоцитов падают, ребёнок быстро утомляется. Главная причина сыпи при заболеваниях крови или сосудов — это снижение количества тромбоцитов и нарушение синтеза белка, участвующего в тромбообразовании. Такая сыпь возникает и при приёме лекарств, способствующих разжижжению крови (Аспирин, Варфарин, Гепарин).
Диабетическая ангиопатия. Это нарушение пропускной способности сосудов нижних конечностей, провоцируемое сахарным диабетом 1 и 2 типа. Из-за болезни стенки сосудов истончаются, становятся хрупкими. Это вызывает дистрофию кожных покровов. На коже появляются язвочки и эрозии.
Сыпь, вызванная проблемами с органами пищеварения
Состояние кожи во многом зависит от работы внутренних органов. С помощью карты высыпаний на лице можно определить, в каких органах имеются неполадки.
- прыщи на лбу указывают на проблемы с кишечником;
- сыпь по линии роста волос говорит о проблемах с желчным пузырём;
- прыщи на переносице — неполадки с печенью;
- гнойники на висках — проблемы с селезёнкой;
- высыпания над губой — нарушение работы кишечника;
- прыщи на носу — болезни сердца или эндокринные нарушения;
- сыпь на подбородке — гинекологические проблемы.
Высыпания при заболеваниях печени
На ранних стадиях болезни печени практически никак себя не проявляют. Самым ранним симптомом являются специфические кожные высыпания. Они вызываются повышением в крови количества желчной кислоты, что вызывает общую интоксикацию организма. Кожа приобретает жёлтоватый оттенок.
При холестазе (закупорке желчных путей) сыпь локализуется на ступнях и ладонях, имеет вид следов словно от ожога. При циррозе погибают клетки печени, всё тело покрывается пятнами. Паразитные заболевания печени вызывают высыпания, напоминающие крапивницу. Они локализуются в поясничной области и на животе.
Также характерно сочетание сыпи и сосудистых звёздочек, которые вызывают сильный зуд, который усиливается по ночам. Приём антигистаминов (препаратов против аллергии) не вызывает облегчения. Повышение билирубина придаёт коже желтоватый оттенок.
Высыпания при заболеваниях кишечника
Если содержимое кишечника плохо удаляется из организма, то часть токсинов начнёт проникать в кровь. Организм начинает сам избавляться от ядов через систему выделения. Из-за этого состояние кожи ухудшается, для неё становится характерным:
- повышенная жирность
- тусклый цвет лица
- угревая сыпь, причём не только на лице, но и на спине, животе, груди
- заметны «чёрные точки», похожие на кратеры вулкана
- кожа становится сухой, обезвоженной
- после заживления прыщей остаются рубцы.
После новогодних праздников многие отмечают ухудшение состояния кожи, наблюдают у себя незначительные высыпания, которые проходят сами собой. Они связаны с загрязнением организма токсинами, вызванными приёмом большого количества тяжёлой пищи.
Сыпь при заболеваниях поджелудочной железы
Поджелудочная железа регулирует секреторные функции, поэтому нарушение в работе органа сказывается на состоянии кожи. При обострении панкреатита вокруг пупка локализуются геморроидальные (похожие на синяки) высыпания, сама кожа приобретает мраморный оттенок. Крапивница располагается по всему телу полосами, также заметны красные «капли» на коже — сосудистые аневризмы. Чем больше красных выступающих точек на теле, тем интенсивнее проходит заболевание.
Сыпь на нервной почве
Стрессы, нервное перенапряжение нередко вызывают кожную сыпь. Под воздействием стрессовой ситуации угнетается иммунитет. Организм тратит свои ресурсы на поддержание нормального состояния внутренних органов. По этой причине обостряются ранее скрытые заболевания. Также ослабление иммунитета провоцирует крапивницу — мелкую сыпь, похожую на реакцию эпидермиса на прикосновение крапивы. По-другому эта патология называется нервной экземой. Она, в отличие от обычной аллергической реакции, сопровождается следующими симптомами:
- сильным зудом, который не снимается антигистаминными препаратами
- учащается пульс, ощущается тремор рук
- беспокойный сон, ночная потливость
- панические атаки, чувство тревоги и опасности
- отёчность лица и конечностей.
Обычно нервная экзема возникает после травмирующей ситуации либо сильного стресса. Лечение кожной сыпи кремами или лекарствами не помогает. Улучшение наступает только после нормализации жизненной ситуации. Зуд крапивницы на нервной почве успокаивают ванны с морской солью, которые также хорошо действуют на нервную систему.
Высыпания на коже при гинекологических проблемах
Состояние детородных органов у женщины тесно зависят от гормонального фона. Многие заболевания (миома матки, киста яичника, эндометриоз) вызываются гормональным дисбалансом, в частности, соотношением андрогенов (мужских половых гормонов)и женских половых гормонов, о чём прежде всего просигнализирует специфическая сыпь на коже. Андрогены, в частности, тестостерон и ДГТ (дигидротестостерон), производятся у женщин надпочечниками и яичками. Клетки, выстилающие сальные железы кожи, имеют рецепторы андрогенов. При повышении количества гормонов рецепторы реагируют, и кожа выделяет больше сала, создавая питательную базу для бактерий. Причём ДГТ начинает производиться надпочечниками ещё до начала полового созревания, поэтому у подростков, особенно у девушек, высыпания наблюдаются уже лет с 10-12.
При поликистозе яичников у женщины падает количество женских гормонов эстрогена и прогестерона и резко возрастает уровень андрогенов. У женщины вместе с нарушением менструального цикла появляются сильные «подростковые» угри на лице и груди. В паху, подмышках и вокруг шеи заметно потемнение кожи. Также женщина отмечает повышенную волосатость ног, рук, над губой. Всё это связано с гормональным дисбалансом.
Повышение уровня женских гормонов также сказывается на состоянии кожи. Помимо прыщей на лице и теле, переизбыток эстрогена делает кожу вялой и тусклой. Она словно теряет тонус. Также отмечается снижение уровня сахара в крови и увеличение количества тромбоцитов.
Повышение прогестерона также не проходит бесследно. Кожа имеет прогестероновые рецепторы, которые реагируют на рост гормона увеличением выработки кожного сала вплоть до появления жирной себореи. Волосяная часть головы покрывается корочками, на лице и теле появляются розовые пятна, кожа на которых шелушится и отслаивается. У подростков лицо покрывается буграми, которые при надавливании выделяют жидкий сальный секрет.
У младенцев также бывает гормональная сыпь, которая может сильно напугать молодую маму. Это так называемый неонатальный цефалический пустулёз. Возникает он оттого, что малыш начинает жить отдельно от тела матери, и для него это серьёзный гормональный шок. Секреция сальных желез увеличивается, протоки закупориваются, что создаёт благоприятные условия для деятельности микробов.
Также организм новорождённого избавляется от гормонов, которые ему поставляла мама в период беременности. Помимо высыпаний на коже, у девочек набухает грудь, наблюдаются выделения из влагалища. У мальчиков отекает мошонка и пенис. Все эти симптомы проходят сами собой спустя несколько дней. Маме нужно следить, чтобы малыш не потел, чтобы на коже не размножались бактерии.

Кровоизлияние на коже, в виде сыпи, в медицине называют петехией. С этим явлением сталкиваются люди разных возрастов. В большинстве случаев, нет причин для беспокойств. Кожа в местах появления точек, не болит и не воспаляется. Однако иногда, все же лучше пройти обследование, чтобы понять истинную природу такой реакции организма.
Что представляют собой мелкие кровоизлияния на коже
Кровоизлияние под кожей образуется при разрыве капилляров. По причине малого количества крови в самых тонких сосудах, пятна будут иметь размер в пределах миллиметров. Обычно происходит единичная локализация таких точек. Человек не чувствует ухудшения самочувствия, и даже может не знать о наличии петехии на коже.
Чтобы понять, что сыпь на коже это повреждение капилляров, а не аллергия, достаточно надавить на то место – пятна не меняют цвет и не исчезают. Через какое-то время образования посветлеют, а затем исчезнут.
Самая распространенная причина появления
Самой частой причиной кровоизлияния является травма кожи и мягких тканей.
Петехии появляются вследствие:
- повреждения мягких тканей;
- надавливания одежды и ее элементов (бретелек, пояса);
- натирания поверхности кожи.
При этом создается высокое давление, и стенки капилляров лопаются, высвобождая кровь, которая потом растекается под кожей. Такое состояние может быть вызвано и эмоциональным напряжением, во время плача или крика. С возрастом все ткани организма становятся менее прочными, поэтому случаи появления петехии учащаются.
Какие болезни провоцируют петехии
Болезни крови, такие как лейкоз и апластическая анемия, меняют ее состав, в частности, уменьшают образование тромбоцитов. При низкой свертываемости крови и слабости сосудов, происходит кровоизлияние, и раны заживают дольше. Петехии могут появиться на фоне и других болезней крови и органов, участвующих в кроветворении.
Еще одной причиной болезней сосудов могут быть аутоиммунные заболевания. Иммунная система, по неведомым причинам, начинает вести мнимую борьбу с клетками собственного организма. При длительной иммунной атаке начинается воспаление, которое разрушает сосуды.
Петехии могут возникнуть как следствие:
- спондилоартрита;
- геморрагического васкулита;
- системной красной волчанки;
- склеродермии.
Также, временно, кровоизлияние может появиться, при:
- ангине;
- цитомагаловирусной инфекции;
- мононуклеозе;
- скарлатине;
- эндокардите;
- энтеровирусной инфекции.
Дефицит витаминов С и К приводит к петехиальной сыпи под кожей. Тогда кровоподтеки возникают в небольших количествах. Со временем, когда организм восстанавливается после болезни и повышается уровень содержания питательных веществ в потребляемых продуктах, появление петехии снижается.
Опасным состояние считается, когда больной заметил сыпь на теле, в совокупности с другими симптомами:
- Повышение температуры тела.
- Боли при повороте головы.
- Головная боль.
- Трудности с координацией.
- Боли в мышцах.
- Затуманенное сознание.
- Боль в мелких или крупных суставах.
- Расстройство пищеварительной системы.
- Кровоточащие раны, десна.
- Синяки на теле.
Кровоизлияние под кожей не должно пугать человека, если оно появляется не часто, в небольшом количестве, и отсутствуют другие признаки серьезных заболеваний. В противном случае рекомендуется пройти обследование в медицинском учреждении.

Контактный дерматит — воспаление кожи в том месте, которое соприкасалось с раздражающим веществом или фактором окружающей среды. Недугу наиболее подвержены дети до 12 лет. Дело в особенностях строения детской кожи и слабости её защитных механизмов. Болезнь проявляется на любом участке, бывшем в контакте с раздражителем, но чаще на лице, руках, шее, в паховой области.

Если вовремя распознать провоцирующий агент и оградить от него ребёнка, воспаление хорошо лечится и симптомы быстро проходят. Когда причину выявить трудно или родители не обращаются к врачу вовремя, течение болезни утяжеляется.
Контактный дерматит бывает:
- простым — местное раздражение каким-либо фактором;
- аллергическим.
Второй вариант появится, когда у ребёнка есть повышенная восприимчивость к данному веществу. Первое взаимодействие с ним проходит внешне незаметно, но в коже образуются химические вещества, которые связываются с клетками иммунитета — Т-лимфоцитами. Иммунные клетки запоминают раздражитель. При повторном контакте, который может произойти спустя долгое время, Т-лимфоциты запускают аллергическую реакцию и вызывают проявление кожных симптомов.
Как распознать контактный аллергический дерматит у ребёнка
Контуры воспаления часто совпадают с очертаниями предмета, вызвавшего раздражение. Сыпь мало распространяется за пределы участка кожи, который соприкасался с причинным фактором. Кожа здесь краснеет и припухает, сильно зудит, появляются пузырьки, ранки и корочки.

К ранкам легко присоединяется грибковая и бактериальная инфекция, возникает нагноение. У малышей может повыситься общая температура.
Частое обострение на одних и тех же местах приводит к неприятным исходам: участки повышенной или пониженной пигментации, рубцы, утолщение и огрубение кожи.
Заметив сыпь или красные пятна на коже ребёнка, обязательно покажитесь врачу, чтобы сделать анализы, точно определить причину и начать лечение.
Заболевание может обостряться. Чтобы этого не случилось, нужно найти и устранить провоцирующие причины.
Внутренние причины детского дерматита
Спровоцировать болезнь могут:
- наследственная предрасположенность к аллергиям;
- сопутствующие атопические болезни — бронхиальная астма, аллергический ринит;
- болезни желудка и кишечника;
- употребление пищи с консервантами, красителями, вкусовыми добавками;
- стрессы.
Чаще недуг развивается у людей с белой кожей сухого типа, реже страдает смуглая кожа жирного типа.
Внешние причины развития аллергического дерматита у детей
Вызвать недуг может как один из факторов, так и сочетание нескольких.
- Физические — трение или давление на кожу тканей, кожаных изделий, высокие или низкие температуры, влажность, электрический ток, ультрафиолетовые или рентгеновские лучи.
- Химические — разные кислоты и щёлочи, вещества, входящие в состав кремов и средств гигиены, лекарства, табачный дым.
- Биологические — сок и пыльца растений, укусы и выделения насекомых и животных.
Из растительных агентов наиболее опасны сок чистотела, борщевика, крапивы, пыльца луговых и сорных трав.
В промышленных городах зимой наблюдаются массовые случаи контактного дерматита под глазами и на руках ребёнка. Здесь сочетаются сразу три фактора: холод, химические примеси в воздухе и прикосновение к коже мокрыми варежками.

У грудничков аллергическое воспаление могут вызвать сочетание высокой влажности в подгузниках, трения ткани и действия неподходящего крема.
Особый вид контактного дерматита — фототоксический, когда кремы от загара разлагаются под солнечными лучами и вызывают аллергическое повреждение эпидермиса.
Какие металлы могут навредить
Поражение кожи могут вызвать любые металлы. Реже всего — золото, платина, серебро. Чаще — никель. Предрасположенность может быть наследственной или сформироваться в течение жизни, под действием неблагоприятных факторов. При аллергии на никель назначают специальную диету: исключают ржаной хлеб, консервы, некоторые овощи.
Дерматит у ребёнка и психосоматика
Здоровье кожи напрямую зависит от психического самочувствия человека. Стресс меняет гормональный фон и обмен веществ, вызывает сбои в работе иммунитета. Поэтому спокойное эмоциональное состояние предотвратит обострение болезни и отсрочит первое появление симптомов.

Столкнувшись с контактным дерматитом, проанализируйте причины, выявите аллерген, который его вызвал. Это не всегда просто. Чтобы быть спокойными за правильный диагноз, провести нужные анализы и получить лечение — приходите на консультацию в наш центр. Помимо лечения, вы научитесь правильной профилактике этой болезни.
Читайте также:

