Показывает ли узи свищ
Обновлено: 27.04.2024
Лучевая диагностика мочеполового свища
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Контрастное вещество из кишечника в просвете мочевого пузыря
2. Рентгенологические признаки мочеполового свища:
• Рентгенография:
о Газ в просвете мочевого пузыря
• Экскреторная урография:
о Дефект стенки мочевого пузыря ± эффект сдавливания
о Свищевой ход редко визуализируется
• Цистография:
о Кишечно-пузырная:
- Может наблюдаться только дефект стенки мочевого пузыря
- Контрастирование свищевого хода и кишечника наблюдается в < 50% случаев
- Свищевой ход может быть односторонним (например, из кишечника в мочевой пузырь)
о Пузырно-влагалищный:
- Контрастирование задней стенки влагалища
- Постмикционные изображения в боковой проекции позволяют выявить контрастирование влагалища
• Ретроградная уретрография:
о Наиболее оптимальный метод обнаружения свищей уретры
• Ирригография:
о Позволяет обнаружить только 35% ободочно-пузырных свищей
о Позволяет визуализировать признаки дивертикулита или другие потенциальные причины этих патологических изменений
о С помощью КТ можно обнаружить небольшое количество бария в мочевом пузыре после введения контраста:
- Слишком слабовыраженный признак для выявления при рентгенографии
• Фистулография:
о Катетеризация и введение контраста через отверстие на коже
о Лучший метод визуализации пузырно-кожных свищей
• Кольпография (введение контраста во влагалище):
о Ограниченная роль, используется преимущественно в случае влагалищно-прямокишечных свищей
3. КТ при мочеполовом свище:
• КТ с контрастированием:
о Кишечно-пузырный свищ:
- Газ в мочевом пузыре (наблюдается в 90% случаев)
- Пристеночное утолщение мочевого пузыря и кишечника
- Контрастное вещество из кишечника ± каловые массы в просвете мочевого пузыря
- Позволяет визуализировать сам канал, в частности, если он находится в плоскости среза КТ (< 50% случаев)
- Если КТ выполняется после цистографии, в просвете кишечника может контрастироваться моча
- Зачатую позволяет визуализировать косвенные признаки причины, приведшей к заболеванию:
Дивертикулит: наличие дивертикула, утолщение стенки ободочной кишки, сглаживание жировой прослойки между ободочной кишкой и мочевым пузырем ± прилежащий абсцесс
Воспалительное заболевание кишечника: равномерное протяженное сегментарное утолщение стенки кишечника, гиперемия
Первичное заболевание мочевого пузыря: могут определяться кальцификаты стенки мочевого пузыря (шистозоматоз или рак мочевого пузыря)
о Пузырно-влагалищный:
- Скопление газа в мочевом пузыре
- Контрастируемая моча во влагалище (в отсроченную фазу или в случае выполнения КТ после цистографии)
о Ободочно-влагалищный свищ:
- Хирургическое удаление матки (гистерэктомия является наиболее частой причиной):
Может обнаруживаться воспалительное образование между ободочной кишкой и влагалищем
- Признаки дивертикулита (вторая по частоте причина)
Абсцесс между ободочной кишкой и влагалищем
5. МРТ при мочеполовом свище:
• МРТ обладает высокой чувствительностью и специфичностью в выявлении ободочно-пузырных свищей:
о В большинстве (около 70%) случаев обнаруживается сопутствующий околопузырный абсцесс
• Очаговое утолщение стенки мочевого пузыря, скопление воздуха внутри пузыря и потеря сигнала от околопузырной жировой клетчатки служат чувствительными МРТ признаками
• Свищевой ход и абсцесс гиперинтенсивны на Т2-ВИ, а также имеют выраженное контрастирование по периферии
• Постконтрастные Т1-ВИ позволяют отличить абсцесс от очага воспаления и грануляционной ткани
6. Рекомендации по визуализации:
• Лучший метод визуализации:
о Зависит от природы и локализации предполагаемого свища
• Советы по протоколу исследования:
о Техника КТ-цистографии или КТ с введением контраста в прямую кишку позволяют улучшить визуализацию свищевого хода
о Мультипланарная реконструкция может применяться для отображения свищевого хода:
- При подозрении на ободочно-пузырный, ободочно-влагалищный или пузырно-влагалищный свищи важно получить изображение в сагиттальном срезе
о Изображения после мочеиспускания или опорожнения мочевого пузыря могут позволить улучшить выявление свищей
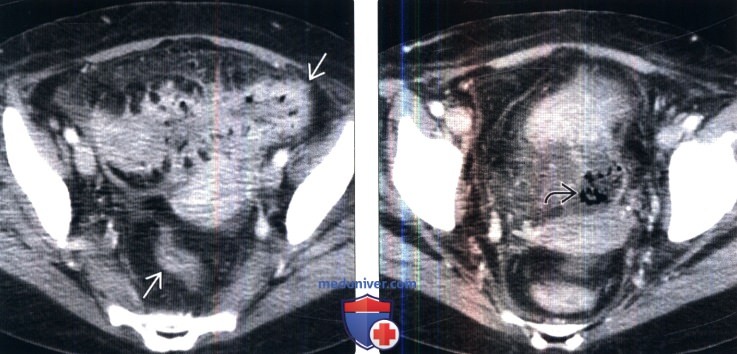
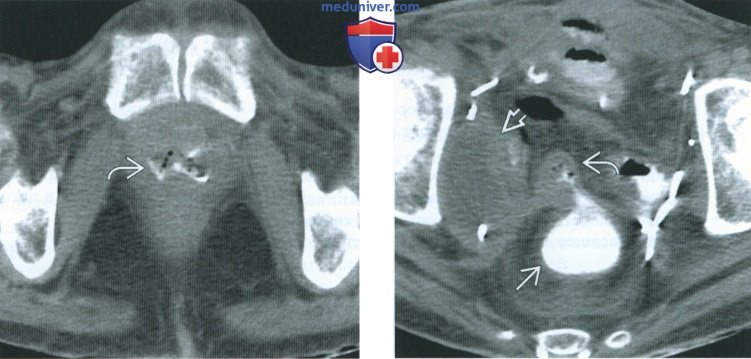
(Слева) КТ с контрастированием: у пациента с ободочно-пузырным свищом в анамнезе, возникшим вследствие гранулематозного колита, определяется заметное воспалительное утолщение прямой и сигмовидной кишок, а также гиперемия брыжейки.
(Справа) КТ с контрастированием: у этого же пациента определяется внепросветное скопление газа и жидкости между сигмовидной кишкой и куполом мочевого пузыря. Газ определялся в мочевом пузыре, и на ретроградной цистографии (изображение отсутствует) выявлен свищевой ход от мочевого пузыря к ободочной кишке.
в) Дифференциальная диагностика мочеполового свища:
1. Газ в просвете мочевого пузыря:
• Цистит (с бактериальной флорой, продуцирующей газ)
• Эмфизематозный цистит:
о Газ зачастую обнаруживается в стенке мочевого пузыря
• Наличие постоянного или недавно установленного катетера мочевого пузыря:
о Не следует ожидать слишком большого скопления газа в мочевом пузыре (необходимо проверить наличие признаков пиурии или симптомов наличия свища)
о Газ должен скапливаться на поверхности мочи, а не в внутри
• Недавнее инструментальное исследование мочевого пузыря (например, цистоскопия)
2. Утолщение стенок мочевого пузыря:
• Цистит:
о Инфекционный, радиационно-индуцированный, вызванный химиотерапией и др,
• Рак мочевого пузыря
3. Контрастное вещество во влагалище:
• Недержание мочи: моча может затекать во влагалище через промежность
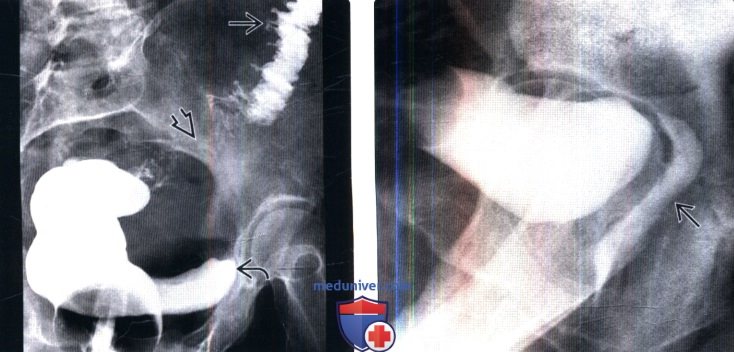
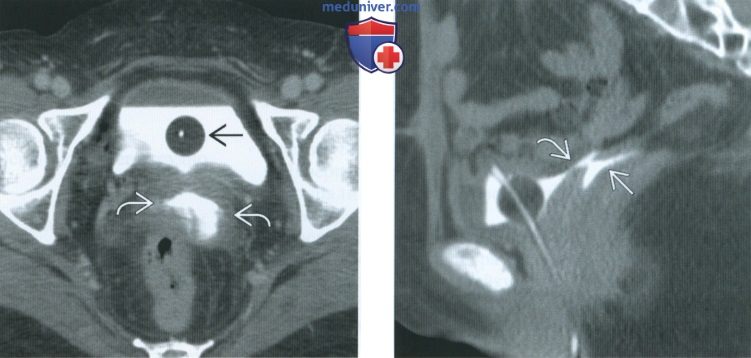
(Слева) Ирригография: у пациента с ободочно-пузырным свищом в анамнезе, возникшим вследствие дивертикулита, определяются несколько дивертикулов ободочной кишки, спазм сигмовидной кишки и заполнение мочевого пузыря контрастом, что указывает на наличие ободочно-пузырного свища.
(Справа) Цистография, выполненная через эпицистостому, боковая проекция: у пациентки с пузырно-влагалищным свищом в анамнезе, возникшим после гистерэктомии, определяется заполнение задних отделов влагалища контрастом.
г) Патология:
1. Общая характеристика:
• Этиология:
о Кишечно-пузырный свищ:
- Ободочно-пузырный свищ:
Дивертикулит (наиболее частая причина в западных индустриальных странах; является причиной 80% случаев)
Аденокарцинома прямой и сигмовидной кишок
Болезнь Крона
Лучевая терапия
- Пузырно-прямокишечный свищ:
Возникает почти всегда вследствие опухоли или травмы
- Пузырно-тонкокишечный свищ:
Болезнь Крона: наиболее частая причина
Инородное тело (например, проглоченная куриная косточка): редко
- Воспалительные заболевания: дивертикулит, болезнь Крона, инфекция мочевого пузыря с формированием гранулемы при туберкулезе или шистозоматозе
- Новообразования: рак ободочной кишки, мочевого пузыря или гинекологический рак
- Лучевая терапия: обычно возникает спустя 12-18 месяцев после терапии
о Пузырно-кожный свищ:
- Возникает чаще всего в виде осложнения при хирургическом вмешательстве, либо вследствие травмы
- Как правило, в месте предшествующей надлобковой цистостомии после удаления катетера:
При отсутствии обструкции выходного отверстия мочевого пузыря или инфицирования раны возможно спонтанное закрытие свища
- Может возникать после лучевой терапии (редко)
о Пузырно-влагалищный:
- Наиболее частой причиной служит гинекологическое оперативное вмешательство (гистерэктомия)
- Акушерские осложнения: наиболее частая причина в развивающихся странах
- После создания «неоцистиса» при радикальной цистэктомии:
Свищ между карманом подвздошной кишки и влагалищем
- Проникающая и ятрогенная травмы
о Пузырно-уретральный свищ:
- Возникает вследствие повреждения уретры (травма или оперативное вмешательство на малом тазу)
о Ободочно-влагалищный свищ:
- Наиболее частыми причинами являются дивертикулит или осложнение гистерэктомии
- Новообразования, ионизирующее облучение, воспалительное заболевание тонкого кишечника, инфекция, травма:
Все перечисленные причины являются редкими
о Прямокишечно-влагалищный свищ:
- Причина неизвестна, возникает обычно в виде акушерского осложнения
о Прямокишечно-мочеточниковый свищ:
- Является врожденным у детей:
Ассоциирован с атрезией ануса
- Приобретенный у взрослых:
Возникает в виде осложнения оперативного вмешательства на предстательной железе (наиболее частая причина)
Другие: новообразования, туберкулез, лучевая терапия, инструментальные исследования
2. Макроскопические и хирургические особенности:
• Наиболее часто поражается прямокишечно-сигмовидный сегмент толстого кишечника
• С помощью цистоскопии и сигмоскопии можно обнаружить воспалительные изменения, но как правило не сам свищ
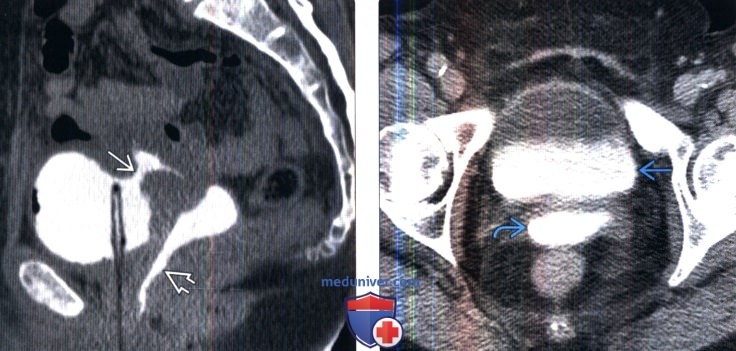
(Слева) КТ-цистография, сагиттальный срез: у пациентки с пузырно-маточным свищом в анамнезе, возникшим после кесарева сечения, определяется свищевой ход между мочевым пузырем, внутри которого находится постоянный катетер, и маткой. Выявлено последующее заполнение влагалища контрастом.
(Справа) КТ с контрастированием в отсроченную фазу: у этой же пациентки в мочевом пузыре и во влагалище определяется контрастируемая моча. В некоторых случаях необходимо тугое заполнение мочевого пузыря или влагалища с прямым введением контраста для обнаружения свища.
д) Клинические особенности:
1. Клиническая картина мочеполового свища:
• Наиболее частые признаки/симптомы:
о Наиболее частые: неспецифичные симптомы цистита
о Фекалурия или пневматурия отмечается в 40-70% случаев
о Персистирующие инфекции мочевыводящих путей (ИМП)
о Пузырно-влагалищный свищ: безболезненное подтекание мочи по каплям через влагалище
• Клинический профиль:
о Пузырно-влагалищный свищ: после гинекологического оперативного вмешательства:
- Предоперационное облучение предрасполагает к появлению свищей
о Кишечно-пузырный свищ: пациент с болезнью Крона
о Ободочно-пузырный свищ: пациенте дивертикулитом или раком ободочной кишки
2. Демография:
• Эпидемиология:
о Частота поражения мочевого пузыря при тотальной абдоминальной гистерэктомии составляет 0,5-1,0%:
- 75% пузырно-влагалищных свищей возникают после гистерэктомии по поводу доброкачественного заболевания
о В развивающихся странах акушерская травма является наиболее частой причиной возникновения пузырно-влагалищных свищей
е) Диагностическая памятка:
1. Следует учесть:
• Обратите внимание на то, что кишечно-влагалищные свищи сложнее выявить, чем пузырно-влагалищные свищи
2. Советы по интерпретации изображений:
• Дефект стенки мочевого пузыря может служить единственным признаком наличия свища
ж) Список использованной литературы:
1. Tang YZ et al: Imaging features of colovesical fistulae on MRI. Br J Radiol. 85(1018)4 371-5, 2012
2. Ezzat M et al: Repair of giant vesicovaginal fistulas. J Urol. 181 (3): 1184-8, 2009
3. Granberg CF et al: Functional and oncological outcomes after orthotopic neobladder reconstruction in women. BJU Int. 102(11): 1551-5, 2008
4. Rajaian S et al: Persistent multiple vesicocutaneous fistulas or watering-can abdomen. Urol J. 5(4):280-3, 2008
5. Smayra T et al: Vesicouterine fistulas: imaging findings in three cases. AJR Am J Roentgenol. 184(1)439-42,2005
6. Yu NCetal: Fistulas of the genitourinary tract: a radiologic review. Radiographics. 24(5)4331-52, 2004
7. Pickhardt PJ et al: Acguired gastrointestinal fistulas: classification, etiologies, and imaging evaluation. Radiology. 224(1):9-23, 2002
8. Pollack HM et al: Clinical urography. 2nd ed. Philadelphia: WB Saunders. 3001-3006,2000
9. Semelka RC et al: Pelvic fistulas: appearances on MR images. Abdom Imaging. 22(1):91-5, 1997
Рентгенограмма, КТ, МРТ, УЗИ при вагинальном свище
б) Лучевая диагностика:
2. Рентгенологическое исследование:
• Имеет важное значение для выполнения хирургического вмешательства
• Для полноты диагностической информации может понадобиться исследование различными модификациями данного метода
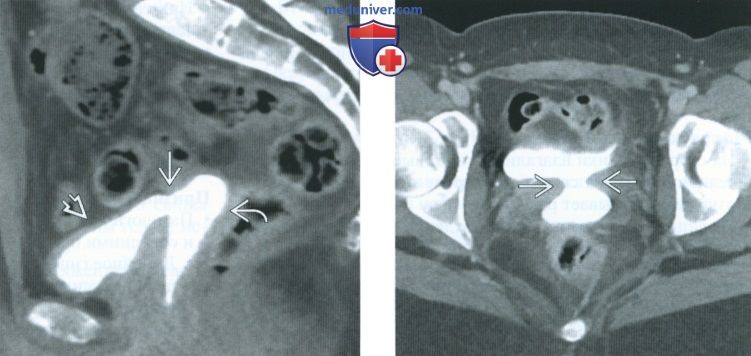
(Слева) При КТ-цистографии в сагиттальной плоскости отмечается контрастирование влагалища через свищ, открывающийся в мочевой пузырь. Пациентке незадолго до обследования была выполнена гистерэктомия.
(Справа) При КТ в аксиальной плоскости с контрастным усилением у той же пациентки выявляется широкий свищевой ход, связывающий мочевой пузырь с влагалищем. В развитых странах гинекологические операции являются частой причиной образования вагинальных свищей.
3. Рентгеноскопия при вагинальном свище:
• Вагиноскопия с выполнением снимков:
о Во влагалище с помощью баллонного катетера вводят контрастное вещество
о Используют водорастворимое контрастное вещество
о Ректовагинальные и везиковагинальные свищи лучше видны на снимках, выполненных в боковой проекции
о Метод более предпочтителен по сравнению с контрастной клизмой:
- Контрастное вещество вводят в изолированное пространство, позволяющее достичь определенного давления и лучше контрастировать свищ
- Чувствительность метода составляет 40-100%
- Важно, чтобы контрастное вещество не затекло в петли кишки, так как оно может завуалировать свищ и помешать отслеживанию продвижения контрастного вещества во влагалище
- Метод позволяет распознать сложные и множественные свищи
о Баллон может закрыть нижнее устье свища или сделать его незаметным
• Контрастная клизма (проктография):
о Через баллонный катетер в прямую или ободочную кишку вводят водорастворимое контрастное вещество
о Наиболее информативными для диагностики ректовагинального свища являются снимки, сделанные в боковой проекции после наполнения прямой кишки контрастным веществом
о Часто при этом методе не удается контрастировать свищ:
- Причиной может быть недостаточно высокое давление, под которым контрастное вещество вводят в прямую кишку, что не позволяет ему проникнуть в свищевой ход и достичь просвета влагалища
- Чувствительность проктографии достигает 34%
• Цистография:
о Выполняют для исследования везиковагинальных свищей
о Водорастворимое контрастное вещество по катетеру Фолея или надлобковому катетеру вводят в мочевой пузырь
о Свищ лучше всего виден на снимке в боковой проекции
• Фистулография:
о Свищ канюлируют и вводят в него водорастворимое контрастное вещество
о Выполнить исследование часто бывает невозможно из-за того, что не удается найти устье свища
о Не позволяет судить о сопутствующих изменениях и осложнениях, например абсцессе, повреждении АС
• Внутривенная урография:
о С помощью данного метода можно выявить уретеровагинальные свищи
о Часто выполняют одновременно с цистографией
5. МРТ при вагинальном свище:
• Наиболее предпочтительный метод визуализации, так как позволяет выполнить мультипланарную реконструкцию изображений и характеризуется высокой контрастностью, дающей возможность дифференцировать мягкие ткани:
о Чувствительность метода в диагностике свищей достигает 91%
о Позволяет более детально изучить анатомические особенности сложных свищей и выявить осложнения свищей
о Можно судить об анатомии АС и выявить изменения в нем
о Позволяет уточнить стадию опухолевого процесса в малом тазу, если причиной опухоли явилась злокачественная трансформация свища
• Применение фазированной катушки:
о В большинстве случаев позволяет получить качественное изображение свища
о Можно воспользоваться более крупным полем обзора:
- Удается охватить весь таз, что важно для диагностики осложнений свища и сопутствующих изменений
• Применение эндоанальной/эндовагинальной катушки:
о Преимущества:
- Позволяет получать изображения влагалища и соседних органов высокого разрешения:
Более высокое отношение сигнал/шум и более высокое пространственное разрешение
- Возможность выявления мелких свищей
о Недостатки:
- Ограниченное поле обзора; изображение может получаться не в полном объеме
- Установление катушки причиняет дискомфорт пациентке
• Т1-ВИ:
о Свищ имеет сигнал низкой интенсивности, и его трудно визуализировать
• T2-BИ/STIR:
о При исследовании с подавлением сигнала от жировой ткани изображение свища более четкое о Линейный ход от влагалища до соседнего органа, дающий сигнал высокой интенсивности:
- Фиброзная стенка свища дает сигнал низкой интенсивности
о Если свищ открывается в кишку, то в гиперинтенсивном свище видны гипоинтенсивные пузырьки воздуха
о Во влагалище регистрируется жидкость с высокой интенсивностью сигнала ± воздух, дающий сигнал низкой интенсивности
о Воспалительные изменения вокруг свища дают сигнал высокой интенсивности
• Т1-ВИ FS с контрастированием:
о Гипоинтенсивный свищевой ход с усилением сигнала от его стенок
о Окружающий слой жировой клетчатки не виден
о Позволяет диагностировать злокачественную опухоль или абсцесс
• Заживший свищ на T2-BH/STIR и Т1-ВИ гипоинтенсивен из-за фиброза:
о После введения контрастного вещества усиления интенсивности сигнала не происходит
(Слева) При КТ в аксиальной плоскости с контрастным усилением, выполненной с введением контрастного вещества в прямую кишку, в просвете влагалища визуализируется воздух и контрастное вещество, что позволяет заподозрить ректовагинальный свищ. Пациентке незадолго до обследования был проведен курс лучевой терапии в связи с рецидивом опухоли малого таза.
(Справа) При КТ в аксиальной плоскости с контрастным усилением на более высоком уровне, выполненной у той же пациентки, видно, что свищ отходит от передней стенки прямой кишки. Свищ содержит контрастное вещество и небольшое количество воздуха. Отмечается также обширное поражение лимфатических узлов (лимфаденопатия) боковой стенки таза.
6. УЗИ при вагинальном свище:
• Исследование в режиме серой шкалы:
о Трудно достоверно диагностировать свищ
о С помощью эндолюминального УЗИ можно идентифицировать свищ:
- При трансректальном УЗИ удается выявить поражение АС
- Поле обзора недостаточно широкое, поэтому визуализировать свищ полностью удается не всегда
- Метод имеет высокую специфичность, но недостаточную чувствительность
о Свищ имеет вид тонкого гипоэхогенного линейного образования, связанного с пораженной слизистой оболочкой влагалища:
- В свище может содержаться гипоэхогенная жидкость
- Воздух, имеющийся в свище, гиперэхогенный и дает нечеткую акустическую тень
7. Рекомендации по проведению лучевых исследований:
• Наиболее информативные методы визуализации:
о МРТ с контрастным усилением является методом выбора в диагностике вагинальных свищей
в) Патологоанатомические особенности:
1. Общие сведения:
• Этиология:
о Акушерская травма (длительные или затяжные роды):
- В развивающихся странах является причиной образования 75% мочеполовых свищей
о Хирургические вмешательства (гинекологические и урологические операции и процедуры):
- В западных странах являются самой частой причиной мочеполовых свищей
о Воспалительный процесс или инфекция:
- Дивертикулит
- Воспалительные заболевания кишечника (болезнь Крона)
- Послеоперационная инфекция
о Злокачественные новообразования органов малого таза (рак мочевого пузыря, шейки матки, эндометрия):
- Количество женщин, у которых опухоль половых органов осложняется образованием свищей, достигает 2,5%
- Ассоциированы с везико-/энтеровагинальными свищами
- Могут образоваться в результате распространения первичной опухоли или ее рецидива
- Могут быть осложнением хирургического удаления опухоли
о Лучевая терапия: период между лучевой терапией и образованием свища может достигать 20 лет
о Очень редко встречаются врожденные свищи
2. Макроскопические изменения и исследование операционного материала:
• Дефект эпителия стенки влагалища, отек и гиперемия слизистой оболочки
• Свищ может содержать жидкость, мочу, воздух, кровь, гной
3. Микроскопические изменения:
• На стороне стенки влагалища свищ выстлан плоским эпителием, выстилка свища на стороне органа, в который он открывается, бывает разной
• В свищах опухолевого происхождения выявляют опухолевые клетки
(Слева) При КТ-цистографии в аксиальной плоскости у пациентки с везиковагинальным свищом отмечается контрастирование как мочевого пузыря, так и влагалища. Передняя стенка влагалища и задняя стенка мочевого пузыря утолщены. В мочевом пузыре находится катетер Фолея.
(Справа) На сагиттальной КТ-цистограмме у той же пациентки определяется контрастированный свищ, который тянется от мочевого пузыря к верхней части влагалища.
г) Клинические особенности:
1. Клиническая картина:
• Наиболее частые субъективные и объективные симптомы:
о По клинической картине можно судить о типе свища:
- Везиковагинальные и уретеровагинальные свищи:
Вытекание мочи из влагалища, частые рецидивы мочевой инфекции
- Энтеровагинальные и ректовагинальные свищи:
Отхождение газов и частиц кала через влагалище; вагинит
Недержание кала, если в процесс вовлечен АС
о Клиническое обследование включает осмотр области поражения:
- Кольпоскопия, цистоскопия, аноскопия, колоноскопия
- Иногда трудно бывает найти устье свища
- Чтобы легче было проследить за ходом свища, в него вводят красящее вещество (обычно метиленовый синий)
2. Лечение вагинального свища:
• Везиковагинальные свищи могут зажить спонтанно при длительной декомпрессии мочевого пузыря
• Добиться заживления уретеровагинального свища можно путем стентирования мочеточника и наложения чрескожной нефростомы
• Хирургическое иссечение (фистулэктомия)
• Пластика свища с помощью тканевого трансплантата:
о Например, пряди сальника
о Или луковично-пещеристого лоскута по Марциусу
• При свищах опухолевой природы может понадобиться экзентерация таза
• Хирургическое лечение свищей, образовавшихся в результате обширного опухолевого процесса или ранее проведенной лучевой терапии, может оказаться невыполнимым
д) Особенности диагностики:
2. Информация, отражаемая в заключении:
• Необходимо отметить тип свища и состояние соседних органов малого таза, с которыми он связан
• Отмечают локализацию устья свища:
о Верхняя, средняя или нижняя треть влагалища, а также
о В точках на условном циферблате
• В заключении, помимо прочего, необходимо отметить, являются ли свищи множественными или сложными, а также имеются ли осложнения, в частности абсцесс
• При ректовагинальных и ановагинальных свищах указывают, вовлечен ли в патологический процесс АС
Городская клиническая больница N 24,
Московский городской центр колопроктологии,
Кафедра хирургии и колопроктологии ФПДО МГМСУ
Москва, Россия.
Введение
Наиболее часто в практике колопроктолога встречаются обычные криптогенные прямокишечные свищи. Они, как правило, возникают после истинного острого парапроктита, первопричиной которого является воспаление анальной крипты [1, 2, 3, 4]. Различают несколько вариантов свищей: интрасфинктерные, чрессфинктерные и экстрасфинктерные, т.е. огибающие мышцы наружного сфинктера (рис. 1) [5].
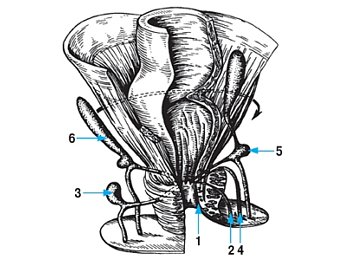
Рис. 1. Варианты прямокишечных свищей:
1 - подкожно-подслизистый свищ;
2 - транссфинктерный свищ;
3 - транссфинктерный с ишиоректальным затеком;
4 - экстрасфинктерный свищ;
5 - экстрасфинктерный свищ с ишиоректальным и пельвиоректальным затеками;
6 - экстрасфинктерный свище высоким ишиоректальным затеком.
Следует отметить, что свищи не склонны к самозаживлению. Единственным радикальным методом лечения свищей является хирургический [6]. Условием, обеспечивающим ликвидацию свища, является иссечение внутреннего отверстия свища, основного хода и затеков. Точное знание локализации и протяженности свищей имеет важное практическое значение. Недостаток информации ведет к неполному иссечению свищевого хода, оставлению истинного и удалению "ложного " внутреннего отверстия.
Для исключения таких ошибок имеется несколько диагностических приемов: пальпация - ход поверхностного свища может быть прощупан пальцем в виде плотного тяжа; зондирование - свищ, уходящий вглубь, обследуется по возможности на всем протяжении пуговчатым зондом. Однако этот метод имеет существенный недостаток, так как из-за ветвистости хода не всегда удается провести пуговчатый зонд до его конца и, следовательно, определить первичное отверстие, крипту, из которой исходит патологический процесс. В подобных случаях проводится маркировка хода и внутреннего отверстия. Через вторичное отверстие проводится тонкая металлическая канюля, через которую вводится несколько миллилитров смеси равных частей метиленовой синьки и 3 % Н202, в результате чего в крипте появляется пенистая синька. Однако судить о сложности свищевого хода при использовании этого метода не представляется возможным.
Помимо зондирования, применяется также фистулография - рентгенологическое исследование свищей прямой кишки. На основании фистулограмм можно судить о направлении и разветвлении свищевого хода, его длине и ширине, о наличии полостей и затеков в параректальных клетчаточных пространствах, а также приблизительно установить локализацию внутреннего отверстия свища. Недостатком данного метода является лучевая нагрузка на пациента и исследователя, а также не всегда полная информация о расположении свищевого хода по отношению к мышцам анального жома. При этом важно отметить, что мышечный аппарат анального канала на рентгенограммах не дифференцируется. Вид свища прямой кишки определяется на рентгеновских снимках по приблизительной высоте внутреннего отверстия.
Материалы и методы
При проведении настоящей работы была использована методика контрастного ультразвукового усиления для исследования перианальных тканей, анального канала и стенок прямой кишки при её свищах, разработанная в клинике "Vrije Universiteit" (Амстердам, Нидерланды) в 1998 году [5].
Ультразвуковые исследования были проведены у 21 пациента с диагнозом свищи прямой кишки, из них - 12 (57 %) мужчин и 9 (43 %) женщин. Возраст обследованных колебался от 25 лет до 61 года и составил в среднем 46,9 лет. Длительность заболевания варьировалась от 3 месяцев до 5 лет. Основными жалобами были следующие: выделение гноя из свищевых отверстий и боли при дефекации.
Исследование выполнялось в положении пациента на левом боку с согнутыми в коленных и тазобедренных суставах ногами после предварительной очистительной клизмы. Сканирование прямой кишки и перианальной области проводилось на УЗ-сканере Medison Sonoace-5500 с использованием высокочастотных линейного и ректального датчиков с номинальной рабочей частотой 7,5 MHz.
Целью настоящей работы явилось выявление возможностей использования контрастной эхографии в определении протяженности и расположения свищевого хода по отношению к сфинктерному аппарату прямой кишки.
При исследовании перианальной области линейным высокочастотным датчиком в большинстве случаев визуализировалась лишь дистальная часть свища. Для того, чтобы судить обо всем протяжении свищевого хода, отношении его к мышцам анального жома и расположении внутреннего отверстия, применяли трансректальное (эндоректальное) ультразвуковое исследование (ТРУЗИ). Ректальный датчик, позволяющий получить сканы с разверткой в 360°, вводили в прямую кишку и производили серию радиальных снимков и видеозапись дистальной части прямой кишки, пуборектальной мышцы и анального канала (рис. 2).
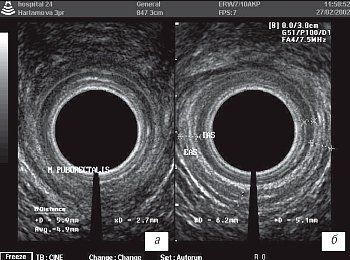
Рис. 2. Мышцы анального канала.
а) Пуборектальная петля (m.puborectalis).
б) Гипоэхогенный внутренний анальный сфинктер (IAS), кнаружи от него гиперэхогенный наружный сфинктер (EAS).
Проследить весь свищевой ход без дополнительного контрастирования удавалось только в тех случаях, когда содержимое свища долго не опорожнялось, и он имел значительный диаметр (более 5 мм). Место внутреннего отверстия свища обнаруживается в виде гипоэхогенной зоны, непосредственно прилежащей к просвету анального канала (в подслизистом слое). Для лучшей визуализации свища использовали метод контрастирования его просвета [7]. Для этого через вторичное отверстие проводилась тонкая гибкая канюля, через которую вводилось до 2-3 мл 3 % перекиси водорода. После этого ультразвуковое исследование повторяли. При введении перекиси водорода происходило образование множества мелких пузырьков воздуха в просвете свищевого хода, он из гипоэхогенного становится резко гиперэхогенным (рис. 3, 4, 5, 6, 7). Это позволяет проследить весь ход свища от наружного отверстия до внутреннего и получить полное представление о его пространственном расположении. С помощью этого метода также представляется возможным достоверно отличить сам свищевой ход от плотных тяжей фиброзных тканей у ранее оперированных по поводу этой патологии пациентов.
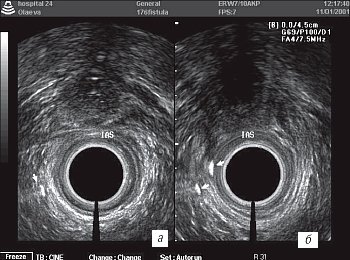
Рис. 3. Анальный канал с контрастным усилением свищевого хода.
а) Свищевой ход проходит вдоль стенки кнаружи от мышц анального жома справа.
б) Восходящая (наружная) часть свищевого хода и нисходящая (у внутреннего анального сфинктера, ближе к датчику), свищ огибает сверху сфинктерный аппарат и открывается в средней трети анального канала на 9 ч.
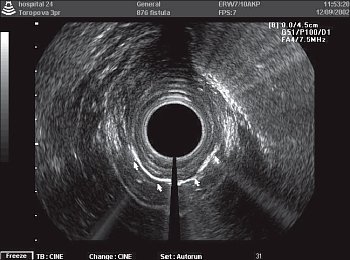
Рис. 4. Подковообразный свищ с контрастированным свищевым ходом.
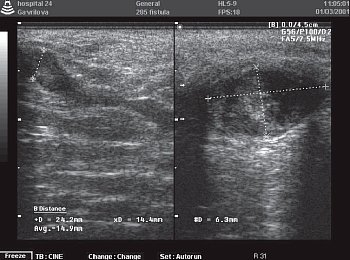
Рис. 5. Свищевой ход, расположенный перианально, с затеком в мягкие ткани промежности.
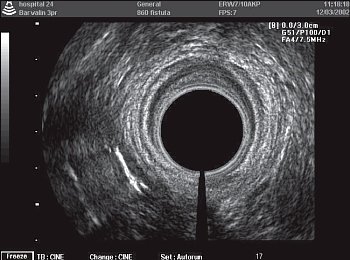
Рис. 6. Часть чрессфинктерного свищевого хода на уровне средней трети анального канала справа и сзади от анального жома.
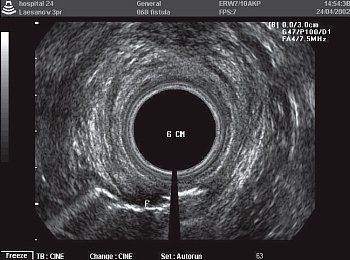
Рис. 7. Задний чрессфинктерный свищ прямой кишки. Внутреннее отверстие на 5 ч.
Свищевой тракт представляет собой линейную гипоэхогенную структуру. В зависимости от характера содержимого, которое в большинстве случаев было представлено гноем, полость свищевого хода может быть гипоэхогенной или анэхогенной. Диаметр свищевого хода может варьировать даже у одного пациента в зависимости от времени последнего опорожнения его содержимого.
В процессе исследования определяли диаметр, количество и расположение свищевого хода, а также количество свищевых отверстий.
Среднее время между проводимым диагностическим исследованием и операцией составило 2 дня (от 4 часов до 5 суток).
Результаты
Во время операции обнаружено 9 чрессфинктерных свищей, 8 экстрасфинктерных, 2 свищевых хода были без внутреннего отверстия (слепо заканчивающихся в тканях), причем ни в одном из них без контрастирования мы не могли достоверно утверждать об отсутствии связи свищевого хода и анальной крипты. После введения в наружное отверстие контраста свищевой ход визуализировался на всем протяжении. В одном из наблюдений наружное отверстие располагалось перианально, а свищевой ход при исследовании линейным датчиком шел по направлению к корню мошонки, где он слепо заканчивался. У другого пациента свищевой ход слепо заканчивался под кожей, не доходя 2,8 см до мышц анального канала. У 2 женщин свищи были ректовагинальные; в одном из этих случаев имелось сочетание ректовагинального и пузырно-вагинального свищей. У одного пациента основной свищевой ход от наружного отверстия разветвлялся, одна ветвь шла параллельно кишке и подходила к задней полуокружности анального канала, другая уходила кпереди к корню мошонки, что было выявлено при ультразвуковом исследовании тканей промежности и ТРУЗИ с контрастным усилением до операции. В одном случае при ультразвуковом обследовании было обнаружено два наружных отверстия, соединявшихся между собой.
У 7 пациентов исследование проводилось без контрастного усиления (до внедрения методики), из них в 4 случаях (51 %) данные обследования были неполными. В 2 случаях ответвления свищевого хода оказались не выявлены, у одного пациента не визуализировалась значительная часть свищевого хода и видно было лишь наружную и внутреннюю его порции. В одном случае не визуализировалось внутреннее отверстие свища. Трое пациентов из этой группы имело относительно прямой интрасфинктерный ход свища, который легко определялся при пальцевом исследовании и зондировании.
Внутреннее отверстие до операции обнаружено в 13 случаях при стандартных методах исследования и в 16 - при ТРУЗИ. Во время операции оно выявлено у 16 пациентов. В 5 случаях при ТРУЗИ установлены гнойные затеки в параректальные клетчаточные пространства (рис. 5), что было подтверждено интраоперационно (табл.).
Таблица. Сравнительная характеристика точности ультразвуковой диагностики свищей прямой кишки при использовании различных методик.
| Параметры оценки | Методика УЗИ | |
|---|---|---|
| без контрастирования | с контрастированем | |
| Визуализация свищевого хода на всем протяжении | 72% | 92,9% |
| Соотношение свищевого хода с мышечным аппаратом анального канала | 57,2% | 100% |
| Локализация внутреннего отверстия свища | 85,8% | 100% |
| Затеки | 66% | 50% |
| Выявление отсутствия связи с анальным каналом | 0% | 100% |
Хирургическое лечение хронических парапроктитов основывается на удалении свищевого хода и сохранении при этом сфинктерного аппарата прямой кишки. Поэтому очень важно до операции иметь представление о характере и сложности свищевого хода, его соотношении с мышечным аппаратом анального канала, локализации внутреннего отверстия свища, а также наличии затеков в клетчаточных пространствах таза. Фистулография, несмотря на высокую информативность, имеет ограниченную ценность в анатомической оценке свищей прямой кишки, поскольку при использовании этого метода невозможно установить точную локализацию внутреннего отверстия свища, и удается лишь косвенно судить о соотношении свищевого хода и мышц анального канала.
Наши наблюдения показывают, что наиболее полную информацию о свищевом ходе дает ультразвуковой метод с предварительным контрастированием свищевого хода 3 % перекисью водорода. Эта методика дает возможность еще до операции получить точную информацию о сложности расположения свищевого хода, его отношении к запирательному аппарату прямой кишки, наличии затеков в параректальные клетчаточные пространства, а также о состоянии сфинктеров анального канала.
Полученные нами данные свидетельствуют о том, что эхография с контрастированием свищевого хода является наиболее информативным методом среди других методик исследования свищей прямой кишки, в том числе и стандартного ультразвукового обследования. Однако необходимо последовательное применение обеих методик эндоректального ультразвукового исследования.
Перианальную часть свищевого хода необходимо осматривать с применением линейного датчика для обнаружения ответвлений свищевого хода ниже мышц анального канала, а также установления наличия или отсутствия затеков в тканях промежности, которые лучше видны на первом этапе осмотра до введения контраста. Совокупность применения различных ультразвуковых методик позволяет хирургу получить наиболее полную информацию о локализации свищевого хода, определить его расположение по отношению к запирательному аппарату прямой кишки, установить наличие затеков в параректальные клетчаточные пространства, и, основываясь на полученных данных, наметить тактику хирургического лечения.
Литература
- Канделис Б.А. Неотложная проктология. С. 103-140,1980.
- Оперативная хирургия под редакцией проф. И. Литтмана. С. 544-552, 1982.
- Аулъцев Ю.В. Проктология. С. 66-114, 1984.
- Генри М.М., Свош М. Колопроктология и тазовое дно. 1988
- Шнигер Н.У. Рентгенология прямой и ободочной кишок. 1989.
- Ривкин В.А., Бронштейн А.С. Руководство по колопроктологии. М.: Из-во "Медпрактика", 2001, с. 72-77.
- А.С. Роеп, R.J. F. Felt-Bersma. "Hydrogen Peroxide-Enhanced Transanal Ultrasound in the Assessment of Fistula-In-Ano", Dis Colon Rectum, September, 1998.

УЗИ аппарат RS85
Революционные изменения в экспертной диагностике. Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.

Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Мочевой проток (урахус, др.-греч. ουρον - моча + χεω - лью, выливаю) представляет собой трубчатое образование, которое соединяет верхушку мочевого пузыря и пупок, проходя по срединной линии между брюшиной и поперечной фасцией живота 1. По данному протоку моча плода выводится в околоплодные воды. Его образуют, по крайней мере, две эмбриональные структуры: клоака, которая является краниальным продолжением урогенитального синуса (предшественник плодового мочевого пузыря), и аллантоис, который является производным желточного мешка [цит. по 4]. Облитерация мочевого протока начинается с 5 месяцев внутриутробной жизни и обычно заканчивается к моменту родов [5].
Аномалии урахуса, связанные с его незаращением, встречаются редко и в большинстве случаев клинически манифестируют в раннем детстве [6, 7]. Кроме того, описаны случаи фатальной мочевой инфекции и отстроченной малигнизации, связанные с инволютивными остатками мочевого протока [8]. Во всех этих случаях для постановки правильного диагноза необходимо знание анатомии и эмбриологии мочевого протока, а также известная доля клинической настороженности.
Существуют четыре клинических варианта аномалии мочевого протока, обусловленные разной степенью нарушения его облитерации: пузырно-пупочный свищ, киста урахуса, пупочный свищ мочевого протока и дивертикул верхушки мочевого пузыря 10.
Пузырно-пупочный свищ возникает тогда, когда просвет мочевого протока остается открытым на всем протяжении. Клинически он может проявляться подтеканием мочи в области пупка. Открытый урахус при эхографии (ЭГ) в продольной плоскости определяется как трубчатая структура, соединяющая верхушку мочевого пузыря и пупок [4].
Киста урахуса связана с отсутствием облитерации в его средней части. Интактная киста протекает клинически бессимптомно и обнаруживается случайно при ЭГ, компьютерной томографии (КТ), как замкнутое, наполненное жидкостью образование, расположенное по срединной линии позади передней брюшной стенки ниже пупка или выше мочевого пузыря. Инфицированные кисты и карциномы урахуса при ЭГ обычно выглядят как образования повышенной эхогенности, а при КТ как кисты с утолщенными стенками или смешанным ослаблением. Поэтому они сложны для дифференциальной диагностики. В таких случаях для верификации диагноза и последующего лечения необходима чрескожная тонкоигольная или аспирационная биопсия [4].
Пупочный свищ (свищ мочевого протока) возникает при незаращении дистальной части урахуса. Связь с мочевым пузырем отсутствует, однако клинически отмечается мокнутие и мацерация пупка, иногда с появлением грануляций. В случае инфицирования отделяемое приобретает гнойный характер. При ЭГ свищ мочевого протока визуализируется как утолщенная трубчатая структура, расположенная по срединной линии ниже пупка [4].
Частота возникновения аномалий урахуса, по данным литературы, вариабельна. В то время как в одном исследовании при аутопсии характерные для урахуса трубчатые структуры были обнаружены у 32% взрослых пациентов [12], в другом сообщалось о менее чем двух случаях на 100000 госпитализированных 13. Т. Ueno и соавт. при ультразвуковом скрининге 3400 детей обнаружили аномалии урахуса у 1,6%, из которых 71% были симптомными [16]. Комбинированные данные из трех больших серий исследований за 1997-2007 гг. показали, что наиболее распространенным типом аномалий была киста урахуса (45%), за которой следовал пупочный свищ (37%) и открытый мочевой проток (16%). Дивертикул верхушки мочевого пузыря был редок и в двух из трех серий не наблюдался [17].
Дифференциальный диагноз для этих клинических состояний включает аномалии пупочно-кишечного протока, аппендицит, омфалит и грануляционную ткань в остатке пуповины [17].
Клиническое наблюдение
Пациент дважды, с интервалом в один год поступал для обследования и лечения в хирургический стационар нашей больницы. Первый раз в возрасте 4 лет он поступил с жалобами на существующее длительное время гнойное отделяемое из пупка. Мокнутие пупка отмечалось с рождения ребенка. Примерно за 1 месяц до поступления в стационар развилось местное воспаление.
При осмотре: скудное гнойное отделяемое из пупка, также пальпаторно определяется округлое безболезненное образование ниже пупка. Эхографическая картина описана как полость, расположенная в передней брюшной стенке по срединной линии ниже пупка с инфильтратом вокруг. После консервативного лечения инфильтрат разрешился, и пациент выписан с рекомендацией в плановом порядке пройти хирургическое лечение.
Через год в возрасте 5 лет ребенок поступил для планового оперативного лечения - ревизии урахуса. При осмотре: пупок деформирован, с мацерацией кожи и грануляциями. Эхографически на передней брюшной стенке по срединной линии ниже пупка обнаружена гипоэхогенная трубчатая структура диаметром до 4 мм, исходящая краниально от верхушки мочевого пузыря, которая прослеживалась на протяжении 35 мм (рис. 1). Аналогичная структура была найдена в области пупка и прослеживалась в каудальном направлении на протяжении 15 мм. Местоположение обеих структур было отмечено маркером на коже для облегчения их поиска при ревизии.

Врач уролог-андролог, онколог. Высшая квалификационная категория. Действительный член Профессиональной ассоциации андрологов России (ПААР). Стаж 28 лет. Принимает в Университетской клинике. Стоимость приема 1700 руб.
- Запись опубликована: 04.05.2021
- Reading time: 3 минут чтения
Как правило, пузырно-влагалищные свищи проявляются постоянным недержанием мочи после недавней операции на органах малого таза.
Симптомы наличия пузырно-влагалищных свищей
Если свищ небольшой, то водянистые выделения из влагалища, сопровождающиеся нормальным мочеиспусканием, могут быть единственным симптомом.
Пациенты также жалуются на:
- рецидивирующий цистит;
- раздражение кожи промежности из-за постоянной влажности;
- грибковые инфекции влагалища;
- в редких случаях боль в области таза.
Когда присутствует большой ПВС, пациенты могут вообще не опорожняться, а просто имеют постоянную утечку мочи во влагалище.
Диагностика при пузырно-влагалищных свищах
До проведения операции важно определить и оценить размер, количество и точное расположение свища. Лучшая предоперационная диагностика позволяет лучше планировать хирургическое вмешательство.
Пациентам после различных операций на мочеполовых органах с пузырно-вагинальными фистулами обычно легко поставить диагноз из-за утечки мочи через влагалище. При лабораторных тестах в крови определяется значительный лейкоцитоз.
Обычно свищи возникают между 7-м и 12-м днем после акушерской или гинекологической операции. Диагноз можно установить, заполнив мочевой пузырь разбавленным раствором метиленового синего. Пациенту с недержанием мочи проводят тампонный тест, при котором тампон вводится во влагалище после заполнения мочевого пузыря раствором. Окрашивание тампона позволяет подтвердить диагноз.
Также оказывает особую помощь и позволяет уточнить точное анатомическое происхождение цистоскопия. При небольших свищах полезно попытаться провести небольшой мочеточниковый катетер через предполагаемый свищевой тракт, чтобы определить, попадает ли он во влагалище.
Физическое обследование имеет жизненно важное значение. Место свища и его окружение должны быть тщательно обследованы. Если имеются признаки сопутствующего острого воспаления, отека, некроза или сосуществуют другие патологии мочевого пузыря, то хирургическое вмешательство следует отложить до тех пор, пока эти проблемы не будут решены.
Если при предоперационном планировании обнаруживается рубец на месте свища, фиксация к соседним органам, ригидность влагалища или постлучевое вовлечение прямой кишки, хирургический подход изменяется.
Дальнейшие диагностические процедуры должны включать ретроградную и микционную цистоуретрографию. Высокий уровень креатинина в выделениях подтверждает утечку мочи. Однако внутривенная пиелография и цистограмма могут не демонстрировать аномалии гениталий.
Современные, но более инвазивные и/или дорогостоящие методы включают:
- комбинированную вагиноскопию–цистоскопию;
- субтракционную магнитно-резонансную фистулографию;
- эндокавитальное ультразвуковое исследование через трансректальный или, точнее, трансвагинальный путь с допплерографией или контрастными веществами, или без них.
Трансвагинальная сонографическая оценка позволяет четко визуализировать точное место, размер и течение свища. Ультразвук определяется как хорошо переносимый, менее опасный и более информативный метод диагностики фистул по сравнению с другими традиционными исследованиями. Это хорошая альтернатива обычной цистографии. Однако трактовка результатов сонографии зависит от опыта/квалификации специалиста.
Если есть подозрение на злокачественность, необходимо взять биопсию для гистологического исследования.
Внутривенная пиелоуретерография рекомендуется для исключения сопутствующих мочеточниковых свищей. Процедуру проводят до начала хирургического лечения.
Осложнения пузырно-влагалищных фистул
Постоянное выделение мочи вызывает физический и психологический дискомфорт. У больного наблюдается пониженная работоспособность, быстрая утомляемость, плохое настроение (вплоть до депрессии), затруднены интимные контакты. Постоянное подтекание мочи вызывает поражение окружающей кожи. Возникает гиперемия, сильный зуд, жжение, отек. Кроме того, несмотря на использование урологических прокладок, пациентов беспокоит неприятный запах выделений.
Длительно существующие пузырно-вагинальные фистулы приводят к воспалительным процессам:
- половых органов (кольпиту, вагиниту, сальпингоофориту);
- мочевыводящих верхних и нижних путей (от цистита до пиелонефрита).
В итоге происходит рубцевание свищевого тракта с деформацией тканей (вплоть до изменения гениталий).

Фото кольпита
Общий прогноз
Частота успешной репарации свищей колеблется от 70 до 100% у пациентов без лучевой терапии. При использовании вагинального доступа средние показатели успеха составляют 91%, при трансабдоминальном – 97 %. Свищи у пациентов после лучевой терапии восстанавливаются хуже, и вероятность успеха колеблется от 40 до 100 %.
Читайте также:

