Подкожный панариций при беременности
Обновлено: 24.04.2024
Методика наложения повязки при гнойных поражениях кожи
В большинстве случаев туалет кожи с гнойными очагами осуществляется в амбулаторных условиях нашей клиники. При абсцессах, флегмонах, карбункулах, тяжелое общее состояние с лихорадкой и явлениями интоксикации требует госпитализации в стационар. Таким пациентам местное лечение проводится на фоне общей дезинтоксикационной, антибактериальной, и общеукрепляющей терапии.
Обработку гнойных очагов производит в условиях перевязочного кабинета врач-хирург совместно с медсестрой. Вначале кожный участок обрабатывают спиртом и йодсодержащим антисептиком. Имеющиеся волосы предварительно выбривают. Гнойные очаги обязательно подлежат вскрытию и дренированию.
В эпицентре гнойного воспаления хирург скальпелем делает разрез на всю глубину пораженных тканей так, чтобы обеспечить адекватное дренирование гноя. Через этот разрез выпускается гной. Образовавшуюся полость промывают перекисью водорода, хлоргексидином, фурацилином, или другими антисептиками.
В качестве дренажей используют тонкие резиновые полоски. Воспалительный очаг с дренированной полостью прикрывают салфетками, смоченными в антисептических растворах. В этой стадии предпочтении отдается антисептикам с подсушивающим действием. Это фурацилин, антисептики, содержащие хлор или йод.
Хорошо высушивает рану гипертонический раствор натрия хлорида – он вытягивает на себя влагу, и уничтожает гноеродные бактерии. Все это фиксируют круговой или циркулярной бинтовой повязкой, или прикрывают салфеткой. Весь перевязочный материал, дренажи – только стерильные.
Меняют повязки не реже 1 раза в день. В ходе перевязок обрабатывают антисептиком края воспалительного очага, промывают освобожденную от гноя полость, меняют дренажи. Протеолитические ферменты расщепляют гной и разрушают омертвевшие ткани. Их наносят на раневую поверхность в виде растворов или порошков. С этой целью используют Трипсин, Химотрипсин.
Мази (Ихтиол, Вишневского) тоже эффективны в лечении гнойных очагов. Но в первые дни лечения их используют с осторожностью. Дело в том, что мазевые препараты увлажняют рану, что нежелательно при гнойно-некротических процессах. Мазевые повязки предпочтительны после очищения патологического очага от гноя.
Об этом свидетельствует отсутствие гнойного отделяемого и появление розовой нежной грануляционной ткани. На этой стадии дренирование прекращают, используют мазевые средства, оказывающие противовоспалительное, антисептическое, и регенерирующие действие. Спустя несколько недель рана на месте вскрытого гнойного очага заживает вторичным натяжением с восстановлением кожного эпителия или с образованием рубца.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Демодекоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Демодекоз – паразитарное кожное заболевание, которое вызывает клещ-железница (Demodex). Клещ размножается в волосяных фолликулах, сальных железах кожи и мейбомиевых железах (видоизмененных сальных железах, располагающихся по краю века) и поражает в основном кожу лица и наружных ушных раковин, хотя в редких случаях может мигрировать на кожу груди и спины. Питательной средой, необходимой для размножения клеща, служит кожное сало (себум).
Носителями клеща могут быть многие люди, но заболевание проявляется остро только при нарушении микробного биоценоза кожи и снижении иммунитета.
В таких случаях клещ начинает активно размножаться, в результате чего на коже формируются асимметричные шелушащиеся розовые пятна, телеангиэктазии, розовая или красная сыпь, на месте которой затем возникают пустулы (пузырьки с гноем) или везикулы (пузырьки с прозрачной жидкостью). Кожа в этих местах воспаляется, утолщается и покрывается мокнущими корочками. При отсутствии лечения поражение кожи может усиливаться, захватывая более глубокие слои.
Причины появления демодекоза
Клещ-железница относится к условно-патогенным организмам и у 90% людей входит в состав нормального микробного биоценоза кожи лица, при этом никак себя не проявляя. Активное размножение клеща становится возможным, если биоценоз нарушается, а местный иммунитет снижается. Чаще всего изменение микробной среды происходит вследствие различных кожных заболеваний (воспалительных, бактериальных), использования иммуносупрессантов (препаратов, снижающих иммунную защиту), например, местных стероидных мазей. Распространению демодекоза способствуют нарушения в работе нервной, сосудистой и эндокринной систем, заболевания желудочно-кишечного тракта, патологии обменных процессов.
Немаловажным фактором развития заболевания служит повышенное образование кожного сала и изменение его состава. Увеличение поверхностных липидов в составе себума приводит к усиленному размножению патогенной флоры, которая, в свою очередь, инициирует активность клеща. Гиперпродукция кожного сала возникает у женщин в период гормональной перестройки, а также в результате эндокринных заболеваний и генетической предрасположенности. Существенную роль в активизации клеща играет уровень инсоляции, влияющий на усиление продукции себума.
В жаркое время года регистрируется всплеск заболеваемости демодекозом, что связано с повышенной выработкой провоспалительных веществ из-за чрезмерного воздействия ультрафиолетовых лучей.
Классификация заболевания
Демодекоз относится к группе паразитарных заболеваний кожи. Различают две клинические формы – первичный и вторичный демодекоз. При внезапном всплеске размножения клещей (более 5 особей на 1 см 2 кожи), отсутствии сопутствующих дерматитов (акне, розацеа, себореи) и успешном излечении после терапии с использованием противопаразитарных средств ставят диагноз «первичный демодекоз». Как правило, заболевание отмечают у пациентов старше 40 лет.
При наличии сопутствующих поражений кожи (акне, розацеа, перорального дерматита и т.д.), системных заболеваний (лейкоза, ВИЧ и др.) диагностируют вторичный демодекоз. Чаще всего он возникает у пациентов со значительно ослабленным иммунитетом. Иногда к вторичному демодекозу приводят терапия ингибиторами рецепторов эпидермального фактора роста, хроническая почечная недостаточность и УФ-воздействие. Заболевание может манифестировать в любом возрасте и характеризоваться значительной площадью поражения и выраженностью симптомов. Поражение век приводит к демодекозному блефароконъюнктивиту (воспалению век и их слизистой оболочки, прилежащей к глазу), который возникает как изолированно, так и параллельно с демодекозом кожи лица.
В зависимости от характера проявлений на коже различают:
- Акнеформный демодекоз. На коже присутствуют папулы и пустулы, напоминающие высыпания при угревой сыпи.
- Розацеаподобный демодекоз. Папулы появляются на фоне разлитой эритемы (покраснения кожи).
- Себорейный демодекоз. Сыпь на коже сопровождается пластинчатым шелушением.
- Офтальмологический демодекоз. Кожа век воспалена, присутствует чувство инородного тела в глазах.
На коже человека паразитируют два вида клеща Demodex folliculorum (длинный клещ) и Demodex brevis (короткий клещ).
В зависимости от вида клеща преобладают те или иные элементы поражения кожи. Развитие Demodex folliculorum чаще приводит к эритеме и слущиванию эпителия кожи. Demodex brevis вызывает формирование конусовидных папул, покрытых серыми чешуйками. Иногда отмечаются симметричные папулопустулезные элементы (пузырьки с прозрачной жидкостью или гноем), окруженные воспалительным инфильтратом.
Иногда размножение клещей приводит к присоединению вторичной гнойной инфекции, в ходе которой развиваются крупные гнойные пустулы и даже абсцессы.
При локализации клеща на коже век на краю ресниц и вокруг них образуются чешуйки и своеобразный «воротничок». Больной жалуется на зуд, усиливающийся под воздействием тепла и УФ-лучей, ощущение инородного тела в глазах, усталость глаз, чувство жжения. В углах глаз скапливается вязкое и клейкое отделяемое, особенно по утрам. Кожа становится сухой и истонченной, а пораженные демодекозом участки утолщаются и покрываются мокнущими корками.
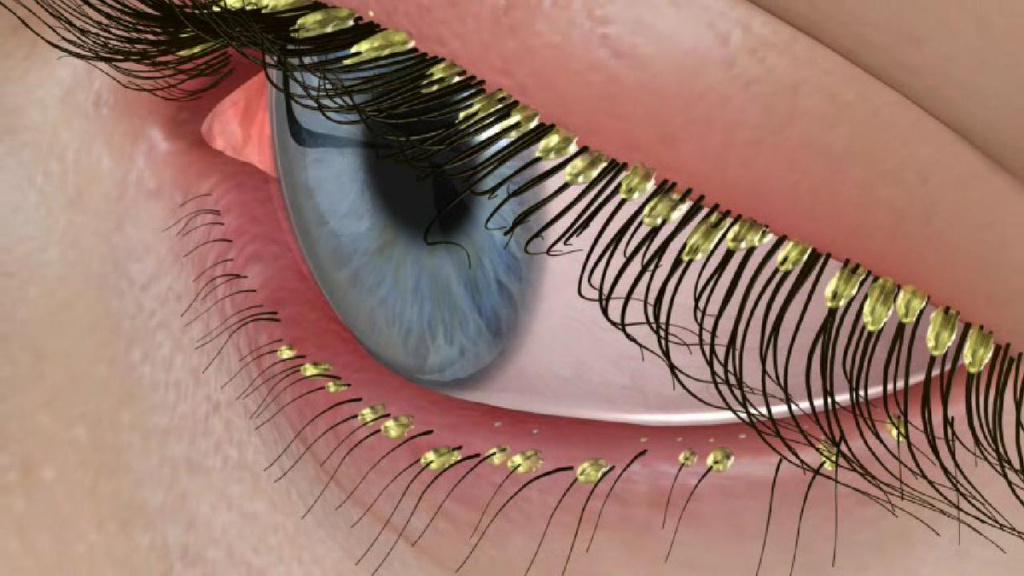
Длительное течение заболевания может привести к потере ресниц и замещению волосяных фолликулов рубцовой соединительной тканью.
Диагностика демодекоза
Выявить демодекоз можно лишь по совокупности клинических признаков и с помощью лабораторной диагностики. Кожные проявления при демодекозе могут существенно варьироваться, «маскируясь» под другие заболевания, что затрудняет постановку диагноза. Так, при акнеформном демодекозе папулы и пустулы напоминают угревую сыпь, при розацеаподобной форме папулы и пустулы появляются на фоне эритемы, при себорейной форме сыпь покрывается сероватыми корочками.
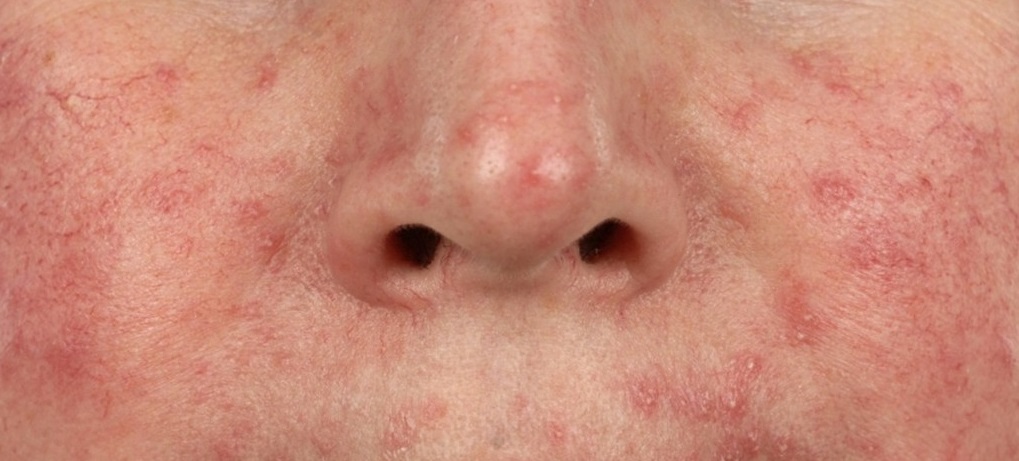
Такие разнообразные проявления демодекоза делают обязательной лабораторную диагностику для выделения клещей из очагов поражения.
Лабораторная диагностика предусматривает микроскопию секрета сальных желез и содержимого пустул.
Информацию о приеме биоматериала в медицинских офисах необходимо заранее уточнить, позвонив в справочную службу ИНВИТРО по телефону. Клещ-железница размерами 0,2-0,5 мм, рода Demodex (Demodex folliculorum, Demodex brevis), является частым эктопаразитом человека. Он вызывает демодекоз, относящи.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Герпес: причины появления, симптомы, диагностика и способы лечения.
Определение
Герпесом, или герпетической инфекцией, называют несколько заболеваний, вызываемых вирусами отряда Herpesvirales семейства Herpesviridae.
Все они характеризуются поражением кожи, слизистых оболочек с локализацией либо в области глаз, носа и губ, гениталий, а также нервных волокон.
У лиц с иммунодефицитом могут наблюдаться генерализованные формы инфекции с вовлечением в процесс других органов и тканей.

Среди известных науке восьми типов герпеса самым распространенным является вирус герпеса простого типа (Herpes simplex virus).
Простой вирус герпеса достаточно неустойчив во внешней среде. В условиях комнатной температуры сохраняется до 24 часов, на металле — до 2 часов. Под действием температуры выше 50°C погибает за 30 минут, под действием спирта и хлорсодержащих веществ - в течение нескольких минут, при замораживании сохраняется до пяти суток.
Причины герпетической инфекции
Источником инфицирования всегда служит человек. Он заразен в любую фазу болезни или носительства, но преимущественно при обострении.
Возбудитель может передаваться воздушно-капельным, контактно-бытовым или половым путем, а также от матери плоду через плаценту, во время родов или грудного вскармливания.
К вирусу восприимчивы все люди, хотя у многих отмечаются бессимптомные формы заболевания. Попадая через слизистую рта, половых органов или дыхательные пути в организм человека, герпесная инфекция остается в нем навсегда. Вирус, скрытый внутри клетки-хозяина, не доступен для иммунных клеток, уничтожающих возбудителей. Вирус активизируется при ослаблении иммунитета в результате переохлаждения, перегрева, простудного заболевания, недостатка витаминов, переутомления, стресса, нехватки сна. Рецидив инфекции могут вызвать травмы, оперативные вмешательства, а также половой контакт при условии повреждения слизистой оболочки. Использование лекарственных и косметических средств, содержащих стероидные гормоны, также способствует манифестации вируса герпеса.
Классификация герпеса
В МКБ-10 (Международной классификации болезней) выделяют две группы заболеваний, связанных с вирусом простого герпеса:
- Инфекционные герпетические заболевания:
- герпетическая экзема (экзема Капоши);
- герпетический везикулярный дерматит;
- герпетический гингивостоматит и фаринготонзиллит;
- герпетический менингит;
- герпетический энцефалит;
- офтальмогерпес;
- диссеминированная герпетическая болезнь (герпетический сепсис);
- другие формы герпетических инфекций;
- неуточненная герпетическая инфекция.
- Генитальные герпетические инфекции:
- герпетические инфекции перианальных кожных покровов и прямой кишки;
- неуточненная аногенитальная герпетическая инфекция.
По клинической картине и локализации высыпаний:
- Типичные формы:
- герпес кожи — с поражением губ, крыльев носа, лица, рук, ягодиц и других частей тела;
- герпес глаз — иридоциклит, кератит, конъюнктивит, неврит зрительного нерва;
- герпес слизистых оболочек желудочно-кишечного тракта — стоматит, гингивит, фарингит, эзофагит;
- герпес половых органов — поражение слизистой оболочки полового члена, влагалища, вульвы, цервикального канала;
- герпес внутренних органов — гепатит, пневмония, панкреатит, трахеобронхит;
- герпес нервной системы — неврит, менингит, менингоэнцефалит, поражения бульбарных нервов, энцефалит;
- генерализованный простой герпес — висцеральная форма (пневмония, гепатит, эзофагит) и диссеминированная форма (сепсис).
- Атипичные формы:
- герпетиформная экзема Капоши — обширные сливающиеся высыпания по всему телу;
- абортивный герпес — почти незаметные папулы на грубой коже или дискомфорт без высыпаний;
- язвенно-некротический герпес — с развитием некроза тканей;
- эрозивно-язвенный герпес — с образованием язв и эрозий;
- геморрагический герпес — с кровянистым пропитыванием высыпаний и тканей;
- отечный герпес — с отеком тканей и болью в области губ и век;
- зостериформный простой герпес — с локализацией по ходу нервного ствола;
- диссеминированный герпес — с тенденцией перехода в генерализованную форму при ВИЧ;
- рупиоидный герпес — возникает на лице с присоединением вторичной бактериальной флоры;
- мигрирующий герпес — с тенденцией к изменению локализации высыпаний.
- латентная стадия — носительство с отсутствием симптомов;
- локализованная стадия — наличие одного очага поражения;
- распространенная стадия — наличие не менее двух очагов поражения;
- генерализованная стадия — висцеральная, диссеминированная.
При заражении герпесом детей в возрасте от 6 месяцев до 3 лет чаще всего развивается герпетический стоматит, для которого характерно острое начало с симптомами интоксикации и подъемом температуры.
На слизистой оболочке полости рта появляются сгруппированные пузырьки с прозрачным содержимым, на месте которых после вскрытия образуются болезненные эрозии. У детей старшего возраста первичный герпес характеризуется появлением зудящих пузырьков на красной кайме губ и коже носогубного треугольника. После их вскрытия остаются неглубокие язвочки, которые покрываются корочками. Корочки, отпадая, не оставляют следов на коже.
При первичном заражении взрослых вирусом простого герпеса симптомы более выражены, чем при дальнейших рецидивах. Больной испытывает озноб, головные боли, повышенную утомляемость, у него отсутствует аппетит, может наблюдаться расстройство сна. Покраснение, а затем характерные пузырьки появляются на губах, возле крыльев носа. В некоторых случаях увеличиваются подчелюстные лимфоузлы.
Герпетические нейроинфекции сопровождаются наиболее тяжелым течением, особенно если вирус поражает оболочки или ткань головного мозга.
В этих случаях симптомы включают головные боли, подъем температуры тела, напряжение затылочных мышц, психомоторное возбуждение (болезненное состояние, при котором наблюдается беспокойство и двигательная активность различной степени выраженности, вплоть до судорог). При несвоевременной диагностике заболевания существует риск летального исхода.
Офтальмогерпес сопровождается покраснением глаза, развитием блефаро- или кератоконъюнктивита, эрозиями роговицы.
Диагностика герпеса
Типичные случаи герпетической инфекции выявляются на основании клинической картины и анамнеза заболевания. Характерно его волнообразное течение со сменой периодов обострения и ремиссии.
Косвенным признаком служит склонность к простудным заболеваниям, чувствительность к переохлаждению, периодически возникающие состояния, сопровождаемые подъемом температуры, усталостью, депрессией.

При атипичных формах герпетической инфекции необходимы дополнительные обследования: клинический анализ крови, биохимический анализ крови (общий белок, белковые фракции, С-реактивный белок, АЛТ, АСТ, ЛДГ, креатинин, электролиты: калий, натрий, хлор, кальций) и клинический анализ мочи - для выявления поражения внутренних органов и предупреждения осложнений.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Панариций: причины появления, симптомы, диагностика и способы лечения.
Определение
Панариций — острое гнойное воспаление тканей пальцев верхних и, реже, нижних конечностей. Заболевание считается одним из самых частых в гнойной хирургии и составляет до 46% случаев от всех обращений, потребовавших хирургического лечения в условиях поликлиники.
Причины возникновения панариция
Панариций может образоваться в результате видимой или незаметной микротравмы. В 33% случаев за развитие воспаления ответственны мелкие колотые раны и занозы, в 25% – ссадины и мелкие царапины. Причиной панариция могут стать травмы, полученные во время выполнения маникюра или инъекции, заусенцы, вросший ноготь (из-за особенностей его анатомического строения или неправильного подстригания).
Некоторые химические вещества, попадая на кожу пальцев, оказывают на нее токсическое воздействие, создавая условия для проникновения возбудителей инфекции. Через поврежденную кожу пальца проникают бактерии, которые и вызывают гнойно-воспалительный процесс, – чаще всего речь идет о золотистом стафилококке, реже – о стрептококке, кишечной палочке, протее. Микрофлора в гнойном очаге может быть представлена микробными ассоциациями из трех и более микроорганизмов.

К возникновению панариция предрасполагают сахарный диабет 2 типа, авитаминозы, нарушения кровообращения.
Классификация заболевания
Выделяют поверхностные и глубокие формы панариция.
- костный панариций (острый и хронический),
- сухожильный панариций,
- суставной панариций,
- костно-суставной панариций,
- пандактилит.
Симптомы панариция
Основным симптомом заболевания всегда является интенсивная пульсирующая боль. Иногда боль усиливается в ночные часы и лишает пациента сна, служит признаком необходимости срочного обращения за медицинской помощью и, возможно, проведения операции.
Гнойник может самопроизвольно вскрыться, в этом случае болевой синдром стихает, что создает ложное впечатление улучшения состояния.
Боль сопровождается отеком мягких тканей и покраснением, но при глубоких панарициях покраснение может отсутствовать или быть незначительным. По мере развития воспалительного процесса ограничивается движение в пальце, особенно при глубоких формах с поражением суставов или сухожилий. У пациента могут наблюдаться повышением температуры тела, слабость, недомогание.
Самой легкой формой заболевания считается кожный панариций. Гнойный очаг формируется в толще кожи, под эпидермисом, в то время как остальные ткани не поражены. Образующийся серозный, серозно-геморрагический или гнойный экссудат приводит к отслойке эпидермиса и формированию пузыря. Около 80% случаев кожного панариция регистрируются на ладонной поверхности пальцев.
Одна из самых частых форм заболевания – подкожный панариций, проявляющийся воспалительным процессом в подкожной жировой клетчатке. В 80-90% случаев процесс локализуется на ладонной поверхности дистальной фаланги, чаще I, II и III пальцев руки. Воспаление клетчатки вызывает отек, который сдавливает сосуды и вызывает сильные пульсирующие боли.
Пораженная фаланга становится красной, отечной, горячей. При этой форме температура может повышаться до 38оС.
При подногтевом панариции воспаление развивается под ногтевой пластиной в результате травмы или попадания занозы под ноготь. Пациент испытывает постоянную распирающую боль, усиливающуюся при надавливании на ноготь, палец отекает, становится горячим. Накапливающийся гнойный экссудат может отслоить ноготь. Возможно повышение температуры тела.
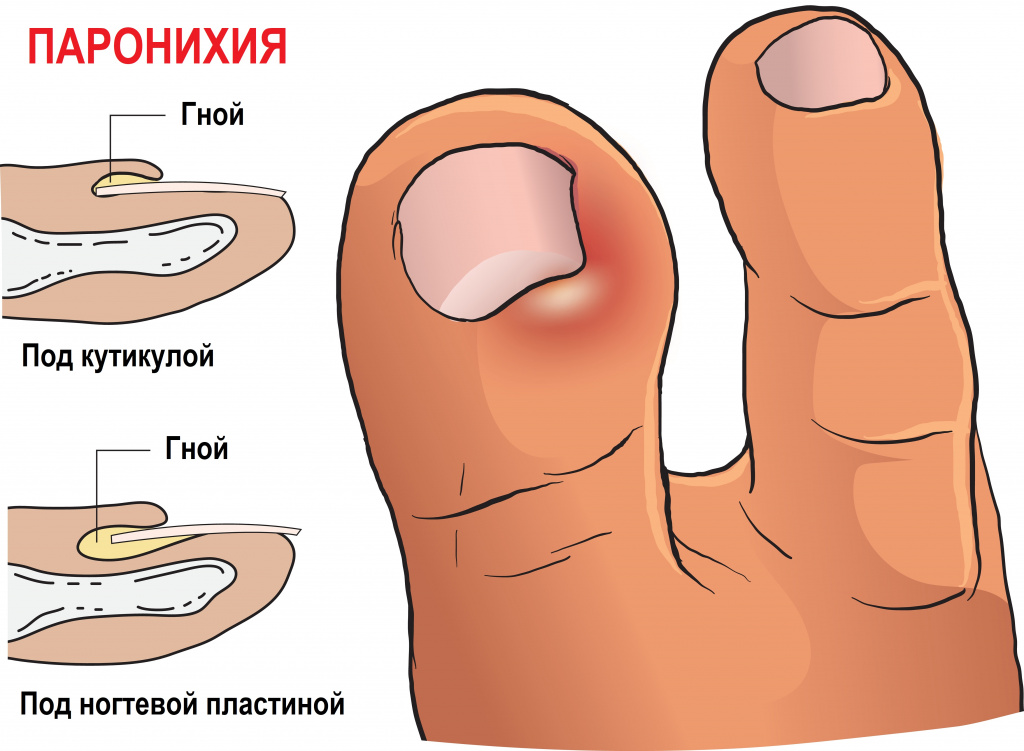
Паронихия – это воспаление околоногтевого валика, которое возникает при его повреждении. Валик становится отечным, гиперемированным, гной скапливается под ногтевым валиком и может просвечивать через кожу.
Сухожильный панариций (гнойный тендовагинит) представляет собой глубокую, тяжелую форму воспалительного процесса, который чаще всего развивается в результате позднего или неэффективного лечения подкожного панариция или как следствие травмы. При сухожильном панариции пациенты отмечают интенсивную дергающую и распирающую боль вдоль всего сухожилия, усиливающуюся при сгибании и разгибании пальца, пассивные движения сильно ограничены. Палец может находиться в вынужденном полусогнутом положении и отекать на всем протяжении, иногда воспаление переходит на кисть и предплечье.
Суставной панариций возникает как следствие прогрессирования подкожного и сухожильного панариция, а также в результате травмы тыльной стороны пальца с первичным повреждением капсулы межфалангового сустава. При суставном панариции воспаляются межфаланговые или пястно-фаланговые суставы, в которых накапливается воспалительный экссудат. В результате палец приобретает колбообразный или веретенообразный вид с максимальным объемом в области сустава. Кожа над суставом становится гладкой, блестящей и гиперемированной. Боль усиливается при попытке совершить любое движение. Длительное течение заболевания чревато разрушением суставных хрящей и распространением процесса на костную ткань.
Костный панариций – это воспалительный процесс, протекающий в костях пальцев. Он возникает в результате перехода инфекции с окружающих тканей на кость или как следствие обширной травмы. Для костного панариция характерна распирающая, пульсирующая боль. При локализации процесса на ногтевой фаланге возникает отек, а фаланга становится похожа на колбу. Кожа сильно гиперемирована, горячая. Появляются признаки общей интоксикации: повышение температуры, озноб, головная боль, слабость. Формирование гнойного свища свидетельствует о развитии хронического панариция.
Наиболее тяжелая гнойная патология пальца – пандактилит. Он характеризуется поражением всех анатомических структур пальца (кожи, клетчатки, сухожилий, костей и суставов) и распространяется минимум на две фаланги.
Пандактилит чаще всего рассматривается как следствие запоздалого/недостаточного лечения других форм панариция или как результат обширной травмы пальца. На всем протяжении воспаления наблюдается отек, палец резко утолщен, имеет багрово-синий цвет, очень болезненный, активные и пассивные движения невозможны. Часто образуются множественные свищи, из которых сочится гнойное отделяемое. Палец принимает вынужденное полусогнутое положение. Наблюдается общая интоксикация, регионарные лимфоузлы увеличены и болезненны. При этой форме очень высок риск потери фаланги или всего пальца.
Диагностика панариция
Диагноз панариция врач может установить на основании клинического осмотра. Рекомендованные обследования:
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Панариций – гнойное воспаление тканей пальца, которое в большинстве случаев требует хирургического вмешательства.
Провоцирующие факторы панариция

Развитию панариция способствуют такие предрасполагающие факторы, как:
- неправильная обработка повреждений пальцев или не несвоевременность ее проведения;
- использование не стерильных маникюрных инструментов;
- неправильное обрезание ногтевых пластин, при котором боковые края срезаются чрезмерно глубоко и коротко;
- ношение плохо вентилируемой, тесной обуви (при панариции пальца ноги);
- продолжительные мацерации кожи (изменения кожного покрова, вызванные воздействием воды).
Вероятные осложнения панариция
Осложнения панариция обусловлены последствиями перенесенной патологии и вероятностью распространение инфекции на здоровые ткани, находящиеся за пределами пораженного пальца. К их числу относятся:
- сепсис. Генерализация инфекционного процесса, обусловленная проникновением в кровяное русло патогенных микроорганизмов из первичного очага инфицирования и распространением их по всему организму. Патология представляет серьезную угрозу для жизни;
- флегмоны кисти. Гнойное воспаление тканей кисти (поверхностных или глубоких). Чаще всего распространение инфекции протекает под апоневрозом;
- тромбоз сосудов, тромбофлебитыи перифлебиты конечности;
- остеомиелит запястных и пястных костей;
- контрактура пальцев.
Показания к вскрытию
Раневые дефекты могут быть столь незначительными, что пациент не воспринимает их всерьез или даже вовсе не замечает. Тем не менее, этих микроповреждений достаточно для внедрения инфекции. Но даже в этих случаях панариций развивается далеко не у всех. Нужно чтобы инфекция преодолела тканевые барьеры, активизировалась и вызвала гнойное воспаление.
- иммунодефицит;
- сахарный диабет;
- авитаминозы;
- несоблюдение гигиены, грязные руки;
- чрезмерная потливость кистей;
- контакт кистей с влажной холодной средой;
- хроническая травматизация кистей в результате трения, вибрации.
- Серозно-инфильтративная или начальная. Протекает с неспецифическими признаками воспаления: болью, иногда зудом, покраснением и отеком кожи.
- Гнойно-некротическая или гнойная. Образуется гнойный очаг. Возможно ухудшением общего состояния со слабостью и лихорадкой.
Начальная фаза обратима, и позволяет обойтись консервативными мерами: примочками, мазями, ванночками, приемом обезболивающих и противовоспалительных средств. Вот только длится она недолго, иногда считанные часы, и быстро переходит в следующую гнойную фазу. В народе по этому поводу говорят: гной созрел. А если он созрел, его нужно вскрывать, и уже ванночки, примочки здесь неэффективны. Точно так же неэффективны многочисленные народные и псевдонародные средства. Есть гной – значит, должен быть разрез. В противном случае осложненные формы панариция не заставят себя ждать.
Подготовительные мероприятия
Специальной подготовки перед вскрытием панариция не требуется. Пациенту необходимо предварительно пройти ряд лабораторных и диагностических исследований. Речь идет об общих анализах мочи и крови, анализе крови на концентрацию глюкозы и рентгенографии кисти (в случае подозрения на глубокие формы панариция).
Вскрытие панариция

Панариций является одной из часто встречаемых патологий в гнойной хирургии, на долю которого приходится 46% случаев от общего числа обращений пациентов, которым потребовалось проведение оперативного вмешательства.
В подавляющем большинстве случаев (75%) возникновение панариция связано с травмами, полученными на производстве. Повышенная вероятность развития патологии отмечается у лиц, чья профессиональная или любительская деятельность связаны с обработкой различных поверхностей (в особенности металла или дерева). Часто заболевание диагностируется у рабочих рыборазделочных цехов и рыбаков. На бытовые травмы приходится 10% случаев, а на все прочие ситуации – 15%. Чаще всего панариций развивается у людей в возрасте 20-50 лет. Нередко заболевание возникает и у детей.
Методика
Неосложненный панариций вскрывают амбулаторно. Он проявляется несколькими формами. Поэтому техника вскрытия гнойных очагов при различных формах тоже будет разной:
Кожный панариций
Самая благоприятная форма, когда гной скапливается между поверхностными и глубокими слоями кожи, эпидермисом и дермой. В месте образования гноя эпидермис вскрывают ножницами, выпускают гной и накладывают асептическую повязку. Процедура безболезненна, и не требует анестезии. Рана эпителизируется, наложение швов не требуется.
Подкожный панариций
Здесь уже все сложнее, т.к. гнойный процесс распространяется на подкожную клетчатку, в которой формируются некротические изменения. Для эвакуации гноя делают разрезы, которые в зависимости от локализации очага могут быть парными боковыми, среднелатеральными, Т- или Г-образными.
Однако здесь недостаточно только лишь удалить гной, нужно иссечь некротизированные ткани. После удаления гноя и нежизнеспособных тканей рану промывают антисептиками и дренируют, но не ушивают. Вторичные швы накладывают уже после полного очищения раны и извлечения дренажей, в результате чего она заживает вторичным натяжением.
Процедура вскрытия в данном случае болезненна. Поэтому взрослым проводят проводниковую анестезию по Оберсту-Лукашевичу. Это разновидность местной анестезии, предназначенная для обезболивания вмешательств на пальце. Детей вводят в наркоз.
Околоногтевой панариций (паронихия)
Если гной расположен под эпидермисом, тактика такая же, как и при кожном панариции. Если гнойный процесс распространяется вглубь, под местной анестезией делают разрезы ногтевого валика, иссекают некротизированные ткани. При этом стараются не повредить матрикс, ростковую зону ногтя, т.к. это может повлечь деформацию, и даже полную утрату ногтевой пластинки. Образовавшуюся рану дренируют турундой, смоченной антисептиком, и фиксируют повязкой. Рана заживает вторичным натяжением.
Подногтевой панариций

Здесь образование гноя под ногтевой пластинкой сопровождается ее отслаиванием. В данном случае вскрывают гнойный очаг, иссекают пораженные участки ногтевого валика. При этом, как правило, возникает необходимость в частичном удалении, резекции ногтевой пластинки. А при распространенном процессе может потребоваться ее полное удаление. Обезболивание при подногтевом панариции – местная анестезия или наркоз.
Существует еще сухожильный, костный, костно-суставной панариций, а также пандактилия, тотальное гнойное поражение тканей пальца. Все эти формы следует рассматривать как осложнения, при которых необходима госпитализация в стационар.
Оперативное вмешательство здесь требует введения в наркоз. В зависимости от локализации и распространенности гнойных очагов рассекают и дренируют мягкие ткани, сухожильные влагалища, капсулы межфаланговых суставов, выскабливают участки некротизированных костей. Задача хирурга в данном случае заключается в том, чтобы максимально сохранить как рабочий орган не только палец, но и всю кисть. При пандактилите, скорее всего, палец спасти не удастся, и потребуется его удаление.
Панариций пальцев ног
Возникновения панариция на пальце ноги диагностируется гораздо реже, чем на кисти. В большинстве случаев поражению подвергается паронихий или же имеет место развитие подногтевого панариция. Патология возникает ввиду ношения тесной, неудобной обуви, провоцирующей потертости на коже, прокола острым предметом и в силу других причин. Лечение панариция пальцев ног идентично тому, что проводится при патологии на пальцах кисти.
Особенности ухода в реабилитационном периоде
В период реабилитации важно обеспечить покой больного пальца, беречь его от любого рода нагрузок и травмирования. После вскрытия панариция в послеоперационном периоде до полного заживления раны палец необходимо ежедневно обрабатывать ранозаживляющими и антисептическими лекарственными средствами. Выбор медикаментов зависит от особенностей проведенного вмешательства и тяжести общего состояния больного. Конкретные препараты назначает исключительно врач. Их применение обеспечивает быстрое заживление раневой области и предотвращает образование рубцов.

Недопустимо погружать раневую область в дезинфицирующие растворы (например, раствор калия перманганата). Такие мероприятия вызывают мацерацию кожи, что препятствует процессу заживления и создает благоприятные условия для вторичного инфицирования.
При необходимости, с целью подавления инфекции, специалист может назначить проведение антибактериальной терапии. Продолжительность курса устанавливается врачом с учетом состояния пациента и, как правило, составляет 5-10 дней. Прием антибиотиков показан при глубоких панарициях. При поверхностных поражениях обычно достаточно антисептической обработки раны.
В реабилитационном периоде определенную пользу несет прием медикаментов, улучшающих кровообращение в мелких сосудах (например, препарат Пентилин), а также иммуностимуляторы (Митилурацил). В процессе заживления раневой области (на 3-4 день после вмешательства) могут назначаться УВЧ и УФО, курс которых может включать в себя 3-7 процедур.
Когда заживает рана?
Заживление раны подразумевает полотно срастание краев раневой области при отсутствии воспалительного процесса. Продолжительность заживления находится в зависимости от множества факторов: особенности организма, тяжесть поражения по поводу которого проводилось вмешательство, наличие хронических, сопутствующих патологий, возраст пациента, вторичное инфицирование раны. В случае неосложненного течения, заживление раневой области происходит в среднем в пределах 10-14 суток.
Дифференциальная диагностика
Панариций по своим внешним проявлениям дифференцирует с рядом заболеваний. Так, патология имеет определенные сходства с рожей, артритом, эризипелоидом, лимфангоитом. Их объединяют такие общие симптомы, как болевые ощущения, припухлость, покраснение, ограничение движений. В этой связи для постановки точного диагноза необходимо проведение ряда обследований.
Профилактические мероприятия
Любые микротравмы на пальцах требуют проведения необходимого лечения, направленного на предотвращение развития инфекционного процесса. Даже самая незначительная рана должна быть своевременно обработана и на время защищена бактерицидным пластырем. Кроме того, необходимо:
Читайте также:

