Подкожные импланты при климаксе
Обновлено: 18.04.2024
Современная контрацепция неустанно развивается, применяя новейшие технологии в разработке препаратов для предохранения от нежелательной беременности. В клинике «САНМЕДЭКСПЕРТ» можно установить подкожный контрацептивный имплант – современное контрацептивное средство, обеспечивающее надежный эффект в течение 3-5 лет.
Имплант представляет собой совсем небольшую силиконовую капсулу с содержанием гестагенов и этоногестрела, микродозы которых высвобождаются постепенно. Действие его аналогично комбинированным оральным контрацептивам: происходит угнетение естественной функции овуляции, а также изменение вязкости цервикальной слизи, что препятствует проникновению сперматозоидов. Все эти изменения являются обратимыми, поэтому женщина может в любой момент извлечь капсулу и планировать зачатие.
Показания и подготовка к введению импланта
Основное показание для введения импланта – нежелание женщины в настоящий момент беременеть. Также его использование может быть показано в поздний репродуктивный период, при наличии противопоказаний для приема КОК с содержанием эстрогенов, в комплексе с лечением некоторых гормонозависимых заболеваний.
Пред тем как ввести имплант, врач назначает обследование, которое включает в себя:
- анализы для исключения беременности;
- тесты на исключение индивидуальной непереносимости компонентов препарата; ;
- исследование мазка отделяемого из влагалища;
- исключение других возможных противопоказаний.
Введением импланта с соблюдением правил антисептики должен заниматься только врач в клинике. Процедуру назначают на определенный день менструального цикла. После родов или медицинского аборта устанавливать контрацептив можно через шесть-восемь недель. Имплант вводится в подкожно-жировую клетчатку через небольшой надрез или прокол. Место введения – внутренняя сторона плеча. Контрацептивный эффект препарата начинается практически сразу после введения.
Противозачаточный имплант «Импланон»
Подкожный имплант «Импланон» – одно из новшеств современной контрацепции. В клинике «САНМЕДЭКСПЕРТ» установить его можно быстро и практически безболезненно. Процедуру осуществляет сертифицированный врач-гинеколог. Препарат «Импланон» содержит прогестаген. Противозачаточный эффект его длится 3 года. Сам имплант представляет собой гибкий стержень совсем маленького размера, который устанавливается подкожно через прокол, выполняемый с помощью особого аппликатора. Процедура проводится под местным обезболиванием.
Имплант «Импланон» считается одним из самых безопасных противозачаточных средств за счет микродозы содержащихся в нем гормонов, отсутствия эстрогенов и побочных эффектов, таких как увеличение массы тела и чрезмерный рост волос на лице и теле. Еще одно преимущество этого метода контрацепции состоит в том, что препарат попадает сразу в кровоток, минуя пищеварительный тракт. Использование «Импланона» не противопоказано после родов в период лактации, при наличии заболеваний сердечно-сосудистой системы, варикозного расширения вен, курении.
Извлечь «Импланон» можно в любое время по желанию пациентки. После удаления контрацептива восстановление гормонального фона происходит в течение нескольких суток, а восстановление процесса овуляции на протяжении ближайших трех месяцев. Новый имплант может быть установлен сразу же.
Важная информация о противозачаточных имплантах:
- эффективность противозачаточных имплантов достигает 99%;
- импланты имеют длительный срок действия – от трех до пяти лет;
- после извлечения противозачаточного импланта репродуктивные функции организма женщины восстанавливаются практически сразу;
- после установки импланта возможно появление изменений менструального цикла. Менструации могут стать нерегулярными, менее или более обильными. У некоторых женщин в течение нескольких месяцев наблюдается аменорея;
- некоторые медикаментозные препараты могут снизить эффективность импланта, поэтому если вы принимаете какие-то лекарства, обязательно скажите об этом врачу;
- противозачаточный имплант не может защитить от заболеваний, передающихся половым путем.
Популярные вопросы
Обязательно ли обращаться к врачу для установки противозачаточного импланта?
Ответ: Установка импланта должна выполняться только специалистом, прошедшим соответствующую подготовку.
Какова эффективность противозачаточных имплантов?
Ответ: Подкожные противозачаточные импланты сегодня считаются одним из самых действенных контрацептивных средств с эффективностью 99%.
Какие есть противопоказания к применению имплантов?
Ответ: Противопоказания для установки противозачаточного имланта могут быть абсолютными и относительными. Имплант категорически не может быть установлен при:
- злокачественных опухолях любой локализации;
- органических заболеваниях сердца и сосудов, почек, печени;
- острых патологиях желчевыводящей системы;
- эпилепсии;
- глаукоме;
- выраженном ожирении;
- нарушениях менструации неустановленной причины.
К относительным противопоказаниям относят хронические патологии желчевыводящих путей, печени, почек, артериальную гипертонию, сахарный диабет, частые головные боли.
Когда следует извлекать имплант?
Ответ: Извлекать имплант необходимо по истечении срока его действия или раньше по вашему желанию. Срочное удаление препарата требуется при возникновении острых нарушений зрения, появлении признаках тромбофлебита, а также при подготовке к плановым хирургическим вмешательствам (за несколько недель до операции).
Существуют ли лекарства, снижающие эффективность противозачаточного импланта?
Ответ: Эффективность противозачаточного импланта снижается при приеме:
Импланон НКСТ (Nexplanon - англ.) - это форма контроля над рождаемостью, гормональное противозачаточное средство субдермального ношения, которая вводится посредством специального устройства под кожу плева с внутренней стороны. Этот небольшой пластиковый, рентген-контрастный стержень содержит гормон, который постепенно высвобождается и поступает в кровь в течение трех лет.
Факты про подкожный контрацептив Импланон
Как и другие виды гормональных контрацептивов, действие Импланона направлено на предотвращение овуляции - высвобождения яйцеклетки из яичника. Вызывая изменения в слизи шейки матки и слизистой оболочке матки, имплант создает неблагоприятную среду, в которой сперматозоидам труднее достичь матки, а оплодотворенной яйцеклетке - имплантироваться в толщу эндометрия.
Очевидные плюсы:
☛ Эффективность Импланона более 99%,
☛ До 3 лет непрерывной профилактики беременности,
☛ Если ваши планы меняются, это обратимо.
Противопоказания
- Беременность или подозрение на нее
- Не диагностированные или нелеченные вагинальные кровотечения
- Болезнь печени или рак
- Ишемическая болезнь сердца
- Гипертоническая болезнь
- Рак молочной железы,
- Онкология влагалища, шейки или матки
- Регулярные мигрени
- Курящие женщины старше 35 лет
- Инсульт и тромбоз в прошлом
- Прием некоторых лекарств от гепатита С
Установка Импланона
Запланируйте введение устройства Импланон в определенное время вашего менструального цикла (например, в течение первых 5 дней от его начала). Если имплант установлен после пятого дня менструации, вам следует использовать дополнительный метод контрацепции (например, презерватив) в течение последующих 7 дней после введения.
Если у вас после установки Импланона возникли какие-либо из следующих симптомов, немедленно свяжитесь с врачом:
- Признаки закупорки сосуда тромбом
- Симптомы сердечного приступа
- Признаки инсульта
- Повышенное кровяное давление
- Опухоль молочной железы
- Симптомы депрессии, включая бессонницу, истощение, перепады настроения и слабость
- Отеки на руках, лодыжках или ногах
- Сильные судороги или боль в области таза
- Тепло, покраснение, припухлость в месте введения импланта
- Желтушность кожных покровов
Побочные эффекты
Решив поставить Implanon, женщине надо быть готовой к увеличению риска развития тромбов, инсульта или сердечного приступа. Уровни риска самые высокие в течение первого года использования устройства. Контрацептив Импланон требует осторожности, если вы страдаете от сахарного диабета, высокого уровня холестерина, повышенного кровяного давления или имеете избыточный вес.
Курение при приеме любых противозачаточных препаратов, и подкожные импланты не исключение, особенно у женщин старше 35 лет, увеличивает вероятность развития дополнительных осложнений, включая тромбозы и тромбоэмболии вен, ишемические инсульты или приступы стенокардии (ИБС). Если вам больше 35 лет, вы должны отказаться от курения табака, если используете имплантат Импланон.
Отзывы про Импланон
Как гормональный подкожный имплант для контроля рождаемости, Импланон содержит только гормон прогестерон, что дает возможность женщинам с определенными заболеваниями иметь доступ к эффективному методу контрацепции. В отзывах об Импланоне пациентки отмечают такие преимущества:
- Возможность длительного использования (3 года);
- Не нужно беспокоиться пропущенной противозачаточной таблетке;
- Менструальные боли значительно становятся меньше;
- Примерно 30% женщин отмечали исчезновения месячных в после 10-12 месяцев ношения.
Удаление Импланона
Обученный врач гинеколог может удалить NEXPLANON / IMPLANON в любое время в течение 3-х летнего периода его использования. Удаление Импланона включает в себя небольшую хирургическую процедуру, при которой специалист под местным обезболиванием делает небольшой разрез на руке, где находится устройство.
Цена на Импланон
Стоимость услуг клиники по установке и удалению подкожного импланта с 05.06.2022.
Гормональный (содержащий прогестаген) подкожный имплантат относится к методам длительной обратимой контрацепции. Импланон® - это длительно действующий контрацептив, который эффективен в течение 3-х лет и не требует ежедневного, еженедельного или ежемесячного приема. Таким образом, женщинам не нужно каждый день помнить о необходимости принимать таблетки.
Импланон® идеально подходит для женщин, которые:
• Заняты своей карьерой или учебой и не планируют беременность в ближайшие несколько лет
• Находятся в зоне большого риска нежелательной беременности
• Не могут принимать эстрогены (при наличии противопоказаний)
• Находятся в послеродовом периоде ( в т.ч. кормящие грудью)
• Имели негативный опыт приема КОК (таблеток)
• Ищут обратимую альтернативу стерилизации
Импланон® обладает множеством преимуществ и подходит широкому кругу женщин в течение всего детородного периода жизни. Импланон® - это выбор более 6 миллионов женщин во всем мире с 2008 года.
Импланон® - это:
• Контрацептив с эффективностью выше 99,9%
• Является быстрообратимым методом контрацепции, гарантирующим женщинам быстрое восстановление фертильности
• Может быть установлен на срок до 3х лет
Импланон® обеспечивает контрацептивную защиту в течение 3 лет благодаря своему активному компоненту этоногестрелу (ЭНГ). ЭНГ является активным метаболитом прогестагена третьего поколения - дезогестрела. Этот гормон также входит в состав орального контрацептива Чарозетта® производства компании MSD, не содержащего эстрогены.
Каждый Импланон®состоит из2:
• Сердцевины, содержащей 68 мг кристаллического ЭНГ, диспергированного в матриксе сополимера этиленвинилацетата.
• Мембраны (или оболочки) из этиленвинилацетата толщиной 0,06 мм, которая контролирует скорость высвобождения ЭНГ.
Механизм действия
Импланон® предотвращает беременность, благодаря действию активного ингредиента, ЭНГ, который ингибирует овуляцию, подавляя выброс лютеинизирующего гормона (ЛГ) в середине цикла. ЭНГ также повышает вязкость цервикальной слизи, препятствуя продвижению сперматозоидов к яйцеклетке (оплодотворению).
Кроме того, ЭНГ может подавлять пролиферацию эндометрия,7 затрудняя имплантацию оплодотворенной яйцеклетки в слизистую матки.
* Подавление овуляции
* Атрофия эндометрия
* Воздействие на миграцию сперматозоидов – сгущение цервикальной слизи
Использование Импланона
Импланон® является контрацептивом длительного действия. Одностержневой имплантат устанавливается подкожно и может быть оставлен в месте введения на период до 3-х лет. Установку или извлечение имплантата рекомендуется производить только специалисту (врачу), знакомому с процедурами установки и извлечения. При необходимости, имплантат возможно удалить раньше.
Часто задаваемые вопросы
Когда возможно введение Импланона после родов или искусственного аборта?
Импланон® может быть введён непосредственно в день аборта.
После родов введение Импланона® возможно через 6-8 недель.
Можно ли увидеть или ощутить имплантат после введения?
После установки Импланона® пациентка недолжна замечать присутствие имплантата. Возможно, она будет слегка ощущать имплантат под кожей при мягкой пальпации (прикасаясь пальцами к области размещения имплантата).
Кроме того, в связи с тем, что Импланон НКСТ® является рентгеноконтрастным, его можно увидеть при помощи рентгеновских лучей, ультразвука, компьютерной томографии (КТ) и магнитно-резонансного исследования (МРТ) - рентгеновские лучи и КТ являются новейшими методами, использующимися для уточнения локализации имплантата.
Можно ли считать Импланон® правильным выбором?
Импланон подходит для разных женщин, если их не смущает присутствие имплантата под кожей в течение 3 лет. Основное преимущество Импланона® перед КОК заключается в отсутствии необходимости ежедневного самоконтроля. После установки имплантат эффективен в течение 3 лет и не требует ежедневного, еженедельного, ежемесячного или ежеквартального применения.
Что такое 3 года предохранения от нежелательной беременности:
1095 таблеток
до 1095 таблеток за 3 года, которые необходимо принимать ежедневно в одно и то же время
Импланон
1 имплантат на 3 года, не требующий участия пользователя
Импланон® подходит широкому кругу женщин, за исключением женщин, у которых есть противопоказание к использованию прогестагенной контрацепции согласно критериям ВОЗ:
• Тромбоз в настоящее время (венозный и артериальный)
• Гормонзависимые злокачественные новообразования (т.е. чувствительные к половым гормонам, например, рак молочной железы в настоящее время)
• Тяжелая печеночная патология или с указанием в анамнезе на таковую, до тех пор, пока показатели печёночных функций не нормализуются
• Недиагностированные вагинальные кровотечения
• Гиперчувствительность к активному веществу или к какому-либо из вспомогательных веществ, содержащихся в Импланоне®
Можно ли назначать Импланон® пациентам с повышенным весом?
Проводившееся в 2005 году исследование (Flores) показало, что при использовании Импланона® женщинами с повышенным весом процент наступления беременностей не возрастал. Среди 417 женщин с массой тела более 70 кг (максимальный вес 117,5 кг)в исследовании Flores беременности не наблюдались.8Клинический опыт применения Импланона® у женщин с повышенным весом на третьем году использования ограничен. Поэтому нельзя исключить вероятность того, что контрацептивный эффект у этих женщин в течение 3-го года использования может быть ниже, чем у женщин с нормальным весом. Следовательно, врач может рассматривать возможность более раннего замещения имплантата у женщин с повышенным весом (т.е. после 2-х лет применения).
Нарушается ли менструальный цикл при использовании Импланона®?
С большой долей вероятности характер менструальных кровотечений у женщин изменяется, при этом характер изменений является непредсказуемым. Возможно появление ациклических кровотечений (выделения отсутствуют, либо становятся более частыми, более редкими или постоянными) и изменение интенсивности кровотечений (скудные или обильные) или их продолжительности. Однако у многих женщин по картине кровотечений, наблюдаемой в течение первых 3-хмесяцев, можно в общих чертах судить о характере менструального цикла в дальнейшем.
Насколько эффективен Импланон®? (Эффективность и фармакодинамика)
Импланон® является надежным контрацептивом, гарантирующим эффективность выше 99,9% в течение 3-х лет.
Каковы шансы забеременеть во время использования Импланона®?
Исследование Flores и соавт., в котором участвовали 417 женщин, показало, что Импланон® является высокоэффективным методом контрацепции. Его эффективность напротяжении трёхлетнего периода превысила 99,9%. Период наблюдения составлял в сложности более 950 пациенто-лет (27,5 месяца на каждую женщину), и в течение этого времени индекс Перля для Импланона® был равен 0 – не наступило ни одной беременности.
Что следует ожидать пациенту, использующему Импланон®? (Переносимость и безопасность)
Импланон® хорошо переносится большинством женщин. Наиболее частой причиной, вынуждающей женщин прекратить использование Импланона®, являются нарушения менструального цикла.
Какие побочные эффекты могут возникнуть при применении Импланона®?
Как уже сказано выше, исследования по Импланону® подтвердили развитие изменений картины менструальных кровотечений в течение первых 3-х месяцев. В дальнейшем отмечалась тенденция к стабилизации характера кровотечений; к концу исследования у большинства женщин (66%) цикл нормализовался. В связи с тем, что Импланон® содержит только прогестаген, он не вызывает эстроген-индуцируемую пролиферацию эндометрия, и, возможно, снижает болезненность менструаций (дисменорея). По данным Mansourи соавт., 77% женщин с дисменореей сообщали об исчезновении симптомов на фоне применения Импланона®. Кроме того, исследование показало, что у женщин с неблагоприятной картиной кровотечений шанс улучшения составляет 50 %.
Заключение
Импланон® был разработан для контрацепции длительного действия. Опыт клинического применения показал, что Импланон® является высокоэффективным, безопасным и приемлемым методом контрацепции. Наиболее значимый нежелательный эффект Импланона – прогестиновый контроль цикла. Исследования показали, что консультирование и использование менструального дневника для регистрации дней кровотечений помогают улучшить восприятие пациентками прогестинового цикла.
Импланон® - это 3 года практически 100% контрацептивного эффекта:
• Длительно действующий контрацептив, не требующий ежедневного, еженедельного или ежемесячного приема
• Действие быстро обратимо, если женщина захочет забеременеть
• Высокая эффективность – индекс Перля 0,05
• Отсутствие эстрогенов,
• Хорошая переносимость,
• Возможность использования у нерожавших женщин
• Незаметен: можно ощутить, но нельзя увидеть
• Простая и быстрая установка и удаление
У каждой женщины свой средний возраст прихода менопаузы. Изменения, происходящие в этот период, включая перемены в сексуальном самочувствии, обычно вызваны сочетанием менопаузы и старения, а также типичными стрессами и потребностями, характерными для этого периода. Вопросами лечения симптомов менопаузы занимаются врачи гинекологи-эндокринологи.
Что такое менопауза
Это не болезнь. Менопауза - это нормальное естественное явление, определяемое как заключительный менструальный цикл, и обычно подтверждается, когда женщина пропускает месячные в течение 12 месяцев подряд (при отсутствии других очевидных причин). Менопауза связана со снижением функции яичников из-за старения, что приводит к снижению уровня эстрогена и других гормонов. Это знаменует окончательный конец период фертильности, т.е. способности к вопроизводству потомства. Для многих это оптимальное время, чтобы пересмотреть свое здоровье.
Прежде чем мы начнем рассматривать изменения, происходящие у женщин в менопаузальный период, которые иногда могут нанести ущерб самочувствию и сексуальной жизни пациенток, давайте определим несколько терминов:
✔ Менопауза - это последняя менструация, которая подтверждается через 12 месяцев подряд безменструального периода или когда у женщины удалены или необратимо повреждены оба яичника. Когда менопауза возникает естественным путем (а не в результате хирургического вмешательства или другого медицинского воздействия), это называется «естественной менопаузой».
Возраст менопаузы у большинства женщин естественно наступает от 40 до 57 лет; средний возраст наступления менопаузы у женщины в цивилизованном мире - 49-51 год.
✔ Перименопауза - это переходный период непосредственно перед естественной менопаузой, когда начинаются специфические изменения, и включает 12 месяцев после нее (также называемый «переходным периодом менопаузы»). На этом этапе ваше тело начнет давать полезные физические подсказки о начале процесса менопаузы. И до последней менструации могут пройти годы - перименопауза может длиться 5-6 лет и более.
✔ Постменопауза - это все годы после наступления менопаузы.
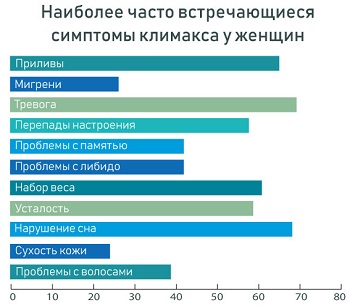
Симптомы менопаузы
Перепады настроения, кратковременная потеря памяти и трудности с правильным мышлением - частые жалобы женщин среднего возраста. Однако, хотя многие из этих симптомов связаны с менопаузой, необходимо учитывать и другие факторы.
Физические признаки менопаузы - симптомы, также называемые перименопаузальными изменениями, обычно проявляются у женщин в возрасте 45-47-48 лет, но могут начаться раньше. Однако многие женщины, у которых наступает естественная менопауза, не сообщают о физических изменениях во время перименопаузы, за исключением нерегулярных менструальных периодов, которые в конечном итоге прекращаются по достижении менопаузы. У других женщин нерегулярные месячные периода перименопаузы сопровождаются такими признаками как приливами, нарушениями сна и / или сухостью и атрофией слизистой влагалища.
Многие из этих изменений вызваны не только менопаузой; большинство из этих симптомов возникает в результате сочетания менопаузы и старения, а некоторые - только из-за старения организма. Эти и другие изменения среднего возраста, могут повлиять на вашу сексуальную жизнь и сексуальную функцию, иногда причиняя страдания и неудобства вам и вашему партнеру.
Некоторые женщины считают, что небольшое истончение волос или увеличение талии - верный признак того, что наступила менопауза, но часто это не так. Несмотря на мифы об обратном, многие из обсуждаемых здесь симптомов вызваны не только менопаузой; большинство из них возникает в результате сочетания менопаузы и старения. Имейте в виду, что точный вклад каждого фактора до конца не изучен.
Основные симптомы менопаузы у женщин:
- Вагинальный дискомфорт;
- Боль в вульве или тазе;
- Недержание мочи (непроизвольная потеря);
- Приливы, жар, потливость;
- Проблемы со здоровьем сердца;
- Депрессия, перепады настроения, беспокойство;
- Проблемы со сном, засыпанием;
- Стресс, переутомление, отсутствие уединения;
- Плохая самооценка, изменения либидо;
- Проблемы в отношениях.
Индуцированная менопауза
Это относится к менструальным периодам, которые прекращаются после хирургического удаления яичников, химиотерапии или радиационного поражения, или из-за использования других лекарств для преднамеренного стимулирования менопаузы в рамках лечения определенных заболеваний. Женщины, у которых наступила искусственно индуцированная менопауза, испытывают приливы жара, сухость влагалища, проблемы со сном и другие симптомы менопаузы, но без постепенного наступления естественных изменений в органах и системах организма.
Тест на менопаузу
Как узнать, приближается ли менопауза к вам или она уже прошла? Есть ли простой гормональный тест?
Во время перименопаузы гормональные тесты обычно бесполезны, потому что уровень гормонов меняется на протяжении менструального цикла. Иногда тест на определение менопаузы проводится для проверки уровня определенных гормонов, особенно для оценки проблем с фертильностью или когда менструация прекращается в раннем возрасте. Это может помочь женщинам принять решение о начале или корректировке заместительной гормональной терапии. Некоторым пациенткам имеет смысл проверить другие причины симптомов, которые могут имитировать приближение к менопаузе, например, заболевания щитовидной железы.
Анализы на менопаузу
Иногда для подтверждения менопаузы измеряют уровень фолликулостимулирующего гормона (ФСГ) в анализе крови на гормоны. Когда у женщины уровень ФСГ в крови постоянно повышается до 30 мМЕ/мл. или выше и у нее не было менструаций в течение года, общепринято считать, что она достигла возраста менопаузы.
Одного повышенного уровня ФСГ недостаточно для подтверждения менопаузы. Что еще более важно, низкий уровень ФСГ у женщины, у которой случаются приливы и меняются менструации, не исключает вероятность того, что она все еще находится в перименопаузе. Кроме того, если женщина принимает определенные гормональные препараты (например, противозачаточные таблетки), тест на менопаузу (анализ ФСГ) недействителен. Часто рекламируются безрецептурные анализы мочи при менопаузе, которые измеряют уровень ФСГ, но они дороги и неинформативны по тем же причинам, о которых говорилось выше.
Лечение менопаузы у женщин
Приглашаем обратиться за обследованием и лечением менопаузы к специалистам нашей клиники в Москве! Принятие соответствующих стратегий может помочь вам добиться более счастливого и здорового будущего. Лучшие гинекологи-эндокринологи (смотрите полный перечень врачей, специализирующихся по данной тематике, на этой странице) проведут необходимое обследование, возьмут анализы и порекомендуют эффективную терапию. В ряде случаев может быть предложено лечение без гормонов вспомогательными и так называемыми народными средствами, детали - на индивидуальной консультации на приеме у доктора.

По статистике, гормоны после менопаузы принимают 55% женщин в Англии, 25% Германии, 12% во Франции и… менее 1% в России. Наши женщины боятся препаратов МГТ, которые идентичны их собственным гормонам, называют их «химией», однако гораздо более спокойно принимают гормональные контрацептивы, которые могут принести гораздо больше неприятностей. Женское население оставляет миллионы в косметологических клиниках, забывая о том, что вовремя начатая МГТ не только спасет их от сердечно-сосудистых заболеваний, но и поможет сохранить внешний вид.
Почему же процент женщин, принимающих МГТ, остается невысоким?
Крупное американское исследование WHI (Women’s Health Initiative, 2002 г.) вызвало драматический период в судьбе менопаузальной гормонзаместительной терапии, что способствовало резкому сокращению МГТ в большинстве стран мира, появлению страхов и сомнений в отношении пользы и рисков.
Преждевременное завершение части исследования по менопаузальной гормонзаместительной терапии (МГТ) привлекло к себе всеобщее внимание. Как женщины, так и врачи чувствовали себя обманутыми, так как терапия, которая до этого считалась полезной для здоровья в долгосрочной перспективе, теперь оказалась опасной. Отличающийся от фактического изложения пресс-релиз предварительной работы прогремел в СМИ за неделю до того, как сама статья стала доступна для большинства читателей. Сообщалось, что исследование было остановлено в связи с повышенным риском развития рака молочной железы, связанным с заместительной гормональной терапией. На самом деле, в скорректированном анализе связь МГТ и рака молочной железы не была статистически значима!
Последующий углубленный анализ результатов WHI показал, что МГТ характеризуется благоприятным профилем пользы/риска у более молодых женщин, которые начинают терапию в близкие к менопаузе сроки. Эти результаты характеризовались сходным защитным воздействием терапии в отношении ИБС и снижения общей смертности, которые были продемонстрированы ранее в крупномасштабных наблюдательных исследованиях с участием относительно молодых женщин. После WHI широкое распространение получила так называемая временная гипотеза или гипотеза «окна терапевтических возможностей», согласно которой существует различное влияние МГТ на атеросклероз и связанные с ним клинические события в зависимости от возраста женщины и времени начала использования МГТ по отношению к моменту наступления менопаузы.
Основными недостатки данного исследования являлись:
- Средний возраст участниц исследования — 63 года. Тогда как окончание менструации обычно отмечается в 50 лет, то есть позднее начало терапии.
- Выбор не естественных для человека конъюгированных эстрогенов (конъюгированные эстрогены не содержат эстрогенов человека, так как их получают из мочи жеребых кобыл, и их эффекты немного отличаются от натуральных).
- Выбор в качестве прогестагена — медроксипрогестерона ацетата (эффекты данного препарата отличаются от эффектов натурального прогестагена, а идеальный прогестаген, добавляемый к принимаемым в климактерии эстрогенам, должен противостоять лишь нежелательным эффектам эстрогена на эндометрий, причем в минимальной дозе).
- Высокие дозы эстрогенов и прогестагенов (в настоящее время действует принцип минимально-эффективной дозировки).
- Неточная интерпретация данных исследования.
Что же происходит с женским организмом в 45-55 лет?

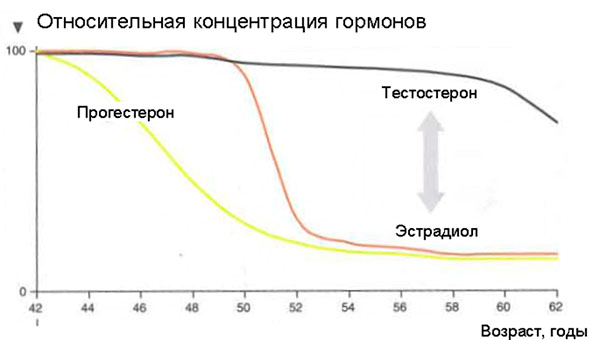
Эстрадиол — основной гормон, отвечающий за симптомы менопаузы. Еще до наступления менопаузы отмечается постепенное уменьшение частоты овуляторных циклов, когда количество эстрогенов еще в пределах нормальных значений, но прогестерона уже не хватает. Это состояние не вызывает климактерических симптомов. При быстром снижении концентрации эстрадиола проявляются все вазомоторные симптомы и наступает менопауза. Снижение уровня тестостерона происходит медленно и длительное время себя никак не проявляет.
Что будет если МГТ не проводить?
А зачем нужно так «рисковать» и принимать «страшные» гормональные препараты при наступлении менопаузы? Ведь это естественный процесс, может, пусть все идет, как заведено природой? — Но тогда мы неизбежно столкнемся с заболеваниями, которые также предопределены природой.
Сначала появляются ранние симптомы:
- вазомоторные – приливы, повышенная потливость;
- психологические – депрессивные симптомы, раздражительность, возбудимость, расстройство сна, слабость, ухудшение памяти и снижении концентрации внимания;
- общие физические – слабость, головные боли, мышечно-суставные боли, «ползание» мурашек на коже;
- урогенитальные и сексуальные – зуд, жжение, сухость, диспареуния, нарушение мочеиспускания;
- влияние эстрогенов на кожу – 30% коллагена теряется в первые 5 лет после менопаузы, начинается выпадение волос.
Через некоторое время появятся и поздние нарушения, связанные с длительным дефицитом половых гормонов:
- метаболические – центральное, абдоминальное отложение жира (ожирение), инсулинрезистентность и риск сахарного диабета 2 типа;
- сердечно-сосудистые – дисфункция эндотелия, повышение общего холестерина, триглицеридов, ЛПНП-ХС и снижение ЛПВП-ХС (инфаркты и инсульты);
- скелетно-мышечные – ускорение потери костной ткани (остеопения, остеопороз), повышен риск переломов, саркопения (уменьшение мышечной ткани);
- урогенитальные симптомы – атрофический вульвовагинит, учащенное мочеиспускание, циститы, недержание мочи, дизурия.
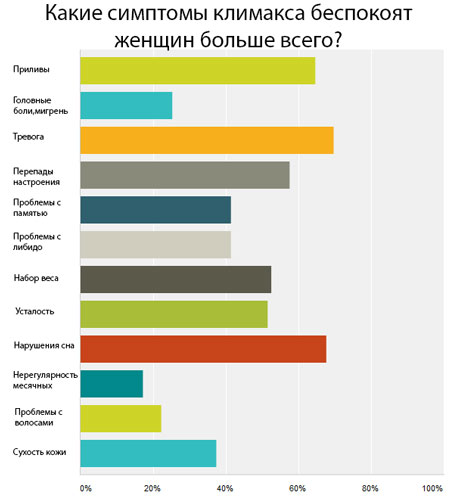
Еще раз хочется обратить внимание – несмотря на то, что большинство женщин обращается к гормональной терапии из-за вазомоторных симптомов (приливы, потливость), тревожности и нарушений сна, намного важнее предотвратить раннее развитие сердечно-сосудистых заболеваний, ожирения и остеопороза!
Какое обследование проводится перед МГТ
Перед назначением менопаузальной гормональной терапии необходимо обследование (впрочем, которое необходимо проводить хотя бы раз в год и без терапии всем сознательным женщинам старше 45 лет).
Обязательные обследования:
- уточнение личного и семейного анамнеза: гистер- или овариэктомия, раки репродуктивных органов, тромбозы, остеопороз/переломы, сердечно-сосудистые заболевания, заболевания ЖКТ, диабет, деменция, заболевания щитовидной железы, курение/алкоголизм, питание, физические нагрузки;
- общее обследование: индекс массы тела, артериальное давление, клинический анализ крови, биохимический анализ крови, липидограмма;
- гинекологическое исследование: онкоцитология (РАР_тест), УЗИ органов малого таза на 5-7 день менструального цикла либо в любой день при отсутствии менструаций (при толщине эндометрия до 4 мм МГТ не противопоказана, до 7 мм – прогестагены 12-14 дней и контроль УЗИ на 5-й день «менструации»; > 7 мм – гистероскопия и диагностическое выскабливание);
- обследование молочных желез – маммография на 5-10 день менструального цикла либо в любой день при отсутствии менструаций (после 40 лет ежегодная);
- гормональное обследование: ТТГ.
Дополнительные обследования (при соответствующих данных анамнеза):
- УЗИ печени;
- кровь на тромбофилические мутации;
- гемостазиограмма +Д-димер;
- денситометрия поясничного отдела позвоночника и шейки бедра;
- колоноскопия;
- гормоны на 2-3 день менструального цикла (прогестерон на 20 день), ФСГ, Е2, Пролактин, АМГ, ингибин В;
- витамин D, кальций;
Когда пора начинать менопаузальную гормональную терапию?
Как только появится дефицит! Потому что каждый день, прожитый без гормонов, наносит необратимый удар. Атеросклероз, который запустился, уже не остановить. МГТ, назначенная с опозданием, замедлит прогрессию, но она не гарантирует избавления от болезни. Чтобы не упустить момент, надо пройти тест на определение не только овуляции, но и фолликулостимулирующего гормона (ФСГ), который вырабатывается в гипофизе. Когда у женщины снижаются эстрогены, она еще может менструировать, но это не означает, что у нее достаточное количество гормонов. Поэтому Международное общество по менопаузе рекомендует женщинам, начиная с 35 лет, определять уровень фолликулостимулирующего гормона. И, когда он повышается больше 25 мЕд/л и/или появляются нарушения цикла – пора начинать МГТ.
Но проблема в том, что диапазон нормы ФСГ огромен, и для каждой женщины уровень свой. В идеале нужно сдать анализы крови на гормоны в период максимального расцвета – с 19 до 23 лет. Это и будет вашей индивидуальной идеальной нормой. А начиная с 45 лет ежегодно сверять с ней результаты. Но даже если вы впервые слышите о ФСГ – лучше поздно, чем никогда: в 30, 35, 40 лет имеет смысл выяснить свой гормональный статус, чтобы ближе к критическому возрасту было, на что ориентироваться.
Как самостоятельно понять, что пришло время МГТ?
Уровень эстрогенов снизился, если:
- сбился цикл;
- определение кислотности (pH) влагалища (норма 3,8 – 4,4, при менопаузе выше 5-6);
- появились папилломы;
- кожа и слизистые оболочки сухие;
- поднимается давление;
- уменьшилось сексуальное влечение;
- пропала уверенность в себе;
- лишний вес не поддается диетам;
- внутренняя сторона плеч стала дряблой;
- привычные физические нагрузки кажутся слишком тяжелыми.
Препаратов огромное количество, какие из них наиболее безопасны?
Действует принцип «минимальности» и «натуральности»!
Для менопаузальной гормональной терапии применяются различные препараты, которые могут быть разделены на несколько групп:
- эстроген-гестагенные комбинации (их существует очень большое количество, это основная группа препаратов для МГТ);
- эстрогены (монотерапия), применяются исключительно у женщин с удаленной маткой (также эстрогены используются местно – во влагалище для лечения симптомов атрофического вагинита).
«Натуральные» эстрогены – это препараты эстрогенов, которые по химической структуре идентичны эстрадиолу, синтезируемому в организме женщин. Благодаря современным технологиям создан синтетический эстрадиол, но по своей химической структуре он идентичен натуральному Эстрадиол–17b.
«Натуральные» гестагены – производные прогестерона (микронизированный прогестерон и Дидрогестерон), по своим эффектам наиболее точно соответствуют эндогенному гормону. Не имеют андрогенной, анаболической и кортикоидной активности.
На сегодняшний день таким критериям более всего соответствует препарат Фемостон. Препараты линейки фемостона имеют различные дозировки, что укладывается в один из основных постулатов современной концепции МГТ – использование наименьшей возможной дозировки, которая сохраняет эффективность.
Препараты для двухфазной терапии – когда еще есть месячные
Фемостон 1/10 и Фемостон 2/10
В состав Фемостона 1/10 входят 28 таблеток. 14 белых, содержащих 1 мг Эстрадиола, и 14 серых, содержащих 1 мг Эстрадиола и 10 мг Дидрогестерона.
Состав Фемостона 2/10 отличается только количеством Эстрадиола
Препараты для монофазной терапии – когда месячные отсутствуют
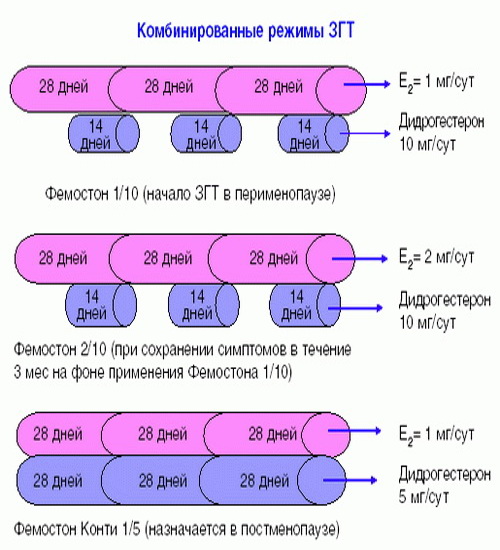
Фемостон конти 1/5 и Фемостон мини 0,5/2,5
В состав Фемостона конти 1/5 входят 28 таблеток, содержащих 1 мг Эстрадиола и 5 мг Дидрогестерона.
В состав Фемостона мини 0,5/2,5 входят 28 таблеток, содержащих 0,5 мг Эстрадиола и 2,5 мг Дидрогестерона.
Схемы приема МЗТ
Ниже представлена более подробная схема первоначального назначения препаратов фемостон в пременопаузе (то есть до прекращения менструаций, но при наличии характерных климактерических симптомов). Пациенткам, у которых менструации не прекратились, рекомендуют начинать лечение в первый день менструального цикла. Пациенткам с нерегулярным менструальным циклом целесообразно начинать лечение после 10-14 дней монотерапии прогестагеном («химический кюретаж»).
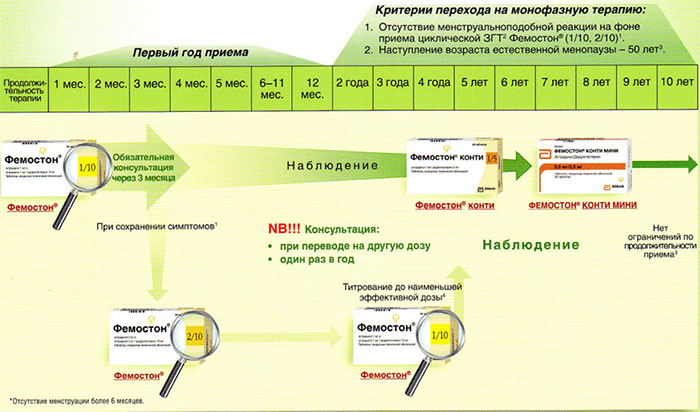
Далее Вашему вниманию представлен алгоритм первоначального назначения препарата фемостон в постменопаузе (то есть когда уже прошел год и более после последней менструации).
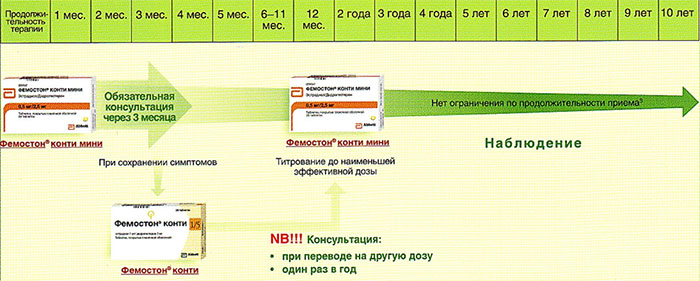
Какой способ применения препаратов лучше?
Трансдермальное (накожное) нанесение позволяет избежать первой стадии печеночного метаболизма, благодаря чему колебания концентрации эстрадиола в плазме крови при применении накожных препаратов незначительны. Метаболизм и выведение эстрадиола при трансдермальном введении подобен метаболизму натуральных эстрогенов.
Большинству пациентов желательно использовать оптимальную и наиболее безопасную на сегодняшний день схему: Дивигель накожно + Утрожестан интравагинально.

Дивигель — существует в двух формах 1,0 мг эстрадиола и 0,5 мг эстрадиола
Схема приема для женщин, у которых сохранена менструальная функция, назначается врачом. Обычно средство прописывают циклом с первого дня после окончания менструации (5 день цикла) в течение 25 дней, после овуляции (c 16 по 25 день цикла) нужно добавлять препараты гестагенов.
Утрожестан – содержит прогестерон микронизированный, существует в двух формах — 100 и 200 мг.
При МГТ в перименопаузе на фоне приема эстрогенов препарат Утрожестан применяется по 200 мг/сут в течение 10-12 дней.
При МГТ в постменопаузе в непрерывном режиме препарат Утрожестан применяется в дозе 100 мг с первого дня приема эстрогенов.
При болях в молочной железе можно добавить прожестожель ежедневно по 1 дозе на каждую молочную железу 2-4 недели.
Противопоказаниями для заместительной гормонотерапии являются:
- диагностированный или подозреваемый рак молочной железы, рак молочной железы в анамнезе;
- диагностированные или подозреваемые эстрогензависимые злокачественные образования;
- вагинальные кровотечения неясной этиологии;
- предшествующая тромбоэмболия вен (тромбоз глубоких вен, тромбоэмболия легочных сосудов);
- активная или недавно перенесенная артериальная тромбоэмболия;
- острые заболевания печени, а также заболевания печени в анамнезе (до нормализации лабораторных показателей функции печени);
- порфирия.
Нужен ли женщинам тестостерон?
Согласно рекомендациям Международного общества по менопаузе (International Menopause Society (IMS)) основное показание для применения тестостерона – лечение уменьшенного сексуального влечения, которое заставляет данную женщину испытывать значительные страдания. До рассмотрения вопроса о проведении терапии тестостероном необходимо решить вопросы, связанные с другими причинами нарушенного сексуального желания и/или возбуждения. К ним относятся диспареуния, депрессия, побочные эффекты лекарственных препаратов, проблемы взаимоотношений и другие проблемы со здоровьем, влияющие на женщину или ее партнера.
В настоящее время возможно применение трансдермальных препартов. На отечественном фармацевтическом рынке существует только один вариант – Андрогель, но его применение у женщин является «off-label», то есть не разрешено инструкцией. Обычно назначается 1/5 пакета в день (то есть 1 г геля/10 мг тестостерона).
Еще более перспективным может стать интравагинальная форма тестостерона, которая также может оказывать благоприятное действие при лечении вульвовагинальной атрофии.
Ключевые положения по применению препаратов тестостерона
- Уровни андрогенов у женщин снижаются с возрастом, при этом нет значительного изменения, связанного с естественной менопаузой.
- Существуют убедительные доказательства того, что андрогены влияют на сексуальную функцию женщины, и что терапия тестостероном может быть полезной для женщин, которые ощутили утрату сексуального желания и/или возбуждения.
- До рассмотрения вопроса о терапии тестостероном женщины должны быть в полной мере обследованы для выявления других, поддающихся лечению причин сексуальной дисфункции, которые должны быть решены.
Самые частые заблуждения:
А как же рак молочной железы, ведь это самая главная причина смерти у женщин?
В этом утверждении много заблуждений. На самом деле рак молочной железы – причина смертности в 4% случаев. Ведущая причина преждевременной смерти – сердечно-сосудистые заболевания (50%), которые запускает инсулинорезистентность. А она возникает на фоне гормональных нарушений.
Что касается самого рака молочной железы, то, когда врачи выявляют его на маммографии, то есть размер опухоли более 1 мм, заболеванию уже более пяти лет. Рак развивается очень медленно. Если вдруг женщина, у которой пока не видно опухоли при маммографии, все же получит гормоны, то препараты лишь помогут проявить существующую онкологию. А так как большинство пациенток на МГТ внимательнее относятся к своему здоровью и регулярно обследуются, опухоль, скорее всего, будет вовремя обнаружена. Что касается статистики, цифры примерно такие: в группе принимающих МГТ 2 случая рака на 1000 женщин. В группе не принимающих - 1. То есть в абсолютных цифрах дополнительный 1 случай на 1000 женщин. При этом все остальные виды рака достоверно снижаются.
Гормоны вызывают побочные эффекты и от них толстеют?
Новые низкодозированные и высокоселективные препараты направлены четко на мишень. Врачи на протяжении многих лет наблюдали за тысячами женщин, которые получали МГТ? Сегодня уже есть уникальные гестагены, метаболически нейтральные, они не приводят к ожирению и вместе с тем не понижают тестостерон, если у женщины нет его избытка. Выработаны и новые схемы лечения. Иногда при применении таблеток с эстрогенами, где-то в 10% случаев, бывают головные боли и боль в венах. В этом случае они заменяются на трансдермальные формы в виде геля.
Зачем мне принимать гормоны, если у меня нет приливов и отличное самочувствие?
Вместе с падением уровня гормонов возникает риск развития возрастных болезней: повышается артериальное давление, возникает ожирение, увеличивается риск развития сахарного диабета второго типа, подагры, остеопороза и онкологических заболеваний.
Вместо таблеток лучше принимать травы и различные фитоэстрогены?
Эффективность данных препаратов по устранению вазомоторных симптомов составляет 30%, что равно эффективности плацебо. При этом данная группа препаратов никаким образом не оказывает профилактического действия на возрастные заболевания (сердечно-сосудистые, онкологические заболевания, остеопороз, ожирение и сахарный диабет).
Читайте также:

