Почка при системной красной волчанке микропрепарат
Обновлено: 25.04.2024
Дискоидная красная волчанка (ДКВ) — хроническое кожное заболевание, характеризующееся наличием чётко ограниченных неярких очагов эритемы, покрытых плотно прилегающими чешуйками, зонами атрофии, телеангиэктазий и фолликулярного гиперкератоза. Различают кожную дискоидную красную волчанку, которая не трансформируется в СКВ, и дискоидную красную волчанку как вариант кожного синдрома при хроническом течении СКВ. Статистические данные. Частота — 0,003–0,008% населения. Преобладающий возраст — 25–45 лет. Преобладающий пол: женщины
Этиология неизвестна. Факторы риска — инсоляция, инфекционные заболевания преимущественно вирусной этиологии.
Генетические аспекты. Наличие Аг HLA-B8 повышает риск СКВ у лиц с дискоидными кожными проявлениями в 10 раз.
Патогенез. В основе — иммунное воспаление. В коже в очагах поражения обнаруживают депозиты иммуноглобулинов. Компоненты комплемента отсутствуют.
Патоморфология • Гиперкератоз • Атрофия эпидермиса • Отёк и воспаление дермы • Истончение базального слоя с яркой реакцией на окрашивание по Шиффу.
Клиническая картина • Поражение кожи: бляшкообразные очаги эритемы на коже лица, груди, верхних конечностей; атрофические изменения очагов и появление на их месте гладких белых или гиперпигментированных рубчиков с телеангиэктазиями; рубцовая алопеция с поражением волосистой части головы. При удалении чешуйки возникает характерный вид «шипиков». Высыпания редко сопровождаются зудом. У 15% пациентов возникают изъязвления слизистой оболочки ротовой полости • Внекожные проявления: артралгии, миалгии.
Лабораторные данные • При кожной форме ДКВ лабораторные показатели остаются без изменений. Тем не менее, важно проводить контроль показателей ОАК, ОАМ, а также исследование крови на наличие АНАТ для своевременного распознавания СКВ с дебютом в виде кожного синдрома • Иммунофлюоресцентное окрашивание кожных биоптатов позволяет выявить иммунокомплексные депозиты.
Диагностическая тактика. Диагноз ДКВ согласовывается с дерматологом с целью правильной интерпретации кожных проявлений. Врач общей практики проводит целенаправленный поиск признаков воспалительной, иммунологической активности и поражений внутренних органов, для исключения СКВ хронического течения с преобладанием кожного синдрома (см. Волчанка системная красная).
ЛЕЧЕНИЕ
Общая тактика: за каждой больной дискоидной красной волчанкой следует наблюдать как за потенциальной больной с хроническим течением СКВ, то есть отслеживать появление признаков воспалительной, иммунологической активности и поражений внутренних органов.
Режим • Рекомендуют избегать инсоляции, перегревания, переохлаждения или травмирующих воздействий • Следует воздерживаться от физиотерапевтических процедур • Следует использовать зонтики от солнца, носить широкополые шляпы и одежду с длинными рукавами.
Лекарственное лечение
• При необходимости для защиты от солнечных (или УФ) лучей — фотозащитные препараты, например фогем в виде 0,1% линимента.
• При кожной форме ДКВ применяют ГК местно 3–4 р/сут (например, бетаметазон, триамцинолон, флуацинолона ацетонид 0,025%). Клинический эффект невысок. Возможно введение триамцинолона в область бляшек (инфильтрация) по 25 мг/см3 с месячными интервалами. Необходимо учитывать возможность усугубления атрофических явлений.
Осложнения — рубцевание кожи на месте морфологических элементов.
Течение и прогноз • 40% случаев — полное излечение • У 1–5% в ходе длительного наблюдения наблюдают развитие классической СКВ.
Синонимы • Волчанка красная хроническая • Себорея конгестивная • Эритема атрофическая • Эритематоз
Сокращение. ДКВ — дискоидная красная волчанка.
МКБ-10 • L93.0 Дискоидная красная волчанка
Код вставки на сайт
Дискоидная красная волчанка (ДКВ) — хроническое кожное заболевание, характеризующееся наличием чётко ограниченных неярких очагов эритемы, покрытых плотно прилегающими чешуйками, зонами атрофии, телеангиэктазий и фолликулярного гиперкератоза. Различают кожную дискоидную красную волчанку, которая не трансформируется в СКВ, и дискоидную красную волчанку как вариант кожного синдрома при хроническом течении СКВ. Статистические данные. Частота — 0,003–0,008% населения. Преобладающий возраст — 25–45 лет. Преобладающий пол: женщины
Этиология неизвестна. Факторы риска — инсоляция, инфекционные заболевания преимущественно вирусной этиологии.
Генетические аспекты. Наличие Аг HLA-B8 повышает риск СКВ у лиц с дискоидными кожными проявлениями в 10 раз.
Патогенез. В основе — иммунное воспаление. В коже в очагах поражения обнаруживают депозиты иммуноглобулинов. Компоненты комплемента отсутствуют.
Патоморфология • Гиперкератоз • Атрофия эпидермиса • Отёк и воспаление дермы • Истончение базального слоя с яркой реакцией на окрашивание по Шиффу.
Клиническая картина • Поражение кожи: бляшкообразные очаги эритемы на коже лица, груди, верхних конечностей; атрофические изменения очагов и появление на их месте гладких белых или гиперпигментированных рубчиков с телеангиэктазиями; рубцовая алопеция с поражением волосистой части головы. При удалении чешуйки возникает характерный вид «шипиков». Высыпания редко сопровождаются зудом. У 15% пациентов возникают изъязвления слизистой оболочки ротовой полости • Внекожные проявления: артралгии, миалгии.
Лабораторные данные • При кожной форме ДКВ лабораторные показатели остаются без изменений. Тем не менее, важно проводить контроль показателей ОАК, ОАМ, а также исследование крови на наличие АНАТ для своевременного распознавания СКВ с дебютом в виде кожного синдрома • Иммунофлюоресцентное окрашивание кожных биоптатов позволяет выявить иммунокомплексные депозиты.
Диагностическая тактика. Диагноз ДКВ согласовывается с дерматологом с целью правильной интерпретации кожных проявлений. Врач общей практики проводит целенаправленный поиск признаков воспалительной, иммунологической активности и поражений внутренних органов, для исключения СКВ хронического течения с преобладанием кожного синдрома (см. Волчанка системная красная).
ЛЕЧЕНИЕ
Общая тактика: за каждой больной дискоидной красной волчанкой следует наблюдать как за потенциальной больной с хроническим течением СКВ, то есть отслеживать появление признаков воспалительной, иммунологической активности и поражений внутренних органов.
Режим • Рекомендуют избегать инсоляции, перегревания, переохлаждения или травмирующих воздействий • Следует воздерживаться от физиотерапевтических процедур • Следует использовать зонтики от солнца, носить широкополые шляпы и одежду с длинными рукавами.
Лекарственное лечение
• При необходимости для защиты от солнечных (или УФ) лучей — фотозащитные препараты, например фогем в виде 0,1% линимента.
• При кожной форме ДКВ применяют ГК местно 3–4 р/сут (например, бетаметазон, триамцинолон, флуацинолона ацетонид 0,025%). Клинический эффект невысок. Возможно введение триамцинолона в область бляшек (инфильтрация) по 25 мг/см3 с месячными интервалами. Необходимо учитывать возможность усугубления атрофических явлений.
Осложнения — рубцевание кожи на месте морфологических элементов.
Течение и прогноз • 40% случаев — полное излечение • У 1–5% в ходе длительного наблюдения наблюдают развитие классической СКВ.
Синонимы • Волчанка красная хроническая • Себорея конгестивная • Эритема атрофическая • Эритематоз
Нефросклероз (nephrosclerosis; греч. nephros почка + склероз) — замещение паренхимы почки соединительной тканью, приводящее к их уплотнению, сморщиванию и нарушению функций.
«Нефросклероз» — понятие клинико-анатомическое. Процесс может развиться вследствие различных заболеваний почек и их сосудов. В 1872 г. Галл и Саттон (W. W. Gull, H. G. Sutton) впервые высказали мысль о том, что причиной Н. является поражение сосудов почек, и назвали его артериолокапиллярным фиброзом. В 1914 г. Фольгард и Фар (F. Volhard, Th. Fahr) выделили артериолосклеротические изменения почек в самостоятельную нозологическую форму диффузного двустороннего заболевания почек и связали их с гипертонической болезнью; они предложили также различать простой склероз почек — при доброкачественной форме гипертонической болезни и его комбинированную форму — при гипертонической болезни со злокачественным течением.
Этиология и патогенез
Замещение почечной паренхимы соединительной тканью может наблюдаться при далеко зашедшей гипертонической болезни (см.) и связано чаще всего с сужением почечных артерий — первичный Нефросклероз (ангиогенный Нефросклероз), первично-сморщенная почка. В связи с недостаточным кровоснабжением, нарастающей гипоксией наступают дистрофические и атрофические изменения паренхимы почек с последующим разрастанием соединительной ткани. В зависимости от характера процесса, ведущего к сужению почечных артерий, различают Н. гипертонический, или артериолосклеротический, и атеросклеротический. В патогенезе первичного Н. имеет значение также хроническое венозное полнокровие, при к-ром разрастание соединительной ткани в почках связано с повышенным синтезом тропоколлагена в условиях кислородной недостаточности. К первичному Н. относят постинфарктный Н., развивающийся при рубцевании множественных инфарктов почек (см.).
Разрастание в почках соединительной ткани может происходить вторично, в результате различных заболеваний (вторичный Н., вторичносморщенная почка). Вторичный Н. представляет собой исход воспалительных и дистрофических процессов, возникающих в почках при хрон, гломерулонефрите, пиелонефрите (пиелонефритическое сморщивание почек, пиелонефритически сморщенные почки), почечнокаменной болезни (калькулезный Н.), туберкулезе (туберкулезный Н.), сифилисе (сифилитический Н.), ревматизме (ревматический Н.), системной красной волчанке (волчаночный Н.), амилоидозе (амилоидное сморщивание почек, или амилоидно-сморщенные почки), сахарном диабете (диабетический Н.).

Рис. 1. Электронограмма приносящего сосуда почечного клубочка при доброкачественной форме нефросклероза: скопление гиалиновых масс под эндотелием (указано стрелкой); х 6000.

Рис. 2. Микропрепарат почки при доброкачественной форме нефросклероза: склероз и гиалиноз почечного клубочка, ШИК-реакция; X 750.
Вторичный Нефросклероз может развиться после таких неблагоприятных воздействий, как травма (в т. ч. после повторных операций на почках), действия ионизирующего излучения, а также при тяжелых формах нефропатии беременных — преэклампсии и эклампсии. Свойственные нефропатии спазм артерий, воспаление почечных клубочков и дистрофия канальцев после родоразрешения в ряде случаев трансформируются в хронический гломерулонефрит, к-рый, медленно прогрессируя, приводит к сморщиванию почек, выраженности изменений и особенностей течения выделяет две формы — доброкачественную и злокачественную. Доброкачественная форма характеризуется артериолосклерозом (рис. 1), нередко в сочетании с атеросклерозом почечной артерии и ее крупных ветвей, атрофическими изменениями групп нефронов с вторичным гиалинозом клубочков (рис. 2), увеличением соединительнотканной стромы, гиалинозом сосочков пирамид. Макроскопически поверхность почек мелкозернистая, а при сочетании с атеросклерозом — крупнобугристая. По мере нарастания артериолосклеротических изменений, сочетающих
Такие острые инфекционные болезни, как геморрагический нефрозонефрит, лептоспироз, брюшной и сыпной тиф, скарлатина, корь, а также сепсис, сопровождаются различными по механизму поражения и по тяжести изменениями паренхимы, интерстиции и сосудов почек — от очагового гломерулонефрита без нарушения функции почек до канальцевого некроза и острой почечной недостаточности. После этих воспалительных и некротических изменений развивается различной степени выраженности Н., к-рый обычно не прогрессирует.
Выделяют также инволютивный Н., к-рый обусловлен возрастными изменениями сосудов почек, а также атеросклерозом или гипертонической болезнью, часто наблюдаемыми у лиц пожилого и старческого возраста.
Патологическая анатомия

Рис. 3. Микропрепараты почки при злокачественной форме нефросклероза: а — в центре виден почечный клубочек с фибриноидным некрозом приводящего сосуда (1) и клубочковых кровеносных капилляров (2); окраска гематоксилин-эозином; х 310; б— почечный клубочек с резким склерозом петель кровеносных капилляров и уменьшением числа эндотелиоцитов; окраска гематоксилин-эозином; х 525.

Рис. 4. Макропрепарат почки при злокачественной форме нефросклероза: слева — общий вид (капсула почки снята, поверхность почки неровная, мелкозернистая, пестрая за счет многочисленных кровоизлияний); справа — сагиттальный разрез почки (рисунок строения нарушен, видны многочисленные кровоизлияния различной величины).
Из первичных Нефросклерозов наиболее распространен гипертонический, или артериоло-склеротический, нефросклероз. Фар (Th. Fahr) в зависимости от характера, распространенности, степени плазморрагию (см.) и гиалиноз (см.), и выключения новых групп нефронов развивается почечная недостаточность (см.).
Злокачественной форме свойственны фибриноидный некроз артериол (артериолонекроз) и капиллярных петель клубочков (рис. 3, а), отек стромы, кровоизлияния, белковая дистрофия эпителия канальцев.Очень быстро в ответ на некротические изменения развивается склероз почек (рис. 3, б). Подобные изменения могут возникать и при эклампсии (злокачественный постэкламптический Нефросклероз).
Макроскопически поверхность почек пестрая, мелкозернистая (рис. 4); почки при этом мало чем отличаются от «большой пестрой почки» при гломерулонефрите (см.). Артериолонекроз почек ведет к почечной недостаточности.
По Лелейну (М. Lohlein), доброкачественная форма артериолоскле-ротического Н. соответствует первой стадии Н. (начальный Н.), протекающей клинически без проявлений со стороны почек, а злокачественная форма — второй стадии Н. (прогрессирующий Н.), для которой характерно быстрое течение с развитием почечной недостаточности.
Однако такая последовательность процесса признается далеко не всеми.
По мнению H. Н. Аничкова, К. Г. Волковой, М. А. Захарьев-ской, морфология артериолосклероз тического нефросклероза отражает особенности течения гипертонической болезни.
Атеросклеротический Н. возникает при сужении (вызванном атеросклеротической бляшкой) почечной артерии у места ее отхождения или деления на ветви первого и второго порядка.
Чаще этот процесс односторонний, реже двусторонний. В почке развиваются клиновидные участки атрофии паренхимы с коллапсом стромы и замещением этих участков соединительной тканью или инфаркты с последующей их организацией и формированием рубцов (атеросклеротическая сморщенная почка, атеросклеротический нефроцирроз). Макроскопически при этом ночка становится крупнобугристой, нередко ее трудно отличить от почки при иостинфарктном Н. Функция такой почки (почек) страдает мало, т. к. большая часть ее паренхимы остается сохранной. В результате ишемии почечной ткани в ряде случаев при стенозирующем атеросклерозе почечных артерий развивается симптоматическая (почечная) гипертензия.
Вторичный Н., наиболее часто развивающийся при хрон, гломерулонефрите, связан не только с гломерулонефритом как таковым (фибропластическая трансформация гломерулярных изменений), но и с теми изменениями сосудов почек, к-рые постоянно встречаются при этом заболевании, отражая состояние почечной аллергии (пролиферативный эндартериит), артериальную гипертензию (артериолосклероз, артериолонекроз), приспособление сосудистой системы к выключению «периферического русла» почек (прогрессирующий эластофиброз артерий с вторичным липоидозом). Т. о., вторичный Н. всегда имеет черты ангио-генного.
Поэтому морфологические критерии дифференциальной диагностики первичного (гипертонического) и вторичного (нефритического) сморщивания почек, как правило, нечеткие.
Инволютивные изменения в почках выявляются начиная с 40—50 лет и к 70 годам приводят к сокращению массы действующих нефронов примерно на 40% .
Возрастная атрофия почек сопровождается постепенным истончением коркового слоя обеих почек, атрофией канальцевого эпителия вплоть до гибели и замещения канальцев рубцовой тканью. Клубочки подвергаются гиалинозу, и их число постепенно уменьшается. Увеличивающаяся с возрастом резистентность сосудов приводит к запустеванию капилляров клубочков, формированию анастомозов между приводящей и отводящей артериями в обход клубочков.
Нефросклероз в старческом возрасте связан прежде всего с возрастными изменениями сосудов почек, поэтому он приближается по механизму развития к первичному.
Основные клинические признаки. Клин, проявления первичного Н. возникают обычно в поздних стадиях гипертонической болезни как при доброкачественном, так и злокачественном ее течении. Одним из ранних признаков поражения почек могут быть полиурия (см.) и никтурия (см.), однако никтурия не всегда является следствием полиурии и может свидетельствовать о нарушении суточного ритма работы почек. Протеинурия (см.), наблюдаемая при Н., обычно небольшая и непостоянная.
Нередко при Н. наблюдается микрогематурия, в ряде случаев может быть макрогематурия (см. Гематурия). Уменьшение почечного клиренса (см.) при относительном увеличении фильтрационной фракции проявляется уменьшением концентрационной способности почек (гипостенурия), что выявляется с помощью пробы Зимницкого. Соответственно падает удельный вес мочи и ее осмолярность. В случае выраженного сосудистого поражения почек, приводящего к значительному уменьшению почечного кровотока, возрастает их прессорное влияние на уровень АД, к-рое стабилизируется на высоком уровне и трудно поддается медикаментозной коррекции (см. Гипертензия артериальная).
Особенно характерно повышение диастолического артериального давления, к-рое бывает всегда выше 120—130 мм рт. ст.
В связи с этим могут возникать явления перегрузки и недостаточности миокарда левого желудочка, коронарная недостаточность, церебральные геморрагии, отек сосочка зрительного нерва, отслойка сетчатки, а в ряде случаев и прогрессирующая почечная недостаточность.
На обзорных снимках выявляется уменьшение пораженной почки (всей или части), неровность ее контуров.
При урографии (см.) отмечается уменьшение объема почки и величины коркового слоя. На ангиограммах (см. Почечная ангиография) наблюдается сближение и деформация мелких артериальных сосудов (в фазе нефрограммы отчетливо видны уменьшение коркового слоя и неровность очертаний пораженной лочки).
При радиоизотопной ренографии (см. Ренография радиоизотопная) отмечается замедленное накопление, а также замедленное выведение радиофармацевтического препарата из почек.
При сцинтиграфии (см.) определяется неравномерное распределение радионуклида в ткани пораженной почки, в ряде случаев ее изображение может отсутствовать или сохраняются отдельные участки паренхимы.
Проявления вторичного Н. могут варьировать от незначительных нарушений функций почек (клинически не выраженных) до состояний, сопровождающихся тяжелой артериальной гипертензией, отеками, нефротическим синдромом, существенным снижением функции почек, развитием тяжелой почечной недостаточности.
Общие принципы лечения и профилактики. При Н. без признаков почечной недостаточности и неустойчивом повышении АД лечение состоит гл. обр. в ограничении употребления в пищу поваренной соли (до 0,5 г в сутки) и применении гипотензивных средств (производных раувольфии, ганглиоблокаторов, до-пегита, салуретиков).
При развитии почечной недостаточности при нефросклерозе также показано применение гипотензивных средств, однако интенсивная гипотензивная терапия может привести к падению почечного кровотока и нарастанию азотемии; применяют диету с ограничением соли и белков, анаболические средства, леспене-фрил, салуретики.
При злокачественном течении гипертонической болезни с быстрым развитием нефросклероза и прогрессированием почечной недостаточности, в целях выключения ренин-ангиотензивного механизма прибегают к эмболизации почечных артерий или нефрэктомии (см.), больных переводят на гемодиализ (см.) или производят трансплантацию почки (см. Пересадка почки).
Профилактика нефросклероза заключается в своевременном лечении заболеваний, приводящих к его развитию.
Лучевой нефросклероз
Лучевой нефросклероз относится к отдаленным последствиям действия на организм ионизирующего излучения (см.) и выявляется через многие месяцы или годы после облучения.
Морфологически лучевой Н. выражается атрофией почечных канальцев, интерстициальным фиброзом и склерозом сосудов почек. Единого взгляда на развитие лучевого Н. нет. Доминирующей является гипотеза о первичном повреждении почечных клубочков, к-рое, по мнению ряда исследователей, может быть вызвано факторами иммунологического характера. Существует точка зрения, что лучевой Н. развивается в результате первичного повреждения ионизирующим излучением сосудов. Возможно, что в основе этого процесса лежит повреждение генетического аппарата эндотелия сосудов почек. Предполагают также, что причиной лучевого Н. является первичное повреждение почечных канальцев. Иногда лучевой Н. рассматривают как результат одновременного повреждения паренхимы почек и сосудистой системы. Существует мнение, что в основе лучевого Н. лежат взаимообусловленные сосудистые нарушения и изменения межуточного вещества почек.
Основные сведения о лучевом Н. получены в экспериментах на животных, а также в результате наблюдений за пострадавшими от взрывов атомных бомб в Хиросиме и Нагасаки и больными, подвергавшимися локальному облучению по поводу опухолей поясничной области. Степень выраженности лучевого Н. зависит от вида ионизирующего излучения, его дозы и характера распределения дозы во времени и пространстве (см. Дозы ионизирующих излучений, Фактор времени облучения). После острого облучения в абсолютно смертельных дозах лучевой Н. не возникает, т. к. за короткий период, предшествующий гибели организма, склеротические процессы в почках не успевают развиться. Острая лучевая болезнь легкой и средней степени тяжести в отдаленные сроки может завершиться развитием лучевого Н. При тотальном облучении развитие лучевого Н. по крайней мере у 50% животных, по данным большинства исследователей, наступает при воздействии в дозе, близкой к 500 рад. Имеются сведения о возникновении лучевого Н. после тотального воздействия ионизирующего излучения в дозах 100— 300 рад. В условиях локального облучения почек может наблюдаться развитие Н. в диапазоне доз ионизирующего излучения от 1000 до 2500 рад.
В радиол, практике почки рассматривают как критические органы (см.) при лучевой терапии по поводу метастазов рака в параортальные лимфатические узлы, ребра или позвонки с ThXI по LIV, а также по поводу опухолей кишечника, матки, кардиального отдела пищевода и некоторых других органов. Наибольшую осторожность следует соблюдать при проведении нейтронной и протонной терапии, т. к. эти виды ионизирующего излучения обладают более выраженным эффектом в отношении лучевого Н. Высокой эффективностью в этом отношении характеризуется также альфа-излучение. В экспериментах показано, что при поражении полонием, выведение которого в основном осуществляется через почки, в отдаленные сроки лучевой Н. формируется на фоне развивающейся хрон, лучевой болезни.
Клинически лучевой Нефросклероз в легких случаях проявляется протеинурией, незначительной гипертензией; функция почек не нарушается. В тяжелых случаях развивается гипертензия, не поддающаяся медикаментозному лечению, почечная недостаточность.
Лечение симптоматическое (ограничение поваренной соли, гипотензивные средства).
Библиография: Вепхвадзе Р. Я. Лучевые осложнения почек, Тбилиси, 1967; Захарьевская М. А. Патологическая анатомия сосудистого нефросклероза, М., 1952; Калугина Г. В. Дифференциальная диагностика сосудистого нефросклероза, Л., 1975, библиогр.; Кушаковский М. С. Гипертоническая болезнь, М., 1977; Ланг Г. Ф. Гипертоническая болезнь, Л., 1950; Обмен веществ при лучевой болезни, под ред. И. И. Иванова, с. 198, М., 1956; Основы нефрологии, под ред. E. М. Тареева, т. 1, с. 372 и др., М., 1972; Постнов Ю. В., Перов Ю. Л. и Трибунов Ю. П. Склероз мозгового слоя почки при гипертонической болезни, Арх. патол., т. 36, № 7, с. 75, 1974; Почки, под ред. Ф. К. Мостофи и Д. Е. Смита, пер. с англ., с. 294, М., 1972; Чеботарев Д. Ф. Гериатрия в клинике внутренних болезней, Киев, 1977; Fahr Th. Nephrosklerose, Handb, spez. path. Anat. u. Histol., hrsg. v. V. F. Henke u. O. Lubarsch, Bd 6, T. 1, S. 368, B., 1925, Т. 2, S. 909, В., 1931; HeptinstallR. H. Pathology of the kidney, Boston, 1974; Yolhard F. a. Fahr Th. Die Brightsche Nierenkrankheit (Klinik, Pathologie und Atlas), B., 1914; Zollinger H. U. Niere und ableitende Harnwege, в кн.: Spez. path. Anat., hrsg. v. W. Doerr u. E. Uehlinger, Bd 3, B. u. a., 1966.
E. М. Тареев; P. Я. Вепхвадзе (мед. рад.), B. B. Серов (пат. ан.).
Волчаночный нефрит — это деструкция гломерулярного аппарата почек вследствие аутоиммунного воспаления при системной красной волчанке. Проявляется отеками, уменьшением диуреза, макрогематурией, повышением АД, нарастающей интоксикацией, которые обычно усугубляют основную симптоматику СКВ, реже являются самостоятельными симптомами волчанки. Диагностируется с помощью общего анализа мочи, определения уровней сывороточного креатинина, аутоантител, волчаночного антикоагулянта, пункционной биопсии почек с гистологическим исследованием биоптата. Для лечения применяют цитостатики, кортикостероиды, ингибиторы рецепторов ангиотензина, проводят ЗПТ, трансплантацию почки.
МКБ-10
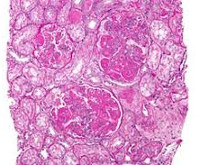
Общие сведения
Клинические признаки волчаночного гломерулонефрита определяются почти у половины больных с установленным диагнозом СКВ. Судя по результатам биопсий, распространенность почечной патологии при волчанке может превышать 90%. Заболевание одинаково часто поражает женщин и мужчин, страдающих волчанкой, однако у пациентов мужского пола волчаночный нефрит отличается более ранним началом, тяжелым и агрессивным течением. При возникновении в возрасте старше 40 лет гломерулонефрит имеет меньшую активность и протекает благоприятнее. Актуальность своевременной диагностики нефрологической патологии у больных СКВ обусловлена ухудшением общего прогноза при аутоиммунном поражении почек. Активный люпус-нефрит остается второй по частоте причиной смерти от волчанки и составляет до 23% в структуре летальности при этом заболевании.

Причины
Поражение почек при СКВ обусловлено характерными нарушениями иммунитета. Непосредственной причиной нефрита становится повреждение паренхимы и интерстиция вследствие специфической аутоиммунной деструкции тканей. Специалистами в сфере клинической урологии, нефрологии и ревматологии выявлено два этиологических фактора развития почечной патологии у пациентов, страдающих системной красной волчанкой:
- Иммунные комплексы. При СКВ неконтролируемо усиливается образование антител к собственным клеткам организма. Осаждение циркулирующих иммунных комплексов (ЦИК) в почках потенцирует возникновение специфического воспалительного процесса (гломерулонефрита).
- Волчаночный антикоагулянт. Антифосфолипидные антитела, вытесняя фосфолипид-связывающие протеины, провоцируют усиление коагуляции. Возникающие артериальные и венозные микротромбозы приводят к ишемии и атрофии почечной паренхимы, усугубляя течение нефрита.
Патогенез
Ключевым звеном в развитии волчаночного нефрита является повреждение почечных тканей вследствие аутоиммунной деструкции. В результате поликлональной активации B-лимфоцитов, недостаточной активности T-супрессоров, низкой толерантности к аутоантигенам в организме больного в большом количестве образуются антитела к ДНК, нуклеосомам, кардиолипину, некоторым фракциям комплемента. Первыми в гломерулах обычно осаждаются иммунные комплексы, антигеном в которых являются нуклеосомы, тропные к анионным участкам базальных мембран. В дальнейшем происходит осаждение ЦИК с другими антигенами.
Накопление иммунных комплексов под эндотелием, эпителием, в базальных мембранах, межуточной ткани нарушает мембранную проницаемость, активирует нейтрофилы, цитокины, систему комплемента и другие эффекторные механизмы воспалительного ответа. В конечном итоге пролиферируют клетки клубочков, расширяются мезангиальные пространства, в виде «проволочных петель» утолщаются базальные мембраны капилляров, подвергаются фибриноидному некрозу и склерозируются капиллярные петли. Ситуация усугубляется повреждениями эндотелия и ишемией тканей из-за микротромбозов ренальных сосудов, вызванных развитием волчаночного варианта антифосфолипидного синдрома.
Классификация
В качестве основного критерия систематизации вариантов люпус-нефрита использованы морфологические изменения почечных структур, их распространенность и клинические проявления. Такой подход позволяет максимально точно спрогнозировать течение заболевания и подобрать оптимальную схему лечения. Эксперты ВОЗ различают 6 классов волчаночного нефрита:
- КлассI – мезангиальный нефрит с нормальными клубочками. Морфологические изменения мезангия не выражены, при электронной или иммунофлуоресцентной микроскопии в нем определяются иммунные комплексы. Клиническая симптоматика отсутствует. Наиболее прогностически благоприятный вариант патологии. Пациенты нуждаются в динамическом наблюдении и скрининговых исследованиях для контроля над состоянием почек.
- КлассII – пролиферативный мезангиальный нефрит. Отмечается расширение мезангия, увеличение количества мезангиальных клеток, наличие осажденных ЦИК. В осадке мочи могут выявляться эритроциты, суточная протеинурия не превышает 500 мг. Клинические симптомы поражения почек отсутствуют. Прогноз благоприятный. Базисная терапия предполагает прием блокаторов ангиотензиновых рецепторов, глюкокортикостероидов в низких и средних дозировках.
- КлассIII – пролиферативный очаговый гломерулонефрит. До половины гломерул подверглись эндо- и экстракапиллярной клеточной пролиферации. Участки воспаления сегментарно распределены в паренхиме. Определяется протеинурия и гематурия. Гипертензия, нефротический синдром, повышение концентрации сывороточного креатинина наблюдаются редко. Кроме кортикостероидов назначают цитостатические препараты. Прогноз различный.
- КлассIV – пролиферативный диффузный гломерулонефрит. Иммуновоспалительному некрозу и склерозированию подверглось больше половины гломерул. В клинической картине кроме лабораторных изменений часто выявляется повышение давления, нефротический синдром. Уровень сывороточного креатинина обычно увеличен. Необходима комплексная терапия цитостатиками и стероидами. Прогноз серьезный.
- КлассV – мембранозный гломерулонефрит. Гломерулярная мембрана утолщена. Обнаруживается субэпителиальное и интрамембранозное отложение иммунных комплексов. Преобладает клиника нефротического синдрома, у некоторых больных возможно увеличение АД, появление эритроцитов в моче, изредка повышается уровень креатинина. Рекомендована иммуносупрессорная терапия разными препаратами и ЗПТ. Прогноз сомнительный.
- КлассVI – склерозирующий гломерулонефрит. Склерозировано более 90% клубочковых капилляров. Быстро возникает и нарастает хроническая почечная недостаточность при минимальных изменениях мочевого осадка. Прогноз неблагоприятный. Пациентам требуется раннее назначение заместительной почечной терапии и пересадка почек. Без радикального лечения заболевание переходит в терминальную стадию.
Отечественными специалистами предложена классификация люпус-нефрита с учетом тяжести, особенностей течения и исходов патологического процесса. Быстропрогрессирующую форму аутоиммунного воспаления почек с нефротическим синдромом, злокачественной гипертензией, ранним возникновением ХПН, плохим прогнозом выявляют у 10-12% больных СКВ. Активный нефрит с признаками волчаночного нефротического синдрома обнаруживают у 30-40% пациентов. В 30-33% случаев определяется активный гломерулонефрит, в картине которого преобладает мочевой синдром. У 15-30% больных нефрит протекает латентно и диагностируется только лабораторно.
Симптомы волчаночного нефрита
Заболевание развивается в среднем через год после постановки диагноза СКВ, хотя может быть и единственным висцеральным проявлением волчанки. В 40% люпус-нефрит имеет бессимптомное течение и выявляется лабораторно. В клинике обычно преобладают признаки основной патологии (поражения суставов, характерная эритема, серозиты), к которым присоединяются отеки, локализованные на лице и наиболее выраженные по утрам, уменьшение суточного количества мочи. 2-5% больных отмечают появление видимой примеси крови в моче. При прогрессировании процесса у 60-70% пациентов возникает стойкая артериальная гипертензия с высокими значениями диастолического давления, рефрактерная к традиционным гипотензивным препаратам. Общее состояние зависит от выраженности морфологических изменений, при нефрите легкой степени нарушения отсутствуют, при тяжелом течении нарастают симптомы интоксикации, появляется кожный зуд, сильные головные боли.
Осложнения
Заболевание часто приводит к формированию или обострению сердечно-сосудистой патологии. Наиболее распространенными осложнениями волчаночного нефрита, развивающимися вследствие поражения сосудов при симптоматической артериальной гипертензии с дислипидемией, являются ишемическая болезнь сердца, инсульты. У пациентов могут возникать тяжелые инфекционные процессы (сепсис, некурабельные пневмонии, туберкулез), связанные с резким снижением иммунитета при длительном лечении кортикостероидами и цитостатиками. Нефрит при волчанке повышает риск злокачественной трансформации клеток, в частности – лейкоцитов с развитием В-клеточных лимфом. Почечная недостаточность как исход волчаночного гломерулонефрита обнаруживается у 10-15% больных. У 36% пациентов с быстропрогрессирующим заболеванием наблюдается ДВС-синдром.
Диагностика
Постановка диагноза волчаночного нефрита обычно не представляет сложностей при наличии характерной симптоматики заболевания. Диагностика может быть затруднена, если гломерулонефрит является единственным органным проявлением СКВ. При подозрении на волчаночный генез поражения почек рекомендованы следующие методы исследований:
- Общий анализ мочи. Соответственно клиническому варианту люпус-нефрита в осадке могут определяться эритроциты, лейкоциты, цилиндры. Для всех форм волчаночного гломерулонефрита кроме I класса характерна протеинурия от 200 до 3000-3500 мг белка/сут и более.
- Содержание креатинина в крови. Обычно показатель повышен у пациентов с диффузным пролиферативным люпус-нефритом, реже — при очаговом, мембранозном поражении, склерозирующей форме заболевания. Высокий креатинин служит прогностически неблагоприятным признаком.
- Исследование крови на антитела. Обнаруживается наличие антинуклеарного фактора, антинуклеарных антител, антител к ds-ДНК, нуклеосомам, гистонам. С1q. При проведении анализа применяют иммунофлуоресцентные и иммуногистохимические методы.
- Волчаночный антикоагулянт(LA). Умеренные и высокие показатели теста характерны для сочетания нефрита с антифосфолипидным синдромом. Положительные результаты свидетельствуют о повышенном риске усугубления аутоиммунного воспаления тромботическими процессами.
- Пункционная биопсия почек. Гистологическое исследование биоптата позволяет выявить патогномоничные морфологические изменения тканей. Проводится всем больным с подозрением на люпус-нефрит при измененном общем анализе мочи или повышенном сывороточном креатинине.
В общем анализе крови часто определяется снижение уровня лейкоцитов, эритроцитов, тромбоцитов, ускорение СОЭ. В качестве вспомогательных методов, позволяющих оценить выраженность структурных изменений и функциональную состоятельность почечной паренхимы, могут выполняться УЗИ, КТ, МСКТ, МРТ почек, экскреторная урография, нефросцинтиграфия, комплексное биохимическое исследование крови, нефрологический комплекс, оценка системы гемостаза. Дифференциальная диагностика люпус-нефрита проводится с быстропрогрессирующим и хроническим гломерулонефритом, лекарственной нефропатией, поражениями почек при ревматоидном артрите, других системных заболеваниях соединительной ткани, миеломной болезни, аутоиммунном гепатите, геморрагическом васкулите, первичном и наследственном амилоидозе. По показаниям пациента кроме уролога, нефролога и ревматолога консультирует терапевт, гепатолог, гематолог, онколог, онкогематолог, токсиколог.
Лечение волчаночного нефрита
Основными терапевтическими задачами при ведении пациентов с СКВ, у которых диагностирован специфический гломерулонефрит, являются индукция ремиссии, максимально долгое сохранение функциональной состоятельности паренхимы, профилактика рецидивов и осложнений, улучшение качества жизни и показателей выживаемости. При выборе схемы лечения учитывают активность аутоиммунного процесса, потенциальную обратимость деструктивных изменений, выраженность почечной недостаточности. Больным с неактивным процессом (I класс люпус-нефрита) рекомендован периодический скрининг состояния почек и назначение препаратов для коррекции других клинических проявлений СКВ.
При волчаночном гломерулонефрите II класса терапию начинают с ингибиторов АПФ, оказывающих антигипертензивный и нефропротективный эффекты за счет снижения системного артериального давления без ущерба ренальному кровотоку. Терапевтическая резистентность состояния, нарастание протеинурии, появление признаков гематурии является основанием для дополнительного применения глюкокортикостероидов и имидазольных цитостатиков. Больным с активным люпусным воспалением гломерул III-V класса в качестве базисных назначают иммуносупрессивные лекарственные средства:
- Цитостатические препараты. Являются обязательным элементом индукционного и поддерживающего лечения. При агрессивном течении заболевания предпочтительна пульс-терапия сверхвысокими дозами алкилирующих производных диамидофосфата, которые ингибируют активность B-лимфоцитов. В последующем больных переводят на поддерживающие дозировки имидазольных цитостатиков или селективных производных микофеноловой кислоты.
- Глюкокортикостероиды. В качестве монопрепаратов в настоящее время практически не используются. Эффективно дополняют цитостатическую терапию, обеспечивая более длительное сохранение почечных функций и лучшие показатели выживаемости. Обычно назначаются в низких дозировках и альтернирующих режимах приема. На начальных этапах лечения возможно проведение активной пульс-терапии высокими дозами.
Альтернативными методами ведения больных с терапевтически резистентными вариантами волчаночного гломерулонефрита являются применение ингибиторов кальциневрина, синтетических моноклональных антител к CD20 и CD22-антигенам мембран B-лимфоцитов, антицитокиновых препаратов, молекулярных блокаторов иммунной реакции. Апробируются и внедряются технологии тотального облучения лимфоидной ткани, костного мозга с последующей трансплантацией стволовых клеток.
Симптоматическая терапия люпус-нефрита направлена на коррекцию отдельных клинических проявлений заболевания. При развитии артериальной гипертензии и значительной протеинурии рекомендован прием ингибиторов АПФ или селективных блокаторов рецепторов ангиотензина II. Для устранения возможной дислипидемии используются статины. Пациентам с признаками антифосфолипидного синдрома показаны антикоагулянты и антиагреганты. Нарастание признаков почечной недостаточности, особенно при волчаночных гломерулонефритах V-VI класса, служит основанием для проведения ЗПТ (гемодиализа, перитонеального диализа, гемофильтрации, гемодиафильтрации и др.), а затем трансплантации почки после 3-6-месячного снижения активности аутоиммунного воспаления.
Прогноз и профилактика
Хотя развитие почечной патологии в целом ухудшает прогноз СКВ, при своевременной диагностике и адекватной терапии пятилетняя выживаемость наблюдается у 80-85% больных с тяжелыми формами гломерулонефрита и у 95% с процессами средней тяжести. Первичная профилактика волчаночного нефрита заключается в скрининговых обследованиях пациентов из группы риска по СКВ с целью раннего выявления и назначения комплексного лечения основной патологии, что позволяет снизить вероятность развития поражения почек. Для предупреждения прогрессирования уже имеющегося нефрита необходимо проведение длительной поддерживающей терапии.
1. Лечение волчаночного нефрита с позиций доказательной медицины/ Сущук Е.Л., Торгашина Л.В.// Научно-практическая ревматология. - №6.
2. Патогенез волчаночного нефрита/ Р.М. Стернер, С.П. Хартоно, Д.П. Гранде// Журнал клинической и клеточной иммунологии. – 2004.
3. Волчаночный нефрит: подходы к диагностике и лечению/ Макарова Т. П., Сенек С.А., Фирсова Н.Н., Мрасова В.К., Осипова Н.В., Садыкова Д.И., Ашрафуллина Ч.И.// Практическая медицина. – 2008.
4. Особенности современного течения волчаночного нефрита и факторы риска его прогрессирования: Автореферат диссертации/ Самокишина Н.А. – 2008.
Классификация. Ревматизм (ревматическая лихорадка), узелковый периартериит (нодозный полиартериит), ревматоидный артрит, системная красная волчанка, системная склеродермия (прогрессирующий системный склероз), дерматомиозит (полимиозит), болезнь Шегрена
Ревматические болезни — это группа заболеваний, характеризующихся системным поражением соединительной ткани и сосудов, обусловленным иммунными нарушениями. Классификация ревматических болезней: ревматизм (ревматическую лихорадку), ревматоидный артрит (РА), системную красную волчанку (СКВ), системную склеродермию (прогрессирующий системный склероз), узелковый периартериит, дерматомиозит (или полимиозит), синдром (болезнь) Шегрена («сухой синдром»). Применительно к РА, СКВ, системной склеродермии, узелковому периартерииту и дерматомиозиту применяют термин «диффузные болезни соединительной ткани с иммунными нарушениями», «коллагеновые болезни».
Ревматизм (ревматическая лихорадка, болезнь Сокольского-Буйо) — инфекционно-аллергическое заболевание, характеризуется системной дезорганизацией соединительной ткани с преимущественным поражением сердечно-сосудистой системы, развивающейся у лиц, сенсибилизированных β-гемолитическим стрептококком группы А. Клинико-морфологические формы: кардиоваскулярная, полиартритическая, церебральная, нодозная.
Системная красная волчанка (болезнь Либмана-Сакса, СКВ) — остро или чаще хронически (с рецидивами) протекающее системное аутоиммунное заболевание (аутоантигены – ДНК, РНК, некоторые ядерные белки и т.д.), характеризующееся преимущественным поражением сосудов, почек, кожи, сердца, серозных оболочек.
Узелковый периартериит (нодозный полиартериит, болезнь Куссмауля-Майера) – острое или чаще хроническое системное аутоиммунное заболевание (предполагаемые аутоантигены – миелопероксидаза, протеазы нейтрофильных лейкоцитов) с поражением артерий среднего и мелкого калибра (некротический васкулит с исходом в узловое фиброзное утолщение стенок артерий), преимущественно почек, сердца, скелетных мышц, желудочно-кишечного тракта и нервной системы. В последнее время к вариантам узелкового периартериита относят аллергический ангиит с гранулематозом и синдром Черджа-Стросс.
Ревматоидный артрит (ревматоидный полиартрит, РА) — хроническое аутоиммунное заболевание (антигены – ткани суставов, IgG и т.д.), основу которого определяет прогрессирующая дезорганизация соединительной ткани синовиальных оболочек и хряща суставов, приводящая к их деформации. Системный васкулит - причина поражения различных органов-мишеней (сердца, легких, почек и др.).
Системная склеродермия (прогрессирующий системный склероз) – хронические системное аутоиммунное заболевание с прогрессирующим склерозом и гиалинозом стромы различных органов и кожи в связи с аномальным неофибриллогенезом фибробластов.
Дерматомиозит (полимиозит) – хроническое системное аутоиммунное заболевание с преимущественным поражением скелетной мускулатуры (реже – гладких мышц) и кожи. Нередко является паранеопластическим процессом (вторичный дерматомиозит).
Синдром (болезнь) Шёгрена («сухой синдром») — это хроническое аутоиммунное заболевание с преимущественным поражением слюнных и слёзных желёз, развитием ксеростомии (сухость слизистой оболочки рта) и ксерофтальмии (сухость конъюнктивы и роговицы). Может сочетаться с РА, СКВ, системной склеродермией, дерматомиозитом или первичным билиарным циррозом печени. В 45 раз повышен риск развития неходжкинских лимфом, особенно лимфатических узлов, лёгких и околоушной слюнной железы.

Перечень препаратов, изучаемых на занятии (отмечены значком : )
макропрепараты - острый бородавчатый эндокардит при ревматизме, возвратно-бородавчатый эндокардит при ревматизме, фибринозный перикардит («волосатое сердце» - см. рис. 6-31), волчаночный нефрит с исходом в нефросклероз, бурая индурация легких (см. рис. 3-1, 4-7), мускатная печень (см. рис. 4-1, 21-1), инфаркт почки (см. рис. 1-18, 5-43), инфаркт селезенки (см. рис. 1-20 5-41);
микропрепараты - мукоидное набухание эндокарда при ревматизме, возвратно-бородавчатый эндокардит при ревматизме, (гранулематозный) миокардит, ревматический миокардитический кардиосклероз, волчаночный нефрит, периартериальный «луковичный» склероз артерий селезенки при системной красной волчанке, узелковый периартериит, кожа при системной склеродермии, синдром (болезнь) Шегрена, полимиозит;
электронограммы – мукоидное (см. рис. 2-38) и фибриноидное набухание эндокарда при ревматизме.


Рис. 17-1. Микропрепарат. Мукоидное набухание эндокарда при ревматизме. Неизмененная часть клапана окрашена в синевато-голубой цвет (1), очаг мукоидного набухания эндокарда и более глубоких участков ткани клапана - в фиолетовый (2) (феномен метахромазии), Окраска толуидиновым синим, а – х 100, б – х 400 (см. также рис. 2-37)


Рис. 17-2. Электронограмма. Фибриноидные изменения эндокарда при ревматизме. Разрушение коллагеновых волокон (1). Из [1] (см. также рис. 2-39).
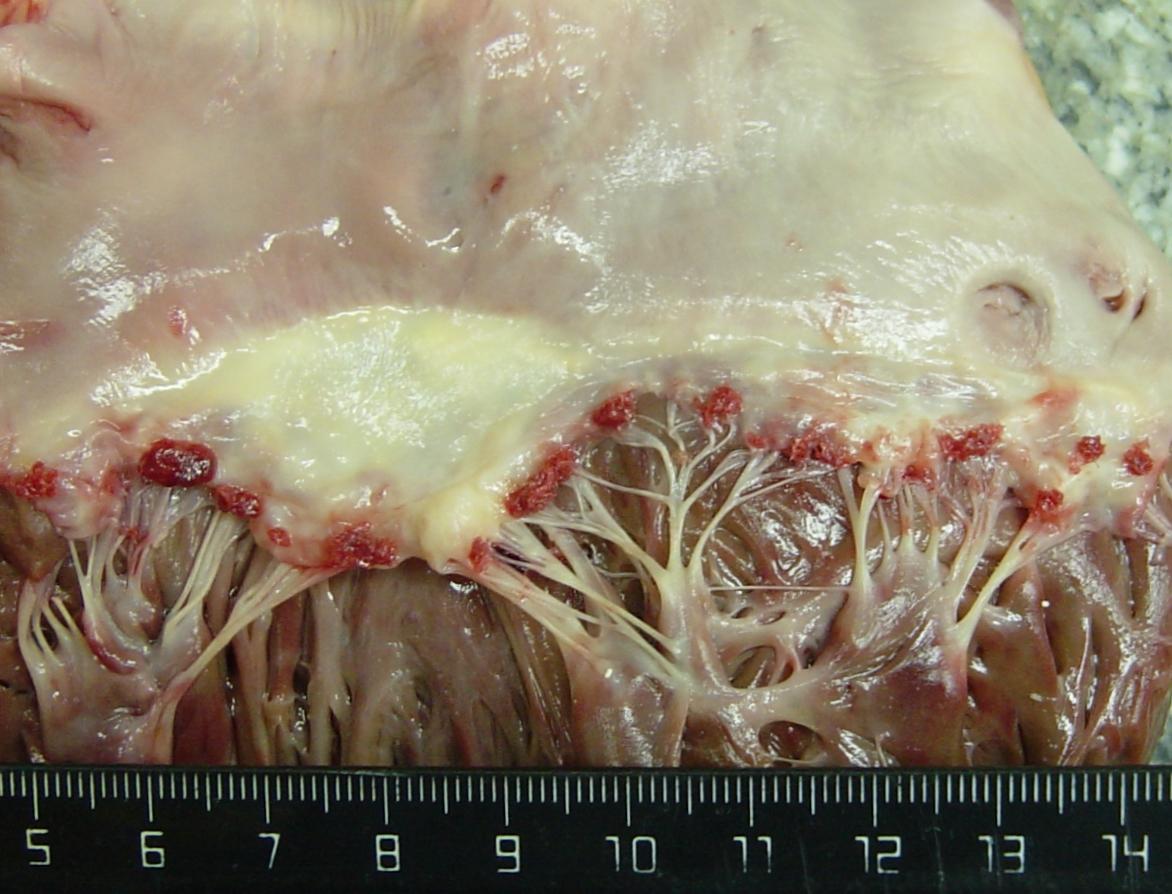

Рис. 17-3. Макропрепарат. Острый бородавчатый эндокардит митрального клапана при ревматизме. Размеры и масса сердца не изменены, створки митрального клапана умеренно утолщены, отечные, с мелкими (2-3 мм) темно-красного цвета, крошащимися, тусклыми, легко отделяемыми тромботическими наложениями (в виде бородавок) по свободному краю створок (в очагах повреждения эндокарда створок клапана)



Рис. 17-4. Макропрепараты (а, б). Возвратно-бородавчатый эндокардит митрального клапана при ревматизме. Размеры и масса сердца увеличены (гипертрофия миокарда). Мелкие тромботические наложения красного цвета (в виде бородавок) по свободному краю склерозированных, деформированных, частично сращенных и петрифицированных створок митрального клапана (в очагах повреждения эндокарда створок клапана). Хорды утолщены, сращены, укорочены (ревматический порок сердца)



Рис. 17-5. Микропрепарат (а, б). Возвратно-бородавчатый эндокардит при ревматизме. Створка клапана склерозирована, гиалинизирована, васкуляризирована, с фокусами мукоидного набухания и фибриноидного некроза, со слабо выраженной лимфо-макрофагальной инфильтрацией (1). В участках повреждения эндокарда, разрушения эндотелия, прикреплен смешанный тромб (2); а – х 100, б – х 200.



Рис. 17-6. Микропрепараты (а, б). Продуктивный (гранулематозный) ревматический миокардит. Гранулемы Ашоффа-Талалаева в строме миокарда (периваскулярно) с крупными гиперхромными макрофагами, лимфоцитами и фибриноидным некрозом в центре; х 200 (б – из [1]). См. также рис. 7-21.



Рис. 17-7. Микропрепараты (а, б). Ревматический миокардитический кардиосклероз. Разной величины очаги склероза и миофиброз, при окраске пикрофуксином по Ван Гизону соединительная ткань окрашена в красный цвет (1), кардиомиоциты (гипертрофированы) – в желтый (2); б – окраска пикрофуксином по ван Гизону, а – х 400, б – х 200 .
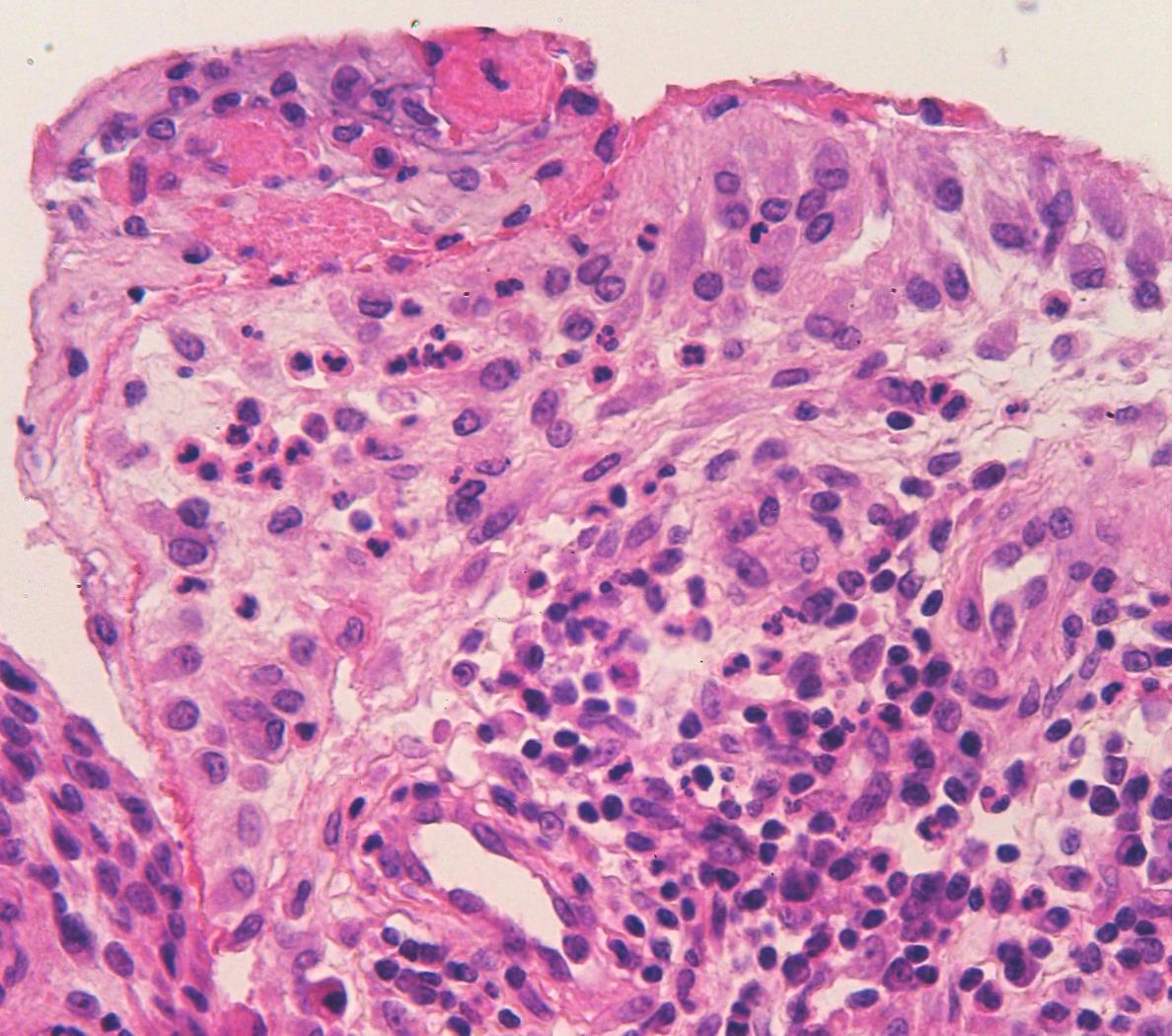
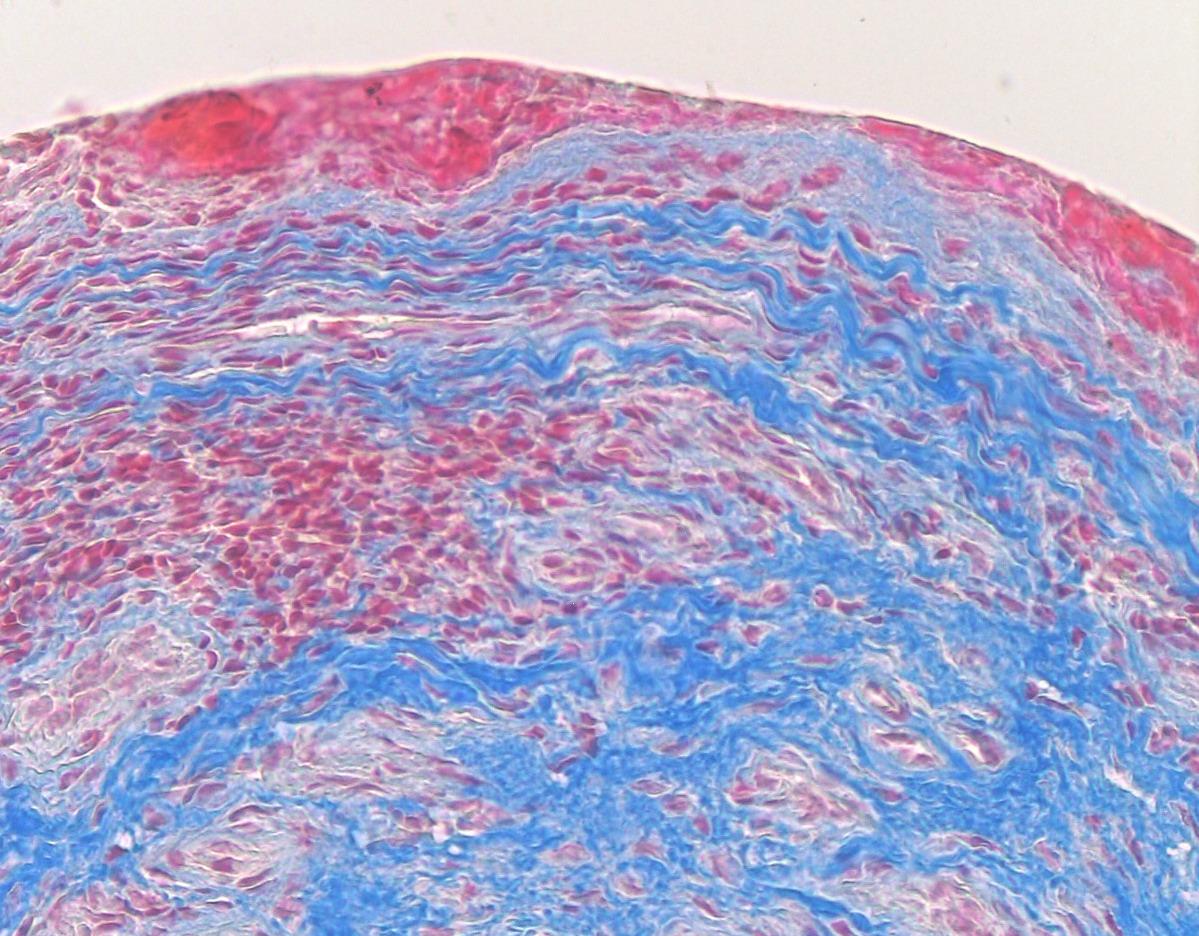
Рис. 17-8. Микропрепарат (а, б). Синовит при ревматоидном артрите. Синовиальная оболочка утолщена, отечна, с пролиферацией синовиальных клеток. Фибриноидные изменения (набухание и некроз) ворсины синовиальной оболочки ярко эозинофильны (красно-розового цвета), выражена воспалительная лимфо-макрофагальная инфильтрация с примесью плазматических клеток (ревматоидный синовит, формирование паннуса). При трехцветной окраске пикро-Маллори (б) фибриноидные изменения красно-оранжевого цвета; в – трехцветная окраска пикро-Маллори, а - х 200, б - 120 (препараты С.Г.Раденски-Лоповок). См. также рис. 2-40, 30-15.
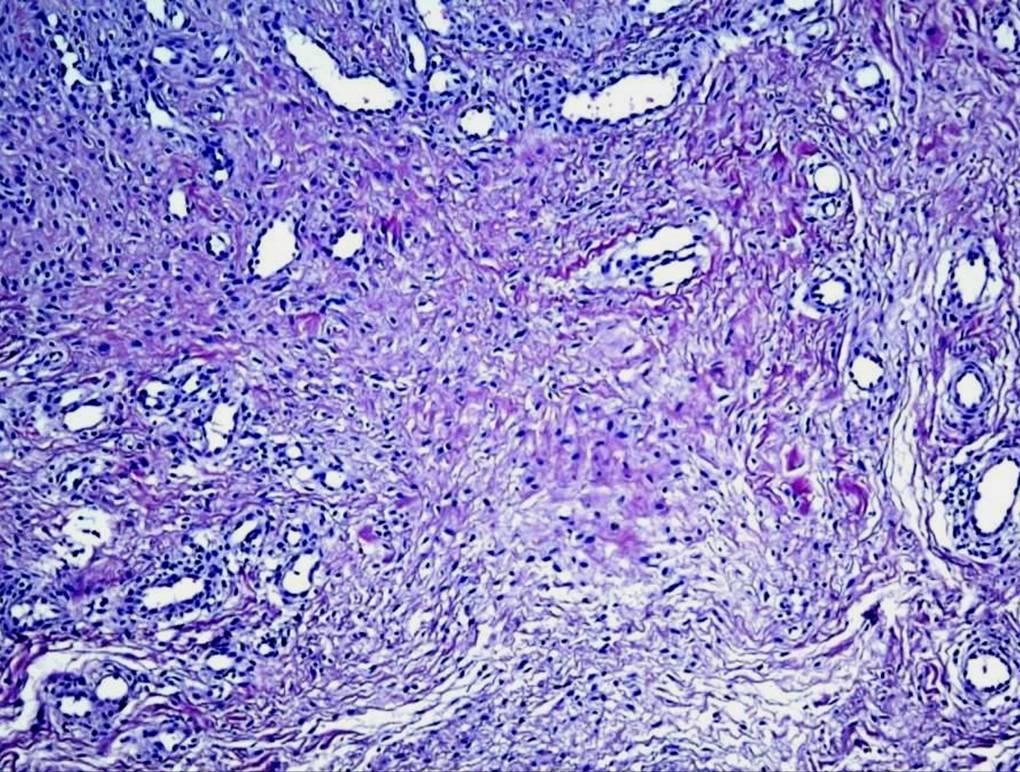
Рис. 17-9. Микропрепарат. Ревматоидный узел. В околосуставной соединительной ткани очаг фибриноидного некроза с продуктивной лимфо-макрофагальной реакцией, разрастанием соединительной ткани (склерозом), х 100 (препарат С.Г.Раденски-Лоповок)
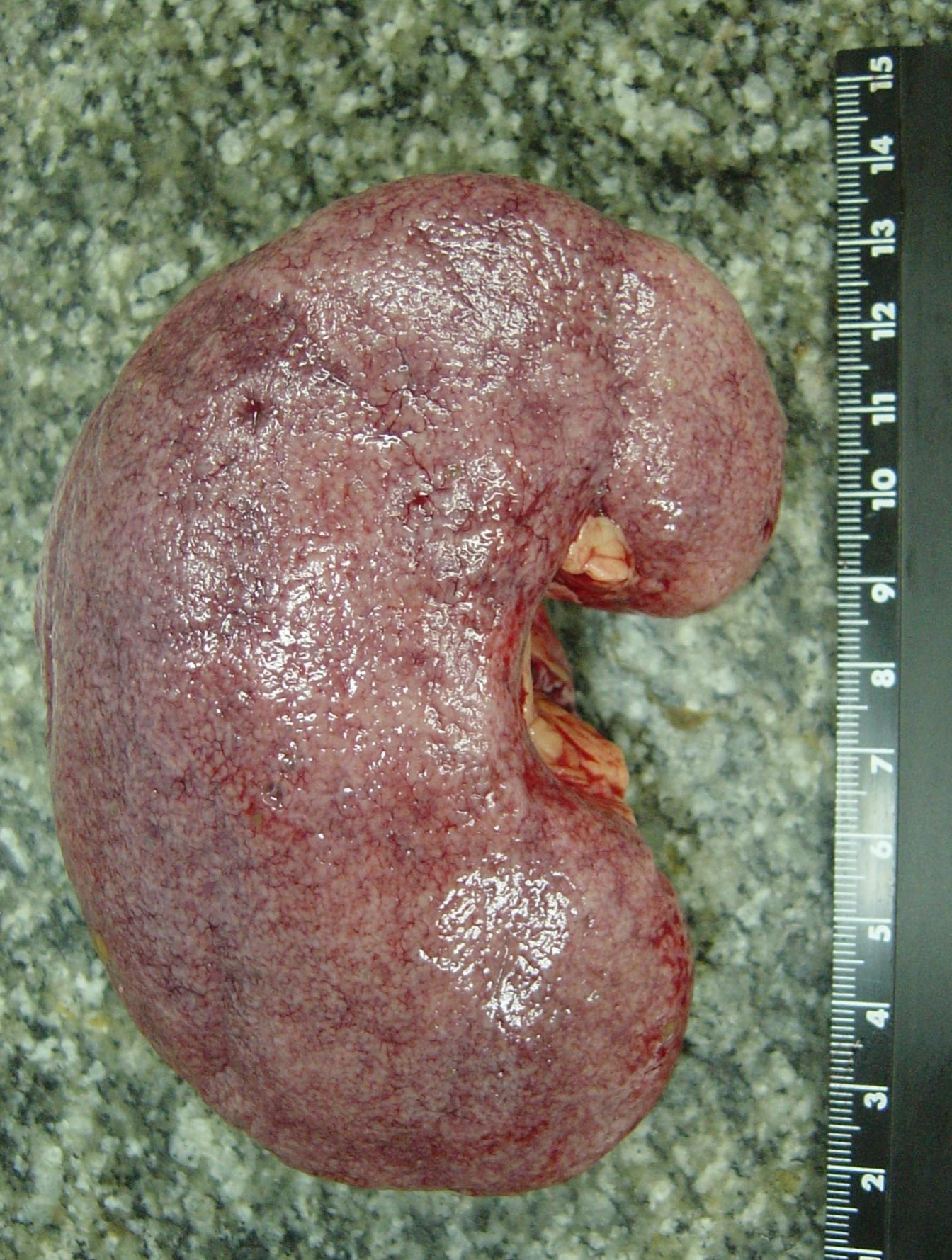
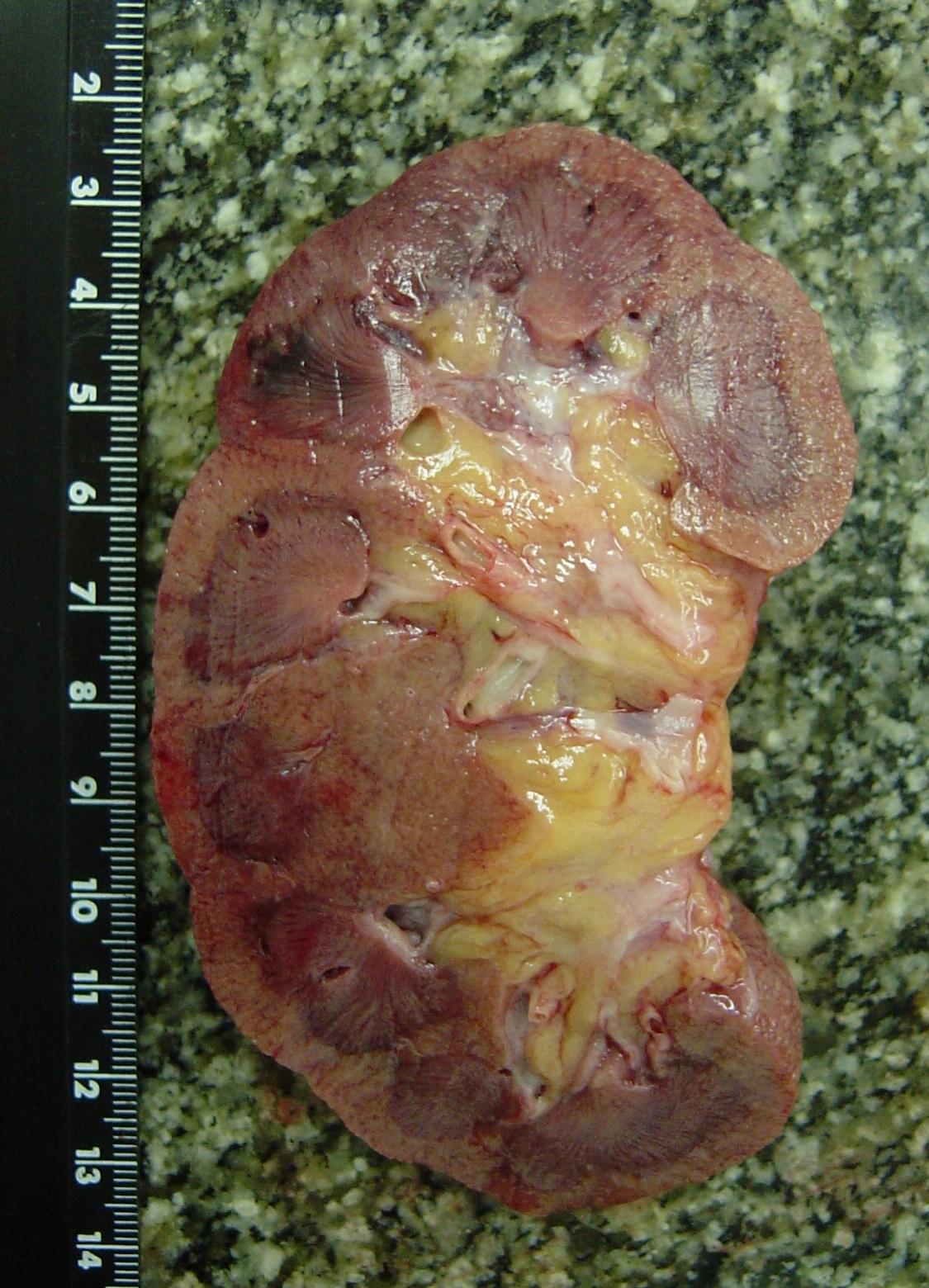
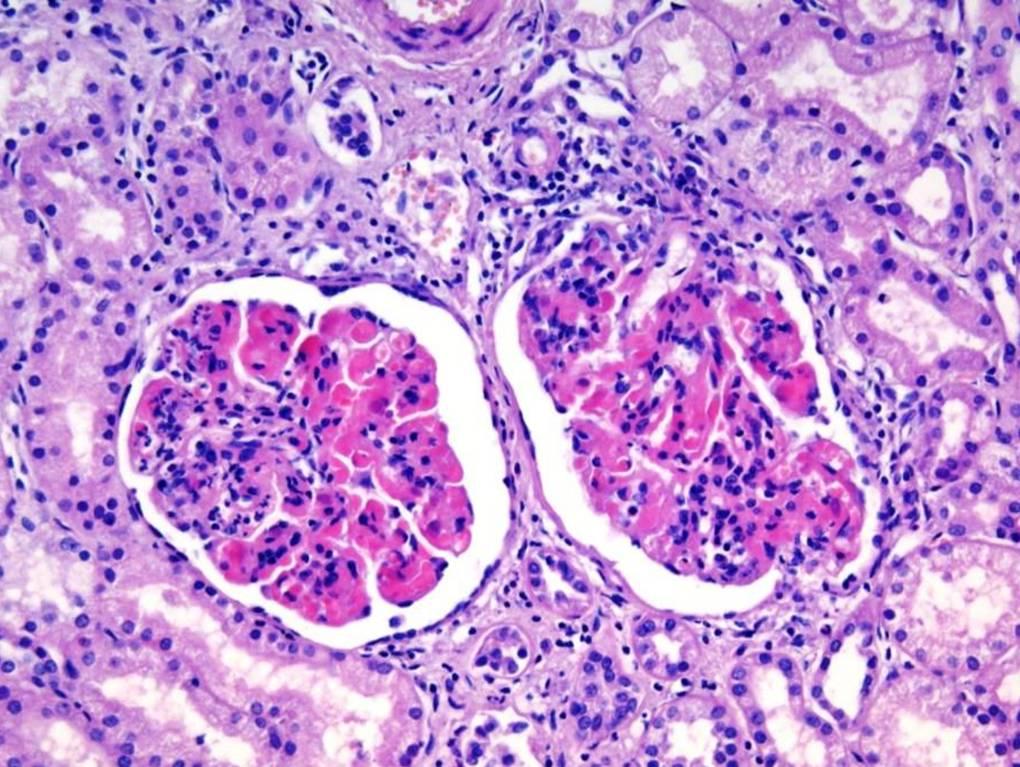
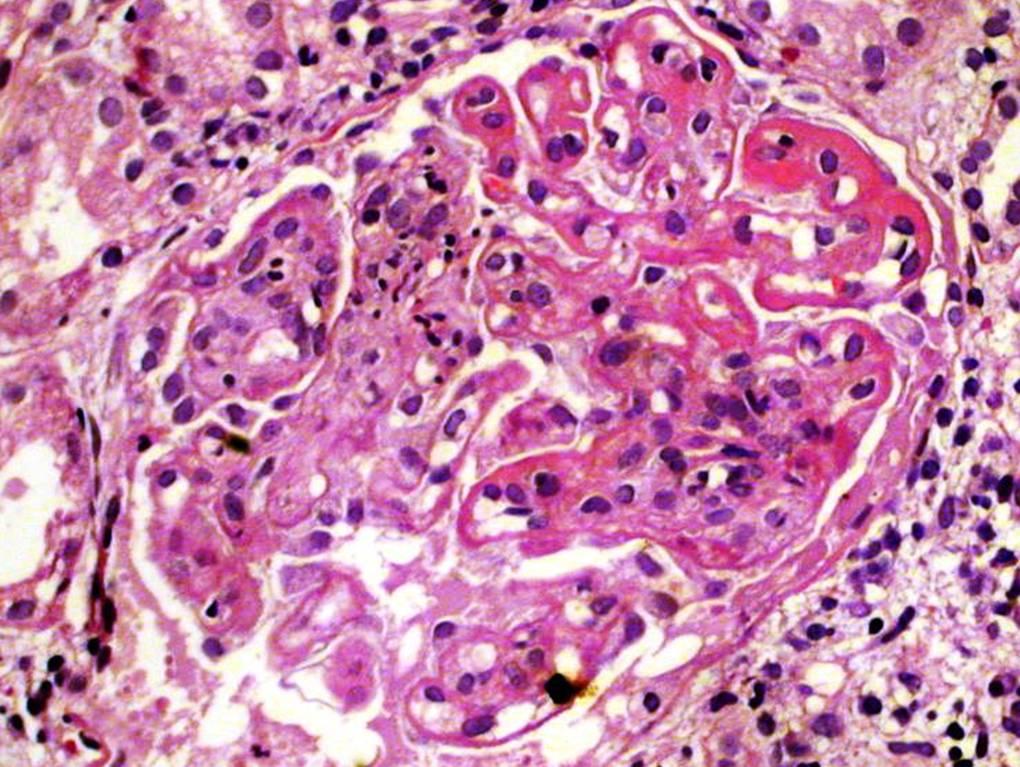
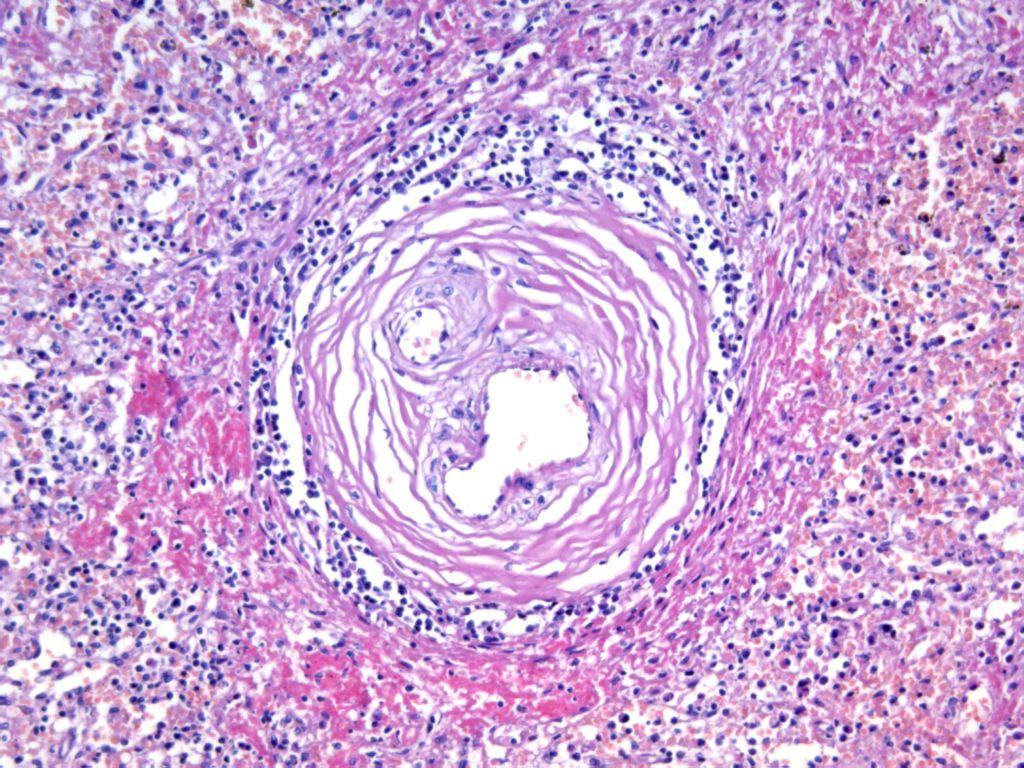

Рис. 17-12. Микропрепарат. Периартериальный «луковичный» склероз артерий селезенки при системной красной волчанке. Концентрический периартериальный склероз центральных артерий селезенки (напоминает луковичную щелуху). Очаги фибриноидного некроза в периартериальной ткани (а), склероз, гемосидероз красной пульпы селезенки; х 200.
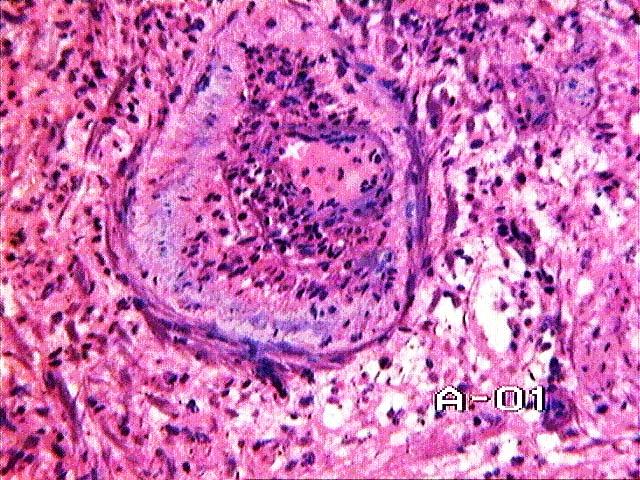
Рис. 17-13. Микропрепарат. Продуктивно-деструктивный васкулит ветви легочной артерии при системной красной волчанке. Лимфо-макрофагальная инфильтрация, пролиферация эндотелия и фибриноидные изменения стенки ветви легочной артерии с сужением ее просвета; х 400 (препарат А.Л.Черняева и М.В.Самсоновой).
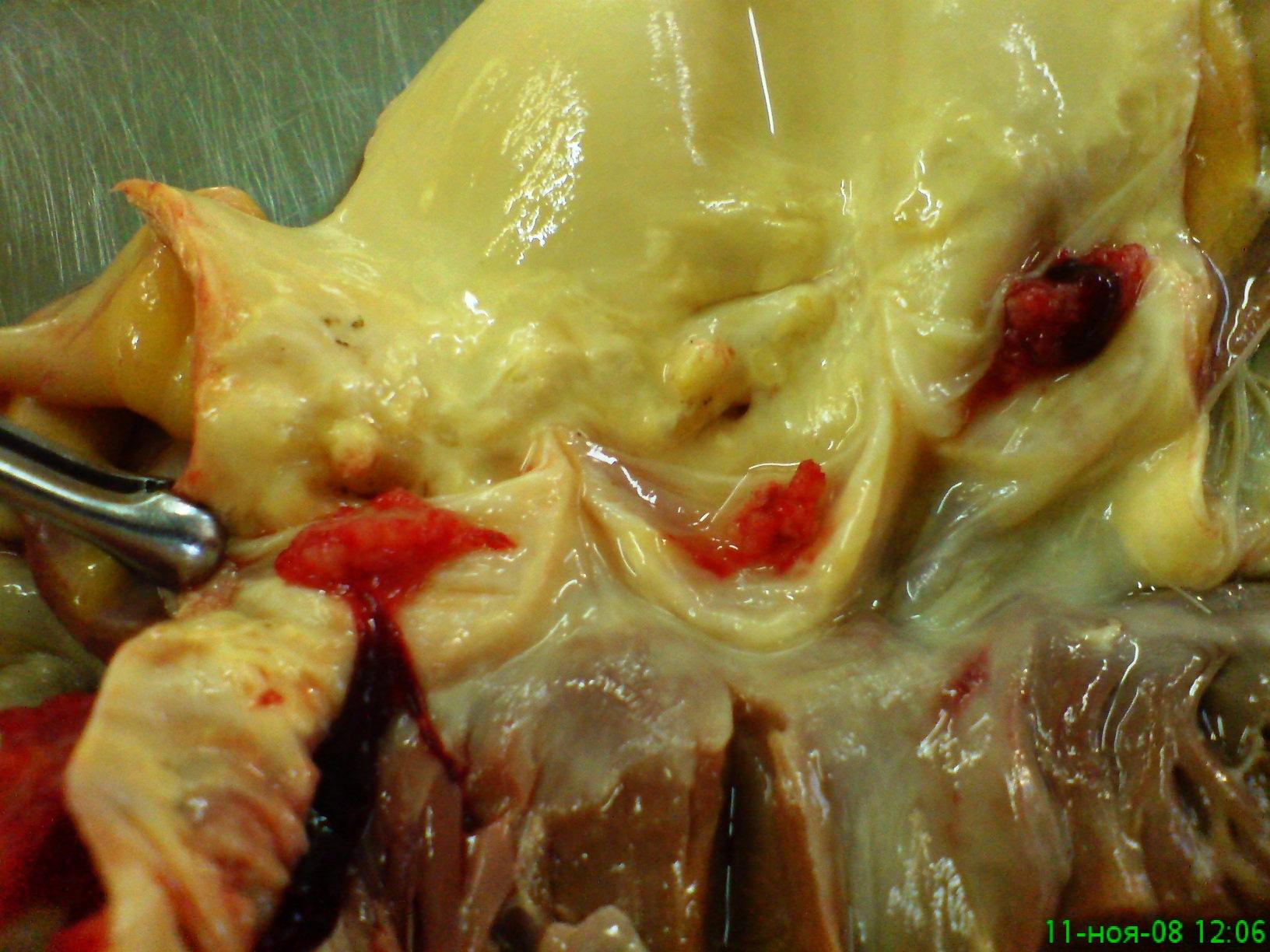
Рис. 17-14. Макропрепарат. Эндокардит Либмана-Сакса при системной красной волчанке». Размеры и масса сердца увеличены (гипертрофия миокарда). Мелкие тромботические наложения красного цвета (в виде бородавок) по свободному краю умеренно склерозированных и деформированных створок аортального клапана (в очагах повреждения эндокарда створок клапана). Видны также атеросклеротические бляшки в интиме аорты (препарат О.О.Орехова).
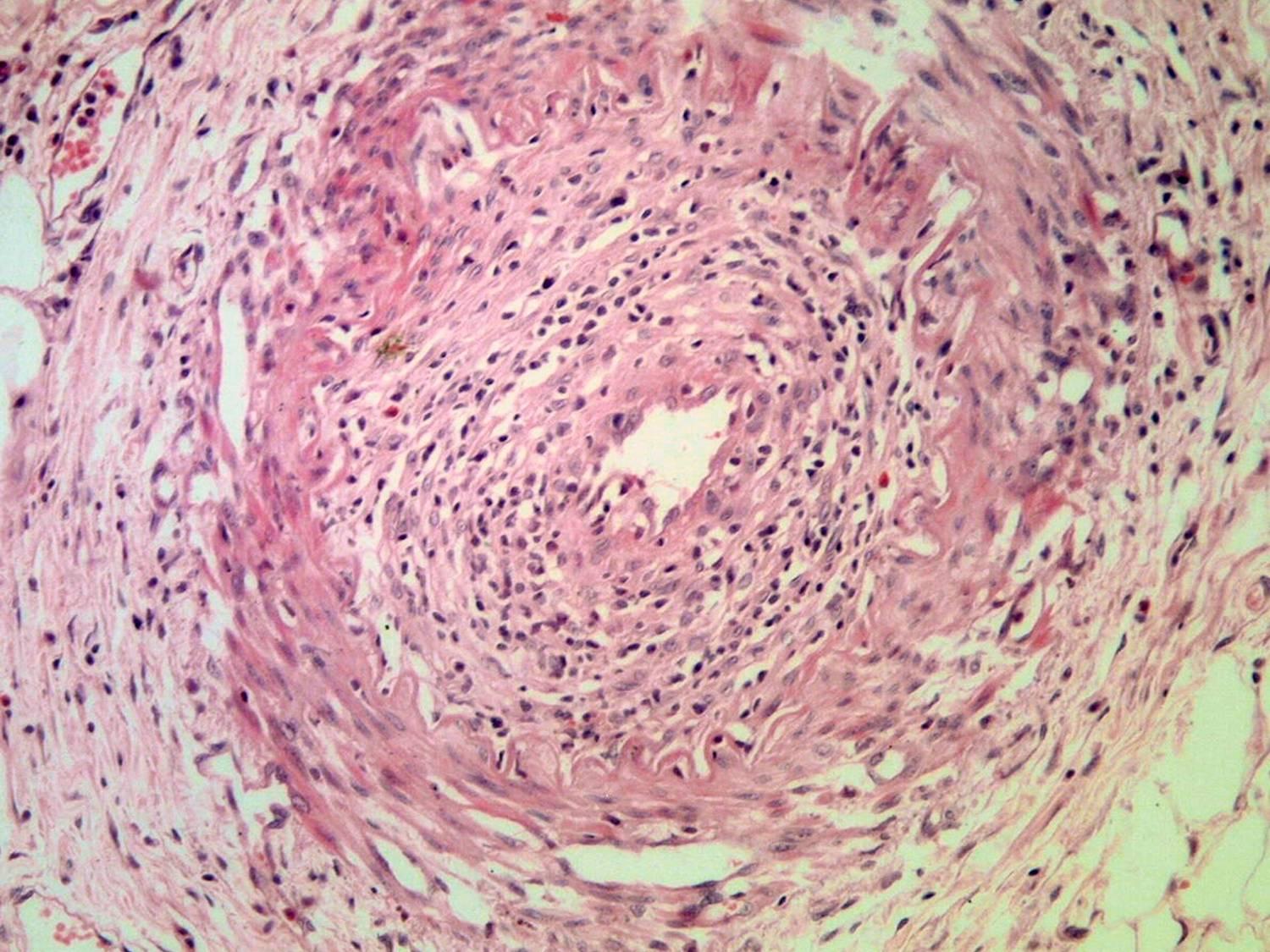
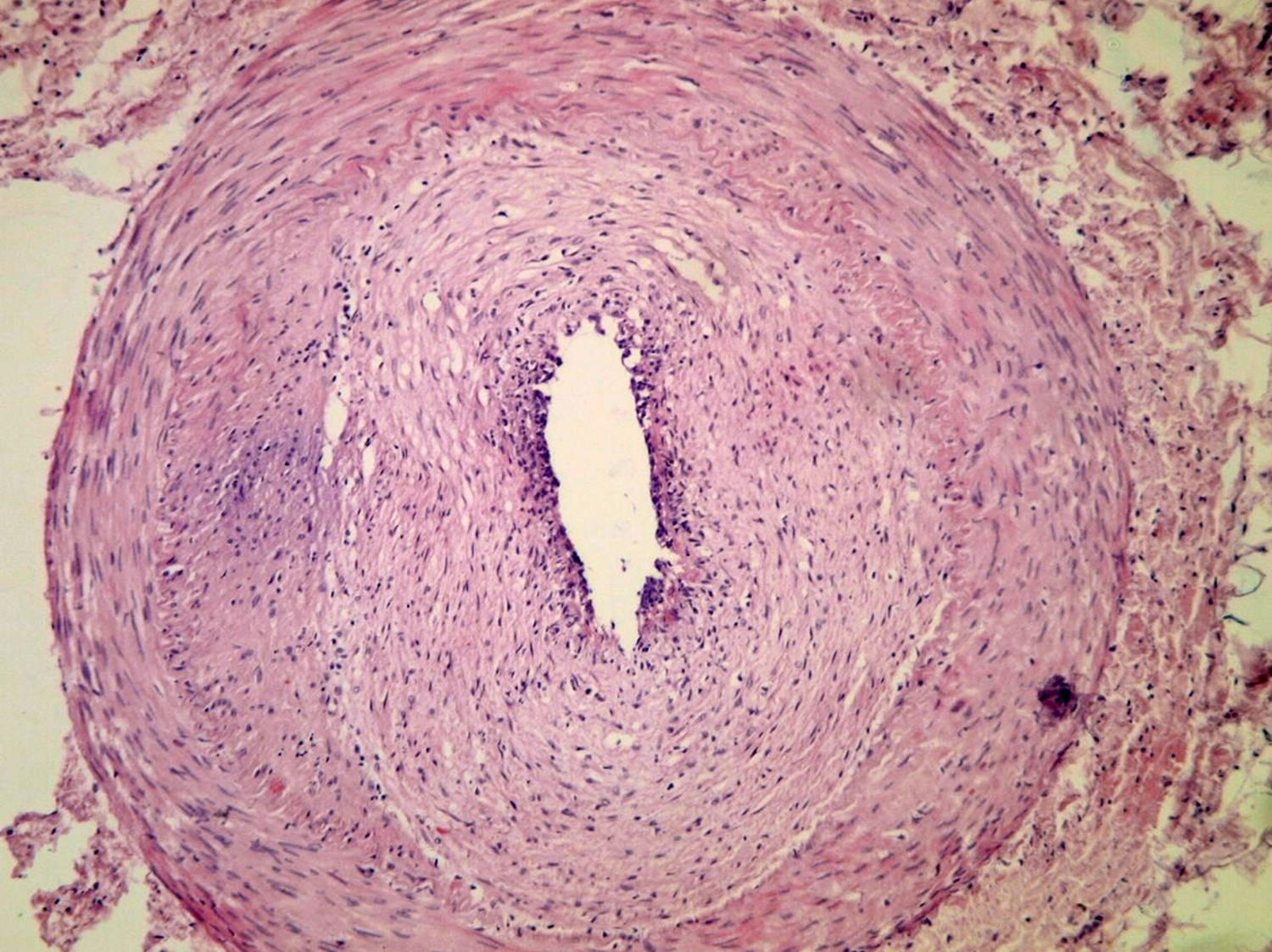

Рис. 17-15. Микропрепараты (а, б). Узелковый периартериит (нодозный полиартериит), а – мезентериальная артерия, экссудативная стадия артериита; б – мезентериальная артерия, пролиферативная стадия артериита, эндоваскулит, периартериальный склероз в виде муфты; х 100 (препараты С.Г.Раденски-Лоповок). См. также рис. 16-33.
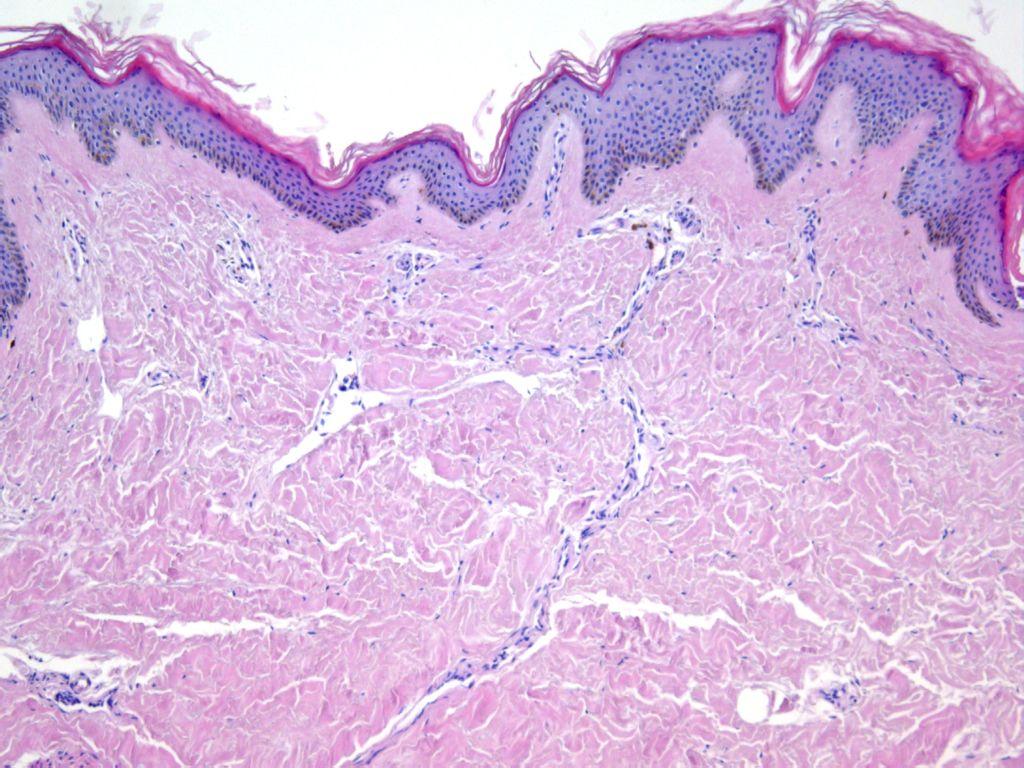

Рис. 17-16. Микропрепарат. Кожа при системной склеродермии (прогрессирующем системном склерозе). Атрофия эпидермиса, выраженные склероз и гиалиноз дермы, особенно в субэпидермальном слое, продуктивные васкулиты; х 100 (препарат С.Г.Раденски-Лоповок).


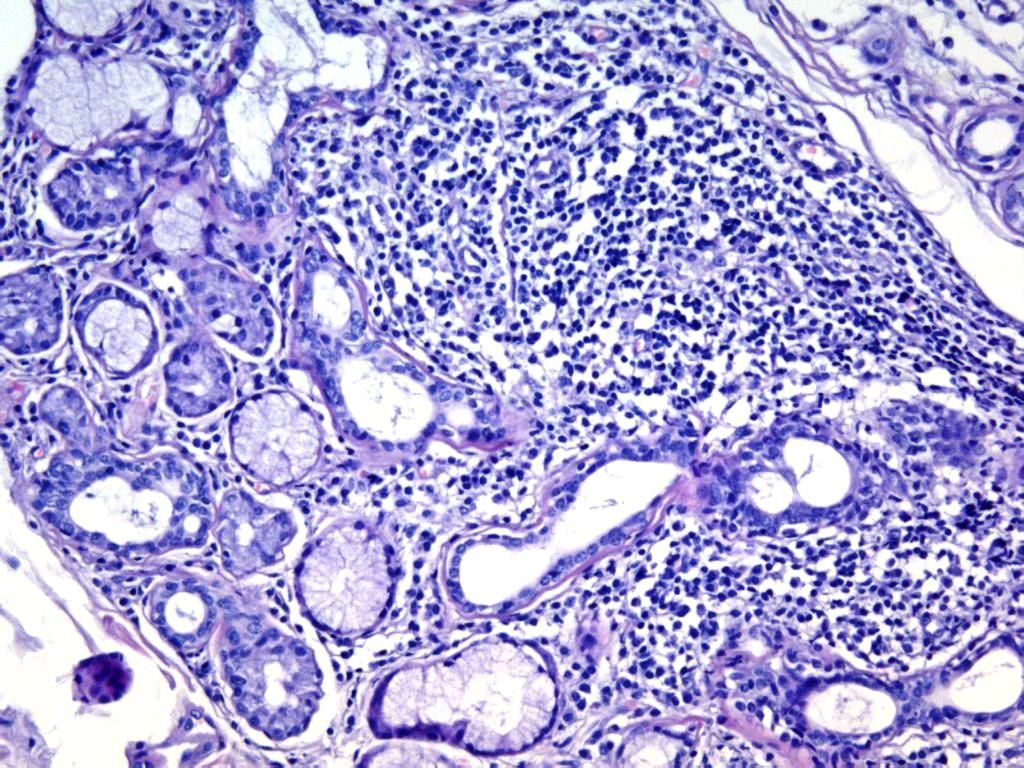

Рис. 17-17. Микропрепараты (а – в). Синдром (болезнь) Шегрена. Диффузно-очаговые лимфоцитарные инфильтраты слюнной железы, атрофия железистой паренхимы и разрастание соединительной ткани (склероз); а – х 60, б, в – х 200 (в – препарат С.Г.Раденски-Лоповок).
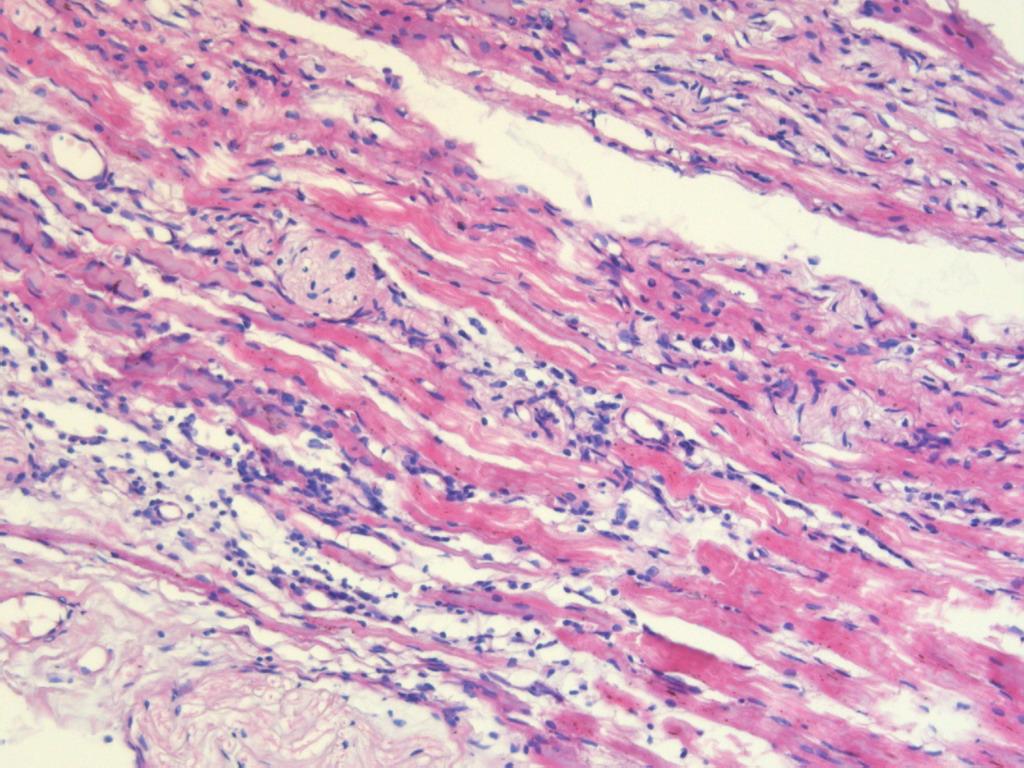

Рис. 17-18. Микропрепарат. Полимиозит. Инфильтрация скелетной мышцы лимфоцитами, плазматическими клетками, макрофагами, активация фибробластов, дистрофия и некроз мышечных клеток, склероз стромы; х 100 (препарат С.Г.Раденски-Лоповок).
Читайте также:

